Паховая грыжа ход операции для операционной сестры
Операционное поле должно быть тщательно выбрито, включая паховую область противоположной стороны и мошонку у мужчин [14]. Марлевым шариком на корнцанге хирург обрабатывает операционное поле спиртом, затем спиртом с йодонатом. Половой член обертывают стерильной средней салфеткой, которую фиксируют марлевой тесьмой. Операционное поле вновь обрабатывают спиртом с йодонатом. Операционное поле изолируют четырьмя простынями и производят анестезию 0,25% раствором новокаина (200 – 300 мл).
1. Разрез кожи и подкожной клетчатки. Рассечение кожи и клетчатки. Производят разрез кожи и подкожной клетчатки, для чего хирургу подают острый брюшистый скальпель. Этот скальпель загрязняется при рассечении кожи, поэтому операционная сестра тут же выбрасывает его корнцангом в таз с использованным инструментом. Когда разрез произведен, рану нужно осушить, для этого надо подать ассистенту на корнцанге или зажиме марлевый шарик (тупфер), оперирующему хирургу – один за другим кровоостанавливающие зажимы до тех пор, пока не будут захвачены все кровоточащие сосуды.
После остановки кровотечения сестра подает 2 салфетки для изоляции операционной раны от кожи – салфетки укладывают по краям разреза и фиксируют по углам зажимами. При лапаротомии больших размеров перед укладыванием салфеток необходимо смазать кожу в окружности раны клеолом с тем, чтобы салфетки приклеились по всей длине разреза и надежно изолировали кожу. Для лучшей фиксации кожу перед обработкой клеолом необходимо протереть отдельной салфеткой насухо.
Кровоостанавливающие зажимы, наложенные в подкожной клетчатке, можно оставить до конца небольшой операции, однако лучше всегда стремиться к возможно меньшему числу инструментов в зоне операции. Для окончательной остановки кровотечения сосуды перевязывают. Для этого, сестра подает ассистенту тупоконечные изогнутые ножницы для срезания нитей, а хирургу последовательно – лигатуры из кетгута № 2, каждую длиной 18 – 20 см. Возвращаемые ассистентом кровоостанавливающие зажимы (обязательно с защелкнутым замком кремальеры – сестра должна за этим следить) можно использовать вновь, протерев их стерильной салфеткой и таким образом очистив их от крови.
Изоляция краев кожи. Сестра подает две большие салфетки. Ассистент острыми крючками разводит края раны.
2. Перед вскрытием апоневроза хирург вводит под него раствор новокаина. Острыми крючками ассистент разводит края кожной раны. Для рассечения апоневроза сестра додает чистый скальпель, которым хирург делает небольшой надрез апоневроза, а затем – изогнутые ножницы, которыми хирург заканчивает рассечение апоневроза вверх и вниз. По рассечении апоневроза перед хирургом обнажается брюшина, покрытая предбрюшинной клетчаткой. Чтобы хорошо видеть брюшинный листок ниже пупка, может понадобиться отведение краев прямых мышц живота пластинчатыми крючками Ассистент переставляет крючки глубже, захватывая края апоневроза и раздвигая их.
Сестра вновь подает хирургу скальпель для рассечения перимизия внутренней косой мышцы в поперечном направлении, а затем ножницы Купера и зонд Кохера (или двое ножниц Купера) для тупого расслоения мышц по ходу волокон. При этом новокаин, введенный ранее в толщу мышц, изливается в образующуюся полость и затрудняет хирургу визуальный контроль за ходом расслоения. Поэтому наготове должен быть тупфер для осушения, а также несколько кровоостанавливающих зажимов, так как при энергичном разделении мышц они могут порваться и обусловить кровотечение.
3. Вскрытие грыжевого мешка. Пользуясь пинцетом, ножницами, препаровочным тупфером и раствором новокаина в шприце на тонкой игле, хирург находит и выделяет грыжевой мешок из окружающих тканей, вскрывает мешок и, захватывая зажимами края его, рассекает вдоль. Для этого сестра должна иметь наготове 6 – 8 зажимов. Для отстранения элементов семенного канатика при прямой грыже хирургу потребуется марлевая тесьма или мягкая резинка, которую проводят под канатик и используют в качестве держалки.
4. Отсечение грыжевого мешка. Шейку мешка обнажают крючками Фарабефа, прошивают шелковой нитью № 4 на крутой режущей игле и перевязывают на обе стороны. Концы нитей срезают, грыжевой мешок отсекают.
5. Пластика стенок пахового канала. В каждом конкретном случае хирург избирает нужный способ пластики и необходимый для этого шовный материал. Как правило, используют шелк № 4 и 6. Некоторые хирурги применяют синтетические нити. Режущая игла должна быть достаточно крутой.
6. Послойное сшивание операционной раны. На поверхностную фасцию и подкожную клетчатку накладывают узловые швы из кетгута № 2, на кожу – узловые шелковые швы.
Мелкоочаговый инфаркт миокарда, синдром артериальной гипертензии
Жалобы при поступлении. При поступлении больная жаловалась на приступ боли за грудиной. Характер боли: интенсивная, продолжительная (в течение нескольких часов), пульсирующая, сжимающег .
Классификация кариозных полостей по Блэку
препарирование кариозный некрэктомия зуб Различают пять классов дефектов твердых тканей зуба кариозного поражения, различающихся локализацией. Эта классификация впервые была предложена американск .
Роль фармацевтических работников в рациональной фармакотерапии
Фармацевт сегодня - не просто продавец, он носитель знаний. Назначая препарат, врач должен исходить из представлений не только о болезни, но и о фармакокинетике, биохимии, трансформации, синерг .
а) Показания для операции при паховой грыже:
- Абсолютные показания: при установленном диагнозе паховой грыжи. Сроки операции: вскоре после установления диагноза или срочно при ущемлении.
- Противопоказания: нет, кроме абсолютных общих противопоказаний или отсутствия согласия.
- Альтернативные мероприятия: обоснованная альтернатива отсутствует.
б) Предоперационная подготовка. Предоперационные исследования: ультразвуковое исследование, допплерография сосудов яичек перед повторными операциями.
в) Специфические риски, информированное согласие пациента:
- Повреждение семенного канатика (1% случаев)
- Раневая инфекция (2% случаев)
- Хроническая паховая боль (менее 5% случаев)
- Рецидив (1-10% случаев)
- Летальность (менее 0,2% случаев)
г) Обезболивание. Местное обезболивание является предпочтительным для пациентов, способных к общению, возможно также спинальное, эпидуральное или общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
е) Оперативный доступ при паховой грыже. Поперечный или немного косой разрез выше паховой складки.
ж) Этапы операции при паховой грыже:
- Доступ
- Рассечение апоневроза наружной косой мышцы I
- Рассечение апоневроза наружной косой мышцы II
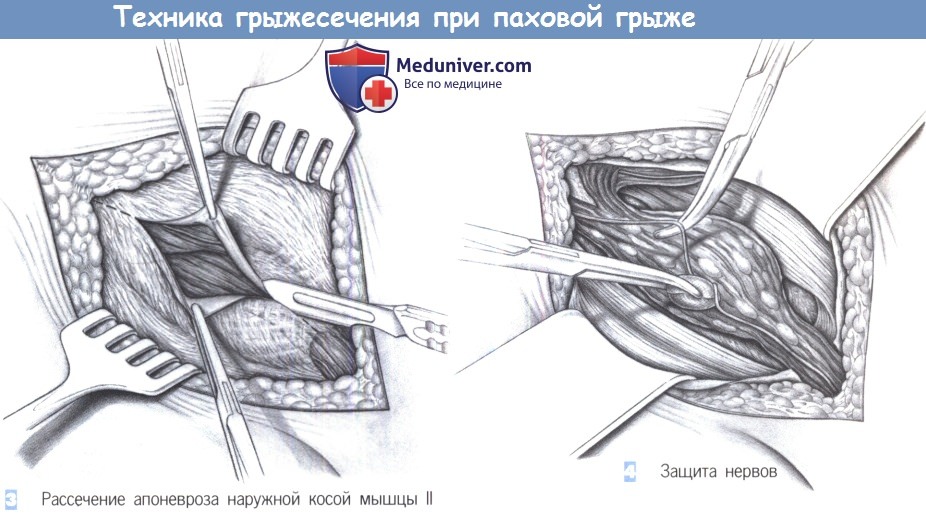
- Защита нервов
- Продольное рассечение ножки кремастера
- Разделение кремастера
- Резекция кремастера
- Диссекция грыжевого мешка
- Диссекция шейки грыжевого мешка
- Пересечение наружных семенных (кремастерных) вен
- Диссекция грыжевого мешка при прямой грыже
- Обработка грыжевого мешка I
- Обработка грыжевого мешка II
- Обработка грыжевого мешка III
- Обработка грыжевого мешка IV
- Удаление предбрюшинной липомы
- Оценка поперечной фасции
з) Анатомические особенности, серьезные риски, оперативные приемы:
- Поперечная фасция - структура, определяющая успех операции. Поэтому ее необходимо тщательно выделить и восстановить.
- В обычных случаях восстановление с реконструкцией все еще предпочтительнее имплантации какого-либо аллопластического материала.
и) Меры при специфических осложнениях:
- Повреждение сосудов: ушивание под контролем зрения (полипропилен от 5-0 до 7-0).
- Повреждение семявыносящего протока: немедленное ушивание (7-0 PGA).
к) Послеоперационный уход при паховой грыже:
- Медицинский уход: удалите активный дренаж, если он использовался, на 2-й день. В течение первых нескольких дней пациенты мужского пола должны носить обтягивающее нижнее белье. Сообщите пациенту о постепенном возобновлении физической активности или спортивных занятий.
- Возобновление питания: немедленно.
- Функция кишечника: возможна клизма небольшого объема. - Активизация: сразу же.
- Физиотерапия: нет необходимости.
- Период нетрудоспособности: 1-2 недели.
л) Этапы и техника грыжесечения при паховой грыже:
1. Доступ
2. Рассечение апоневроза наружной косой мышцы I
3. Рассечение апоневроза наружной косой мышцы II
4. Защита нервов
5. Продольное рассечение ножки кремастера
6. Разделение кремастера
7. Резекция кремастера
8. Диссекция грыжевого мешка
9. Диссекция шейки грыжевого мешка
10. Пересечение наружных семенных (кремастерных) вен
11. Диссекция грыжевого мешка при прямой грыже
12. Обработка грыжевого мешка I
13. Обработка грыжевого мешка II
14. Обработка грыжевого мешка III
15. Обработка грыжевого мешка IV
16. Удаление предбрюшинной липомы
17. Оценка поперечной фасции
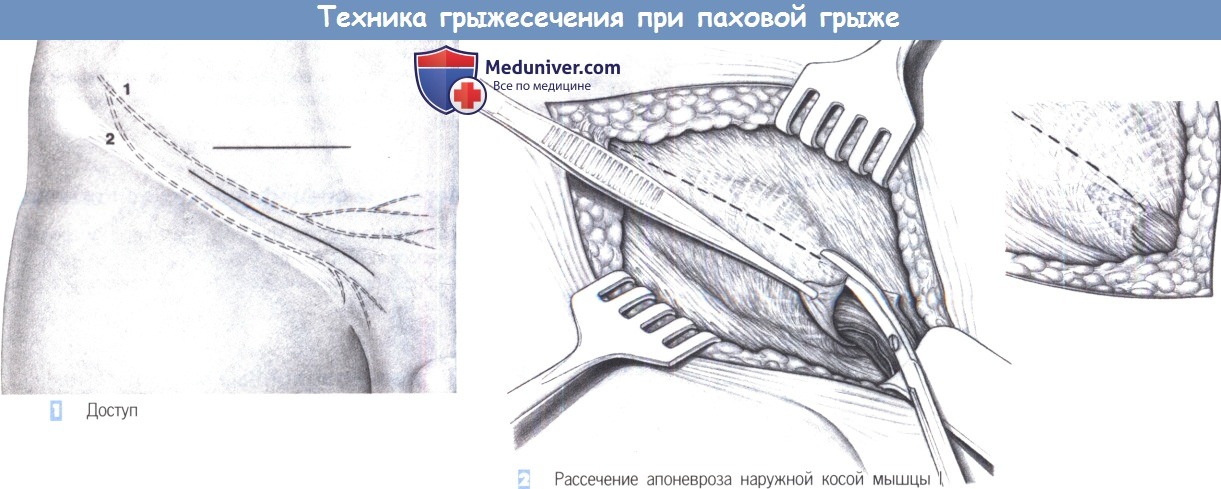
1. Доступ. Доступ через поперечный разрез кожи в нижней трети паховой складки. Альтернативно может быть выбран косой паховый разрез. 1 - подвздошно-подчревный нерв; 2 - подвздошнопаховый нерв.
2. Рассечение апоневроза наружной косой мышцы I. После углубления разреза через подкожную ткань выделяется апоневроз наружной косой мышцы, а также наружное паховое кольцо. От наружного кольца апоневроз наружной косой мышцы рассекается в краниальном направлении.
3. Рассечение апоневроза наружной косой мышцы II. Если наружное паховое кольцо трудно идентифицировать, апоневроз наружной косой мышцы можно рассечь скальпелем в направлении наружного кольца. Края апоневроза разводятся зажимами с зубцами. Наружный косой апоневроз вместе с наружным паховым кольцом должен быть обнажен полностью.
4. Защита нервов. После вскрытия пахового канала обнажается внутренняя косая мышца и мышца, поднимающая яичко. Подвздошно-паховый нерв обычно идет по внутренней косой мышце, где он тупо выделяется и защищается крючком. Половая ветвь бедреннополового нерва редко видна сразу; она обычно лежит дорзальнее и не видна до рассечения кремастера.
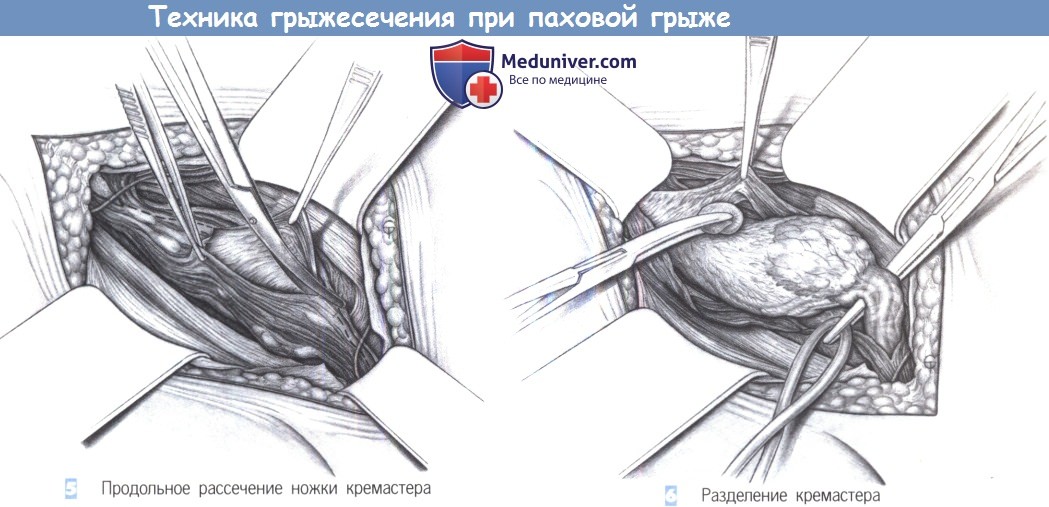
5. Продольное рассечение ножки кремастера. Мышца, поднимающая яичко, продольно рассекается ножницами при экспозиции тремя крючками Ру. Рассечение идет вниз, до блестящей внутренней фасции кремастера, которая легко отделима от лежащего ниже семенного канатика. Тупое отделение предотвращает повреждение структур семенного канатика.
6. Разделение кремастера. Семенной канатик отделяется от мышцы, поднимающей яичко, комбинацией тупой и острой диссекции. Лежащая дорзально половая ветвь бедренно-полового нерва тщательно предохраняется. Обычно она проходит во внутреннем паховом кольце вместе с наружными кремастерными венами. Вокруг канатика обводится держалка, и оба узких мышечных пучка кремастера отводятся тупо в краниальном и каудальном направлениях.
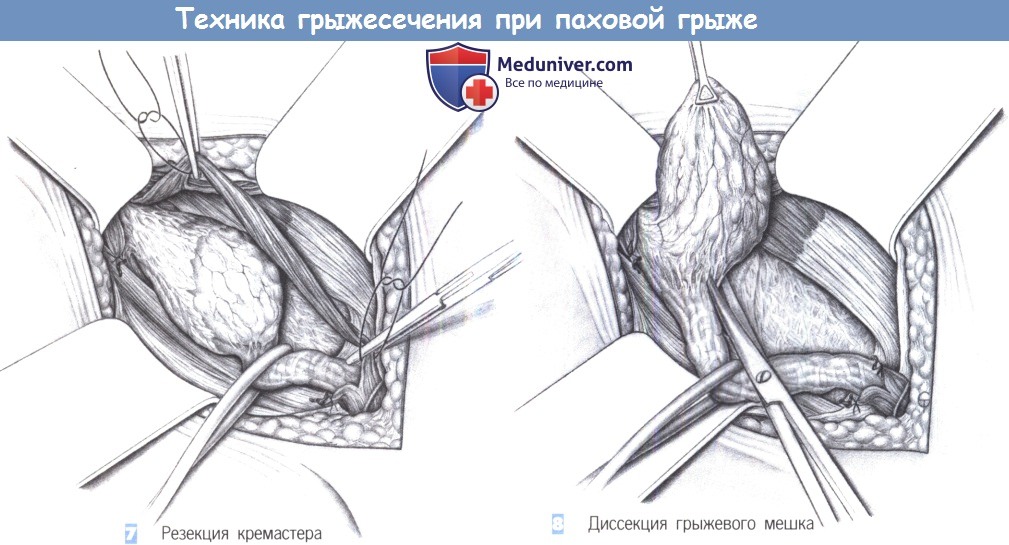
7. Резекция кремастера. Затем оба пучка кремастера пересекаются между зажимами, резецируются, и культи перевязываются лигатурами.
8. Диссекция грыжевого мешка. Осторожная тракция резиновой петли, обведенной вокруг канатика, и в случае необходимости захват грыжевого мешка зажимом Дюваля позволяют постепенно, тупым и острым путем отделить мешок от канатика и от поперечной фасции. При значительных спайках и в неясных ситуациях для более точной идентификации структур может быть полезно вскрытие грыжевого мешка уже на этом этапе диссекции.
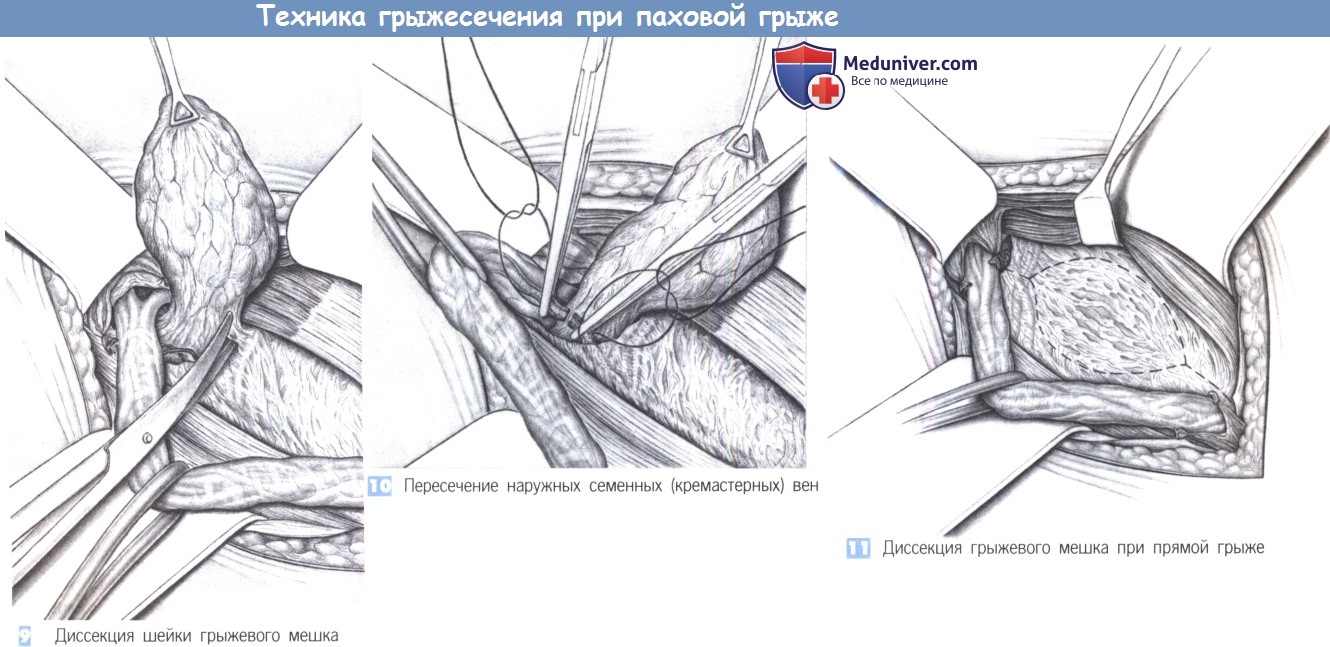
9. Диссекция шейки грыжевого мешка. Диссекция грыжевого мешка должна продолжаться до грыжевого дефекта в поперечной фасции. Если при косой грыже дефект находится во внутреннем паховом кольце, то его необходимо выделить полностью. Для идентификации бифуркации семявыносящего протока и семенных вен диссекция семенного канатика ведется до внутреннего кольца. Грыжевой мешок выделяется из внутреннего кольца со всех сторон и отделяется от всех спаек с поперечной фасцией.
10. Пересечение наружных семенных (кремастерных) вен. Наружные кремастерные вены, которые впадают в нижние эпигастральные вены, должны быть пересечены и перевязаны с прошиванием. В этой области почти всегда встречается половая ветвь бедренно-полового нерва, и авторы стремятся по возможности сохранить ее. Пересечение наружных кремастерных вен не обязательно, но оно действительно обеспечивает лучшую экспозицию вокруг внутреннего пахового кольца.
11. Диссекция грыжевого мешка при прямой грыже. При прямых паховых грыжах грыжевой мешок в поперечной фасции рассекается по окружности, чтобы создать краниальный и каудальный фасциальные лоскуты, которые могли бы надежно удерживать швы.
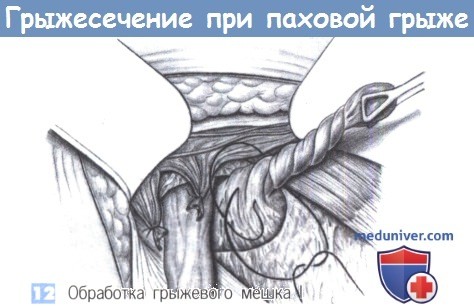
12. Обработка грыжевого мешка I. Работая с грыжевым мешком, следует рассматривать различные варианты его обработки. Он может быть закручен и перевязан с прошиванием на уровне внутреннего кольца. Избыточная часть мешка иссекается. Это - самый простой метод обработки грыжевого мешка, он используется наиболее часто.
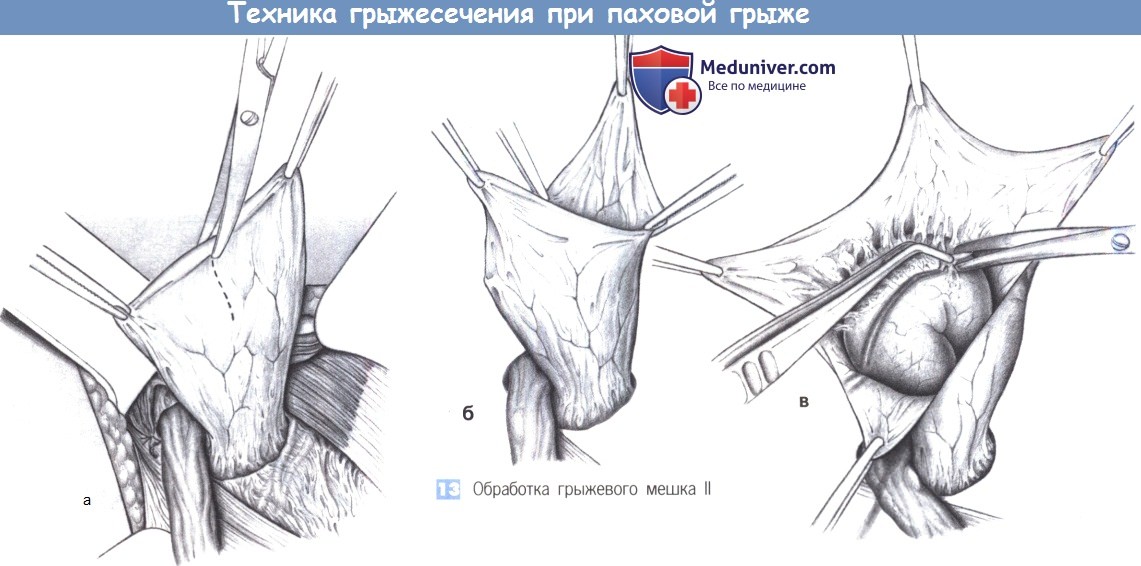
13. Обработка грыжевого мешка II. Если вправление содержимого грыжевого мешка затруднено, или если подозревается внутрибрюшной патологический процесс (ущемление, метастазы и т.д.), грыжевой мешок следует вскрыть. С этой целью мешок захватывается зажимами, рассекается продольно, и края разреза разводятся в стороны между четырьмя зажимами (а, б). Фиксированные сегменты кишки, если они подпаяны не слишком широко, могут быть отделены ножницами (в). Кишка не должна отделяться на большом протяжении; вместо этого грыжевой мешок должен быть закрыт и погружен в ткани наружным кисетным швом.
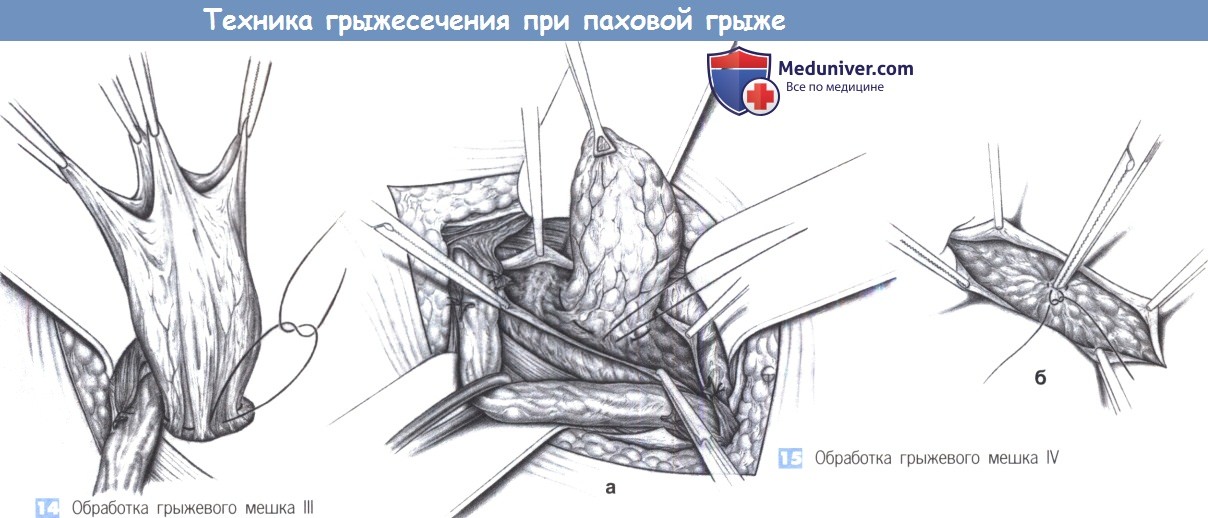
14. Обработка грыжевого мешка III. Прямые паховые грыжи, к грыжевому мешку которых припаяны трудноотделимые сегменты кишки, и скользящие грыжи погружаются в ткани наружным кисетным швом. Кисетный шов должен накладываться тщательно, чтобы не повредить внутренние структуры.
15. Обработка грыжевого мешка IV. Вскрытия прямого грыжевого мешка обычно не требуется; такой мешок может быть погружен в ткани наружным кисетным швом. После вправления мешка шов затягивается, и мешок опускается ниже уровня фасции. Во время этого маневраважно сначала полностью рассечь поперечную фасцию и развести ее зажимами (а). Это единственный способ погрузить мешок, не вовлекая поперечную фасцию, которая позднее будет нужна для пластики (б).
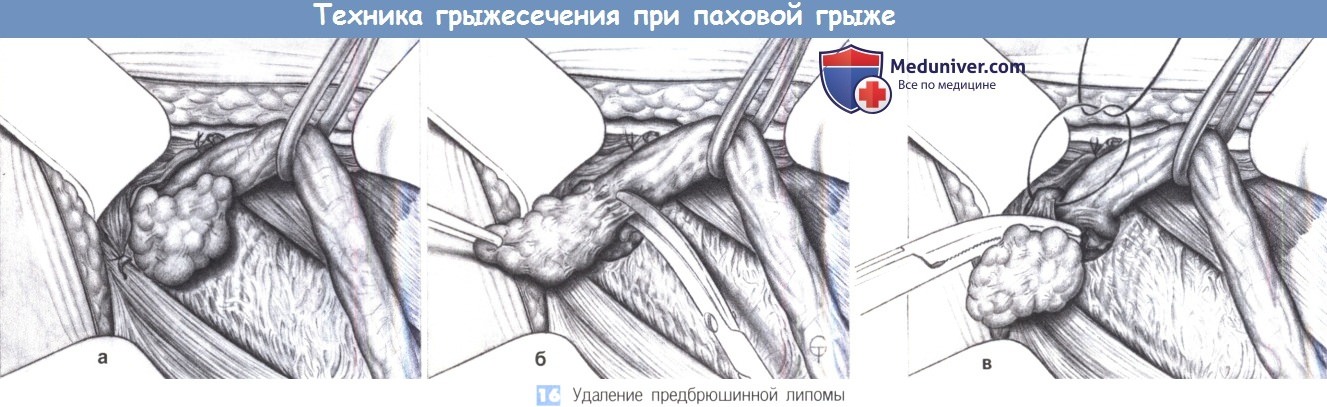
16. Удаление предбрюшинной липомы. После (а иногда до) обработки грыжевого мешка необходимо удалить предбрюшинную липому, если она имеется. Липома отделяется от семенного канатика острым путем, перевязывается с прошиванием у основания и отсекается (а-в).
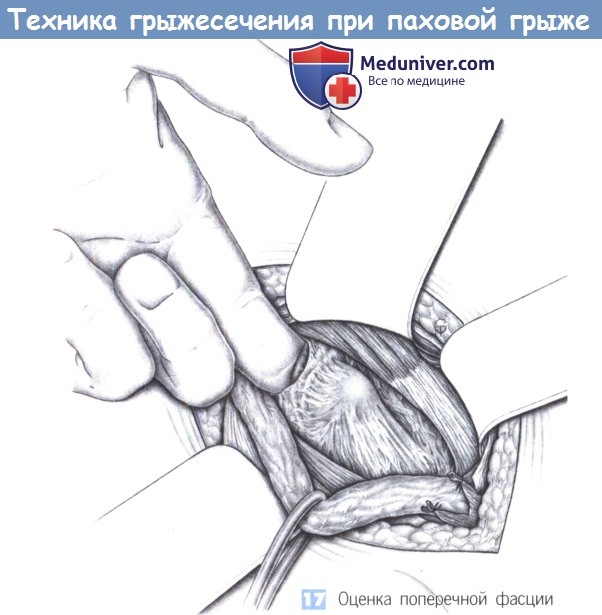
17. Оценка поперечной фасции. После обнажения задней стенки пахового канала оценивается состояние поперечной фасции путем введения во внутреннее паховое кольцо указательного пальца. Если фасция легко смещается и нестабильна, то требуется полное восстановление задней стенки. Затем производится интраоперационное определение типа грыжи; авторы различают латеральные (L) = косые грыжи и медиальные (М) = прямые грыжи с грыжевым отверстием размера I ( 3 см). Грыжевые дефекты LI и Ml можно устранить простым ушиванием, грыжевые дефекты LII и МП - путем полной пликации фасции, при больших грыжевых дефектах применяется полипропиленовая сетка. Далее будут описаны наиболее важные операции, обеспечивающие успех в 85-95% случаев всех паховых грыж. При небольших косых паховых грыжах может быть выполнено изолированное восстановление внутреннего пахового кольца по Циммерманну. Однако в этих случаях также предпочтительно полностью рассекать поперечную фасцию и восстанавливать ее, используя метод пликации по Шолдайсу.
Операция при грыже живота должна быть радикальной, по возможности простой и наименее травматичной. При этом нужно учитывать, что если при большинстве неосложненных грыж брюшной стенки (паховых, пупочных и т. д) можно добиться хороших результатов с помощью сравнительно простых способов закрытия грыжевых ворот, то при некоторых формах (послеоперационных, рецидивных) приходится использовать сложные технические приемы, включая реконструктивные и пластические. Залогом успеха грыжесечения является знание топографии.
Операция грыжесечения состоит из трех этапов:
1) доступ к грыжевым воротам и грыжевому мешку;
2) обработка и удаление грыжевого мешка;
3) устранение дефекта брюшной стенки (закрытие грыжевых ворот).
К доступам предъявляются следующие требования: простота и безопасность; возможность широкого обзора грыжевого канала или грыжевого отверстия. При этом доступ должен учитывать состояние тканей в области грыжевых ворот (воспалительные очаги, рубцы).
Обработка и удаление грыжевого мешка составляют второй этап операции. Этот этап слагается из нескольких последовательных приемов:
3. Ревизия содержимого грыжевого мешка с целью выявления патологических изменений грыжевого содержимого, рассечение спаек (резекция некротизированных участков органов при ущемленных грыжах и др.).
4. Прошивание и перевязка шейки грыжевого мешка для герметизации брюшной полости с последующим отсечением мешка над лигатурами. Перевязывать шейку следует в натянутом состоянии во избежание оставления карманов, углублений брюшины.
5. После отсечения грыжевого мешка удаляют предбрюшинную клетчатку из грыжевых ворот. Предбрюшинная клетчатка, внедряясь в грыжевые ворота, препятствует их прочному закрытию и в дальнейшем под действием внутрибрюшного давления расширяет их, способствуя развитию рецидива.
После обработки и удаления грыжевого мешка приступают к завершающему этапу операции – закрытию (пластике) грыжевых ворот.
Способов закрытия или укрепления грыжевых ворот насчитывается несколько сотен, их можно разделить на три группы:
Простые способы укрепления грыжевых ворот предусматривают закрытие имеющегося дефекта брюшной стенки с помощью швов. Эти способы применяются при простых формах грыж. Примером простого способа закрытия грыжевых ворот может служить способ Лексера, используемый при пупочных грыжах. Этот способ заключается в наложении вокруг расширенного пупочного кольца кисетного шва, при затягивании которого грыжевые ворота закрываются, дополнительно узловыми швами сводятся медиальные края влагалищных мышц живота.
При небольших паховых грыжах у детей с целью уменьшения травматичности операции применяют способы укрепления передней стенки пахового канала без его вскрытия. На первом этапе суживают наружное кольцо пахового канала (путем наложения нескольких узловых или П-образных швов. Второй этап заключается в подшивании П-образными швами апоневроза наружной косой мышцы (Краснобаева) или апоневроза и мышц (внутренней косой и поперечной) к паховой связке (Ру-Оппеля).
К простым можно отнести способ Руджи для закрытия грыжевых ворот при бедренных грыжах, заключающийся в подшивании паховой связки к гребешковой связке.
Простые способы имеют ограниченное применение, так как не могут использоваться при значительных изменениях топографии тканей в области грыжевых ворот, что наблюдается при больших грыжах.
Реконструктивные способы направлены на изменение конструкции грыжевых ворот с целью их укрепления. Реконструкция может быть выполнена либо с помощью фасций и апоневрозов (фасциально-апоневротические способы), либо с использованием как мышц, так и апоневрозов (мышечно-апоневротические способы).
К фасциально-апоневротическим способам относится, например, укрепление грыжевых ворот с помощью удвоения (создание дубликатуры из апоневроза наружной косой мышцы живота, из белой линии, внутрибрюшной фасции и т. д.).
Дубликатура апоневроза наружной косой мышцы живота используется, в частности, при укреплении передней стенки пахового канала по А. В. Мартынову. По этой методике дубликатура создается за счет подшивания верхнего края рассеченного по ходу пахового канала апоневроза наружной косой мышцы живота к паховой связке и последующего наложения на него нижнего края апоневроза той же мышцы.
К фасциально-апоневротическим способам относятся используемые при пупочных грыжах способы Мейо и К. М. Сапежко. При способе Мейо пупочное кольцо рассекают двумя поперечными разрезами на всю ширину белой линии, вскрывая влагалище прямой мышцы до появления ее внутреннего края. Затем накладывают П-образные швы с таким расчетом, чтобы нижний край разреза ложился под верхний. Вторым рядом узловых швов верхний апоневротический край прикрепляется к нижнему. Относительным недостатком этого способа является то, что белая линия живота не суживается, а, наоборот, расширяется. Кроме того, деформируются и прямые мышцы живота, что является в функциональном отношении невыгодным
Способ Сапежко заключается в том, что грыжевые ворота рассекаются на несколько сантиметров вверх и вниз. После этого накладывают швы, захватывающие край апоневроза с одной стороны и заднюю стенку влагалища прямой мышцы с другой, чтобы создать дубликатуру в продольном направлении. Второй шов соединяет оставшийся свободным край разреза белой линии с передней стенкой влагалища противоположной прямой мышцы. Метод Сапежко более выгоден, чем метод Мейо, так как при его использовании уменьшается ширина белой линии живота, выпрямляется ход волокон прямых мышц живота и внутренние края их приближаются друг к другу.
Мышечно-апоневротические способы реконструкции широко используются при оперативном лечении паховых грыж. При этом производят укрепление либо передней, либо задней стенки пахового канала (мышечно-апоневротические ткани сшиваются с паховой связкой спереди или позади от семенного канатика или круглой связки матки).
К способам укрепления задней стенки пахового канала относится способ Бассини.
После вскрытия пахового канала, и иссечения грыжевого мешка позади семенного канатика накладывают швы между краем прямой мышцы живота с ее влагалищем и надкостницей лобкового бугорка, а затем подшивают внутреннюю косую и поперечную мышцы с внутрибрюшной фасцией к паховой связке. Эти швы ликвидируют паховый промежуток.
Способы укрепления передней стенки пахового канала чаще используют при косых паховых грыжах у молодых людей. По способу А. А. Боброва свободные края внутренней косой и поперечной мышц подшивают, после вскрытия пахового канала и удаления грыжевого мешка, к паховой связке кпереди от семенного канатика или круглой связки матки. Затем соединяют края рассеченного при доступе апоневроза наружной косой мышцы.
По способу Жирара после удаления грыжевого мешка и ушивания глубокого отверстия пахового канала внутреннюю косую и поперечную мышцы пришивают к паховой связке на всем протяжении пахового канала кпереди от семенного канатика. Затем накладывают второй ряд швов между верхним краем рассеченного апоневроза наружной косой мышцы живота и паховой связкой. После этого нижний край апоневроза укладывают поверх подшитого к паховой связке, формируя дубликатуру. Недостатком способа Жирара является многорядность швов на паховую связку, которые сильно ее травмируют и разволокняют.
При способе Жирара-Спасокукоцкого для укрепления передней стенки канала края внутренней косой и поперечной мышц пришивают к паховой связке мышц вместе с прилегающим к ним апоневрозом наружной косой мышцы. После этого формируют дубликатуру из апоневроза наружной косой мышцы, как при способе Жирара.
Одним из неприятных осложнений при операциях по поводу паховой грыжи являются послеоперационные боли вследствие повреждения или захватывания в лигатуру подвздошно-пахового нерва. Этот нерв проходит вблизи нижнего края внутренней косой мышцы живота и легко попадает в лигатуру при прошивании мышцы. В результате развиваются сильные боли, отдающие в яичко и медиальную поверхность бедра. Во избежание этого осложнения необходимо накладывать швы под контролем глаза, предварительно выделив нерв. Мышечно-апоневротическое укрепление передней или задней стенки пахового канала в большинстве случаев обеспечивает радикальность оперативного вмешательства, закрывая паховый промежуток. Недостатком этих способов реконструкции является относительная непрочность послеоперационного рубца вследствие соединения разнородных тканей.
Низведение мышц для уменьшения пахового промежутка облегчается при проведении послабляющих разрезов передней стенки влагалища прямой мышцы живота. К ним приходится прибегать, если высота промежутка превышает 3 см и при наложении швов возникает большое напряжение.
При пришивании паховой связки необходимо учитывать, что под нею на границе медиальной и средней трети длины проходят бедренные сосуды – артерия и вена. Неосторожное проведение иглы может привести к повреждению этих сосудов и опасному кровотечению.
В качестве пластического материала используют апоневротические или мышечные лоскуты на питающей ножке из близлежащих областей, реже аутодермальные лоскуты, консервированные аллотрансплантаты из твердой мозговой оболочки.
Основным условием для применения апоневротического или мышечного лоскута на питающей ножке является отсутствие какого-либо натяжения тканей, перегибов снабжающих лоскут сосудов. При небольших грыжах, расположенных по средней линии живота в нижнем отделе и в паховой области, могут быть использованы лоскуты из апоневроза передней стенки влагалища прямой мышцы или апоневроза наружной косой мышцы. Для пластики при рецидивных паховых грыжах, а также при бедренных грыжах рекомендуются лоскуты из широкой фасции бедра или портняжной мышцы. Проводя подготовленные лоскуты к зоне пахового канала под паховой связкой, удается закрыть как паховый промежуток, так и расширенное внутреннее кольцо бедренного канала. Это выгодно при сочетанных бедренных и паховых грыжах.
Широкое распространение получили синтетические материалы для закрытия грыжевых ворот (лавсан, фторлон и др.). Лавсановые и фторлоновые сетки длительное время сохраняют прочность, они не вызывают реакции отторжения, хорошо прорастают соединительной тканью при имплантации.
Возможны два варианта применения синтетического материала – закрытие грыжевых ворот со стороны передней или задней поверхности. Считается, что при грыжах передней брюшной стенки выгоднее располагать эксплантат под мышцами, подшивая его в виде заплаты к грыжевым воротам сзади. В этом случае синтетическая сетка замещает участок внутрибрюшной фасции, которая здесь обычно истончена и не обладает механической прочностью.
Наиболее частым и опасным для жизни осложнением грыж является их ущемление.
Различают следующие варианты ущемлений: пристеночное (ущемление стенки кишки без нарушения продвижения содержимого), антеградное (ущемленная петля кишки находится в грыжевом мешке) и ретроградное (ущемленная петля кишки находится в брюшной полости) сопровождаются развитие клиники кишечной непроходимости. При операциях по поводу ущемленных грыж должна соблюдаться определенная последовательность этапов оперативного вмешательства:
- выделение грыжевого мешка;
- вскрытие грыжевого мешка;
- фиксация грыжевого содержимого;
- рассечение ущемляющего кольца (грыжевых ворот);
- ревизия грыжевого содержимого и оценка жизнеспособности органа по цвету, блеску, перистальтике, пульсации сосудов брыжейки);
- при некрозе или подозрении на нежизнеспособность ущемленного органа – резекция в пределах здоровых тканей;
- пластика грыжевых ворот;
На этапе ликвидации ущемления хирург должен четко знать границы грыжевых ворот и какую из стенок можно рассекать.

Грыжесечение (герниопластика) — ликвидация грыжевого выпячивания при помощи хирургической операции. Это единственный способ радикально избавиться от выпячивания фрагмента ткани или органа через так называемые грыжевые ворота.
Раннее проведение герниопластики способствует незначительной травматизации тканей и сокращению до минимума срока послеоперационной реабилитации, напротив, запущенные случаи приводят к серьезным осложнениям вплоть до летального исхода. К консервативным методам лечения можно отнести ношение бандажа, но от наличия дефекта брюшной стенки и сопряженного с ним риска возникновения осложнений, к сожалению, избавиться не удастся.
Области применения
По месту локализации грыжевых ворот грыжи делятся на 5 типов:
- Паховые грыжи — выпячивание происходит в область пахового канала. Это наиболее распространенный тип грыж брюшной стенки.
- Пупочные грыжи — выпячивание сальника и петель кишечника происходит через пупочное кольцо.
- Бедренные грыжи — происходит выхождение за пределы бедренного канала фрагмента большого сальника и кишечника. Симптомы — появление опухолевидного образования на границе паха и бедра (ниже паховой складки), боли при ходьбе.
- Грыжи белой линии живота — наиболее часто располагаются по средней линии выше или возле пупка, что связано с наибольшей предрасположенностью к расхождению волокон соединительной ткани именно в этих местах.
- Диафрагмальные грыжи — как правило, располагаются в области пищеводного отверстия диафрагмы. Бывают врожденными и приобретенными (посттравматические грыжи). Грыжа пищеводного отверстия диафрагмы может приводить к забросу содержимого желудка в пищевод, с развитием хронического воспаления. В дальнейшем длительное течение воспалительного процесса может приводить к развитию злокачественных опухолей пищевода.
К грыжам более редких локализаций относятся грыжи мечевидного отростка грудины, сухожильной перемычки прямой мышцы живота, полулунной линии, пупочного канатика, а также поясничные, седалищные, промежностные и запирательные грыжи.
Также грыжевое выпячивание может сформироваться в связи с послеоперационным дефектом брюшной стенки, возникающим при неправильном анатомо-физиологическом доступе, избыточной физической нагрузке в послеоперационном периоде или при нагноении послеоперационной раны. В этом случае герниопластика выполняется не ранее чем через 6-12 месяцев после первой операции.
Виды грыжесечения
Грыжесечение делится на несколько видов по типу пластики тканей брюшной стенки:
- пластика местными тканями (аутопластика), используются собственные ткани больного;
- аллопластика, примененяются синтетические материалы (сетка, протез) или донорские ткани;
- комбинированный вариант (аллопластика+аутопластика).
Золотым стандартом операций по ликвидации паховой грыжи является пластика по Лихтенштейну. Ее особенностью является техника выполнения без натяжения прилежащих тканей. Использование саморассасывающейся композитной сетки дает превосходные результаты при этом методе герниопластики. Подобная методика также применяется при грыжах разных типов локализации.
Натяжная пластика дает, по сравнению с ненатяжной, значительно большее количество рецидивов, так как нагрузка на швы увеличивается в несколько раз, а соединительная ткань в месте дефекта брюшины зачастую довольно рыхлая и тонкая.
Показания к плановому грыжесечению
В плановом порядке оперируются небольшие грыжевые выпячивания, поддающиеся самостоятельному вправлению. В любом случае хирургическое вмешательство неизбежно, так что тянуть с операцией не стоит.
Показания к экстренному грыжесечению:
- осложненное течение грыж любой локализации;
- ущемление грыжи в области ворот, может развиваться после значительной физической нагрузки с выпячиванием в грыжевой мешок большого количества содержимого. Это осложнение опасно развитием некроза тканей, при ущемлении петель кишечника оно ведет к кишечной непроходимости;
- невозможность самостоятельного вправления вследствие развития спаечного процесса между содержимым и стенками грыжевого мешка;
- копростаз (закупорка грыжи каловыми массами) — чаще встречается у пациентов старческого возраста;
- воспалительный процесс, в том числе развитие аппендицит (червеобразный отросток попадает в грыжевой мешок).
Предоперационная подготовка к герниопластике
Речь о длительной подготовке вести можно только в случае планового оперативного вмешательства. Для того чтобы правильно подготовиться к операции, необходимо выполнить ряд диагностических процедур и лабораторных клинических исследований. Существует стандартный пакет лабораторных анализов перед полостной операцией:
- Общий анализ крови, включающий в себя лейкоцитарную формулу и количество тромбоцитов;
- Коагулограмма (оценка состояния белков свертывающей системы пациента на момент исследования);
- Исследование биохимических показателей (показатели уровня трансаминаз, общий белок, креатинин, щелочная фосфатаза и др.);
- Определение группы крови и резус-фактора;
- Исследование на ВИЧ, гепатиты В и С, реакция Вассермана .
В обязательном порядке больному, готовящемуся к операции, назначается ЭКГ, флюорография, общий анализ мочи. При наличии показаний добавляются другие исследования. Например, УЗИ брюшной области, грыжевого выпячивания или компьютерная томография, фиброгастродуоденоскопия, фиброколоноскопия.
Подготовка накануне плановой операции:
- запрет на прием пищи (с 18.00) и воды (с утра);
- удаление волос с операционного поля;
- очистка кишечника очистительной клизмой или специальными препаратами.
Пациентам с варикозным расширением вен перед, во время и после операции необходимо применение компрессионного трикотажа (для профилактики тромбоэмболических осложнений).
Как проходит операция
Существует два типа хирургического вмешательства при грыжах различной локализации:
В отличие от лапароскопической операции, этот вид хирургического вмешательства проходит как под общим наркозом, так и под местной анестезией. При иссечении неосложненной паховой и бедренной грыжи небольшого размера часто используется эпидуральная анестезия.
Сама операция состоит из 4-х этапов:
- Открытие доступа к грыжевому мешку путем послойного рассечения тканей.
- Выделение и освобождение (или иссечение) грыжевого мешка
- Закрытие грыжевых ворот при помощи различных видов пластики.
- Послойное ушивание послеоперационной раны.
При развитии ущемления грыжи, длительном сроке с момента ущемления и омертвении содержимого грыжевого мешка вследствие сдавления, применяется оперативное вмешательство двумя доступами — через грыжевое выпячивание и через брюшную полость. Пораженные петли кишечника удаляются, целостность кишечника восстанавливается, затем проводится вмешательство в области грыжевого выпячивания. При развитии значительных воспалительных изменений тканей пластика в области выпячивания не всегда может быть произведена одномоментно.
Снятие швов производится на 8-10 день после операции.
При этом виде хирургического вмешательства используется только общая анестезия.
Среди преимуществ лапараскопического метода следует отметить:
- гораздо более короткий срок реабилитации (до 2-х недель);
- отсутствие необходимости пребывания в стационаре (зачастую выписка происходит в день операции);
- снижение риска рецидива и осложнений (в связи с более равномерно распределенной нагрузкой на швы);
- значительно лучший визуально-косметический эффект (отсутствие заметных шрамов).
Противопоказания к лапароскопической операции:
- выраженное ожирение;
- ущемление грыжи;
- сепсис;
- декомпенсированная форма сердечно-сосудистых заболеваний, серьезные патологии органов дыхания;
- не поддающийся медикаментозной коррекции сахарный диабет;
- выраженный тромбофлебит;
- цирроз печени;
- большая часть онкологических заболеваний.
Как действует герниопластика
Благодаря восстановлению анатомической целостности брюшинного пространства, пациенты значительно смогут улучшить качество жизни, возобновить физические нагрузки, избавиться от болевого синдрома и визуальных дефектов своего тела. Улучшается работа пищеварительной системы, пациент становится спокойнее — теперь ему не нужно жить в постоянном страхе ожидания внезапного обострения, которое может случиться в самый неподходящий для этого момент.
Перед операцией необходимо исключить ряд патологий, которые могут дать серьезные осложнения во время самого хирургического вмешательства. Вам может понадобиться консультация:
- кардиолога (выявление и лечение сердечно-сосудистой патологии);
- сосудистого хирурга (для исключения риска тромбоэмболии при варикозном расширении вен);
- анестезиолога (для выбора оптимального способа анестезии);
- гастроэнтеролога (при наличии сопутствующих заболеваний органов брюшной полости, таких как холецистит, язвенная болезнь, панкреатит);
- эндокринолога (для страдающих сахарным диабетом).
После герниопластики следует пройти курс реабилитации с поэтапным усилением физической нагрузки для профилактики послеоперационных осложнений. Пациентам с избыточной массой тела не лишней будет консультация диетолога. Необходимо тщательно выполнять предписания хирурга и специалиста по реабилитации по поводу режима питания и двигательной активности.
Читайте также:


