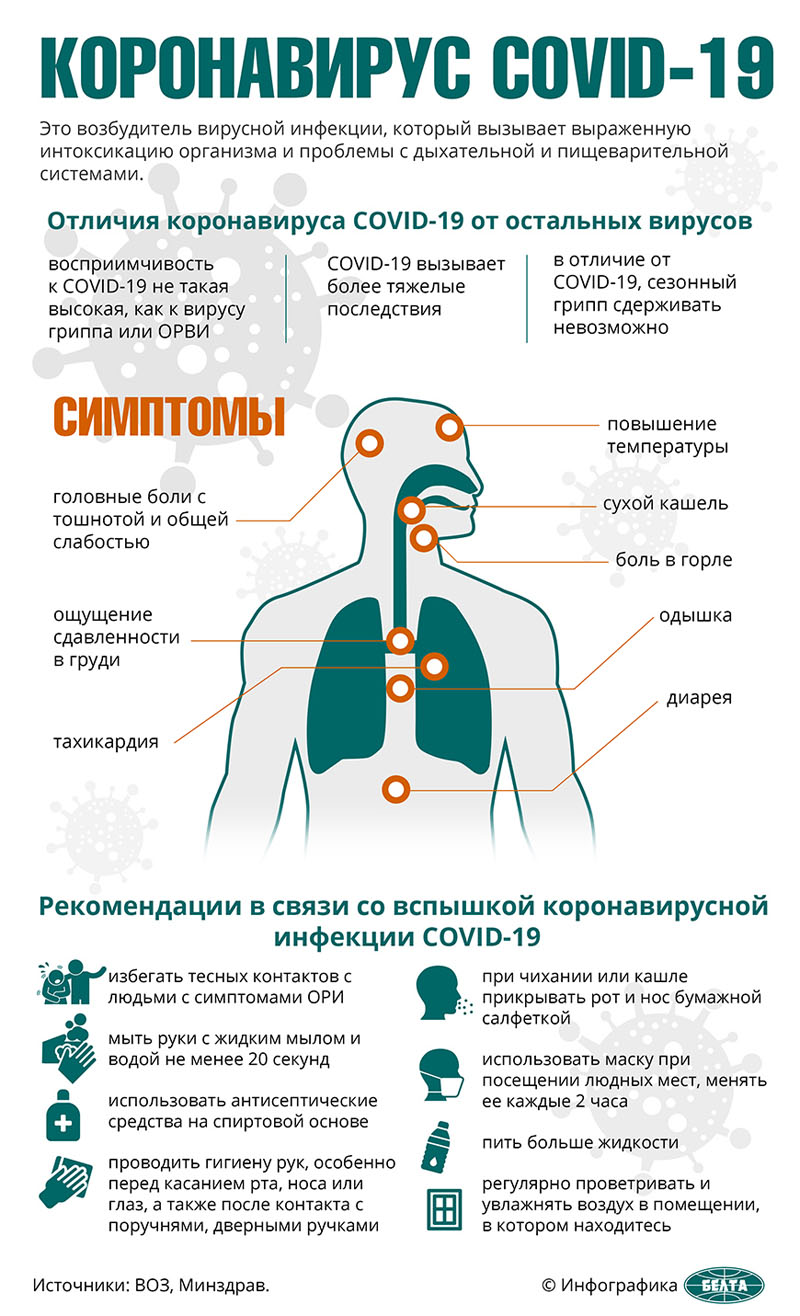
Памятки по клиническим симптомам карантинных инфекций







Памятка по профилактике коронавируса: рекомендации ВОЗ и Минздрав для населения

Меры профилактики по недопущению возникновения и распространения коронавирусной инфекции (COVID-19).
Правило 1: Соблюдайте гигиену рук! Чистые руки — это гарантия того, что Вы не будете распространять вирусы, инфицируя себя, когда прикасаетесь ко рту и носу, и окружающих — через поверхности. Как можно чаще, особенно, после пользования общественным транспортом, после любого посещения улицы и общественных мест, перед и после еды, мойте руки водой с мылом или используйте средство для дезинфекции рук.
Носите с собой дезинфицирующее средство для рук или дезинфицирующие салфетки, чтобы иметь возможность в любой обстановке очистить руки. Эти простые меры удалят вирусы с Ваших рук!
Правило 2: проводите регулярную влажную уборку помещения, где Вы находитесь, чистку и дезинфекцию поверхностей с использованием бытовых моющих средств. Обратите, прежде всего, внимание на дверные ручки, поручни, столы, стулья, компьютерные клавиатуры и мышки, телефонные аппараты, пульты управления, панели оргтехники общего пользования и другие предметы, к которым прикасаетесь в быту и на работе. Поддерживать чистоту поверхностей — одно из самых простых, но самых важных правил!
Как можно чаще и регулярно проветривайте помещение и увлажняйте воздух любыми доступными способами в помещении, где Вы находитесь.
Правило 3: избегайте многолюдных мест или сократите время пребывания в местах большого скопления людей (общественный транспорт, торговые центры, концертные залы и др.). Избегайте близкого контакта с людьми, которые кажутся нездоровыми, у которых имеются признаки респираторной инфекции (например, кашляют, чихают). Избегайте рукопожатий и поцелуев при приветствии (до прекращения сезона заболеваемости ОРИ).
Помните, что респираторные вирусы передаются от больного человека к здоровому человеку воздушно-капельным путем (при разговоре, чихании, кашле). Поэтому старайтесь соблюдать расстояние не менее 1-1,5 м от лиц, которые имеют симптомы респираторной инфекции.
- прикрывайте рот и нос салфеткой (платком), когда чихаете или кашляете;
- используйте одноразовые бумажные салфетки (платки), которые выбрасывайте сразу после использования;
- при отсутствии салфетки (платка) кашляйте или чихайте в сгиб локтя;
- не касайтесь немытыми руками носа, рта и глаз.
Используйте медицинскую маску, если:
Вы ухаживаете за больным респираторной инфекцией,
Вы, возможно, будете контактировать с людьми с признаками респираторной инфекции.
ВАЖНО! При использовании медицинских масок необходимо соблюдать правила:
- Обработать руки спиртосодержащим средством или вымыть с мылом.
- Удерживая маску за завязки или резинки вплотную поднести к лицу белой стороной внутрь и фиксировать завязками (резинками) в положении, когда полностью прикрыта нижняя часть лица — и рот, и нос.
- В конце придать нужную форму гибкой полоске (носовому зажиму), обеспечивая плотное прилегание маски к лицу.
- Снять изделие, удерживая за завязки (резинку) сзади, не прикасаясь к передней части маски.
- Выбросить снятую маску в закрывающийся контейнер для отходов.
- Вымыть руки с мылом или обработать спиртосодержащим средством.
- При необходимости надеть новую маску, соблюдая этапы 1-3
ВАЖНО! Использовать маску не более двух часов.
Немедленно заменить маску в случае ее намокания (увлажнения), даже если прошло менее двух часов с момента использования.
Не касаться руками закрепленной маски.
Тщательно вымыть руки с мылом или обработать спиртосодержащим средством после прикосновения к используемой или использованной маске.
Одноразовые маски нельзя использовать повторно.
Правило 4: ведите здоровый образ жизни! Это повысит естественную сопротивляемость Вашего организма к инфекции.
Чаще совершайте прогулки на свежем воздухе, высыпайтесь и придерживайтесь правил рационального питания (пища должна быть витаминизированной, в особенности богата витаминами А, Bl, С, в пищу должны быть максимально включены овощи, фрукты, особенно содержащие витамин С).
оставайтесь дома и вызывайте врача на дом;
если Вы до появления симптомов находились в странах, в которых регистрировались случаи COVID-19 в предыдущие 14 дней, то вызывайте скорую медицинскую помощь и сообщите об этом специалисту;
дети с признаками острой респираторной инфекции должны оставаться дома и не посещать дошкольные учреждения и школы;
строго выполняйте все назначения и рекомендации, которые Вам даст врач (постельный режим, прием лекарственных средств);
максимально ограничьте свои контакты с домашними, особенно детьми, пожилыми людьми и лицами, страдающими хроническими заболеваниями, чтобы не заразить их;
используйте медицинскую маску, если Вы вынуждены контактировать с людьми.
Помните, что своевременное обращение к врачу и начатое лечение позволит минимизировать риск развития и степень тяжести основного осложнения гриппа и коронавирусной инфекции — пневмонии.
Обращаем внимание! После выписки из лечебного учреждения граждане не являются носителями коронавирусной инфекции.
Источник информации: Горисполком.
[youtube.player]УТВЕРЖДАЮ
Министр здравоохранения Российской Федерации
УТВЕРЖДАЮ
Руководитель Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека
М.А. Мурашко
А.Ю. Попова
Временные методические рекомендации
ПРОФИЛАКТИКА, ДИАГНОСТИКА И ЛЕЧЕНИЕ НОВОЙ КОРОНАВИРУСНОЙ ИНФЕКЦИИ (2019-nCoV)
Версия 1 (29.01.2020)
Введение
1. Этиология и патогенез…. . 2
2. Эпидемиологическая характеристика…. 4
3. Диагностика коронавирусной инфекции . 6
3.1. Алгоритм обследования пациента с подозрением на новую
коронавирусную инфекцию, вызванную 2019-nCoV…. 6
3.2. Клинические особенности коронавирусной инфекции . 9
3.3. Лабораторная диагностика коронавирусной инфекции . 10
4. Лечение коронавирусной инфекции . 12
4.1. Этиотропная терапия…. 12
4.2. Патогенетическая терапия…. 14
4.3. Симптоматическая терапия . 17
4.4. Особенности клинических проявлений и лечения заболевания у
детей…. 17
4.4.1. Особенности клинических проявлений…. 17
4.4.2. Особенности лечения…. 20
4.5. Терапия неотложных состояний при коронавирусной инфекции…. 24
4.5.1. Интенсивная терапия острой дыхательной недостаточности….
4.5.1.1 Проведение неинвазивной и искусственной вентиляции легких….
4.5.1.2 Проведение экстракорпоральной мембранной оксигенации….
4.5.2. Лечение пациентов с септическим шоком…. 26
5. Профилактика коронавирусной инфекции…. 27
5.1. Специфическая профилактика коронавирусной инфекции…. 27
5.2. Неспецифическая профилактика коронавирусной инфекции…. 28
5.3. Медикаментозная профилактика коронавирусной инфекции…. 30
6. Маршрутизация пациентов и особенности эвакуационных мероприятий больных или лиц с подозрением на новую коронавирусную инфекцию, вызванную 2019-nCoV…. 30
6.1. Маршрутизация пациентов и лиц с подозрением на новую коронавирусную инфекцию, вызванную 2019-nCoV…. 30
6.2. Особенности эвакуационных мероприятий больных или лиц с подозрением на новой коронавирусную инфекцию, вызванную 2019— nCoV, и общие принципы госпитализации больного, подозрительного на заболевание коронавирусной инфекцией . 34
Приложение 1-4. 44
1
ВВЕДЕНИЕ
Появление в декабре 2019 г. заболеваний, вызванных новым коронавирусом (2019-nCoV), поставило перед специалистами в области охраны здравоохранения и врачами трудные задачи, связанные с быстрой диагностикой и клиническим ведением больных c этой инфекцией. В настоящее время сведения об эпидемиологии, клинических особенностях, профилактике и лечении этого заболевания ограничены. Известно, что наиболее распространенным клиническим проявлением нового варианта коронавирусной инфекции является пневмония, у значительного числа пациентов зарегистрировано развитие острого респираторного дистресс— синдрома (ОРДС).
Рекомендации, представленные в документе, в значительной степени базируются на фактических данных, опубликованных специалистами ВОЗ, китайского и американского центра по контролю за заболеваемостью, а также Европейского Центра по контролю за заболеваемостью в материалах по лечению и профилактике этой инфекции.
Методические рекомендации предназначены для врачей лечебно— профилактических учреждений инфекционного профиля, а также врачей— реаниматологов отделений интенсивной терапии инфекционного стационара.
1. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Коронавирусы (Coronaviridae) – это большое семейство РНК— содержащих вирусов, способных инфицировать человека и некоторых животных. У людей коронавирусы могут вызвать целый ряд заболеваний – от легких форм острой респираторной инфекции до тяжелого острого респираторного синдрома (ТОРС). В настоящее время известно о циркуляции среди населения четырех коронавирусов (HCoV-229E, -OC43, -NL63 и —
HKU1), которые круглогодично присутствуют в структуре ОРВИ, и, как правило, вызывают поражение верхних дыхательных путей легкой и средней тяжести.
По результатам серологического и филогенетического анализа коронавирусы разделяются на три рода: Alphacoronavirus, Betacoronavirus и Gammacoronavirus. Естественными хозяевами большинства из известных в настоящее время коронавирусов являются млекопитающие.
До 2002 года коронавирусы рассматривались в качестве агентов, вызывающих нетяжелые заболевания верхних дыхательных путей (с крайне редкими летальными исходами). В конце 2002 года появился коронавирус (SARS-CoV), возбудитель атипичной пневмонии, который вызывал ТОРС у людей. Данный вирус относится к роду Betacoronavirus. Природным резервуаром SARS-CoV служат летучие мыши, промежуточные хозяева – верблюды и гималайские циветты. Всего за период эпидемии в 37 странах по миру зарегистрировано более 8000 случаев, из них 774 со смертельным исходом. С 2004 года новых случаев атипичной пневмонии, вызванной SARS-CoV, не зарегистрировано.
В 2012 году мир столкнулся с новым коронавирусом MERS (MERS— CoV), возбудителем ближневосточного респираторного синдрома, также принадлежащему к роду Betacoronavirus. Основным природным резервуаром коронавирусов MERS-CoV являются верблюды. С 2012 года зарегистрировано 2494 случая коронавирусной инфекции, вызванной вирусом MERS-CoV, из которых 858 закончились летальным исходом. Все случаи заболевания географически ассоциированы с Аравийским полуостровом (82% случаев зарегистрированы в Саудовской Аравии). В настоящий момент MERS-CoV продолжает циркулировать и вызывать новые случаи заболевания.
Новый коронавирус 2019-nCoV (временное название, присвоенное Всемирной организацией здравоохранения 12 января 2020 года) представляет собой одноцепочечный РНК-содержащий вирус, относится к семейству Coronaviridae, относится к линии Beta-CoV B. Вирус отнесен ко II группе патогенности, как и некоторые другие представители этого семейства (вирус SARS-CoV, MERS-CoV).
Коронавирус 2019-nCoV предположительно является рекомбинантным вирусом между коронавирусом летучих мышей и неизвестным по происхождению коронавирусом. Генетическая последовательность 2019— nCoV сходна с последовательностью SARS-CoV по меньшей мере на 70%.
Патогенез новой коронавирусной инфекции изучен недостаточно. Данные о длительности и напряженности иммунитета в отношении 2019— nCoV в настоящее время отсутствуют. Иммунитет при инфекциях, вызванных другими представителями семейства коронавирусов, не стойкий и возможно повторное заражение.
2. ЭПИДЕМИОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА
Пути передачи инфекции: воздушно-капельный (при кашле, чихании, разговоре), воздушно-пылевой и контактный. Факторы передачи: воздух, пищевые продукты и предметы обихода, контаминированные 2019-nCoV.
Установлена роль инфекции, вызванной2019-nCoV, как инфекции, связанной с оказанием медицинской помощи. По состоянию на 23.01.2020 в одной из больниц г. Ухань выявлено 15 подтвержденных случаев заболевания среди врачей, контактировавших с больными 2019-nCoV.
Стандартное определение случая заболевания новой коронавирусной инфекции 2019-nCoV
Подозрительный на инфекцию, вызванную 2019-nCoV, случай:
— наличие клинических проявлений острой респираторной инфекции, бронхита, пневмонии в сочетании со следующими данными эпидемиологического анамнеза:
— посещение за последние 14 дней до появления симптомов эпидемиологически неблагополучных по 2019-nCoV стран и регионов (главным образом г. Ухань, Китай);
— наличие тесных контактов за последние 14 дней с лицами, находящимися под наблюдением по инфекции, вызванной новым коронавирусом2019-nCoV, которые в последующем заболели;
— наличие тесных контактов за последние 14 дней с лицами, у которых лабораторно подтвержден диагноз 2019-nCoV.
Вероятный случай инфекции, вызванной 2019-nCoV:
— наличие клинических проявлений тяжелой пневмонии, ОРДС, сепсиса в сочетании с данными эпидемиологического анамнеза (см. выше).
Подтвержденный случай инфекции, вызванной 2019-nCoV:
1.Наличие клинических проявлений острой респираторной инфекции, бронхита, пневмонии в сочетании с данными эпидемиологического анамнеза (см. выше).
2. Положительные результаты лабораторных тестов на наличие РНК 2019-nCoV методом ПЦР.
3. ДИАГНОСТИКА КОРОНАВИРУСНОЙ ИНФЕКЦИИ
3.1. АЛГОРИТМ ОБСЛЕДОВАНИЯ ПАЦИЕНТА С ПОДОЗРЕНИЕМ НА НОВУЮ КОРОНАВИРУСНУЮ ИНФЕКЦИЮ, ВЫЗВАННУЮ 2019-NCOV
Диагноз устанавливается на основании клинического обследования,
данных эпидемиологических анамнеза и результатов лабораторных исследований.
1. Подробная оценка всех жалоб, анамнеза заболевания,
эпидемиологического анамнеза. При сборе эпидемиологического анамнеза обращается внимание на посещение в течение 14 дней до первых симптомов, эпидемически неблагополучных по 2019-nCoV стран и регионов (в первую очередь г. Ухань, Китай), наличие тесных контактов за последние 14 дней с лицами, подозрительными на инфицирование2019-nCoV, или лицами, у которых диагноз подтвержден лабораторно.
2. Физикальное обследование, обязательно включающее:
— оценку видимых слизистых оболочек верхних дыхательных путей,
— аускультацию и перкуссию легких,
— пальпацию лимфатических узлов,
— исследование органов брюшной полости с определением размеров печени и селезенки,
— термометрию,
с установлением степени тяжести состояния больного.
3. Лабораторная диагностика общая:
-выполнение общего (клинического) анализа крови с определением уровня эритроцитов, гематокрита, лейкоцитов, тромбоцитов, лейкоцитарной формулы;
-биохимический анализ крови (мочевина, креатинин, электролиты, печеночные ферменты, билирубин, глюкоза, альбумин). Биохимический анализ крови не дает какой-либо специфической информации, но обнаруживаемые отклонения могут указывать на наличие органной дисфункции, декомпенсацию сопутствующих заболеваний и развитие осложнений, имеют определенное прогностическое значение, оказывают влияние на выбор лекарственных средств и/или режим их дозирования;
-исследование уровня С-реактивного белка (СРБ) в сыворотке крови. Уровень СРБ коррелирует с тяжестью течения, распространенностью воспалительной инфильтрации и прогнозом при пневмонии;
— пульсоксиметрия с измерением SpO2 для выявления дыхательной недостаточности и оценки выраженности гипоксемии. Пульсоксиметрия является простым и надежным скрининговым методом, позволяющим выявлять пациентов с гипоксемией, нуждающихся в респираторной поддержке и оценивать ее эффективность;
— пациентам с признаками острой дыхательной недостаточности (ОДН) (SрO2 менее 90% по данным пульсоксиметрии) рекомендуется исследование газов артериальной крови с определением PaO2, PaCO2, pH, бикарбонатов, лактата;
— пациентам с признаками ОДН рекомендуется выполнение коагулограммы с определением протромбинового времени, международного нормализованного отношения и активированного частичного тромбопластинового времени.
4. Лабораторная диагностика специфическая:
4. ЛЕЧЕНИЕ КОРОНАВИРУСНОЙ ИНФЕКЦИИ
[youtube.player]
Что представляют собой карантинные инфекции?
В группу карантинных инфекций отнесены те, которые быстро распространяются среди населения, вызывая массовые вспышки заболевания (эпидемию).
В медицине принято и другое наименование для такого рода инфекций – особо опасные (ООИ), так как они вызывают тяжелые осложнения в человеческом организме и даже могут стать причиной смерти.
Такие инфекции следует держать под медико-санитарным контролем, обеспечивая ряд мероприятий, которые препятствовали бы распространению данных заболеваний. Комплекс таких мер называют карантином, а инфекции, подлежащие особому медико-санитарному вниманию – карантинными.
Список заболеваний, относящихся к карантинным, менялся с течением времени. Некоторые из них удавалось победить вакцинацией, другие оставались опасными.
Именно эти инфекции молниеносно распространяются среди населения, вызывая тяжелые последствия, и характеризуются наибольшим числом случаев летального исхода.
Сейчас карантинные меры – это международные правила, соблюдать которые в 2007 году обязались 194 государств. Самое главное из них – обмен информацией о вспышках опасных заболеваний.
Остальные связаны с мерами, которые призваны ограничить распространение инфекции на другие территории (ограничение въезда/выезда населения, товарообмена и др.).
Медико-санитарные правила, призванные ограничить распространение карантинных инфекций, имеют силу закона и должны обязательно соблюдаться всеми государствами, подписавшими их.

Классификация и виды
В настоящее время карантинными принято называть только группу особо опасных инфекций (ООИ).
- желтая лихорадка
- чума
- оспа
- холера
Полностью оградиться себя от возможности проникновения данных инфекций на свою территорию не может ни одно государство. Это связано с развитием торговли, трудовой миграцией, укреплением международных отношений.
Вместе с людьми, пересекающими границы стран в обоих направлениях, есть вероятность проникновения и опасных вирусов.
Современная медицина расширила имеющийся список ООИ, да и сам термин употребляется все реже.
В новом списке речь идет о таких заболеваниях, которые могут вызвать эпидемию мирового масштаба. Он условно разделен на две подгруппы.
В первую группу включены заболевания с необычными проявлениями, которые вызывают тяжелые поражения в организме человека:
- оспа
- полиомиелит
- ТОРС (тяжелый острый респираторный синдром)
Ко второй группе отнесены опасные заболевания, также имеющие тяжелые последствия для заболевшего, которые могут вызвать эпидемию в масштабе всего мира:
- чума (легочная ее форма)
- холера
- желтая лихорадка
- менингококковая инфекция
- лихорадка Ласса, Маргбург, Эбола, Западного Нила, Денге, Рифт-Валли
Карантинные инфекции из последних трех пунктов являются опаснейшими в определенных регионах земного шара. Так, европейцы гораздо легче переносят лихорадку Денге, у них практически не возникает геморрагический синдром, а переносчики лихорадки (комары определенного вида) в Европе не водятся.
В эту группу включена лишь легочная форма чумы, так как именно она является опаснейшей, учитывая практически 100% восприимчивость к инфекции и живучесть во внешней среде.
А натуральная оспа включена в список как потенциально опасное заболевание, которым болеют еще некоторые виды обезьян, и есть вероятность его мутации.
К этому списку карантинных инфекций государства, районы и даже города могут добавлять заболевания, опасность возникновения которых характерна именно для данного региона.
Перечень карантинных инфекций может изменяться с течением времени.

Причины и пути передачи вируса Эболы
Лихорадка Эбола - одно из карантинных заболеваний, начинающихся очень остро, протекающих в тяжелой форме и имеющих высокий процент летального исхода.
Возбуждается заболевание вирусом, который достаточно устойчив к воздействию высоких и низких температур, дезинфицирующих средств.
В природе источником вируса являются животные, причем достоверно не известно, какие именно. Ученые предполагают, что носителями вируса могут быть некоторые виды летучих мышей, обезьяны (зеленые мартышки, макаки).
Но обычно у этих животных болезнь протекает остро и чаще всего заканчивается смертью, поэтому некоторые медики ставят под сомнение возможность носительства ими вируса.
Человек заражается этой инфекцией от другого, больного, человека. После попадания вируса в организм проходит инкубационный период, в течение которого человек не будет являться источником инфекции.
После появления первых признаков заболевания больной начинает быть чрезвычайно опасным для окружающих и продолжает оставаться таковым еще в течение 3-х недель.
Причем вирус содержится во всех биологических жидкостях организма: кровь, слюна, моча, сперма и т.д. Вероятность заражения при любом контакте с ним очень высока, в том числе при бытовых контактах и использовании общей посуды, предметов обихода.
Особенно подвержены заражению люди, осуществляющие уход за больным, и медицинский персонал.
После выздоровления человек продолжает быть опасным для окружающих в течение 3-х месяцев, в это время вирус продолжает выделяться с биологическими жидкостями.
Таким образом, вирус Эбола является чрезвычайно опасным для человека и легко передается от больного к здоровому даже бытовым путем.

Механизм действия вируса на организм
После попадания вируса в организм человека он начинает активно размножаться. Это происходит в органах иммунной системы (чаще в лимфоузлах) человека и оболочке сосудов. Больной пока не подозревает о наличии вируса и не испытывает никаких симптомов.
После проникновения вируса в кровь он моментально разносится по всему организму, поражая различные клетки и ткани органов.
Наибольшее патогенное воздействие при этом испытывает печень. В этот период у больного резко повышается температура тела.
Тяжелое течение лихорадки Эбола напрямую связано с токсическим и угнетающим воздействием вируса на клетки и ткани.
- Нарушение циркуляции крови, изменение ее свойств, расширение сосудов, открывающиеся кровотечения, синдром внутрисосудистого свертывания крови. Из-за таких тяжелых поражений кровеносной системы лихорадку Эбола называют геморрагической.
- Нарушения функций органов: печени (гепатит), поджелудочной железы (панкреатит), легких (пневмония). В этих и других органов отмечаются процессы омертвения тканей, воспалительные процессы, локальные кровоизлияния.
- Полное угнетение иммунитета происходит за счет прямого воздействия на иммунные клетки, приводящие к естественному умиранию лимфоцитов. У больных наблюдается полное отсутствие антител или незначительное их количество.
Воздействие вируса на человеческий организм является очень тяжелым, вследствие угнетения собственных защитных сил организма человеку трудно побороть болезнь, поэтому часты случаи летального исхода.

Симптоматика
Во время инкубационного периода, который может длиться от нескольких дней до 3-х недель, вирус не выдает себя никакими проявлениями. Человек не подозревает о его присутствии в организме и не является источником инфекции для окружающих.
Болезнь начинается с резкого повышения температуры, показатели которой достигают до 40 градусов. Одновременно человек может испытывать симптомы, сходные с заболеванием гриппом.
- головная боль
- боль и ломота в костях, суставах, мышцах
- слабость и вялость
- отсутствие аппетита с приступами тошноты
- могут наблюдаться признаки воспалительных процессов в горле (ангина, фарингит)
Приблизительно на третий день от начала первых симптомов появляется сильная повторяющаяся рвота. Больной испытывает боль в области живота, локализацию которой трудно определить. Открывается диарея, впоследствии с примесями крови, а в дальнейшем – с признаками кишечного кровотечения.
Геморрагический синдром появляется иногда с первых дней заболевания, выражая себя геморрагической сыпью на коже, кровоизлияниями на слизистых оболочках, кровавой рвотой и поносом.
С развитием болезни сыпь сливается, образуя большие кровоподтеки. Локальные кровоизлияния в мозг приводят к нарушениям психики больного с проявлениями агрессии, судорог.
Смерть больного может наступить очень быстро, буквально на 4-7 дней болезни. Это происходит вследствие обширных кровотечений, обезвоживания и шокового состояния организма.
В случае благоприятного прогноза острые признаки могут сохраняться в течение 2-3 недель, а период выздоровления длиться до 3-х месяцев, сопровождаясь слабостью, отсутствием аппетита, психическими расстройствами, выпадением волос и некоторыми другими нарушениями в организме.
Причем, все это время человек остается заразным для окружающих. Проявления лихорадки Эбола очень тяжелы для организма и часто (не менее 50% случаев) приводят к смерти больного.

Диагностика
Диагностика лихорадки Эбола проводится на основании различных данных.
В первую очередь медиков заинтересует эпидемиологическая информация: находился ли заболевший человек в регионе, где наблюдалась вспышка инфекции, находился ли в Африке (где чаще всего регистрируются случаи инфекции), контактировал ли с больным человеком.
Иногда первые симптомы уже могут дать основание для первоначального диагноза. Например, появление геморрагической сыпи, множественных кровоизлияний, поражение нескольких органов и систем одновременно (легкие, печень, почки, миокард и др.).
В некоторых случаях требуется отличить заболевание от других со схожими симптомами: желтая лихорадка, холера, менингит. Правда, в связи с очень быстрым развитием заболевания дифференциальная диагностика не сможет помочь медикам.
Более точную картину заболевания можно определить в лабораторных условиях. Забор крови больного для анализа должен осуществляться со строгим соблюдением мер личной безопасности медицинского работника, так как наиболее заразная биологическая жидкость больного – кровь.
В лабораторных условиях проводятся тесты, позволяющие определить наличие генов вируса или антител к нему. Выполняются иммуноферментный анализ (ИФА), реакция нейтрализации (РН), изоляция вируса в клетке и др.
В настоящее время разрабатываются способы диагностического тестирования с забором других биологических жидкостей (слюна, моча), которые будут менее опасными для медиков, выполняющих исследования.
Диагностика лихорадки Эбола затруднена быстротечностью заболевания и высокой опасностью работы с биологическими жидкостями, особенно кровью больного.
Методы лечения лихорадки Эбола
Лечение лихорадки Эбола проводятся только в условиях стационара медицинского учреждения. Больного немедленно помещают в изолированный бокс, и все медицинские работники в строгом порядке должны соблюдать меры индивидуальной безопасности.
Специфического лечения лихорадки не существует. Больному пытаются помочь симптоматически, облегчая возникающие проявления.
Так, возмещают недостаток жидкости в организме, препятствуя его обезвоживанию. Также лекарственными препаратами добиваются снижения температуры, проводят мероприятия по дезинтоксикации и принимают меры, предотвращающие развитие шокового состояния. Но, в основном, эти методы являются малоэффективными.
В настоящее время в ученом медицинском мире идут разработки лекарственных препаратов, которые могли бы воздействовать на этот вирус. Некоторые даже находятся в стадии экспериментальной апробации. Но пока говорить об их эффективности рано.
Применяется переливание плазмы крови от выздоровевших после этого заболевания людей, но результативность такого способа пока не доказана. Более ощутимые результаты дают меры, направленные на поддержание и повышение иммунных сил организма, например, введение интерферона.
Пациент считается выздоровевшим, если клинические исследования, проведенные трижды, подтвердили отсутствие вируса в его организме.
После заболевания формируется стойкий иммунитет к нему, и случаи повторного инфицирования вирусом Эбола довольно редки.

Профилактические меры
Поскольку вирус Эбола является опасным для человека, быстро распространяется и приводит к тяжелым осложнениям, разработан ряд профилактических мер для предотвращения заражения и ограничения распространения этого заболевания.
Вакцина от лихорадки Эбола пока находится в стадии разработки. Для людей, риск заражения которых очень высок, создан лошадиный иммуноглобулин. Контактировавшим с больным этот иммуноглобулин следует ввести как можно раньше.
Главные мероприятия направлены на раннее выявление заболевших, их изоляцию и определение круга контактировавших с ними людей. Если в каком-либо районе произошла вспышка заболевания, здесь проводятся карантинные действия.
- Не допускается укрывательство больного, он должен быть немедленно госпитализирован с соблюдением необходимых мер предосторожности.
- Медицинский персонал должен использовать меры индивидуальной защиты, в том числе носить противочумные защитные костюмы. Особую осторожность нужно соблюдать медперсоналу, контактирующему с биологическими жидкостями больного.
- У больного должно быть личное постельное белье, предметы для ухода, посуда, после использования эти предметы утилизируются (сжигаются).
- Тело умершего от лихорадки Эбола должно быть подвергнуто кремации.
Более подробно о лихорадке Эбола вы сможете узнать из программы Жить Здорово с Еленой Малышевой.
Лихорадка Эбола относится к карантинным инфекциям, так как она способна вызвать эпидемию. Карантинные инфекции в большинстве случаев заканчиваются для человека летальным исходом, а распространяются они быстро. Только профилактика и раннее выявление заболевших людей могут предотвратить эпидемии, которым ничего не стоит охватить весь мир.
[youtube.player]Читайте также:


