Пателло-феморальный артроз 3 степени
Симптоматика заболевания

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Появление недуга, как правило, вызвано излишними нагрузками на тот или иной участок тела (в нашем случае – на колено). Что характерно, нередко имеют место и повторные повреждения, также вызванные физическими нагрузками. Если заболевание вовремя не лечить, то в скором времени оно перерастет в артроз сустава.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Чрезмерная нагрузка — одна из причин недуга
К основным симптомам пателлофеморального артроза относятся:
- боли в чашечке при интенсивной нагрузке (беге, поднятии по лестнице, приседании);
- скованность движений, которая одинаково проявляется как снаружи, так и изнутри коленного сустава;
- боль и неприятные ощущения при сидении с подогнутыми под себя ногами.
Схема коленного сустава
Если сидеть, подогнув под себя ноги, появляются боли в колене
Заболевание диагностируется клинически. В большинстве случаев его развитие не вызывает воспаление, поэтому для постановки правильного диагноза нужно пройти визуализирующие исследования и сдать соответствующие анализы.
Обратите внимание! Врачу многое может сказать пальпация под наружным/внутренним краем смещенного подколенника. Но, что важно, суставы пациента в это время должны быть полностью расслабленными.
Так врач может обнаружить болезненные точки. К примеру, дискомфорт и болевые ощущения могут появляться при сокращении бедренных мышц, но сам надколенник в это время нужно удерживать от подъема вверх.
Для исключения других патологий, имеющих аналогичные признаки, могут быть дополнительно проведены следующие процедуры:
- компьютерная томография;
- рентген;
- магнитно-резонансная томография.
Диагностика пателлофеморального артроза коленного сустава
Что такое пателлофеморальный артроз коленного сустава
Пателлофеморальный артроз (правильное название пателлофеморальный болевой синдром) — это воспалительный процесс, развивающийся в пателлофеморальном сочленении.
Справка. Название происходит от латинских слов patella и femoris, что в переводе означает надколенник (коленная чашечка) и бедренная кость.
Надколенник — кость, расположенная в передней части коленного сустава и соединенная с ним связками и сухожилиями. При движении коленная чашечка перемещается вниз-вверх и в норме не соприкасается с бедренной костью.
Развитие заболевания начинается с поражения именно наколенника. Сначала под влиянием неблагоприятных факторов увеличивается трение коленной чашечки о бедренную кость. В результате этого развивается воспалительный процесс.
Заболевание протекает выражено. Интенсивность симптоматики зависит от стадии и характера протекания патологического процесса.
К основным признакам развития патологического состояния можно отнести:
- боль, хруст в колене при нагрузке (бег, приседания);
- скованность движений;
- появление отечности;
- самопроизвольное сгибание и дрожание конечностей.
К основным причинам развития данного синдрома можно отнести травмы колена, чрезмерная регулярная нагрузка на коленные суставы, дисбаланс тонуса мышц, врожденные аномалии, избыточная масса тела.
Толкование синдрома
Запущенный процесс, развивающийся на фоне воспалительной реакции феморальных и пателярных сочленений, провоцирует раздражительность больного из-за постоянных болевых ощущений в суставе колена.
Патологическая реакция разрушения хрящевой ткани, уменьшение объема суставной жидкости провоцируют усиленное трение костей коленного сустава. Эти нарушения вызывают у человека болевой приступ. Причинами хондромаляционных изменений в этой области опорно-двигательного аппарата становятся:
- возрастные изменения;
- перегрузка коленного сустава;
- вывихи, переломы и надколы;
- нарушения в структуре сустава колена.
Эти факторы характерны для первичного артроза, который появляется на фоне старения организма. С возрастом организм теряет воду, вызывая истощение гиалинового хряща и провоцируя утрату эластичности и упругости. В результате увеличивается трение в суставах. Подобные нарушения способствуют истончению хрящевой прослойки, что в дальнейшем приводит к деформации сустава и ограничению подвижности.
Однако существует такой вид болезни, как феморопателлярный артроз, который не связан с возрастными изменениями. Этот вид нарушений часто отмечается у спортсменов, чья жизнь связана с высокой физической активностью.
Пателярный синдром сопровождается разнообразной клинической картиной в зависимости от стадии прогрессирования воспаления:
- 1 степень пателлярного и феморального синдрома, когда сочленения не сильно вовлечены в патологический процесс, дискомфорт связан с обычным переутомлением либо перенапряжением сустава.
- Для 2 степени характерен дискомфорт спереди (пателле) коленного сустава. У больного появляются острые либо продолжительные боли в верхней части ноги. Как правило, боль, которую вызывает пателярный синдром, становится зависимой и отмечается после интенсивных физических нагрузок. Провоцируют ее пробежки, тяжелые тренировки, частые подъемы и спуски по лестнице. В спокойном состоянии дискомфорт отсутствует.
- Для 3 степени характерны дистрофические изменения хрящевой ткани. При рассмотрении рентгеновского снимка во время обследования органа заметно суживание между костями естественного просвета.
Чтобы выявить гонартроз (артроз коленного сустава), пациенту понадобится выполнить следующие действия:
- сдать анализ крови – общий и биохимический, назначаются для выявления в организме воспаления;
- пройти ультразвуковое и рентгенологическое исследование коленного сустава, чтобы установить степень поражения костной ткани;
- выполнить компьютерную томографию, с помощью которой составляется объемная модель сустава;
- пройти магнитно-резонансную томографию для изучения структуры костей, хрящей, суставной капсулы, а также мягких тканей.
Терапия феморального-капилярного синдрома предусматривает комплекс мер, которые направлены на восстановление хрящевой ткани. Методы борьбы с подобными нарушениями определяются по стадии запущенности заболевания. В ходе оздоровительных мероприятий врач назначает пациенту:
- медикаментозное лечение с применением и обезболивающих средств (мазей, гелей, растирок, таблеток и инъекции глюкокортикостероидов);
- ортезотерапию – способ, подразумевающий ношение особых крепежных приспособлений для сустава, помогающий его разгрузке;
- ЛФК с целью улучшения подвижности сочленения;
- массажи;
- витамины, макро- и микроэлементы;
- оперативное вмешательство.
Медикаментозное лечение в начале развития воспалительного процесса носит поддерживающий характер, поскольку организм пациента на этом этапе способен противостоять проблеме самостоятельно. Назначение хондропротекторов позволяет добиться регенерации хрящевой ткани. Лечебный курс составляет несколько месяцев.
Такой двусторонний диагноз, как пателлофеморальный артроз, предполагает использование препаратов гиалуроновой кислоты. Это вещество восстанавливает защитные силы пациента. После уколов вводимое вещество обволакивает больной сустав плотной пленкой, препятствующей разрушению соединительной ткани. Это действие способствует снижению нагрузки на поврежденное колено.
Нередко этот синдром появляется на фоне серьезных патологий, например варусной деформации сустава и нестабильности надколенника. При выраженных симптомах артроза рекомендуется терапия дегенеративно-дистрофических изменений.
В случае необходимости при более запущенном заболевании проводятся следующие хирургические манипуляции:
- артроскопия, с помощью которой осуществляется удаление поврежденного хряща;
- латеральный релиз, предполагающий рассечение латеральной фиксирующей связки надколенника для возвращения органа в естественное положение.
Чтобы снизить риск развития пателлофеморального синдрома, следует придерживаться важных рекомендаций:
- Избегать ношения неудобной обуви либо не пользоваться моделями с недостаточной амортизацией. При плоскостопии рекомендовано носить ортопедическую обувь или стельки.
- Важно контролировать вес, так как лишние килограммы способствуют нагрузке на суставы.
- Колени необходимо периодически разминать, в особенности перед физическими нагрузками.
- Выполнять гимнастику для укрепления мышц ног.
- Не допускать перегревания. Во время лечебных действий нельзя посещать горячие сауны, бани, ванны, так как тепло вызывает расширение кровеносного сосуда и ускоряет воспалительную реакцию.
- Соблюдать покой, чтобы снизить давление во время движения.
- В случае необходимости фиксировать колено с помощью бинтовой повязки и шины. Подобные действия помогут избежать иных повреждений.
При появлении болевых ощущений и опухлости в коленях можно в качестве скорой помощи к поврежденному органу приложить на 30 минут холодный компресс. Это поможет сжать кровеносные сосуды и приостановить воспаление. Кроме того, убрать боль с больных суставов после чрезмерных нагрузок поможет лед.
Пателлофеморальный синдром – не приговор. С этой проблемой возможно справиться, если своевременно предпринять необходимые меры, чтобы блокировать прогрессирование этой коварной и доставляющей дискомфорт болезни.
Немного терминологии
Артроз – невоспалительная суставная болезнь, которая начинается с дистрофических процессов в суставном хряще, затем в процесс вовлекаются суставные площадки сочленяющихся костей, синовиальная оболочка, мышцы, которые поддерживают сочленение. Еще одно название этого заболевания – остеоартроз, в нем содержится указание на то, что патологические процессы происходят в костной ткани.
Для уточнения локализации к названию болезни прибавляют название органа: остеоартроз коленей, артроз голеностопа. Поскольку на поздней стадии краевые разрастания суставных площадок приводят к выраженной деформации органа, остеоартроз коленного сустава и других суставных сочленений называют деформирующим, сокращенно ДОА. Диагноз ДОА означает то же самое, что артроз.
Что это за заболевание?
Что такое пателлофеморальный артроз? Такой вопрос задают многие пациенты, столкнувшиеся с паталогией надколенника (коленной чашечки) – подвижной кости, расположенной спереди коленного сустава. Ее сухожилие связывает самую крупную четырехглавую мышцу человека, отвечающую за движение нижней конечности, с большой берцовой костью нижней конечности. При разгибании или сгибании коленного сустава надколенник служит опорной площадкой сухожилию, увеличивает силу бедренной мышцы. Изнутри коленная чашечка покрыта гиалиновым хрящом, который уменьшает трение ее внутренней поверхности о бедренную кость.
Патогенез заболевания
Возникает дисплазия коленного сустава вследствие нарушения структурных свойств костно-мышечного аппарата и соединительных тканей, приводя к физиологическим изменениям чашечки колена и его аномальному расположению. Частота встречаемости заболевания составляет 6 человек на 1 тысячу. Обнаруживается патология либо сразу же после рождения, либо позже, в подростковом возрасте. Без лечения дисплазия становится необратимой и со временем приводит к инвалидизации. Диагностирование патологии включает комплекс мероприятий с использованием дифференциального метода обследования.
Развитию дисплазии активно способствует чрезмерная мобильность (подвижность) сустава, неравномерное распределение нагрузки на опорно-двигательный аппарат и физическое изнашивание хряща коленной чашечки. Последнее характерно для взрослой части населения и связано, в первую очередь, с возрастными переменами или профессиональной деятельностью. Последствия аномалии неприятны и проявляются анатомической деформацией или смещением надколенника, суставов бедренной и большеберцовой кости, сокращением костных элементов и сужением суставной щели.
Пателлофеморальный артроз — это крайне распространенное патологическое состояние, характеризующееся поражением хрящевой части сочленения надколенника и кости бедра. Данный диагноз ставится, когда появляются признаки нарушения структуры хрящевой ткани на фоне любых физических нагрузок.
На данном этапе развития артроза еще не наблюдается появления острых симптомов, способных негативно отразиться на качестве жизни пациента. Наиболее часто это патологическое состояние проявляется у молодых пациентов от 25 до 35 лет. Возникновение признаков артроза нельзя оставлять без внимания, т.к. прогрессирование заболевания может стать причиной нарушения подвижности сочленения и инвалидности.

Что это такое и почему он возникает?
Коленная чашечка, т. е. надколенник, прилегает хрящом, выстилающим внутреннюю часть этого элемента, к хрящевой поверхности бедренной кости, формируя пателлофеморальное сочленение. Развитие артроза пателлофеморального сочленения диагностируется, когда в этой области начинается воспалительный процесс. В норме надколенник, который соединяется с сочленением сухожилиями и связками, при движении сустава не соприкасается с бедренной костью.
Однако при влиянии различных неблагоприятных факторов происходит разрушение хряща надколенника и повреждение крестообразных связок. Из-за этого наблюдается патологическое трение чашечки и бедренной кости. Это приводит к появлению воспалительного процесса. В дальнейшем данное нарушение становится причиной критического повреждения хрящевой поверхности надколенника и развития пателлофеморального артроза коленного сустава.
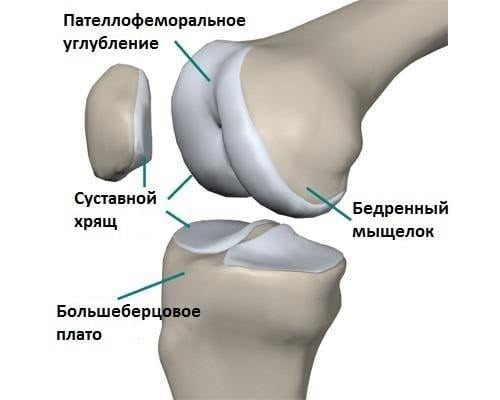
Наиболее часто появление данной патологии является результатом систематических физических перегрузок коленного сустава при активных занятиях спортом, длительном пребывании в положении стоя, переносе тяжестей и т. д. К другим факторам, повышающим риск развития этой патологии, относятся:
- возрастное снижение эластичности соединительной ткани;
- эндокринные нарушения;
- ношение неудобной обуви;
- травмы колена;
- врожденные патологии строения элементов сустава и мышц бедра;
- инфекции;
- лишний вес;
- ревматоидный артрит;
- мышечная дистрофия.
В действительности любая нагрузка, способная стать причиной смещения наколенника относительно своей оси, может спровоцировать появление пателлофеморального синдрома.
Если своевременно не будет начато лечение, заболевание переходит в остеоартроз, сопровождающийся поражением не только хрящевых поверхностей, но и головки бедренной кости.
Классификация по степеням
Главная классификация данного патологического состояния основана на выраженности повреждений элементов сочленения:
- При 1 степени пателлофеморального артроза даже при проведении рентгенографии не выявляются какие-либо признаки нарушения целостности хрящевых поверхностей. При первой степени течения заболевания уже имеется воспалительный процесс, который сопровождается появлением незначительных симптомов.
- При 2 степени патологического процесса при проведении рентгенографии выявляются признаки нарастающего дегенеративно–дистрофического процесса, который распространяется на обширные участки хрящевой ткани. При этой стадии течения патологии уже наблюдается появление выраженной симптоматики.
- При 3 степени на рентгеновском снимке видны обширные дегенеративно–дистрофические изменения хрящевых поверхностей надколенника и бедренной кости. Кроме того, присутствуют выраженные признаки поражения головки кости. При третьей стадии заболевание сопровождается острой симптоматикой и ограничением подвижности сочленения.

Проявляющиеся симптомы
На начальной стадии развития данного заболевания клинические проявления выражены слабо, что затрудняет диагностику. Сначала появление болевого синдрома наблюдается после физических нагрузок. Неприятные ощущения быстро исчезают после кратковременного отдыха. Кроме того, на наличие патологии на ранней стадии ее развития может указывать хруст в колене при его сгибании. Через короткий период все клинические проявления пателлофеморального артроза могут исчезать.

На поздних стадиях развития заболевания фазы острого течения становятся более продолжительными. Помимо интенсивного болевого синдрома, появляются признаки отечности сочленения. Нога в колене сильно увеличивается в размере. При любом движении неприятные ощущения усиливаются. Кроме того, постепенно у пациентов появляется нарушение походки, выраженное хромотой. При интенсивном поражении хрящевой ткани сочленения хруст и щелчки в колене появляются при любых движениях.
В дальнейшем клинические проявления заболевания становятся интенсивными. Пациент теряет возможность нормально передвигаться без приема обезболивающих средств. На последней стадии патологического процесса наблюдается полное блокирование сустава.
Диагностика
При появлении признаков пателлофеморального артроза пациенту необходимо обратиться за консультацией к таким узконаправленным специалистам, как ортопед и травматолог. Специалист сначала выполняет сбор анамнеза и оценку имеющихся у пациента жалоб. При проведении осмотра врач оценивает возможность нормального сгибания и разгибания сустава в положении сидя и стоя. Кроме того, выполняется тщательная пальпация коленной чашечки при согнутом и разогнутом суставе.
Обязательно пациента просят напрячь бедренные мышцы. При этом проводится оценка расположения надколенника при попытках его удержания пальцами. Помимо расположения чашечки, врач при осмотре может предварительно оценить состояние и функциональность связок и мышц. Для уточнения характера повреждений назначаются следующие инструментальные и лабораторные исследования:
- рентген;
- КТ;
- артроскопия;
- общий и биохимический анализы крови.
В тяжелых случаях часто назначается магнитно-резонансная томография. МРТ позволяет выявить даже незначительные нарушения структуры хрящевых элементов сочленения. После того как будет проведена комплексная оценка состояния, врач может определить, как лечить это патологическое состояние.

Как лечить заболевание?
В зависимости от степени запущенности пателлофеморального синдрома терапия может проводиться как консервативными, так и оперативными методами. При консервативном подходе к терапии данного заболевания пациенту в первую очередь подбираются лекарственные препараты для подавления воспаления, устранения симптомов и недопущения дальнейшего разрушения суставных поверхностей.
Помимо всего прочего, в схему консервативного лечения включаются физиотерапевтические процедуры, ЛФК, ношение ортезов и специальной ортопедической обуви и т.д. Ограничено можно использовать народные средства.
Для стабилизации состояния сустава при артрозе в первую очередь пациенту подбираются препараты из числа нестероидных противовоспалительных средств. К медикаментам данной группы относятся:
- Ибупрофен.
- Диклофенак.
- Кеторолак.
- Индометацин.
- Кетопрофен.

Кроме противовоспалительных препаратов в форме таблеток, пациентам прописываются мази и гели, способствующие устранению воспалительного процесса, улучшающие местное кровообращение и помогающие восстановить эластичность поврежденных связок и мышц. К таким медикаментам относятся:
- Диклак гель.
- Вольтарен.
- Випросал.
- Никофлекс.
- Апизатрон.
- Финалгель.
Для компрессов и растирок пораженного сустава рекомендуется использовать Димексид. При наличии выраженного болевого синдрома может быть показано внутрисуставное введение анестетиков, хондропротекторов и глюкокортикостероидов. Часто пациентам с прогрессирующим пателлофеморальным артрозом назначаются длительные курсы таблетированных форм хондропротекторов. К таким медикаментам относятся:
- Хондроитин.
- Терафлекс.
- Структум.
- Дона и т.д.

Помимо всего прочего, нередко в схему терапии включаются поливитамины. Они способствуют устранению имеющегося в организме дефицита полезных веществ и запуску регенерационных процессов.
При комплексном консервативном лечении пателлофеморального артроза применяется ряд физиотерапевтических процедур. Нередко при этом заболевании используется лазерная терапия. Эта процедура предполагает воздействие на пораженную область сустава особого пучка ультрафиолетового и инфракрасного цвета. Курс лечения составляет 5–7 процедур. Этот физиотерапевтический метод лечения особенно эффективен при 1 и 2 стадии патологического процесса.

Кроме того, часто при терапии артроза применяется магнитотерапия. Данный физиотерапевтический метод позволяет добиться выраженного улучшения примерно у 50% пациентов. Нередко при этом патологическом состоянии назначается сухая и жидкая криотерапия. Более эффективным является жидкий вариант проведения процедуры.

Для устранения неприятных ощущений в колене, наблюдающихся при этом заболевании, часто назначаются процедуры парафиновых обертываний, лечение грязями и озокеритовые ванны. В данном случае лечебный эффект в большей степени достигается за счет дозированного воздействия тепла.
Также при терапии этого патологического состояния нередко применяется электрофорез с Димексидом, серой, цинком, литием и другими веществами.

Существует специальная гимнастика для укрепления мышц и сухожилий, поддерживающих колено. На ранних стадиях пателлофеморального артроза такие упражнения позволяют добиться положительного эффекта даже без других консервативных методов терапии. При этом заболевании колена лучший эффект дают статические упражнения.
Хорошо помогают разработать коленные суставы медленно выполняющихся полуприседания. Темп выполнения упражнения должен быть максимально медленным. За один подход следует делать 10–15 приседаний. Если пациенту ведет сидячий образ жизни, ему рекомендуется выполнять данное упражнение через каждый час.
Кроме того, может быть рекомендована легкая растяжка. Для ее проведения необходимо встать прямо и делать выпады вперед и назад поочередно каждой ногой. За один подход следует делать 20–30 таких движений каждой ногой.
Еще одно эффективное упражнение для разработки коленного сустава выполняется в положении лежа на спине. В этом положении следует согнуть левую ногу в колене, а правую, вытянув носок, приподнимать над поверхностью на 15–20 см. Следует задержаться в таком положении на протяжении 20–30 секунд, а затем сменить положение ног. За один подход нужно сделать 5 таких упражнений на каждую ногу. Если состояние позволяет, нужно сделать 2 подхода с интервалом в 5–7 минут.
Различные народные средства при терапии пателлофеморального артроза можно использовать только в качестве вспомогательных методов терапии.
Желательно перед применением различных составов на основе трав и природных компонентов проконсультироваться с врачом.

Положительный эффект при этом заболевании может быть достигнут при ежедневном использовании компрессов на основе йода, медицинской желчи, нашатыря, меда и глицерина. Все компоненты нужно брать в равных пропорциях. Данные ингредиенты следует тщательно перемешать и поместить в затемненное место на 2 недели. Перед нанесением состав следует немного подогреть. Компресс накладывается на пораженное сочленение на 20–30 минут.
Кроме того, при лечении пателлофеморального артроза можно использовать компрессы на основе чистотела. Для приготовления средства нужно взять примерно 50–70 г сочных листьев и цветов этого растения и измельчить до состояния кашицы. Кашицу нужно приложить к колену и прикрыть марлей. Компресс следует держать на протяжении 30 минут. Данным средством следует лечиться 7 дней.
Если консервативное лечение не позволяет добиться выраженного улучшения состояния, пациенту может быть назначено оперативное лечение. Наиболее часто назначается артроскопия. Эта процедура предполагает выполнение небольшого разреза, через который вводится лапароскоп, оснащенный камерой и источником света. Эта процедура позволяет оценить состояние сустава изнутри и при необходимости заменить пораженные участки хряща искусственной тканью.
Нередко выполняется латеральный надрез, который предполагает рассечение связки в области коленной чашечки. Это позволяет нормализовать физиологическое расположение сустава. После этого требуется комплексная реабилитация для восстановления нормального функционирования сочленения.
Заключение
Данное патологическое состояние имеет благоприятный прогноз. При появлении признаков данного заболевания не следует заниматься самолечением, т. к. это может усугубить положение. При правильном лечении пателлофеморальный артроз позволяет добиться полного восстановления функциональности коленного сустава.

- Почему возникает воспаление в сочленении
- Степени синдрома
- Какие проявления заболевания?
- Лечение
- Профилактические меры
- Видео по теме
Синдром наиболее распространён у молодых людей в возрасте от 20 до 30 лет. Является профессиональным заболеванием спортсменов. В структуре скелетной системы человека не существует пателлофеморального сустава. Это лишь часть коленного сустава, возникшая в результате скрепления 2-х костей.
Болевой синдром при этом – это лишь часть совокупности симптомов, сигнализирующих о наличии воспалительного процесса в бедренно-коленном сочленении. Синдром может выступать проявлением основного заболевания: хондромаляции, остеоартроза, воспаления или травмы сустава колена.
Почему возникает воспаление в сочленении
Существует 3 основные причины возникновения патологии. К ним относятся:
- Физиологическая нагрузка на сочленение. Сустав стирается из-за частых сгибаний или разгибаний коленей, нагрузки на сустав вследствие лишней массы тела или однотипном положении сустава длительное время. Патологии чаще подвержены мужчины, так как именно среди них больший процент спортсменов и их работа сопряжена с более интенсивными физическими нагрузками.
- Потеря хондроитина и эластана суставной сумкой вследствие возрастных и гормональных изменений в организме. Проблема актуальна для женщин, входящих в период менопаузы. В процессе гормональной перестройки организма происходит резкое снижение эластичности хрящевой ткани.
- Физическая травма коленного сустава: вывих, трещина, перелом, надкол.
Дополнительные факторы, провоцирующие развитие патологии:
- Анатомически неправильное расположение коленного сустава, проявляющееся в отклонении оси наклона хрящей и траектории движения. Вследствие этого развивается хроническое стирание сустава при любых нагрузках на него.
- Нарушение тонуса мышечной ткани, вследствие которого связки и фасции утрачивают способность фиксировать сустав в одном положении.
- Интенсивные спортивные тренировки.
- Контрактура бедренных мышц.
- Плоскостопие, вальгусная деформация стопы.
- Остеохондроз, при длительном течении переходящий в остеоартроз.
Последний возникает вследствие несвоевременности устранения воспалительного процесса в суставе и прилегающих к нему тканях. При этом происходит деформация не только хряща, но и головки бедренной кости.
Степени синдрома
Классифицируются по степени выраженности дистрофических изменений сочленения.
- 1 степень синдрома клинически не обусловлена. Дистрофические и анатомические изменения не выявляются даже при инструментальном обследовании. На этом этапе уже есть скрытое вялотекущее воспаление в колене, однако, основные симптомы заболевания ещё отсутствуют.
- Дистрофия коленного сустава 2 степени характеризуется структурными изменениями в хряще, выявляемыми рентгеновским излучением. Симптоматика заболевания вяло выражена.
- Изменения коленного сустава 3 степени обусловлены дегенеративно-дистрофическим изменением поверхности хряща колена, видны дегенеративные изменения головки бедренной кости. На этом этапе симптоматика выражена интенсивно, наблюдается ограничение подвижности сочленения.
На основании характеристики стадий принимаются различные меры по лечению и профилактике заболевания.
Какие проявления заболевания?
Вначале боль в области колена появляется при завершении физ. нагрузки. После непродолжительного отдыха болевые ощущения отступают. Симптомом начала заболевания служит хруст в области колена при его сгибании. Симптомы могут внезапно затихать и возобновляться снова.
На поздней стадии патологии боль становится сильнее и продолжительнее. Появляется отёк и покраснение в области колена. Ткани в области колена разбухают и увеличиваются в объёме. Любое движение ногой приводит к сильной боли и скованности.
Постепенно появляется прихрамывание и шаткость походки. При сильных дегенеративных изменениях при любом движении коленом слышны хруст и щелчок. При отсутствии лечения со временем человек теряет возможность к передвижению, происходит полное смыкание сустава без возможности разомкнуть его.
Лечение
У молодых лиц до 30 лет лечение коленного сустава при пателлофеморальном артрозе начинают при помощи консервативной терапии. Такую же тактику применяют и пациентов с артрозом 1-2-й стадии. Для борьбы с патологией применяют средства для купирования боли, снятия воспаления и структурно-модифицирующие препараты.
Больным выписывают специальные ортопедические приспособления – ортезы. Они предназначены для фиксации коленного сустава и препятствия последующей травматизации. По мере надобности к схеме лечения добавляют физиотерапию и ЛФК (лечебную физкультуру).
Для спортсменов разработана специальная процедура – электростимуляция большой берцовой мышцы. Методика снимает все клинические проявления синдрома и позволяет избежать развития артроза в дальнейшем.
Первые 2 стадии заболевания предусматривают проведение артроскопии. Это малоинвазивное оперативное вмешательство в суставной хрящ, при котором удаляют деструктивные обломки хряща. Лицам, моложе 30 лет, могут проводить артроскопическую хондропластику. В полость суставной сумки вводят взвесь стволовых клеток, которые способствуют регенерации хрящевой ткани.
Инъекции газа. Используют углекислый газ, который вводят в полость коленной сумки. Такая манипуляция стимулирует усиленное кровообращение и обменные процессы в колене, снимая воспаление и болевые ощущения.
Физиотерапия предусматривает лечение ультразвуком, гальваническим током, применяются лечебные грязи и ванные.
Наиболее эффективны методы физиотерапевтического воздействия:
- Инфракрасное и ультрафиолетовое излучение лазера на область колена.
- Магнитно-резонансная терапия.
- Прогревание и обертывание с применением парафина.
- Электрофорез.
- Криотерапевтическое воздействие.
Выполнение специально разработанных упражнений при поражении суставов:
- В положении лёжа на спине согнуть левую ногу под углом 55˚. Правую ногу необходимо поднять параллельно полу на высоту 25 см. Носок вытянуть на себя и удерживать конечность в одном положении на протяжении 20 секунд. Сменить положение на противоположную ногу. Выполнять по 10 подходов на каждую ногу.
- Исходное положение аналогично первому упражнению. Вытянуть пальцы максимально прямо, как у балерины. Удерживать в одном положении 1-2 сек. Выполнять по 10 раз на каждой ноге.
- Исходное положение – лёжа на животе. Поднимать попеременно ноги на расстояние 15 см. Задержать в одном положении на пару секунд. Принять исходное положение. Выполнять по 10 подходов на каждой ноге.
- Неглубокие приседания (без согнутых колен) – до 10 раз.
Средства специального назначения для фиксации коленного сустава. Используют для полного или частичного обездвиживания колено-бедренного сочленения. Приспособление уменьшает амплитуду движения колена, степень жёсткости и фиксации подбирается индивидуально врачом-травматологом.
Читайте также:


