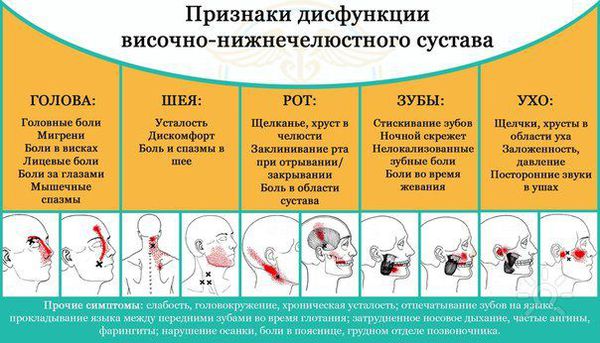
Патогенез мышечно суставной дисфункции
Соотношение зубов и зубных рядов, височно-нижнечелюстной сустав и жевательные мышцы являются целостным и структурированным механизмом, обеспечивающим сбалансированную работу жевательного аппарата. Механическая сила жевательного аппарата индуцируется за счет жевательных мышц, работа которых регулируется нервными импульсами, поступающими из головного мозга. В следствие этого даже малейшие изменения в каком-либо из составных элементов данного симбиоза, могут привести к таким нарушениям как перегрузка, недогрузка или дисфункция жевательного аппарата. Ключевым причинным фактором, вызывающим возникновение патологии височно-нижнечелюстного сустава и жевательных мышц, можно считать окклюзионные нарушения. [12]
Врач стоматолог-ортопед в клинике сталкивается со сложностью в определении того, является ли заболевание артрогенным или миогенным, так как у пациентов с первичными нарушениями в височно-нижнечелюстном суставе часто имеется дисфункция жевательных мышц, а у пациентов с первичной патологией мышц проявляются патологические симптомы со стороны височно-нижнечелюстного сустава. [4,5]
Трудности в диагностике и лечении заболеваний височно-нижнечелюстного сустава связаны с многообразными клиническими проявлениями данной патологии, такими как ограничение амплитуды открывания рта и движений нижней челюсти, нарушение симметричности движений нижней челюсти и ее смещение в сторону при открывании рта, напряжение и утомляемость жевательной мускулатуры, боль в области височно-нижнечелюстного сустава и жевательных мышц с иррадиацией в различные отделы челюстно-лицевой области, хруст и щелканье в височно-нижнечелюстном суставе, чувство заложенности в ухе, понижение слуха, головная боль, чувство прилива крови при наклоне головы, головокружение, раздражительность, чувство жжения, покалывания, пощипывания или боли в языке, сжатие и скрежет зубов, металлический привкус во рту. [7]
Аномалии и деформации зубочелюстной системы, дефекты зубов и зубных рядов, преждевременные окклюзионные контакты усугубляют развитие патологии височно-нижнечелюстного сустава и жевательных мышц.
Аномалии зубочелюстной системы наблюдаются у 50% детей и 30% подростков и взрослых. Этиологические факторы их возникновения достаточно разнообразны. Они могут развиваться в результате заболеваний организма или быть следствием врожденной патологии.
Деформации и аномалии зубочелюстной системы часто сочетаются и усугубляются деформациями лицевого скелета, характеризующимися изменениямиморфофункциональных соотношений его элементов и их эстетических пропорций. Наиболее распространенной формой зубочелюстных аномалий является дистальная окклюзия. Зубочелюстные аномалии и деформации сопровождаются структурными и функциональными изменениями в височно-нижнечелюстном суставе, что обусловлено его тесной взаимосвязью с нервно-мышечным аппаратом челюстно-лицевой области и характером смыкания зубных рядов. [1,18,23]
Дефекты зубных рядов в боковом и переднем отделах провоцируют развитие дисфункции височно-нижнечелюстного сустава. Преждевременные контакты являются основными критериями, влияющими на характер смыкания зубов и зубных рядов и приводят к одностороннему жеванию, а при длительном воздействии и к функциональным нарушениям височно-нижнечелюстного сустава. Однако, существует мнение, что окклюзионные взаимоотношения не влияют на возникновение заболеваний височно-нижнечелюстного сустава и жевательных мышц, а их расстройства больше связаны не с окклюзионными и нейромышечными нарушениями, а с хроническими психическими травмами и патохарактерологическими особенностями личности больных, т.е. носят психосоматический характер. [15,17,22]
Патология височно-нижнечелюстного сустава у людей с психическими расстройствами выявляются гораздо чаще, чем у лиц без них. Данные нарушения способствуют повышению тонуса жевательной мускулатуры и приводят к заболеваниям височно-нижнечелюстного сустава. Дисфункция височно-нижнечелюстного сустава чаще отмечается у лиц, подвергающихся продолжительному эмоциональному напряжению. [20]
С учетом вышеперечисленных факторов при диагностике и лечении пациентов с окклюзионными нарушениями в сочетании с мышечно-суставной дисфункцией необходимо брать во внимание все возможные факторы, провоцирующие развитие данной патологии. [3]
Важным фактором в патогенезе развития мышечно-суставной дисфункции у пациентов с нарушениями окклюзии является дискоординация сократительной способности жевательных мышц, участвующих в движениях нижней челюсти. Так при обследовании 206 больных (67 мужчин, 139 женщин) в возрасте от 16 до 70 лет (средний возраст 33,9 ± 6,7) с мышечно-суставной дисфункцией височно-нижнечелюстного сустава, у 87% из них обнаружили различные парафункции жевательных мышц. Многие пациенты до обследования не подозревали о наличии у них парафункций жевательных мышц. Исключение составляли лица с бруксизмом, о котором они узнавали от окружающих или обнаруживали эту привычку сами.[16]
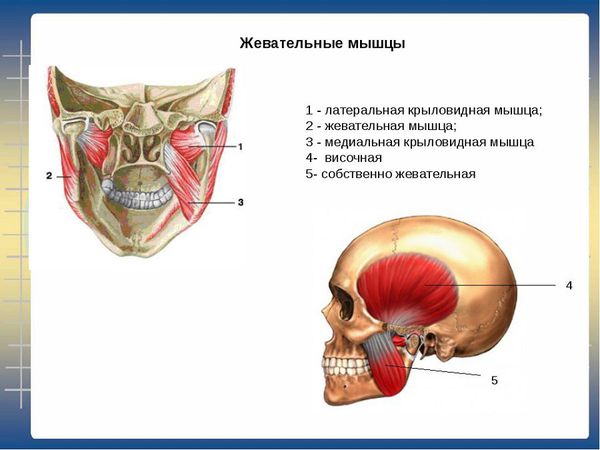
Неправильная работа жевательных мышц приводит к пространственному изменению соотношений элементов височно-нижнечелюстного сустава, таких как, суставного диска и головки нижней челюсти. Смещение суставного диска происходит под воздействием спастического сокращения латеральной крыловидной мышцы. Головка нижней челюсти при этом может смещаться вниз, назад, вперед и во фронтальной плоскости (внутрь и наружу). [8,25]
У многих пациентов после такой перестройки элементов сустава отмечаются клинические проявления мышечно-суставной дисфункции. Однако первые симптомы дисфункции нередко проходят самостоятельно, в силу высокой резистентности организма, но если причина нарушений деятельности жевательных мышц не устранена и сохраняются новые внутрисуставные взаимоотношения морфологических элементов височно-нижнечелюстного сустава, то развивается их приспособительная реакция к новым условиям функционирования в челюстно-лицевой области. В дальнейшем происходит механическая перегрузка тканей элементов височно-нижнечелюстного сустава с развитием дегенеративных изменений, и появляются стойкие клинические симптомы мышечно-суставной дисфункции.[9,26]
При проведении электромиографического исследования у пациентов с мышечно-суставной дисфункцией на фоне частичного отсутствия зубов со снижением высоты нижнего отдела лица и дистальным смещением нижней челюсти, определяется снижение амплитуды биопотенциалов собственно жевательных, височных и надподязычных мышц, что свидетельствует о нарушениях в работе жевательной мускулатуры. [6]
Мышечно-суставная дисфункция при повышенной стираемости и частичной потере зубов со снижением высоты нижнего отдела лица и дистальным смещением нижней челюсти на магнитно-резонансных томограммах височно-нижнечелюстного сустава характеризуетсянарушением ориентации элементов височно-нижнечелюстного сустава: переднее смещение суставного диска и дистальный сдвиг головки нижней челюсти, а также сужение верхнего и заднего отделов суставной щели. Кроме того, у пациентов с данной патологией наблюдается
снижение значений показателя относительной оптической плотности губчатого вещества головки нижней челюсти до 342,56 ± 26,68 HU. [14,16]
Болевой синдром мышечно-суставной дисфункции по данным магнитно-резонансных томограмм височно-нижнечелюстного сустава в большинстве случаев характеризуется изменением положения головок нижней челюсти в нижнечелюстных ямках при смыкании зубных рядов в привычной окклюзии, в результате чего происходитсдавливание биламинарной зоны, травмированиекапсулярно-связочного аппарата и как следствие развитие непосредственно болевого синдрома. Помимо этого, при данной патологии определяются морфологические изменения составляющих элементов височно-нижнечелюстного сустава: снижение показателей относительной оптическойплотностикостнойтканиголовки нижнейчелюсти и увеличениеотносительнойоптическойплотностикостнойткани вобластисуставногобугоркаикортикальнойкостипередневерхнегоотделаголовки нижнейчелюсти, в результате кальцификации волокнистого хряща. [10]
Боковой сдвиг нижней челюститакже может стать причиной мышечно-суставной дисфункции. Одними из этиологических факторов бокового сдвига нижней челюсти являются нарушения смены зубов у детей и подростков, а также изменение окклюзионных взаимоотношений при изготовлении пломб и зубных протезов. Мышечно-суставная дисфункция при данной патологии характеризуется нарушением окклюзионных соотношений зубов верхней и нижней челюстей и изменением положения головок нижней челюсти в нижнечелюстных ямках. [13]
По данным литературы в 16,6% исследований пациенты с мышечно-суставной дисфункцией предъявляют жалобы на снижение слуха, заложенность и шум в ушах, а при объективном обследовании функции слухового анализатора в 66,7% случаев определяется нарушение периферического слухового анализатора.[24]
Организм человека устроен таким образом, что изменения одного компонента не может пройти бесследно для других его составляющих. Именно поэтому нарушения височно-нижнечелюстного сустава влекут за собой нарушения окружающих его тканях.Так, например, у пациентов, продолжительное время страдающих нарушениями височно-нижнечелюстного сустава, наблюдается снижение общей скорости кровотока, в результате чего происходят дегенеративные процессы в челюстно-лицевой области, ведущие к возникновению заболеваний околоушной слюнной железы. [11]
В настоящее время нет единого мнения обанатомо-топографическом строении височно-нижнечелюстного сустава и его изменениях при окклюзионных нарушениях и дисфункциях. Например, мышечно-суставная дисфункция может быть обусловлена определенной формой височно-нижнечелюстного сустава и особенностями строения основания черепа. При рождении костные структуры основания черепа имеют симметричное строение, асимметрия формируется в более поздние сроки жизни под действиемнеблагоприятных факторов и способствует развитию структурных и функциональных нарушений височно-нижнечелюстного сустава. [27]
При гистоморфологическом исследовании височно-нижнечелюстных суставов, изъятых у трупов людей, выявили пять типов нормального строения височно-нижнечелюстных суставов: первый - характеризуется высокой нижнечелюстной ямкой и хорошо развитой головкой нижней челюсти, второй - глубокой и узкой нижнечелюстной ямкой и небольшой головкой нижней челюсти, третий - глубокой и узкой нижнечелюстной ямкой и хорошо развитой головкой нижней челюсти, четвертый - широкой и уплощенной нижнечелюстной ямкой и небольшой головкой нижней челюсти, пятый - мелкой и широкой нижнечелюстной ямкой и хорошо развитой головкой нижней челюсти. Первый тип височно-нижнечелюстного сустава рассматривается как эталон нормы, а другие четыре - как повышающие степень риска к возникновению функциональных и структурных нарушений. [8]
Таким образом, исходя из данных, полученных в результате анализа имеющейся отечественной и зарубежной литературы, можно сделать вывод, что наиболее распространенной патологией височно-нижнечелюстного сустава является мышечно-суставная дисфункция, хотя и нет единого представления специалистов по вопросам этиологии ее развития. Разнообразны и мнения специалистов о степени влияния окклюзионных нарушений на развитие патологии височно-нижнечелюстного сустава и жевательных мышц. Несмотря на то, что имеются данные о различных вариантах строения височно-нижнечелюстного сустава, отсутствует единое мнение авторов в вопросах касающихся влияния особенностей строения височно-нижнечелюстного сустава на развитие мышечно-суставной дисфункции.
Рецензенты:
ЕреминО.В., д.м.н., доцент, зав.кафедройпропедевтики стоматологических заболеваний

Общие сведения
Мышечно-суставная дисфункция — это патология, при которой отмечается нарушение координированной функции жевательных мышц. Кроме того, неправильно располагаются компоненты височно-нижнечелюстного сустава. В частности, нарушено расположение диска и головки по отношению к суставному бугорку.
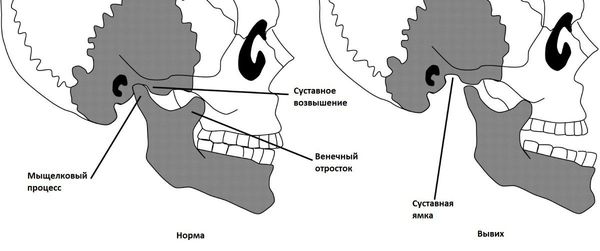
Височно-нижнечелюстной сустав образует суставная головка нижней челюсти, бугорок височной кости и суставная ямка. На две части его делит суставный диск. Он является комплексным, сложно устроенным суставом. На него воздействуют группы жевательных мышц. В этом суставе происходят сложные движения – поступательные и вращательные. И чтобы весь этот механизм всегда функционировал слаженно и четко, необходима очень четкая и правильная координация его работы.
Синдром мышечной дисфункции может проявляться вследствие разных типов смещения. Это смещение суставных головок, пролапс (то есть выпадение) диска, смещение суставного диска. Лечение такой патологии зависит от того, какой именно вид смещения наблюдается.
Причины
Мышечно-суставная дисфункция у человека проявляется, прежде всего, вследствие развития нарушений в смыкании зубов. Это может быть как нарушенный прикус, так и травмирование сустава. Однако, говоря о травме, специалисты не имеют в виду получение резких повреждений челюсти. Иногда такая травма возникает как последствие несвоевременного протезирования зубов. Особенно опасно в данном случае отсутствие боковых зубов. При отсутствии у человека зубов или при их частичном разрушении исчезают те ориентиры, которые определяют правильное закрывание рта. Выходит, что если часть зубов отсутствует, то больной может каждый раз по-разному закрывать рот. На жевательной поверхности отсутствуют бугры, которые могли бы ограничивать движения. Как следствие, происходят нежелательные изменения в состоянии височно-нижнечелюстного сустава и жевательный мышцы. Кроме того, нормальному закрыванию рта либо произведению боковых движений нижней челюстью может препятствовать наличие наклона зубов или их выдвижение. В таком случае зубы могут контактировать неправильно, вследствие чего и проявляется суставная дисфункция.
Кроме указанных причин среди факторов, способствующих развитию мышечно-суставной дисфункции, специалисты отмечают наличие у пациента эндокринных и суставных болезней, частые стрессы и психоэмоциональные травмы, получение ушибов шейного отдела позвоночника. Причиной заболевания может стать высокая степень стирания зубов, бруксизм и привычка постоянно быть с открытым ртом.
Также сустав может травмироваться в процессе протезирования зубов или проведения ортодонтической терапии, при условии, что такое лечение происходит неправильно. Специалист, проводящий лечение, должен восстанавливать зубы, четко учитывая их размер и анатомическую форму в каждом индивидуальном случае. Жевательный аппарат у каждого человека имеет определенные особенности (соотношение челюстей, форма зубов и т.п.), которые обязательно следует отобразить при лечении. Любая реставрация должна быть не только гармоничной с эстетической позиции, но и правильной с точки зрения восстановления всех функций. На сегодняшний день специалисты уделяют этому вопросу очень много внимания с целью восстановления функциональной взаимосвязи элементов зубочелюстной системы.
Симптомы
Мышечная дисфункция височно-нижнечелюстного сустава может проявляться в двух формах: с наличием болевого синдрома и с его отсутствием.
Возможными симптомами этого недуга могут быть болевые ощущения в челюстно-лицевой области, которые проявляются в тот момент, когда человек жует, поворачивает голову, глотает, разговаривает. Как правило, такая боль развивается с одной стороны и периодически отдает в ухо, шею, зубы, твердое небо, челюсть. Такие ощущения могут становиться более интенсивными после переохлаждения, сильного эмоционального напряжения. Боль стихает после того, как больной принимает обезболивающие препараты.
Иногда человек отмечает, что у него проявляются определенные ограничения при открывании рта, при этом чувствуется хруст и щелчки в височно-нижнечелюстном суставе. При этом движения нижней челюсти могут блокироваться.
Иногда пациент жалуется на регулярные головные боли, ощущения шума и заложенности в ушах. Подвижность челюсти часто заметно уменьшается ближе к вечеру. Человек может при этом ощущать необъяснимую тревогу, что сказывается и на качестве его сна.
При развитии мышечно-суставной дисфункции некоторые больные жалуются на ощущение сухости во рту, высокую чувствительность зубов к холодному и горячему. Случается, что при такой патологии постепенно развивается заметная асимметрия лица.
Если лечение заболевания не было проведено своевременно, то при наличии пролапса диска может произойти перестройка суставных поверхностей, вследствие чего развивается артроз. Если происходит разрастание соединительной ткани в полости сустава, он может оказаться полностью обездвиженным. Это осложнение носит название анкилоз.
Диагностика
Чтобы диагностировать такое состояние, изначально специалист проводит тщательный осмотр, а также производит пальпацию. Практикуется также выслушивание сустава, проведение электромиографии. При необходимости назначается МРТ, компьютерная томография сустава, а также другие методики проведения обследования.
Мышечно-суставные дисфункции
Мышечно-суставная дисфункция — нарушение координированной работы жевательных мышц и синхронной функции элементов обоих сочленений, что проявляется смещением нижней челюсти в сагиттальном, трансверсальном и вертикальном направлениях в вынужденную центральную окклюзию, ограничением или чрезмерной подвижностью одной или обеих суставных головок, суставным шумом, болью в области жевательных мышц, болезненной их пальпацией с иррадиацией боли в шею, плечо, затылок.
Этиология и патогенез. Причиной мышечно-суставных дисфункций являются как патологические процессы в самих мышцах (воспалительные, дегенеративные, последствия травм), так и изменения в зубочелюстной системе.
Клиническая картина. Клиническая картина заболевания, на первый взгляд, сходна с таковой при артритах и артрозах (нарушение движений в суставе, суставной шум, боль). Однако пальпация сустава слабо болезненная или безболезненная. Обнаруживается значительная боль при пальпации наружной и внутренней крыловидных мышц, височной и собственно жевательной мышцы, а также мышц дна полости рта, шейных и затылочных мышц.
На рентгенограмме выявляется асимметрия положения головок в положении центральной окклюзии и при максимальном открывании рта. Костные структуры сустава не изменены (отличие от артроза).
Острый артрит сопровождается резкой болезненностью при пальпации сустава, припухлостью, усилением боли при движении нижней челюсти.
Однако в ряде случаев диагностика чрезвычайно трудна, так как боль в челюстно-лицевой области имеет место при ряде заболеваний: перикоронарите, пульпите, периодонтите, рините, гайморите, отите, евстахиите, опухолях мостоозжечкового угла, мигрени, невралгиях и невритах тройничного нерва, невралгиях крылонебного узла.
Хроническое воспаление придаточных пазух носа часто протекает с болевыми симптомами, полностью идентичными тем, которые наблюдаются при воспалительных и дисфункциональных нарушениях в суставе.
Наряду с этим хроническое воспаление придаточных пазух носа может вызвать рефлекторно спазм жевательных мышц, что в свою очередь ведет к вторичным заболеваниям сустава. Если анамнез и рентгенологические данные подтверждают воспаление придаточных пазух носа, то специфическая терапия уже через несколько дней приводит к субъективному улучшению и почти всегда к объективно определяемому уменьшению спазма, напряженности и болезненности жевательных мышц. Мышечный характер боли подтверждается тем, что после выключения соответствующих двигательных ветвей тройничного нерва с помощью инъекций 1—3 мл 1% раствора новокаина, тримекаина или лидокаина отмечается прекращение болей на время действия анестетика.
При электромиографическом исследовании обнаруживается дискоординация в работе мышц, приводящая к утомлению мышц и снижению их сократительной способности.
Степень выраженности указанных нарушений во многом зависит от состояния зубочелюстной системы, патологические процессы в которой усиливают уже имеющиеся изменения.
В норме множественные окклюзионные контакты обеспечивают стабильность топографии элементов сустава, беспрепятственные динамические контакты зубных рядов. Недостаточные или преждевременные контакты зубных рядов во время функции жевания ведут к смещению нижней челюсти. Направление такого смещения зависит от топографии преждевременного контакта и дефекта зубного ряда, вида прикуса. Так, при глубоком прогнатическом прикусе потеря моляров приводит к смещению нижней челюсти назад, а при глубоком прогеническом прикусе — вперед. Любое смещение суставных головок вызывает смещение и травму мягких тканей сустава. Например, часто наблюдается дислокация суставной головки назад и вверх, а диска — кпереди.
Существует возможность установить, куда сместилась головка и где она сдавливает ткани сустава. Для этого мы производим боковое давление на ту или иную половину нижней челюсти. Если, например, правая головка сместилась латерально и отмечается боль в суставе справа, то давление на левую половину челюсти (слева направо) усилит боль в суставе, а давление на правую половину челюсти (справа налево) не вызовет боли.
Значительная стертость зубов наблюдается на той стороне, куда произошло смещение. Например, при смещении нижней челюсти вперед образуются стертые площадки на резцах, а при боковых смещениях — на клыках и премолярах на стороне смещения. При смещении в сторону — боль при пальпации собственно жевательной мышцы на стороне смещения и наружной крыловидной мышцы противоположной стороны. При переднем смещении часто бывает болезненность при пальпации обеих наружных крыловидных мышц. Важно проследить путь смещения нижней челюсти от первого контакта зубов до смыкания челюстей в центральной окклюзии, чтобы понять характер смещения челюсти. Давление рукой на подбородок должно быть исключено.
I тип —смещение нижней челюсти в сторону.
Смещение нижней челюсти вправо. При наличии всех зубов причинами смещения нижней челюсти могут быть кариес, пульпит, периодонтит слева, выдвинувшийся в сторону отсутствующего антагониста нижний зуб мудрости справа или верхний зуб мудрости слева, преждевременные контакты зубов слева на завышающих прикус пломбах, коронках. При осмотре зубных рядов обнаруживаются задержка стирания твердых тканей жевательных зубов слева и чрезмерное стирание справа.
При вторичной частичной адентии причиной смещения нижней челюсти вправо являются отсутствие левых боковых зубов, неплотные окклюзионные контакты, завышение прикуса на протезах слева, феномен Попова слева. В последнем случае первый контакт при смыкании челюстей происходит на зубах, смещенных в сторону дефекта зубного ряда. Для того чтобы обеспечить контакт зубов, необходимый для жевания, нижняя челюсть рефлекторно смещается в противоположную сторону. Впоследствии работа мышц перестраивается так, что в конечной фазе смыкания зубов челюсть рефлекторно смещается, минуя мешающий контакт (дефлектор).
Во всех этих случаях привычной стороной жевания является правая. На стороне смещения челюсти суставная головка отклоняется вверх и кзади, сдавливая мягкие ткани сустава, а на противоположной стороне она смещается вниз, вперед и внутрь, ткани сустава растягиваются, подвижность головки увеличивается, может возникнуть подвывих головки или диска.
При пальпации определяется болезненность мышц, смещающих нижнюю челюсть вправо: задних и средних отделов височной мышцы справа, собственно жевательной мышцы справа, мышц дна полости рта справа, наружной крыловидной мышцы слева. В результате появляются боль и суставной шум (последний чаще возникает сначала на стороне, противоположной смещению челюсти, в данном случае слева).
Лечение заключается в устранении окклюзионных нарушений, нормализации функции жевания (двустороннее жевание). При болях показана физиотерапия, для перестройки работы мышц — миогимнастика.
Для иллюстрации приводим наблюдение.
Больная M., 48 лет, обратилась с жалобами на боль и щелканье в височно-нижнечелюстном суставе слева, боль в суставе справа. Жевание правостороннее. Указанные жалобы появились через несколько лет после удаления , разрушенных кариесом.
Объективно: ортогнатический прикус, верхний левый зуб мудрости выдвинут вниз в сторону отсутствующего антагониста, имеет на своей передней поверхности стертую вертикальную площадку соответственно контакту с нижним моляром (рис. 13, а). Коронковая часть правых нижних премоляров и моляров стерта на 1/2 высоты. В центральной окклюзии смещение контактной точки между центральными нижними резцами по отношению к контактной точке верхних центральных резцов на 2 мм. При смыкании зубных рядов первый контакт происходит между верхним левым зубом мудрости и нижним вторым моляром. Затем нижняя челюсть смещается вправо в центральную окклюзию. При открывании рта нижняя челюсть совершает зигзагообразное смещение вправо, затем влево, устанавливаясь при максимальном открывании рта в правильном положении (без бокового смещения). Болезненная пальпация собственно жевательной мышцы справа и наружной крыловидной мышцы слева. Рентгенологическое исследование: при смыкании челюстей в центральной окклюзии суставная головка справа смещена вверх и назад, слева — вниз и вперед. Диагноз: вторичная частичная адентия, выдвижение верхнего зуба мудрости слева в сторону отсутствующего антагониста, смещение нижней челюсти вправо, мышечно-суставная дисфункция.
Лечение проводилось в два этапа. На первом этапе был изготовлен съемный протез для нижней челюсти с окклюзионными накладками на нижние моляры и премоляры, удален верхний левый зуб мудрости. После наложения лечебного протеза рекомендовано левостороннее жевание для ограничения движения левой суставной головки и устранения смещения нижней челюсти вправо. Отмечено значительное улучшение. Срок пользования лечебным протезом 3 мес. Второй этап лечения заключался в замещении дефекта зубного ряда нижней челюсти слева мостовидным протезом и в восстановлении анатомической формы и высоты правых нижних жевательных зубов коронками. Рекомендовано левостороннее жевание до полного исчезновения боли и суставного шума, после чего — двустороннее жевание. Больная находилась под наблюдением около 3 лет. В настоящее время жалоб не предъявляет.
Смещение нижней челюсти влево все то же, но с другой стороны.
II тип — смещение нижней челюсти назад (дистальное смещение). Такое смещение может наблюдаться при выдвинувшихся в сторону отсутствующих антагонистов нижних зубах мудрости с двух сторон, утолщении искусственных коронок и промежуточной части мостовидных протезов в области верхних передних зубов, двусторонней потере жевательных зубов (моляров и премоляров), стертости и кариозном разрушении жевательных зубов, чрезмерном препарировании их жевательной поверхности (особенно в тех случаях, когда опорными зубами являются премоляры и моляры). При пальпации отмечается болезненность мышц, смещающих нижнюю челюсть назад (задние пучки височных мышц, мышцы дна полости рта, шейные и затылочные). Отмечается щелчок в конце закрывания и в начале открывания рта. Снижена окклюзионная высота нижнего отдела лица. На рентгенограмме определяется сужение заднесуставной щели.
Лечение состоит в укорочении зубов мудрости, предупреждении их дальнейшего выдвижения, замене протезов, восстановлении высоты моляров и премоляров.
III тип — смещение нижней челюсти вперед (мезиальное смещение) отмечается при необоснованном наложении капп и накусочных пластинок на жевательные зубы, двустороннем завышении прикуса на пломбах, вкладках, коронках и мостовидных протезах, при выдвинувшихся в сторону отсутствующих антагонистов верхних зубах мудрости. Обнаруживаются болезненность обеих крыловидных мышц, всех мышц, поднимающих нижнюю челюсть, подвывих в суставе, затруднения при движении нижней челюсти, щелчки в конце открывания и в начале закрывания рта. На рентгенограмме расширение задне- и верхнесуставной щели. Повышена окклюзионная высота нижнего отдела лица.
Лечение заключается в укорочении или удалении (по показаниям) верхних третьих моляров, переделке протезов, уточнении окклюзионной поверхности пломб и вкладок.
Что такое дисфункция ВНЧС? Причины возникновения, диагностику и методы лечения разберем в статье доктора Горожанцева Александра Сергеевича, стоматолога-ортопеда со стажем в 22 года.

Определение болезни. Причины заболевания
Дисфункция височно-нижнечелюстного сустава (ВНЧС) — это частичная или полная потеря функций сустава: жевания, образования речи. Сопровождается появлением болей различного генеза, щёлканьем в суставе, потерей некоторого объёма движений нижней челюсти, заложенностью в ухе, головными болями, болями в ушах и прочих смежных областях (глазах, шее, спине).
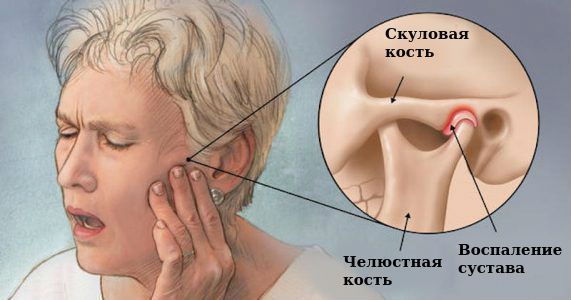
Причинами дисфункций ВНЧС являются различные дефекты зубного ряда (положение зубов, их наличие или отсутствие) и патологии зубов. Со временем существующие дефекты приводят к рефлекторному нарушению координированной работы мышц, отвечающих за движение нижней челюсти и функций ВНЧС. Нарушение в работе этих мышц, в свою очередь, является причиной патологического изменения движений нижней челюсти во всех направлениях. Вследствие этого изменяется форма суставного диска и суставных поверхностей [1] .
Кроме того, причинами появления дисфункции ВНЧС могут быть:
- различные изменения со стороны психики ( неврозы , хронические стрессы) и вегетативной нервной системы (нарушения сердечного ритма и артериального давления) [16] ;
- парафункции (повышенная нецелесообразная активность) жевательных мышц (при нарушениях осанки);
- острая травматизация в области ВНЧС в результате несчастных случаев;
- эпизодические микротравмы или хронические травмы сустава в результате нерационального или некачественного протезирования зубов;
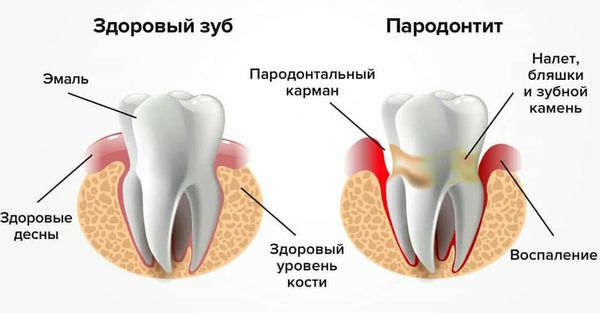
- травматическая окклюзия (патологическое состояние смыкания зубных рядов) вследствие заболеваний пародонта (например пародонтита);
- неправильное терапевтическое лечение (например завышенные пломбы) ;
- несвоевременное протезирование после потери состава зубных дуг (после удаления или выпадения постоянных зубов кроме восьмых в каждом сегменте — “зубов мудрости”) [8] .
Симптомы дисфункции ВНЧС
Первым признаком дисфункции, на которое может обратить внимание пациент, является щёлканье в суставе при движениях нижней челюсти. Этот симптом часто не сопровождается болевыми ощущениями.
Подозрения на дисфункцию височно-нижнечелюстного сустава должны вызывать:
- боли в жевательных мышцах локального и разлитого характера;
- непроизвольное рефлекторное сжатие челюстей (при неудовлетворительной фиксации съёмного протеза, либо во время стресса);
- гипертонус мышц;
- бруксизм (скрежет зубами);
- быстрая утомляемость мышц при жевании.
На более поздних стадиях заболевания пациенты отмечают:
- невозможность жевания твёрдой пищи из-за боли или усталости жевательных мышц;
- появление триггерных (болевых) точек в мышцах;
- уплотнение тканей, обнаруживаемое при пальпации жевательных мышц;
- смещение нижней челюсти при открывании рта в стороны от центральной линии;
- рывки и неравномерность открывания.
В некоторых случаях происходит блокировка сустава в определённых положениях и, как следствие, невозможность полностью открыть рот.
Помимо этого заболевание могут сопровождать головные боли и заложенность в ушах. Боль может быть постоянного ноющего характера, что будет говорить о развитии синдрома Костена, который характеризуется болями в околоушной области [2] .
При клиническом обследовании в большинстве случаев у пациента обнаруживается нарушение прикуса вследствие движения зубов.
Перегрузка пародонта также часто сопутствует дисфункции сустава. Она проявляется болью при жевании в определённых участках. Причиной может быть нерациональное протезирование или завышенный пломбой прикус.
Патогенез дисфункции ВНЧС
На возникновение и развитие дисфункции височно-нижнечелюстного сустава влияет множество разных факторов. Одним из наиболее частых факторов развития патологии являются окклюзионные нарушения.
При этом происходит вынужденное перестроение суставных путей, вызывающее функциональную перегрузку в определённых участках пути. Дискоординацию движения суставных головок вызывают дегенеративные структурные изменения хрящевой ткани. Это проявляется дистрофией или острой травматизацией с последующим изменением рельефа суставной поверхности.
Шумовые симптомы (щёлканье в суставе) являются следствием резких движений суставной головки и уменьшением синовиальной жидкости. Изменение морфологии суставных поверхностей создаёт препятствия движению элементов сустава, преодоление которых рефлекторно вызывает такие шумовые явления.
Болевые ощущения обусловлены сдавлением сосудисто-нервного пучка биламинарной зоны (пространства между связками ВНЧС, в котором располагается пучок), растяжением связок и капсулы сустава, раздражением нервных сосудистых окончаний в окружающих сустав мышцах при их необычном тонусе.
При исследовании взаимосвязи между наличием преждевременных окклюзионных контактов зубов (нежелательных контактов зубов, препятствующих их смыканию) и поражением жевательных мышц было установлено, что латеральные и медиальные крыловидные мышцы изменяют свой потенциал покоя и возбуждения на стороне преждевременных контактов, а височные и жевательные — на противоположной стороне [4] .
Последствием психологического напряжения бывают головные боли, зачастую вызванные ночным скрежетанием зубами. Причинами бруксизма может быть как множество отдельных факторов, так и их совокупность, но патологический эффект всегда одинаковый — перегрузка периодонта зубов, гипертонус мышц и стираемость зубов как следствие. В основном пациенты узнают о скрежетании случайно, когда их сожители слышат звук трения зубов. Подверженность бруксизму можно узнать опросив пациента. Часто эти люди непроизвольно сжимают челюсти днём при психологическом возбуждении [15] .
Таким образом перегрузка и травматизация хрящевых поверхностей сустава в сочетании со стираемостью, вызванной бруксизмом, приводит к патологической перестройке анатомии сустава.
Классификация и стадии развития дисфункции ВНЧС
Чёткой классификации дисфункций ВНЧС по видам изменений в анатомии и стадиям развития заболевания в данный момент не разработано. Но вне зависимости от причины патологии, изменения в суставе и окружающих тканях прогрессируют с течением времени. В клинической картине патологии выделяют два периода:
- Дисфункцию ВНЧС.
- Болезненный спазм жевательных мышц.
В первую стадию рентгенологически не выявляется серьёзных структурных изменений, больной может жаловаться только на щелчки при движении нижней челюстью.
Впоследствии без лечения происходит перестройка комплекса суставных хрящевых поверхностей и поверхностей суставного диска, скорость этих изменений зависит от многих факторов (пола, психической лабильности, протяжённости дефекта зубного ряда и т. д.). В тяжёлых случаях происходит отрыв, либо появление перфораций суставного диска. В зависимости от вынужденного положения нижней челюсти при движении и покое изменяется костная структура элементов ВНЧС.
Боль при дисфункции ВНЧС разделяют по происхождению:
- миогенная (мышечная): 20 % больных;
- артрогенная (суставная): 80 % больных [13] .
Боль имеет одинаковый характер вне зависимости от причины её возникновения. Оценка боли всегда сложна и неоднозначна. Болезненные ощущения возникают из-за гипертонуса мышц и появления в них уплотнений — триггерных зон. У некоторых пациентов к этому добавляется боль от перерастяжения связок сустава. Сила болей может сильно отличаться от пациента к пациенту. Большое разнообразие симптомов создает трудности: пациенты не знают, к какому врачу обратиться.
Осложнения дисфункции ВНЧС
Без проведения лечебных мероприятий или применения их в неполном объёме болевые симптомы могут стать менее интенсивными и перейти в стадию хронической, скрытой боли, которая проявляется неожиданно при совершении неловкого движения нижней челюстью во время разговора или жевания.
С течением времени из-за функциональной перегрузки происходит дистрофия хрящевой и костной ткани с последующей их убылью, что приводит к артрозу и последующему остеоартрозу . Развитие этих заболеваний является самым нежелательным исходом, так как сустав частично или полностью утрачивает свои функции и в этом случае вероятность восстановления движения в нём очень низкая.
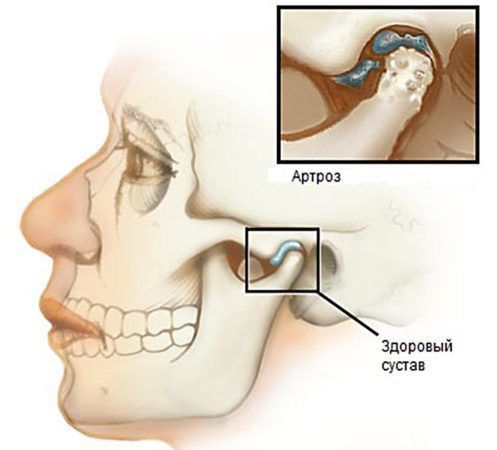
Растяжения связок и капсулы сустава приводит к привычному подвывиху и вывиху суставной головки [5] , вследствие чего суставная поверхность выходит за пределы функционального расположения. В таких случаях происходит блокирование движения сустава и требуется квалифицированная помощь для вправления.
Бруксизм, возникающий как патологический рефлекторный ответ на появление препятствий движению нижней челюсти, имеет множество отрицательных последствий. Повышенная постоянная нагрузка на связочный аппарат зуба приводит к его хронической травматизации . Последствия длительного течения этого заболевания зачастую необратимы в связи с низкой способностью волокон периодонта к регенерации [14] .
Диагностика дисфункции ВНЧС
Диагностика дисфункции ВНЧС начинается с детального анализа жалоб больного, уточнения анамнеза болезни и жизни, выяснения сопутствующих заболеваний, оценки общего состояния больного, особенностей телосложения, осанки, походки. Учитывается также аппетит в течение дня и психическая лабильность в целом.
Во время внешнего исследования головы и шеи обращается внимание на соотношение мозгового и лицевого отделов черепа, на взаимоотношение пропорций лица и его симметрию.

При осмотре полости рта в первую очередь определяют тип прикуса, величину резцового перекрытия, смотрят на отсутствие зубов в зубном ряду (на эти сегменты обращается особое внимание). Также оценивают количество и качество наложенных пломб, контакты пломб с зубами антагонистами, рациональность и качество изготовления зубных протезов, совпадение эстетических норм лица и зубных рядов.
При обследовании ВНЧС , необходимо определить:
- насколько подвижна нижняя челюсть (тугоподвижность, чрезмерная подвижность);
- в какой степени пациент может открыть рот (свободное открывание, ограниченное, затруднённое);
- имеются ли болевые ощущения при открывании рта;
- насколько плавные движения нижней челюсти;
- есть ли отёчность и западения в области суставных головок;
- чувствует ли пациент отражённые боли в суставе при нагрузке на ветвь челюсти в продольном направлении кверху.
При пальпации ВНЧС оценивают болезненность, положение и движения суставных головок при введении пальцев в наружные слуховые проходы. Аускультация является неотъемлемым методом обследования, так как в большинстве клинических случаев звуковые явления сопровождают дисфункцию височно-нижнечелюстного сустава [10] .
Если вышеперечисленные методы обследования дают основания полагать наличие дисфункции сустава, необходимо сделать диагностические модели, выполнить окклюдограммы (отображение на воске взаимоотношений верхнего и нижнего зубных рядов при их смыкании) для установления контактов зубов антагонистов, опережающих смыкание зубных дуг челюстей.
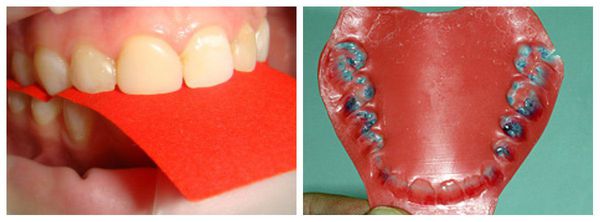
При подозрении на дисфункцию ВНЧС обследование, проведённое без специальных методов, считается неполным. В первую очередь следует применить методы измерения силы жевательных мышц ( гнатодинамометрию ). Они позволяют оценить силу сжатия мышц и дифференцировать дисфункцию от остеохондроза шейного отдела позвоночника: при развитии дисфункции височно-нижнечелюстного сустава усилие сжатия становится в два раза меньше по сравнению с нормой и составляет около 50 Н (Ньютонов).
Визуальный анализ деформации позволяет оценить тяжесть деформации костных и хрящевых элементов сустава.
- Рентгенография в различных проекциях (прямая, боковая, аксиальная проекции), включая послойную, специальные укладки по Подерсу и по Шюллеру (косые проекции головы при рентгенографии).
- Томография или ортопантомография (с сомкнутыми зубными рядами и когда рот широко открыт) визуализируют костные элементы.
- Магнитно-резонансная томография, артротомография проводится для выявления смещения диска, определения характера и степени его деформации, диагностики нарушения целостности капсулы сустава [12] .
- Контрастная артрография применяется при подозрении на отрыв внутрисуставного диска, а также помогает в планировании операций пластики хрящевых элементов [6] .
В тяжёлых случаях, осложнённых сопутствующими патологиями (такими как синдром Костена, хронический вывих ВНЧС, сколиоз, защемление нервных пучков), обследование происходит комплексно, при участии врачей смежных с патологией специальностей — ревматолога, невролога и т. д.
Лечение дисфункции ВНЧС
Единого, универсального способа лечения дисфункций ВНЧС не существует. Лечению в полном объёме могут воспрепятствовать болевые ощущения, не позволяющие провести необходимые лечебные мероприятия.
Консервативная терапия позволяет снять острые проявления патологии, обеспечивает ослабление или полное исчезновение симптомов и восстановление функции нижней челюсти в полном объёме.
В снижении болевого синдрома эффективно помогает физиотерапия. Для уменьшения боли применяется флюктуоризация в области ВНЧС. Суть процедуры в применении переменного, частично или полностью выпрямленного электрического тока низкого напряжения с хаотически меняющейся частотой колебаний. Флюктуоризация помогает снизить болевой синдром после 2-3 сеансов. Если же миогенный характер боли обусловлен миозитом (воспалительным поражением скелетной мускулатуры) вследствие контактного вовлечения мышцы в воспалительный процесс, то лечение в первую очередь должно быть направлено на устранение причины воспаления.
Амплипульстерапия (терапия синусоидальными модулированными токами) показала эффективность при лечении миофасциального синдрома (хронического состояния, при котором в мышечной ткани формируются болевые точки), снижая тонус спастически сокращённых мышц.
Боли суставного генеза лечат назначением фонофореза с гидрокортизоном, что позволяет купировать боль в остром периоде и уменьшить явления воспаления.
Все виды лечения необходимо проводить под контролем электромиографии для оценки эффективности, уравнивания и приведения в норму электрических потенциалов мышц.
В ходе комплексного лечения сам больной должен выполнять миогимнастику после должного обучения технике проведения. Она включает в себя пассивные и активные упражнения на двигающие мышцы нижней челюсти и мышцы шеи. Пассивные упражнения проводятся без нагрузки, пациенту нужно выполнять разные движения нижней челюстью. Активные упражнения также включают различные движения нижней челюстью, но с нагрузкой (больной руками противодействует выполняемому движению) [3] . Упражнения необходимо делать 3 раза в день по 10-15 минут.
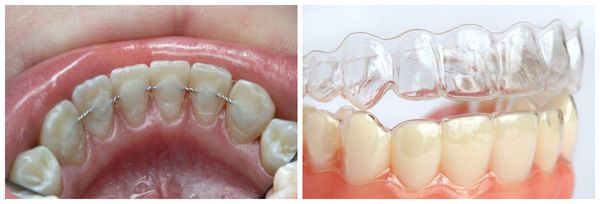
Для нормализации прикуса и окклюзионных нарушений используются специальные ортопедические лечебные методы — коррекция окклюзии и использование ортопедических конструкций (шины, каппы, накусочные пластинки, миостимуляция и т. д.).
Хирургические методы лечения применяются при серьёзных морфологических патологических изменениях в суставе. Основным показанием к хирургическому лечению является переднее смещение внутрисуставного диска.
Хирургическое лечение заключается в очаговой хондропластике диска или головки нижней челюсти с использованием аутохряща (чаще носового). Также возможно вправление диска и ушивание растянутых внутрисуставных связок и капсулы сустава. Эти методы являются агрессивными для сложной суставной системы и не всегда они дают хороший результат [11] .
В сложном вопросе лечения дисфункции ВНЧС н аиболее эффективной со временем показала себя схема с применением медикаментозной, мануальной терапии, физиотерапии и ортопедического лечения, направленного на восстановление зубного ряда и нормализацию прикуса.
Прогноз. Профилактика
В зависимости от степени патологических изменений костных, хрящевых функциональных элементов и связочного аппарата сустава, а также готовности пациента выполнять все необходимые назначения врача, прогноз может быть разным.
В начальных стадиях заболевания, когда нет видимых изменений структуры сустава, адекватная консервативная терапия показывает достаточно высокие результаты, формирующие благоприятный прогноз к излечению.
При высокой убыли хрящевых поверхностей, разрыве или перфорации внутрисуставного диска, а также костной деформации клинический исход остаётся открытым. Часто даже после оперативного вмешательства с целью замещения суставного диска, остеопластики и всех необходимых лечебных мероприятиях функции сустава могут быть восстановлены не в полном объёме.
Профилактические мероприятия многофакторны. Первичной профилактикой для предотвращения дисфункции височно-нижнечелюстного сустава является рациональное своевременное лечение дефектов зубного ряда и зубочелюстных аномалий. Также необходима своевременная коррекция вредных привычек (сжимание челюстей во время эмоционального напряжения, жевание ручек и карандашей, жевание на одной стороне челюсти и т. д.), способствующих возникновению патологии. Если рассматривать дисфункцию ВНЧС как психосоматическую патологию, необходимо включать в профилактику и лечение психологические методы (аутотренинги) [9] .
Вторичная профилактика направлена на предотвращение ухудшения состояния больного, что включает в себя профилактику повторных мышечных спазмов и профилактику спаечного процесса [7] .
Сложность физиологии ВНЧС обязывает чётко контролировать процесс лечения и оценивать его исход с целью устранения всех патологических факторов, приводящих к рецидиву.
Читайте также:


