Перелом лодыжек со смещением при остеопорозе

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
- Упражнения
- Лечебный массаж
- Что делать нельзя

После травм у некоторых людей возникает такой вопрос – как разработать ногу после перелома лодыжки? Очень важно, чтобы процесс реабилитации проходил только под контролем специалистов. В зависимости от конкретного случая будет зависеть и то, какие именно реабилитационные мероприятия будут предприняты.
Однако во время восстановления пациент не должен отказываться от рекомендаций врача и пройти все этапы восстановления, которые включают в себя:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Массаж.
- Электрофорез.
- Гидротерапию.
- Лечебную физкультуру.
Особого внимания уделяется восстановлению после снятия гипса. Ведь при длительной вынужденной неподвижности мышцы становятся слабыми, а сама конечность — малоподвижной. Чтобы вернуть ноге былую подвижность, на период реабилитации пациенту рекомендуется приобрести костыли. Это поможет избавить ногу от нагрузки, однако не сделает хромоту привычкой.
Реабилитация включает в себя и приём витаминов, а также препаратов, которые помогают укрепить кости. Они должны содержать кальций, магний, цинк, и принимать их следует регулярно весь период выздоровления.
Если вы хотите правильно разработать ногу после перелома лодыжки, необходимо регулярно заниматься лечебной физкультурой, правильно выполнять упражнения, которые будут подобраны врачом. Однако есть универсальный комплекс упражнений, которые рекомендуется выполнять всем, кто получил травму ноги.
Исходное положение — стоя, обязательно нужно держаться за опору. Ногами делать выбросы вперёд и назад. Медленно, 20 повторов.
Сидя на стуле с вытянутой ногой, выполнять сгибание и разгибание пальцев. Медленно, но с некоторым ускорением. Выполнить 3 подхода, по 10 раз каждый.
Сидя на стуле, совершать движения голеностопом по кругу в обе стороны. Медленно, по 10 раз в каждую сторону каждой ногой.
Лежа на спине, надо поднимать обе ноги вверх. Если одновременно поднимать обе ноги сложно, тогда можно делать это поочерёдно. Всего 10 подъёмов.
Стоя и держась за опору, вытягивать ногу вперёд, при этом попытаться удерживать конечность на весу в течение 10 секунд. Медленно, повторять до 10 раз.
Кроме лечебной физкультуры, рекомендуются пешие прогулки по ровным дорожкам, ходьба по лестницам, как вверх, так и вниз, ходьба на пятках и носках, захват мелких предметов пальцами ног, ходьба спиной вперёд или боком.
Следует помнить, что во время выполнения упражнений, а также при ходьбе на ногу, которая была сломана, требуется одевать эластичный бинт и не снимать его на протяжении всего дня. Это поможет избежать смещения кости, а также возможных растяжек связок и сухожилий. Снимать бинт рекомендуется на ночь, или когда нога находится в состоянии покоя.
Курс лечебного массажа принято проводить после электромагнитной терапии. Минимальная длительность такого лечения составляет 5 дней, но лучше, если она будет составлять полных 10 сеансов.
Массаж помогает разработать мышцы и связки, которые из-за ношения гипса сильно теряют свою эластичность и выносливость. Причём при желании массаж можно выполнять в течение всего времени реабилитации.
Лечебный массаж рекомендуется проводить и при разработке ноги после двухлодыжечного перелома. Это помогает нормализовать кровообращение и лимфообращение. После нескольких сеансов у специалиста пациент может начать заниматься самомассажем.

Чтобы быстро разработать ногу после перелома лодыжки, необходимо отказаться от бега, нельзя выполнять упражнения, при которых необходимо опираться на больную ногу, нельзя заниматься прыжками, передвигаться на внешней или внутренней поверхности стопы, заниматься ходьбой с препятствиями, и вообще длительно передвигаться на ногах. Не стоит заниматься ездой на велосипеде, а также активными видами спорта, танцами, силовыми упражнениями. Женщинам на весь период выздоровления запрещается носить обувь на каблуках.
Если все упражнения делать правильно, а также соблюдать все рекомендации врача, то двигательную активность конечности можно вернуть буквально в течение одного месяца. Это значит, что человек сможет вернуться к своему привычному образу жизни.
Во время периода восстановления ногу нельзя подвергать сильным нагрузкам, а также дополнительным травмам. Преобладающими должны быть пешие прогулки на средние дистанции. При необходимости можно носить эластичный бинт и дальше, особенно если имеется ощущения дискомфорта. Некоторые пациенты используют его до самого конца периода выздоровления.
- Вывих голеностопного сустава — первая помощь
- Хруст в шее — причины появления и лечение
- Несколько простых упражнений, которые можно делать даже на работе
- Почему появляются боли в позвоночнике и как происходит их лечение?
- Синдром Кемерли
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
07 июля 2018
- Секвестрированная грыжа — можно ли вылечиться без операции?
Боль в пояснице и тазобедренном суставе после падения
Удалили две грыжи, но при возвращении на работу боли вернулись
После занятий на турнике появились боли в пояснице — что делать?
Подскажите пожалуйста, что означает данный протокол и что делать?
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
Как правильно лечить остеопороз и выбор врача
Очень часто женщинам среднего и старшего возраста выносится вердикт врача, диагноз остеопороз. Многим знаком этот термин. Напомним, это слово в переводе с латыни означает пористые кости.


В течение жизни костная ткань человека постоянно обновляется. При патологии остеопороз поражает кости всего организма. Внешние признаки болезни налицо: сутулая осанка, частые боли в позвоночнике и угроза переломов костей. Страдают чаще женщины в периоде менопаузы. Если с возрастом процесс ослабление костей считается естественным, то остеопороз даёт о себе знать раньше обычного и протекает со многими осложнениями. Как распознать неприятный недуг и как лечить остеопороз?
Люди с заболеванием могут многие годы не подозревать о надвигающейся угрозе их здоровью, потерять время, долгие годы лечиться от других болезней. Четвертое место в мире среди заболеваний занял остеопороз. Каждая третья женщина и каждый пятый мужчина страдает этим недугом. Это скрытая болезнь, которая развивается постепенно и по-разному в каждом отдельном случае. Не проявляется остеопороз в плохом самочувствии.
Со временем появляется боль в позвоночнике, двигаться всё труднее, переносить тяжести всё сложнее, при обычном падении ломаются кости, которые плохо и долго могут срастаться. Позвоночник подвержен деформации, что становиться заметным внешне и проявляется в нарушении осанки. Если ранее человек ходил ровно и быстро, то теперь горбиться, походка становится тяжёлой.


Диагностируется остеопороз с помощью костной денситометрии и рентгеновского исследования. Рентгенологическая денситометрия помогает установить плотность кости и гидроксиопатит на единицу поверхности костной ткани. Ультразвуковая денситометрия помогает отследить механические свойства костей и предупредить пациента о возможных рисках переломов.
Детальная диагностика остеопороза даёт полную картину протекающей болезни. Врач видит место с самой низкой плотностью костной ткани, где возможно возникновение перелома, определяет, какая потеря массы в кости и как влияет приём лекарственных средств на состояние больного.
Факторами риска возникновения болезни остеопороз специалисты называют:
- слабая костная ткань скелета;
- женщины более подвержены такому заболеванию;
- возрастной период после 60 лет;
- наследственность;
- малоподвижная работа;
- питание, скудное на кальций и витамин Д;
- лечение некоторыми лекарственными средствами (кортикостероиды и противосудорожные);
- вредные привычки (чрезмерное употребление алкоголя и табака).
- Последние факторы риска можно исключить, если пациент изменит свой образ жизни.
Каждый пациент оказывается перед вопросом: как лечить остеопороз, какими лекарствами и что он сам может сделать, чтобы приостановить такое коварное прогрессирующее заболевание?
Хотя полного излечения ожидать не стоит, но можно поменять образ жизни. К примеру, в детстве дети очень подвижны, благодаря чему их кости укрепляются, полезные минеральные вещества поступают во все ткани организма, в том числе костную. Пациентам рекомендуется лечебная гимнастика, прогулки на свежем воздухе, пробежки.
Кости должны получать своего рода здоровый стресс. Поэтому не повредят также занятия танцами, плаванием. Умеренные физические нагрузки способствуют укреплению костей. Такое лечение нельзя так назвать, но в комплексе с приёмом назначенных лекарственных препаратов даёт значительно лучший эффект в улучшении состояния пациента.
То, что мы едим, может нас лечить. Хорошо, если в рационе больного с диагнозом остеопороз будет пища, богатая минеральными солями, в том числе кальцием, рацион сбалансированный, основан на пищевой пирамиде. Нужно учесть, что суточное потребление кальция 1200 мг. Не нужно забывать о необходимости приёма витамина Д, в сутки от 400 до 800 единиц, а также препаратов, замедляющих истощение костей.


При ухудшении состояния и периоде обострения пациент обращается за квалифицированной помощью.Задаётся таким вопросом: какой врач лечит остеопороз? Ортопед, ревматолог и эндокринолог. После диагностики определяют причину вымывания кальция из кости. Врач будет лечить в комплексе: и медикаментозное, и физиотерапевтическое.
Квалифицированный специалист поможет пациенту, но надеяться, что удастся полностью вылечить остеопороз, не стоит.
Медикаментозное лечение предусматривает:
- приём эстрогенов в период менопаузы у женщин, что снижает риск диагноза остеопороз тазобедренных суставов наполовину, уменьшает потерю плотности костей;
- влияние селективного модулятора рецептора эстроген на костную ткань и уровень холестерина;
- гормональные средства, которые регулируют обменные процессы в организме;
- приём витамина Д и препаратов, содержащих кальций;
- бисфосфонаты, которые повышают плотность кости.
Лекарственные средства подбираются врачом строго индивидуально. Пациенту составляется схема, по которой он будет лечиться. Врач должен интересоваться общим состоянием больного и работоспособностью внутренних органов.
После 45-ти лет наступает особый период в жизни женщин, когда из-за перестроек организма появляется дефицит выработки гормона эстрогена. Автоматически такие люди попадают в группу риска. Согласно исследованиям, каждую минуту только в нашем государстве фиксируют 7 переломов позвоночника и каждые 5 минут — один случай перелома шейки бедра у пациентов с возрастом после 50-ти лет.


Главной причиной потери плотности костей специалисты считают нехватку эстрогена, что активизирует остеокласты, особые вещества, ведущие к перфорации трабекул в местах резорбции. Впоследствии происходит снижение микроархитектоники костей, плотность нарушается.
Отсюда, главная задача врача, который лечит остеопороз, блокировать повышенную активность остеокластов и помочь организму вырабатывать достаточное количество остеобластов, укрепляющих костную ткань.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Пациент, обращаясь за врачебной помощью, стремится вылечить потерю плотности костей. Такое заболевание как остеопороз — ещё не приговор. Придерживаясь всех рекомендаций доктора, можно достичь хороших результатов и радоваться полноценной жизни.
Остеопороз — хроническое заболевание, суть которого состоит в постепенном уменьшении минеральной плотности костей и повышении их хрупкости. Процесс может охватывать все элементы скелета или протекать локализовано. Остеопороз после перелома костей относится к очаговой разновидности патологии.
В области травмы происходит местное ускорение резорбции, процесс реабилитации затягивается на неопределенное время. Такие осложнения наблюдаются у каждого третьего человека, перенесшего переломы.
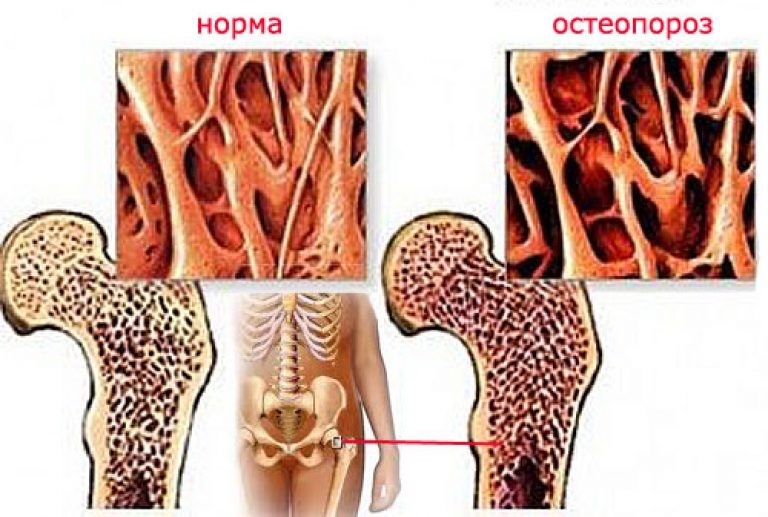
Патогенез посттравматического остеопороза
Эта разновидность болезни является вторичной. На фоне нейродистрофических нарушений происходит разрушение костной ткани, ускоряется вымывание кальция. Усугубляют положение сопутствующие сбои микроциркуляции и лимфообращения. Встраивание минералов в элементы скелета ухудшается. Поэтому регенерация костного разлома значительно замедляется.
Формируются очаги (пятна) разрежения пораженного участка скелета, которые хорошо видны на рентгеновских снимках. Отсюда название формы заболевания — пятнистый остеопороз.
На патологический процесс реагируют окружающие мягкие ткани и сухожильно-связочный аппарат прилегающих суставов. В свою очередь, это негативно сказывается на реабилитации пациента.
Наиболее часто страдают бедро, голеностоп, лучевая кость, плечевой сустав. Особенно опасны в этом плане переломы со смещением. Локальное развитие остеопороза в травмированной области описал доктор Зудек.
Синдром, названный его именем, чаще развивается у пожилых людей, имеющих серьезные проблемы со здоровьем. Кроме того, негативными факторами являются алкоголизм, наркомания и вынужденный прием некоторых лекарств.
Почему развивается пятнистый остеопороз
У четырех пациентов из пяти посттравматическая форма патологии выявляется в достаточное ранние сроки — через две-три недели после травмы. Поэтому не все медики разделяют мнение, что нейродистрофический процесс в костях развивается вследствие вынужденной иммобилизации после перелома рук или ног. Этиология этой локальной формы остеопороза не окончательно установлена.
Нередко резорбция развивается после операций на костях, некорректно проведенных костно-мозговых пункций, внутрисуставных блокад, нарушениях техники иммобилизации. К возникновению синдрома Зудека после перелома может привести несоблюдение пациентом врачебных рекомендаций.
На развитие пятнистого остеопороза оказывают влияние фоновые, или провоцирующие, факторы. К ним относятся следующие моменты:
- переохлаждение пораженной конечности;
- локальное воспаление мягких тканей и надкостницы в области полученной травмы;
- снижение иммунной защиты;
- наличие онкологических и других серьезных заболеваний, в том числе аутоиммунного характера;
- нарушения обмена минералов различного генеза;
- эндокринологическая патология, в частности некомпенсированный сахарный диабет, опухоль гипофиза или надпочечников;
- хронические перегрузки.
Проявления патологии
Процесс резорбции некоторое время происходит скрытно, так как пациента больше всего беспокоят боли в области травмы и вынужденная неподвижность пораженной конечности. Постепенно неприятные симптомы должны стать менее выраженными, но при развитии синдрома Зудека они не проходят и даже имеют тенденцию к усилению.
Болевой синдром в этом случае отличается стойкостью, интенсивностью и разнообразием проявлений. Чаще боли имеют ноющий, грызущий, сверлящий характер, усиливаются по ночам и на фоне физической усталости, стрессов, мало поддаются действию противовоспалительных, обезболивающих средств и другим методам терапии. Характерна иррадиация болей по всей конечности.
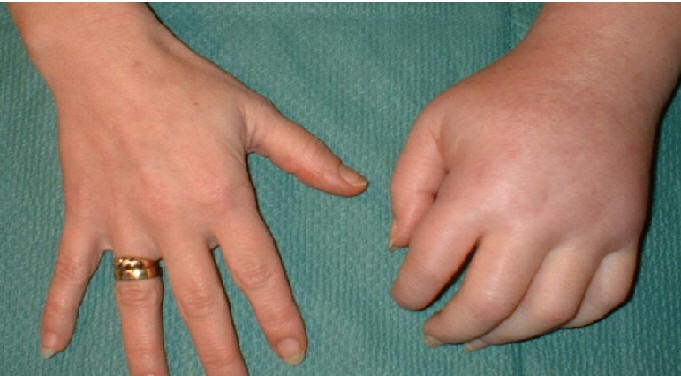
При осмотре пораженной области доктор отметит следующие патологические моменты:
- отечность мягких тканей;
- покраснение кожи с синюшным оттенком;
- болезненность при прикосновениях;
- ограничения движений;
- хруст или скрип в контактном суставе;
- значительное снижение силы в прилегающих к нему мышцах.
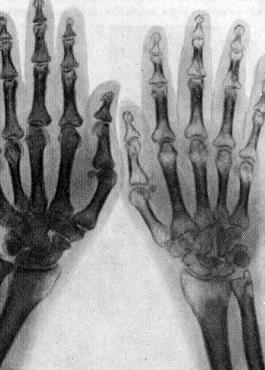
Основной метод диагностики — рентгенография травмированной вследствие перелома кости. При этом выявляется пятнистый остеопороз, для которого характерно появление очагов пониженной минеральной плотности. Обычно они имеют округлую форму и хаотичное расположение.
Характерные признаки: множественные очаги повышенной прозрачности в дистальных областях голени или фаланг, которые не имеют четких контуров и визуализируются на неизмененном фоне кости.
При обследовании на МРТ видна возросшая пористость костной структуры.
Как справиться с проблемой
Комплексное лечение локального остеопороза включает следующие разделы:
- лекарственные препараты;
- физиотерапевтические процедуры;
- лечебная физкультура и дыхательная гимнастика;
- психотерапия;
- охранительный режим с исключением переохлаждений, физических перегрузок и стрессов;
- нормализация питания.
Терапия длительная, об этом нужно предупредить пациента. Он должен быть уверен в возвращении здоровья при условии тщательного следования врачебным рекомендациям. В этом случае прогноз болезни благоприятный.
Основными задачами медикаментозного лечения являются замедление очагового разрежения, усиление остеосинтеза и ускорение встраивания кальция в костные структуры. Также необходимо уменьшить болевой синдром и улучшить психо-эмоциональный фон.
Чтобы укрепить кости, врачи назначают Миакальцик, Кальций D3 Никомед, препараты из группы бисфосфонатов. Иногда применяются эстрогены, глюкокортикоидные гормоны. Обязательным является курсовой прием витаминно-минеральных комплексов, обогащенных кальцием и витамином D.
Для снятия мучительного болевого синдрома коротким курсом используют нестероидные противовоспалительные средства (Кеторол, Мовалис). В запущенных случаях для нормализации психологического состояния назначают антидепрессанты. Также необходимы витамины, иммуностимуляторы, седативные средства растительного происхождения. 
В реабилитационном периоде физиотерапия усиливает действие лекарственных средств. С помощью различных процедур можно уменьшить боли и нормализовать мышечный тонус, улучшить обмен веществ и регенерацию в костной ткани.
Наиболее эффективны следующие методики:
- электрофорез с растворами кальция и других минералов на поврежденную область;
- фонофорез с использованием сосудистых и противовоспалительных средств;
- электростимуляция мышц в области перелома;
- массаж пораженной конечности с исключением болевых ощущений.
В некоторых лечебных центрах используется гравитационная терапия. Во время процедуры с помощью специальных аппаратов усиливается приток крови к ногам за счет гравитационного воздействия.
Это способствует усиленному поступлению кислорода и питательных веществ к пострадавшим отделам скелета. Искусственная стимуляция метаболизма формирует дополнительные капилляры, что ускоряет восстановление костных участков и уменьшает очаги деминерализации. 
В процессе восстановления большая роль отводится лечебной гимнастике. Применение ЛФК приводит к следующим результатам:
- улучшение обмена веществ и состояния сердечно-сосудистой системы;
- восстановление утраченного из-за болезни двигательного стереотипа;
- увеличение сократительной способности и силы мышц;
- профилактика образования контрактур;
- создание позитивного настроя и уверенности в излечении.
Чтобы добиться положительной динамики и быстрее вернуться к активной жизни, пациент должен регулярно выполнять упражнения в домашних условиях, постепенно наращивая нагрузки.
После адекватной комплексной терапии контрольная магнитно-резонансная томография показывает увеличение толщины кортикального слоя, костных трабекул, возрастание минерализации участков скелета.
Большое значение имеет изменение диеты. Питание должно быть отрегулировано так, чтобы кальций и витамины поступали в достаточном количестве, быстро усваивались. Для этого рацион обогащается следующими продуктами:
- молоко и молочнокислые производные;
- твердые сыры;
- жирная морская рыба, морепродукты;
- яйца;
- овощи, зелень;
- фрукты, ягоды;
- орехи.
Из хлебо-булочных продуктов предпочтение следует отдавать изделиям грубого помола с отрубями, семечками. Нужно больше пить полезных напитков: отваров ягод шиповника, свежевыжатых овощных и фруктовых соков, зеленого чая, минеральной воды, соответствующей кислотности желудочного сока. 
Следует исключить или резко ограничить кофе, крепкий чай, газированные напитки, алкоголь. Также нужно меньше есть мяса, печени, яблок и других продуктов, богатых железом, препятствующих активному всасыванию минералов в кишечнике. Чтобы не было белкового голодания, диетологи рекомендуют употреблять горох, фасоль и другие бобовые, ценные высоким содержанием растительного белка.
Такая диета должна неукоснительно соблюдаться и стать частью образа жизни, как минимум на 1—2 года.
Как предотвратить осложнения переломов
От получения травм никто не застрахован. Перелом любой кости может обернуться серьезными осложнениями, в том числе развитием посттравматического остеопороза. Чтобы этого не произошло, нужно соблюдать предписания травматолога-ортопеда — исключить нагрузки, переохлаждение. После снятия гипса постепенно расширять двигательный режим.
Большое значение имеет забота о здоровье с раннего возраста. Нужно вести здоровый образ жизни, исключив употребление алкоголя и табака, много двигаться, бывать на свежем воздухе. Человек должен получать достаточное количество минералов и питательных веществ с едой и витаминными комплексами. Эти простые меры помогут избежать проблем с костями. Если организм не будет испытывать дефицита кальция и витамина D, перелом не обернется дополнительными проблемами.
Возникновение остеопороза после перелома значительно замедляет реабилитацию пациента. Патология плохо поддается лечебному воздействию. Поэтому важно ранее выявление очаговой резорбции и назначение комбинированной активной терапии. Для выздоровления пациент должен скрупулезно выполнять все врачебные рекомендации.

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Повреждения кости могут быть благоприятными в плане срастания, когда они без смещения. Но бывает и так, что перелом со смещением, особенно нежелательно, когда он осколочный. Тактика действий врача в такой ситуации совершенно иная, ведь отломки необходимо максимально сопоставить. Если этого не сделать, функция руки или ноги может быть полностью утрачена. Для сопоставления любой кости есть два способа – консервативный и оперативный, каждый имеет свои недостатки и преимущества. Да и после потребуется грамотная реабилитация, даже если перелом без смещения.
Консервативно лечатся повреждения кости со смещением, когда это технически можно выполнить и есть надежда получить результат. Наиболее часто начинают с вправления, которое возможно в области кисти, лодыжек или области щиколотки. Особенно часто вправляются повреждения со смещением лучевой кости или пальца руки.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Вначале место травмы обезболивается, врачу желательно попасть в место перелома, понять это несложно, проделав такую процедуру. В месте травмы, если потянуть поршень шприца на себя, в нем выступит кровь, туда и вводится анестетик. Если все именно так, то повреждение лучевой кости или фаланги пальца вправлять будет не больно. Далее участок максимально растягивается, и после отломки сопоставляются, сверху накладывается гипс.
Зачастую в гипсе кисть становится кривой, не стоит пугаться, это так нужно. За счет связок руки отломки удерживаются в своем нормальном положении и не смещаются. Когда перелом схватится первичной мозолью, кисть выводят в нормальное положение. В физиологическом положении происходит дальнейшее сращение, пока гипс не будет снят. Для лучевой кости длительность фиксации составляет примерно 4 недели. Контроль осуществляется при помощи снимка.
При сопоставлении фаланги пальца применяется тот же принцип обезболивания и вправления. Только разница состоит в том, что фаланга пальца остается ровной и переводить ее в нормальное положение не надо. Сложность также в том, что при первично идеально вправленном переломе он может вторично сместиться. Уменьшается отек в области фаланги пальца и связки начинают тянуть отломки.
При переломах руки часто ломается пястная кость или ее головка. Смещается такой перелом вторично очень часто, если имеет место смещение в сторону ладони, то переживать не стоит, на функции это никак не отразится. В противном случае перелом любой части фаланги пальца, скорее всего, придется прооперировать.
Вправить еще можно попробовать повреждения лодыжек, но для этого потребуется ассистент, чтобы хорошо растянуть конечность. Область лодыжек находится внизу малой и большой берцовой кости и, чтобы их вправить, необходим общий наркоз, местная анестезия не даст желаемого результата. Конечность выводится в неестественное положение и так фиксируется при помощи циркулярного гипса, напоминающего сапог. Перелом в физиологическое положение не выводится, срастается так, пока гипс не будет снят.
Переломы с наличием смещения можно вовсе не вправлять, их гипсуют и кости срастаются в таком положении, в каком есть. Но если для малой берцовой кости, к примеру, это не так страшно, она не несет опоры, то для большой берцовой, плеча, пятки, бедра или перелома в области сустава это может отразиться на функции.
Недостатком методики является невозможность точного сопоставления отломков. Потребуется и длительная фиксация места перелома, сустава, от этого он становится тугоподвижным. Не всегда такие переломы срастаются, нередко смещаются повторно, так как фиксация их недостаточно жесткая.
Но есть и положительные методы, которые состоят в том, что не все пациенты могут дать согласие для проведения операции. Тогда такое лечение остается тем выбором, который определяет врач.
Лечение подобного рода применяется на таких больших костях, как перелом бедра, плеча, особенно когда хирургической шейке или другим костям не удается стать на место. А перелом пятки существенно влияет на опору и способность ходить, его тоже часто оперируют. Все зависит от состояния отломков и дальнейшей функции, оперативное лечение применяется при значительном смещении отломков. Оно позволяет скорее поднять человека с постели и дать нагрузку, восстановить анатомическую целостность кости. Пока перелом срастается, человек уже ходит и может постепенно реабилитироваться.
В зависимости от кости, применяются различные методы фиксации, на эту тему написан не один том книг. На тонких костях, к примеру, на малой берцовой лучше положить пластины, особенно в области наружной лодыжки. Есть специальные пластины, которые не нарушают питание кости и способствуют сращению перелома. Переломы малой берцовой кости оперируют при значительном смещении, а вот в области голеностопного сустава часто, если есть перелом наружной лодыжки, которая участвует в образовании сустава. Хирургическое лечение показано и при разрыве дистального межберцового синдесмоза, связки, которая способствует укреплению сустава.
Оперативное лечение, помимо малой, применяется и на большой берцовой кости, особенно если перелом в области голеностопного или коленного сустава. На этой кости применяют пластины при переломе в области сустава тела или штифт (специальный прут), когда перелом по центру или недалеко от него. На малой берцовой кости, ввиду ее небольшого диаметра, штифты просто не ставят.
В области бедра оперативное лечение, как и на малой и большой берцовой кости, предусматривает пластины и штифты. Но у бедра есть еще и шейка, перелом которой практически смертелен для человека пожилого и старческого возраста. Переломы в области шейки бедра приводят к длительному постельному режиму, чего пожилой пациент не всегда переносит. Оперируется перелом шейки бедра независимо от того, имеет он смещение или нет. Если перелом произошел ближе к головке бедра, то необходима замена сустава. Перелом шейки ближе к кости можно лечить иными металлоконструкциями.
Повреждения пятки со смещением также предусматривают оперативное лечение. Задача состоит в том, чтобы выровнять угол пятки, придав ей нормальную опороспособность. Делается специальный доступ в области пятки, выравнивается ось, кость фиксируется при помощи пластины. Далее накладывается гипс и до тех пор, пока перелом пятки не срастется, наступать на нее нельзя. Лечить перелом пятки и берцовой кости можно, применяя скелетное вытяжение, когда через кость проведена спица и к ней фиксированы грузы. Но эта методика не всегда приводит к сопоставлению отломков, при ней потребуется длительный постельный режим.
Лечение костей руки оперативными методиками различно. При повреждении хирургической шейки плеча накладываются пластины, которые прочно позволяют фиксировать место травмы. Также повреждения хирургической шейки плеча можно лечить и методом скелетного вытяжения, однако, при нем необходимо постоянно лежать, он не обеспечивает достаточной фиксации. Зато он по карману многим, не требует больших материальных затрат. При травмах хирургической шейки можно применить специальные гипсовые повязки или приспособления. Они способствуют вправлению перелома в области хирургической шейки под тяжестью руки.
Пластины и прочие описанные методики используются и при других переломах плеча со смещением. Особого внимания заслуживает перелом лучевой или локтевой костей. Наравне с хирургической шейкой плеча тут часто случается смещение. Как и лечение хирургической шейки плеча, в области лучевой и локтевой кости применяется операция. Состоит она в наложении пластины, ранее могли ставить и штифт, но постепенно от этого метода отходят.
Скелетное вытяжение при переломах руки применяется редко, да и вправить перелом лучевой кости с его помощью вряд ли получится. Как и перелом лодыжек, оно используется как подготовка для того, чтобы растянуть связки и мышцы в области лодыжек или предплечья. Как при переломе лодыжки, так и при переломе лучевой кости со смещением лучше сделать операцию и фиксацию при помощи пластины.
Переломы со смещением в области кисти отличаются сложностью, и если в области фаланги пальца их можно попробовать вправить, то некоторые кости придется лечить оперативно. Такое лечение применяется при переломе ладьевидной кости, которая отличается небольшими размерами, но часто дает ложный сустав и не срастается ввиду недостаточного кровоснабжения. Если ее не прооперировать, в области кисти будет беспокоить постоянная боль.
Фаланги также можно оперировать, для этого есть специальные пластины небольшого размера. Устанавливают их в специальных отделениях хирургии кисти тогда, когда вправление фаланги пальца не удалось и есть серьезная угроза для функции. В области фаланги пальца кисти может быть применено и скелетное вытяжение. Тут оно дает неплохие результаты, да и ходить с ним можно куда угодно.
Любая операция в области руки или ноги может быть проведена зря, если не последовала грамотная реабилитация.
Наравне с этим значение имеет питание, которое должно включать большое число кальция. Под руководством опытного инструктора и врача применяется лечебная гимнастика, с ней реабилитация проходит быстрее. В короткие сроки применить ее позволяет операция и правильное питание, богатое витаминами и микроэлементами. При реабилитации кисти важно выполнять тонкие движения, разрабатывать моторику.
Но и операция может не всегда принести успех: часто она осложняется инфекцией. Так что идеальный вариант находится где-то посередине и зависит от случая, степени смещения и вида перелома, от того, какая кость пострадала. Если приложено максимум мер со стороны врача и самого больного, было полноценное питание, то травма не оставляет после себя никаких последствий.
2016-03-03
Перелом лодыжки: симптомы, первая помощь, лечение
По статистике, перелом лодыжки относится к наиболее распространенным видам повреждения костей, с которыми обращаются к травматологам.
Такая частота травмы обусловлена как особенностями строения голеностопного сустава, так и внешними обстоятельствами, повышающими вероятность перелома.
Но в любом случае это состояние нуждается в безотлагательном квалифицированном лечении, так как без него способно повлечь за собой серьезные осложнения.
Содержание статьи:
Причины переломов лодыжки
Какие бывают симптомы травмы
Виды переломов в области лодыжки
Методы лечения + первая помощь
У всех случаев перелома лодыжки всего две причины: прямая и непрямая травма.
Переломы лодыжки по первому типу обусловлены непосредственным воздействием чего-либо на голень: сдавливание конечности в ДТП, падение на голень тяжелого и громоздкого предмета и пр.

Во втором случае наиболее распространенная причина перелома — передвижение по неровной или скользкой дороге, когда, неудачно поставив ногу, человек подворачивает стопу.
Здесь следует отвлечься на небольшой анатомический экскурс. Лодыжка представляет собой нижний конец большеберцовой и малоберцовой кости и является частью голеностопного сустава. Соответственно, как и в любом суставе, все его части соединены между собой посредством связок и сухожилий.
Но при подворачивании стопы резкое изменение положения лодыжки вызывает критическое растяжение связочного аппарата, который теряет способность удерживать сустав в стабильном положении. Результатом становится сложный перелом — нередко с образованием осколков на суставной поверхности лодыжки и частичный или полный разрыв связок.
Прочность всего опорно-двигательного аппарата и его полноценная работа зависит от множества факторов. И при наличии даже одного обстоятельства, нарушающего тонкий баланс между здоровьем и болезнью, вероятность переломов существенно повышается.
К таким факторам относятся:
При переломе лодыжки появляются достаточно яркие признаки:
Переломы лодыжки могут произойти при различных обстоятельствах и сопровождаться разнообразными осложнениями. Это позволяет выделить 3 основных вида перелома.
При закрытом переломе лодыжки наиболее опасна отсрочка с диагностикой и лечением. Далеко не всегда боль сигнализирует о травме непосредственно в момент удара или падения. И тогда кость, в которой образовалась трещина, продолжает подвергаться нагрузке, что приводит к ее полному разделению на две и больше частей.
Не намного реже смещение кости происходит по вине самого пострадавшего или неправильного оказания первой помощи. Вместо того чтобы сохранять неподвижное положение поврежденной ноги, больной пытается самостоятельно перемещаться, что приводит к смещению перелома.
Смещение может произойти:
При открытом переломе в 99% случаев бывает смещение кости. Именно сместившийся участок большеберцовой или малоберцовой кости становится причиной разрыва мягких тканей.
Переломы лодыжки со смешением наиболее опасны инфекционными осложнениями: открытая рана быстро заселяется болезнетворными микроорганизмами, присутствующими в воздухе.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Для выявления перелома лодыжки используется рентгеновское исследование, по результатам которого врач может определить, в каком именно участке лодыжки произошло нарушение целостности. Кроме того, рентгенограмма позволяет подтвердить или исключить перелом лодыжки со смещением, что крайне важно для дальнейшего лечения.

При открытом переломе, особенно если в ране присутствуют признаки инфицирования, врач может назначить бактериальный посев, взяв мазок с поверхности раны. Это необходимо для идентификации микроорганизмов и дальнейшего подбора антибактериальных препаратов.
По результатам рентгенографии диагностика может быть продолжена с помощью МРТ или КТ, если есть подозрение на серьезные повреждения мягких тканей.
Эффективность лечения перелома лодыжки во многом зависит от того, правильно ли оказана помощь пострадавшему, и оказана ли она вообще.
Правила оказания первой помощи варьируются в зависимости от степени тяжести самой травмы, обстоятельств, в которых она случилась, и от состояния пострадавшего.
- При закрытом переломе необходимо зафиксировать травмированную конечность в неподвижном положении с помощью импровизированной шины (любого жесткого предмета, закрепленного с помощью бинтов или отрезка ткани).
- При переломах лодыжки открытого типа следует так же зафиксировать конечность, а рану накрыть чистой сухой тканью. При сильном кровотечении необходимо перетянуть жгутом ногу на 10-15 см выше колена, прикрепив к жгуту записку со временем его наложения, и немедленно вызвать неотложную медицинскую помощь.
![]()
При переломах, сопровождающихся симптомами болевого шока (бледная кожа, холодный пот, слабая реакция пострадавшего на внешние раздражители — отсутствие ответов на простые вопросы, замедленное слежение взглядом за движущимися объектами и пр.) необходимо как можно раньше доставить больного в отделение неотложной помощи.
Важно: при признаках болевого шок, которые сопровождаются помрачением сознания, категорически запрещено давать больному какие-либо лекарственные препараты, а также — пытаться напоить его водой. Это может привести к ухудшению состояния и стать причиной попадания таблеток/жидкости в дыхательные пути.
При переломе лодыжки прописываются нестероидные противовоспалительные препараты (НПВП): Нимесил, Кетанов, Диклофенак или другие, на выбор врача. Эти средства позволяют облегчить боль и остановить воспалительный процесс в травмированном участке.
При сильном болевом синдроме могут быть назначены обезболивающие препараты, отпускаемые по рецепту (Фортрал, Промедол и пр.). Эти же препараты используются при закрытом (безоперационном) вправлении смещенных костей.
Для улучшения сращивания кости рекомендовано принимать препараты кальция, магния и фосфора (в виде БАДов), а также пройти курс витаминотерапии.
Открытые переломы нуждаются в дополнительном назначении антибиотиков и антимикробных препаратов (выбор определенного средства остается за лечащим врачом, и решение принимается на основании результатов бактериального посева с раны).
Физиотерапевтическое лечение назначается в восстановительном периоде, после наложения гипса и проведения хирургического восстановления целостности кости (если в этом была необходимость).
Рекомендуемые при переломе процедуры – электрофорез с препаратами кальция, магнитотерапия, УВЧ, облучение ультрафиолетом.
Операция при переломе проводится по следующим показаниям:
- перелом с образованием осколков, что подтверждено рентгенограммой;
- невозможность восстановить правильную позицию костей при переломе лодыжки со смещением;
- открытый перелом;
- закрытый перелом с повреждением крупных кровеносных сосудов и необходимость хирургической остановки кровотечения;
- разрыв связок голеностопного сустава и необходимость восстановления функций этого сочленения после перелома;
- неправильно сращение лодыжки после застарелого перелома, не завершившегося адекватным лечением.

Вылечить артроз без лекарств? Это возможно!
Читайте также:



