Перелом обеих костей голени дистальный метаэпифиз
Перелом дистального метаэпифиза возникает в результате воздействия осевых компрессирующих сил.
Консервативное лечение применяют при:
- закрытых низкоэнергетических переломах дистального метаэпифиза большеберцовой кости без наличия значительного смещения отломков и при отсутствии повреждения покровных тканей;
- низкоэнергетических травмах у пожилых пациентов с тяжёлой сопутствующей соматической патологией.
Консервативное лечение показано в редких случаях. Оно заключается в закрытой репозиции с фиксацией циркулярной бесподкладочной гипсовой повязкой. Далее происходит фиксация без осевой нагрузки. В последствии разрешено постепенно увеличивать осевую нагрузку до полной, а после – снимают гипсовую фиксацию и накладывают эластичную повязку либо ортез, проводят курс механотерапии, ЛФК, разрабатывают движения.
В большинстве случаев при переломах дистального метаэпифиза применяют метод хирургического лечения, при этом уделяя особое внимание состоянию мягких тканей и бережному отношению к ним, поскольку то, насколько они повреждены, влияет на итог лечения перелома дистального метаэпифиза.
Основные виды хирургического лечения перелома дистального метаэпифиза:
- Открытая репозиция, остеосинтез, свободная костная пластика.
- Закрытая репозиция, при которой возможно использование малоинвазивной системы для накостного остеосинтеза.
Стандартный метод остеосинтеза при переломах пилона включает в себя четыре этапа:
- Восстановление малоберцовой кости.
- Восстановление суставной поверхности голеностопного сустава большеберцовой кости.
- Пластика дефектов кости.
- Остеосинтез большеберцовой кости опорной пластиной.
Варианты доступа при оперативном лечении перелома дистального метаэпифиза:
- передне-медиальный доступ (врач производит прямой разрез кнаружи от гребня большеберцовой кости, а после – направляется кнутри над голеностопным суставом в направлении верхушки медиальной лодыжки);
- задне-латеральный доступ представляет собой прямой или немного дугообразный разрез кзади от гребня малоберцовой кости; вариант используют для остеосинтеза малоберцовой кости, очень важный момент – избежать повреждения поверхностного малоберцового нерва.

Рис. 1. Передне-медиальный доступ к большеберцовой кости

Рис. 2. Задне-латеральный доступ к малоберцовой кости (стрелка показывает расстояние между разрезами (не менее 7 см.)
Чаще всего для остеосинтеза при переломах дистального метаэпифиза используют накостную 1/3 трубчатую пластину, применяемую по задне-наружной поверхности в противоскользящем положении. Если происходит сложный перелом, то используют пластину LCP-DCP 3,5 мм, либо интрамедуллярный стержень при тяжёлых мягкотканных повреждениях, приводимый ретроградно через верхушку наружной лодыжки.

Рис. 3. 1/3 Трубчатая LCP-пластина (титановый сплав)
Восстановить суставную поверхность большеберцовой кости позволяют стягивающие винты 3,5 и 4,5 мм, устанавливаемые за пределами отверстий пластины.
Техника оперативного лечения перелома дистального метаэпифиза:
1) Процесс восстановления малоберцовой кости
2) Этап восстановления суставной поверхности голеностопного сустава большеберцовой кости
В случаях наличия нескольких фрагментов суставной поверхности с импакцией костной ткани восстанавливают длину и осевые взаимоотношения, используя внешний дистрактор. Каждый фрагмент вправляют по порядку, при этом используя суставную поверхность таранной кости в качестве шаблона для восстановления равности между собой суставных поверхностей большеберцовой и таранной костей. Осуществить промежуточную фиксацию позволяют спицы и/или репозиционные щипцы. Чтобы предотвратить образование ступеньки при окончательной стабилизации, параллельно суставной поверхности врач проводит спицы. Окончательную фиксацию осуществляют с помощью стягивающих винтов с созданием межфрагментной компрессии.
3) Проведение костной пластики дефектов кости
В случаях, когда дистальная суставная поверхность большеберцовой кости проседает, и при этом образовывается метафизарный костный деффект, всегда дефект замещают с помощью аутокостной или других видов костной пластики. Зачастую пластику проводят перед остеосинтезом с помощью опорной пластины, которую впоследствии размещают в месте пластики.
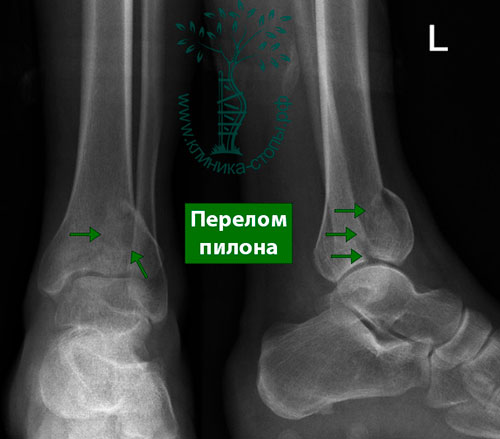
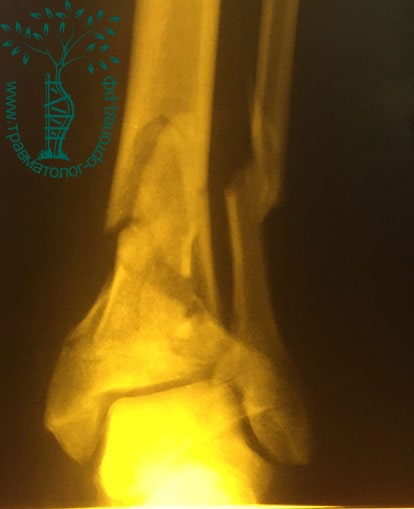
Перелом дистального метаэпифиза большеберцовой кости (перелом Пилона)
В отличие от травм в результате подворачивания, которое является причиной большинства переломов в области голеностопного сустава, этот тип повреждения вызван очень большой травмирующей силой. При переломе пилона тело таранной кости ударяется о суставную поверхность большеберцовой кости, которая из-за своей гораздо меньшей прочности раскалывается на множество осколков.
Сразу после травмы быстро нарастает отек. Голеностопный сустав часто деформирован и может находиться в состоянии вывиха. В области повреждения появляются волдыри (фликтены) с кровью, что свидетельствует о тяжелейшей травме кожи и мягких тканей. Иногда выступающий острый конец отломка большеберцовой кости пробивает кожу, и тогда перелом становится открытым.
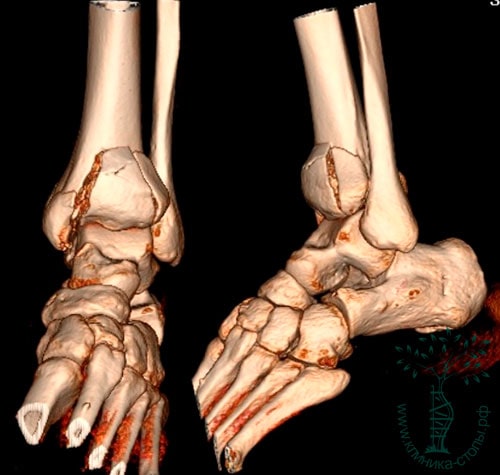
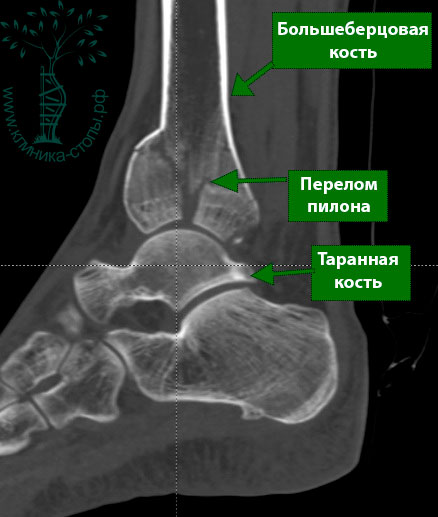
На рентгенограммах определяется внутрисуставной оскольчатый перелом дистального конца большеберцовой кости. Во всех случаях диагностировать перелом пилона лучше с помощью КТ (включая режим 3D-реконструкции), чем с помощью обычной рентгенографии.
Лечение внутрисуставных переломов в общем и перелома пилона в частности – хирургическое. Чтобы спланировать операцию, необходимо провести компьютерную томографию. Также при подготовке к вмешательству важен контроль отека мягких тканей, что наилучшим образом достигается путем придания конечности возвышенного положения или наложения наружного фиксатора на голеностопный сустав. Если у пациента образовались фликтены или волдыри, перед операцией они обязательно должны зажить. До улучшения состояния кожи может пройти от двух до трех недель.
Оперативное вмешательство при переломах пилона обычно очень сложное, выполняют его самые опытные врачи. Основная задача хирурга-травматолога – сохранить функцию голеностопного сустава. При этой операции стараются не делать обширных разрезов мягких тканей, чтобы избежать трудностей с заживлением операционной раны и исключить присоединение инфекции. Лучшие результаты в настоящее время можно получить, используя малоинвазивную технику операции. При ней костные отломки большеберцовой кости вначале закрыто растягиваются специальным аппаратом, а потом через мини-разрезы фиксируются подкожно проведенными пластинами и винтами. После малоинвазивной операции при переломе пилона отек обычно меньше, рана заживает быстрее, а что самое главное – снижается риск инфекционных осложнений.
Лечение перелома пилона занимает от трех до четырех месяцев. Эта травма представляет собой очень серьезное нарушение как мягких тканей, так и костей. Перелом также сопровождается значительным повреждением суставного хряща, который не виден на рентгенограмме, поэтому важно восстановить не только костные, но и хрящевые структуры. При неправильно выполненной операции имеется высокий риск развития артроза голеностопа, который проявляется тугоподвижностью, отеком и болью в области сустава.
Экстренно, сразу при поступлении, в операционной был наложен стержневой аппарат внешней фиксации на обе голени и стопы. Выполнена хирургическая обработка раны левой голени, налажена VAC-система.
VAC — это система лечения ран отрицательным давлением, которое усиливает кровообращение в ране, что позволяет добиться её скорейшего заживления раны, а также разрешения отека в поврежденной области.
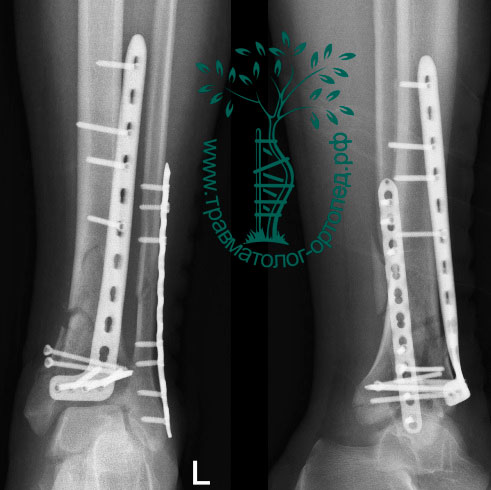
На восьмые сутки выполнен остеосинтез левой большеберцовой кости двумя пластинами и винтами. VAC-система удалена, рана ушита.
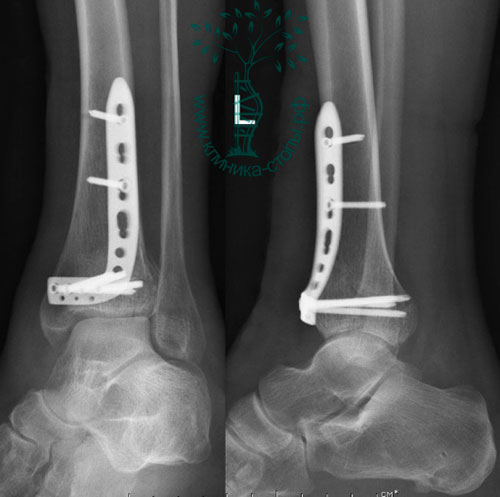
На 17-е сутки выполнен остеосинтез правой большеберцовой кости пластиной и винтами. Послеоперационный период прошел без осложнений. На контрольных рентгенограммах через четыре месяца видно, что переломы полностью консолидированы. Разработан индивидуальный курс 6-месячной программы реабилитации.
Мы интересуемся судьбой наших пациентов, анализируем отдаленные результаты своей работы. При контрольном осмотре через год установлено, что пациент полностью восстановился после травмы, вернулся на прежнюю работу. Отмечаются явления артроза левого голеностопного сустава 1 степени. Учитывая тяжесть повреждения, данный результат мы оцениваемый как хороший.
У пациентов с подобными переломами на первом этапе используется временная фиксация голени и стопы аппаратом внешней фиксации, предотвращающая дальнейшее повреждение мягких тканей подвижными костными отломками. Создаются благоприятные условия для спадения отека, также улучшается питание поврежденных тканей.
Вторым этапом на шестые — восьмые сутки выполняется окончательная открытая операция с фиксацией отломков большеберцовой кости пластинами и винтами, во время которой восстанавливается нормальная анатомия голеностопного сустава.
Открытые операции на голеностопном суставе при переломе пилона сразу после травмы не выполняются не случайно: их неблагоприятный исход в ранние сроки подтвержден опытом предыдущих поколений. В 80-х годах прошлого столетия в Америке была популярна тактика первичного хирургического вмешательства, но результаты были неутешительными. Большой процент нагноений послеоперационных ран, остеомиелиты, несращения и другие осложнения привели к формированию современной концепции лечения таких переломов, которые мы используем в своей повседневной практике.
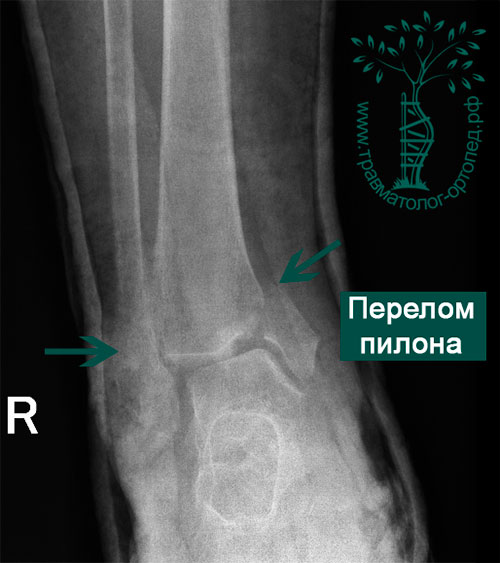
В неотложном порядке пациентка подана в операционную, где было выполнено наложение аппарата внешней фиксации на голень-стопу.
Особенностью повреждений пилона является массивная травма окружающих мягких тканей, даже при отсутствии ран, что и является основной проблемой в лечении переломов данной локализации. В связи с этим всегда существуют высокие риски осложнений при выполнении открытых операций непосредственно после получения травмы.
Через 12 дней с момента получения травмы, после уменьшения отека и улучшения состояния кожи, была выполнена открытая операция. Через два отдельных разреза восстановлена анатомия малоберцовой и большеберцовой костей, а также голеностопного сустава. Отломки зафиксированы титановыми пластинами и винтами.
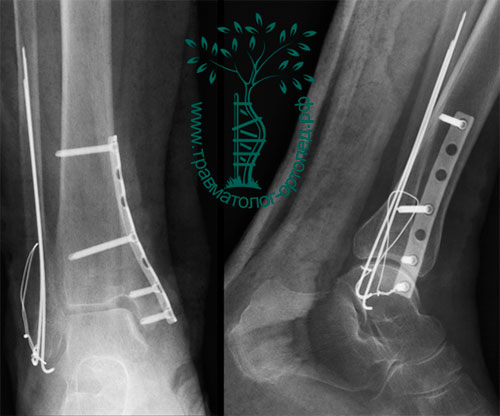
Послеоперационный период протекал без осложнений, пациентка выписана с рекомендациями передвигаться на костылях без нагрузки на оперированную конечность в течение десяти недель. Впоследствии контрольные рентгенограммы показали, что перелом сросся в правильном положении.
На момент описания данного клинического случая пациентка заканчивает пятимесячный курс реабилитации. Жалоб не предъявляет. Планирует продолжить заниматься спортом.
справочника
Справочник травматолога
Переломы пилона (рilon), плафона (plafond) – синонимы, которые используются для описания внутрисуставных переломов дистального метаэпифиза большеберцовой кости. Данные переломы часто имеют оскольчатый характер, сопровождаются значительными повреждениями покровных тканей с образованием открытых переломов, тяжелых закрытых травм мягких тканей. В 85% случаев при переломах дистального метаэпифиза большеберцовой кости также ломается и малоберцовая кость. Значительно реже данные повреждение происходит в комплексе с переломами таранной и пяточной кости.
Данный вид повреждения возникает при воздействии осевых компрессирующих сил, в отличие от чисто ротационного механизма при переломах лодыжек, и связан с высокоэнергетической травмой, полученной при падениях с высоты или в результате автотранспортных происшествий. Комбинация сил, таких как компрессия (особенно важен данный элемент при взрывных переломах), ротация и элементы чрезмерного тыльного сгибания приводят к данному тяжелому виду повреждения.
Системы классификации были разработаны для того, чтобы точно описать весь широкий диапазон различных вариантов перелома дистального метаэпифиза большеберцовой кости, при этом тактика лечения и оценка прогноза исхода таких повреждений также должна быть систематизирована в классификации.
Переломы данной области классифицируются АО по степени поражения дистальной суставной поверхности большеберцовой кости на A, B, C типы. При этом каждый подтип разделяется на 1, 2, 3 варианта.
Переломы типа А – внесуставные переломы дистального метаэпифиза большеберцовой кости. Деление на А1, А2 А3 основано на количестве отломков метафизарной области и степени их дробления.
Переломы типа В – неполные внутрисуставные переломы, при которых происходит раскол суставной поверхности большеберцовой кости, но при этом часть ее остается связанной с диафизов кости. Деление на В1, В2, В3 основано на оценке импакции (вдавления) суставной поверхности и характеристики осколков.
Переломы типа С – полные внутрисуставные переломы большеберцовой кости с полным перерывом линиями перелома суставной поверхности большеберцовой кости от диафиза. Подразделение на С1, С2, С3 основано на оценке оскольчатого характера повреждения суставной поверхности и метафизарной части.
Другая классификация, предложенная Ruedi и Allgower, которая делит данные повреждения на 3 категории:
Тип I – оскольчатый перелом без смещения с вовлечением суставной поверхности.
Тип II – оскольчатый тип перелома с выраженным смещением фрагментов суставной поверхности.
Тип III – переломы с множественным оскольчатым характером повреждения метафизарной и суставной зон.
Рентгенологическое обследование
Рентгенологическое обследование проводится в переднезадней и боковой проекциях, являясь обязательным методом исследования. Цель – верификация диагноза, выбор метода лечения, планирование вида и объема вмешательства, контроль лечения.
Компьютерная томография
Является дополнительным методом диагностики (рис. 5.27). Проводится с трехмерной реконструкцией в аксиальной, фронтальной, сагиттальной плоскостях для большей визуализации и оценки тяжести повреждения, ориентации линий перелома, определения количества, размеров и взаимного расположения отломков. Также возможно оценить степень импакции костных фрагментов. Возможность создания трехмерных реконструктивных изображений играет важную роль в предоперационном планировании.
Магнитно-резонансная томография (МРТ)
В отличие от компьютерной томографии, МРТ обладает преимуществом в визуализации повреждения мягких тканей, таких как повреждения капсуло-связочного аппарата голеностопного сустава.
Ангиография
Данный метод применим при оценке возможного повреждения сосудистых структур. Вариантами переломов, при которых появляется высокий риск повреждения артериальных структур, будут высокоэнергетические переломы данной области.
Консервативное лечение
Показания
- Закрытые низкоэнергетические переломы дистального метаэпифиза большеберцовой кости без значительного смещения отломков, без повреждения покровных тканей.
- При низкоэнергетической травме у пациентов пожилого возраста с тяжелой сопутствующей соматической патологией.
В большинстве случаев, консервативное лечение не показано.
Суть лечения
Закрытая репозиция с фиксацией циркулярной бесподкладочной гипсовой повязкой, с последующей фиксацией сроком на 6 недель без осевой нагрузки. В дальнейшем разрешается постепенное увеличение осевой нагрузки до полной к концу 8 недели. После снятия гипсовой фиксации накладывается эластичная повязка или ортез, проводится курс механотерапии, ЛФК, разработки движений.
Оперативное лечение
Показания для проведения хирургического лечения
Большинство переломов дистального метаэпифиза большеберцовой кости нуждаются в проведении оперативного вмешательства, но при этом особое внимание заслуживает состояние мягких тканей и бережное отношение к ним, так как степень их повреждения во многом влияет на исход лечения данного повреждения в целом.
Виды оперативного лечения
1. Открытая репозиция, остеосинтез, свободная костная пластика.
2. Закрытая репозиция с возможным использованием малоинвазивной системы для накостного остеосинтеза.
3. Использование аппаратов внешней фиксации для внеочагового остеосинтеза и как противошоковое мероприятие.
4. Использование АВФ с дополнительным использованием накостного остеосинтеза.
5. Ампутация показана в редких случаях при развитии осложнений, особенно при наличии сопутствующей дополнительной травмы той же конечности.
Тактика лечения
При большинстве высокоэнергетических травм данной локализации сначала возможно провести внеочаговый остеосинтез с использованием аппарата внешней фиксации для стабилизации фрагментов (как противошоковое мероприятие), для восстановления длины сегмента, правильных осевых и ротационных взаимоотношений. Это актуально при обширных повреждениях мягких тканей, при их ушибе или размозжении. Внешняя фиксация обычно длится
2 или более недель, так как ранняя внутренняя фиксация при высокоэнергетическом повреждении опасна развитием инфекционных осложнений раневого процесса. В случаях, когда внутренняя фиксация не планируется, возможно использование АВФ в качестве окончательного метода остеосинтеза. В отдаленном периоде возможно выполнение вмешательства для восстановления суставной поверхности.
Выполнение накостного остеосинтеза с использованием передневнутреннего доступа, вмешательства, являющегося классическим для ротационных повреждений данной области, целесообразно только при низкоэнергетических повреждениях с хорошим состоянием покровных структур. Обычно для использования данного метода необходимо дождаться удовлетворительного состояния мягких тканей (эпителизация эпидермальных пузырей и т.д.), что, в ряде случаев, может занять несколько недель. Только простые переломы с минимальным повреждением покровных тканей оперируются в первые 6-8 часов после травмы. Нетерпение и проведение вмешательства в ранние сроки чревато развитием осложнений раневого процесса, некроза, сепсиса.
Стандартный остеосинтез при переломах пилона должен проводиться согласно 4-шаговой тактики:
1) Восстановление малоберцовой кости.
2) Восстановление суставной поверхности голеностопного сустава большеберцовой кости.
3) Костная пластика дефектов кости.
4) Остеосинтез большеберцовой кости опорной пластиной.
При неудовлетворительном состоянии покровных тканей при высокоэнергетическом и/или открытом повреждении возможно использование АВФ как временного противошокового и фиксирующего метода. В случае больших мягкотканых дефектов, их пластика должна проводиться как можно раньше.
Доступ
- передне-медиальный доступ (см. рис. 5.28) начинается прямым разрезом кнаружи от гребня большеберцовой кости, далее изгибается кнутри над голеностопным суставом в направлении верхушки медиальной лодыжки;
- задне-латеральный доступ (см. рис. 5.29) прямой или слегка дугообразный разрез кзади от гребня малоберцовой кости. Используется для остеосинтеза малоберцовой кости. При этом особенно важно не повредить поверхностный малоберцовый нерв.
NB! Между разрезами кожи должно оставаться не менее 7 см хорошо васкуляризированных жизнеспособных покровных тканей.

Переломы голени у детей составляют более половины от общего количества всех переломов нижних конечностей. Возникают при падении (в том числе и с высоты), при автодорожной травме, прямом ударе и подворачивании стопы. Клинические проявления определяются уровнем перелома. При повреждении верхнего метаэпифиза симптомы выражены слабо, в ряде случаев ребенок может опираться на больную ногу. При переломах в средней трети наблюдается резкая боль и отек, опора невозможна, нередко возникает заметная деформация, отмечается патологическая подвижность. Повреждение дистального метаэпифиза сопровождается отеком и интенсивной болью. Диагностика осуществляется на основании результатов рентгенографии и данных осмотра. Лечение консервативное. При необходимости проводится репозиция, накладывается гипс или скелетное вытяжение, назначается физиотерапия. Хирургическое вмешательство требуется редко.
- Классификация переломов голени у детей
- Переломы верхнего метаэпифиза большеберцовой кости
- Диафизарные переломы голени у детей
- Переломы нижних метаэпифизов костей голени
- Цены на лечение
Общие сведения
Переломы голени у детей – распространенная травма. Может наблюдаться как изолированное повреждение большеберцовой кости, так и нарушение целостности обеих костей голени. Изолированная травма малоберцовой кости возникает крайне редко.
Тяжесть повреждения может значительно варьироваться и зависит от уровня и вида перелома. При обычном падении на улице или во время игры переломы голени у детей обычно бывают изолированными. При автодорожной травме и падениях со значительной высоты возможно сочетание с повреждениями других костей скелета, ЧМТ, повреждением спинного мозга, тупой травмой живота, травмой тазовых органов и повреждениями грудной клетки.

Классификация переломов голени у детей
С учетом уровня различают:
- Повреждения верхнего метаэпифиза большеберцовой кости.
- Диафизарные переломы одной или обеих костей голени.
- Повреждения нижнего метаэпифиза костей голени.
Наиболее редкими (4,7%) являются повреждения верхней части голени, наиболее частыми – диафизарные переломы.
Переломы верхнего метаэпифиза большеберцовой кости
Выделяют два типа таких повреждений: переломы межмыщелкового возвышения и переломы метаэпифиза.
Перелом межмыщелкового возвышения возникает при резком скручивании или отклонении согнутой голени. Симптоматика стертая. Ребенок может опираться на ногу, но жалуется на болевые ощущения при сгибании колена и ходьбе. При осмотре выявляется припухлость мягких тканей, увеличение объема и сглаживание контуров коленного сустава из-за гемартроза. Движения и пальпация болезненны.
Для подтверждения диагноза назначают рентгенографию коленного сустава. При повреждениях без смещения делают сравнительные снимки обоих суставов. В сомнительных случаях больного направляют на КТ или МРТ коленного сустава.
Пациента на несколько дней госпитализируют в детское травматологическое отделение, а затем выписывают долечиваться амбулаторно. При поступлении выполняют иммобилизацию гипсовой или пластиковой лонгетой. Ногу фиксируют под небольшим углом. При необходимости проводят пункцию коленного сустава. Гипс нужно носить 3 недели. Затем ребенку назначают ЛФК.
Перелом большеберцовой кости в области метаэпифиза возникает при падении на прямую ногу (например, при прыжке с высоты). Обычно такие переломы бывают вколоченными. Клиника стертая. Ребенок жалуется на умеренную болезненность при движениях и опоре. Область колена незначительно припухшая. Пальпация болезненна, симптом осевой нагрузки положительный.
Рентгенологическое исследование подтверждает диагноз. В случае затруднений больного направляют на МРТ или КТ коленного сустава.
Лечение стационарное, а затем амбулаторное, в травмпункте. Ребенку накладывают гипс на 2-3 недели. По окончании иммобилизации больного направляют на ЛФК.
Прогноз благоприятный. Движения восстанавливаются в полном объеме, рост конечности обычно не нарушается.
Диафизарные переломы голени у детей
В 60% случаев наблюдается перелом одной кости (большеберцовой). В 40% ломаются обе кости. Как правило, повреждение локализуется в средней трети. Линия перелома обычно располагается косо, по спирали или поперечно, реже наблюдаются многооскольчатые переломы.
Клинические проявления яркие, поэтому постановка диагноза не вызывает затруднений. После падения или удара по ноге возникает резкая боль. Ребенок не может наступать на ногу. В области повреждения наблюдается припухлость, возможна гематома. Выявляется деформация, определяется крепитация и подвижность отломков.
Рентгенографию костей голени выполняют для уточнения диагноза и определения тактики лечения. КТ обычно не требуется. При подозрении на интерпозицию мягких тканей ребенка могут направить на МРТ голени.
Повреждение сосудов и периферических нервов для такой травмы нехарактерно. Однако при подозрении на такое повреждение необходима консультация детского нейрохирурга или детского невропатолога и сосудистого хирурга.
Лечение стационарное, проводится детским травматологом. При трещинах и переломах без смещения на слегка согнутую голень накладывают глубокий гипс на 2-3 недели.
При спиральных, поперечных и косых переломах с небольшим смещением возможна одномоментная репозиция костей голени под наркозом с последующей фиксацией гипсовой повязкой на 4-5 недель.
Значительное смещение и неудачная попытка репозиции является показанием для наложения скелетного вытяжения на 2-3 недели. Потом накладывают гипс еще на 2-3 недели.
При всех переломах со смещением нужно как минимум трижды проводить рентген-контроль: сразу после репозиции или наложения вытяжения, через 4-6 дней, перед снятием гипса. Если ребенок находится на скелетном вытяжении, количество рентгенографий увеличивается до четырех – четвертую выполняют перед снятием вытяжения.
Хирургическое лечение переломов голени у детей проводится при:
- Невозможности выполнить успешную репозицию и добиться удовлетворительного стояния отломков с использованием скелетного вытяжения.
- Интерпозиции тканей.
- Открытых переломах.
- Угрозе повреждения отломками кожи, нервов и сосудов.
Операция обычно осуществляется с использованием интрамедуллярных конструкций. Предпочтительна фиксация штифтами или остеосинтез диафизарных переломов большеберцовой кости блокирующими стержнями. Накостные фиксаторы (пластины, болты и винты) используются реже, поскольку могут вызвать разрастание надкостницы. Однако иногда их выбор оправдан характером перелома – например, при длинной спиральной линии излома, когда отломки плохо удерживаются внутрикостными конструкциями. Аппараты Илизарова у детей используются редко.
Выбор металлоконструкции осуществляется с учетом наименьшей травматичности, удобства для ребенка в послеоперационном периоде, возможности нагружать конечность и совершать движения в суставах сразу или через небольшое время после операции.
Хирургическое вмешательство выполняется под общим наркозом. Выбор места разреза зависит от вида металлоконструкции. Вначале врач проводит открытую репозицию перелома, а затем фиксирует сопоставленные отломки стержнем, штифтом, винтами и т.д. Проводится тщательный гемостаз. Рану ушивают послойно и дренируют резиновым выпускником или полутрубкой. На 2 день дренаж удаляют. Швы снимают через 8-10 суток.
Рекомендации по режиму, нагрузке на ногу и т.д. даются индивидуально, в зависимости от вида металлоконструкции и характера перелома. После операции назначают УВЧ. В восстановительном периоде ребенка направляют на теплые ванны, озокерит или парафин и ЛФК.
Прогноз при диафизарных переломах голени у детей благоприятный. Сращение хорошее. Даже если после репозиции осталось небольшое смещение по ширине (до 1/3 диаметра кости), оно устраняется по мере роста ребенка.
Переломы нижних метаэпифизов костей голени
Как правило, в детском возрасте возникает остеоэпифизеолиз нижнего конца большеберцовой кости в сочетании с переломом нижней трети малоберцовой кости. Реже наблюдаются отрывы лодыжек. Причиной травмы обычно становится подворачивание стопы.
При остеоэпифизеолизе ребенок жалуется на боль при попытке движений и ощупывании. Опора невозможна. Голеностопный сустав отечен, иногда кожа этой области приобретает синюшный или багровый оттенок. При выраженном смещении отмечается деформация области сустава и некоторое разворачивание стопы кнаружи.
Рентгенография голеностопного сустава позволяет установить точный диагноз. При переломах без смещения выполняют сравнительное рентгенологическое исследование обоих суставов. В трудных случаях ребенка направляют на КТ или МРТ голеностопного сустава.
Если смещение отсутствует, накладывают гипс до колена на 3 недели. При остеоэпифизеолизах со смещением в сочетании с повреждением малоберцовой кости производят репозицию под общим наркозом. Потом перелом фиксируют гипсовой повязкой и выполняют рентгенконтроль. Повторный контрольный снимок назначают спустя 4-6 дней. Срок фиксации – 3-4 недели.
Дети с переломами без смещения наблюдаются амбулаторно у детского травматолога. При наличии смещения возможна госпитализация.
Переломы лодыжек чаще возникают у подростков. Смещение отломков обычно отсутствует. Клиника при переломах без смещения стертая. Возникает небольшой отек и умеренные боли, опора несколько ограничена.
При повреждениях со смещением наблюдается значительный отек и более или менее заметная деформация. Боли интенсивные. Опора невозможна.
Рентгенологическое исследование дает возможность не только подтвердить диагноз, но и оценить величину смещения отломков. КТ или МРТ сустава требуются очень редко, как правило, при переломах без смещения.
Лечение повреждений без смещения проводится в травмпункте. Ребенку накладывают гипс на 2-3 недели, затем назначают физиопроцедуры и ЛФК.
При изолированных повреждениях внутренней или наружной лодыжек со смещением осуществляется репозиция. После наложения гипса и спустя 4-5 дней выполняется контрольный снимок. Иммобилизация продолжается 3-4 недели. Затем 2-3 месяца рекомендуют использовать специальные стельки-супинаторы. Назначают парафин или озокерит и ЛФК.
Двухлодыжечные переломы со смещением – показание для госпитализации в детское травматологическое отделение. Репозицию выполняют под наркозом, затем накладывают повязку и проводят рентген-контроль. Срок иммобилизации – 4-5 недель. Потом назначают ЛФК и физиопроцедуры.
Хирургическое лечение требуется чрезвычайно редко, преимущественно при открытых повреждениях.
При устранении смещения и восстановлении конгруэнтности суставных поверхностей прогноз благоприятный.
Читайте также:


