Переломы вывихи трещины костей
Вывихами называются стойкое смещение суставных частей сочленяющихся костей, сопровождающееся повреждением суставной сумки. Признаками вывиха служат:
- изменение формы сустава;
- нехарактерное положение конечности;
- боль;
- пружинящая фиксация конечности при попытке придать ей физиологическое положение;
- нарушение функции сустава.
Наиболее часто встречаются травматические вывихи, обусловленные чрезмерным движением в суставе. Это происходит, например, при сильном ударе в область сустава, падении. Как правило, вывихи сопровождаются разрывом суставной сумки и разъединением сочленяющихся суставных поверхностей. Попытка сопоставить их не приносит успеха и сопровождается сильнейшей болью и пружинящим сопротивлением. Иногда вывихи осложняются переломами - переломовывихи. Вправление травматического вывиха должно быть как можно более ранним.
Помощь при вывихах
Поскольку любое, даже незначительное движение конечности несет нестерпимую боль, прежде всего, Вы должны зафиксировать конечность в том положении, в котором она оказалась, обеспечив ей покой на этапе госпитализации. Для этого используются транспортные шины, специальные 
повязки или любые подручные средства. Для иммобилизации верхней конечности можно использовать косынку, узкие концы которой завязывают через шею. При вывихе нижней конечности под нее и с боков подкладывают шины или доски и прибинтовывают к ним конечность. При вывихе пальцев кисти производят иммобилизацию всей кисти к какой либо ровной твердой поверхности. В области суставов между шиной и конечностью прокладывают слой ваты. При вывихе нижней челюсти под нее подводят пращевидную повязку (напоминает повязку, надеваемую на руку дежурным), концы которой перекрестным образом завязывают на затылке.
После наложения шины или фиксирующей повязки пациента необходимо госпитализировать для вправления вывиха.
Переломами называют повреждение кости с нарушением ее целостности. Переломы могут быть закрытыми (без повреждения кожного покрова) и открытыми (с повреждением кожного покрова). Возможны также трещины кости.
Признаками перелома служат:
- деформация конечности в месте перелома;
- невозможность движения конечности;
- укорочение конечности;
- похрустывание костных отломков под кожей;
- боль при осевом поколачивании (вдоль кости);
- при переломе костей таза - невозможность оторвать ногу от поверхности, на которой лежит пациент.
Если перелом сопровождается повреждением кожного покрова, его нетрудно распознать при наличии костных отломков, выходящих в рану. Сложнее установить закрытые переломы. Основные признаки при ушибах и переломах - боль, припухлость, гематома, невозможность движений - совпадают. Ориентироваться следует на ощущение похрустывания в области перелома и боль при осевой нагрузке. Последний симптом проверяется при легком поколачивании вдоль оси конечности. При этом возникает резкая боль в месте перелома.
При закрытых переломах, точно также как и при вывихах, необходимо обеспечить иммобилизацию конечности и покой. Средства иммобилизации включают шины, вспомогательные приспособления. При переломах костей бедра и плеча шины накладывают, захватывая три сустава (голеностопный, коленный, бедренный и лучезапястный, локтевой и плечевой). В остальных случаях фиксируют два сустава - выше и ниже места перелома. Ни в коем случае не надо пытаться сопоставить отломки костей - этим Вы можете вызвать кровотечение.
При открытых переломах перед Вами будут стоять две задачи: остановить кровотечение и произвести иммобилизацию конечности. Если Вы видите, что кровь изливается пульсирующей струей (артериальное кровотечение), выше места кровотечения следует наложить жгут (см. Первая помощь при кровотечении). После остановки кровотечения на область раны наложите асептическую (стерильную) повязку и произведите иммобилизацию. Если кровь изливается равномерной струей, наложите давящую асептическую повязку и произведите иммобилизацию.
При иммобилизации конечности следует обездвижить два сустава - выше и ниже места перелома. А при переломе бедренной и плечевой кости обездвиживают три сустава (см. выше). Не забудьте, что шину не укладывают на голую кожу - под нее обязательно подкладывают одежду или вату.
Вы должны знать, что при открытом или закрытом (со смещением костных отломков) переломе крупных костей необходима срочная госпитализация и репозиция (восстановление анатомического положения) костей в условиях больницы. Если после перелома прошло более 2 ч, а костные отломки не сопоставлены, возможно тяжелейшее осложнение - жировая эмболия, которая может привести к смерти или инвалидизации больного. Зная это, настаивайте в приемном покое, чтобы Вашему пациенту оказали срочную помощь.
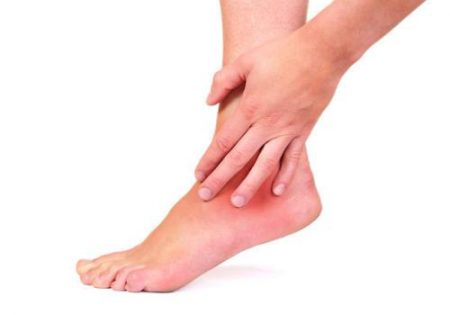
В повседневной жизни все сталкивались с незначительными травмами голеностопного сустава, такими как растяжения и ушибы. Как правило, для их лечения не требуется специальных навыков и оказание первой помощи осуществимо на дому. Но существуют и более серьезные повреждения, при которых медицинская помощь необходима и обязательна.
Вывих голеностопного сустава
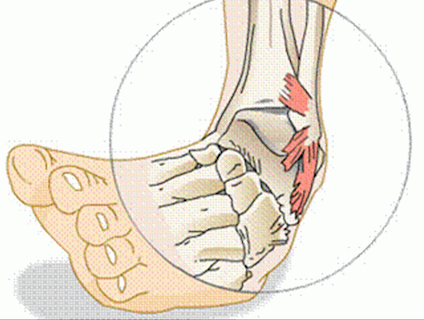
Эта травма характеризуется смещением костей, образующих сустав, вследствие воздействия на него значительной силы. Происходит давление на соединяющиеся кости, что приводит к разрыву суставной капсулы и окружающих сухожилий. Такие особенности, как малоподвижность голеностопа и прочность его связок обусловливают редкие случаи бытовых травм.
Наиболее часто встречаются подвывихи – для них характерно неполное смещение. Полные вывихи развиваются только при переломах костей голени, окружающих суставную сумку.
В основе всегда лежит непрямое повреждение – действующими силами являются масса тела и удар по суставу. В жизни травма встречается после следующих действий:
- прыжка на вытянутую и напряженную ногу;
- падения на согнутую и подвернутую стопу;
- удара по голени в положении стоя.
Подвывих вызывает резкое сокращение мышц, которое усугубляет смещение. Почти всегда он сочетается с переломом или трещиной лодыжек, а также разрывами сухожилий.
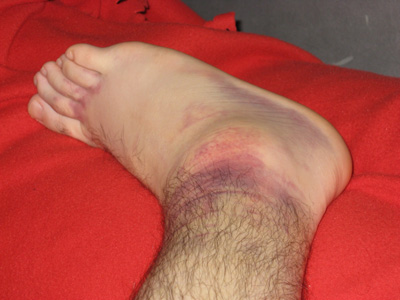
Заподозрить вывих голеностопного сустава возможно сразу после повреждения. Симптомы появляются мгновенно и одновременно.
Подвывих включает те же симптомы, но в меньшей выраженности и при сохранении небольшой подвижности. Различают их по результатам рентгенографии (неполное смещение при подвывихе), а также исключают перелом.
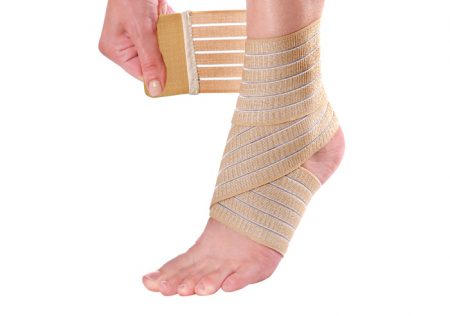
Первая помощь при подвывихе должна начинаться с обезболивания. Выполняется укол или приём таблеток анальгетика, после чего создается неподвижное положение для конечности. Лучше всего наложить перекрещивающуюся повязку эластичным бинтом и сделать импровизированную трость или костыль.
После этих процедур нужно немедленно отправляться в травмпункт.
Лечение вывиха голеностопного сустава включает в себя вправление, создание неподвижности и последующее восстановление (упражнения, массаж).
- Вправление выполняется после дополнительного обезболивания путем уколов новокаина вокруг и внутрь сустава. После расслабления мышц врач берет стопу за переднюю поверхность и пятку. Потягивая ногу на себя, он возвращает её на привычное место в сторону, обратную направлению повреждения.
- После этого для предотвращения смещения необходимо наложить гипсовую повязку до половины бедра (при подвывихе на 2, вывихе – на 3 недели). После снятия гипса используют повязку-косынку или ортез в течение 4 недель.
- Постепенную разработку движений при подвывихе начинают уже спустя неделю после травмы. Через месяц разрешается полностью опираться на ногу. На срок до 3 месяцев назначаются упражнения лечебной физкультуры и массаж.
При несвоевременном обращении или отсутствии лечения формируется застарелый или привычный подвывих. В первом случае формируется контрактура – ограничение подвижности в суставе. Привычным считается регулярно повторяющийся вывих с самостоятельным вправлением.
Выполняются операции на суставной капсуле и связках с целью их восстановления. Далее, комплекс лечения такой же – иммобилизация гипсовой повязкой, укрепляющие упражнения и массаж. Но сроки реабилитации увеличиваются до 6 месяцев.
Перелом лодыжек
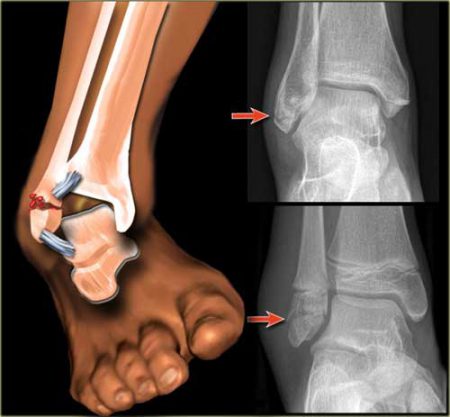
Этот перелом голеностопного сустава чаще встречается при непрямом повреждении, когда сочетаются воздействие собственного веса человека и разворот стопы кнаружи.
Считается травмой в типичном месте. Характерным признаком является вывернутое кнаружи положение стопы.
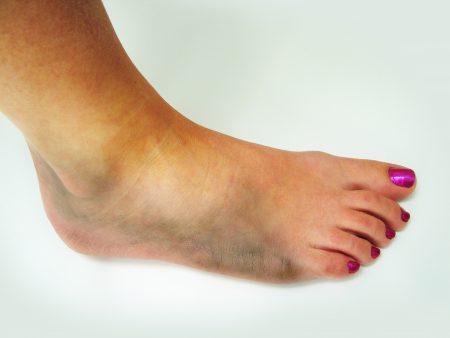
- Возникает отёк вокруг голеностопного сустава (зачастую значительных размеров).
- Боль распространяется по внутренней лодыжке и голени.
- Внешне можно увидеть смещение костных отломков под кожей и их подвижность при попытке пошевелить ногой.
Возникает после значительной травмы конечности (удар тяжелым предметом). С точки зрения анатомии в этом случае происходит перелом обеих лодыжек.
- Отмечается смещение стопы внутрь и вперед.
- Вокруг голеностопного сустава появляется припухлость.
- Двусторонние боли в лодыжках и внешне определяется неровность их контура под кожей.
Независимо от признаков наличия того или иного перелома, нужно оказать первую помощь пострадавшему и вовремя направить в травмпункт.

Первой помощью при этих переломах является профилактика смещения отломков. В кратчайшие сроки необходимо произвести следующие мероприятия:
- Пострадавшего следует успокоить, дать таблетку обезболивающего.
- Большое значение имеет придание конечности неподвижного положения, осуществляемое с помощью подручных средств.
- Если имеются раны на коже, то необходимо прикрыть их чистой тканью или забинтовать.
После этих мероприятий требуется срочно отправляться в травмпункт.
В больнице выполняется адекватное обезболивание с помощью уколов анальгетиков или анестезии новокаином. После этого осуществляется сопоставление отломков ручным способом, для того чтобы заживление и восстановление произошли намного быстрее. Если сопоставление было удачным – то делают контрольный рентгеновский снимок для оценки положения костей. В итоге накладывают гипсовую повязку до нижней трети бедра.
Ношение гипса показано на срок до 10 недель, но уже через месяц можно его длину можно укоротить до колена. Это выполняется для возможности проведения укрепляющих упражнений и массажа. Но стоит помнить, что несоблюдение режима и излишняя уверенность в своих силах приводят к повторному смещению отломков.
Медицинская реабилитация начинается уже со 2 недели – назначается комплекс лечебных упражнений, массаж, сухое тепло, электромиостимуляция.
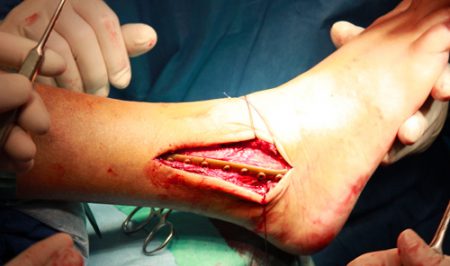
Обычно рекомендуется только в 2 случаях: при двукратном неэффективном сопоставлении и при повторном смещении отломков. Суть операции заключается в прикреплении фрагмента кости с помощью металлических стержней (винт, спица). После вмешательства также накладывают гипс на срок до недели. Вставать можно уже на 5 сутки.
Лечебные упражнения можно начинать с 7 дня, выполняя сгибание стопы в подошве. Постепенно объём движений увеличивают до максимально возможного. Дополнительно назначается массаж стоп и голеней, аппликации озокерита. В дальнейшем рекомендовано продолжать упражнения, а также использовать ортопедическую обувь и стельки-супинаторы.
Перелом таранной кости
Этот перелом голеностопного сустава редко встречается одиночно – характерно сочетание с переломами костей голени и бедра. Он возникает при автомобильных авариях, падениях на прямые ноги, ударе тяжелыми предметами по согнутому колену.
Трещины могут появляться в передней, центральной или задней части кости. Их возникновение зависит от чрезмерного разгибания в стопе, или, напротив, сгибания. Этот перелом часто осложняется подвывихом и сдавлением сосудов, проходящих рядом. Нарушение кровотока приводит к гибели окружающих тканей.
Являются специфичными и даже без рентгенологического исследования позволяют заподозрить перелом голеностопного сустава. К ним относятся:
При определении этих симптомов необходимо срочно обратиться за медицинской помощью, так как нарастающий отёк уменьшает приток крови к стопе.
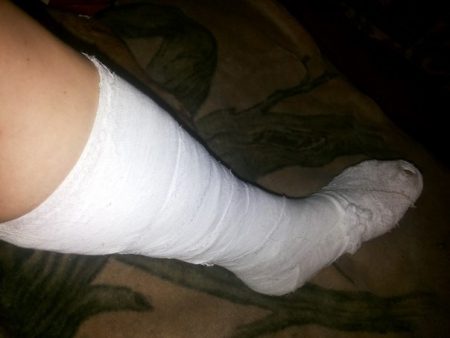
Мероприятия первой помощи включают холод и покой.
- На место повреждения прикладывают пакет или грелку со льдом на 30–40 минут, предварительно обернув их полотенцем.
- Затем делают перекрещивающуюся повязку на стопу.
- Придается неподвижное положение конечности с помощью прикрепления досочек с 3 сторон на голень. Прочно закрепив их бинтом на ноге, необходимо отправиться в больницу.
Консервативные мероприятия отличаются – сопоставление не делают, а сразу выполняют наложение гипсовой повязки. Она тоже имеет свои особенности: очень точно моделируется по подошве и делается только до середины голени. Это направлено на профилактику плоскостопия после снятия гипса (через 3 месяца).
Реабилитация с использованием частичной нагрузки возможна только через 2 месяца. Начинают с физиотерапии и массажа. Спустя 4 недели начинают лечебные упражнения с постепенным увеличением нагрузки.
Вывихи костей кисти - это смещение суставных поверхностей костей кисти относительно друг друга вследствие травматического повреждения. Клиническая картина складывается из отека, деформации кисти и резкой боли в области повреждения. Движения кистью невозможны или резко ограничены. Диагноз устанавливается с учетом анамнеза, жалоб пациента, результатов объективного осмотра и рентгенологического исследования. Лечение включает закрытое или открытое вправление вывиха, наложение гипсовой повязки. В восстановительном периоде проводятся физиопроцедуры, массаж и ЛФК.
МКБ-10


- Причины
- Патанатомия
- Виды вывихов кисти
- Истинные вывихи кисти
- Перилунарные вывихи кисти
- Периладьевидно-лунарные вывихи кисти
- Перитрехгранно-лунарные вывихи кисти
- Чрезладьевидно-перилунарные вывихи кисти
- Чрезладьевидно-чрезполулунные вывихи кисти
- Вывихи пястных костей
- Вывихи пальцев кисти
- Симптомы вывихов кисти
- Лечение вывихов кисти
- Цены на лечение
Общие сведения
Вывихи костей кисти составляют 5% от общего числа вывихов. Повреждения классифицируют на истинные, перилунарные, периладьевидно-лунарные, перитрехгранно-лунарные, чрезладьевидно-перилунарные, чрезладьевидно-чрезполулунные, вывихи пястных костей и фаланг пальцев. Особенности вывиха кисти определяются анатомическим строением сустава, положением кисти и направлением действия сил, вызывающих травму.
Причины
Причиной травмы обычно становится падение с упором на кисть или прямой удар в область лучезапястного сустава. В большинстве случаев повреждение возникает в быту, реже в качестве этиофактора выступает спортивная или производственная травма.
Патанатомия
В образовании лучезапястного сустава участвуют сверху – суставные поверхности лучевой и локтевой костей, снизу – восемь мелких костей запястья. Кости запястья расположены в два ряда. Определенные анатомические особенности лучезапястного сустава обуславливают вывихи полулунной и ладьевидной костей, расположенных в верхнем ряду запястья. Остальные кости запястья вывихиваются редко.
Виды вывихов кисти
Наблюдаются редко. При истинных вывихах кисти суставные поверхности верхнего ряда костей запястья вместе с кистью полностью смещаются по отношению к суставной поверхности лучевой кости. Чаще встречается полный тыльный вывих кисти, реже – полный ладонный. Полные вывихи кисти могут сочетаться с переломом лучевой кости и шиловидных отростков.
Составляют около 90% от общего числа вывихов кисти. Возникают при падении с упором на кисть или резком насильственном разгибании кисти. При перилунарном вывихе кисти контакт между полулунной и лучевой костью сохраняется, а остальные кости запястья смещаются к тылу и к центру. Перилунарный вывих кисти иногда сопровождается переломами трехгранной, ладьевидной костей и шиловидных отростков.
Полулунная и ладьевидная кости остаются на месте. Остальные кости запястья смещаются к тылу и к центру.
Встречается чрезвычайно редко. Трехгранная и ладьевидная кости остаются на месте. Остальные кости запястья смещаются к тылу и к центру.
Обязательно сочетаются с переломом ладьевидной кости. При этом вывихе полулунная кость и центральный фрагмент ладьевидной кости сохраняют свое расположение. Остальные кости запястья вместе с дистальным (расположенным дальше от центра) отломком ладьевидной кости смещаются к тылу.
Сопровождаются переломом полулунной и ладьевидной костей. Проксимальные (центральные) отломки костей при этом остаются на месте, а дистальные вместе с остальными костями запястья смещаются к тылу и к центру.
Пястные кости – короткие трубчатые кости, соединяющие запястье с костями пальцев. Пястные кости крепко удерживаются связками, поэтому вывихиваются очень редко. Вывихи пястных костей практически всегда сочетаются с их переломами. Вправление пястных костей производится под местной анестезией. При невозможности консервативного вправления используют хирургические методики, при нестабильности – фиксацию спицами Киршнера.

Возможны вывихи в межфаланговых суставах и вывихи в суставе между пястной костью и костью основной фаланги пальца. Чаще всего встречается вывих первого пальца. Причиной травмы становится чрезмерное разгибание, реже – чрезмерное сгибание пальца. Вывих пальца сопровождается деформацией, отеком и резкой болью. Движения в травмированном суставе невозможны. Вывих вправляют путем тяги за палец. Невозможность вправления обычно обусловлена ущемлением мягких тканей. В этом случае проводится оперативное вправление.
Симптомы вывихов кисти
Пациенты предъявляют жалобы на резкую боль в области повреждения. Лучезапястный сустав и проксимальная часть кисти отечны, резко болезненны. Движения в суставе невозможны или резко ограничены. При истинном вывихе кисти определяется пружинящее сопротивление пассивным движениям.
Все тыльные вывихи сопровождаются выбуханием на тыле кисти и сгибанием пальцев. При сдавлении срединного нерва выявляется нарушение чувствительности в зоне иннервации. Окончательный диагноз устанавливается на основании рентгенограмм в двух, а в сомнительных случаях – в трех проекциях.
Лечение вывихов кисти

Пациентам следует, не откладывая, обратиться в отделение травматологии и ортопедии или травмопункт. Вправление свежих вывихов производится врачом-травматологом под наркозом, местной или проводниковой анестезией. Руку пациента сгибают в локтевом суставе под прямым углом. Ассистент держит конечность в нижней трети плеча. Травматолог тянет предплечье по оси, а после растягивания сустава давит на область выбухания, расположенную на тыльной поверхности кисти.
После вправления кисть сгибают под углом 40°. Пациенту накладывают гипсовую лонгету от локтевого сустава до основания пальцев. Через две недели кисть переводят в нейтральную позицию и снова фиксируют на две недели. Если после вправления определяется нестабильность в суставе, производят фиксацию спицами Киршнера. При невозможности закрытого вправления и застарелых вывихах кисти накладывают специальный дистракционный аппарат.
Сдавление срединного нерва является показанием для срочного оперативного лечения. Послеоперационный срок фиксации при чрезладьевидно-перилунарных вывихах составляет 3-4 месяца, при остальных вывихах кисти – 4-6 недель. Сразу после вправления вывиха больному рекомендуют двигать суставами пальцев. После снятия гипсовой лонгеты назначают физиотерапию, массаж и лечебную гимнастику для разработки лучезапястного сустава.
Рассмотрим специфические признаки наиболее частых травматических повреждений костей и суставов пояса верхних конечностей и верхних конечностей.
Полный вывих акромиального конца ключицы
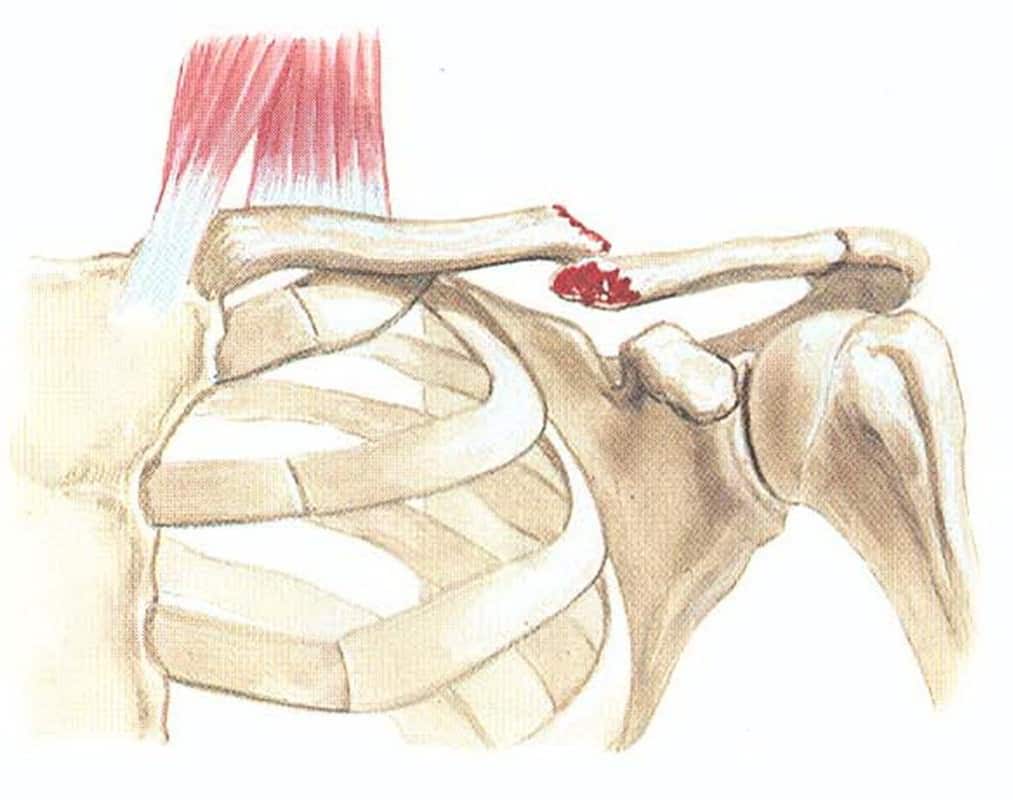
Перелом ключицы
Возникает вследствие прямого удара, при падении на вытянутую руку, локоть, наружную поверхность плеча. При значительных смещениях фрагментов имеется опасность повреждения сосудисто-нервного пучка, купола плевры. Неправильно сросшийся перелом впоследствии приводит к ограничению функции плечевого сустава, вовлечению в костную мозоль сосудисто-нервных образований или их сдавливанию. Распознают перелом по укорочению и опусканию надплечья, по опусканию периферического отломка под действием веса конечности вниз и отхождению центрального отломка кверху и кзади под влиянием грудино-ключично-сосцевидной мышцы.
Переломы клювовидного отростка лопатки
Для них характерно усиление болей при сгибании предплечья, поскольку напрягается короткая головка бицепса, местом прикрепления сухожилия которой является вышеуказанный отросток.
Перелом суставного отростка лопатки
Такой вид сопровождается гемартрозом плечевого сустава.
Переломы шейки лопатки
В данном случае под влиянием веса конечности смещаются книзу и кпереди. При этом пассивные движения в суставе возможны, в отличие от вывиха.
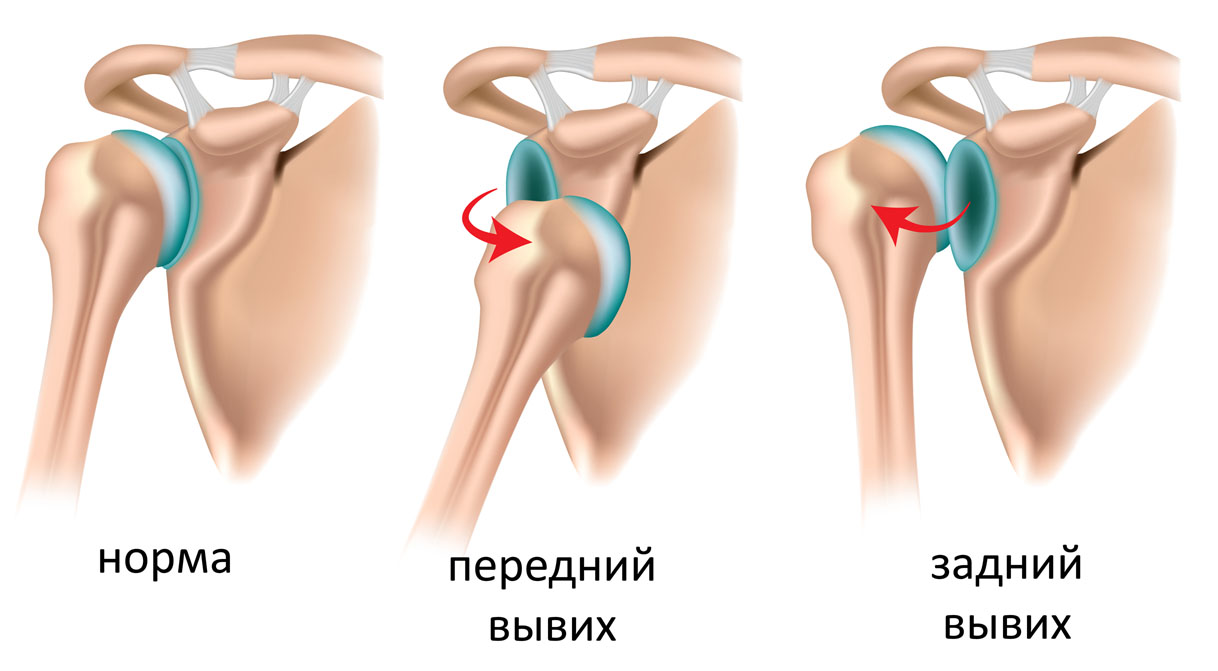
Вывих плеча
Он составляет до 60% всех травматических вывихов в травматологии. В функциональном отношении плечевой сустав самый совершенный, однако, ввиду малой площади соприкосновения суставных поверхностей и меньшего радиуса кривизны головки в сравнении с радиусом кривизны суставного отростка лопатки, часто подвергается травме. Капсула сустава тонка и слабо натянута. В большинстве случаев вывих происходит в результате непрямого приложения силы на руку при падении на вытянутую, поднятую и отведенную руку. Типичное положение плеча: при подкрыльцовом вывихе рука отведена (пострадавший удерживает ее здоровой рукой, наклонившись в больную сторону); при подклювовидном и подключичном отведение плеча незначительное; при заднем – плечо согнуто, отведено и ротировано кнаружи. Отчетливо выявляется асимметрия плечевых суставов. При пальпации головка не обнаруживается на обычном месте, здесь выявляется западение, особенно отчетливое при поднятии плеча. Часто головка располагается ниже уровня клювовидного отростка или в подмышечной впадине, в переднем отделе. Движения в суставе невозможны из-за болей и характерного пружинящего сопротивления, обусловленного рефлекторно сократившимися мышцами. Смещенная головка может повредить или сдавить нервный ствол, сплетение, сосуды. Пульс на лучевой артерии может быть ослаблен. Может страдать чувствительность участков кожи над дельтовидной мышцей ввиду частого повреждения подмышечного нерва.
Диафизарный перелом плеча
Наиболее часто встречаемый вариант перелома плеча. Смещение фрагментов на уровне средней трети плеча приводит к повреждению лучевого нерва. При этом кисть свисает, активное разгибание кисти и проксимальных фаланг невозможно, снижается чувствительность в этих зонах. Следует проверить пульс на лучевой артерии для исключения повреждения магистрального сосуда.
Перелом диафизов обеих костей предплечья
Наиболее частый перелом костей предплечья. Он возникает от непрямого насилия – падения на кисть. При этом лучевая кость повреждается на уровне нижней трети, а лучевая – на уровне средней трети. Распознают перелом по болезненной осевой нагрузке, укорочению предплечья, локальной болезненности и патологической подвижности.
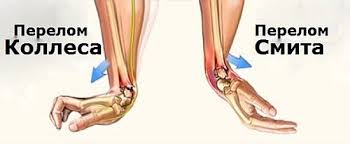
Переломы лучевой кости в типичном месте
Составляют до 25% всех переломов костей. Такой перелом имеет выраженную сезонность, возникает от действия непрямой силы при падении на руку с опорой на ладонь (разгибательный тип перелома Коллеса), реже – при падении на тыльную поверхность кисти (сгибательный тип перелома Смита), который может сочетаться с переломом ладьевидной кости. При разгибательном переломе лучевой отросток смещается в лучевую и тыльную сторону, при сгибательном – в лучевую и ладонную. Нередко переломы сколочены и вколочены, в большинстве случаев внесуставные. У детей перелом луча в типичном месте может сопровождаться переломом нижнего метафиза локтевой кости, а у взрослых – переломом шиловидного отростка локтевой кости. При вколоченных переломах симптоматика скудная. Переломы со смещением костных фрагментов и повреждением квадратной мышцы, сухожилия сгибателей кисти, ущемлением срединного нерва и его межкостных веточек, межкостных веточек лучевого нерва приводят к грубым нарушениям чувствительности, трофики.
Рассмотрим переломовывихи предплечья.
Перелом локтевой кости (на границе средней и верхней трети – перелом Монтеджа, в области проксимального метафиза – Брехта, в области эпифиза - Мальгеня) с вывихом головки лучевой кости возникают вследствие прямой травмы (приложение силы с локтевой стороны), реже – непрямой (падение на вытянутую руку), смещенная головка лучевой кости из-за разрыва кольцевидной связки прощупывается на необычном месте. Движения в локтевом суставе ограничены. Имеют место боль, припухлость и кровоизлияние в области перелома локтевой кости.
Перелом лучевой кости (на границе средней и дистальной третей) и вывих головки локтевой кости (перелом Галеацци) распознается по лучевому отведению кисти, выстоянию головки локтевой кости, боли, припухлости и деформации в нижней трети предплечья.
До 60% переломов костей запястья составляет перелом ладьевидной кости, который возникает при падении на максимально разогнутую кисть. Отломки из-за смещения, а также из-за отсутствия надкостницы и недостаточности кровоснабжения, оказываются в неблагоприятных условиях для срастания. При этом нарушается функция лучезапястного сустава, осевая нагрузка на 1-ый и 2-ой пальцы усиливает болевой симптом.
Из пястных костей кисти, составляющих до 18% всех переломов кисти, наиболее подвержены травме 1-ая и 5-ая. Преобладает прямой механизм травмы – падение на согнутую кисть. Характерны боль, локальная припухлость, кровоизлияние на тыле кисти, болезненность при пальпации и осевой нагрузке, расстройство функции.
Когда следует незамедлительно обращаться в хирургию?
Если вы получили травмы или ушибы, появилась внезапная острая боль, которая не проходит или усиливается, покраснения или припухлости, - не откладывайте визит к хирургу! Только врач может поставить диагноз и назначить правильное лечение.
Задавайте ваши вопросы и записывайтесь на прием по телефону 8 (499) 116-57-34. Будьте здоровы!
Перелом костей запястья в подавляющем большинстве случаев происходит по причине падения на данную область тяжелого предмета или вследствие удара. У пожилых людей данная травма может наступить вследствие хрупкости костей запястья при остеопорозе.
Основные виды переломов костей запястья
Перелом ладьевидной кости встречается часто. Наблюдается он в возрасте от 20 до 40 лет. Нередки случаи, когда эти переломы встречаются и в возрасте 10-20 лет. Правая рука поражается чаще. Иногда возможны одновременные переломы ладьевидных костей обеих рук. Нередки и комбинированные поражения – одновременный перелом ладьевидной кости и какой-либо из других костей запястья или перелом ладьевидной кости и вывих в межзапястном суставе.
Перелом ладьевидной кости возникает чаще всего в результате удара или сильного толчка со стороны основания ладони при положении тыльной флексии кисти. В зависимости от направления удара может получиться перелом от разгибания, от сгибания, или компрессионный перелом.
Клиническая картина очень бедна по сравнению с серьезностью повреждения. Видимой деформации нет. Пострадавшие жалуются на боль в кисти только при движении. В области анатомической табакерки наблюдается небольшое припухание и боль при пальпации. Боль усиливается при давлении по оси первых двух пальцев. Изолированный перелом крыльев бугорка ладьевидной ямки характеризуется болью при давлении на кость с ладонной стороны кисти.
Для установления диагноза необходимо точное рентгенологическое исследование. Линия перелома при свежих переломах ладьевидной кости узкая, часто замечаемая с трудом. Ее можно установить на рентгенограмме только в проекции, совпадающей с линией перелома. На прямой рентгенограмме разогнутой ладони ладьевидная кость наклоняется вперед, а линия перелома, которая большей частью перпендикулярна по отношению к оси кости, становится трудно различимой. Наоборот, при умеренном дорсо-флексионном положении и небольшом локтевом отведении кисти линия перелома видна хорошо.
Но направление линии перелома не всегда постоянно. В зависимости от этого и положение руки должно меняться до тех пор, пока будет установлен момент, в котором перелом будет виден на рентгенограмме. Сильное локтевое отведение кисти способствует разъединению отломков, и, таким образом, рентгенологически легко распознается перелом. Однако в большинстве случаев стараются избегать применять этот способ, так как смещение отломков может оказать неблагоприятное влияние на заживление перелома.
На боковой рентгенограмме линия перелома редко видна. Эта рентгенограмма, однако, необходима для того, чтобы исключить перилунарный вывих. Кроме того, необходима еще одна рентгенограмма в полубоковой проекции (45°). В этом положении тени не наслаиваются одна на другую.
Рентгенограмма имеет решающее значение не только для выяснения диагноза. Она дает возможность установить локализацию и направление линий перелома и в зависимости от этого уточнить срок лечения и предвидеть результаты.
В зависимости от локализации различают несколько видов переломов: средней трети, нижней трети и крыльев бугорка ладьевидной ямки и верхней трети. Переломы крыльев бугорка ладьевидной ямки внесуставные и все без исключения срастаются. Прогноз при переломах нижней трети также благоприятен. Оба отломка хорошо кровоснабжаются. При переломах средней трети кровоснабжение отломков обыкновенно хорошее, и при правильно проведенном лечении отломки быстро срастаются. При переломах верхней трети часто наблюдается развитие асептического некроза и несращение верхнего отломка.
Лечение продолжается тем дольше, чем проксимальнее линия перелома. Сращение может наступить даже при асептических некрозах проксимального отломка, но иммобилизация должна быть длительной.
В зависимости от направления линий перелома различают поперечные, косо-горизонтальные и косо-вертикальные переломы.
При трансверзальных переломах действующая сила мышц кисти и пальцев перпендикулярна линии перелома и способствует вклиниванию отломков.
Таким образом, биомеханические условия оказывают благоприятное действие на сращение. При косо-горизонтальных переломах сила мышц действует по отношению линии перелома под известным углом. Она разлагается так, что одна ее составная часть способствует скольжению дистального отломка по отношению к проксимальному. При косо-вертикальных переломах действующая сила также распадается, но составная часть ее, вызывающая скольжение дистального отломка, очень большая и условия для сращения отломков самые неблагоприятные. Естественно, что при сочетании двух неблагоприятных моментов (перелом верхней трети и косо-вертикальная линия перелома) прогноз оказывается особенно плохим.
Обычно смещения отломков при переломе ладьевидной кости не наблюдается. Разъединение при движении кисти минимальное и исчезает, как только руку иммобилизуют в функционально выгодном положении. Значительное смещение устанавливают иногда при самопроизвольном вправлении трансладьевидно-перилунарном вывихе.
В дифференциально-диагностическом отношении необходимо иметь в виду os naviculare bipartitum и патологические переломы вследствие кистозной дистрофии кости.
Без лечения перелом ладьевидной кости обычно не срастается. При сгибании и разгибании кисти отломки движутся один в отношении другого. В первые несколько месяцев наблюдаются рассасывание костных концов, расширение линии перелома и образование маленьких полостей, а через 6 месяцев до 1 года поверхности концов отломков сглаживаются, склерозируются и оформляется ложный сустав. Дальнейшее развитие субъективных жалоб и объективных изменений при оформленном ложном суставе различно. Иногда у больных нет жалоб, и развившийся псевдоартроз после перенесенной много лет назад травмы устанавливают случайно. В других случаях боли постепенно усиливаются и появляются клинические и рентгенологические признаки деформирующего артроза.
Если проксимальный отломок плохо кровоснабжен, то он постепенно склерозируется и на рентгенограмме его тень видна значительно плотнее. Эти изменения становятся видимыми на рентгенограмме еще с четвертой недели после травмы. В дальнейшем этот отломок деформируется, и размер его уменьшается. Если не предпринять необходимых мер, появляются артрозные боли и соответствующие изменения в соседних суставах.
Бескровное лечение является общепринятым методом при переломе ладьевидной кости. Обезболивание и манипуляции для вправления отломков, кроме редких случаев со смещением, не применяются.
Иммобилизацию производят, придавая кисти положение умеренной дорсальной флексии и среднее положение в отношении боковых отведений. Большой палец должен быть в оппозиции. Гипсовую повязку накладывают от верхней трети предплечья до головок пястных костей с тыльной стороны и до дистальной складки ладони с волярной стороны. Это дает возможность полного сгибания пальцев. Гипс обхватывает и область мышц возвышения большого пальца до пястно-фалангового сустава большого пальца.
За состоянием гипса необходимо следить, и если установлено, что он сломан или расшатан, то его необходимо поправить или сменить. Длительность иммобилизации зависит от образования костной мозоли и исчезновения линии перелома. Средний срок иммобилизации при косо-горизонтальных и поперечных переломах верхней и средней трети кости – 8 недель, а при косо-вертикальной линии перелома и при локализации в верхней трети кости – 12 недель. Но если при проверке на рентгенограмме нет данных о сращении перелома, иммобилизация продолжается столько, сколько это необходимо. При переломах верхней трети срок может быть до 6 месяцев. При переломах крыльев бугорка ладьевидной ямки иммобилизация в течение 15-20 дней достаточна, хотя этот перелом срастается и без иммобилизации.
Если по окончании срока лечения сращение не произошло, а на рентгенограмме устанавливают данные асептического некроза, то в таких случаях необходимо предпринять оперативное лечение – удаление проксимального отломка.
Бескровное лечение может дать хороший результат и при запущенных случаях в течение нескольких месяцев с момента травмы, пока еще на рентгенограмме нет признаков ложного сустава. Однако процент сращений при этом уменьшается, и необходима более продолжительная иммобилизация (3-7 месяцев). Некоторые авторы в этой стадии применяют оперативное лечение – костную пластику.
Лечение ложного сустава ладьевидной кости оперативное.
Этот перелом обыкновенно возникает в результате непрямой травмы, ведущей к гиперфлексии, или гиперэкстензии кисти. Связки межзапястного сустава перерастягиваются и отрываются вместе с кусочком кости. Если действие силы продолжается, то может возникнуть вывих полулунной кости, или перилунарный вывих.
Редко наблюдается перелом тела полулунной кости вследствие сдавления между головчатой и лучевой костями. В таких случаях кость сдавливается или линия перелома разделяет ее на два отломка.
Переломы полулунной кости характеризуются припухлостью и болезненностью. Они выявляются главным образом при сгибании и разгибании кисти. Боль распространяется к III пальцу.
В дифференциально-диагностическом отношении при переломе отростков необходимо иметь в виду наличие дополнительных костей, которые представляют редкую анатомическую вариацию, а при переломе тела – болезнь Кинбека.
Лечение перелома полулунной кости при отрыве маленьких отломков сводится к иммобилизации в функциональном положении в течение 2-3 недель, а при переломе тела – в течение 8-10 недель.
Компрессионный перелом тела полулунной кости нередко ведет к деформирующему артрозу и асептическому некрозу. В таких случаях жалобы больных упорно продолжаются, и могут появиться артрозные изменения в соседних суставах. Поэтому при таком виде осложнения иногда необходимо удаление кости.
Механизмом этого повреждения чаще всего является придавливание кости соседними костями при падении на кисть при сильно выраженном лучевом отведении руки и абдукции большого пальца. Реже причиной перелома является прямое насилие. Иногда наблюдается отрыв соединительнотканных связок между os trapezium и os triquetrum вместе с кусочками кости.
Клинические признаки – ограниченная припухлость и болезненность. Боль увеличивается при движении большого пальца и при попытке захватывания. Противопоставление I пальца ограничено.
Для выяснения диагноза и исключения сопровождающего перелома основания I пястной кости необходимо произвести рентгенограммы: прямую, боковую и при 20° пронации по отношению к боковому положению пальца. На прямой рентгенограмме на os trapezium накладывается частично os trapezoideum и II пястная кость, а на боковой рентгенограмме – hamulus ossis hamati. Линия перелома в большинстве случаев продольная. Внешний отломок часто смещен наружу и вверх. Нередко к этому прибавляется неполный вывих оснований I пястной кости.
Без правильного и точного вправления отломков перелома большой многоугольной кости наступает значительное расстройство функции запястно-пястного сустава большого пальца (ограниченные движения, затрудненное противопоставление, болезненный артроз, неполный вывих). Работоспособность пострадавшего и функция руки ограничены.
При переломах без смещения отломков применяют бескровное лечение, а в остальных случаях – оперативное. Репозицию производят под местным обезболиванием.
Бескровное лечение перелома большой многоугольной кости состоит во вправлении внешнего отломка путем прямого нажима. Ассистент одной рукой вытягивает большой палец, а другой – остальные пальцы. Другой помощник производит противовытяжение над локтевым суставом. Накладывают гипс, как и при переломе ладьевидной кости, хорошо моделированный в области перелома. К гипсовой повязке присоединяют проволочную шину по направлению пальца. Через головку I пястной кости проводят иглу и между ней и шиной обтягивают небольшую пружинку или резинку. Через 3 недели прекращают вытяжение, а иммобилизация продолжается еще один месяц.
Оперативное лечение перелома большой многоугольной кости сводится к вправлению отломков и остеосинтезу при помощи спицы или винта. Доступ к перелому обеспечивают небольшим горизонтальным или продольным разрезом. Ветвь лучевого нерва и лучевую артерию отводят. Вскрывают сустав и удаляют маленькие свободные костные отломки. Во внешний отломок вводят спицу, при помощи которой его вправляют. В момент вправления вытягивают и отводят большой палец. Врач следит за тем, чтобы вправление отломков со стороны суставной поверхности кости было безупречным. Вводят вторую спицу через оба обломка к соседним костям, а в случае необходимости вводят глубже и первую спицу. Иногда прибегают к фиксации винтом. После операции показана иммобилизация в течение 6 недель.
Результаты оперативного лечения лучше, чем бескровного. При застарелых, нелеченных или неправильно леченных переломах большой многоугольной кости иногда приходится прибегать к удалению сломанной кости или к артродезу большого пальца в положении противопоставления.
Этот перелом возникает как при прямом (удар в тыльную сторону кисти), так и при непрямом (гиперэкстензия или гиперфлексия кисти) насилии. Часто отломки вклиниваются, вследствие чего линия перелома не видна. Кость выглядит укороченной. Иногда отломки расположены под углом. Нередко наблюдаются переломы в области шейки со смещением головки. Наблюдаются иногда и отрывы кусочков кости вместе с соответствующими связками. Переломы головчатой кости часто встречаются вместе с другими повреждениями запястья (перелом нескольких костей, перилунарный вывих и пр.).
Клинические признаки – припухлость и болезненность. Характерной считается боль при нажиме по оси III пальца. В одних случаях на рентгенограмме видна линия перелома, а в других – только общее укорочение кости.
Переломы с небольшими смещениями в переднезаднем направлении иногда хорошо видны на боковой рентгенограмме.
Лечение состоит в иммобилизации в функциональном положении в течение 4-6 недель. При значительном смещении отломков можно попробовать произвести одномоментное вправление путем вытягивания средних пальцев и прямого нажима.
Остальные виды переломов костей запястья
Перелом тела трехгранной кости возникает из-за прямого удара или от сдавления между соседними костями в результате падения на выпрямленную и отведенную в локтевую сторону руку. Иногда при насильственной гиперэкстензии кисти соответствующие связки вырываются вместе с маленькими кусочками кости. Часто это повреждение сопровождается переломом шиловидного отростка или сочетается с перилунарным вывихом.
Признаки этого перелома – местная припухлость, ограничение движений и болезненность при аддукции и флексии кисти.
Диагноз главным образом рентгенологический.
Лечение сводится к иммобилизации в функциональном положении в течение 6 недель при переломе тела или в течение 3 недель при отрыве маленьких отломков. Переломы тела обычно срастаются, а маленькие кусочки иногда остаются отделенными от кости, но неприятностей не создают.
Перелом возникает под действием непрямого удара или от придавливания кости к трехгранной кости. Иногда вследствие сильного сокращения локтевого сгибателя запястья при внезапной экстензии кисти от кости отрывается маленький отломок.
Лечение состоит в иммобилизации в положении слегка выраженной дорсальной флексии кисти при среднем положении в отношении боковых отклонений. Если не наступает сращение и жалобы больного продолжаются, можно удалить оторванный отломок.
Самостоятельный перелом трапециевидной кости принадлежит к одному из самых редких травматических повреждений. Обычно происходит размозжение кости при ударе по оси II пястной кости или отрыв прикрепляемых к ней связок вместе с кусочком костной ткани вследствие непрямой травмы.
Лечение сводится к иммобилизации в течение 3 недель.
Этот перелом возникает в результате прямой или непрямой травмы – падения на разогнутую и в локтевом отведении кисть.
Клинические признаки выражаются ограниченной припухлостью и болезненностью. Боль при нажиме по оси IV и V пальцев считается характерной. Чтобы не просмотреть перелом, необходимо произвести 3 рентгенограммы – прямую, боковую и косую.
Лечение заключается в иммобилизации в функциональном положении в течение 4-6 недель. Иногда удаляют крючок крючковидной кости .
Читайте также:


