Пластина фиксируемой в костях винтами
Остеосинтез — вид хирургического вмешательства, который используют при переломах костей. Пластины для остеосинтеза нужны, чтобы элементы поврежденной костной структуры зафиксировались в неподвижном состоянии. Такими приспособлениями обеспечивается прочная, устойчивая фиксация отломков костей, пока они полностью не срастутся. Фиксация, которая проведена оперативно, обеспечивает стабилизацию места перелома и правильное костное сращение.

Пластины, как способ соединения фрагментов костей
Остеосинтез — способ хирургической операции, во время которой соединяются отломки костных структур и фиксируются специальными приспособлениями в области перелома.
Пластины — это фиксирующие приспособления. Их изготавливают из разных металлов, которые устойчивы при окислениях внутри организма. Используются такие материалы:
- титановый сплав;
- сталь нержавеющая;
- молибденхромоникелевый сплав;
- искусственные материалы, которые рассасываются в теле больного.
Фиксирующие приспособления в остеосинтезе располагаются внутри тела, но с внешней части кости. Они крепят отломки костей к основной поверхности. Чтобы зафиксировать пластину к костной основе, используются такие виды винтов:
При оперативном вмешательстве хирурги могут изменять пластину с помощью изгибания и моделирования — происходит адаптация приспособления к кости с ее анатомическими особенностями. Достигается компрессия отломков кости. Обеспечивается прочная, устойчивая фиксация, отломки сопоставляются и удерживаются в необходимом положении так, чтобы костные части правильно срастались. Чтобы остеосинтез прошел успешно, нужно:
- анатомически четко и правильно сопоставить отломки костей;
- прочно их зафиксировать;
- обеспечить им и тканям, которые их окружают, минимальную травматизацию, сохраняя нормальную циркуляцию крови в участках перелома.
Недостаток остеосинтеза пластинами — можно повредить надкостницу во время фиксации, что способно спровоцировать остеопороз и атрофию кости, поскольку кровообращение в этом участке нарушится. Во избежание этого, производят фиксаторы, имеющие специальные вырезки и позволяющие уменьшить давление на поверхность надкостницы. Чтобы выполнить вмешательство, применяются пластины, которые имеют разные параметры.
Виды фиксирующих пластин для остеосинтеза
Пластинные фиксаторы бывают:
- Шунтирующие (нейтрализующие). Большая часть нагрузки обеспечивается фиксатором, вследствие чего могут образоваться такие нежелательные последствия, как остеопороз или снижение результативности остеосинтеза в месте перелома.
- Компрессирующие. Нагрузку распределяют кость и фиксатор.
Шунтирующие применяют при переломах оскольчатого и многооскольчатого типа, когда отломки смещаются, а также при отдельных видах переломов внутри сустава. В остальных случаях используют компрессирующие виды фиксаторов. Отверстия в фиксирующем устройстве для винтов бывают:
- овальные;
- прорезанные под углом;
- круглые.
Чтобы избежать повреждения надкостницы, производят LC-DCP пластины. Они позволяют уменьшить площадь касания с надкостницей. Для остеосинтеза эффективны пластины, обеспечивающие угловую винтовую стабильность. Резьба способствует жесткой и прочной фиксации в отверстиях приспособлений. Фиксатор в них устанавливается эпипериостально — над костной поверхностью, что позволяет избежать его давление на область надкостницы. У пластин, имеющих угловую винтовую стабильность, контакт с поверхностью кости бывает:
- PC-Fix — точечный;
- LC — ограниченный.
Выделяют такие виды пластин:
- узкие — отверстия расположены в 1 ряд;
- широкие — двухрядные отверстия.
При накостном остеосинтезе оперативное вмешательство выполняют при помощи имплантатов, имеющих различные параметры. Бывает разная ширина, толщина, форма и длина пластины, в которой делаются винтовые отверстия. Большая рабочая длина способствует уменьшению нагрузки на шурупы. Выбор пластинного фиксатора зависит от типа перелома и прочностных качеств кости, для которой нужно применить накостный остеосинтез. Пластины обеспечивают фиксацию кости в таких частях тела, как:
- кисть;
- голень;
- предплечье и плечевой сустав;
- ключица;
- область тазобедренного сустава.
Зачем они нужны?
Пластины необходимы, чтобы зафиксировать костные отломки. Виды фиксаторов их терапевтическое действие представлены в таблице:
Современные травматологи и хирурги все чаще используют пластины для остеосинтеза в своей практике, так как они выполняют опорную функцию кости на время перелома и способствуют скорому срастанию осколков при комплексной терапии. При переломах тазового сустава, выбирают пластины, рабочая длина которых подбирается индивидуально под каждого человека и не оставляет человека инвалидом.

Что такое остеосинтез?
Остеосинтез — метод лечения травмированной кости путем соединения и фиксации ее осколков. Выделяют две его формы:
- Внутренний (погружной). Вид операции при помощи внедрения протезов, которые закреплены за обе пораженные поверхности кости внутри тела человека. Как импланты используют: пластины, спицы, проволоку, штифты и винты.
- Накостный остеосинтез. Фиксация происходит поверх трубчатой или плоской кости. Во время операции осколки вручную сопоставляются, затем кость фиксируют.
Остеосинтез пластинами — внутренний подвид накостной формы, выполняемый с помощью шунтирующих или компрессирующих деталей. Крепится поверх кости больного, подкожно. Для фиксации используют спонгиозные винты, которые ввинчивают в круглые, овальные или прорезные под углом отверстия, расположенные в пластине. В ходе операции пластину моделируют под особенность кости, тем самым создавая ее компрессию.
Показания
Рекомендовано оперировать все переломы со смещением кости, поскольку это позволяется избежать образования костной мозоли, сохранить полный объем движений. В отличие от консервативных методов, в большинстве случаев человек сразу после операции сможет восстанавливать моторику. По времени сращения такие повреждения заживают на 30—40% процентов быстрее, поскольку с помощью пластин отломки плотно соприкасаются.
Показаниями к остеосинтезу являются:

Такой тип операции необходим при переломах костей со смещением.
- все переломы со смещением костных фрагментов;
- опасность повреждения сосудистого русла или нервов (при таких переломах остеосинтез поверх кости не всегда представляется возможным поэтому часто используют штифт);
- вторичная деструкция отломков;
- неправильно сросшийся перелом.
Противопоказания
Противопоказания для операции делятся на две группы — относительные и абсолютные. К условным можно отнести беременность, психические отклонения пациента, сахарный диабет, цирроз печени, анемию, ожирение, бронхиальную астму, хронический пиелонефрит или гломерулонефрит. Абсолютными противопоказаниями являются:
- открытый перелом из-за риска заражения;
- тяжелые соматические заболевания, при которых человек может не перенести операцию (инфаркт миокарда, острая почечная недостаточность, инсульт туберкулез);
- сильная кровопотеря, приведшая к шоку;
- аллергические реакции на металл;
- выраженный остеопороз.
Виды пластин и правила выбора для остеосинтеза
Производные для остеосинтеза классифицируются по площади контакта:

Для операции могут использоваться компрессионно-блокирующие пластины.
- полный;
- частичный;
- точечный.
А также классифицируют по отверстиям для винтов на такие виды:
- компрессионные — LC—DCP;
- блокирующие — LISS;
- компрессионно-блокирующие — LCP.
Разные виды пластин производят из различных материалов. Популярны стальные и титановые пластины, характеристики материалов из которых они состоят представлены ниже в таблице:
| Характеристика | Титан | Сталь |
| Инертность к клеткам человека | Высокая | |
| Удельный вес, г/см3 | 4,505 | 7,8 |
| Коррозийная стойкость | Очень высокая | Средняя |
| Возможность делать МРТ | Да | Нет |
При выборе пластины необходимо смотреть не только на ее характеристики и сплав, а также на компанию, занимающуюся их произведением. Надо стараться выбирать конструкции у фирм, которые себя зарекомендовали и стали лидерами в сфере качества и надежности конструкций.
Дальше необходимо определить сложность операции и то, какой материал будет наиболее подходящим, какая будет длина пластины и какие винты для остеосинтеза будут использоваться. Остеосинтез минипластинами используют для удержания отломков кости без сдавливания. Минипластины эффективны при смещениях отломков, ложных суставах, несросшихся переломов или затянувшихся срастаниях. Наружный чрескостный остеосинтез — операция, которую делают аппаратом Илизарова.
После выбора пластины необходимо подобрать винты. Как и металлоконструкции, их изготавливают из титана. И в зависимости от повреждения требуется определенный винт. Например, компрессирующие винты используются при поперечном диафизарном переломе предплечья для стягивания отломков, а блокирующий применяют при операции в тазобедренного сустава, потому как он обеспечивает надежную фиксацию и угловую стабильность. Часто в травматологии используется крепление пластин канюлированным винтом, который является самонарезающим, чем и привлек внимание травматологов.
Соединение сломанных костей при помощи операции позволило ускорить как процесс лечения, так и реабилитацию больных со сложными переломами. Впервые такую процедуру, как остеосинтез костей, провели еще в 19 веке, но из-за возникновения очень серьезных осложнений гнойного характера врачи были вынуждены прекратить делать ее. Возобновили попытки после внедрения в практику лечения антисептики и асептики.
Что представляет собой остеосинтез?
Многим больным со сложными переломами врачи предлагают провести остеосинтез. Что это такое? Это соединение костных отломков при помощи операции. Обычно назначают его при лечении сложных суставов, неправильно сросшихся или свежих несросшихся переломов. С помощью остеосинтеза происходит фиксация сопоставленных отломков. Таким образом, создаются идеальные условия для их сращения, а также восстановления целости конечности.
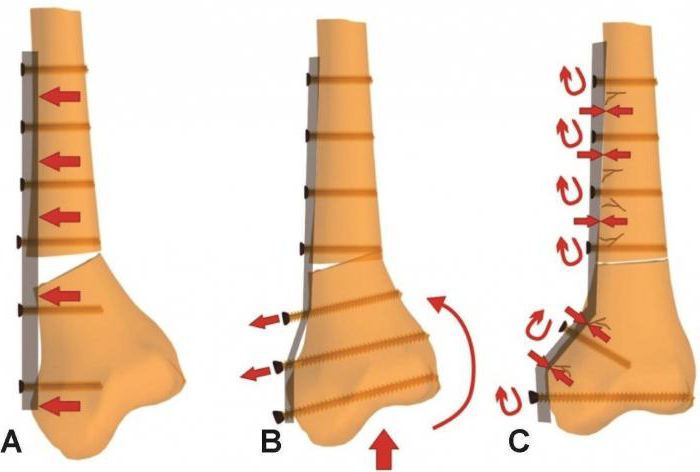
Существуют две основные разновидности остеосинтеза:
- погружной (накостный, внутрикостный, чрескостный);
- наружный (внеочаговый).
Бывает еще и ультразвуковой остеосинтез. Что это такое? Это соединение небольших отломков кости.
Проводятся операции с помощью разных фиксаторов. Для погружного внутрикостного остеосинтеза применяют гвозди и штифты, для накостного – пластины с винтами, для чрескостного – спицы и винты. Эти фиксаторы изготавливают из химически, биологически и физически нейтральных материалов. В основном используются металлические конструкции из виталлия, нержавеющей стали, титана, гораздо реже – из инертных пластмасс и кости. Фиксаторы из металла, после того как перелом срастется, обычно удаляют. Аппарат Илизарова на ноге используют при наружном остеосинтезе. Благодаря ему отломки кости после сопоставления прочно фиксируются. Больные могут нормально передвигаться с полной нагрузкой.
Показания
Операция остеосинтез показана в качестве основной методики восстановления при:
- таком переломе, который без помощи травматолога никак не срастается;
- повреждении с вероятностью прободения кожного покрова (когда закрытый перелом способен перейти в открытый);
- переломе, осложненном повреждением крупной артерии.
Противопоказания
Оперативное вмешательство не рекомендуют проводить при следующих состояниях:
- если больной плохо себя чувствует;
- имеются открытые обширные повреждения;
- при инфицировании пострадавшего места;
- если существуют выраженные патологии каких-либо внутренних органов;
- при прогрессировании системного заболевания костной ткани;
- у больного имеется венозная недостаточность конечности.
Виды пластин

Пластины, которые используются во время операции, изготавливают из различных металлов. Лучшими признаны титановые пластины, так как этот материал обладает интересной особенностью: на воздухе на нем моментально образуется пленка, которая никаким образом не будет взаимодействовать с тканями организма. В этом случае можно не опасаться развития металлоза. Именно поэтому такие пластины многие не снимают, а оставляют на всю жизнь.
Погружной внутрикостный остеосинтез
Другое название операции - интрамедуллярный остеосинтез. Он бывает открытым и закрытым. В первом случае обнажают зону перелома, после чего производят сопоставление отломков, и в костномозговой канал поврежденной кости вводится механический стержень. Открытый остеосинтез не требует применения специальной аппаратуры для соединения отломков, такая техника гораздо проще и доступнее закрытой операции. Однако в этом случае увеличивается риск инфицирования мягкой ткани.
Закрытый интрамедуллярный остеосинтез характеризуется тем, что производят сопоставление отломков, после чего делают маленький разрез далеко от места перелома. Под рентгеновским контролем через этот разрез при помощи специального аппарата вводят в костномозговой канал поврежденной кости по проводнику довольно длинный металлический полый стержень соответствующего диаметра. После этого проводник удаляют, а рану зашивают.
Погружной накостный остеосинтез
Что это такое? Этот метод соединения отломков кости применяется при различных переломах (оскольчатых, винтообразных, околосуставных, косых, поперечных, внутрисуставных), независимо от изгиба и формы костномозгового канала. Фиксаторы, которые используются для таких операций, представлены в виде пластин разной толщины и формы, соединяющихся с костью при помощи винтов. У многих современных пластин имеются специальные сближающие устройства, в том числе съемные и несъемные. После проведенной процедуры часто накладывают еще и гипсовую повязку.
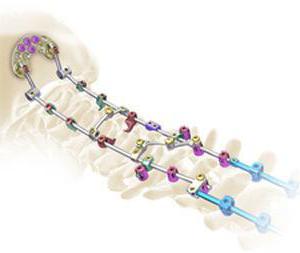
При винтообразных и косых переломах накостный остеосинтез обычно выполняется при помощи металлических лент и проволоки, а также специальных колец и полуколец из нержавеющей стали. Такой метод соединения кости, особенно проволочный, редко используется в качестве самостоятельного из-за не слишком прочной фиксации и чаще всего служит дополнением к другим видам остеосинтеза.
Для этой операции очень редко применяют мягкий шовный материал (шелк, кетгут, лавсан), потому что такие нити не способны противостоять мышечной тяге и смещению отломков.
Погружной чрескостный остеосинтез
Такая хирургическая репозиция осуществляется с помощью болтов, винтов, спиц, причем эти фиксаторы проводят в косопоперечном или поперечном направлении через костные стенки в месте повреждения. Особым видом чрескостного остеосинтеза является костный шов - это когда в отломках просверливаются каналы и через них проводят лигатуры (кетгутовые, шелковые, проволочные), которые потом затягивают и связывают. Применяется костный шов при переломах локтевого отростка или надколенника. Чрескостный остеосинтез предусматривает наложение гипсовой повязки.
Наружный остеосинтез
Такая репозиция осуществляется с помощью специальных аппаратов (аппараты Илизарова, Волкова - Оганесяна). Это позволяет сопоставлять отломки без обнажения места перелома и прочно фиксировать их. Такая методика проводится без наложения гипса, а аппарат Илизарова на ноге позволяет ходить пациенту с полной нагрузкой.
Осложнения

После проведенной операции могут возникнуть серьезные осложнения. К ним приводит:
- неправильный выбор методики фиксации костных отломков;
- нестабильность сопоставленных обломков кости;
- грубость обращения с мягкими тканями;
- неверно подобранный фиксатор;
- несоблюдение асептики и антисептики.
Такие осложнения способствуют неправильному сращению перелома, его нагноению или полному несращению.
Так как для погружного накостного остеосинтеза используются длинные массивные пластины, и для этого кость обнажают на большом протяжении, часто нарушается ее кровоснабжение, что приводит к медленному срастанию. После удаления винтов остаются многочисленные отверстия, которые ослабляют кость.
Вывод
Итак, мы разобрали такую методику, как остеосинтез. Что это такое? Это самый современный способ соединения фрагментов кости после перелома. Благодаря ему процесс лечения и реабилитации больных значительно ускоряется. Осуществляется остеосинтез с помощью различных фиксаторов. Самыми прочными считаются титановые пластины, которые можно даже не снимать.
Ну что, спортик, как потренировался? Не плохо? Рад слышать! Пока есть время на восстановление, я расскажу об одной теме, которую затронули мои читатели в своих сообщениях — речь о конструкциях, применяемых в травматологии и ортопедии. Поясню: где какие применяются, нужно ли их удалять и когда лучше оставить на месте. Итак, поехали.
Наружный остеосинтез
Сегодня о конструкциях, применяемых для остеосинтеза; так называют операции, цель которых сращивание сломанной кости. Остеосинтез бывает наружный и погружной. Наружный — внеочаговая фиксация, применяемая в основном при лечении открытых переломов, когда есть риск нагноения раны, в случае установки туда металла, например: аппарат Илизарова, о котором слышала даже та бабка у подъезда.
Погружной остеосинтез
Нас больше интересует погружной: накостный, внутрикостный. Накостный остеосинтез — это пластины, которые кладут на место перелома и фиксируют отломки между собой с помощью винтов.
Внутрикостный остеосинтез предполагает введение в костно-мозговой канал стержней, фиксирующих отломки относительно друг друга и позволяющие их срастить.
Материалы фиксаторов
Теперь расскажу о материалах, из которых изготовлены фиксаторы. Как правило, это медицинский сплав: кобальт-хром-молибден или сплавы титана, например, BT-6. Это достаточно прочный упругий сплав, обладающий всеми необходимыми характеристиками. Но в наше время гениальнейших оптимизаций и импортозамещения появляется большое число компаний, предлагающих более дешёвые металлоконструкции, при изготовлении которых использованы другие сплавы титана, когда из них только проволоку и можно изготавливать. Порой такую пластину можно согнуть руками или даже сломать. К сожалению, мы не можем проверять каждую партию, поэтому как вы предпочитаете играть в регби в бутсах Nike или Canterbury, бороться в ги Shoyoroll, так и мы отдаем предпочтение в работе фиксаторам определённых брендов. (Пока не платят мне за рекламу, не буду их называть).
Конструкции у данных фирм стоят несколько дороже, но зато мы уверены, что они выполнят свою задачу. Ещё замечу, что современные фиксаторы позволяют выполнять мрт (магнитно-резонансную томографию) без риска для здоровья пациента. Единственное, при выполнении исследования в области установки фиксатора результат будет не информативным ввиду искажения картинки вокруг металла.
Не уснул? Начинается самое интересное.
Сращивание кости
Перелом срастается от 6 недель до 3 месяцев (а некоторые кости до 5 месяцев), пока идёт сращение, фиксатор должен выполнять свою функцию — хочу сразу оговорится пластина или штифт не сращивают, не ускоряют заживление перелома, а лишь обезвоживают отломки, что и позволяет кости срастись. Удалять металл принято не раньше, чем через год.
Считается, что именно за это время происходит перестройка кости, и она приобретает свою максимальную прочность. Но вот что я скажу: порой удалить фиксатор сложнее, чем его туда поставить. Поэтому на данный момент составлены показания к плановому удалению фиксаторов:
- болевые ощущения и чувство дискомфорта, вызываемые фиксатором;
- эстетический компонент (иногда фиксатор видно под кожей, например, на ключице);
- настоятельное требование пациента;
- требование работодателя (есть структуры, в которых человека с конструкцией в организме могут комиссовать).
- наличие инфекции в данной области;
- необходимость установки другого фиксатора или другой системы в данную область;
- миграция и поломка конструкции.
В целом металлофиксатор, выполнивший свою функцию, может быть удалён. Но иногда врач понимает, что удаление фиксатора приведёт к серьёзной травме окружающих тканей и костных структур и рекомендует фиксатор оставить.
Поэтому, железный дровосек, прежде чем удалить из себя что-то, спроси себя — мешает ли тебе это или нет. А потом проконсультируйся со специалистом. И помни: чем дольше ты носишь металл, тем сложнее его удалить.
Кому я все это говорю? Он уже банки качать ушёл…
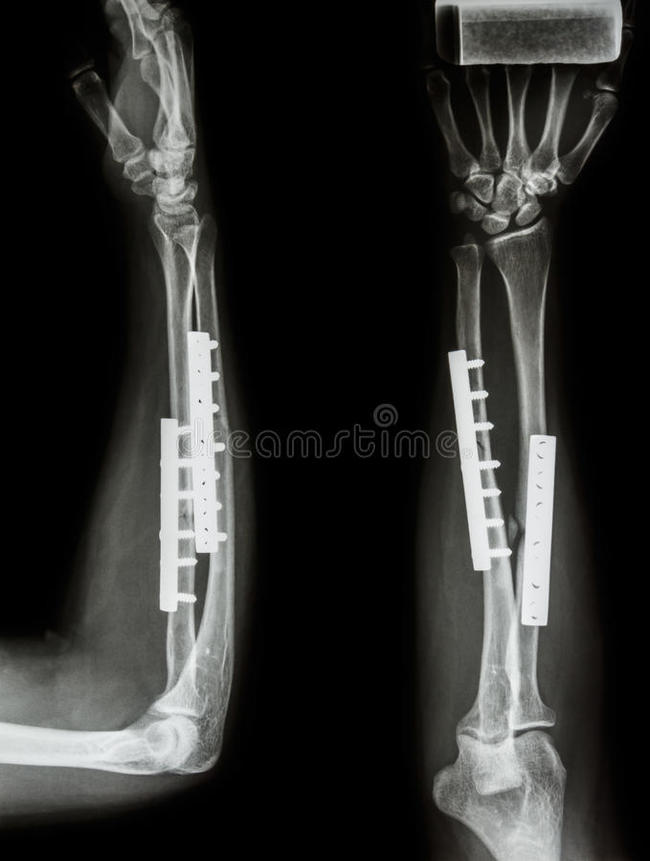
Никогда не думал, что могу себе что-нибудь сломать. Весьма самонадеянно, как оказалось, было так думать.
Осень, вечер. Гладко вымытый моей благоверной пол. Вымытый и скользкий. Падение, удар рукой о старую чугунную батарею. Помню, что боли не было, лишь резко потяжелевшая и извивающаяся как змея левая рука. Это уже потом мне сказали, что торчала кость,двойной открытый перелом и крапинки крови на одежде. Скорая, как ни странно, приехала быстро, обезбаливающее, шина. Толком пришел в себя уже в палате, после приемного покоя, анализов и процедуры по накладыванию лангеты. Состояние ужасное, кисть руки, торчащая из лангеты, покраснела и раздулась как у утопленника, пальцы почти не шевелятся. Перелом лучевой и локтевой костей со смещением, впереди операция, она же остеосинтез. Скрепление сломанных костей путем установки на титановых пластин на винтах.
Долгожданный день операции. Медсестры завозят в палату каталку, сказав мне раздеться догола, вогнав меня в краску. Ну, надо так надо.
Уже лёжа на каталке, у дверей операционной, держал здоровой рукой сломанную, жуткое чувство, когда твоя рука ходуном ходит и сгибается там, где не должна. В операционной играет спокоййная музыка и приятно охлаждает кондиционер. Наркоз локальный, отключает только часть тела, сам при этом в сознании, но лицезреть манипуляции врачей не придется, сломанную конечность закрывают ширмой. Укол в шею, дикая секундная боль, словно в вену загнали кислоту, и тут же моментальное умиротворение. Боли в руке нет, но почему-то чувствуешь манипуляции врача с ней. Когда он вытягивает руку, начинает сверлить отверстия под винты в кости. Запах при этом дико неприятный, такой же, как при сверлении зуба, думаю, многим он знаком.
Пластины установлены, рука зашита и обработана, вместо лангеты-бинтовая повязка с постепенно проступающей кровью. Операция закончена, каталка, лифт, палата. Врачи сказали не вставать, ибо от наркоза нужно отойти, но, полежав немного, пошел я в буфет, кофе дико хотелось. Очень странно поднимать свою, еще пару часов назад сломанную руку, о переломе которой напоминает лишь повязка и слабость пальцев.
Самое интересное началось позже. Начинаешь отходить от наркоза, соответственно, и обезбаливающий эффект проходит. Боль в руке такая, что чуть ли не в спинку кровати пинаешь,хорошо хоть, недолгая. Еще неделя в больнице, перевязки, контрольный рентген. После того, как вышел из больницы, сразу же уверенно мог держать телефон, чашку, ключи и прочие мелочи. К слову сказать, на работу вышел уже спустя полтора месяца.
Плюсы и минусы данной операции:
1. Быстрая возможность восстановить функции конечности, разумеется, при условии следования рекомендациям врачей.
2. В отличии от гипса, конечность срастается правильно с куда большей вероятностью.
3. Не нужно носить гипс или лангету.
1.Первое время после операции довольно болезненные ощущения.
2. Пластины, как и винты, постоянно создают дискомфорт, так как чувствуются, рука как в тисках, хотя у всех индивидуально.
3. Остаются довольно заметные шрамы, что для женской половины весьма значимо.
4. Психологический дискомфорт, все-таки инородное тело в организме.
Как вывод, могу сказать, что операция нужная, основным фактором могу выделить то, что спустя год после сращения костей, пластины желательно удалить, дабы избежать возможных осложнений в будущем, и избавиться от психологического дискомфорта.
Спасибо за внимание!
П. С. Фото ренгена не мое, но очень похожее, фото шрама моё)

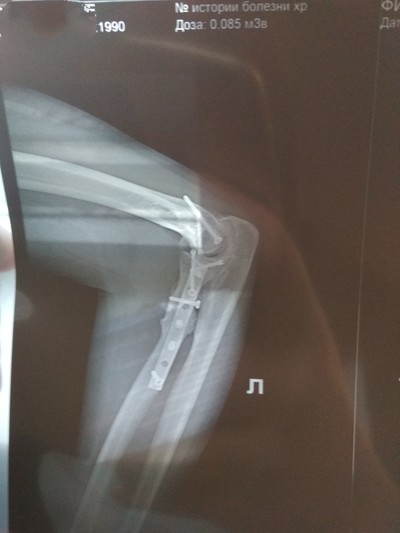
У меня локтевой сустав в дребезги.
В ДТП сломал.
Лучевая кость "отделилась" о сустава.
До операции пальцы работали все.
После, только мизинец и безымянный. Лучевой нерв коцнули.
Сейчас всё работает, кроме вращения лучевой кости.
Жду квоту на замену сустава)
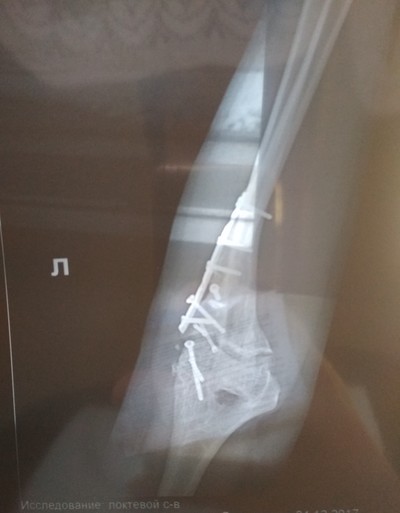
Мне не давно исполнилось 13 лет) Руку сломала 10 апреля в 20:27 в 12 лет( Сломала левую. Перелом двух лучевых со смещением. Кричала как резаная. Вызвали скорую, приехала минут через 10, но минуты длились как часы.
Болталась 5 часов по больнице со сломанной рукой. Наркоз дали. Выравнивали в живую, без наркоза. Наложили гипс, всё как положено. Приехали с бабушкой домой в 2 часа ночи, и сразу спать.
Положили в больничку, оказалось что тот козёл выравнил не правильно. Лежала там где-то 2 недели.
Настал день "X". Ждала операции долго. Пожили на носили, дали общий наркоз, всё прошло замечательно. Для меня было как телепортация.
Очнулась на своей койке, рядом обеспокоенная бабушка, и жуууутко раскалывающайся бошка. Потом приехала мама, а позже выписали из больницы.
Итог: не ломайте руку, если не хотите на потом проблем!
Здоровья Вам! Мне говорили, хорошо, что кость нерв не порвала. Можно узнать, а что за квота? Разве это не ОМС?
Ясно, я пока пластины не снимал, времени нет. Но, думаю, примерно , тоже с этим же столкнусь. Ибо сперва направление нужно получить. Это та ещё бюрократия.
Эх, если бы не вращение руки, я бы забыл (забил) на этот титан. Не стал демонтировать.
Спустя 6 лет, я его не замечаю. Ну если не искать его специально.
Если Вам, титан, доставляет дискомфорт, то нужно демонтировать.
И это существенно проще, чем мне. (мне-то локтевой заменят на шарикоподшипниковый(шучу) я не знаю на что )
А Вам нужно обратится в больницу, по месту операции, на консультацию(лучше платную, так быстрее и не так уж и дорого) и они расскажут дальнейший ход Ваших действий.
Здоровья! Не ломайтесь больше!
Мне при подобном двойном переломе, со смещением, закрытом, никаких пластин не ставили, под общим наркозом накладывали гипс. Всё срослось ровно и работает нормально. Зачем сейчас ставят пластины?
Ну, срасталось бы дольше, и не факт, чтр правильно. Да и с гипсом ходить долго и неудобно.
Разучились без пластин работать? Мне делали в первой половине 90х.
Ну, каждый день в больницу ходила)
Нет, проверено, не пищу)
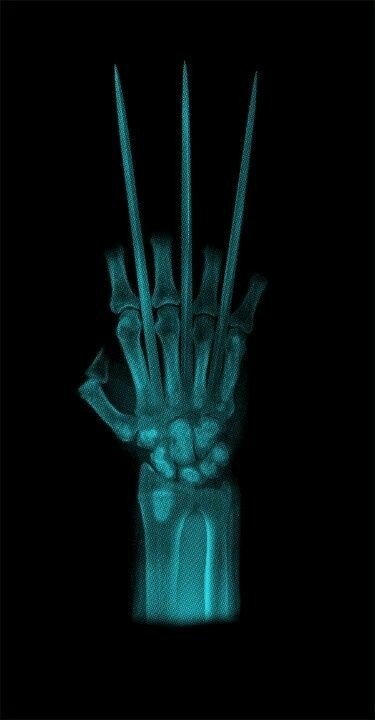

Теперь ты киборг.
Меня на работе терминатором называют)
Тогда твоя цель Джон Конор, не облажайся в этот раз!
P/S Ну а потом можешь в губернаторы Калифорнии подаваться и дожидаться победы Скайнета.
Фото не ваше? А я уже хотел задать вопрос про тот маленький отколовшийся кусочек. Что с ним делать?
Кусочек удаляют при операции, насколько я знаю
Халатность врачей уже сделала из здорового человека инвалида 2 группы!
Товарищи Пикабушники, помогите пожалуйста! Комментов для минусов оставлю сколько потребуется! Необходима огласка, совет, всё что угодно, что поможет спасти человека.
Пруфы оставлю в посте и в комментах. Я друг семьи, помогаю с распространением информации по просьбе мужа пострадавшей.

Коротко суть (подробнее ниже):
"4-мя хирургическими вмешательствами медики из России навредили моей жене настолько, что из простого закрытого перелома "выросла" инвалидность второй группы с осложнённым хроническим остеомиелитом, деформацией плечевой кости, ложным суставом. Теперь половину плечевой кости нужно удалять, уже инфицирован локтевой сустав и инфекция распространилась ниже на предплечье, кость разломана на мелкие куски, из свища течёт гной, с каждым днём ситуация становится всё хуже.
Нужен целый ряд серьёзных операций.
В России больше нет клиник и врачей которые могут нам помочь, все что в их силах это ампутировать руку. Прошу, помогите нам!"
На данный момент есть предложение из Немецкой клиники (письмо в комменты выложу) где обозначено лечение в 3 этапа, за каждый необходимо заплатить примерно 33000 евро.
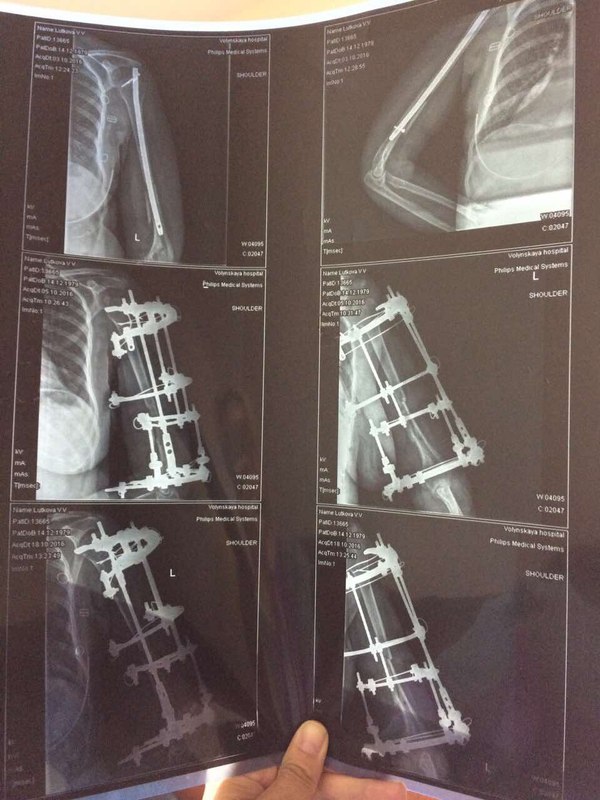
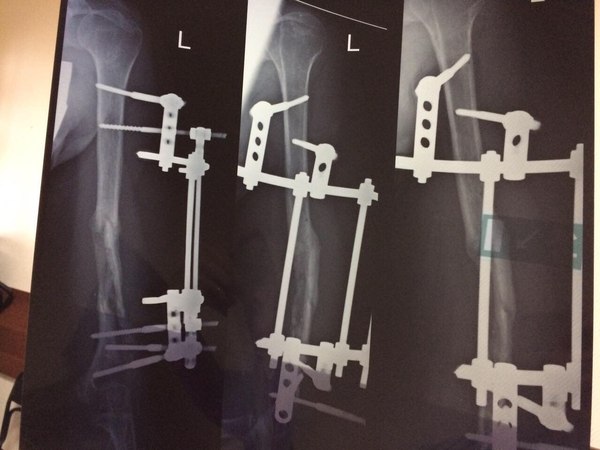
Пострадавшая:
"Здравствуйте! Меня зовут ***, мне 37 лет. Живу во Владимиркой области. 10.08.2016 мы с семьёй попали в ДТП по дороге на море на трассе М4-Дон. Закрытый перелом средней трети левого плеча. На месте аварии прошла обследование, перелом идеально ровно сопоставили и зафиксировали лангетой. Боли сразу утихли и я смогла на поезде доехать до Москвы ( почти двое суток без обезболивающих). Я работаю в автотранспортном комбинате УДП РФ, поэтому есть возможность получать мед. обслуживание в их лечебных заведениях. Ночью 12.08.2016 на скорой была доставлена с вокзала в Федеральное государственное бюджетное учреждение "Клиническая больница №1" Управления делами Президента РФ (Волынская). Уже девятый месяц я мечтаю вернуться в тот день. чтоб бежать подальше от этой больницы! К сожалению, это невозможно. 12.08.2016 днем ***. сделал мне операцию остеосинтеза при помощи штифта. С этого начался настоящий ад! Дикие, нестерпимые боли, очень длительное время, я просто была на грани безумия первые сутки, медсестры не знали что мне уже уколоть, а это пятница вечер.. Дальше бессонные ночи, море слез, боли, крови и лимфы, вытекающих прямо через зашитый шов и заливающих все повязки и одежду, и сильнейший отёк всей руки, начиная с кончиков пальцев, которые превратились в "мячики" У всех остальных пациентов я не видела ничего подобного, поэтому постоянно спрашивала всех врачей нормально ли это, отвечали невпопад, отводя глаза. На третий день поднялась температура. Один из швов постоянно мок. Выписали. Сообщили только, что операцию не смогли довести до конца, поэтому через два месяца надо будет вернуться и довести начатое до конца. При выписке я попросила сделать мне снимок, *** нервничал, ругался, но сделал. Выяснилось, что теперь у меня не только перелом средней трети, а ещё и перелом нижней трети. На мои вопросы как же этот отломок прирастет орал ищи того травматолога, который туда полезет, там проходит нерв. Так и уехала я домой с отломком, ничем не зафиксированным. А далее выяснилось, что штифт больше диаметром, чем канал в кости, да еще и не введен в него не полностью, поэтому проходит через плечевую кость и плечевой сустав, что причиняет очень сильную боль при движении руки, на считанные сантиметры. Из швов сразу потек гной, температура постоянно скакала, лихорадило. Ощущение было, что я умираю, сил не было вообще. Вернулась на скорой на Волынку. Написала главврачу жалобу. *** уволили. Почти пол года они пытались что-то исправить или делали вид, что пытаются, поставили аппарат Илизарова, Но дистанции между отломками и в месте перелома были очень большими, отломок вообще "жил" отдельной жизнью от всего "ансамбля", точнее умирал. После снятия аппарата все развалилось, рука опухла и посинела-покраснела. Остеомиелит шёл полным ходом, из проблемного шва, где был болт постоянно текло, шов превратился в свищ. Меня уверяли, что остеомиелита нет. Не было его и ни в одной выписке, хотя я была госпитализирована 4 раза. Терпение иссякло и мы с супругом стали требовать консультации профессора ЦИТО. Диагноз: ложный сустав, осложненный ХРАНИЧЕСКИМ ОСТЕОМИЕЛИТОМ! Мне сообщили, что начинаем не с нуля, а с глубокого минуса. Еще одна операция, удаление того отломка и снова металлоконструкция уже в стенах ЦИТО в феврале уже этого года. Но к сожалению перелом не срастается, инфекция не побеждена, свищ функционирует уже девятый месяц. Предлагают снова лечь под нож. Вот уже почти год я не могу работать, жить полноценной жизнью, растить своих четверых детей. Кажется это никогда не закончится. 21 век, просто нелепо. Я не хочу терять руку и жизнь. "
Читайте также:


