Плечелопаточная артропатия симптомы и лечение
Плечелопаточный артрит представляет собой воспалительный процесс, протекающий в околосуставных тканях. Он полностью охватывает связки, суставную капсулу, сухожилия, а также мышцы, которые прилегают к суставу.
Из-за высоких нагрузок на пораженную область плеча через некоторое время плечелопаточный артрит перетекает в хроническую стадию, а затем происходит надрыв сухожилий. Протекающие процессы некроза приводят к разрушению тканей и выделению содержимого очагов некроза в мышечную ткань.
Что собой представляет заболевание
Артрит плечелопаточного сустава представляет собой воспалительный процесс, спровоцированный поражением внутрисуставной капсулы. В зависимости от его локализации существует несколько различных разновидностей заболевания.
Эта болезнь встречается у лиц обоих полов, но зачастую от нее страдают женщины в возрасте старше 55 лет. В связи с высокой степенью травматизации среди спортсменов и людей, занимающихся тяжелым физическим трудом, воспалительные процессы могут наблюдаться и среди молодых людей.
По каким причинам оно возникает
Плечелопаточный артроз и артрит встречается достаточно часто и причины их возникновения могут быть разными. К основным провоцирующим факторам можно отнести:
- значительные физические нагрузки;
- переохлаждение;
- механические травмы;
- эндокринные заболевания.
Кроме того, к появлению воспалительного процесса могут привести заболевания внутренних органов и сосудов. Спровоцировать болезнь могут и злокачественные новообразования, особенно те, которые имеют локализацию в легких и молочной железе. Частые стрессы, переохлаждение, а также повышенная влажность воздуха могут усугубить протекание заболевания.
Формы болезни
Плечелопаточный артрит имеет несколько различных форм протекания:
- простая;
- острая;
- хроническая.
Простая форма заболевания характеризуется тем, что болезненные ощущения в плече незначительные и возникают только при резких движениях. Некоторое время может наблюдаться ограничение подвижности сустава. Острая форма заболевания характеризуется тем, что возникает при различных травмах плеча. При этом у пациента наблюдаются резкие сильные боли и повышение температуры.
При переходе артрита в хроническую стадию болезненность наблюдается по мере повышения физической нагрузки, а иногда даже в состоянии покоя. Воспалительный процесс может протекать на протяжении нескольких лет и нередко приводит к необратимым изменениям суставов.
Основная симптоматика
Существует несколько форм патологии, которые характеризуются различной интенсивностью симптомов, степенью тяжести, а также особенностями протекания. Зачастую симптомы плечелопаточного артрита следующие:
- сильная болезненность в области сустава;
- ограничение подвижности;
- повышение температуры в пораженной области;
- вынужденное статическое положение.

Очень важно провести своевременную диагностику и последующее лечение, так как воспалительный процесс из острой стадии может перейти в хроническую. Самым опасным считается хронический анкилозирующий плечелопаточный артрит, который приводит к обездвиживанию плечевого сустава.
Проведение диагностики
Прежде чем приступить к проведению лечения, нужно точно поставить диагноз и определить степень тяжести протекания заболевания. При возникновении болей в плечевом суставе нужно обратиться за консультацией к ортопеду. В первую очередь специалист проводит опрос пациента, чтобы уточнить характер боли, ее продолжительность и интенсивность. Также немаловажное значение имеет наличие сопутствующих заболеваний. Диагностические мероприятия в основном относятся к инструментальному обследованию. Среди них нужно выделить следующие:
- рентгенография плечевого сустава;
- томография;
- артроскопия;
- ультразвуковая диагностика.

Также дополнительно могут проводиться лабораторные исследования, которые позволят определить наличие воспалительного процесса, однако не дают информацию относительно его локализации. Среди лабораторных исследований стоит выделить общий и биохимический анализ крови, а также анализ мочи. Применяемые методики в комплексе позволяют поставить наиболее точный диагноз.
Особенность лечения
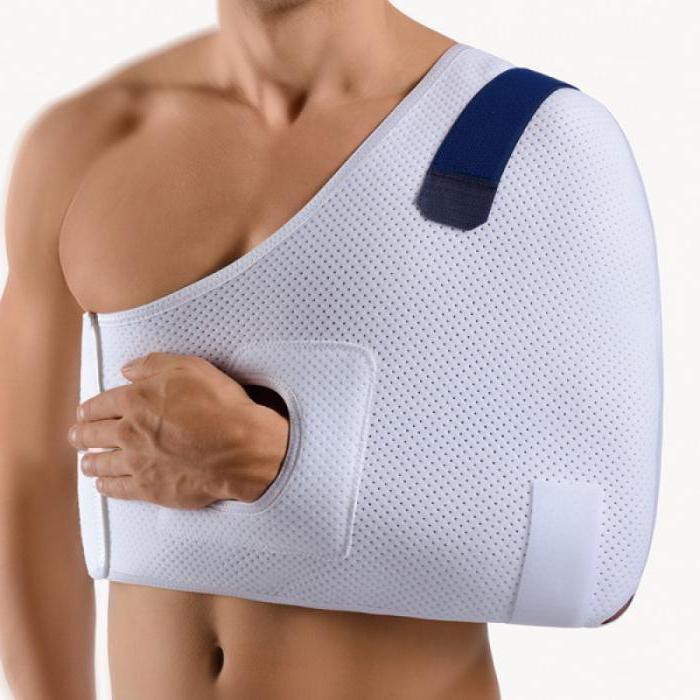
Так как достаточно различные имеет плечелопаточный артрит симптомы, и лечение подбирается соответствующее. Простая форма заболевания очень хорошо поддается терапии при использовании медикаментозных препаратов и других средств. Обязательно требуется разгрузка плечевого сустава при помощи:
- шинирования;
- поддерживающих повязок;
- гипсовой лонгеты.
Помимо медикаментозных препаратов, предназначенных для внутреннего приема, показано также и наружное лечение с помощью различных мазей и компрессов. Нередко требуется применение средств физиотерапии, гимнастика и массаж. Лечиться можно и с помощью народной медицины. Если традиционная терапия не приносит требуемого результата, то проводится хирургическое вмешательство.
Медикаментозные препараты
Лечение плечелопаточного артрита подразумевает под собой применение медикаментозных препаратов. Такая терапия подразумевает под собой назначение лекарственных средств местного и общего действия. Обычно назначаются:
- противовоспалительные препараты;
- кортикостероиды;
- новокаиновые блокады.
Противовоспалительные препараты помогают устранить воспаление и болезненные проявления, однако, принимать их нужно очень осторожно, так как они провоцируют множество побочных эффектов. Кортикостероиды назначают, если противовоспалительные средства не принесли требуемого результата. Такие лекарства очень хорошо устраняют воспаление и болезненные ощущения, однако принимать их нужно под контролем доктора и вводить прямо в пораженную область.

Если через 2-3 недели лечения болезненные ощущения не проходят, то применяются новокаиновые блокады, которые могут сочетаться с введением кортикостероидов. Кроме того, широко применяются хондропротекторы, которые помогают восстановить пораженную поверхность хрящевой ткани в суставе, тем самым понижая риск возникновения осложнений. Эти лекарственные средства выпускаются в самых различных формах. Их можно применять в виде мазей, втирая в пораженную область сустава. Также они выпускаются в виде таблеток или инъекций, которые вводятся прямо в область пораженного сустава.
Средства народной медицины
Проводится также лечение плечелопаточного артрита народными средствами, обладающими обезболивающим, противовоспалительным или общеукрепляющим действием. Средства нетрадиционной медицины могут стать хорошим дополнением к медикаментозным препаратам. Для этого назначают отвары и настои лекарственных трав.
Хорошо помогают справиться с воспалительным процессом листья малины, брусники, крапивы, смородины, плоды шиповника, коры ивы. Готовые отвары и настои можно принимать внутрь.
Кроме того, существуют также средства и для наружного применения. Пациенты могут применять компрессы, выполненные на основе лимона, цветов ромашки, чеснока и меда. Хорошо справляется с воспалением и солевой раствор.
Упражнения, массаж и физиотерапия
Хорошим средством считается гимнастика при плечелопаточном артрите, особенно, если заболевание протекает в хронической форме. Можно использовать специальные упражнения для разминки суставов и растяжки связок и сухожилий. Стоит помнить, что физические упражнения можно выполнять только при отсутствии болезненных ощущений, так как в противном случае, физические нагрузки могут только спровоцировать обострение заболевания.

Важное значение в устранении патологического процесса имеют физиотерапевтические методики. Их назначают с самого первого дня постановки диагноза. Среди методов физиотерапии нужно выделить:
- лазеротерапию;
- ударно-волновую терапию;
- магнитотерапию;
- гирудотерапию.
Хорошим средством считается точечный массаж, который способствует усилению кровообращения в суставе, улучшению питания тканей, а также устранению воспалительных процессов.
Хирургическое вмешательство
Если при лечении плечелопаточного артрита традиционные методики не принесли требуемого результата, то проводится хирургическое вмешательство. При проведении операции удаляется часть лопатки и связки. Это способствует восстановлению подвижности сустава и его работоспособности.
Проведение профилактики
Чтобы избежать возникновения заболевания и его стремительного развития, нужно проводить специальную профилактику. В качестве мер профилактики врачи рекомендуют придерживаться следующих рекомендаций:
- регулярно заниматься спортом;
- посещать занятия по лечебной и профилактической гимнастике;
- употреблять продукты с высоким содержанием кальция.
Кроме того, важно укреплять иммунитет, принимать витаминные комплексы и препараты с полезными бактериями. Важно не допускать развития ожирения, так как это в значительной степени повышает нагрузку на суставы.
Артропатия – серьезный дегенеративный процесс в суставах, возникающий как вторичное осложнение каких-либо патологических состояний. Чаще всего возникает вследствие длительного отсутствия терапии инфекционных патологий, осложнений эндокринных нарушений или же хронических отклонений в работе внутренних органов.
Также спровоцировать их развитие способны нарушения в обменных процессах и нервной регуляции организма. В зависимости от вида, артропатия может отличаться по течению. В большинстве случаев диагностировать подобное состояние удается по болезненным ощущениям, асимметричному поражению суставов. Точно поставить диагноз тяжело, ведь на КТ и МРТ изменения практически не видны. Чаще всего его определяют при несоответствии симптомов и результатов исследований.
Классификация
Артропатия – серьезное заболевание, которое требует незамедлительного лечения. Диагностировать его удается по результатам расширенного исследования. Виды этого отклонения зависят от причин, которые спровоцировали патологические процессы.
На данный момент выделяют следующие разновидности артропатии:
- Аллергическая – причиной патологического процесса является длительное влияние аллергена. Диагностировать ее можно по краткосрочным обострениям, возникающим преимущественно осенью и весной;
- Синдром Рейтера – заболевание опорно-двигательного аппарата, которое распространяет дегенеративные процессы на мочеполовую систему и органы зрения. Чаще всего причиной подобного обострения является последствие хламидийной инфекции или сальмонеллеза, энтероколита. Синдром Рейтера отличается постадийным течением, в первую очередь человек сталкивается с симптомами воспаления мочеполовой системы, после чего к патологии присоединяется поражение глаз. Подобные отклонения через 1-2 месяца дополняются болезненными ощущениями в суставах;
- Паразитарная артропатия – возникает при заражении организма патогенными микроорганизмами или инфекциями. Спровоцировать ее ускоренное развитие может вирусный гепатит, краснуха, болезнь Лайма, ВИЧ-инфекция, эпидемический паротит;
- Артропатия на фоне васкулита – поражение сосудов, возникающее вследствие разрушения стенок кровеносных сосудов;
- Артропатия при эндокринных нарушениях – чаще всего появляется из-за гормональных изменений в организме женщин. Также может возникнуть у больных с сахарным диабетом и другими патологиями щитовидной железы;
- Артропатия при хронических патологиях – спровоцировать ее могут практически любые заболевания, в том числе цирроз печени, болезнь Крона или язвенный колит.

Симптомы
Артропатия суставов – вторичная патология, которая является осложнением полноценных заболеваний. Диагностировать ее в большинстве случаев удается по болезненным ощущениям в суставах. На начальных стадиях дискомфорт практически незаметен. Определить его удается только при напряжении конечностей – после длительной ходьбы или нахождения в неподвижной позе. При непродолжительном отдыхе болезненность самостоятельно уходит, но может обостряться по ночам.
Однако со временем дискомфорт нарастает и начинает доставлять человеку серьезное неудобство. Это и заставляет его обратиться к лечащему специалисту. Болезненность не исчезает даже после длительного постельного режима, в ночное время боль она становится невыносимой. Человек теряет естественную подвижность, не может вести полноценный образ жизни. Диагностировать артропатию также удается по нарушению функции конечностей.
На начальных стадиях человек может замечать, что он не может пользоваться всей функциональностью сустав – утром он просыпается скованным. По мере хождения она исчезает, патологический сустав начинает работать полноценно. Так продолжается ежедневно до тех пор, пока дегенеративные процессы не затронут всю костную ткань. В один день человек уже не избавляется от скованности, он вынужден терпеть ее постоянно.
На запущенных стадиях суставы у человека из-за артропатии начинают деформироваться. Причиной такого явления являются дегенеративные процессы в хрящах. Они повреждаются, больше не могут защищать суставы от постоянной нагрузки. Быстрее всего это проявляется у людей, которые много времени проводят стоя на ногах.
Нужно учитывать, что изменение внешнего вида коленей происходит только на запущенных стадиях, если вы заметили у себя подобное – незамедлительно обращайтесь к лечащему врачу.

Причины
Артропатия чаще всего затрагивает коленный и голеностопный суставы. Нужно учитывать, что это не первичное, а вторичное заболевание – оно всегда развивается как осложнение какой-либо патологии в организме человека. Быстрее всего дегенеративный процесс возникает из-за отклонений в нервной системе человека.
У детей артропатия возникает на фоне поражения головного и спинного мозга. В редких случаях спровоцировать дегенеративные процессы могут отклонения в работе периферической нервной системы.
Нужно учитывать, что современные специалисты выделяют возможность генетической предрасположенности к этому недугу.
Статистика показывает, что чаще всего от артропатии суставов нижних конечностей страдают пожилые люди. Из-за происходящих в организме процессов дегенеративные изменения протекают гораздо быстрее. У них и без дополнительных патологий изменяется обмен веществ, хрящи начинают постепенно изнашиваться, возникает кислородное голодание.
Значительно ускорить проявление артропатии могут следующие причины:
- Бруцеллез – паразитарное заболевание, возбудителем которого является специфический микроорганизм;
- Системные васкулиты – воспалительный процесс в стенках кровеносных сосудов;
- Нервно-артритический диатез;
- Болезнь Лайма – заболевание, развивающееся на фоне укуса иксодового клеща;
- Красная волчанка – аутоиммунное заболевание, вызывающее дегенеративные процессы.
Нужно учитывать, что любые системны заболевания значительно повышают вероятность возникновения артропатии.

Артропатия в детей
Артропатия – серьезное заболевание, которое может возникнуть даже в детском возрасте. Конечно, у маленьких пациентов она встречается гораздо реже, чем у пожилых. Несмотря на это, такое состояние требует незамедлительного лечения. Только так удастся избежать серьезных осложнений и даже летального исхода.
Спровоцировать появление артропатии у детей могут следующие причины:
- Патологии кровеносной системы – в частности, сосудов;
- Аллергические реакции;
- Длительный прием определенных лекарственных препаратов;
- Бруцеллез и клещевой боррелиоз;
- Нервно-артрический диатез;
- Последствия вирусных и инфекционных заболеваний.
В большинстве случаев определить патологию удается по повышению температуры тела и резкому ухудшению самочувствия. Купировать подобный дискомфорт собственными силами не удается. Со временем у детей возникает дискомфорт при любом движении телом.
Нужно учитывать, что у детей может возникнуть специфическая форма артропатии – ювенильный ревматизм. Чаще всего патология диагностируется у ребят в возрасте 14-16 лет. Диагностировать подобное отклонение можно по воспалению лимфатических узлов, высыпанию на коже, повышению температуры тела и повышенному уровню лимфоцитов в крови.

Диагностика
Диагностировать данную патологию достаточно тяжело. В первую очередь лечащему специалисту необходимо собрать подробный анамнез, изучить, на что у пациента имеются жалобы, какие хронические заболевания у него имеются. Также необходимо определить, сталкивались ли его родственники с артропатией.
После этого проводится визуальный осмотр поврежденных суставов, оценивается из внешний вид, наличие воспаленности, отечности, деформации. После этого пациента отправляют на ряд лабораторных и инструментальных исследований.
Они включают в себя:
- Общий и биохимический анализ крови;
- Общий анализ мочи;
- ЭКГ и ЭЭГ;
- Тесты на ревматоидный фактор;
- Рентген, КТ и МРТ;
- Определение мочевины в сыворотке крови;
- Анализ на скорость оседания эритроцитов;
- Функциональные печеночные пробы;
- Выявление ряда антиген.
Забор внутренних жидкостей на анализ необходим для своевременной диагностики злокачественной микрофлоры. Именно она может является причиной развития артропатии у взрослых и детей. Чаще всего патогенные микроорганизмы способствуют развитию аутоиммунных заболеваний, которые и становятся причиной этого заболевания опорно-двигательного аппарата.

Лечебные мероприятия
Чтобы терапия артропатии была максимально эффективной, к лечению необходимо подходить комплексно. После расширенной диагностики специалист назначит вам антибиотики и препараты для купирования болезненных ощущений.
Антибактериальные лекарственные средства необходимы для подавления патогенной микрофлоры, которая может ускорить развитие дегенеративных процессов. В среднем длительность подобного лечения составляет 1-2 недели.
Чаще всего назначаются следующие лекарственные средства:
- Офлоксацин;
- Азитромицин;
- Доксициклин;
- Эритромицин;
- Амоксициллин.
При необходимости снижения воспалительного процесса и избавления от болезненных ощущений назначаются нестероидные противовоспалительные средства. Чтобы повысить защитные способности организма, назначаются иммуномодуляторы.
При необходимости длительного лечения пациенту необходимо принимать глюкокортикоидные гормоны. Они позволяют в короткий срок купировать воспалительный процесс внутри сустава.
Для купирования патологии могут проводиться следующие терапии:
- Химиотерапия – необходима в том случае, если у пациента диагностируются серьезные системные заболевания кровеносной системы;
- Терапия нейропротекторами – назначается при поражении нервных волокон;
- Заместительная терапия – необходима людям, которые имеют заболевания эндокринной системы.
Нужно учитывать, что артропатия требует долгого и комплексного лечения. Обычно все мероприятия проводятся амбулаторно. Только в тяжелых случаях при наличии осложнений пациента отправляют в стационар. Отсутствие своевременного и полноценного лечения вызывает развитие серьезных осложнений. Чаще всего пациенты сталкиваются со следующими проблемами:
- Перетеканием артропатии в хроническую стадию;
- Частыми рецидивами;
- Нарушением подвижности.

Прогноз
В среднем артропатия лечится в течение полугода, после чего пациента отправляют на длительный процесс реабилитации. Ее ход зависит от причины, спровоцировавшей отклонение в опорно-двигательном аппарате. В подавляющем большинстве случаев человеку прописывают занятия лечебной физкультурой – они позволяют нормализовать активность пораженного сустава.
Необходимо регулярно чередовать активные и пассивные нагрузки, что положительно сказывается на мышечном корсете человека. При комплексном подходе удается полностью избавиться от признаков патологии.
Плечелопаточный периартрит – реактивный воспалительный процесс подвижного соединения, связывающего кость верхней конечности с лопаткой. Дегенеративным изменениям подвергаются околосуставные ткани: мышцы, синовиальные капсулы, связки, сухожилия. Патология не распространяется на хрящи и костные структуры суставов.

Система классификаций
В соответствие с общепринятой системой МКБ – 10 патология не выделена в отдельное заболевание. Плечелопаточный периартрит – обобщенное название функциональных нарушений в плечевом суставе.
По коду различают несколько форм поражений:
Патологический процесс может развиваться, как с одной стороны тела, так и с обеих сразу.
Патогенез
В зависимости от вида периартрических поражений определяют факторы, обуславливающие их развитие.
Дегенеративные изменения (остеохондроз) или смещение позвонков и межпозвоночных дисков в шейном отделе позвоночного столба. Патологические отклонения приводят к дистрофии сухожилий плеча за счет защемления нервных волокон, связанных с плечевым сплетением, нарушения кровотока, недопоставке питательных веществ в ткани.
Травмы плечевого сустава, полученные при падении, ударе, вывихе, сопровождающиеся подкожными кровоизлияниями, надрывами сухожильных и мышечных волокон.
Выявлена взаимосвязь развития плечевого периартрита на фоне следующих заболеваний:
-
туберкулеза легких; спондилеза; сахарного диабета; черепно-мозговых травм; гормонального сбоя; инфаркта миокарда; нарушения функциональных способностей печени; дисплазии соединительной ткани; кальциноза; онкологических новообразований; поражения периферической нервной системы; радикальной мастэктомии.
Способствуют формированию патологии однотипные движения, монотонно выполняющиеся на протяжении длительного времени, переохлаждение, чрезмерные физические нагрузки.
Проявление патологии

Плечевой периартрит в классической форме не обременен тяжелыми проявлениями. Боль развивается по наружной поверхности плеча, обостряясь при вращательных движениях, попытке поднять руку, либо завести за спину. Болевой синдром ограничивает движение, но в этой фазе заболевание успешно поддается лечению. Известны случаи самопроизвольного исчезновения патологических отклонений.
При переходе заболевания в острую стадию интенсивность болезненных ощущений возрастает. По нервным рецепторам боль распространяется в руку и шею. Пик активизации воспалительного процесса приходится на ночное время суток. Появляется припухлость в области плечевого сустава. Ярко выражено ограничение движений, отведение руки от туловища становится практически невозможным.
Характерные симптомы для плечевого периартрита с хроническим течением: тупая боль в плечевом суставе, дискомфортные ощущения при движениях рукой. Отклонения обостряются во второй половине ночи. При вращении рукой возникает резкий болевой синдром, доставляющий человеку нестерпимые страдания. Продолжительность хронической формы периартрита исчисляется годами. При таком состоянии повышается риск развития адгезивного капсулита.
Диагностирование
Для подтверждения диагноза и получения медицинской помощи больному следует обратиться к ревматологу, неврологу, травматологу, ортопеду. Визит к врачу начинается с базового осмотра пациента. С помощью специальных тестов специалистом оценивается степень ограничения подвижности плечевого сустава и снижение мышечного тонуса. Для выявления причин, спровоцировавших патологию, и детального изучения клинической картины назначаются дополнительные инструментальные и лабораторные исследования.
Анализ забора крови – в острой стадии исследование выявляет повышенную скорость агрегации эритроцитов – СОЭ, наличие С-реактивного белка.

Рентгенография плечевого сустава указывает на скопление микрокристаллов кальция в пораженных местах, дегенеративно-дистрофические изменения в околосуставных тканях.
Рентгенография шейного отдела позвоночника – назначается при подозрении на развитие периартрита вследствие остеохондроза.
УЗИ – выявляет разрывы сухожилий и мышц, дегенеративные изменения мышечных тканей и костных структур, дефекты суставной губы, отложения кальцинатов.
МРТ – проводится в тяжелых случаях для определения контрактур суставов.
Лечебные мероприятия
Основополагающее значение в лечении плечелопаточного периартрита занимает устранение болевого синдрома и возврат утраченных двигательных способностей.
Остановить воспалительный процесс в околосуставных тканях помогают препараты, обладающие нестероидным противовоспалительным обезболивающим потенциалом:

Применение этих средств в виде таблеток, мазей, гелей эффективно при простой форме патологии.
При обострении, чтобы снизить нагрузку на больной сустав применяют поддерживающую повязку или гипсовую лонгету. Для купирования острой боли практикуется внутримышечное введение глюкокортикостероидов в область локализации болезненных изменений. Используются новокаиновые блокады – инъекционное впрыскивание анестетика в околосуставную капсулу, окружающие сосуды, мышечные ткани.
Дополнительно назначаются:
-
аппликации с димексидом – высокая биодоступность препарата позволяет проникать через кожный покров прямо в патогенную клетку; миорелаксанты – снимают напряжение мышечной ткани; ангиопротекторы – оказывают положительное влияние на состояние сосудистых стенок, нормализуют кровоток; хондропротекторы – питают хрящевую ткань, способствуют ее восстановлению.
При синдроме соударения – сдавливание ротатора плеча показана артроскопическая субакромиальная декомпрессия плечевого сустава. С помощью малоинвазивного оперативного вмешательства хирургу удается очистить пораженную область от рубцовых тканей, устранить склерозированные участки. Метод позволяет создать достаточное анатомическое пространство для защемленных сухожилий вращательной манжеты плеча. У пациента восстанавливаются двигательные функции, появляется возможность вернуться к привычному жизненному ритму и нагрузкам.
Физиотерапия
После снятия воспалительной реакции в лечении плечелопаточного периартрита важную позицию занимают физиотерапевтические процедуры:
-
ударно-волновая терапия – активизирует регенерацию тканевых структур на клеточном уровне; электростимуляция – восстанавливает функции пораженных тканей, нервных и мышечных волокон, усиливает обменные процессы; лекарственный электрофорез – доставляет наибольшее количество необходимых фармакологических веществ непосредственно в очаг поражения с помощью электрического тока; фармакопунктура – инъекционное введение незначительного количества лекарственных средств в биологически активные точки человека; гирудотерапия – применение специально выращенных медицинских пиявок; проникновение в кровоток пациента их секрета оказывает противоотечное действие, улучшает трофику тканей; магнитотерапия – активизирует кровообращение в патологических зонах, устраняет отек, способствует устранению болевой импульсации.

Для ликвидации двигательных ограничений рекомендуется ручное воздействие на поврежденные структуры плечевого сустава. Постизометрическая релаксация – специальные упражнения при которых больной напрягает определенную группу мышц, а физиотерапевт оказывает сопротивление их сокращению. Комплекс устраняет скованность, возвращает объем движений.
Массаж – предотвращает формирование рубцовой ткани, возникновение мышечной атрофии. Восстанавливает функциональные способности плечевого сустава. Манипуляциям подвергаются воротниковая область, дельтовидная и грудные мышцы, плечо и вся поверхность руки.
Авторский комплекс упражнений
Продолжить реабилитацию в домашних условиях поможет комплекс упражнений Попова. Известный врач-травматолог разработал авторскую гимнастику, основываясь на изучении техники лечения, практикующуюся в разных странах. Уникальность комплекса заключается в применении движений, которые включают в тренировочный процесс мелкие околосуставные связки и мышцы.
Перед освоением новой методики следует помнить:
-
гимнастические упражнения при плечелопаточном периартрите проводятся в период стойкой ремиссии; на начальном этапе движения должны быть медленными с малой амплитудой; основополагающий принцип комплекса – отсутствие болезненных ощущений.
Упражнения выполняются сидя на стуле, дыхание подстраивается в ритм движений.
Упражнения Попова подразумевают не накачивание мышечной массы, а восстановление функциональных способностей сустава. Положительный эффект от выполнения комплекса накапливается постепенно. В профилактических целях физкультура должна стать регулярной практикой.
Читайте также:


