Почему при ревматоидном артрите нельзя делать операцию на глаза
Совсем недавно люди, страдающие близорукостью или дальнозоркостью, осознавали, что им придётся всю жизнь носить очки, в лучшем случае линзы. Однако в 1989 году была проведена первая в мире коррекция зрения при помощи лазера. Это стало новым прорывом в офтальмологии, благодаря которому на сегодняшний день многие люди могут полностью восстановить своё зрение.
Какие существуют методики?
В зависимости от методов лазерной коррекции, их новизны, этапов процедуры и используемого оборудования различают несколько видов данного лечения:
1. Фоторефракционная кератэктомия или сокращённо ФРК является самым первым способом улучшения зрения при помощи лазера, который был изобретён в конце восьмидесятых годов прошлого столетия. Однако данная методика до сих пор актуальна в офтальмологии, несмотря на существование более современных способов.
Врачи часто обращаются к этой операции при наличии противопоказаний к другим видам лечения, а также в случаях, когда у пациента истончённая роговица глаза, либо очень широкие зрачки.
Сама процедура проводится непосредственно на поверхности роговицы. Для этого хирург снимает специальным инструментом слой эпителия. После этого лазером проводится удаление необходимой толщины ткани самой роговицы.

В результате таких манипуляций на поверхности глаза образуется обширная повреждённая область, которая затем восстанавливается после операции в течение определённого времени. Но это отражается на самочувствии пациента в виде неприятных послеоперационных ощущений жжения и боли в глазах.
Длительность самой процедуры занимает около 15 минут для каждого глаза. Однако после этого пациенту необходимо оставаться в клинике около двух часов, после чего можно поехать домой.
Данный способ подходит для лечения: миопии (близорукости) до -10дптр, гиперметропии (дальнозоркости) до +5дптр, а также астигматизма до 6дптр.
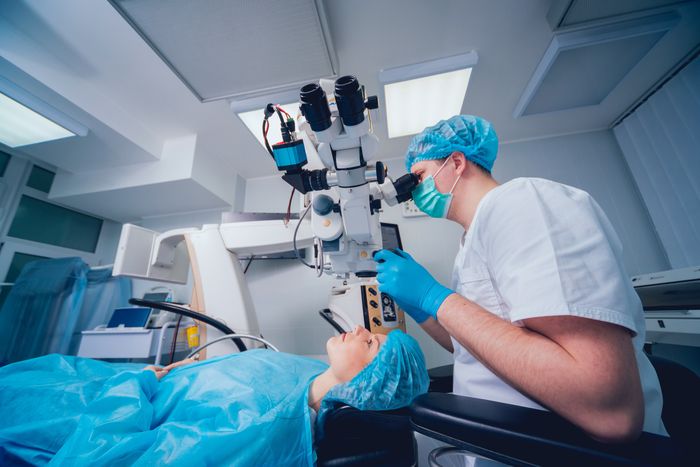
2. Ласик – наиболее современный метод лазерной коррекции зрения, сочетающий два вида воздействия на глаз: микрохирургическое и лазерное. Врач при помощи специального инструмента – микрокератома создаёт лоскут на поверхности роговицы и затем отгибает его. После чего проводится непосредственная коррекция лазером.
Главной отличительной чертой от предыдущего метода является то, что верхний слой роговицы не затрагивается. Лазером выжигаются только средние слои. Благодаря этому роговица приобретает новую форму, по-другому преломляет свет и изображение становится более чётким. Зрение восстанавливается за минимальные сроки, а процесс реабилитации не такой болезненный как при ФРК.
При помощи такой методики можно проводить коррекцию следующих состояний: близорукость до -18дптр, миопический астигматизм до -6дптр, смешанный астигматизм до ± 5 Дптр, дальнозоркость до +6дптр.

После этого врач отгибает данный клапан и проводит саму процедуру коррекции зрения методикой Ласик. Благодаря Фемтосекундному лазеру механическое воздействие на роговицу отсутствует и роговичный клапан приобретает идеально ровную поверхность и индивидуальные параметры для каждого пациента.
4. Персонализированная коррекция зрения, её ещё называют методикой Супер Ласик. При данном виде лечения применяется индивидуальная настройка программы лазерной коррекции для компенсации всех искажений зрения.
Для этого перед процедурой коррекции проводится дополнительная диагностика на аберрометре WaveScan. Данный аппарат сканирует волновой фронт пациента, после чего специальная программа создаёт уникальную форму роговицы, которая исправляет все ошибки волновых фронтов.
На основе этого проводится лазерная коррекция, при этом поверхность роговицы обеспечивает наилучший результат по качеству зрения. Следует отметить , что длительность операции не изменяется, а также составляет 10-15 минут для каждого глаза.
Показания
Исправление зрения при помощи лазера помогает справиться с миопией, астигматизмом и гиперметропией. В некоторых случаях данный вид лечения применяется и в более серьёзных ситуациях.
Лазерная коррекция показана людям, страдающим от проблем со зрением, в том числе и тем, у кого зрение ухудшено только на один глаз. Также, возможно проведение данной процедуры лицам, испытывающим дискомфорт при использовании линз.
Когда нельзя делать операцию?
Несмотря на современные технологии и минимальные риски во время и после операции, существуют определённые ограничения для данной процедуры. Противопоказания могут быть связаны с возрастом, особенностями организма и конкретно с методом проведения.
Абсолютными противопоказаниями являются:
- Онкологические заболевания.
- Активно развивающийся сахарный диабет.
- Острые инфекционные заболевания.
- Психические нарушения.
- Беременность и лактация.
- Эндокринные патологии, коррекция зрения допустима в период ремиссии, но строго по решению врача.
- Бронхиальная астма.
- Экзема, псориаз, а также обострения различных дерматитов.
Перед коррекцией зрения пациент обязательно должен обратиться к врачу, у которого состоит на диспансерном учёте по любому из хронических заболеваний, для назначения дополнительного обследования и коррекции лечения основного заболевания.

Ограничения по возрасту связаны с общими изменениями, происходящими в организме. Так до 18 лет организм растёт и развивается, это касается и глаз. Поэтому в этом возрасте все ещё возможны изменения зрения.
После 45 лет старение организма протекает интенсивнее. Происходит физиологическое ухудшение зрения, так называемая возрастная дальнозоркость или пресбиопия. Причиной такого явления становится то, что хрусталик уплотняется, а мышцы вокруг него ослабевают.
Поэтому идеальным возрастом для улучшения своего зрения при помощи лазера считается возраст от 18 и до 45 лет.
Так как методики исправления зрения лазером не снижают зрение после рождения ребёнка, то и боятся её делать до беременности нет смысла. Поэтому нерожавшим женщинам при наличии показаний делать лазерную коррекцию разрешается.
Единственное ограничение в этом вопросе это период беременности и лактации. Так как гормональный фон претерпевает значительные изменения, что может негативно сказываться на зрении, то и коррекцию в это сложное для организма время не проводят.
Важно! Если проблемы со зрением имели место ранее, то перед планированием и во время беременности необходимо обязательно наблюдаться у врача-офтальмолога.
Ограничения для конкретных видов процедур
Каждый вид лечения имеет свои особенности и, следовательно, определённые ограничения для их выполнения. Все противопоказания разделяются на абсолютные и относительные. Некоторые из них могут относиться ко всем способам лечения, а другие только к конкретному виду. Например, при запрете на коррекцию Ласик иногда применяется метод ФРК.
Процедура Ласик имеет более широкий перечень противопоказаний по сравнению с ФРК. Все они подразделяются на абсолютные и относительные.
К абсолютным противопоказаниям относятся следующие:
- Патологии иммунной системы, проявляющиеся в виде системной красной волчанки, ревматоидного артрита и рассеянного склероза, а также последней стадии ВИЧ – СПИДа.
- Кератоконус – заболевание глаз, при котором роговица истончается и приобретает конусовидную форму.
- Постоянное применение гормональных лекарственных средств, которые оказывают влияние на зрение.
- Не прооперированное вовремя отслоение сетчатки.
- Прогрессирующая катаракта.
- Истончение рогового слоя до определённой толщины.
- Отсутствие одного глаза.
К относительным ограничениям коррекции Ласик относятся те состояния организма, которые не позволяют оперировать в данный момент, но через какое-то время выполнение процедуры разрешается.
У метода ФРК небольшой список противопоказаний, именно поэтому его применяют, если нельзя использовать другие способы коррекции.
К абсолютным противопоказаниям относятся:
- Аутоиммунные патологии организма, такие как ревматоидный полиартрит, миастения, склеродермия, системная красная волчанка и диффузный токсический зоб.
- Заболевания, связанные с нарушением обменных процессов и регенерации соединительной ткани.
Относительные противопоказания в большинстве случаев являются временными, однако к ним следует относиться серьёзно, чтобы не подвергать организм неблагоприятным воздействиям. К ним относят:
- Период беременности и лактации.
- Хронические инфекционные поражения глаз, особенно в период обострения.
- Лагофтальм, проявляющийся в виде нарушения смыкания век.
- Вирусный кератит.
- Заболевания глаз неврологического характера, снижающие чувствительность роговицы.
- Врождённая катаракта.
Может ли лазерная коррекция негативно повлиять на остроту зрения?
При любых операциях возможны осложнения. На сегодняшний день вероятность неблагоприятного исхода после лазерной коррекции сведена к минимуму. После метода ФРК вероятность осложнений 2-4%, а в случае использования техники Ласик всего 1-3%.
После процедуры могут появиться некоторые осложнения, которые вызваны несоблюдением рекомендаций врача. Негативные последствия, которые никак не влияют на остроту зрения, могут быть разными:
Однако бывают осложнения, которые могут спровоцировать снижение чёткости зрения:
- Некачественно выполненный срез лоскута.
- Врастание эпителиальной ткани под лоскут.
- Гиперкоррекция и недокоррекция. Нарушение объёма запланированного удаления тканей, при котором врач удаляет больше чем положено, либо наоборот меньше.
- Кератит – воспаление роговичной ткани, снижающее качество зрения.
К самым тяжёлым последствиям относят:
- Механическая травма глаза, приводящая к смещению, повреждению или потере лоскута роговицы в первые 3 недели.
- Диффузный ламеллярный кератит, проявляющийся воспалением всей поверхности роговичного слоя и приводящий к её помутнению.
За весь период применения данных методик в мире не указанно ни одного случая полной потери зрения в результате данной процедуры.
Лазерная коррекция противопоказания:
Ограничения после операции на глаза
Для того чтобы процесс реабилитации был менее болезненным, а также для снижения риска развития нежелательных осложнений следует точно придерживаться всех рекомендаций врача.
После лазерной коррекции зрения офтальмолог-хирург на 2 недели накладывает некоторые ограничения для снижения инфекционной и световой нагрузки на глаза.
При этом необходимо следующее:
- Ни в коем случае не подвергать глаза механическому воздействию, не тереть и не давить даже на закрытые веки.
- Снизить влияние яркого света при помощи солнцезащитных очков, а также отказаться от посещения солярия на весь период реабилитации.
- Снизить вероятность переохлаждения и не допускать попадания холодного ветра в глаза.
- Воздержаться от посещения бассейна и сауны, а также купания в открытых водоёмах.
- Свести к минимуму близкие контакты с животными.
- Не садиться за руль в вечернее и ночное время.
- Запрещено пользоваться косметикой, особенно тушью для ресниц.
- Не распылять рядом с лицом духи или любые другие аэрозоли.

Через 2 недели после осмотра офтальмолог в зависимости от ситуации принимает решение об отмене ограничений полностью или частично. Всё зависит от того, насколько большое вмешательство было проведено. При этом специалист обязательно проверяет состояние роговичного лоскута и насколько хорошо он прижился.
- Ограничение зрительных нагрузок в виде чтения, работы за компьютером и планшетом в течение месяца.
- Отказ от посещения спортивных секций и чрезмерных физических нагрузок на 1,5-2 месяца.
- Наращивание ресниц следует отложить на ближайшие три месяца.
- Обязательное использование увлажняющих капель, назначенных врачом.
- Защита глаз при помощи специальных очков с ультрафиолетовым фильтром в течение всего года.
- Запрет на приём БАДов и синтетических витаминов на ближайшее 10-12 месяцев.
Заключение
Лазерная коррекция в современном мире стала доступным и быстрым способом вернуть хорошее зрение. Необходимо пройти полное обследование, для того чтобы врач выбрал наиболее подходящий метод восстановления в конкретном случае. При отсутствии противопоказаний, а также соблюдении всех послеоперационных рекомендаций можно добиться желаемого результата на долгое время.
Ревматоидный артрит – это системное заболевание, поражающее соединительную ткань. Патология начинается с воспаления суставов, но со временем переходит на внутренние органы. Достаточно часто отмечается поражение глаз при ревматоидном артрите. Это опасное осложнение, которое может привести к потере зрения.
Осложнения на глаза при артрите

При артрите поражение глаз может возникать в юном возрасте
С поражением глаз при ревматоидном артрите можно столкнуться на любой стадии развития заболевания. Ухудшение зрения может возникать уже при первом эпизоде воспаления суставов.
Артрит и глаза связаны, так как аутоиммунное заболевание влияет на работу всего организма в целом. При артрите поражение глаз может возникать в юном возрасте, что опасно ранней потерей зрения и развития инвалидности.
Сухим кератитом называется нарушение выработки слезной жидкости. Из-за этого возникает так называемый синдром сухого глаза. Патология развивается достаточно часто. Характерные симптомы:
- сухость глаз;
- покраснение роговицы;
- ощущение соринки в глазу;
- ухудшение четкости зрения.
В лечении этой патологии практикуется комплексный подход. В первую очередь назначаются увлажняющие капли и витамины для глаз. Дополнительно могут быть назначены общеукрепляющие витаминные препараты и специальная диета.

При увеите поражаются сосуды органа зрения
Еще одно осложнение, которое дает ревматоидный артрит на глаза – это увеит. Данное воспалительное заболевание поражает сосудистую оболочку глаза, которая расположена между склерой и сетчаткой.
Увеит вызывает преимущественно юношеский или ювенильный ревматоидный артрит с поражением глаз. Болезнь характеризуется следующей симптоматикой:
- дискомфорт в глазах;
- чувство жжения;
- покраснение склер;
- светобоязнь;
- ухудшение зрения.
В терапии применяют препараты из группы кортикостероидов и антибиотиков, так как воспалительный процесс нередко отягощается присоединением инфекции.
У больных ревматизмом артрит и глаза тесно связаны, особенно в старшем возрасте, когда на фоне ревматоидного заболевания существует риск развития катаракты. Это заболевание характеризуется помутнением хрусталика глаза и опасно слепотой.
Симптомами заболевания является ослабление зрения и частичная слепота в ночное время суток. Медикаментозное лечение катаракты эффективно лишь на начальных стадиях развития болезни. При помутнении хрусталика необходима операция по его замене, иначе зрение будет безвозвратно потеряно.
Артрит может оказывать негативное влияние на глаза, одна из наиболее опасных болезней, возникающих как осложнение артрита – это глаукома. Патология связана с повышением внутриглазного давления. В результате нарушается питание сетчатки и поражается зрительный нерв.
Опасность патологи заключается в отсутствии специфических симптомах на ранних стадиях развития. При глаукоме чувствует боль и давление в глазах, затем появляются слепые пятна, а со временем начинается быстропрогрессирующая слепота.
Лечение болезни на ранних стадиях осуществляется с помощью сосудорасширяющих офтальмологических капель, которые снижают глазное давление. При прогрессирующей глаукоме практикуется хирургическое лечение.
Еще одно опасное осложнение – это окклюзия сосудов сетчатки глаза. Патология характеризуется блокированием сосудов и внезапным прекращением кровоснабжения сетчатки. Симптомы этого нарушения проявляются спонтанной слепотой, которая достаточно быстро проходит.
Медикаментозного лечения этого осложнения нет, для нормализации кровоснабжение применяется хирургическое лечение.
При инфекционных артритах часто развивается воспаление конъюнктивы глаза. Конъюнктивит достаточно часто возникает у детей на фоне реактивного артрита. Это заболевание является частью синдрома Рейно, развивающегося при тяжелых формах артрита.
Конъюнктивит характеризуется следующими симптомами:
- покраснение глаз;
- зуд и жжение в глазах;
- наличие гнойного отделяемого;
- закисание глаз.
Для лечения используют антибактериальные глазные капли. Если конъюнктивит часто рецидивирует, офтальмолог может подобрать витаминные капли для глаз, повышающие местный иммунитет.
Диагностика
Диагноз ставится на основании осмотра офтальмологом и сбора анамнеза. Дополнительно назначается исследование сосудов глаз и измерение глазного давления. Как правило, диагноз ставится без каких-либо трудностей, терапия подбирается достаточно просто.
Медикаментозное лечение

Антигистаминные средства могут назначаться для устранения сухости и раздражения глаз
При поражении глаз на фоне артрита могут применяться следующие препараты:
- кортикостероиды;
- антигистаминные средства;
- витаминные капли;
- антибактериальные препараты.
Кортикостероиды в каплях применяются при сильном воспалительном процессе. Наиболее распространенные офтальмологические препараты – это капли Софрадекс, Нормакс, Дексаметазон. Эти препараты применяют коротким курсом, из-за риска развития побочных эффектов.
Антигистаминные средства могут назначаться для устранения сухости и раздражения глаз. Наиболее распространенные препараты этой группы – капли Аллергодил, Кромогексал, Алломид. Они также применяются при неинфекционном конъюнктивите.
Витаминные капли назначаются при прогрессирующей катаракте. В терапии этого заболевания используют препараты Квинакс и Катахром. Эти капли уменьшают скорость прогрессирования болезни и позволяют отсрочить проведение операции по замене хрусталика.
Антибактериальные препараты применяют в терапии конъюнктивита. Для устранения бактериального воспаления назначают препараты Флоксал, Окомистин, Норфлоксацин.
При глаукоме необходимо использовать средства, которые снижают глазное давление. По назначению врача может применяться препарат Арутимол или Глаупрост.
Хирургическое лечение

Хирургическое лечение – единственно эффективный метод при некоторых поражениях глаз
Оперативные методы лечения применяются при глаукоме, катаракте и нарушении кровоснабжения сетчатки. При глаукоме операция направлена на снижение глазного давления посредством расслабления сосудов. В терапии катаракты практикуется полная замена хрусталика.
Увлажнить глаза при синдроме сухого глаза поможет сок алоэ. Его закапывают в каждый глаз, предварительно смешав с чистой водой в пропорциях 1 к 5.
Прогноз
При своевременной диагностике осложнений на глаза при артрите, прогноз на выздоровление, как правило, благоприятный. Медикаментозная терапия позволяет остановить прогрессирование заболевания, а хирургическое лечение эффективно восстанавливает зрение. Особую опасность представляет глаукома. В запущенных формах болезнь не лечится даже посредством операции, и может приводить к полной утрате зрения.
Чтобы не допустить развития осложнений на глаза при артрите, необходимо соблюдать рекомендации врача и не запускать болезнь.
Кому нельзя делать лазерную коррекцию зрения? Противопоказания к операции

Уже множество людей избавились от очков и контактных линз с помощью лазерной коррекции зрения. Благодаря достижениям современной медицины сегодня эта операция является надежной и совершенно безопасной. Однако, как и у любой операции, у коррекции зрения по технологии ЛАСИК существуют свои противопоказания.
В этой статье мы попробуем объяснить, кому можно делать лазерную коррекцию, а кому нельзя.
К счастью, развитие медицинских технологий не стоит на месте. То, что являлось непреодолимым препятствием для проведения операции еще совсем недавно, сейчас, возможно, уже не будет абсолютным противопоказанием к операции.
Что относят ко временным противопоказаниям?
Самая очевидная причина отложить коррекцию - юный возраст. Операция не рекомендуется детям и подросткам по вполне понятной причине: еще не завершено формирование органов, поэтому невозможно гарантировать результат операции. Врачи рекомендуют детям проводить различные упражнения для глаз, учитывающие возраст пациента и общеукрепляющие мероприятия (например, массаж)
Также лазерная коррекция зрения не рекомендуется беременным и кормящим женщинам. Даже если молодая мама не кормит ребенка грудью, то в любом случае в ранний послеродовой период ей, скорее всего, посоветуют отложить операцию. Все дело в измененном гормональном фоне организма в период беременности и лактации. Некоторые вызванные этим фактом особенности могут помешать послеоперационному заживлению тканей. Капли-антибиотики, которые назначаются пациенту на восстановительный период, как и любые препараты этой группы, также не показаны беременным и кормящим.
Если у Вас в последнее время наблюдается быстротечное снижение остроты зрения, специалист порекомендует отложить операционное вмешательство. Для начала, важно пройти всестороннее обследование, чтобы как можно точнее выяснить причины ухудшения. Существующие терапевтические методы в большинстве случаев позволяют стабилизировать процесс и стабилизировать зрение. После – можно возвращаться к вопросу о коррекции.
Временным противопоказанием могут стать текущие воспалительные процессы глазных тканей. Проводить операцию в таком случае чревато распространением инфекции на другие области, а также более медленным заживлением.
Любые заболевания пациента, характеризующиеся понижением иммунитета - тоже повод отложить лазерную коррекцию до полного выздоровления. Проведение операции на фоне пониженного иммунитета может привести к осложнениям.
При сахарном диабете, ревматизме, ревматоидном артрите, бронхиальной астме, СПИДе - процесс заживления будет долгим, а вероятные осложнения вплоть до снижения остроты зрения делают процедуру лазерной коррекции небезопасной.
Также в операции отказывают пациентам с заболеваниями кожи, такими, как псориаз, нейродермит, экзема. Наличие келоидных рубцов и склонность к их образованиютоже является противопоказанием.
Различные неврологические и психические диагнозы несовместимы с данной операцией, так как непрогнозируемое поведение пациентов может помешать проведению операции и последующему восстановлению.
Кератоконус - патология глаза, при которомроговица глаза принимает коническую форму вместо сферической и критически истончается. К сожалению, этот диагноз делает лазерную коррекцию совершенно невозможной. После операции роговица может стать еще тоньше, и пациент серьезно рискует потерять зрение.

Таким образом, список факторов, препятствующих проведению операции, невелик. Конечно, окончательное решение вы должны принимать вместе с квалифицированным врачом после тщательной диагностики. Но, как мы видим, для большинства пациентов лазерная коррекция является быстрым и доступным способом исправления недостатков зрения.
Записаться на проверку зрения
Заполните форму ниже, администратор свяжется с Вами и подберет удобное для посещения Клиники время. Можно сразу задать вопрос врачу. Опишите жалобы, симптомы, все, что вам покажется важным.
Артрит считается воспалением суставов. Но состояние может вызвать проблемы в других, более неожиданных областях, таких как глаза. Изучено влияние артрита на глаза.

Около 1 из 5 человек старше 18 лет диагностируются с какой-либо формой артрита. Болезнь может поражать людей любого возраста, расы или пола и оказывать серьезное влияние на их качество жизни.
Обнаружено, что ревматоидный артрит влияет на глаза. Большинство людей, которые испытывают проблемы со зрением, связанные с артритом, – женщины. Эти проблемы с глазами, как правило, ухудшаются по мере развития артрита.
Глазные заболевания, связанные с артритом
Несколько состояний глаз связаны с различными формами артрита.
Синдром сухого глаза, – это когда глаза перестают производить слезы, чтобы поддерживать влажность.
- ревматоидный артрит;
- вторичный синдром Шегрена .
- сухость;
- ощущение чего-то в глазах;
- помутнение зрения.
- контроль артритического воспаления при лечении артрита;
- местная мазь;
- искусственные слезы или глазные капли, чтобы поддерживать глаза влажными;
- запуск увлажнителя в спальне ночью.
Склерит – это воспаление склеры или белой части глаза. Оно может привести к тому, что склера или роговица становится слишком тонкой, что может привести к разрыву глаза.
Склерит часто является показателем того, что воспаление выходит из-под контроля, и может потребоваться лечение артрита, чтобы это отрегулировать.
- воспаление ревматоидного артрита;
- другие аутоиммунные заболевания, такие как рецидивирующий полихондрит и гранулематоз;
- инфекции.
- покраснение, которое не исчезает, несмотря на глазные капли;
- сильная боль;
- чувствительность к свету;
- ухудшение зрения.
- пероральные кортикостероиды;
- другие пероральные или внутривенные препараты для уменьшения воспаления.
Увеит – воспаление сосудистой области глаза между сетчаткой и склерой.
- юношеский артрит ;
- анкилозирующий спондилоартрит;
- псориатический артрит ;
- реактивный артрит ;
- Болезнь Бехчета.
- боль;
- покраснение;
- помутнение зрения;
- чувствительность к свету;
- риск потери постоянного зрения, особенно у детей.
- кортикостероидные глазные капли;
- пероральные кортикостероиды или инъекции кортикостероидов в глаз;
- антибиотики, если возникает инфекция.
Дети с псориатическим артритом должны регулярно проверяться на увеит, так как симптомы могут не появляться до тех пор, пока зрение не будет повреждено безвозвратно.
Катаракта возникает, когда воспаление глазного яблока заставляет хрусталик помутнеть. В здоровом виде он, как правило, чист.
- ревматоидный артрит;
- анкилозирующий спондилоартрит;
- псориатический артрит;
- использование перорального или местного стероида.
- помутнение зрения;
- плохое зрение ночью;
- исчезновение цветов.
- операция, чтобы удалить помутневший хрусталик и заменить его искусственным.
Глаукома является повреждением зрительного нерва, который возникает из-за высокого давления внутри глаза. Если каналы, которые обычно сливают жидкость из глаза, сухие, давление может нарастать.
- анкилозирующий спондилоартрит;
- юношеский идиопатический артрит ;
- другие виды воспалительного артрита;
- побочный эффект терапии кортикостероидами.
- никаких симптомов на ранних стадиях;
- боль;
- помутнение зрения;
- пустые пятна;
- радужный ореол вокруг огней.
- глазные капли;
- операция по снижению давления;
- снижение или исключение использования кортикостероидов.
Если кровеносные сосуды, ведущие к сетчатке, блокируются, это может вызвать закупорку сосудов сетчатки глаза.
- волчанка;
- склеродермия;
- болезнь Бехчета;
- саркоидоз;
- узелковый периартериит .
- слепое пятно;
- внезапная потеря и восстановление зрения;
- постепенная потеря зрения.
- лазерная хирургия для уменьшения отечности и восстановления зрения, если сосуд заблокирован.
Если артерия заблокирована, некоторые врачи пытаются снизить давление в глазу, чтобы помочь сохранить зрение человека. Однако повреждение обычно является постоянным, поскольку нет доказанного эффективного лечения.
Конъюнктивит – это воспаление или инфекция подкладки век и белого глаза. Национальный институт артрита и костно-мышечных заболеваний и заболеваний кожи считают, что наличие артрита является фактором риска развития конъюнктивита.
- реактивный артрит или воспаление, вызванное инфекцией.
- красный глаз или внутренняя сторона века;
- увеличенное количество слез;
- желтые выделения вокруг глаз;
- зуд или жжение глаз.
- антибиотики;
- стероиды для лечения воспаления.
Читайте также:


