Подергивание мышц лица при заболевании щитовидной железы
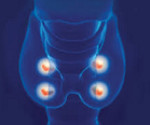
Гипопаратиреоз – заболевание, развивающееся вследствие недостатка паратгормона, секретируемого паращитовидными железами, или нарушения рецепторной тканевой чувствительности к нему. Снижение функциональной активности паращитовидных желез различного генеза наблюдается у 0,3—0,4% населения и может возникнуть в любом возрасте, приводя к нарушению обмена кальция и фосфора. Различают врожденный, послеоперационный, посттравматический, аутоиммунный и идиопатический гипопаратиреоз. В ходе диагностики гипопаратиреоза важное значение имеет определение содержания паратгормона, Са и Р в крови, выявление остеосклероза при рентгенологическом исследовании и денситометрии.
МКБ-10
- Причины гипопаратиреоза
- Классификация гипопаратиреоза
- Симптомы гипопаратиреоза
- Осложнения
- Диагностика гипопаратиреоза
- Лечение гипопаратиреоза
- Прогноз при гипопаратиреозе
- Профилактика гипопаратиреоза
- Цены на лечение
Общие сведения
– заболевание, развивающееся вследствие недостатка паратгормона, секретируемого паращитовидными железами, или нарушения рецепторной тканевой чувствительности к нему. Снижение функциональной активности паращитовидных желез различного генеза наблюдается у 0,3—0,4% населения и может возникнуть в любом возрасте, приводя к нарушению обмена кальция и фосфора.
Причины гипопаратиреоза
Паратгормон совместно с гормоном щитовидной железы кальцитонином и витамином D отвечает за регуляцию в организме фосфорно-кальциевого обмена. Его недостаток вызывает снижение в крови уровня кальция и повышенное содержание фосфатов. В результате нарушается минеральный баланс (равновесие между ионами К, Na, Mg), проницаемость клеточных мембран, что проявляется усилением нервно-мышечной возбудимости и судорогами. Гипокальциемия и гиперфосфатемия способствуют отложению солей кальция во внутренних органах и на стенках кровеносных сосудов.
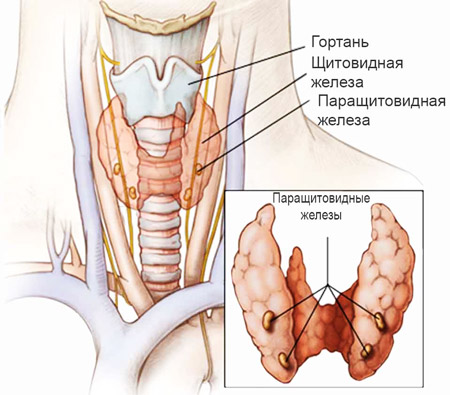
Развитие гипопаратиреоза нередко бывает связано с заболеваниями щитовидной железы, что объясняется их близким анатомическим расположением и тесной функциональной взаимосвязью. Гипопаратиреоз может развиваться в результате:
- хирургического вмешательства на щитовидной железе или других органах шеи с повреждением паращитовидных желез. Так называемый, послеоперационный гипопаратиреоз обычно возникает после полного удаления щитовидной железы (тиреоидэктомия) при онкологическом диагнозе;
- кровоизлияний в паращитовидные железы при травмах шеи;
- воспалительных процессов в паращитовидных железах;
- опухолевых метастазов в паращитовидные железы и области шеи;
- врожденной патологии (внутриутробного недоразвития паращитовидных желез) - встречается при синдроме Ди Джорджи, характеризующимся нарушением развития паращитовидных желез, аплазией тимуса и врожденными пороками сердца;
- воздействия радиации (при лечении токсического зоба радиоактивным йодом);
- эндокринных нарушений (первичный гипотиреоз, хроническая надпочечниковая недостаточность);
- аутоиммунного синдрома, системных заболеваний (гемохроматоз и амилоидоз).
Классификация гипопаратиреоза
Современная эндокринология выделяет следующие формы гипопаратиреоза, обусловленные характером течения заболевания:
- острая - состояние трудно компенсируется, часто возникают тяжелые приступы судорог;
- хроническая - нечастые приступы провоцируются инфекциями, физической нагрузкой, нервным перенапряжением, менструацией, психологической травмой). Обострения гипопаратиреоза обычно возникают весной и осенью. Адекватное лечение позволяет добиться длительной ремиссии.
- латентная (скрытая) – внешние проявления отсутствуют, обнаруживается только при проведении специального обследования.
С учетом причины выделяют гипопаратиреоз:
- послеоперационный (после хирургических вмешательств на щитовидной и околощитовидных железах);
- посттравматический (после лучевого и инфекционного воздействия, кровоизлияний и т. д.);
- идиопатический, аутоиммунный;
- врожденный (в результате отсутствия или недоразвития паращитовидных желез).
Симптомы гипопаратиреоза
Основное клиническое проявление гипопаратиреоза - судорожный (тетанический) синдром. Усиление нервно-мышечной возбудимости при недостаточной секреции паратгормона приводит к судорогам - сильным мышечным сокращениям, сопровождающимся болью.
В зависимости от сведенных судорогой мышц развиваются характерные проявления со стороны соответствующих органов.
Судорожный синдром при гипопаратиреозе проявляется спазмом мышц:
- верхних и нижних конечностей (преимущественно поражаются мышцы – сгибатели). При судорогах в руках - верхняя конечность согнута в локтевом и запястном суставах и прижата к туловищу;
- лица (характерны сжатые челюсти, опущенные уголки рта, сдвинутые брови, полуопущенные веки);
- сосудов сердца (чувствуется резкая боль);
- туловища (происходит разгибание туловища назад);
- шеи, межреберных мышц, диафрагмы и мышц живота (приводит к затруднению дыхания, одышке, спазму бронхов);
- пищевода, желудка, кишечника (наблюдаются нарушение глотания, запоры, кишечная колика);
- мочевого пузыря с проявлением анурии (отсутствием мочевыделения).
При гипопаратиреозе судороги отличаются болезненностью, при легкой форме заболевания возникают 1-2 раза в неделю, могут длиться минуты; при тяжелой форме возникают неоднократно за сутки и продолжаются несколько часов. Могут появляться спонтанно, а могут провоцироваться какими либо внешними раздражителями (механическими, болевыми, термическими, электрическими). Спазм мускулатуры может сопровождаться бледностью кожи, перепадами давления, сердцебиением, расстройством пищеварения (рвотой, поносом). В тяжелых случаях гипопаратиреоза пациенты могут терять сознание.
При длительном низком уровне Ca в крови у пациентов с гипопаратиреозом отмечаются изменения психики: снижение интеллекта, памяти, неврозы, эмоциональная лабильность (депрессия, тоска), расстройство сна.
Хроническое течение гипопаратиреоза приводит к трофическим нарушениям. Характерны шелушение, сухость и изменение пигментации кожи, ломкость ногтей, появление на коже везикул с серозным содержимым, экзема, грибковые заболевания. Отмечается нарушение роста волос, частичное или полное облысение, раннее поседение. Повреждается ткань зубов: у детей нарушается формирование зубов, обнаруживаются участки гипоплазии эмали; у пациентов всех возрастных групп - повреждение эмали зубов, развитие кариеса. У детей также наблюдается отставание в росте.
При длительном гипопаратиреозе возможно развитие катаракты (помутнения хрусталика со снижением остроты зрения и развитием слепоты). При латентном течении заболевания спазмы мышц могут возникать при острых инфекциях, интоксикации, беременности, недостаточности витаминов.
Осложнения
При резком снижении уровня Ca в крови развивается гипокальциемический криз (тетания). Судорожный приступ возникает самопроизвольно или в результате внешнего раздражения (механического, акустического, гипервентиляции). Обычно, он начинается внезапно, реже с симптомов – предвестников (появления общей слабости, парестезии в области лица и в кончиках пальцев), при этом отмечаются быстрые подергивания отдельных мышц, затем - тонические или клонические судороги.
Развитие бронхоспазма и ларингоспазма резко нарушает дыхание и представляет опасность для жизни больных гипопаратиреозом, особенно детей. Необратимый характер при гипопаратиреозе носят осложнения, обусловленные длительной недостаточностью кальция, - катаракта, кальцификация тканей мозга и других органов.
Диагностика гипопаратиреоза
Диагностика явных клинических форм гипопаратиреоза основана на результатах внешнего осмотра больного, присутствия типичного анамнеза (перенесенные операции на щитовидной или паращитовидных железах, лучевая терапия радиоактивным йодом), симптомов повышенной нервно-мышечной возбудимости (судорожная готовность или приступы тонических судорог).
Лабораторная диагностика гипопаратиреоза подразумевает исследование уровня кальция и фосфора, паратгормона в крови и моче. При гипопаратиреозе отмечается гиперфосфатемия, гипокальциемия, снижение концентрации паратгормона в сыворотке крови, гипокальциурия, гипофосфатурия.
На рентгенограммах определяется остеосклероз, обызвествление реберных хрящей, по результатам денситометрии - повышенная плотность костей. МРТ выявляет отложение Ca во внутренних органах, подкожной клетчатке, ганглиях головного мозга. Для выявления скрытых форм гипопаратиреоза проводят пробы на определение повышенной судорожной готовности, пробу с гипервентиляцией.
Лечение гипопаратиреоза
Терапия гипопаратиреоза и предупреждение судорожных приступов проводится под постоянным контролем эндокринолога. Назначается диета, богатая кальцием, магнием и бедная фосфором (молочная продукция, овощи, фрукты). Резкое ограничение или отказ от мясных продуктов необходим в период обострения гипопаратиреоза. Важен прием с пищей витамина D2 (эргокальциферола), который содержится в желтке яиц, печени, рыбьем жире.
При гипопаратиреозе назначаются препараты кальция (кальций карбонат, глюконат кальция). Для повышения всасывания в кишечнике кальция обязателен его одновременный прием с хлоридом аммония, желудочным соком или разведенной хлористоводородной кислотой. Компенсация состояния при гипопаратиреозе монотерапией кальция не позволяет полностью нормализовать его уровень в крови, поэтому дополнительно применяют препараты витамина D (эргокальциферол, альфакальцидол, колекальциферол). Для активации выработки витамина D в собственном организме пациентам с хроническим гипопаратиреозом рекомендовано умеренное физиотерапевтическое ультрафиолетовое облучение или принятие солнечных ванн.
Для профилактики судорожного синдрома назначают противосудорожные и успокаивающие препараты (люминал, бромиды); в случае гипокальциемического криза внутривенно вводят раствор глюконата кальция.
Прогноз при гипопаратиреозе
Прогностические данные при гипопаратиреозе – благоприятные. Лечение гипопаратиреоза и предупреждение судорожных приступов требуют постоянного контроля врача-эндокринолога. Контроль осуществляют с целью оценки компенсации заболевания и коррекции курса лечения 1 раз в 3 месяца, один раз в полгода необходим осмотр врача – окулиста по поводу возможного развития катаракты.
Профилактика гипопаратиреоза
С целью предупреждения гипопаратиреоза при проведении хирургического вмешательства на щитовидной железе применяются щадящие оперативные техники по отношению к паращитовидным железам. Пациентам с рецидивирующим токсическим зобом во избежание развития гипопаратиреоза рекомендуется проводить лучевую терапию радиоактивным йодом вместо хирургической операции. Важное значение имеет профилактика послеоперационных осложнений (спаек, инфильтратов), которые могут нарушить кровоснабжение околощитовидных желез, а также раннее обнаружение у пациентов после хирургического вмешательства на щитовидной железе симптомов повышенной нервно-мышечной возбудимости и своевременное принятие мер.
Для предупреждения судорожного синдрома и развития острого гипокальциемического криза при гипопаратиреозе необходимо исключение провоцирующих факторов, профилактика интоксикаций и инфекций. Пациентам с гипопаратиреозом необходимо придерживаться диеты: она должна быть обогащена кальцием и ограничена фосфором, обязательно необходимо полностью отказаться от мясных продуктов, так как они вызывают развитие тетании. При гипопаратиреозе осуществляется диспансерный контроль за содержанием Ca и P в крови.
Поиск и подбор лечения в России и за рубежом
Девять десятых нашего счастья зависит от здоровья.
- Пластическая хирургия
- Болезни сердца и сосудов
- Нервные болезни
- Женские болезни
- Беременность и роды
- Методы контрацепции
- Нейрохирургия
- Сосудистые заболевания
- Гормональные болезни
- Онкологическая помощь
- Урологические заболевания
- Мужское здоровье
- Болезни зубов и десен
- Глазные болезни
- Болезни ЛОР-органов
- Ортопедическая хирургия
- Деформация грудной клетки
- Медицинские программы
- Болезни толстой и прямой кишки
- Болезни молочной железы
- Имплантация зубов
- Санаторно-курортное лечение
- Увеличение груди с имплантатами Ментор
- Лечение избыточного веса
- Лечение в Израиле
- Онкология в Израиле
- Онкология в Германии
- Онкология в Москве - Европейская онкоклиника
- Медицинский туризм
ПРИСТУПЫ ТОНИЧЕСКИХ СУДОРОГ - ГИПОПАРАТИРЕОЗ
Гипопаратироз развивается при различных аутоиммунных процессах:
- первичный гипотироз
- хроническая недостаточность коры надпочечников
- полиэндокринный аутоиммунный синдром
- семейная эндокринопатия.
Но чаще всего причиной гипопаратироза бывает хирургическое вмешательство на щитовидной железе или других органов шеи, когда случайно повреждаются паращитовидные железы. Особенно часто это происходит при тотальном (полном) удалении щитовидной железы по поводу рака щитовидной железы.
Гипопаратироз или гипопаратиреоз это заболевание, при котором в организме по каким-либо причинам производится недостаточно гормона паращитовидных желез (паратирина) или нарушается чувствительность тканевых рецепторов к этому гормону, в результате чего снижается функция паратгормона. Это состояние сопровождается приступами тонических судорог.
Причиной гипопаратиреоза бывают воспалительные процессы в паращитовидных железах, кровоизлияния в паращитовидные железы в результате травматических повреждений шеи, отравления стрихнином, свинцом, оксидом углерода, спорыньей, гиповитаминоза витамина Д, при беременности и кормлении грудью, при нарушении всасывания кальция в кишечнике, при воздействии радиации.
К гипопаратирозу могут привести метастазы злокачественных опухолей в паращитовидные железы. Иногда снижение функции паращитовидных желез может быть врожденным при недоразвитии паращитовидных желез во внутриутробном периоде развития плода.
Недостаточность паратгормона (паратирина) или снижение чувствительности к нему рецепторов приводит к нарушению обмена кальция и фосфора. Всасывание кальция в кишечнике снижается, выведение кальция из костной ткани уменьшается и количество кальция в крови падает. Одновременно в крови повышается количество фосфатов. Снижение количества кальция приводит к повышению нервно-мышечного возбуждения и развиваются тонические судороги.
Выделяют легкие, средние и тяжелые степени гипокальциемии (снижение количества кальция в крови). Если гипопаратироз протекает тяжело и длительно, присоединяются изменения в центральной нервной системе (раздражительность, ухудшение памяти, депрессия). Повышается внутричерепное давление и возникает головная боль, неприятные ощущения в глазах при взгляде на свет. Иногда это сопровождается возникновением судорожных приступов похожих на эпилептический припадок. Со стороны вегетативной нервной системы нарушения проявляются учащенным сердцебиением, потливостью, болями в животе, поносами.
Хронический гипопаратироз проявляется изменениями кожных покровов:
- сухость и шелушение кожи
- ломкость ногтей
- выпадение волос
- разрушением зубов
- характерными изменениями эмали зубов.
Появляются воспалительные процессы в слизистой оболочке глаз (конъюнктивит, кератит, блефарит), достаточно часто развивается катаракта.
Лечение гипопаратиреоза
Лечение острого приступа гипопаратиреоза проводится в стационаре. Внутривенно вводится раствор глюканата кальция или препараты кальцитриола, назначаются седативные (фенобарбитал, реланиум) и спазмолитические (но-шпа, папаверин) препараты.
Для лечения хронического паратироза большое значение имеет диета. В пищу рекомендуется включить продукты богаты кальцием и бедные фосфором, а так же продукты с высоким содержанием витамина Д (яичные желтки, печень рыбы, шиповник, цветная капуста). Поскольку фосфор содержится практически во всех жизненноважных продуктах, для снижения его всасывания в кишечнике назначают гидрооксид алюминия, который связывает фосфор в кишечнике. Применяются также различные препараты кальция и препараты витамина Д.
В последнее время применяется хирургическое лечение гипопаратиреоза – трансплантация паращитовидных желез.
8(925) 740-58-05 - СРОЧНОЕ ЛЕЧЕНИЕ за ГРАНИЦЕЙ
Что такое гипопаратиреоз?
Гипопаратиреоз — редкое заболевание, при котором паращитовидные железы не вырабатывают достаточное количество паратиреоидного гормона (паратгормон, ПТГ, паратирин) или паратгормон не проявляет биологической активности. Паращитовидные железы (также называемые паратиреоидными или околощитовидными железами) являются частью эндокринной системы, сети желез, которые выделяют гормоны в кровоток, где они перемещаются в различные участки тела.
Эти гормоны регулируют химические процессы (метаболизм), которые влияют на функцию различных органов и деятельность всего организма. Гормоны участвуют в многочисленных жизненно важных процессах, включая регуляцию сердечного ритма, температуры тела и артериального давления, дифференцировку и рост клеток.
Паратиреоидный гормон (наряду с витамином D и гормоном кальцитонином, который вырабатывается щитовидной железой) играет роль в регулировании уровня кальция и фосфора в крови и в определении роста костей и активности костных клеток. Из-за дефицита паратиреоидного гормона у людей могут наблюдаться аномально низкие уровни кальция в крови (гипокальциемия) и высокие уровни фосфора (гиперфосфатемия). Эти состояния могут вызывать различные симптомы, включая слабость, мышечные судороги, чрезмерную нервозность, головные боли и/или неконтролируемые подергивания и спазмы некоторых мышц кистей, ступней, рук, ног и/или лица (состояние называется тетания). Онемение и покалывание во рту и в пальцах рук и ног также могут возникнуть.
Наиболее частой причиной гипопаратиреоза является повреждение или удаление околощитовидных желез в результате операции по поводу другого заболевания. Расстройство также может быть вызвано аутоиммунными процессами, в связи с рядом различных основных заболеваний или, иногда без причин. В редких случаях гипопаратиреоз может возникать как генетическое заболевание. Такие случаи могут включать семейный гипопаратиреоз, который может наследоваться по аутосомно-рецессивному, аутосомно-доминантному или Х-сцепленному рецессивному типу.
Причины гипопаратиреоза
Причинами гипопаратиреоза могут быть:
- воспалительные процессы в паращитовидных железах;
- кровоизлияния в паращитовидные железы в результате травматических повреждений шеи;
- отравления стрихнином, свинцом, угарным газом, спорыньей;
- гиповитаминоз витамина D;
- беременность и кормление грудью;
- нарушения всасывания кальция в кишечнике;
- воздействия радиации.
К заболеванию также могут привести метастазы (распространение) злокачественных опухолей в паращитовидные железы. Иногда снижение функции паращитовидных желез может быть врожденным при недоразвитии желез во внутриутробном периоде развития плода.
Расстройство возникает при различных аутоиммунных заболеваниях и процессах:
- первичный гипотиреоз;
- болезнь Аддисона (хроническая недостаточность коры надпочечников);
- аутоиммунный полигландулярный синдром.
Однако чаще всего причиной гипопаратиреоза является хирургическое вмешательство на щитовидной железе или других органов шеи, когда случайно повреждаются паращитовидные железы. Особенно часто это происходит при тотальном (полном) удалении щитовидной железы из-за рака щитовидной железы.
Нехватка паратгормона приводит к повышению уровня фосфора в крови (гиперфосфатемия), а также к гипокальциемии, обусловленной снижением всасывания кальция в кишечнике, уменьшением его мобилизации из костей и недостаточной рсабсорбцией в почечных канальцах, что отчасти связано с уменьшением синтеза в почках кальцитриола [1,25(OH)2D3] — активная форма витамина D3, — продукция которого контролируется паратгормоном.
Гипокальциемия и гиперфосфатемия приводят к универсальному нарушению проницаемости клеточных мембран и к повышению нервно-мышечной возбудимости и судорожной готовности, вегетативной лабильности, а также к отложению солей кальция во внутренних органах и стенках крупных сосудов.
Гипопаратиреоз поражает мужчин и женщин в равных количествах. Частота и распространенность заболевания среди населения в целом неизвестны. В России приблизительно 70 000 человек страдают гипопаратиреозом. Заболевание может поражать людей любого возраста.
Симптомы гипопаратиреоза

Недостаточность паратгормона (паратирина) или снижение чувствительности к нему рецепторов приводит к нарушению обмена кальция и фосфора. Всасывание кальция в кишечнике снижается, выведение кальция из костной ткани уменьшается и количество кальция в крови падает. Одновременно в крови повышается количество фосфатов. Снижение количества кальция приводит к повышению нервно-мышечной возбудимости и развитию тонических судорог.
При длительном течении процесса могут развиваться гипотрофии и атрофии мышц. В начале болезни у пациента появляются жалобы на:
Все эти проявления усиливаются под воздействием перегревания, холода, физической нагрузки, при инфекционных заболеваниях, психическом напряжении.
Выделяют легкие, средние и тяжелые степени гипокальциемии (снижение количества кальция в крови). Если заболевание протекает тяжело и длительно, присоединяются изменения в центральной нервной системе (раздражительность, ухудшение памяти, депрессия). Повышается внутричерепное давление и возникает головная боль, неприятные ощущения в глазах при взгляде на свет. Иногда это сопровождается возникновением судорожных приступов похожих на эпилептический припадок. Со стороны вегетативной нервной системы нарушения проявляются:
- учащенным сердцебиением;
- повышенно потливостью;
- болями в животе;
- поносами.
Хронический гипопаратиреоз проявляется изменениями кожных покровов:
- сухость и шелушение кожи;
- ломкость ногтей;
- выпадение волос;
- разрушением зубов;
- характерными изменениями эмали зубов.
Появляются воспалительные процессы в слизистой оболочке глаз (конъюнктивит, кератит, блефарит), достаточно часто развивается катаракта.
Симптомы у детей обусловлены все теми же гипокальциемией и гиперфосфатемией, которые приводят к повышению нервно-мышечной возбудимости и общей вегетативной реактивности, повышенной судорожной готовности. У детей характерны следующие проявления заболевания:
- судорожные сокращения скелетных мышц;
- парестезии;
- фибриллярные подёргивания мышц;
- тонические судороги;
- судорожные сокращения гладких мышц — ларинго- и бронхоспазм;
- нарушения глотания;
- рвота;
- понос;
- запор;
- изменения психики:
- неврозы;
- снижение памяти;
- бессонница;
- депрессия;
- нарушения трофики:
- катаракта;
- дефекты эмали зубов;
- сухость кожи;
- ломкость ногтей;
- нарушение роста волос;
- раннее поседение;
- вегетативные нарушения:
- жар;
- озноб;
- головокружения;
- боли в области сердца;
- учащенное сердцебиения.
Латентный гипопаратиреоз протекает без видимых клинических симптомов и выявляется при действии провоцирующих факторов (инфекции, стресс, отравление, переохлаждение).
Послеоперационный гипопаратиреоз
Развитие послеоперационного гипопаратиреоза является одной из самых важных проблем современной клинической эндокринологии. Это связано с тем, что у прооперированных больных по поводу заболеваний щитовидной железы, довольно часто, происходит значительное снижение уровня кальция в крови, что обусловлено повреждением, либо удалением паращитовидных желез в процессе хирургического вмешательства.
Также, в ходе оперативного вмешательства часто наблюдается кровоизлияния в ткани паращитовидных желез, с дальнейшим развитием в них, в послеоперационном периоде, фиброзных процессов.
Послеоперационный гипопаратиреоз может носить постоянный или временный характер.
Диагностика
Острая и хроническая формы гипопаратиреоза называются явными, так как в обоих случаях у больных будут наблюдаться симптомы данного заболевания, только выраженные в разной степени.
Диагностика явных форм несложна, потому что в ее основе лежит наличие характерных симптомов (в первую очередь судороги).
Диагноз ставится на основании следующих данных:
- указание в анамнезе (сбор данных о заболевании пациента со слов больного и записей в амбулаторной карте) на операцию на щитовидной железе, околощитовидных железах, лечение радиоактивным йодом;
- приступы судорог (со слов больного);
- снижение содержания кальция в крови и моче, которое выявляют при лабораторном исследовании;
- повышение содержания фосфатов в крови и понижение в моче;
- снижение уровня паратгормона в крови;
- изменение электрокардиограммы сердца;
- катаракта (помутнение хрусталика, приводящее к ухудшению зрения).
Латентную форму гипопаратиреоза крайне сложно выделить, так как отсутствуют характерные симптомы, поэтому для диагностики используют специальный пробы или симптомы.
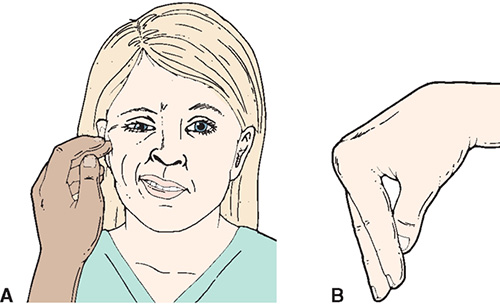
- Симптом Хвостекса — сокращение мышц лица при постукивании впереди наружного слухового прохода (это место выхода лицевого нерва).
- Симптом Труссо — судороги в области кисти через 2-3 минуты после перетягивания плеча жгутом или манжетой тонометра (аппарат для измерения артериального давления).
- Симптом Вейса — сокращение мышцы век и лобной мышцы при поколачивании у наружного края глазницы.
- Симптом Гофмана — появление парестезий при надавливании у внутреннего края брови (участок разветвления нервов).
- Симптом Шлезингера — судороги в разгибательных мышцах бедра и стопы при быстром сгибании в тазобедренном суставе при выпрямленном коленном суставе.
- Симптом Эрба — повышенная электровозбудимость нервов конечностей при раздражении слабым током, что выражается в судорогах.
Лечение гипопаратиреоза
Лечение острого приступа гипопаратиреоза проводится в стационаре. Внутривенно вводится раствор глюканата кальция или препараты кальцитриола, назначаются седативные (фенобарбитал, реланиум) и спазмолитические (но-шпа, папаверин) препараты.
Для лечения хронического паратироза большое значение имеет диета. В пищу рекомендуется включить продукты богаты кальцием и бедные фосфором, а так же продукты с высоким содержанием витамина D (яичные желтки, печень рыбы, шиповник, цветная капуста).
Поскольку фосфор содержится практически во всех жизненноважных продуктах, для снижения его всасывания в кишечнике назначают гидрооксид алюминия, который связывает фосфор в кишечнике. Применяются также различные препараты кальция и препараты витамина D.
В последнее время применяется хирургическое лечение гипопаратиреоза — трансплантация паращитовидных желез.
Прогноз
Прогноз для жизни благоприятный. Необходимо наблюдение эндокринолога для контроля за компенсацией заболевания и коррекции терапии 1раз/3-4 мес; 1раз/6 мес необходим осмотр окулистом (возможность развития и прогрессирования катаракты); рентгенологический контроль или компьютерная томография головного мозга по клиническим показаниям (кальцификация базальных ганглиев).
Профилактика
Как правило, сразу после операций на щитовидной железе больные ставятся на учет, им назначается специальная диета, они получают лекарственные препараты, поддерживающие в норме содержание паратгормона. Соблюдение всех профилактических мер позволяет больным чувствовать себя хорошо, и гипопаратиреоз может не вернуться. В этом случае прогноз для дальнейшей жизни благоприятный, но необходимо регулярное наблюдение у эндокринолога.
После завершения полного курса лечения назначается коррекционная терапия 1 раз в 3-4 месяца. Один раз в полугодие необходимо проходить осмотр окулистом, чтобы исключить возможность появления или прогрессирования катаракты. Если начинается кальцификация тканей мозга, то устанавливают рентгенологический контроль или магнитно-резонансная томография.
Гипопаратиреоз – заболевание, возникающее в результате недостаточной секреции паращитовидными железами паратгормона или нарушения восприимчивости к нему органов-мишеней, что проявляется нарушениями обмена фосфора и кальция.
Заболевание наблюдается у 0,3-0,4% населения, поражает людей любого возраста и пола.
Причины и факторы риска
В организме человека обмен кальция и фосфора регулируется совместным действием паратгормона, витамина D и кальцитонина (гормона щитовидной железы). Недостаток паратгормона приводит к повышению в крови концентрации фосфатов и одновременному снижению кальция. Этот дисбаланс становится причиной дальнейшего нарушения минерального обмена, прежде всего, ионов магния, натрия и калия. В результате происходит повышение нервно-мышечной возбудимости, проявляющееся судорогами. Кроме того, избыточное содержание в крови солей кальция способствует их отложению на внутренних стенках кровеносных сосудов и во внутренних органах.
- ятрогенные повреждения паращитовидных желез (в ходе оперативных вмешательств на органах шеи, в первую очередь на щитовидной железе);
- травмы шеи, сопровождающиеся кровоизлиянием в паращитовидные железы;
- воспалительные заболевания паращитовидных желез;
- метастазы в ткани шеи и паращитовидные железы;
- синдром Ди Джорджи – генетическая патология, характеризующаяся неправильным развитием паращитовидных желез (а также врожденными пороками сердца и аплазией вилочковой железы);
- воздействие ионизирующего излучения;
- различные нарушения гормонального баланса (хроническая недостаточность надпочечников, первичный гипотиреоз);
- некоторые аутоиммунные и системные заболевания (амилоидоз, гемохроматоз).
Формы заболевания
По клиническому течению выделяют следующие формы гипопаратиреоза:
- Острая. Характеризуется частыми приступами судорог, компенсация достигается сложно.
- Хроническая. Судороги наблюдаются относительно редко, обычно провоцируются психологической травмой, менструацией, нервным или физическим переутомлением, инфекционными заболеваниями, сменой времен года (обострения чаще происходят осенью и весной). Терапия обеспечивает достижение длительной ремиссии.
- Скрытая (латентная). Протекает без каких-либо клинических признаков и диагностируется только по результатам лабораторно-инструментального обследования.
Одно из наиболее частых осложнений гипопаратиреоза – гипокальциемический криз. Он развивается из-за быстрого падения концентрации кальция в сыворотке крови.
В зависимости от причины различают гипопаратиреоз:
- послеоперационный – развивается как осложнение после оперативных вмешательств на околощитовидных и щитовидной железах;
- посттравматический – обусловлен повреждением ткани паращитовидных желез травмой, кровоизлиянием, действием ионизирующей радиации;
- врожденный – вызван гипоплазией или аплазией паращитовидных желез;
- аутоиммунный – результат образования антител к тканям паращитовидных желез;
- идиопатический – причину установить не удается.
Симптомы
Основное клиническое проявление гипопаратиреоза – развитие тетанического (судорожного) синдрома. Приступу судорог нередко предшествуют симптомы-предвестники:
- похолодание конечностей;
- покалывание в ногах или руках;
- ощущение мурашек над верхней губой;
- скованность, онемение мышц.
Судороги обычно затрагивают симметрично расположенные мышцы верхних и нижних конечностей. Реже в приступ оказываются втянутыми мышцы лица, туловища и внутренних органов.
Особенности мышечных спазмов при гипопаратиреозе:
- при судорогах верхних конечностей руки прижимаются к туловищу, сгибаются в запястных и локтевых суставах;
- судороги мимических мышц сопровождаются опущением век, сдвиганием бровей, характерным сжатием челюстей и опусканием уголков рта;
- судорожный спазм коронарных сосудов проявляется приступом стенокардии;
- судороги мышц корпуса приводят к резкому его разгибанию назад;
- судороги мышц живота, диафрагмы, межреберных мышц и мышц шеи становятся причиной затрудненного дыхания, одышки;
- судороги гладкой мускулатуры органов желудочно-кишечного тракта клинически проявляются кишечной коликой, дисфагией;
- судороги мышц мочевого пузыря приводят к анурии.
В отличие от судорог, вызванных другими причинами, судороги при гипопаратиреозе выраженно болезненны. При легкой форме заболевания они длятся несколько минут и возникают 1-2 раза в день. Тяжелая форма гипопаратиреоза проявляется длительными судорожными приступами, иногда сопровождающимися потерей сознания, несколько раз в сутки.
На фоне длительного течения гипопаратиреоза у больных развиваются кальцификация внутренних органов, в том числе головного мозга, катаракта.
Для гипопаратиреоза также характерны нарушения со стороны вегетативной нервной системы:
- повышенная потливость;
- головокружение;
- нарушения слуха (закладывание ушей, звон в ушах);
- нарушение сумеречного зрения (куриная слепота);
- нарушения ритма сердца;
- нарушение температурной чувствительности.
Длительно сохраняющийся низкий уровень кальция в крови приводит к изменениям со стороны высшей психической деятельности (эмоциональной лабильности, расстройствам сна, снижению интеллекта).
На фоне хронического гипопаратиреоза развиваются трофические нарушения:
- сухость и шелушение кожи;
- гиперпигментация;
- повышенная ломкость ногтей;
- экземы;
- грибковые дерматиты;
- облысение;
- катаракта.
Особенности протекания гипопаратиреоза у детей
В детском возрасте в большинстве случаев диагностируется аутоиммунная форма гипопаратиреоза.
Приступы судорог наблюдаются с различными интервалами. У ребенка возникают боли в животе, а затем развиваются тонические судороги с запрокидыванием головы назад. Нарушается дыхание, что приводит к цианозу кожных покровов.
Часто повторяющиеся приступы судорог способствуют повышению внутричерепного давления, появлению у ребенка стойких головных болей и отека дисков зрительного нерва.
Задерживается прорезывание зубов, при этом зубные коронки имеют неправильную форму, слой эмали недоразвит.
Гипопаратиреоз у детей нередко сопровождается следующими патологиями:
- катаракта;
- аутоиммунный кератоконъюнктивит;
- первичная недостаточность половых желез;
- тотальная или гнездная алопеция;
- хронический лимфоцитарный тиреоидит;
- хроническая надпочечниковая недостаточность;
- болезнь Аддисона – Бирмера.
Если лечение гипопаратиреоза не проводится, ребенок начинает необратимо отставать в физическом и умственном развитии.
Диагностика
Диагностика гипопаратиреоза, за исключением латентных форм заболевания, обычно не представляет сложности. Она осуществляется на основании характерной клинической картины, данных анамнеза (радиотерапия, операции и травмы органов шеи), признаков повышенной нервно-мышечной проводимости.
Лабораторная диагностика гипопаратиреоза включает определение содержания паратгормона в крови и моче, концентраций в крови фосфора и кальция. Для гипопаратиреоза характерны:
- гиперфосфатемия;
- гипокальциемия;
- гипофосфатурия;
- гиперкальциурия;
- снижение количества паратгормона как в крови, так и в моче.
Гипопаратиреоз наблюдается у 0,3-0,4% населения, поражает людей любого возраста и пола.
- рентгенологическое исследование – выявляются обызвествление хрящей ребер и признаки остеосклероза;
- денситометрия – обнаруживается повышенная плотность костной ткани;
- магнитно-резонансная томография – наблюдаются отложения солей кальция в тканях головного мозга, подкожной клетчатке и внутренних органах.
Для определения повышенной нервно-мышечной проводимости проводят пробу с гипервентиляцией.
Лечение
Важная роль в лечении гипопаратиреоза отводится диетотерапии. В рационе должны преобладать продукты с малым содержанием фосфора, богатые магнием, кальцием. Пациентам рекомендуют употреблять больше овощей, фруктов и молочных продуктов. В меню следует включать рыбий жир, печень, желтки яиц, то есть продукты, богатые эргокальциферолом (витамином D2). В периоды обострения из рациона исключают мясные блюда.
Медикаментозная терапия гипопаратиреоза проводится препаратами кальция (глюконатом или карбонатом кальция), которые принимают с разведенной хлористоводородной кислотой, желудочным соком или хлоридом аммония – это улучшает всасывание кальция из кишечника.
Монотерапия гипопаратиреоза в большинстве случаев не позволяет добиться нормализации содержания кальция в сыворотке крови. Поэтому дополнительно назначают препараты витамина D (колекальциферол, альфакальцидол, эргокальциферол). Также показано принятие солнечных ванн или умеренное ультрафиолетовое облучение.
Для профилактики судорожных приступов назначают противосудорожные средства, например, Фенобарбитал (Люминал).
При развитии гипокальциемического криза необходимо срочное внутривенное введение глюконата кальция.
Возможные осложнения и последствия
Одно из наиболее частых осложнений гипопаратиреоза – гипокальциемический криз. Он развивается из-за быстрого падения концентрации кальция в сыворотке крови. У больного под влиянием внешнего раздражения (звукового, механического, гипервентиляции) или же самопроизвольно возникает судорожный приступ, который без медицинской помощи может длиться долго – до нескольких часов. Судороги могут распространяться на голосовые связки, гладкую мускулатуру бронхов, что приводит к формированию ларингоспазма, бронхоспазма, появлению и нарастанию острой дыхательной недостаточности.
Основное клиническое проявление гипопаратиреоза – развитие тетанического (судорожного) синдрома.
На фоне длительного течения гипопаратиреоза у больных развиваются кальцификация внутренних органов, в том числе головного мозга, катаракта.
Прогноз
Прогноз благоприятен для жизни при условии систематического лечения и диспансерного наблюдения. Осмотр эндокринолога проводится не реже 1 раза в 3 месяца – это позволяет своевременно оценивать компенсацию патологии и при необходимости корректировать схему терапии. Пациенту необходимо 2 раза в год проходить офтальмологический осмотр, поскольку высок риск формирования катаракты.
Профилактика
С целью предупреждения развития гипопаратиреоза при хирургическом лечении заболеваний щитовидной железы нужно отдавать предпочтение щадящим оперативным техникам. При рецидивирующем токсическом зобе желательно проведение лечения радиоактивным йодом, а не повторная операция, так как риск повреждения паращитовидных желез в данном случае весьма высок.
После хирургического вмешательства на щитовидной железе и других органах шеи следует проводить активную профилактику послеоперационных осложнений (инфильтратов, спаек), способных стать причиной ухудшения кровоснабжения паращитовидных желез.
Видео с YouTube по теме статьи:

Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Если улыбаться всего два раза в день – можно понизить кровяное давление и снизить риск возникновения инфарктов и инсультов.
Самое редкое заболевание – болезнь Куру. Болеют ей только представители племени фор в Новой Гвинее. Больной умирает от смеха. Считается, что причиной возникновения болезни является поедание человеческого мозга.
74-летний житель Австралии Джеймс Харрисон становился донором крови около 1000 раз. У него редкая группа крови, антитела которой помогают выжить новорожденным с тяжелой формой анемии. Таким образом, австралиец спас около двух миллионов детей.
Люди, которые привыкли регулярно завтракать, гораздо реже страдают ожирением.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
Согласно мнению многих ученых, витаминные комплексы практически бесполезны для человека.
Вес человеческого мозга составляет около 2% от всей массы тела, однако потребляет он около 20% кислорода, поступающего в кровь. Этот факт делает человеческий мозг чрезвычайно восприимчивым к повреждениям, вызванным нехваткой кислорода.
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.
Если бы ваша печень перестала работать, смерть наступила бы в течение суток.
По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.
Во время чихания наш организм полностью прекращает работать. Даже сердце останавливается.
В Великобритании есть закон, согласно которому хирург может отказаться делать пациенту операцию, если он курит или имеет избыточный вес. Человек должен отказаться от вредных привычек, и тогда, возможно, ему не потребуется оперативное вмешательство.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
Стоматологи появились относительно недавно. Еще в 19 веке вырывать больные зубы входило в обязанности обычного парикмахера.
Первый вибратор изобрели в 19 веке. Работал он на паровом двигателе и предназначался для лечения женской истерии.
Современному жителю большого города нужен надежный помощник и защитник, такой же энергичный, как и он сам — умный напиток, который содержит витамины, адаптогены.
Читайте также:


