Подвывих таранной кости у детей
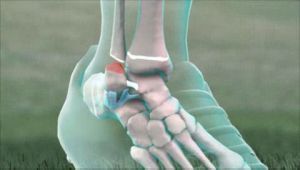
Врожденная вертикальная таранная кость [ВВТ], или врожденная плосковальгусная стопа, или стопа-качалка, является редким заболеванием, которое встречается в 10 раз реже, чем косолапость.
У ребенка с ВВТ обнаруживают обширные диспластические изменения со стороны костей, связок и мышц голени и стопы, генерализованную слабость соединительной ткани, частую неврологическую симптоматику. При ВВТ имеется надсегментарное поражение ЦНС — в 90% случаев, врожденные аномалии кранио-вертебральной области — в 75% случаев, признаки нарушения кровообращения в бассейне позвоночной артерии — в 96%, а также натальная травма шейного отдела позвоночника. Среди этиологических факторов ВВТ называют хромосомные болезни, внутриутробную патологию, дигито-таранный дисморфизм наследственного происхождения, а также семейную форму косого положения таранной кости. Преобладает двухсторонняя локализация заболевания, односторонний процесс чаще встречается справа. Наиболее частой причиной врожденной установки таранной кости в вертикальном положении называют асимметрию развития отдельных структур дистального отдела нижней конечности.
Деформация стопы развивается во внутриутробном периоде из-за разных темпов роста мышц голени. Происходит задержка роста мышц общего разгибателя пальцев и разгибателя 1-го пальца стопы, малоберцовой и трехглавой мышц, в результате чего возникает их контрактура и мышечный дисбаланс. Тяга малоберцовой мышцы осуществляет эверсию и придает пятке вальгусное положение. Тяга мышц-разгибателей вызывает разгибание среднего отдела стопы относительно заднего отдела. Тяга трицепса устанавливает пятку в положение эквинуса. Пяточная кость тянет таранную кость, которая прочно соединена с ней связками, в подошвенном и медиальном направлениях. Происходит смещение таранной кости книзу и вперед, и растяжение связок заднего таранно пяточного сустава. Вальгус пятки способствует растяжению задней большеберцовой мышцы, которая оказывается не в состоянии удерживать свод стопы и поддерживать снизу таранную кость. В результате таранная кость вначале принимает положение эквинуса, а затем — вертикальное положение. Головка таранной кости вклинивается в подошвенном направлении позади ладьевидной кости, которая смещается кверху по головке тарана из-за тяги передней большеберцовой мышцы. Смещение таранной кости усиливается во время сгибания стопы из-за натяжения коротких мышц-разгибателей. В таранно-ладьевидном суставе происходит вначале подвывих, а затем вывих. Сухожилие длинного сгибателя пальцев смещается в латеральном направлении. Вклинение таранной кости вызывает уплощение внутреннего свода и его удлинение, что приводит к асимметрии внутреннего и наружного краев стопы. В условиях вальгусного положения пятки происходит растяжение связок суставов в наружном своде. Увеличивается подвижность в пяточно-кубовидном суставе, кубовидная кость смещается к тылу, что значительно ухудшает опорную функцию стопы. По мере роста наступает вторичная деформация костей, и искривление стопы принимает стойкий характер.
У ребенка с ВВТ имеется нарушение строения стопы. Уменьшен в размерах отросток пяточной кости, поддерживающий таран. На пяточной кости обнаруживают две фасетки из трех. Задний таранно-пяточный сустав имеет латеральный скос. Заплюсневый синус уменьшен в размерах. Таранная кость занимает вертикальное положение. Ладьевидная кость смещена в дорзальном направлении по головке таранной кости. На мыщелках большеберцовой и малоберцовой костей отмечается аплазия сухожильных канавок. Имеется контрактура мышц-сгибателей и разгибателей стопы, укорочение мышц-разгибателей, утолщение ахиллова сухожилия, контрактура малоберцовой мышцы, растяжение и смещение кпереди задней большеберцовой и малоберцовой мышц поверх мыщелков.
Характерными клиническими проявлениями ВВТ являются выраженное уплощение сводов, переразгибание стопы к тылу, а также отведение переднего отдела стопы. Подошвенная поверхность стопы имеет выпуклую форму. На коже подошвенной поверхности стопы в проекции головки таранной кости расположена мозоль, под которой пальпируется головка таранной кости. Задний отдел стопы находится в положении вальгуса и эквинуса. Ахиллово сухожилие туго натянуто. Ограничена инверсия пятки. У маленького ребенка с ВВТ жалобы отсутствуют. Сроки начала ходьбы задерживаются по двум причинам. Во-первых, надсегментарное поражение ЦНС приводит к отсрочке освоения вертикальной позы. Во-вторых, избыточное разгибание в голеностопном суставе задерживает освоение маятникового механизма ходьбы, а также задерживает развитие А-стратегии, по которой устойчивость тела регулируется медленными колебаниями в голеностопном суставе. У ребенка по мере роста возникают жалобы на болезненность в стопах при ходьбе. На рентгенограмме наиболее постоянными признаками заболевания являются эквинус пяточной и таранной кости, а также смещение ладьевидной кости по тылу тарана. Имеется увеличение углов между таранной, 1-й плюсневой и пяточной костями. Соотношение этих костей оказывает влияние на жесткость сочленений стопы. Таранная кость считается подвижной при угле таранно-1-плюсневом менее 60° и пяточно-1-плюсневом менее 20°. Увеличение углов деформации, соответственно, более 60° и 20° свидетельствует о ригидности деформации. Вертикальную таранную кость дифференцируют с плосковальгусной стопой. Основным отличием ВВТ от ПВС является ригидность деформации.
Лечение
Лечение ВВТ начинают в первые дни после рождения ребенка с мануального воздействия и массажа. Добиваются растяжения трехглавой мышцы, малоберцовой мышцы и пяточно-малоберцовых связок путем мобилизации голеностопного сустава в трех плоскостях. Длительность растяжения каждой из структур составляет полминуты. Ежедневный сеанс мануального воздействия продолжается 15-20 мин. Повязку меняют через 2 недели. Общий срок лечения иммобилизацией составляет 6-8 недель. При отсутствии эффекта лечения с помощью коротких повязок в возрасте 6-8 недель переходят к лечению этапными гипсовыми повязками с захватом коленного сустава, в которых делают вправление в таранно-ладьевидном суставе. В свеженаложенной гипсовой повязке для растяжения суставов производят тракцию стопы по продольной оси, затем делают инверсию и сгибание стопы. Общий срок гипсовой иммобилизации составляет 4-6 месяцев. Вправление в таранно-ладьевидном суставе контролируют на боковой рентгенограмме. После снятия гипса ребенку назначают ортез с супинацией стопы либо ортопедическую обувь с усиленным супинатором. Для лечения тяжелых форм искривления делают трансартикулярную фиксацию через окно в гипсовой повязке. Под наркозом проводят спицы через таранно-ладьевидный сустав сроком на 5 недель. Трансартикулярная фиксация костей стопы позволяет предотвратить рецидив деформации. К оперативным методам лечения ВВТ прибегают при безуспешном консервативном лечении, когда гипсование в течение 3 месяцев не позволяет уменьшить таранно-1-плюсневый угол менее 50°. Методики операции зависят от возраста. В возрасте до 3 лет производят релиз мягких тканей и вправление вывиха. У детей старше 3 лет при таранно-плюсневом угле более 50° делают артродез.
Операцию релиза делают в возрасте до 1 года. Разрез по тылу стопы. Делают капсулотомию таранно-ладьевидного и пяточно-кубовидного суставов, релиз таранно-пяточной и межкостной связок. Задний продольный разрез. Удлиняют ахиллово сухожилие. Делают заднюю капсулотомию голеностопного и под таранного суставов. Производят вправление вывиха в таранно-ладьевидном суставе. Накладывают гипс.
Рассекают сухожилие длинного разгибателя пальцев и третьей малоберцовой мышцы. Делают вправление вывиха в таранно-ладьевидном суставе и трансартикулярную фиксацию спицами. Производят чрескожное рассечение ахиллова сухожилия. Накладывают гипс.
Поперечный разрез Цинциннати от передне-медиальной части голеностопного сустава в области ладьевидно-клиновидного сочленения до передне-латеральной части в области дистальной части заплюсневой пазухи. Релиз таран-но-ладьевидного сустава по тылу, двухсторонний релиз пяточно-кубовидного сустава. Удлинение сухожилия мышц: длинной малоберцовой, третьей малоберцовой, длинного разгибателя 1-го пальца. Перенос точки фиксации сухожилия передней большеберцовой мышцы на таранную кость. Чрескожное пересечение ахиллова сухожилия. Вправление таранно-ладьевидного сустава, трансартикулярная фиксация сустава спицей. Гипсовая иммобилизация повязкой с захватом коленного сустава. Спицу удаляют через 8 недель.
Разрез от 1-й клиновидной кости по направлению к медиальному мыщелку и переходом на заднюю и латеральную поверхность голени. Z-образная пластика ахиллова сухожилия, передней большеберцовой и малоберцовой мышц. Релиз связок по тыльной, медиальной и латеральной поверхностям стопы: таранно-ладьевидной, большеберцово-ладьевидной, пяточно-кубовидной, пяточно-малоберцовой, межкостной таранно-пяточной. Вправляют вывих в таранно-ладьевидном суставе. Смещение таранной кости устраняют путем тракции переднего отдела стопы и установки всей стопы в положение сгибания и супинации. Делают трансартикулярную фиксацию двумя спицами. Одну спицу проводят в направлении сзади наперед через тело тарана, его головку, ладьевидную, клиновидную и 1-ю плюсневую кости. Вторую спицу проводят с подошвенной поверхности через пяточную в таранную кость. Прыжковую связку фиксируют к таранной кости. После снятия гипса носят ортез голеностоп-стопа с положением стопы под прямым углом до 2 лет.
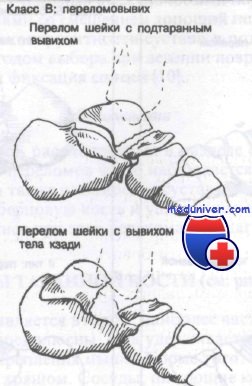
Класс В: переломовывихи таранной кости. При продолжении переразгибания после перелома шейки таранной кости произойдет замыкание таранной кости в вилке голеностопного сустава. При этом стопа замыкается в положении переразгибания при продолжении действия этого механизма. Для возникновения заднего переломовывиха требуется еще большая повреждающая гиперэкстензионная сила.
У этих больных в анамнезе переразгибание с фиксированной в этом положении стопой. Обычные симптомы — выраженная боль, болезненность при пальпации и припухлость.
Для выявления этой патологии, как правило, достаточно рентгенограмм в рутинных проекциях.
Неотложная помощь включает анальгетики, приподнятое положение конечности и экстренное направление к ортопеду для репозиции. Поздняя репозиция связана с высокой вероятностью развития некроза кожи и аваскулярного некроза.
Среди последних отмечают развитие аваскулярного некроза, травматического артрита, некроза кожи и замедленное сращение.
Вывихи таранной кости можно классифицировать по двум типам: полный вывих таранной кости и перитаранный вывих.
При полном вывихе таранной кости последняя полностью вывихнута из вилки голеностопного сустава и ротирована так, что нижняя суставная поверхность обращена назад, а головка таранной кости — медиально. Shepard ввел термин перитаранный вывих, чтобы точнее описать вывих таранной кости из окружающих ее суставов (таранно-ладьевидный и т. д.) и подтаранного сустава.
Перитаранные вывихи можно разделить на медиальные и латеральные в зависимости от положения стопы по отношению к дистальному отделу большеберцовой кости. При более распространенном медиальном типе головка таранной кости пальпируется снаружи.
Латеральный перитаранный вывих встречается реже; при нем головка таранной кости направлена медиально и обычно доступна пальпации.

Перитаранный вывих обычно возникает при повреждении, сопровождающемся инверсией и подошвенным сгибанием стопы. Поскольку кости стопы смещаются медиально, происходит разрыв таранно-пяточной и таранно-ладьевидной связок. Это повреждение наблюдается у игроков в баскетбол, которые приземляются на подвернутую и согнутую в подошвенную сторону стопу. Сильное подошвенное сгибание и инверсия могут привести к разрыву передней, внутренней и наружной связок с отделением таранной кости.
Таранная кость остается в переднебоковом положении, в то время как остальная часть смещается медиально.
В анамнезе у больного тяжелая травма с появлением выраженной боли, припухлости и болезненности при пальпации. При медиальном вывихе стопа смещена медиально, а таранная кость пальпируется снаружи. Кровоснабжение кожи часто нарушено из-за давления таранной кости.
Для выявления вывиха таранной кости достаточно рентгенограмм в обычных проекциях, включая прямую, боковую и косую. Для документирования и исключения имеющихся скрытых переломов после репозиции необходимы снимки.
Полный таранный и перитаранный вывихи могут сочетаться со следующими повреждениями:
1) перелом костей предплюсны;
2) перелом лодыжек;
3) перелом шейки таранной кости;
4) разрыв связок голеностопного сустава и поддерживающих связок предплюсны.
Неотложное лечение закрытых повреждений включает назначение анальгетиков и срочную репозицию для предотвращения некроза кожи. Если срочная консультация ортопеда невозможна, следует попытаться выполнить закрытую репозицию. При медиальном вывихе сначала следует произвести сильную, но плавную тракцию в сторону подошвенного сгибания и приведение, следом за которыми на головку таранной кости оказывают давление, одновременно отводя передний отдел стопы.
При безуспешности показана открытая репозиция. Латеральные вывихи можно репонировать путем приложения сильной тракции за стопу с последующим приведением ее переднего отдела. Открытые вывихи таранной кости вполне обычны. В отделении экстренной помощи не следует репонировать это повреждение. Кожу вокруг раны бреют, рану промывают стерильным физиологическим раствором, сразу же назначают антибиотики и по показаниям противостолбнячный анатоксин. Как и при всех открытых переломах или вывихах репозицию осуществляют в условиях операционной.
Вывихи таранной кости могут осложняться развитием нескольких серьезных нарушений.
1. Аваскулярный некроз таранной кости часто осложняет длительное лечение этих повреждений.
2. Потеря движений в голеностопном суставе и травматический артрит — обычные явления после вывихов таранной кости.
3. Возможен ишемический некроз кожи вследствие давления подлежащей таранной кости.
Вертикальный таран – это патология, при которой нарушается нормальное анатомическое положение костей стоп. В современной ортопедии и травматологии является одной из важнейших проблем. Существуют определенные трудности в диагностике, лечении и понимании патогенеза заболевания. По МКБ-10 присвоен код: М 21.0.

Что такое и особенности вертикального тарана
Вертикальным тараном называют плоско-вальгусную деформацию стопы.
Патология характеризуется своеобразным положением костей ступни: таранная кость смещается и наклоняется вперед, в результате ладьевидная отклоняется кнаружи.
Заболевание определять лучше в положении стоя, когда на стопу направлена нагрузка. Устанавливается вальгусное, направленное внутрь, положение пятки. Продольный свод не определяется, наблюдается некоторое отведение дистального участка стопы и выступающая медиально головка таранной кости, которую видно спереди (Х-образный внешний вид).
Движения в голеностопном суставе нормальные, отмечаются нарушения пронации, супинации ступни. Если состояние не запущенно, то в покое, без нагрузки, стопы имеют нормальную высоту сводов, положение костей.
Характерна боль при ходьбе, которая возникает в результате неправильного положения костей при нагрузке, давления отклоненной пяточной кости на лодыжку, чрезмерным растяжением связок, влияния смещенных костей на подошвенный нерв. Когда головка надпяточной кости опускается, травмируется нерв, что приводит к невропатии, рефлекторному спазму мышц.

Причины появления и симптомы
В зависимости от причин появления выделят:
- Врожденная ПВДС (плоско-вальгусная деформация) или вид стопы-качалки.
- Нейрогенного происхождения ПВДС на фоне ДЦП или другой патологии.
- Вторичная, статическая.
Врожденный двусторонний вертикальный вид тарана (или односторонний) диагностируется у новорожденных, в половине случаев представлен самостоятельным заболеванием, возникший в результате нарушения формирования костной системы или связочного аппарата. В другой половине случаев — сопровождает тяжелые пороки развития различного характера.
Распространенной причиной является статическая нагрузка. В некоторых случаях уплощение стопы (плоскостопие) может быть причиной плоско-вальгусной деформации. В результате нарушения равновесия статических сил по причине слабости мышц и связок, происходит смещение таранной кости, мышцы голени утрачивают тонус – появляется вальгусное положение стопы.
У детей формирование стопы на первом году жизни происходит под влиянием натяжения мышц, позже – под действием нагрузки. Начав ходить, ребенок не обладает мышечной координацией, позволяющей ему распределять напряжение на стопу равномерно, что приводит к ее деформации. У детей до 3 лет плоскостопие – норма.
Характерной особенностью является отсутствие каких-либо жалоб у детей.
У взрослых выделяют две формы заболевания с разными причинами развития. Первый вариант (поздняя форма) длительное время не дает о себе знать, проходит безболезненно. Характеризуется постепенным увеличением отклонения ступней внутрь. Причинами являются:
- лишний вес;
- снижение выносливости связочного аппарата;
- стоячая работа;
- снижение мышечной силы вследствие болезни или старости.
Вторая разновидность развивается по причине структурных и функциональных нарушений вследствие невылеченного плоскостопия в юном возрасте, ревматоидного полиартрита.
Клинически проявляется сильным вальгусным отклонением, отсутствием поперечного и продольного свода, тугоподвижностью, деформацией пальцев. Значительно нарушается функция конечности.
Методы лечения вертикального тарана у детей
Лечение сформировавшегося вертикального тарана у детей предполагает консервативные, хирургические методики. Целью консервативного лечения является коррекция деформации, предотвращение прогрессирования заболевания. Если лечить успешно не удается, пациент обратился за помощью в запущенном случае, проводится оперативное вмешательство. При обнаружении патологии в раннем возрасте стараются скорректировать состояние консервативными методами, в тяжелых случаях единственный вариант – операция.

Если тяжелых структурных изменений нет, стараются решить проблему без операции. При статической ПВДС лечение направлено на укрепление мышечного аппарата. В комплекс консервативных методов входят:
- редрессация (устранение контрактур путем растягивания тканей) и массаж мышц голени и ступней, которые проводятся каждый день в течение длительного времени;
- теплые ванночки для ног с солью или хвоей;
- плавание;
- физиотерапия (парафиновые аппликации, УВЧ);
- лечебная физкультура;
- ортопедическая обувь и стельки с супинатором.
Если ПВДС у малыша с рождения, назначаются ЛФК, массаж, физиопроцедуры, ношение тутора. Если течение заболевания тяжелое, терапию начинают с двухнедельного возраста. Она включает в себя наложение гипсовой лонгеты, циркулярных гипсовых повязок с фиксацией ступней в положении наружу.
Широко применяется метод Доббса.
Методика позволяет избежать крупных хирургических вмешательств, благодаря эластичности тканей у детей младшего возраста. Суть метода сводится к восстановлению нормальных анатомических соотношений костных структур путем мануальной (ручной) коррекции с последующим наложением гипсовых лонгет. Благодаря эластичности связочного аппарата процедура восстановления не требует анестезии.
Считается подготовительным этапом к малоинвазивной операции, которая проводится после трехлетнего возраста.

Оперативная часть методики Доббса. Суть операции заключается в фиксировании суставных поверхностей таранной и ладьевидной костей в нормальном положении с помощью спицы Киршнера под мониторингом рентгена. Проводят чрескожную ахиллотомию. Вмешательство проводится под местной анестезией. Спица устанавливается на 8 недель вместе с гипсом.
После заживления и удаления спицы, дети продолжают ходить в гипсе с выкладкой свода 4 недели, затем назначают ношение брейсов до четырехлетнего возраста. Показано ношение ортопедической обуви с выполнением продольного свода, высоким жестким задником до 5 лет.
Иные хирургические методы:
- метод Миллера;
- подтаранный артродез;
- метод по Кумер-Коуэл-Рамсея;
- метод по Колеману.
Подтаранный артродез считается самой простой операцией и дает оптимальные результаты. Суть вмешательства:
- Введение в наркоз.
- Разрез по Кохеру.
- Перонеальные связки отводят вверх и вперед.
- Между таранной и пяточной костью рассекают связки и капсулу сустава.
- Частично резецируют суставные поверхности костей.
- Сопоставляют кости и проверяют правильность анатомического положения.
- Фиксируют спицами Киршнера или специальным имплантантом.
- Возвращают связки на место, сшивают их с фиброзной тканью.
- Зашивают рану послойно.
После назначают носить гипс и ходить в туторах (жесткая конструкция, фиксирующая сустав). В конце лечения делают заказ ортопедической обуви.
Далее выполняют жесткое соединение суставных поверхностей таранной и пяточной кости с помощью костного фрагмента. Проводят ряд манипуляций для удлинения сухожилий сгибателей. В реабилитационном периоде необходимо зафиксировать конечность гипсовой повязкой и спицами Киршнера. Обязательно постоянное ношение ортопедической обуви.
Метод Миллера применяется для лечения детей 10-14 лет. Осуществляют артродез (жесткая фиксация) суставов между костями, образующих медиальный продольный свод (ладьевидной) с натяжением сухожилия задней большеберцовой мышцы.
Техника операции по Кумер-Коуэл-Рамсея сводится к восстановлению нормального положения костей, формированию свода и стабилизации положения таранной кости путем фиксации сухожилия передней большеберцовой мышцы.
В конце фиксируют ногу гипсом на 8 недель, после удаляют спицы Киршнера с последующим повторным гипсованием.
Возможные осложнения и прогноз
При игнорировании симптомов заболевания, позднем обращении в больницу могут возникать осложнения:
- плоскостопие;
- деформация позвоночника;
- структурные изменения в вышележащих суставах;
- остеохондроз и артрозы;
- инвалидность.
Прогноз благоприятный при своевременном выявлении и адекватном лечении. Оперативное вмешательство позволяет добиться стабильного восстановления функции конечности в большинстве случаев. Консервативные не всегда приводят к желаемому результату.
Согласно одной из самых старых теорий — механической, врожденная плосковальгусная деформация стоп является следствием длительного вынужденного пребывания стопы в положении тыльного сгибании, пронации и отведения во время развития плода в полости матки. М.В. Волков основной причиной врожденной плосковальгусной деформации стоп считает порок развития зачатка, a Lloyd-Roberts полагает, что это один из многочисленных пороков, связанных с трисомией, и наблюдается при трисомии 13
15-й и 18-й пар хромосом.
Симптомы
Патологоанатомическая картина при рассматриваемой патологии характеризуется типичными признаками. Головка таранной кости поворачивается в подошвенную и медиальную сторону, принимая вертикальное положение. Ладьевидная кость примыкает к дорсальной поверхности шейки и головки таранной кости, формируя подвывих. Пяточная кость устанавливается в вальгусное положение, ее бугор приподнимается, а суставная поверхность поворачивается кпереди.
Niedevecker (1959) наблюдал атипичное прикрепление m. tibialis anterior у 28% оперированных детей, a m. peroneus tetrius — у 69,%. Silk и Wainwright (1967) обнаружили отставание развития разгибателей стопы по сравнению со скелетом, тогда как сгибатели пальцев и m. tibialis posterior развивались нормально. Coleman и соавт. (1966) отмечали наличие пяточно-кубовидного вывиха и вывиха малоберцовых мышц кпереди, вследствие чего подошвенные сгибатели становились тыльными.
В результате указанных анатомических нарушений формируется характерный внешний вид стопы. На ее подошвенно-внутренней поверхности имеется выпуклость, образованная головкой таранной кости, смещенной книзу и кнутри. Передний отдел стопы отведен. Ахиллово сухожилие, разгибатели стопы, передняя больше-берцовая и малоберцовые мышцы напряжены. Задний отдел пяточной кости подтянут кверху, пятка недоразвита и находится в вальгусном положении.
Вследствие этого резко натягивается дельтовидная связка голеностопного сустава, что ведет к появлению болей в области внутренней лодыжки. В то же время отклоненная пяточная кость упирается в нижний полюс наружной лодыжки, и в этом месте также появляется боль. По подошвенной поверхности стопы под головкой таранной кости проходит подошвенный нерв, являющийся веточкой болыпеберцового нерва, который сдавливается головкой вертикально расположенной таранной кости. Травматизации подошвенного нерва способствует также удлинение стопы, связанное с уплощением ее продольного свода. Хроническая травматизация нервного ствола приводит к развитию неврита подошвенного нерва и восходящего неврита заднего болыпеберцового нерва.
Последнее сопровождается резким рефлекторным спастическим сокращением мышц голени, фиксирующих стопу в порочном положении. Движения в голеностопном суставе ограничены, особенно сгибание; супинация невозможна. Площадь опоры стопы уменьшена. В результате нарушается рессорная функция стопы, что делает невозможным нормальное распределение веса тела на подошву при ходьбе. У таких детей отмечается задержка моторного развития, они поздно начинают вставать и ходить. Постепенно появляется боль в области шопарова сустава в момент осевой нагрузки, через непродолжительное время к ней присоединяются боли в голени.
Степени
На основании клинико-рентгенологических данных И.И. Мирзоева, М.П. Конюхов и Ю.А. Куроч-кин (1978) выделяют три степени врожденной плосковальгусной деформации стопы у детей.
- Легкая степень: угол продольного свода стопы до 140°, угол между осями таранной и пяточной костей 30—40°, угол наклона пяточной кости от 10 до 30°; отведение переднего отдела стопы в пределах 8—10°, вальгусное положение заднего отдела до 10°; углы большеберцово-пяточный 90-100°, большеберцово-таранный 100-130°.
- Средняя степень: уменьшение угла продольного свода стопы до 140—160°; угол между осями таранной и пяточной костей 40—50°; угол наклона пяточной кости от 0 до 10°, углы болыпеберцово-пяточный 100— 120°, большеберцово-таранный 130-160°; вальгусное положение заднего отдела и отведение переднего до 15°.
- Тяжелая степень: вальгусное положение заднего отдела и отведение переднего более 20°; на рентгенограмме головка таранной кости наклонена в подошвенную сторону и кнутри, принимая вертикальное положение, тело таранной кости сочленяется с большеберцовой костью только задним отделом, пяточная кость в положении эквинуса и вальгуса; угол между осями таранной и пяточной костей 50—70°, угол наклона пяточной кости к площади опоры отрицательный, углы болыпеберцово-пяточный 120—140°, болынеберцово-таранный 160-180°.
В норме угол продольного свода стопы (образуемый касательных, проведенных к подошвенной поверхности пяточной кости и I плюсневой кости) равен 120-125°, угол наклона пяточной кости (образуемый касательной к подошвенной поверхности пяточной кости и линией, соединяющей пяточный бугор с головкой I плюсневой кости) — 30°, таранно-пяточный угол (образуемый пересечением продольных осей таранной и пяточной костей) — 20
30°, болыпеберцово-пяточный угол (образуемый пересечением продольных осей больше-берцовой и пяточной костей) — 70°, большебер-цово-таранный угол (пересечение осей больше-берцовой и таранной костей) — 90—100°.
Выраженность статодинамических нарушений, а также значительные изменения анатомии стопы требуют строго обоснованного и дифференцированного подхода к выбору тактики лечения. Консервативный метод, состоящий в этапной коррекции стопы гипсовыми повязками, эффективен только при I (легкой) степени деформации в случае применения его с периода новорожденности. У детей старше 3 мес его можно использовать как подготовительный этап перед операцией с целью уменьшения ригидности сухожильно-мышечного аппарата стопы. Основной метод лечения врожденной плосковальгусной стопы — оперативный.
МАТЕРИАЛ И МЕТОДЫ
В отделении травматологии и ортопедии РДКБ с 1994 по 2003 г. находились на оперативном лечении 18 больных с врожденной плосковальгусной деформацией стоп тяжелой степени, которым выполнено 25 операций. Тактика лечения была дифференцированной в зависимости от возраста пациентов.
Детям младшей возрастной группы (8 больных в возрасте от 8 мес до 4 лет) произведена операция Кумера—Коуэла— Рамсея [Kumar, Cowell, Ramsey, 1982]. Основной ее задачей является восстановление нормального взаиморасположения костей стопы у детей в возрасте от 8 мес до 4 лет, когда еще возможно создание оптимальных условий для дальнейшего правильного анатомо-функционального развития стопы.
Операция
Техника выполнения операции по Кумеру—Коуэлу—Рамсею следующая.
- Делают разрез по наружной поверхности стопы, центрированный на таранный синус.
- Выделяют короткий разгибатель пальцев (m. extensor digi-torum brevis), отводят его дистально и вскрывают переднюю часть таранно-пяточного сустава. Затем вскрывают пяточно-кубовидный сустав.
- Второй разрез производят по медиальной стороне стопы, центрируя на перешеек головки таранной кости. Сухожилие передней большеберцовой мышцы выделяют и отсекают.
- Переднюю часть таранной кости освобождают от связок, соединяющих ее с ладьевидной и пяточной костями. В шейке таранной кости формируют сверху вниз канал, через который проводят сухожилие передней большеберцовой мышцы.
- Из третьего разреза длиной 2,5-3 см по медиальной стороне ахиллова сухожилия производят заднюю лигаментокапсулотомию голеностопного и подтаранного (скакательных) суставов. Ахиллово сухожилие Z-образно рассекают с отсечением наружной порции у пяточной кости. Формируют правильное положение костей стопы, прежде всего ладьевидной, таранной и пяточной, устраняют деформации, моделируют свод стопы.
У 7 детей 5—12 лет была выполнена операция по Колеману [Coleman, 1966]. Основным показанием к ней, как и к предыдущей операции, является вертикальное положение таранной кости, но, в отличие от операции Кумера—Коуэла—Рамсея, она выполняется детям более старшего возраста. Это связано с наличием у них выраженных морфологических изменений в стопе: контрактуры мышц-разгибателей, фиброзных изменений капсульно-связочного аппарата, значительного вальгусного отклонения пятки. Задача данной операции — не только восстановление правильного взаиморасположения костей стопы, но и его стабилизация с созданием рессорной функции, чего у детей старше 5 лет невозможно достичь выполнением сухожильной пластики и открытым вправлением таранной кости. Внесуставное артродезирование подтаранного сустава является одним из основных этапов операции.
Техника операции по Колеману. Делают разрез по тыльной поверхности стопы, идущий кзади от сухожилия малоберцовой мышцы через sinus tarsi и медиальнее сухожилия передней большеберцовой мышцы. Сухожилия длинного разгибателя пальцев, длинного разгибателя I пальца, передней большеберцовой мышцы выделяют и Z-образно рассекают, обнажают sinus tarsi, производят лигаментокапсулотомию таран-но-пяточного сустава. Затем выполняют лигаментокапсулотомию пяточно-кубовидного и таранно-ладьевидного суставов.
Из разреза позади медиальной лодыжки выделяют ахиллово сухожилие, сагиттально Z-образно рассекают его с отсечением наружной порции у пятки, производят заднюю лигаментокапсулотомию голеностопного и подтаранного суставов. Деформацию стопы устраняют, выводя в правильное положение таранную и ладьевидную кости и одновременно формируя продольный свод стопы.
Достигнутое положение стопы фиксируют спицей Киршнера, проводя ее через ладьевидную и таранную кости. Из продольного разреза над дистальной частью малоберцовой кости резецируют поднад-костнично фрагмент малоберцовой кости длиной 2,5 см. Этот фрагмент вводят враспор между таранной и пяточной костями по наружной стороне, выполняя подтаранный экстраартикулярный артродез и устраняя вальгусную деформацию. В корригированном положении стопы Z-образно рассеченные сухожилия длинного разгибателя пальцев, длинного разгибателя I пальца, передней большеберцовой мышцы и ахиллово сухожилие сшивают с удлинением. Иммобилизацию осуществляют так же, как и при предыдущей операции.
У 3 детей старше 12 лет в связи со значительными изменениями в стопе, выраженным болевым синдромом была произведена операция трехсус-тавного артродези-рования.
Результаты и обсуждение
Отдаленные результаты изучены у 15 детей (22 операции) в сроки от 1 года до 5 лет. Оценка проводилась по трехбалльной системе.
Хороший результат — жалоб на боли при длительной ходьбе у ребенка нет, объем движений в суставах стопы полный, стопа имеет правильную форму и правильно сформированный свод, на рентгенограмме определяется восстановление нормального взаиморасположения костей стопы, вывих в таранно-ладьевидном суставе устранен. Удовлетворительный результат — ребенок жалуется на боли в стопе при длительной ходьбе, отмечается умеренное отведение переднего отдела стопы, слабо выраженный вальгус пятки, на рентгенограмме выявляются незначительные изменения взаиморасположения костей, соответствующие I степени плоскостопия.
Неудовлетворительный результат — сохраняются выраженная плоско-вальгусная деформация стопы, значительное ограничение движений в суставах стопы, на рентгенограмме определяются изменения, соответствующие П-Ш степени плоскостопия, вывих в таранно-ладьевидном суставе. У 7 детей в возрасте от 1 года до 4 лет, оперированных по Кумеру—Коуэлу—Рамсею, получен хороший результат, у одного ребенка 8 мес в послеоперационном периоде отмечен аваскулярный некроз ладьевидной кости и результат лечения расценен как неудовлетворительный. У 5 детей в возрасте от 3 до 12 лет отдаленный результат операции Колемана оказался хорошим, у 2 — удовлетворительным. У детей старше 12 лет после операции трехсуставного артродезирования отмечен удовлетворительный результат.
Таким образом, при выборе метода оперативного лечения врожденной плосковальгусной деформации стоп необходим дифференцированный подход с учетом возраста больных и степени деформации. У детей в возрасте от 1 года до 4 лет мы считаем рациональным выполнение операции Кумера—Коуэла—Рамсея, так как это позволяет наиболее полно восстановить свод и рессорную функцию стопы и способствует ее дальнейшему правильному анатомо-функциональному развитию. К сожалению, до настоящего времени, несмотря на простоту диагностики врожденной плосковальгусной деформации стопы, детей с этой патологией направляют на хирургическое лечение поздно. У детей старше 5 лет целесообразно выполнение операции по Колеману, а у детей старше 12 лет при сформировавшейся ригидной плосковальгусной стопе — операции трехсуставного корригирующего артродезирования.
Читайте также:


