Полиомиелит и энтеровирусные инфекции у детей
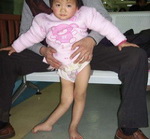
Полиомиелит - это самое грозное и тяжелое последствие воздействия на человека энтеровирусов. Известно, что различные стихийные бедствия, войны, катастрофы нередко сопровождаются повышением уровня инфекционной заболеваемости. Подобное случилось и с полиомиелитом. Примером тому может служить возникшая неблагоприятная ситуация в Чеченской Республике, где в конце, 1995 года было зарегистрировано 138 случаев полиомиелита среди детей. Летальность была высокой (4,54%). Причиной такой высокой смертности явилась поздняя обращаемость в лечебное учреждение, поздняя госпитализация и низкий охват детского населения прививками в силу сложившейся чрезвычайной обстановки в регионе. Болели дети в возрасте до 7 лет, но преимущественно годовалые. 28 детей были госпитализированы в отделение нейроинфекции ИКБ №1 г. Москвы. Заболевание протекало типично и тяжело. Высокая лихорадка, повышенная сонливость, общая гиперестезия, боли в конечностях, менингорадикулярные знаки. На 3-5 день болезни возникали двигательные нарушения - парезы, параличи конечностей, мышц шеи, спины, грудной клетки, диафрагмы. У трех поступивших больных были задеты двигательные черепно-мозговые нервы бульбарного отдела ствола мозга. У двух детей (6-месячного и полуторагодовалого) на 15-й день болезни отмечалось крайне тяжелое состояние: распространенные параличи, декомпенсированные дыхательные нарушения, осложнившиеся бронхопневмонией и ателектазом легких (у одного больного). В этих двух случаях эффекта от лечения, включая искусственную вентиляцию легких, не возникло: через 8-10 дней со времени поступления в стационар наступил летальный исход. У всех выживших к моменту выписки имелись остаточные явления, которые зачастую приводят к инвалидизации.
Диагноз был подтвержден не только классической картиной полиомиелита, но и выделением вируса из фекалий, а также четырехкратным нарастанием титра антител в реакции нейтрализации.
Классические проявления полиомиелита разнообразны. Различают вирусоносительство, абортивный, паралитический спинальный полиомиелит. Более редкие: бульбарный, связанный с поражением черепных нервов и мозговых центров, и понтинный, проявляющийся изолированным поражением ядер лицевого нерва с парезами мимической мускулатуры.
При паралитической спинальной форме полиомиелита парезам и параличам подвержены разные группы мышц в самых разнообразных комбинациях. Наиболее часто (58-82%) поражаются нижние конечности, на втором месте паралич дельтовидной мышцы, реже - мышц туловища, шеи, брюшного пресса, дыхательных. Спинальная форма может сочетаться с бульбарной и понтинной. Из черепных нервов поражаются лицевой, реже - отводящий, глазодвигательный; редко блуждающий, языкоглоточный, подъязычный. Паралич этих нервов сопровождается грозными расстройствами глотания и дыхания.
Восстановительный период при полиомиелите может продолжаться один-три года. Мышцы, функции которых не восстанавливаются, атрофируются. Остаточные явления характеризуются стойкими вялыми параличами, контрактурами и деформациями конечностей и туловища, атрофией определенных мышечных групп.
Известно, что специфическое лечение при полиомиелите отсутствует. Тем более необходимо со всей ответственностью отнестись к профилактике этой тяжелейшей болезни - провести вакцинацию детей в возрасте от трех месяцев до года. Надо помнить, что только специфическая профилактика является единственным эффективным средством защиты детей от такого тяжелейшего недуга как полиомиелит.
КОКСАКИ И ECHO
По сравнению с полиомиелитом энтеровирусные заболевания, вызванные вирусами Коксаки и ECHO, протекают легче. Для них характерна сезонность: активность этих вирусов наиболее высока в летне-осенний период. Клиника данных заболеваний разнообразна, а проявления связаны или с изолированным поражением ротоглотки, кишечника, мышц, миокарда, нервной системы, кожных покровов или с комбинацией клинических вариантов. Болезнь передается воздушно-капельным и фекально-оральным путями. Возможен трансплацентарный путь - от матери к ребенку.
Возбудитель проникает в организм через слизистую верхних дыхательных путей или пищеварительного тракта. В месте внедрения вирус накапливается, размножается и клинически проявляется как ОРЗ, герпангина, энтеровирусная диарея. Проникая в кровь (вирусемия), он, обладая тропизмом ко многим тканям, разносится по всему организму. Отсюда многоообразие клинических проявлений инфекции. У беременных наблюдается внутриутробное поражение плода.
СЕРОЗНЫЙ АСЕПТИЧЕСКИЙ МЕНИНГИТ
Это одна из наиболее частых и тяжелых форм энтеровирусной инфекции. Болезнь возникает остро, внезапно: температура повышается до высоких цифр, появляется озноб, сильная головная боль, тошнота, мокротная рвота, не связанная с приемом пищи, мышечные боли, иногда боли в животе. Возможны бред, судороги. В отдельных случаях на коже появляется папулезная сыпь розового цвета. Менингиальный синдром возникает на 2-3-й день от начала болезни. Выражен умеренно, возможна диссоциация симптомов (имеется симптом Керинга при отсутствии или слабой выраженности ригидности мышц затылка или наоборот). Таких больных обязательно следует госпитализировать. В стационаре проводится спинно-мозговая пункция. Ликвор чаще прозрачный, иногда оппалесцирующий. Цитоз повышен преимущественно за счет лимфоцитов. Белок нормальный или слегка повышен. Течение таких серозных менингитов, как правило, доброкачественное.
ЭНЦЕФАЛИТЫ И МЕНИНГОЭНЦЕФАЛИТЫ
Эти заболевания встречаются реже, чем менингиты. Тяжесть заболевания широко варьируется. Возможны судороги, нистагм, нарушения речи, нарушения акта глотания, психические расстройства, эпилептические припадки.
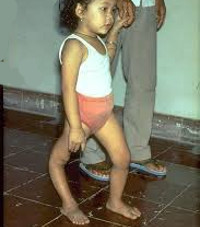
Паралитическая полиомиелитная форма болезни встречается в теплое время года и чаще - как спорадическое заболевание. Клиника похожа на паралитическую форму полиомиелита, но протекает намного легче. Температура или нормальная, или субфебрильная. Развиваются нетяжелые вялые параличи. У ребенка изменяется походка - он как бы прихрамывает на одну ногу, при этом прогибается колено, свисает стопа, снижается мышечный тонус. Болезнь тянется несколько недель. Итогом могут быть небольшая гипотония и гипотрофия конечностей. Редко, но возможны и тяжелые формы с летальным исходом. Диагноз устанавливается методом выделения вируса (их фекалий, носоглоточной слизи, крови, СМЖ) или выявлением нарастания титра специфических антител.
БОЛЕЗНЬ БОРНХОЛЬМА
Это заболевание называют также эпидемической миалгией, плевроденией. Характерные клинические проявления: озноб, головная боль, температура и сильные мышечные боли в груди, эпигастральной и пупочной области, спине. Боли усиливаются при движении, кашле. Длительность болезни 3-7 дней. В ряде случаев необходимо проводить дифференциальный диагноз с панкреатитом, холециститом, аппендицитом, плевропневмонией.
ЭНТЕРОВИРУСНАЯ ДИАРЕЯ
Гастроэнтеритическая форма этого заболевания характеризуется кратковременной лихорадкой, болями в животе, жидким стулом (2-7 раз), иногда со слизью, метеоризмом. У ряда больных могут наблюдаться и катаральные явления со стороны верхних дыхательных путей.
В родильных домах энтеровирусные инфекции могут вызывать энцефало-миокардит у новорожденных. Болезнь протекает очень тяжело и часто заканчивается летально.
У детей старшего возраста и взрослых энтеровирусы могут также вызывать миокардиты и перикардиты. Поражения сердца могут возникать изолированно или после перенесенной респираторной формы энтеровирусной инфекции. Появление миокардита характеризуется одышкой, слабостью, перебоями в деятельности сердца. Перкуторно и рентгенологически выявляется увеличение размеров сердца. Течение и миокардитов, и перикардитов доброкачественное и, как правило, заканчивается выздоровлением.
ГЕРПАНГИНА
Это заболевание проявляется умеренными болями в горле, головной болью, лихорадкой. При осмотре ротоглотки на гиперемированном фоне слизистой оболочки (небных дужек, язычка, миндалин) выявляются мелкие папулы или везикулы. Везикулы вскрываются, сливаются между собой, образуя дефекты слизистой (эрозии, язвы). Наряду с герпетическими высыпаниями возможны и другие проявления энтеровирусной инфекции - боли в животе, мышечные боли, жидкий стул.
Редкая форма болезни - геморрагический конъюнктивит. Заболевание длится около двух недель. Вначале поражается один глаз, через 1-3 суток - другой глаз. Процесс протекает доброкачественно, без каких-либо последствий.
ОРЗ
Респираторные формы встречаются намного чаще других, но диагностируются как энтеровирусная инфекция редко, так как не имеют каких-либо специфических симптомов. Характеризуются умеренным повышением температуры, ринитом, - сухим кашлем, болью в горле, гиперемией задней стенки глотки. В отдельных случаях могут осложниться пневмонией, миокардитом, миоперикардитом.
Этиотропных средств для лечения энтеровирусной инфекции в настоящее время нет. Применяется патогенетическая и симптоматическая терапия в зависимости от клинической формы болезни.
Профилактика инфекций состоит в изоляции больных в среднем на 14 дней (по С.Д. Носову 7-8 дней), уборке помещений с использованием дезинфицирующих средств, проветривании помещений.
Работники родильных домов и детских учреждений, имевшие контакт с больным энтеровирусной инфекцией, переводятся на 14 дней на другую работу. Детям, контактировавшим с больным, рекомендуется введение человеческого иммуноглобулина из расчета 0,3-0,5 мл/кг.
Татьяна ЛИСУНГОВА, кандидат медицинских наун
Ксения ЧЕКАЛИНА, доктор медицинских наук ЦНИИ эпидемиологии МЗ РФ
Полиомиелит - вирусная инфекция, протекающая с преимущественным поражением центральной нервной системы (серого вещества спинного мозга) и приводящая к развитию вялых парезов и параличей. В зависимости от клинической формы течение полиомиелита может быть как малосимптомным (с кратковременной лихорадкой, катаральными явлениями, диспепсией), так и с выраженными менингеальными симптомами, вегетативными расстройствами, развитием периферических параличей, деформации конечностей и т. д. Диагностика полиомиелита основана на выделении вируса в биологических жидкостях, результатах РСК и ИФА-диагностики. Лечение полиомиелита включает симптоматическую терапию, витаминотерапию, физиолечение, ЛФК и массаж.
Общие сведения
Полиомиелит (болезнь Гейне-Медина, детский спинальный паралич) - энтеровирусная инфекция, вызываемая полиовирусами, поражающими мотонейроны передних рогов спинного мозга, что приводит к тяжелым паралитическим осложнениям с инвалидизацией больного. Наибольшая восприимчивость к полиомиелиту (60-80%) отмечается у детей в возрасте до 4-х лет, поэтому заболевание изучается, главным образом, в рамках педиатрии, детской неврологии и детской ортопедии.
Последняя эпидемия полиомиелита в Европе и Северной Америке была зафиксирована в середине прошлого столетия. В 1988 г. ВОЗ была принята резолюция, провозгласившая задачу ликвидации полиомиелита в мире. В настоящее время на территории стран, где проводится профилактическая вакцинация против полиомиелита, заболевание встречается в виде единичных, спорадических случаев. До сих пор эндемичными по полиомиелиту остаются Афганистан, Нигерия, Пакистан, Сирия, Индия. Страны Западной Европы, Северной Америки и Россия считаются территориями, свободными от полиомиелита.

Причины полиомиелита
Инфекция вызывается тремя антигенными типами полиовируса (I, II и III), относящегося к роду энтеровирусов, семейству пикорнавирусов. Наибольшую опасность представляет вирус полиомиелита I типа, вызывающий 85% всех случаев паралитической формы заболевания. Будучи устойчивым во внешней среде, вирус полиомиелита может до 100 суток сохраняться в воде и до 6 месяцев - в испражнениях; хорошо переносить высушивание и замораживание; не инактивируется под воздействием пищеварительных соков и антибиотиков. Гибель полиовируса наступает при нагревании и кипячении, ультрафиолетовом облучении, обработке дезинфицирующими средствами (хлорной известью, хлорамином, формалином).
Источником инфекции при полиомиелите может выступать как больной человек, так и бессимптомный вирусоноситель, выделяющий вирус с носоглоточной слизью и испражнениями. Передача заболевания может осуществляться контактным, воздушно-капельным и фекально-оральным путями. Восприимчивость к вирусу полиомиелита в популяции составляет 0,2–1%; абсолютное большинство заболевших составляют дети до 7 лет. Сезонные пики заболеваемости приходятся на летне-осенний период.
Вакцино-ассоциированный полиомиелит развивается у детей с выраженным врожденным или приобретенным иммунодефицитом (чаще ВИЧ-инфекцией), получавших живую оральную аттенуированную вакцину.
Условиями, способствующими распространению вируса полиомиелита, служат недостаточные гигиенические навыки у детей, плохие санитарно-гигиенические условия, скученность населения, отсутствие массовой специфической профилактики.
Входными воротами для вируса полиомиелита в организме нового хозяина служит лимфоэпителиальная ткань рото- и носоглотки, кишечника, где происходит первичная репликация возбудителя и откуда он проникает в кровь. В большинстве случаев первичная вирусемия длится 5-7 дней и при активации иммунной системы заканчивается выздоровлением. Лишь у 1-5% инфицированных развивается вторичная вирусемия с селективным поражением мотонейронов передних рогов спинного мозга и ствола головного мозга. Проникновение вируса полиомиелита в нервную ткань происходит не только через гематоэнцефалический барьер, но и периневральным путем.
Внедряясь в клетки, вирус полиомиелита вызывает нарушение синтеза нуклеиновых кислот и белка, приводя к дистрофическим и деструктивным изменениям вплоть до полной гибели нейрона. Разрушение 1/3-1/4 нервных клеток приводит к развитию парезов и полных параличей с последующей атрофией мышц и контрактурами.
Классификация полиомиелита
В клинической практике различают формы полиомиелита, протекающие без поражения нервной системы и с поражением ЦНС. К первой группе относятся инаппарантная и абортивная (висцеральная) формы; ко второй – непаралитическая (менингеальная) и паралитические формы полиомиелита.
В зависимости от уровня поражения нервной системы паралитическая форма полиомиелита может выражаться в следующих вариантах:
- спинальном, для которого характерны вялые параличи конечностей, шеи, диафрагмы, туловища;
- бульбарном, сопровождающимся нарушениями речи (дизартрией, дисфонией), глотания, сердечной деятельности, дыхания;
- понтинном, протекающим с полной или частичной утратой мимики, лагофтальмом, свисанием угла рта на одной половине лица;
- энцефалитическом с общемозговыми и очаговыми симптомами;
- смешанном (бульбоспинальном, понтоспинальном, бульбопонтоспинальном).
Отдельно рассматривается такое поствакцинальное осложнение, как вакциноассоциированный паралитический полиомиелит. Частота развития паралитических и непаралитических форм полиомиелита составляет 1:200.
В течении паралитических форм полиомиелита выделяют инкубационный, препаралитический, паралитический, восстановительный и резидуальный периоды.
Симптомы полиомиелита
Инкубационный период при различных формах полиомиелита в среднем составляет 8–12 дней.
Инаппарантная форма полиомиелита представляет собой носительство вируса, которое никак не проявляется клинически и может быть обнаружено только лабораторным путем.
Абортивная (висцеральная) форма полиомиелита составляет более 80% всех случаев болезни. Клинические проявления неспецифичны; среди них преобладают общеинфекционные симптомы – лихорадка, интоксикация, головная боль, умеренные катаральные явления, боли в животе, диарея. Болезнь заканчивается через 3-7 дней полным выздоровлением; остаточных неврологических симптомов не отмечается.
Менингеальная форма полиомиелита протекает по типу доброкачественного серозного менингита. При этом отмечается двухволновая лихорадка, головные боли, умеренно выраженные менингеальные симптомы (Брудзинского, Кернига, ригидность затылочных мышц). Через 3-4 недели наступает выздоровление.
Паралитическая форма полиомиелита имеет наиболее тяжелое течение и исходы. В препаралитическом периоде преобладает общеинфекционная симптоматика: повышение температуры, диспепсия, ринит, фарингит, трахеит и др. Вторая волна лихорадки сопровождается менингеальными явлениями, миалгией, болями в позвоночнике и конечностях, выраженной гиперестезией, гипергидрозом, спутанностью сознания и судорогами.
Примерно на 3-6 день заболевание вступает в паралитическую фазу, характеризующуюся внезапным развитием парезов и параличей чаще нижних конечностей при сохранной чувствительности. Для параличей при полиомиелите характерны асимметричность, неравномерность, преимущественное поражение проксимальных отделов конечностей. Несколько реже при полиомиелите развиваются парезы и параличи верхних конечностей, лица, мышц туловища. Через 10-14 дней наблюдаются первые признаки мышечной атрофии. Поражение жизненно важных центров продолговатого мозга может вызвать паралич дыхательных мышц и диафрагмы и послужить причиной гибели ребенка от острой дыхательной недостаточности.
В восстановительном периоде полиомиелита, который длится до 1 года, происходит постепенная активизация сухожильных рефлексов, восстанавливаются движения в отдельных мышечных группах. Мозаичность поражения и неравномерность восстановления обусловливает развитие атрофии и мышечных контрактур, отставание пораженной конечности в росте, формирование остеопороза и атрофии костной ткани.
В резидуальном периоде отмечаются остаточные явления полиомиелита – стойкие вялые параличи, контрактуры, паралитическая косолапость, укорочение и деформации конечностей, вальгусная деформация стоп, кифосколиозы и пр.
Диагностика полиомиелита
Полиомиелит у ребенка может быть заподозрен педиатром или детским неврологом на основании анамнеза, эпидемиологических данных, диагностически значимых симптомов. В препаралитической стадии распознавание полиомиелита затруднено, в связи с чем ошибочно устанавливается диагноз гриппа, ОВРИ, острой кишечной инфекции, серозного менингита другой этиологии.
Главную роль в этиологической диагностике полиомиелита играют лабораторные тесты: выделение вируса из слизи носоглотки, фекалий; методы ИФА (обнаружение IgM) и РСК (нарастание титра вирусоспецифических антител в парных сыворотках). Для дифференциации типов вируса полиомиелита используется ПЦР.
При проведении люмбальной пункции спинномозговая жидкость вытекает под повышенным давлением; исследование цереброспинальной жидкости при полиомиелите выявляет ее прозрачный, бесцветный характер, умеренное повышение концентрации белка и глюкозы. Электромиография подтверждает поражение на уровне передних рогов спинного мозга.
Лечение полиомиелита
Манифестные формы полиомиелита лечатся стационарно. Общие мероприятия включают изоляцию больного ребенка, постельный режим, покой, высококалорийную диету. В правильном уходе за больным полиомиелитом важную роль играет придание конечностям правильного (физиологического) положения, профилактика пролежней, массаж грудной клетки. При дисфагии организуется питание через назогастральный зонд; при нарушении самостоятельного дыхания проводится ИВЛ.
Поскольку специфическое лечение полиомиелита не разработано, проводится, главным образом, симптоматическая и патогенетическая терапия. Назначаются витамины группы В, аскорбиновая кислота, обезболивающие и дегидратирующие препараты, неостигмина, дыхательные аналептики и др.
В восстановительном периоде основная роль в комплексной терапии полиомиелита отводится реабилитационным мероприятиям: ЛФК, ортопедическому массажу, парафинолечению, УВЧ, электромиостимуляции, общим лечебным ваннам, санаторно-курортному лечению.
Лечение полиомиелита проводится при участии детского ортопеда. Для предотвращения развития контрактур может быть показано наложение гипсовых повязок, лонгет, ортопедических шин, ношение ортопедической обуви. Ортопедо-хирургическое лечение остаточных явлений полиомиелита может включать теномиотомию и сухожильно-мышечную пластику, тенодез, артрориз и артродез суставов, резекцию и остеотомию костей, хирургическую коррекцию сколиоза и пр.
Прогноз и профилактика полиомиелита
Легкие формы полиомиелита (протекающие без поражения ЦНС и менингеальная) проходят бесследно. Тяжелые паралитические формы могут приводить к стойкой инвалидизации и летальному исходу. Благодаря многолетней целенаправленной вакцинопрофилактике полиомиелита в структуре заболевания преобладают легкие инаппарантная и абортивная формы инфекции; паралитические формы возникают только у невакцинированных лиц.
Профилактика полиомиелита включает обязательную плановую вакцинацию и ревакцинацию всех детей согласно национальному календарю прививок. Дети с подозрением на полиомиелит подлежат немедленной изоляции; в помещении проводится дезинфекция; контактные лица подлежат наблюдению и внеочередной иммунизации ОПВ.
Энтеровирусные инфекции, этиология, патогенез, клиническая картина.
Син.: болезнь Гейне — Медина, детский церебральный паралич
Полиомиелит — острая энтеровирусная инфекция, характеризующаяся в ряде случаев повреждением серого вещества спинного мозга и других отделов ЦНС с развитием вялых атрофических параличей и парезов мышц, поражением слизистой оболочки кишечника и носоглотки.
Этиология. Вирус полиомиелита относят к семейству Рicornaviridае, роду Еnterovirus.
Вирус небольших размеров, диаметр вириона 25—30 нм, содержит одну нить РНК. Серологически различают три (I, II, III) типа вирусов полиомиелита.
Вирусы устойчивы к различным физическим и химическим воздействиям, до 3—4 мес выживают в фекалиях, сточных водах, на овощах и в молоке. При температуре 37 °С вирус сохраняется 50—65 дней, при 4 °С — несколько месяцев. Полиовирусы чувствительны к высокой температуре и воздействию дезинфицирующих средств.
Эпидемиология. Полиомиелит — антропоноз. Источником инфекции является больной человек или вирусоноситель. Продолжительность вирусоносительства реконвалесцентов составляет 15—40 дней от начала заболевания, иногда доходит до нескольких месяцев. Особое значение в распространении инфекции имеют больные абортивными и бессимптомными (вирусоносители) формами болезни. Вирус выделяется преимущественно с кишечным содержимым, что определяет, основной фекально-оральный механизм передачи, реализующийся чаще алиментарным путем. Не исключена возможность выделения вируса носоглоточной слизью, обсуждается возможность воздушно-капельного пути передачи инфекции.
Естественная восприимчивость людей к вирусу полиомиелита незначительна. Заболевание встречается во всех возрастных группах, но значительно чаще регистрируется у детей дошкольного возраста. Малая восприимчивость к полиомиелиту взрослых объясняется как высоким процентом переболевших стертой и абортивной формой, так и латентной иммунизацией в связи с широким вирусоносительством. После внедрения в практику вакцинопрофилактики отмечается увеличение случаев заболевания подростков и взрослых, причем с увеличением возраста прогрессивно нарастает частота тяжелых паралитических форм. Перенесенная инфекция обеспечивает стойкий длительный типоспецифический иммунитет независимо от клинической формы.
Для полиомиелита характерна летне-осенняя сезонность.
Заболевание встречается во всех странах мира. Описаны крупные эпидемиологические вспышки инфекции. Широкое применение вакцинации с конца 50-х — начала 60-х годов нашего столетия позволило достичь больших успехов в борьбе с полиомиелитом. В настоящее время встречаются преимущественно спорадические случаи заболевания, в том числе и в России.
Патогенез и патологоанатомическая картина. Входными воротами инфекции служит слизистая оболочка кишечника и носоглотки. Вирус размножается и накапливается в лимфоидных образованиях кишечника и глотки. Полиомиелитная инфекция сопровождается появлением в сыворотке крови специфических вируснейтрализующих, преципитирующих и комплементсвязывающих антител. В большинстве случаев вирус не выходит за пределы кишечника и глоточного кольца, что приводит к инаппарантной форме инфекции. У части больных вирус проникает в кровь и внедряется в различные органы и ткани. Вирус размножается в лимфатических узлах, селезенке, печени, легких и т. д., клинические проявления при этом соответствуют абортивной (висцеральной) форме заболевания. В 1 % случаев инфицирования вирус преодолевает гематоэнцефалический барьер. В ЦНС вирус проникает гематогенным и нейрогенным путем, где происходит его распространение по мозговой ткани, сопровождающееся повреждением крупных двигательных клеток вплоть до их гибели. Поражение нейронов сопровождается воспалительной реакцией. Преимущественное поражение рогов серого вещества спинного мозга, ядер продолговатого мозга и моста мозга (варолиева) приводит к развитию вялых параличей мышц конечностей, туловища, шеи, межреберной мускулатуры. На месте погибших нервных клеток образуются нейронофагические узелки с последующим разрастанием глиозной ткани.
В острой фазе полиомиелита отмечаются полнокровие внутренних органов, изменения лимфатической ткани миндалин, лимфатических фолликулов кишечника, селезенки. У больных, умерших от дыхательной недостаточности, выявляются нарушение лимфо- и кровообращения в легких, отек межальвеолярных перегородок, часто — пневмония и ателектазы. Спинной мозг выглядит отечным, граница между серым и белым веществом смазана, может быть западание серого вещества на поперечном разрезе.
Клиническая картина. Инкубационный период составляет 2—35 дней, чаще 5—12 дней.
Клинические проявления полиомиелита могут быть представлены непаралитическими (99 % случаев) и паралитическими (1 %) формами. Общепринято деление полиомиелита на инаппарантную, абортивную, менингеальную и паралитическую (спинальную, бульбарную, понтийную и смешанную) формы.
Абортивная форма проявляется лихорадкой, умеренно выраженной интоксикацией, слабостью, головной болью. Могут быть катаральное воспаление верхних дыхательных путей, проявляющееся небольшим кашлем, насморком, а также признаки гастроэнтерита или энтероколита. Течение заболевания благоприятное, выздоровление наступает через 3—7 дней.
При менингеальной форме ведущим синдромом является серозный менингит обычно в сочетании с признаками абортивной формы. Типичные клинические проявления нетяжелого серозного менингита сопровождаются иногда спонтанными болями в конечностях и спине, гиперестезией кожи, положительными симптомами натяжения корешков и нервных стволов, болезненностью при пальпации по ходу нервных стволов. Может определяться горизонтальный нистагм. Больные адинамичны, неохотно садятся, при этом опираются на руки (симптом треножника). В цереброспинальной жидкости определяется умеренный лимфоцитарный плеоцитоз с нормализацией состава на 3-й неделе заболевания. Течение благоприятное.
Паралитические формы протекают в 4 стадии (препаралитическая, паралитическая, восстановительная и резидуальная).
Заболевание начинается остро с повышения температуры тела, катарального воспаления верхних дыхательных путей и дисфункции кишечника. После 2—4 дней апирексии вновь повышается температура до 39—40 °С, появляются головная боль, рвота, адинамия, сонливость, потливость. У больных возникают боли в спине, конечностях, подергивания в отдельных группах мышц, тонические и клонические судороги. Умеренно выражены менингеальные знаки и симптомы поражения нервных стволов и корешков. Наблюдаются вегетативные расстройства. Препаралитическая стадия длится 3—5 дней.
При спинальной форме страдают преимущественно проксимальные отделы конечностей, чаще ног. Наиболее тяжелыми являются случаи с поражением межреберных мышц и диафрагмы, при этом у больных появляются признаки дыхательной недостаточности.
Бульварная форма протекает обычно тяжело, с нарушением жизненно важных функций: глотания и дыхания.
Понтийная форма развивается при изолированном поражении ядра лицевого нерва (VII пара), находящегося в области моста мозга и проявляется полной или частичной утратой мимических движений на одной половине лица. Глазная щель не смыкается (лагофтальм), угол рта опущен. Паралитический период длится от нескольких дней до 2—3 нед.
Восстановительный период начинается с нормализации функций легко пораженных мышц и происходит неравномерно, медленно. Как правило, глубоко пораженные мышцы полностью не восстанавливаются. К концу первого месяца начинают развиваться атрофии, которые в дальнейшем прогрессируют. Происходит деформация костного скелета и развитие контрактур. У больных выражены вегетативные нарушения: похолодание конечностей, синюшность, нарушенное потоотделение.Восстановительный период идет активно в течение первых 3—6 мес болезни, затем замедляется и продолжается до 1 —1,5 лет. Резидуальный период (остаточных явлений) наступает обычно через 1 —1,5 года и характеризуется мышечными атрофиями, контрактурами, костными деформациями, остсопорозом.
Осложнения. К осложнениям полиомиелита относят пневмонии, ателектазы легких, миокардит; при бульбарной форме может развиться острое расширение желудка, желудочно-кишечные расстройства с кровотечениями, язвами, непроходимостью кишечника.
Прогноз. Наиболее серьезный для жизни при бульбарных и спинальных формах с нарушением дыхания, которые определяют летальность при полиомиелите. У переболевших паралитические формы могут привести к инвалидности из-за стойких вялых параличей с атрофией мышц.
Диагностика. Лабораторная диагностика основана на определении нарастания титра специфических антител в парных сыворотках, взятых с интервалом 3—4 нед. Основными методами являются реакция нейтрализации (модифицированная цветная проба) и РСК.
Выделение вируса полиомиелита проводят из фекалий и носоглоточных смывов на культурах тканей.
Дифференциальная диагностика. Полиомиелит дифференцируют от острого миелита, полирадикулоневрита, ботулизма, клещевого энцефалита, менингитов другой этиологии, нервита лицевого нерва, костно-суставных заболеваний, полиомиелитоподобных заболеваний, вызванных энтеровирусами.
Энтеровирусные неполиомиелитные инфекции
Энтеровирусные инфекции — острые инфекционные болезни, вызываемые кишечными вирусами из группы Коксаки и ЕСНО, характеризующиеся многообразными клиническими проявлениями, нередко признаками поражения ЦНС, мышц, миокарда и кожных покровов.
Этиология. Вирусы Коксаки и ЕСНО относят к семейству Рicornaviridае, роду Еnterovirus .
Вирусы небольшого размера (17—30 нм), содержат РНК. Вирусы Коксаки разделяют на группы А и В. Все 6 типов вирусов Коксаки В патогенны для человека. Известны 34 се-ротипа вирусов ЕСНО, 2/з из которых патогенны для человека. Известны еще 4 энтеровируса человека (68—71), Вирусы устойчивы во внешней среде, чувствительны к нагреванию, высушиванию и воздействию дезинфицирующих средств.
Эпидемиология. Источником инфекции является больной человек и вирусоноситель. Инфекция высококонтагиозна, передается воздушно-
капельным путем. Эпидемиологическое значение имеет также и фе-кально-оральный механизм передачи инфекции.
Болеют чаще дети и лица молодого возраста. Заболевание распространено повсеместно, встречается как в виде спорадических случаев, так и локальных вспышек и крупных эпидемий. Подъем заболеваемости отмечается в конце лета — начале осени.
Патогенез и патологоанатомическая картина. Входными воротами инфекции служит слизистая оболочка верхних дыхательных путей и желудочно-кишечного тракта. У части больных в месте внедрения вируса развивается поражение слизистой оболочки. В результате вирусемии происходит диссеминация возбудителя в органы и ткани. Тропность энтеровирусов к нервной ткани, мышцам и эпителиальным клеткам определяет клинические проявления болезни. Перенесенное заболевание приводит к формированию стойкого типоспецифического иммунитета.
Инфекция Коксаки часто приводит к развитию миокардита или менингоэнцефалита как причины неблагоприятного исхода. При этом сердце обычно увеличено, полости его расширены, мышца становится дряблой. Имеются воспалительные изменения в перикарде и эндокарде. Менингеальные оболочки полнокровны, отечны, в отдельных участках отмечаются воспалительные клеточные инфильтраты. Очаговые изменения в головном и спинном мозге локализуются в различных участках.
Клиническая картина. Инкубационный период колеблется от 2 до 7 дней. Несмотря на разнообразные клинические варианты инфекции, можно выделить общие для всех проявления болезни.
Заболевание начинается остро, нередко внезапно, с быстрого повышения температуры тела до 38—40 °С, головной боли, общей слабости, недомогания, головокружения, нарушения ритма сна. При этом часто появляются тошнота и рвота. Характерны гиперемия лица, инъекция сосудов склер. Возможно появление полиморфной кратковременной экзантемы. Слизистая оболочка зева умеренно гиперемирована, определяется зернистость задней стенки глотки и мягкого неба. Может быть увеличение шейных лимфатических узлов, редко — микрополиаденит.
Типичной является волнообразная температурная кривая, что чаще связано с развитием характерных для заболевания рецидивов.
Изменения гемограммы незначительны. В первые дни болезни может быть небольшое увеличение числа лейкоцитов в периферической крови, после 4—5-го дня чаще определяется умеренная лейкопения.
Многообразные клинические проявления энтеровирусной инфекции позволили выделить клинические формы по преобладающему симптомокомплексу.
Герпангина: наряду с характерными проявлениями энтеровирусной инфекции у больных появляются незначительные боли в горле. На гиперемированной слизистой оболочке зева появляются единичные элементы: красные папулы (1—2 мм), быстро превращающиеся в пузырьки. Через 1—2 дня пузырьки лопаются и на их месте образуются поверхностные эрозии с сероватым налетом и узкой каймой гиперемии. Отдельные эрозии могут сливаться, составляя более обширные дефекты. Энантема локализуется преимущественно на небных дужках, реже — на небе, язычке, небных миндалинах. Закономерно увеличиваются подчелюстные лимфатические узлы. К 4—7-му дню язвочки заживают без следа.
Эпидемическая миалгия (плевродиния, болезнь Борнхольма) вызывается вирусами Коксаки В. На фоне общих проявлений энтеровирусной инфекции с повышением температуры тела до 39—40 °С появляются сильные мучительные боли в мышцах груди, живота, спины, конечностей. Боли имеют приступообразный характер и усиливаются при движении. Приступ миалгий обычно продолжается 5—10 мин (может быть и дольше) и повторяется через 30—60 мин. При локализации болей в мышцах грудной клетки дыхание становится затруднительным, поверхностным. Иногда появляется икота. Часто боли локализуются в мышцах брюшного пресса, при этом становится болезненной пальпация живота, но симптомов раздражения брюшины нет.
Заболевание может протекать волнообразно, с новым подъемом температуры возобновляются мышечные боли. Возможно сочетание эпидемической миалгий с другими проявлениями энтеровирусной инфекции, чаще — серозным менингитом.
Серозный менингит — одна из частых форм энтеровирусной инфекции. На 1—3-й день заболевания у больных появляются клинические признаки менингита (сильная головная боль, рвота, ригидность затылочных мышц и другие менингеальные знаки). В ликворограмме умеренный лимфоцитарный или лимфоцитарно-нейтрофильный плеоцитоз, нормальное содержание глюкозы и хлоридов.
Энтеровирусная (инфекционная) экзантема (бостонская экзантема, эпидемическая, кореподобная и красну-хоподобная). Экзантема может быть симптомом при различных вариантах энтеровирусной инфекции, вместе с тем известны вспышки и эпидемии заболевания, при котором экзантема является ведущим клиническим признаком. Через 1—2 дня от начала заболевания на фоне лихорадки и умеренной общей интоксикации появляется розовая полиморфная пятнистая или пятнисто-папулезная сыпь с локализацией на туловище, лице, конечностях, стопах. Описаны различные варианты экзантемы — кореподобная, краснухоподобная, реже — скарлатино-подобная, петехиальная. На слизистой оболочке рта часто имеются пятнистая энантема, иногда — везикулы с образованием эрозий и мелких язв. Сыпь сохраняется обычно 3—4 дня (1—8 дней).
Своеобразный вариант энтеровирусной (вызванной вирусами Коксаки А) экзантемы — заболевание, характеризующееся поражением кистей, стоп и полости рта. На пальцах кистей и стоп появляются везикулы (1—3 мм), окруженные гиперемией. Одновременно единичные афтозные элементы обнаруживаются на языке и слизистой оболочке щек.
Миелит может вызываться энтеровирусами и по клиническим проявлениям напоминает паралитические формы полиомиелита. Заболевание протекает легче и с частым восстановлением двигательных функций. Однако известны тяжелые формы инфекции с летальным исходом.
Энтеровирусная лихорадка (малая болезнь, трехднев ная лихорадка, Коксаки и ЕСНО-лихорадка). Заболевание характеризуется коротким и легким течением, без признаков поражения отдельных органов и систем. Лихорадочная реакция сохраняется в течение 1—3 дней в сочетании с общими проявлениями энтеровирусной инфекции.
Эпидемический геморрагический конъюнктивит вызывается энтеровирусом типа 70. Внезапно возникают боли в глазах, светобоязнь, слезотечение. Сначала поражается один глаз, затем процесс распространяется на другой. У больных появляется отек век, гиперемия конъюнктив и субконъюнктивальные кровоизлияния, имеется скудное серозное или слизисто-гнойное отделяемое. Выздоровление наступает через 7—14 дней. Энтеровирусная инфекция может быть в форме острой респираторной инфекции (с синдромом ринофарин-гита, ларингита, у детей — развитием крупа) или острой кишечной инфекции — энтеровирусной диареи с синдромом острого гастроэнтерита.
Известны клинические формы энтеровирусной инфекции, которые определяются синдромами энцефалита, миокардита, перикардита, у новорожденных — энцефало-миокардита.
Имеются указания на связь с вирусами Коксаки и ЕСНО безжелтушных форм гепатита, лимфаденопатий, мезаденита.
Прогноз. В большинстве случаев благоприятный, серьезный — при миелитах и энцефалитах, неблагоприятный — пр.и энцефаломиелитах новорожденных.
Диагностика. При некоторых клинических формах энтеровирусной инфекции диагноз может быть установлен на основании типичных проявлений заболевания и с учетом данных об эпидемическом групповом характере заболевания. Диагностика спорадических случаев инфекции трудна. Для лабораторного подтверждения диагноза может быть использовано выделение вируса из фекалий, слизи зева и цереброспинальной жидкости, а также обнаружение специфических антигенов методами прямой и непрямой иммунофлюоресценции.
Основное значение для диагностики имеют серологические методы — РСК, реакция преципитации в геле, реакция нейтрализации в парных сыворотках. Диагностическим является нарастание титра специфических антител в 4 раза и более.
Дифференциальная диагностика. Проводится с широким кругом инфекционных и неинфекционных заболеваний в зависимости от клинической формы энтеровирусной инфекции. Важно отметить, что эпидемическая миал-гия может требовать проведения дифференциальной диагностики с острыми хирургическими заболеваниями.
Не нашли то, что искали? Воспользуйтесь поиском:
Читайте также:


