Полное разрушение клетки инфекционного агента
Инфекционные агенты можно классифицировать на основании сложности их строения: прионы, вирусы, риккетсии, хламидии, микоплазмы, бактерии, грибы, простейшие, гельминты.
Прионы — это живые белковые молекулы, которые внедряясь в клетки организма способны воспроизводить себе подобных (подробнее прионы рассматриваются в лекции “Вирусные инфекции”).
Простейших и гельминтов часто называют паразитами, хотя этот термин имеет более широкое понятие.
Каждая группа инфекционных агентов может также классифицироваться на различные группы. Например, вирусы делятся на ДНК-содержащие и РНК-содержащие. Бактерии делятся на основании формы на кокки, палочки (бациллы), спирохеты и вибрионы, на основании окраски по Граму на грам-положительные и грам-отрицательные; на основании необходимости кислорода для роста на аэробные и анаэробные. Риккетсии и хламидии — это небольшие бактерии, которые являются облигатными внутриклеточными паразитами.
Способность инфекционных агентов проникать в ткани организма называется инвазивностью, способность его вызывать заболевание называется патогенностью. По степени патогенности они делятся на: высокопатогенные (высоковирулентные) ;низкопатогенные (низковирулентные).
Высоковирулентные микроорганизмы вызывают заболевание в нормальном организме, низковирулентные — только в иммуносупрессированном организме (оппортунистические инфекции).
Бактерии синтезируют их собственные ДНК, РНА и белки, но их благоприятное существование зависит от хозяина. Некоторые микроорганизмы процветают, главным образом, на поверхности тела: нормальные люди несут 1012 бактерий на коже, включая Staphylococcus epidermidis и Propionibacterium угрей, которые ответственны за юные прыщи. Обычно, 1014 бактерий постоянно проживают внутри желудочно-кишечного трактата.
От места размножения возбудителя во многом зависит реакция организма на него. По локализации размножения различают: облигатные и факультативные внутриклеточные и внеклеточные микроорганизмы.
Облигатные внутриклеточные организмы могут расти и размножаться только в клетках организма человека и используют метаболический аппарат клетки для своего роста. В основном поражаются паренхиматозные клетки. Для культивирования данных организмов необходимы живые ткани, например, куриные эмбрионы, тканевые культуры или лабораторные животные.
Факультативные внутриклеточные организмы могут расти и размножаться как внутри, так и вне клеток организма. Внутриклеточное размножение обычно происходит в макрофагах. Степень необходимости клеток хозяина для размножения может сильно варьировать; так Mycobacterium leprae практически всегда размножается в клетках, а Actinomyces israelii — довольно редко.
Внеклеточные организмы — как видно из названия, эти организмы развиваются вне клеток. Практически все они растут на искусственных средах, за исключением Treponema pallidum.
Инфекционный процесс очень сложный и его развитие определяют как особенности возбудителя, так и реактивное состояние макроорганизма.
К особенностям возбудителя инфекционного заболевания относится не только его строение, химическая структура, антигенные свойства, но и характер его взаимодействия с макроорганизмом.
Сосуществование микро - и макроорганизма может быть 3 видов:
симбиоз - сосуществование микроба и макроорганизма в интересах каждого (например, кишечная палочка в кишечнике); комменсализм - (от франц. сommensal - сотрапезник), при котором микроб и макроорганизм не оказывают взаимного влияния друг на друга; паразитизм - жизнь микроба за счет макроорганизма, что сопровождается развитием болезни.
Под влиянием различных экзогенных и эндогенных факторов взаимоотношения между микро - и макроорганизмом могут быть нарушены в пользу микроорганизма, который приобретает патогенные свойства. В этих условиях индифферентный комменсал, или безвредный симбионт, становится паразитом и вызывает заболевание. Такие ситуации возникают при лечении многими препаратами, но прежде всего антибиотиками, которые нарушают установившееся равновесие микробной флоры. Инфекционная болезнь может быть и результатом ослабления фагоцитарной и иммунной систем организма, что встречается, например, при лечении иммунодепрессантами и цитостатическими средствами. Бактериофаги, плазмодии являются носителями активных генетических элементов, которые кодируют бактериальные факторы вирулентности (например, фактор адгезии, токсины или ферменты, которые оказывают сопротивление антибиотикам). Они могут инфицировать бактерии и включать себя в их геном, таким образом, преобразовывая ранее безопасную бактерию в вирулентный или чувствительный к антибиотику микроорганизм - в устойчивый. Обмен этими элементами между бактериальными колониями обеспечивает получателей таких генов преимуществом выживания, или способностью вызвать болезнь.
Большинство возбудителей болезней попадает в организм человека из внешней среды через входные ворота, например, через кишечник с пищей, через легкие с вдыхаемым воздухом, при укусах насекомых, через поврежденную кожу или слизистые оболочки и т. д. В таких случаях говорят об экзогенной инфекции.
Первые и наиболее важные барьеры к инфекции - неповрежденная кожа и слизистые оболочки организма. Например, выделяемые железами слезы содержат лизоцимы (peptidoglycans), которые разрушают бактериальные оболочки и защищают, таким образом, глаза от инфекции. Кислотный желудочный сок смертелен для некоторых кишечных патогенных микроорганизмов; например, добровольцы с нормальной кислотностью желудочного сока не были инфицированы вибрионом холеры, принимая не более 1011 микроорганизмов. Напротив, Shigella и Giardia относительно устойчивы к кислоте, и наличие их в количестве меньше чем по 100 каждой разновидности - вызывает заболевание. Вообще, инфекционные болезни кожи у нормальных людей имеют тенденцию возникать лишь в поврежденных участках, то есть, в рваных ранах или ожогах и могут быть вызваны бактериями с относительно низкой вирулентностью. И, наоборот, для развития заразных болезней дыхательного, желудочно-кишечного или мочеполового тракта требуются вирулентные организмов, способные к повреждению или проникновению через нормальные барьеры слизистой оболочке.
Жители городов вдыхают приблизительно 10000 микроорганизмов в день, включая вирусы, бактерии, и грибы. Большинство из этих микроорганизмов выводятся реснитчатым эпителием верхних дыхательных путей. Только частицы 5 микрон или меньше достигают альвеол, где они поглощаются альвеолярными макрофагами или нейтрофилами, привлеченными к поврежденному участку цитокинами. Эта нормальная система защиты весьма эффективна. Но действию реснитчатого эпителия может вредить курение, повышение вязкости секрета (при муковисцедозе), травма при бронхиальном зондировании, попадание аспирационного кислого содержимого желудка и др. Некоторые вирусы (например, вирусы гриппа) обладают гемагглютининами, которые прочно соединяются с карбогидратам наружной мембраны эпителиальных клеток и, таким образом, подавляют действия реснитчатого эпителия. Ряд патогенных для органов дыхания бактерий (например, Haemophilus и Bordetella) вырабатывают токсины, которые парализуют реснички слизистой оболочки. Микобактерии туберкулеза в нормальных альвеолах очень устойчивы к действию неактивизированных макрофагов.
Однако заражение может быть в результате активации эндогенной флоры организма, тогда речь идет об эндогенной инфекции, или аутоинфекции.
Патологические изменения в инфицированных тканях складываются из трех компонентов: повреждения клеток инфекционным агентом; воспалительного ответа организма; иммунного ответа организма.
Инфекционный агент не всегда приводит к развитию заболевания. При латентном течении процесса инфекционный агент, например, вирус, может в течение длительного времени, иногда годами, не вызывать поражения клеток, а затем под влиянием каких-либо стимулирующих факторов может активироваться.
При всех инфекционных болезнях возникает ряд общих и местных изменений.
Местные изменения представляют собой очаг воспаления и зависят от характера инфекции, ворот инфекции, способа заражения. Например, при дифтерии зева возникает фибринозное воспаление в миндалинах, при гриппе - воспалительные изменения наблюдаются в бронхах, дизентерийная палочка ведет к развитию воспаления в толстой кишке. Но иногда, если инфекция проникает в кровь, то местные изменения бывают слабо выраженными и процесс приобретает генерализованный характер.
Из общих изменений наблюдаемых в инфицированном организме необходимо отметить наличие расстройств кровообращения. Любая инфекция сопровождается интоксикацией, нарушением сердечной деятельности. В органах выражено полнокровие, стаз, мелкие периваскулярные кровоизлияния, периваскулярный и перицеллюлярный отек. Особенно характерен тромбоз сосудов микроциркуляторного русла (гиалиновые тромбы). Особенно важны изменения в головном мозге и его оболочках. Жалобы больных на головную боль при инфекционных заболеваниях обусловлены отеком оболочек мозга, иногда кровоизлияниями. Чем тяжелее инфекционное заболевание, тем сильнее выражены расстройства кровообращения.
В миокарде, почках, печени, надпочечниках, головном мозге могут возникать все виды паренхиматозных дистрофий (зернистая, гиалиново-капельная, вакуольная, жировая), а в тяжелых случаях наблюдается некроз клеток. При некоторых длительно протекающих инфекциях может наблюдаться амилоидоз. Выраженные дистрофические изменения при инфекционных болезнях в клетках центральной нервной системы (нейроцитах) могут в клинике сопровождаться возбуждением или сонливостью, вплоть до полной потери сознания. Дистрофические изменения в миокарде клинически проявляются расширением границ сердца, увеличением числа сердечных сокращений (тахикардия) или их сокращением — брадикардия и т.д. Иногда больные погибают от паралича сердца. Печень у инфекционных больных увеличена, край округлен (из-за полнокровия, отека, дистрофических изменений), капсула напряжена, что сопровождается выраженной болезненностью. В клинике нередко наблюдаются признаки печеночной недостаточности, легкая паренхиматозная желтуха. В почках поражается преимущественно эпителий извитых канальцев, что сопровождается олигоурией, протеинемией.
При инфекционном процессе независимо от характера возбудителя появляются иммунные реакции, направленные на разрушение и элиминацию инфекта. Циркулирующие в крови антитела образуются в ответ на антигенную стимуляцию иммунной системы. Соединения антигена с антителом в присутствии комплемента производят антимикробное и антитоксическое действие, обеспечивающее послеинфекционный гуморальный иммунитет. При всех инфекционных заболеваниях наблюдаются изменения в органах иммуногенеза — тимусе, селезенке, лимфатических узлах, костном мозге, миндалинах, лимфоидном аппарате кишечника. Периферические органы иммуногенеза увеличиваются в размерах, в них наблюдается плазматизация, которая является показателем напряженности иммунитета. В то же время длительное антигенное воздействие при инфекционном заболевании ведет к сенсибилизации организма, появлению реакций гиперчувствительности как немедленного, так и замедленного (аллергические реакции) типа. Защитные реакции организма - это обоюдоострый меч: они необходимы для того, чтобы преодолеть инфекцию, но в то же самое время могут непосредственно наносить ущерб ткани. Из этого следует, что тканевые повреждения при инфекционных заболеваниях могут развиваться не только под воздействием инфекта, но в связи с реакциями гиперчувствительности.
Не нашли то, что искали? Воспользуйтесь поиском:
Прион- особая форма инфекционного агента, которая представлена низкомолекулярным белком, имеющим аномальную, по сравнению с белками человека, третичную структуру. Прионы лежат в основе развития медленных инфекций, т.е. инфекций, имеющих длительный период развития и заканчивающихся всегда летально. Главным отличием прионов от других инфекционных агентов является отсутствие у них как такого генетического материала, заключенного в нуклеиновых кислотах (ДНК и РНК). Прионы полностью состоят из белков с низкой молекулярной массой, они не вызывают воспаления и иммунного ответа, а также устойчивы ко многим видам воздействий (высокие температуры, излучение и т.д.). Считается, что прионы могут синтезироваться каждой клеткой организма, но в норме ген, ответственный за воспроизводство прионов репрессирован.
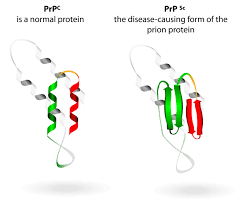
Разница в конформации нормального и патогенного белка
Прионы, соответственно, вызывают прионные заболевания. Прионные заболевания относятся к нейродегенеративным заболеваниям, в процессе развития которых в нервной ткани накапливается аномальной структуры белок. Это происходит вследствие того, что инфекционный прионовый белок PrPsc вызывает мутацию гена, который кодирует нормальный нейрональный прионный белок PrPc, в результате чего клетка начинает синтезировать PrPsc, который отличается от нормального нарушенной третичной структурой. Также PrPsc способен распространяться по типу зомби-вируса из голливудских фильмов, контактируя с нормальным PrPc, он вызывает изменение его конформации и превращение в PrPsc, который способен поражать новые PrPc, в результате чего скорость распространения инфекции по организму растет в геометрической прогрессии. Если клетки инфицируются одиночными инфекционными молекулами, число молекул РrРSс. образующихся в течение суток, достигает 500-1000, в течение года - до полумиллиона. Это неизмеримо меньше по сравнению со скоростью размножения бактерий и вирусов (многие миллионы частиц в течение часов), что объясняет большую длительность инкубационного периода прионовых болезней. Физиологическое значение белка РrРsс прионовых инфекций связывают с реализацией функций синапсов, сохранением клеток Пуркинье, регуляцией внутриклеточного содержания Са2+ в нейронах, поддержанием трофики некоторых их популяций и сохранением резистентности нейронов и астроцитов к повреждающим факторам. Белок PrP — короткоживущий (период полураспада 5-6 ч). В противоположность этому инфекционный прионовый белок PrPSc накапливается в цитоплазменных везикулах, что приводит к последующему нарушению функций синапсов и развитию глубоких неврологических дефектов. Позднее PrP с высвобождается во внеклеточное пространство и откладывается в амилоидных бляшках.
Прионные инфекции имеют три пути возникновения: заражение, по наследству и спонтанное появление. Чаще всего обнаруживается спонтанное появление прионной инфекции. После инфицирования белок попадает в кровь откуда проникает в мозг, где и накапливается, вызывая характерные изменения. Одной из особенностей инфекции является то, что при заражении не происходит каких-либо изменений в периферической крови, в результате чего затруднена диагностика заболевания на ранних этапах его развития. Макроскопически у больного, умершего от прионной инфекции, определяют атрофические процессы в головном мозге. Микроскопически определяется дегенерация и атрофия, а также утрата нервных клеток с заменой их разрастающийся глиальной тканью. Определяются амилоидные бляшки, содержащие прионный белок. Клинически прионные инфекции проявляются по-разному в зависимости от пораженного участка мозга. Приведем в качестве примера некоторые из них.
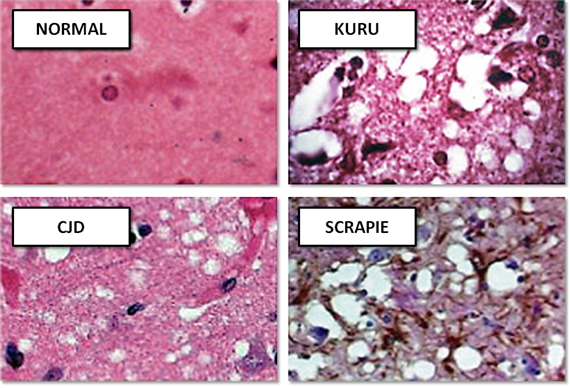
Сравнение гистологических срезов ткани в норме и при различных прионных заболеваниях
Фатальная семейная бессонница. Наследственное заболевание с аутосомно-доминантным типом наследования. При этом заболевании происходит образование амилоидных бляшек в области таламуса. Заболевание развивается медленно и проходит ряд стадий. На первой из них больной жалуется на стойкую бессонницу, при которой не помогают снотворные средства, больной хочет спать, но не может заснуть, позднее возможно присоединение повышенного слюно- и потоотделения, учащение пульса и частоты дыхания, возможно повышение температуры тела. Эта стадия длится около 4х месяцев. Далее к уже имеющийся симптоматике присоединяются панические атаки и галлюцинации. Из-за перенапряжения мозга в связи с отсутствием сна начинаются когнитивные нарушения. Возможно появление непроизвольных движений и подергиваний. Эта стадия длится около 5 месяцев. На следующей стадии сон отсутствует полностью, больной истощен, развивается мышечная слабость, поведение становится неконтролируемым. Это продолжается около 3х месяцев. На заключительной стадии развивается тяжелая деменция, больной перестает ходить, есть. Возможно присоединение вторичной инфекции. Это продолжается около 6 месяцев и неминуемо заканчивается смертью. Заболевание очень редкое, есть данные о наличии этого заболевания у 40 семей итальянского или итало-американского происхождения.

Куру. Ее также называют болезнью каннибалов. Встречается в Новой Гвинеи у аборигенов племени форе. Причинной заболевания является ритуальный каннибализм, во время которого поедается мозг человека, пораженного болезнью. Куру является одной из первых открытых прионных заболеваний. При развитии заболевания постепенно усиливаются головокружение и усталость, затем присоединяются судороги и дрожь. В это время ткани головного мозга постепенно деградируют, превращаясь в губчатую массу (губчатая энцефалопатия). Больные не могут самостоятельно передвигаться, развивается мышечная слабость, на поздних этапах развивается деменция, сходящееся косоглазие и дизартрия. Смерть наступает в течении 2-3 лет. Так как на данный момент ритуальный каннибализм не практикуется, то и болезнь практически исчезла и представляет лишь исторический интерес.

Мальчик больной куру
Болезнь Крейтцфельдта-Якоба- Спорадическое прионное заболевание (т.е. развивающееся без всякой причины), также может возникнуть после употребления зараженного мяса (говядина), возможно заражение при проведении гормональной терапии человеческими гормонами. Ее также называют человеческим вариантом коровьего бешенства, т.к. данный вид прионной болезни вызывает губчатую энцефалопатию у коров. Это заболевание составляет большую часть всех случаев заражений прионными инфекциями (85%). Клинические проявления начинаются с появления раздражительности, рассеянности, головных болей, нарушений сна, изменений поведенческих реакций и т.д. Возможно развитие двигательных нарушений, а в некоторых случаях кратковременной эйфории или депрессии. Позднее развиваются прогрессирующие параличи, эпилептические припадки. Постепенно нарастает деменция, возникают нарушения речи. На поздних стадиях развивается тяжелая деменция, выраженная мышечная атрофия, нарушения глотания, возможно присоединение вторичной инфекции.
К сожалению, в наше время не разработано методов диагностики и лечения прионных инфекций. К счастью, они встречаются очень редко и недостаточно контагиозны, иначе данные инфекции могли бы обернуться настоящей катастрофой с возможным исчезновением всего человеческого рода.
Несмотря на широкое применение и доступность вакцин и антибиотиков, инфекционные болезни по-прежнему остаются важной проблемой здравоохранения во всем мире. В США 2 из 10 ведущих причин смерти — инфекционные болезни (пневмония и грипп; септицемия).
Инфекции — наиболее частая причина смерти среди людей пожилого возраста, со СПИДом, хроническими заболеваниями и среди тех, кто получает иммуносупрессивные препараты. В развивающихся странах антисанитарные условия жизни и голод способствуют распространению инфекционных заболеваний, которые ежегодно уносят жизни более 10 млн человек. Большинство из них — дети, умершие от респираторных инфекций и диареи.
Существует множество инфекционных агентов, размеры которых варьируют от - 27 кДа (у прионов, не имеющих нуклеиновых кислот), 20 нм (у полиовирусов) до 10 м (у ленточных червей).
Прионы состоят из аномальных форм животного белка — прионных белков. Эти агенты вызывают инфекционные губчатые энцефалопатии, включающие болезнь куру, ассоциированную с каннибализмом, болезнь Крейтцфельда-Якоба, губчатую энцефалопатию крупного рогатого скота (больше известную как коровье бешенство) и вариантную болезнь Крейтцфельда-Якоба, передающуюся человеку, возможно, от животных, больных губчатой энцефалопатией крупного рогатого скота.
Прионные белки обнаруживают в нейронах, но заболевание возникает, когда прионные белки претерпевают конформационные изменения, обусловливающие устойчивость прионных белков к протеазам. Протеазорезистентные прионы способны преобразовывать нормальные протеазочувствительные прионные белки в аномальную форму, что подтверждает инфекционную природу заболевания. Накопление аномальных прионных белков ведет к повреждению нейронов и различным патологическим изменениям в головном мозге.
Спонтанные или наследственные мутации прионных белков наблюдались при спорадической и семейной формах болезни Крейтцфельда-Якоба соответственно. Возможна ятрогенная передача болезни Крейтцфельда-Якоба от человека к человеку во время хирургических вмешательств, при трансплантации органов и трансфузии крови.
б) Вирусы. Вирусы являются внутриклеточными облигатными паразитами, репликация которых зависит от метаболических механизмов клетки организма-хозяина. Вирусы состоят из нуклеиновых кислот (генома), окруженных оболочкой из белков (капсидом), иногда заключенной в липидную мембрану.
В основе классификации вирусов лежат следующие их характеристики: тип нуклеиновой кислоты, входящей в состав генома (ДНК, РНК или обе вместе), форма капсида (икосаэдрическая или спиралевидная), наличие или отсутствие липидной оболочки, тип репликации, тропность к определенному типу клеток или вид вызываемой патологии.
Размер вирусов — 20-300 нм, поэтому увидеть их можно только с помощью электронного микроскопа. Однако некоторые вирусные частицы образуют в клетках характерные включения, видимые под световым микроскопом и помогающие поставить диагноз. Например, при CMV инфицированные клетки увеличены в размерах и содержат крупные эозинофильные ядерные включения и несколько меньшие базофильные цитоплазматические включения; герпес-вирусы формируют крупное внутриядерное включение, окруженное светлым ореолом; вирусы оспы и бешенства имеют характерные цитоплазматические включения, но не все (например, EBV).
Вирусы ассоциируются со значительным количеством инфекций человека. Многие вирусы вызывают транзиторные болезни (например, острые респираторные вирусные инфекции, грипп). Другие вирусы не элиминируются из организма-хозяина и персистируют в клетках годами. Часть из них продолжает при этом размножаться (например, HBV), некоторые находятся в нереплицируемой форме (латентная инфекция) с возможностью реактивации. Например, вирус ветряной оспы (VZV) проникает в спинальные ганглии и находится там долгое время латентно, периодически активируясь в форме опоясывающего герпеса, болезненного кожного заболевания.
Некоторые вирусы вовлечены в процессы трансформации клеток организма в доброкачественные или злокачественные опухоли. Так, HPV ассоциируется с развитием как доброкачественных бородавок, так и карциномы шейки матки. Клинические проявления различных вирусов могут иметь сходную картину (например, инфекции верхних дыхательных путей). И наоборот, инфицирование одним и тем же вирусом, например CMV, может проявляться совершенно по-разному в зависимости от возраста пациента и его иммунного статуса.
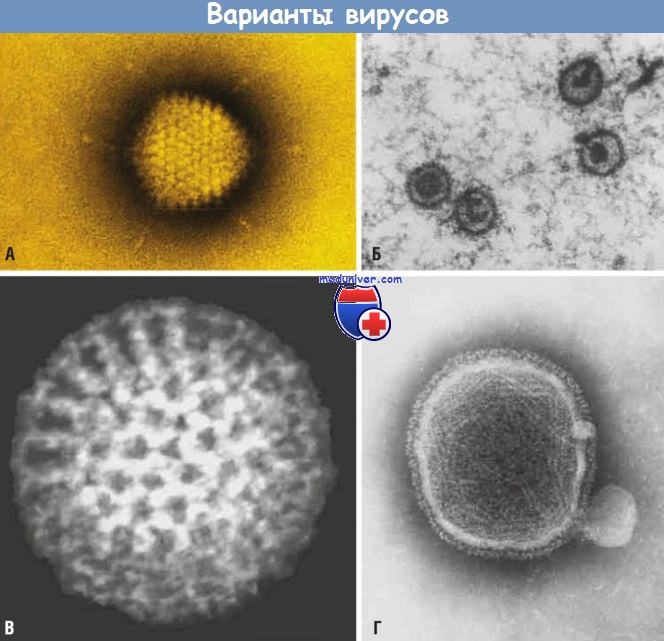
Варианты вирусных структур (электронная микроскопия).
(А) Аденовирус, икосаэдрический безоболочечный ДНК-содержащий вирус с фибриллами.
(Б) Вирус Эпштейна-Барр, икосаэдрический оболочечный ДНК-содержащий вирус.
(В) Ротавирус, колесообразный безоболочечный РНК-содержащий вирус.
(Г) Парамиксовирус, сферический оболочечный ДНК-содержащий вирус. Видна РНК, выходящая из разрушенного вируса.
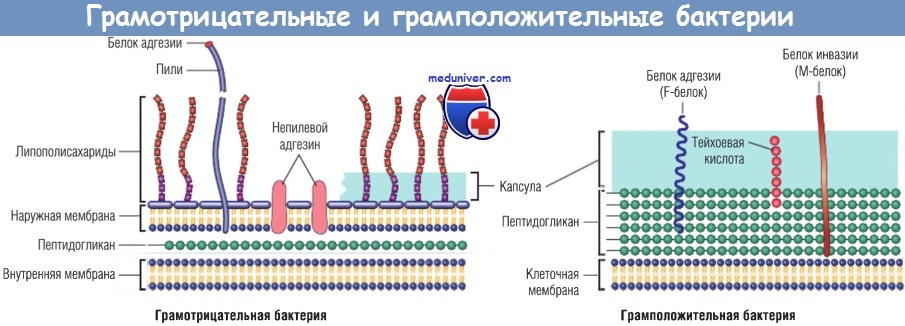
в) Бактерии. Бактерии являются прокариотами, т.е. у них есть цитоплазматическая мембрана, но нет мембраносвязанных ядер и других органелл. Большинство бактерий имеют клеточную стенку, состоящую из пептидогликана (муреина) — полимера из длинных углеводных цепочек, связанных пептидными мостиками. Существует две формы клеточных стенок бактерий: толстая оболочка, окружающая клеточную мембрану и окрашиваемая кристаллвиолетом (у грамположительных бактерий), и тонкая оболочка, представленная двумя бислоями фосфолипидов (у грамотрицательных бактерий).
В основе классификации бактерий лежит тип окрашивания по Граму (грамположительные или грамотрицательные), форма (шарообразные обозначают как кокки, палочковидные — как бациллы), зависимость от кислорода (аэробные или анаэробные). Многие бактерии имеют жгутики — длинные извитые филаментные структуры, выступающие над поверхностью клетки и обеспечивающие движение бактерий. Некоторые бактерии обладают фимбриями, представляющими другую разновидность цитоплазматических выростов, участвующих в адгезии бактерий к клеткам или ВКМ. Большинство бактерий синтезируют собственные ДНК, РНК и белки, но нуждаются в благоприятных условиях для развития в организме-хозяине.
В норме ткани здорового человека могут быть колонизированы бактериями в количестве 10 12 колониеобразующих единиц (КОЕ) на коже, 10 10 КОЕ во рту и 10 14 КОЕ в ЖКТ. Бактерии, колонизирующие кожу, представлены S. epidermidis и P. acnes, вызывающими развитие акне. Аэробные и анаэробные бактерии полости рта, в особенности S. mutans, приводят к образованию зубного налета — главной причины разрушения зубов.
Использование высокотехнологичного метода секвенирования не так давно позволило провести детальный анализ бактерий, входящих в состав кишечной флоры. Было выделено по меньшей мере 395 видов бактерий нормальной кишечной флоры, большинство из которых — небольшая субпопуляция, состоящая в основном из анаэробов. Всесторонний анализ группового генома кишечной флоры (названного микробиомом) позволит увидеть, какие эволюционные сдвиги произошли у бактерий для того, чтобы они могли сделать организм человека своим домом, а также раскроет секреты их симбиотических отношений при воспалительных заболеваниях кишечника. Многие бактерии в человеческом теле существуют вне клеток, в то же время другие могут жить и реплицироваться как внутри, так и вне клеток организма-хозяина (факультативные внутриклеточные бактерии), а некоторые могут существовать только внутри клеток (облигатные внутриклеточные бактерии).
Облигатные внутриклеточные бактерии представлены родами Chlamydia и Rickettsia, репликация которых проходит в мембраносвязанных вакуолях эпителиальных и эндотелиальных клеток организма-хозяина. С. trachomatis — главная инфекционная причина женского бесплодия (приводит к рубцеванию и обтурации фаллопиевых труб), а также слепоты (хроническое воспаление конъюнктивы в итоге приводит к рубцеванию и помутнению роговицы).
Риккетсии, развиваясь в эндотелиальных клетках, повреждают их, вызывая геморрагические васкулиты, часто проявляющиеся в виде сыпи. Также риккетсии повреждают ЦНС (пятнистая лихорадка Скалистых гор, эпидемический тиф), что может привести к летальному исходу. Риккетсии передаются кровососущими членистоногими, например вшами (эпидемический сыпной тиф), клещами (пятнистая лихорадка Скалистых гор, эрлихиоз), клещами-краснотелками (клещевой тиф).
Род Mycoplasma и близкий к нему род Ureaplasma занимают особое положение среди внеклеточных бактерий, т.к. у них отсутствует клеточная стенка. Они являются самыми маленькими свободноживущими организмами (125-300 нм).
г) Грибы. Грибы являются эукариотами, обладающими мощной хитинсодержащей клеточной стенкой и эргостерилсодержащей клеточной мембраной. Грибы растут в виде дрожжей (отдельных клеток округлой формы или цепочек из них) либо плесени (многоклеточных филаментов, называемых гифами). Гифы могут иметь перегородки (септы), которые разделяют гифы на отдельные клетки, или не иметь перегородок, что является важной отличительной характеристикой клинического материала. Некоторые из наиболее важных патогенных грибов проявляют тепловой диморфизм, т.е. при комнатной температуре растут в форме плесени, а при температуре человеческого тела принимают дрожжевую форму. Грибы могут вырабатывать половые споры или, что чаще, бесполые споры — конидии.
Определенные разновидности грибов поражают подкожную клетчатку, вызывая абсцессы или гранулемы (например, споротрихоз и тропические микозы).
Глубокие грибковые инфекции могут становиться системными и поражать ткани и жизненно важные органы у лиц с иммуносупрессией, а иммунокомпетентные индивиды обычно самоизлечиваются либо инфекция становится латентной. Некоторые глубокие грибковые инфекции ограничены определенной географической областью (например, С. immitis на юго-западе США и Н. capsulatum в долине реки Огайо).
В противоположность этому условно-патогенные грибы (например, родов Candida, Aspergillus, Mucor и Cryptococcus) распространены повсеместно, колонизируя людей и окружающую среду. У пациентов с иммунодефицитом оппортунистическая грибковая инфекция может вызвать серьезные, угрожающие жизни инфекции, характеризующиеся некрозом тканей, кровотечениями, окклюзией сосудов с минимальным воспалительным ответом или полным его отсутствием. Больные СПИДом часто поражаются условно-патогенным грибом P. jiroveci (ранее известным как P. carinii).
д) Простейшие. Паразитические простейшие — одноклеточные эукариоты, которые являются главной причиной заболеваний и смерти в развивающихся странах. Простейшие могут размножаться внутриклеточно в самых разных типах клеток (например, плазмодии — в эритроцитах, лейшмании — в макрофагах) или внеклеточно в мочеполовом пути, кишечнике или крови. Т. vaginalis — жгутиковые паразитические простейшие, передающиеся половым путем и колонизирующие влагалище и мужскую уретру.
Наиболее распространенные кишечные простейшие, Е. histolytica и G. lamblia, имеют две формы:
(1) подвижные трофозоиты, которые могут поражать стенки клеток кишечника и проникать внутрь;
(2) неподвижные цисты, устойчивые к кислой среде желудка и вызывающие инфицирование организма. Паразитирующие в крови простейшие (например, родов Plasmodium, Trypanosoma и Leishmania) переносятся насекомыми, в которых они размножаются, прежде чем попасть в организм человека. Заражение кишечными простейшими происходит при проглатывании цист с водой или употреблении контаминированной пищи.
Т. gondii инфицирует человека при его контакте с зараженными кошками, выделяющими цисты, или в результате попадания цист в организм с недоваренным мясом.
е) Гельминты. Паразитические черви являются высокоорганизованными многоклеточными организмами, имеющими сложный жизненный цикл. Большинство проходит в своем развитии половое размножение в окончательном (дефинитивном) организме-хозяине и бесполую шизогонию (множественное деление) в промежуточном организме-хозяине, или переносчике.
В зависимости от вида паразита человек может быть инфицирован взрослой формой червя (например, A. lumbricoides), незрелой формой (например, Т. canis) или бесполой личиночной формой (например, Echinococcus sp.). Как только взрослые черви поселяются в организме человека, они не размножаются, а продуцируют большое количество яиц, которые обычно человек выделяет со стулом.
Тяжесть заболевания находится в прямо пропорциональной зависимости от количества паразитов, находящихся в организме (например, 10 анкилостом вызывают легкие проявления заболевания, в то время как 1000 анкилостом приводят к тяжелой анемии, потребляя 100 мл крови ежедневно). При некоторых гельминтозах отмечается воспалительный ответ организма-хозяина на яйца или личинки, а не на взрослые формы гельминтов (например, шистосомоз).
ж) Эктопаразиты. Эктопаразиты представлены насекомыми (вшами, клопами, блохами) и паукообразными (клещами, пауками), которые паразитируют на коже или в ней. Членистоногие могут вызывать заболевание, непосредственно повреждая организм-хозяин или перенося инфекционные агенты. Некоторые членистоногие вызывают зуд и экскориацию (например, вши, паразитирующие на волосяном покрове человека, вызывают педикулез, а клещи, которые прогрызают ходы в роговом слое кожи, — чесотку).
В месте укуса может обнаруживаться смешанный инфильтрат из лимфоцитов, макрофагов и эозинофилов. Ко всему прочему членистоногие могут служить переносчиками других возбудителей инфекций. Например, олений клещ переносит спирохеты В. burgdorferi, вызывающие болезнь Лайма.
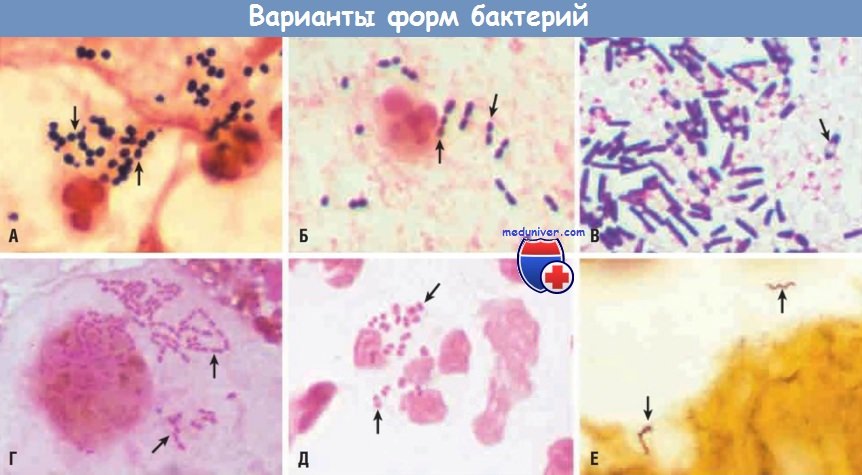
Варианты форм бактерий (стрелки).
(А) Окрашивание по Граму мокроты пациента с пневмонией. Видны группы грамположительных кокков (S. aureus) с разрушенными нейтрофилами.
(Б) Окрашивание по Граму мокроты пациента с пневмонией. Видны грамположительные кокки в виде длинных и коротких цепочек (S. pneumoniae) и нейтрофилы.
(В) Окрашивание по Граму С. sordellii, растущих в культуре. Представлена смесь грамположительных и грамотрицательных палочек, многие из которых имеют субтерминальные споры (светлые пространства).
Clostridia sp. часто окрашиваются и как грамположительные, и как грамотрицательные.
(Г) Окрашивание по Граму бронхоальвеолярного лаважа выявляет внутриклеточные грамотрицательные палочки, характерные для энтеробактерий, таких как К. pneumoniae или Е. coli.
(Д) Окрашивание по Граму выделений из уретры пациента с гонореей. Выявляется множество грамотрицательных диплококков (N. gonorrhoeae) при отсутствии нейтрофилов.
(Е) Серебрение ткани мозга пациента с менингоэнцефалитом при болезни Лайма. Видны две спирохеты В. burgdorferi (стрелки).
Читайте также:


