Половая инфекция рвота температура
Вам знаком такой термин, как венерические заболевания?
Еще и венерические заболевания с температурой!
Заболевания передающиеся половым путем
Уже много лет данный термин заменен на один из следующих: ИППП или ЗППП. Они расшифровываются как инфекции или заболевания передающиеся половым путем.

Итак значит, что под венерическими заболеваниями можно понимать те инфекционные болезни, которые передаются половым путем и одним из проявлений которых являются изменения в мочеполовых органах. К такого рода болезням относится сифилис, гонорея, мочеполовой хламидиоз, трихомониаз, простой герпес 2 типа, ВПЧ. Еще через половые пути могут проникать возбудителем вирусных гепатитов В и С, а также ВИЧ, но эти болезни рассматриваются в других разделах инфекционной патологии.
Давайте разберем отдельно заболевания более подробно
Четыре болезни бактериальной этиологии и две вирусной.
Сифилис. Древняя патология. Возбудитель бледная трепанема. Заражение происходит половым путем. Первичные проявления определяются развитием безболезненного образования, твердого шанкра,в месте внедрения микроорганизма.
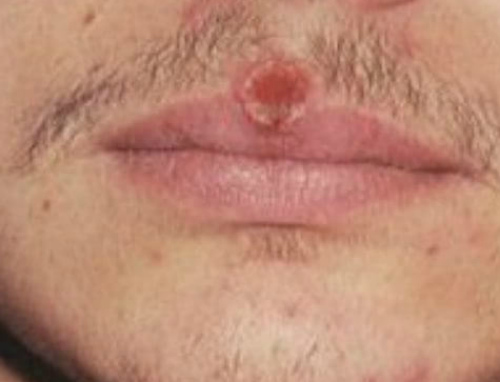
Редко первичные проявления проходят не замеченными у мужчин. Гораздо чаще это происходит у женщин. При отсутствии лечения первичных проявлений, через некоторое время развивается вторичная стадия болезни, при которой выявляется сыпь и лихорадка. Возможны симптомы интоксикации. Ухудшение общего самочувствия, головные боли, ломота в теле, суставах.
У меня в практике была больная, которая поступила в стационар с субфебрильной лихорадкой и сыпью по всему телу. На фоне применения антигистаминных средств и даже ГКС сыпь не угасала, сохранялась лихорадка. Через несколько дней пришли анализы на сифилис, в которых выявлены маркеры довольно острого процесса.Больной была назначена антибактериальная терапия. После чего отмечались положительные сдвиги.
Хочу сказать, что ежегодно регистрируется в мире около 6 млн заболевших сифилисом. Это имеется в виду среди вновь обратившихся.
Гонорея также довольно “пожилое” заболевание.Болеют мужчины и женщины. Признаки инфекции зависят от локализации основного воспалительного процесса. У мужчин все начинается с уретрита. Когда появляются слизисто-гнойные выделения и жжение при мочеиспускании. Обычно лихорадки не бывает. Температура тела может повышаться в том случае, если происходит присоединение стрептококковой флоры и развитие восходящего пиелонефрита или простатита.У женщин часто острый период проходит незаметно и первые симптомы отмечаются при распространении на придатки вместе с другой флорой, а иногда даже с развитием пельвиоперитонита. Вот в этом случае возможна лихорадка, сильные боли и выраженная интоксикация.
Хламидийные воспалительные изменения как правило протекают тихо и не заметно, постепенно приводя к спаечным процесса и бесплодию. Локализоваться могут в любом отделе репродуктивной системы, как у женщин, так и у мужчин.
Трихомониаз обусловлен наличием простейшего микроорганизма. Обычно проявлениями его являются симптомы уретрита, вагинита. При этом больные жалуются на болезненность при половом акте, жжение при мочеиспускании, обильные выделения. Повышение температуры возможно при присоединении банальной флоры, с поражением яичников у женщин и простаты у мужчин.
Простой герпес 2 типа. Данная патология манифестирует повторяющимися эпизодами появления пузырьковых высыпаний на половых органах и в области ануса. Иногда при обильных изменениях на коже возможен субфебрилитет.
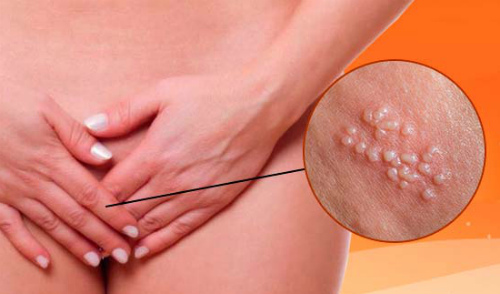
ВПЧ. Данный вирус вообще сидит тихо. Диагностируется лишь при наличии разрастаний на коже и слизистой. Опасен провоцированием появления онкопроцессов.
Заключение
Подведем итоги.При каких венерических заболеваниях температура бывает? Данный симптом очень редко сопровождает период воспаления при этих возбудителях.Чаще всего болезнь проходит “в тихую”. Повышение температуры возможно лишь при второй стадии сифилиса или при присоединении банальной вторичной флоры.

Вот так получается, что такой важный симптом, свидетельствующий о развитии патологии, при данных инфекциях не работает!
Будьте внимательны. Избегайте беспорядочных половых контактов! Внимательно анализируйте свое состояние после случайных встреч!

Большинство половых инфекций первично поражают органы репродуктивной системы.
Это уретра, влагалище, цервикс, головка пениса.
Реже воспалительные процессы развиваются во рту, прямой кишке, глазах.
Потому что эти органы тоже могут быть входными воротами для венерических инфекций.
- Дизурия при половых инфекциях
- Выделения при половых инфекциях
- Сыпь при половых инфекциях
- Увеличение лимфоузлов при половых инфекциях
- ВПЧ: вирусная половая инфекция
- Общие симптомы инфекций половых органов
- Простатит при половых инфекциях
- Бесплодие при половых инфекциях
- Осложнения половых инфекций
- Какие анализы на половые инфекции нужно сдать
Дизурия при половых инфекциях
Дизурией называют расстройства мочеиспускания.
Они возникают при поражении уретры и мочевого пузыря.
Мочеиспускание может быть:
При этом патологические изменения в анализе мочи могут отсутствовать.
Чаще всего мочеиспускание становится болезненным. Потому что слизистая уретры воспаляется.
Она повреждается. На ней могут появляться эрозии. Струя мочи раздражает поврежденные ткани химически и механически.
Поэтому пациент ощущает дискомфорт. Он может иметь различную степень выраженности.
Иногда это лишь незначительное жжение. Встречаются и сильные болевые ощущения.
Реже наблюдается затрудненное мочеиспускание.
Такая проблема в большей мере характерна для мужчин. Потому что у них уретра более узкая.
Кроме того, она длинная, а потому может сдавливаться на различных участках другими органами.
Затрудненное мочеиспускание при половых инфекциях может наблюдаться в таких случаях:
- Сильное воспаление уретры.
Слизистая отекает. Поэтому просвет мочеиспускательного канала сужается.
Приходится применять усилие, чтобы моча могла пройти. Одновременно ощущается боль.
Но к острой задержке мочи это не приводит.
Просто на мочеиспускание мужчина должен затратить чуть больше времени и сил.
Развиваются при длительном, хроническом течении инфекции.
Бывает так, что венерическое заболевание протекает почти без симптомов.
Или они есть, но мужчина стесняется пойти к врачу.

Постепенно вялотекущее воспаление в уретре приводит к появлению рубцов. Они сужают уретру.
Проблему приходится решать хирургическими методами.
Многие половые инфекции способны инфицировать предстательную железу.
При её воспалении происходит сдавление проксимального отдела мочеиспускательного канала.
Это связано с тем, что воспаленная простата отекает и становится больше.
В наиболее неблагоприятных случаях происходит острая задержка мочи. Но это происходит очень редко.
При половых инфекциях острый простатит наблюдается разве что при гонорее или при присоединении неспецифической бактериальной флоры.
У женщин уретра короткая и широкая.
Поэтому у них часто воспаление распространяется на мочевой пузырь.
Клинически это проявляется частыми и сильными позывами к мочеиспусканию.
Походы в туалет становятся частыми, но малопродуктивными.
Объемы выделяемой мочи минимальные. Потому что суточный диурез не меняется.
Выделения при половых инфекциях
В острой фазе большинства половых инфекций наблюдаются выделения.
У мужчин они присутствуют при уретрите. 
У женщин также возможны выделения из половых путей.
Они могут быть обильными или скудными, густыми или жидкими.
Цвет бывает белым, желтым, зеленым, красноватым (с примесью крови).
Выделения бывают мутными или прозрачными.
По их характеру можно предположить:
Но именно предположить, а не точно установить.
Потому что часто предположения в итоге расходятся с теми диагнозами, которые врачи получают после лабораторного обследования.
Классические выделения при различных заболеваниях выглядят так:
Выделения носят гнойный характер.
Они белого цвета, часто обильные (особенно у мужчин).
Наблюдаются в основном из уретры.
У мужчин выделений почти нет.
У женщин – обильные, жидкие, пенистые, желтые или зеленые.
Иногда отмечается выраженный неприятный запах.
Обычно отделяемое прозрачное, необильное.
У женщин часто оно становится кровянистым.
Это связано с тем, что хламидии часто поражают цервикальный канал.
Выделения густые, белые.
Они не вытекают, а остаются на поверхности органов в виде налета.
Легко снимается ватным тампоном.
Выделения скудные. Обычно они прозрачные. Точно по этому симптому поставить диагноз невозможно. Потому что не всегда наблюдаются классические выделения.
К тому же, у многих больных выявляется больше 1 возбудителя половых инфекций.
Сыпь при половых инфекциях
При некоторых венерических заболеваниях появляются высыпания на половых органах.
В числе таких патологий в первую очередь следует отметить:
- сифилис;
- кандидоз;
- герпес;
- папилломавирусная инфекция;
- контагиозный моллюск.

Реже другие заболевания вызывают сыпь.
Высыпания могут появляться в таких случаях:
- вовлечение в воспалительный процесс вульвы или головки пениса;
- вытекание выделений из уретры или влагалища на кожу.
Обычно высыпания при этих патологиях выглядят как красные пятна или папулы.
Реже формируются эрозии. При сифилисе первичным элементом является твердый шанкр.
Чаще он один, реже – 2 и более. Обычно это небольшая круглая эрозия.
Она имеет красный цвет и покрыта серым налетом.
В нем содержатся бледные спирохеты – бактерии, являющиеся возбудителями сифилиса.
Сыпь появляется на во вторичном периоде. Она может быть разной: появляются пятна, папулы и другие элементы.
Но они возникают не на половых органах, а на различных участках тела.
В основном поражается туловище и конечности. Реже всего – лицо и волосистая часть головы.
При герпесе сыпь выглядит как везикулы. Это маленькие пузырьки с жидкостью.
Они появляются на гиперемированной коже. Жидкость внутри изначально прозрачная, но постепенно мутнеет. 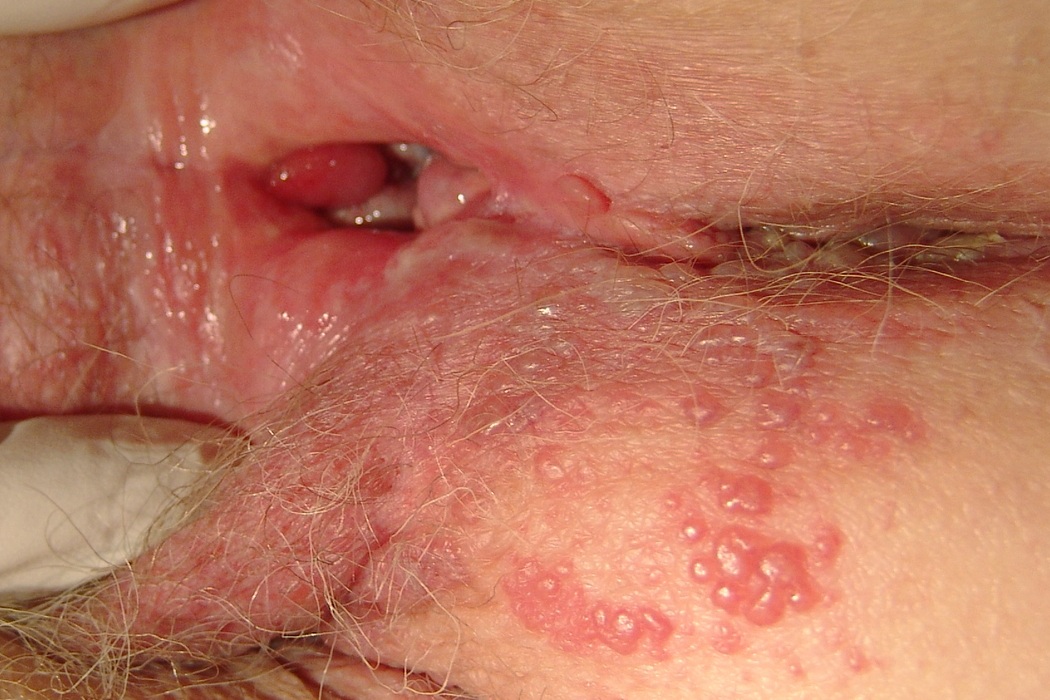
В редких случаях наблюдается гнойное или кровянистое содержимое пузырьков.
Гной появляется при присоединении бактериальной инфекции.
Кровь – при геморрагической форме герпеса, которая считается атипичной.
При кандидозе сыпь в основном появляется в виде красных пятен.
Они имеют неправильные очертания. Часто сливаются между собой.
Кроме того, могут формироваться:
Всё зависит от тяжести инфекционного процесса.
Увеличение лимфоузлов при половых инфекциях
При некоторых венерических инфекциях могут увеличиваться лимфоузлы.
Это чаще всего происходит при:
При других заболеваниях лимфаденопатия обычно не наблюдается.
Исключение составляют случаи, когда присоединяется условно-патогенная бактериальная флора.
При герпесе лимфоузлы могут быть болезненными. Кожа над ними красная, воспаленная.
При сифилисе ничего подобного не происходит.
Узлы просто увеличиваются в размерах, но не болят и не краснеют. 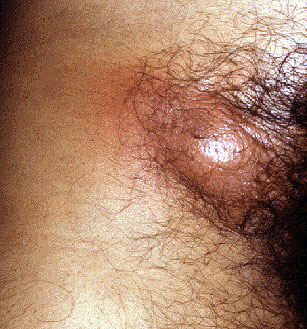
Аналогичным образом обстоит дело при ВИЧ.
С той лишь разницей, что увеличиваются лимфатические узлы не только в паховой зоне, но и на других участках тела.
При ВИЧ генерализованная лимфаденопатия может сохраняться годами.
При сифилисе лимфоузлы обычно уменьшаются через 3-4 месяца.
ВПЧ: вирусная половая инфекция
Отдельно стоит рассмотреть папилломавирусную инфекцию.
Потому что она проявляется нетипичными симптомами.
При этой патологии обычно нет выделений или увеличения лимфоузлов.
Отсутствуют и болевые ощущения в уретре.
Первые симптомы появляются лишь через несколько месяцев после заражения.
На коже или внутри половых путей появляются наросты.
Они называются папилломы.
Иногда они единичные, но чаще бывают множественными.
У одного человека в среднем появляется около 5-10 аногенитальных бородавок.
При иммунодефиците их может быть значительно больше. 
Некоторые симптомы папилломавирусной инфекции определяются только при объективном осмотре.
На шейке матки могут появляться изменения эпителия.
Это состояние называют дисплазией.
Оно считается предраковым, поэтому подлежит лечению.
Общие симптомы инфекций половых органов
При большинстве инфекционных заболеваний наблюдаются общие симптомы.
Они связаны с интоксикацией организма. Бактерии выделяют продукты метаболизма.
Плюс наблюдается иммунный ответ. Образуются эндогенные токсины в организме.
Всё это провоцирует недомогание, лихорадку и другие симптомы.
Но при половых инфекциях этого обычно не происходит.
Симптомы ограничиваются исключительно репродуктивными органами.
Но есть некоторые исключения:
- герпес;
- ВИЧ;
- осложненная форма первичного сифилиса;
- злокачественное течение вторичного сифилиса;
- генерализованная гонококковая инфекция.
При герпесе, особенно если это первичное заражение, а не рецидив, температура тела повышается достаточно часто.
Обычно она бывает субфебрильной. Иногда возрастает до 39 градусов и выше.
Чем тяжелее протекает первичная герпетическая инфекция, тем чаще будут происходить рецидивы в будущем.
И тем тяжелее будут симптомы во время каждого обострения.
При заражении ВИЧ симптомы половой инфекции похожи на простуду.
Значительно увеличивается температура тела. Наблюдается головная боль, слабость, недомогание.
Увеличиваются лимфатические узлы. Появляется боль в горле, насморк, слезотечение.
При первичном сифилисе температуры обычно нет.
Она может появляться, если:
- первичная сифилома локализуется под ногтями (шанкр-панариций);
- шанкр инфицируется вторичной бактериальной флорой.
При вторичном сифилисе лихорадки обычно нет.
Она возможна при злокачественном течении заболевания.
Основные причины:
- ослабленный организм;
- ВИЧ;
- алкоголизм;
- тяжелая соматическая патология.
Гонорея может спровоцировать лихорадку в случае осложнений.
Вызывать общие симптомы может:
- формирование абсцессов;
- поражение внутренних половых органов с сильным воспалительным процессом;
- генерализация инфекции (гонококковые артриты, пневмонии и т.д.).
Простатит при половых инфекциях
Иногда дополнительные симптомы половой инфекции у мужчин появляются в случае инфицирования предстательной железы.
Чаще всего это происходит при:
Трихомонады обнаруживаются в простате в 40% случаев при уретрите соответствующей этиологии. 
Но эти микроорганизмы обычно не провоцируют тяжелого воспаления.
Чаще простатит протекает без симптомов.
Гонококковое воспаление может быть более выраженным.
Появляются боли в тазовой области.
Нарушается мочеиспускание – оно становится затрудненным.
Может страдать половая функция.
Нередко при простатите наблюдается эректильная дисфункция, преждевременная эякуляция.
В предстательной железе могут обнаруживаться и другие инфекционные агенты.
Сами по себе они выраженного воспаления обычно не вызывают.
Но увеличивают риск присоединения грамотрицательной флоры.
Она может вызывать тяжелые воспалительные процессы предстательной железы.
Бесплодие при половых инфекциях
Иногда признаки инфекций, передающихся половым путем, дополняются бесплодием.
Оно бывает мужским и женским.
Мужское является результатом воспаления:
- простаты;
- яичек;
- придатков и семявыносящих путей.
Оно бывает по механизму развития:
- экскреторно-токсическим (связано с нарушением функции простаты);
- секреторным (когда яички не продуцируют достаточное количество спермиев);
- обструктивным (результат появления рубцов в семявыносящих протоках и придатках яичек);
- иммунологическим (при повреждении гематотестикулярного барьера собственные антитела атакуют сперматозоиды мужчины).

У женщин бесплодие развивается при воспалении:
У них бесплодие чаще всего развивается трубное.
Непроходимость фаллопиевых труб нарушает продвижение яйцеклетки.
Реже бесплодие бывает:
- шеечным (при атрезии цервикального канала в результате рубцового процесса);
- маточным (при появлении в матке спаек).
Причиной чаще всего становится хламидия, реже – гонококк.
Другие инфекции редко вызывают бесплодие.
Осложнения половых инфекций
Некоторые венерические патологии дают осложнения.
В основном они возникают при длительном течении заболевания, даже если симптомы инфекции, передающейся половым путем, отсутствуют.
Возможные осложнения:
- распространение инфекции на брюшную полость (у женщин через маточные трубы);
- абсцедирование – формирование ограниченных участков гнойного расплавления тканей (при гонорее);
- диссеминация инфекции с поражением внутренних органов (гонококк, хламидия, кандидоз, герпес);
- реактивные воспалительные процессы (поражение суставов, кожи – чаще всего происходит при хламидиозе, микоплазмозе, уреаплазмозе);
- злокачественные новообразования (при папилломавирусной, реже – герпетической инфекции).
Иногда возникают рубцовые процессы. Они могут иметь разные последствия.
Например, при инфекции у мужчин трещины на половых органах могут спровоцировать фимоз в результате последующего рубцевания.
Могут также возникнуть стриктуры уретры.
У женщин рубцовые изменения во внутренних половых органах ведут к бесплодию.
Какие анализы на половые инфекции нужно сдать
По симптомам инфекции половых путей не диагностируют.
Потому что патогномоничных клинических признаков большинство заболеваний лишены.
И даже если они есть, клинический диагноз всегда подтверждают лабораторно.
Для этого сдают мазки или кровь. 
По анализу крови чаще всего определяют:
Большинство других патологий выявляются непосредственно в урогенитальном тракте. Проводятся такие исследования:
Микроскопическим методом может быть диагностирована:
- гонорея – у мужчин;
- трихомониаз – у женщин;
- кандидоз – у обоих полов.
Другие инфекции в мазке не выявляются.
Хотя можно увидеть косвенные признаки некоторых заболеваний, этого недостаточно для установления диагноза.
Большинство половых инфекций диагностируются при помощи ПЦР.
В ходе этого исследования выявляется ДНК возбудителя.
В том числе могут быть обнаружены вирусы, такие как герпес или папилломавирус.
При посеве выявляются:
- бактериальные возбудители ЗППП (кроме сифилиса);
- грибки;
- трихомонады.
Эти исследования наиболее специфичные.
Но они применяются редко при первичной диагностике ЗППП, потому что стоят дорого и занимают длительное время.
При появлении симптомов половых инфекций, обращайтесь в нашу клинику.
Здесь можно получить консультацию венеролога и сдать анализы.
Мы установим причину воспаления урогенитального тракта и проведем необходимое лечение.
Если у вас появились симптомы половой инфекции, обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП

В настоящее время точно установлено, что многие группы кишечных инфекций могут передаваться половым путем. Данная группа возбудителей крайне многообразна, а источником такой флоры становятся больные с проктитом, энтеритом, проктоколитом и диареей различного генеза. Слизистая половых органов для кишечной инфекции также является возможной средой обитания и активного размножения, поэтому воспалительный процесс незначительно отличается от патологии слизистой желудочно-кишечного тракта. Если не хочется читать статью — вы просто можете задать вопрос гастроэнтерологу ниже: онлайн консультация врача бесплатная.
Группа кишечных инфекций достаточно широка. Возбудителями проктита являются n. gonorrhoeae, HSV, с. trachomatis, t. pallidum, в некоторых случаях причиной проктита становятся инородные тела. Проктоколит и колит вызывают entamoeba histolityca, Campylobacter, shigella, токсин-продуцирующие Clostridium difficile, Escherichia coli, включая штаммы 0-157:Н7, а также инородные тела.
Энтерит может быть вызван giardia (или Lamblia intestinalis), e. Coli, включая штаммы 0-157:Н7, mycobacterium avium, Cryptosporidium, salmonella, lsospora, microsporidia, ВИЧ-инфекцией, цитомегаловирусом. Нередко причиной заболевания становятся ассоциации различных микроорганизмов.
Самая частая причина диареи как самостоятельного заболевания — кишечные инфекции, передаваемые фекально-оральными путями (с водой, пищей, загрязненными продуктами и т. д.). Диарея зачастую бывает не единственным симптомом присутствия кишечной палочки в организме, нередко отмечается присоединение тошноты и рвоты.
Осложнения
Передаваемые половым путем кишечные инфекции могут вызывать воспалительные процессы как в половой сфере, так и слизистой кишечника. На первый план при передаче кишечной флоры выступает несоблюдение гигиены половой жизни, анальные и оральные половые контакты. Особого внимания заслуживают анальные половые контакты, так как в процессе их возможна травматизация слизистых половых органов и прямой кишки, что также способствует распространению кишечных инфекций.
Наиболее часто встречающимися заболеваниями слизистой оболочки кишечника являются проктит и колит.
Проктит — воспаление слизистой оболочки прямой кишки на расстоянии не выше 15 см от анального отверстия, проявляющееся характерной симптоматикой.
Для колита свойственно возникновение воспалительной реакции в ответ на внедрение кишечной инфекции в слизистую оболочку толстой кишки. Воспалительный процесс захватывает сразу несколько отделов толстого кишечника: ампулу прямой кишки и выше расположенные отделы. При вовлечении в воспалительный процесс отделов тонкого кишечника, двенадцатиперстной и подвздошной кишки соответственно, развивается энтерит.
Наиболее часто возбудителем острой формы колита являются шигеллы, несколько реже — сальмонеллы. Помимо инфекции вызвать воспаление слизистой кишечника могут пищевые продукты, отравление или аллергическая реакция, поэтому при постановке правильного диагноза нужно определить наличие или отсутствие возбудителя. Причиной воспалительного процесса в слизистой кишечника могут стать и возбудители других заболеваний — туберкулеза, микоза, что также нужно дифференцировать с кишечной инфекцией.
Патогенетически при всех описанных выше заболеваниях слизистой оболочки кишечника происходят сходные изменения: отек, гиперемия, изъязвление тканей с активной экссудацией воспалительного секрета. Выраженность воспалительных изменений слизистой различна и зависит от формы заболевания. При остро возникающих энтерите, колите или проктите отмечаются наиболее выраженные изменения, тогда как при хронизации процесса воспаления реактивность слизистой становится меньше. В связи с тем, что воспалительный экссудат вытекает через анус на кожу промежности, отмечается ее гиперемия, мацерация, а у некоторых пациентов с проктитом обнаруживаются аногенитальные бородавки.
Симптомы кишечных инфекций

Клиническая картина кишечной инфекции характеризуется симптомами поражения слизистой желудочно-кишечного тракта. Наиболее часто поражается слизистая тонкого и толстого кишечника, реже — желудка и вышележащих отделов.
Для воспалительного процесса в тонком кишечнике свойственно появление выраженного болевого синдрома, отсутствие аппетита, учащение актов дефекации, слабость и повышение температуры тела. Кишечное содержимое приобретает пенистый характер из-за скопления токсинов, продуцируемых микроорганизмом. Из-за токсинов быстро эрозируется слизистая оболочка кишечника, повышается ее кровоточивость.
Так как организм старается освободиться от инфекционного агента и токсинов, учащается количество актов дефекации, стул приобретает водянистый и зловонный характер. Часть токсинов при этом всасывается в кровяное русло, в результате чего возникает общая воспалительная реакция организма.
Изолированное поражение только толстого кишечника характеризуется менее выраженной клинической картиной. Отмечается учащение стула с содержанием обильного количества слизи, гноя и крови. Период обострения длится несколько дней, после чего состояние нормализуется.
Для воспалительного процесса толстого кишечника характерен метеоризм — скопление газов, однако данный симптом не постоянный. Хроническое течение колита — наиболее часто встречающаяся форма патологии желудочно-кишечного тракта.
Симптомы кишечной инфекции:
- тошнота и рвота;
- повышенное газообразование и боли в животе (метеоризм);
- диарея, возможно с примесями крови;
- общая интоксикация (повышенная температура, озноб, головная боль, потеря аппетита, слабость, пониженное артериальное давление);
- возможны высыпания на теле.
Симптоматика хронического колита напоминает менее выраженную клинику острого колита и характеризуется нарушениями со стороны стула (хронический понос или запоры). Факт заболевания длительное время является для больного неизвестным. Характерен при этом и симптом неполного опорожнения кишечника, т.е. позывы к акту дефекации возникают, а кишечное содержимое отсутствует, в результате может появиться небольшое количество слизисто-гнойных выделений с примесью крови. Особенно выраженный болевой синдром появляется при поражениях ампулы прямой кишки, здесь возможны изъязвления и трещины, что доставляет массу беспокойства и неприятных эмоций.
Подобная патология крайне тяжело поддается лечению, поэтому протекает длительно с периодами ложного затягивания участков поражения слизистой, а затем вновь возникающей клинической картиной. При этом также беспокоят слабость, общее недомогание, снижение трудоспособности, похудание, вплоть до анемии в более тяжелых случаях. Хроническому колиту свойственно рецидивирующее течение с периодами обострений.
Отдельно выделяется такое заболевание, как диарея (понос). Данное состояние может быть самостоятельным или являться важнейшим симптомом не только наличия патологии системы пищеварения, но и патологии других органов и систем организма человека. Диарея характеризуется частыми позывами к дефекации и испражнением каловых масс, а в дальнейшем (при их отсутствии) — слизи из кишечника.
Такое патологическое состояние связано с возникающей недостаточностью важных веществ (микроэлементов, биологически активных веществ), необходимых для полноценной работы организма.
При этом нужно помнить, что во врачебной практике выделяют острую и хроническую диарею.
Отдельное место в клинической практике отводится пищевым токсикоинфекциям, симптоматика которых характеризуется наличием тошноты, рвоты (выражена по-разному: от однократной до изнуряющей в течение всего дня), умеренной лихорадки и абдоминальных болей, обусловленных кишечной гипоперистальтикой и метеоризмом. Развитие синдрома диареи предусматривает специфический подход в лечении и профилактике возможных обострений. Более быстрое опорожнение желудка и кишечного тракта переваренной и непереваренной пищи, нарушение всасывания нужных для организма нутриентов (аминокислот, жирных и желчных кислот, моносахаридов, минералов, витаминов и др.), потери при диарее форменных элементов крови — все это требует серьезного отношения к заболеванию и активного лечения.
Для того чтобы установить истинную причину поноса, важно пройти полноценное обследование.
Осложнениями токсического диарейного синдрома и диареи в целом следует считать развитие хронического колита, проктоколита или энтерита. Осложнениями колита и проктоколита можно также назвать переход в язвенный колит, пиелит, перитонит или сепсис (распространение инфекции в кровь).
В очень тяжелых случаях возможны разрывы язв (при тяжелом язвенном колите), сопровождающиеся кишечными кровотечениями, сужение просвета кишки (в тех случаях, когда происходит рубцевание язв), выраженный спаечный процесс.
Как отличить кишечную инфекцию от отравления

И при отравлениях, и при кишечных инфекциях человек чувствует боли в животе, тошноту, у него поднимается температура, появляется диарея, потому бывает так сложно отличить два этих заболевания, особенно в весенне-летний период.
Основные причины кишечных инфекций – бактерии и вирусы, попадающие в организм через рот. Механизм распространения инфекции – фекально-оральный контактным или пищевым путем. Вирусы обычно проникают с посторонними предметами и немытыми руками, а бактерии – с едой и водой. Заражению способствуют антисанитария и недостаточность или отсутствие личной гигиены, неправильное хранение продуктов питания.
К кишечным инфекциям относят дизентерию, сальмонеллез, брюшной тиф, ротавирусная инфекция.
В случаях, когда нарушаются правила приготовления или хранения пищи, и кроме бактерий в ней накапливаются токсины, говорят о пищевой токсикоинфекции (ПТИ).
Кишечные инфекции и ПТИ подлежат эпидемиологическому контролю.
Причина отравления – токсины, попадающие в организм, например, с испорченными продуктами или через укусы насекомых. Чаще всего отравление провоцируют:
- мясные и молочные продукты;
- рыба;
- овощи и фрукты;
- грибы;
- консервы;
- просроченные продукты.
Симптомы отравления преимущественно те же, что и при кишечных инфекциях – тошнота, диарея, высокая температура тела, слабость, боли в животе.
Время – самый простой и почти единственный способ самому определить, что именно с вами произошло. Симптомы отравления появятся через 3-6 часов после того, как вы съели что-то сомнительное. Симптомы же инфекции появляются на 1-3 день после попадания в организм возбудителя.
Кроме того, можно обратить внимание на тех, кто употреблял ту же пищу, что и вы. Если плохо всем – скорее всего, это отравление, а если страдаете только вы – вероятнее, вы подхватили инфекцию.
Подтвердить кишечную инфекцию может врач после сдачи необходимых анализов.
Лечение кишечных инфекций

Оба заболевания проходят без специфической терапии в течение нескольких дней. Обязательно пить много жидкости: воды, морсов, лучше минеральной воды без газов, так как диарея и рвота приводит к обезвоживанию и потере минеральных веществ, от чего страдают почки.
Можно воспользоваться активированным углем и лекарствами, облегчающими симптомы (например, жаропонижающими). Однако применение препаратов для остановки диареи может быть опасно. Это помешает организму выводить яды и бактерии естественным путем, приведет к их задержке и размножению в кишечнике.
При инфекции особенно важно соблюдать личную гигиену и избегать бытовых контактов с окружающими, чтобы предотвратить распространение болезни.
Обратиться к врачу следует, если у вас держится высокая температура и вам не становится лучше спустя 2-3 дня, или если вы обнаружили в кале гной, слизь или кровь.
Также лучше показаться медикам, если у вас наблюдаются признаки сильного обезвоживания, такие как темная моча и сокращение ее количества, судороги, головокружение. В таком случае может понадобиться капельница, чтобы восстановить водно-солевой баланс.
Не стоит заниматься самолечением:
- беременным и кормящим женщинам;
- людям со сниженным иммунитетом;
- страдающим болезнями желудка.
Запоры — симптомы, профилактика и лечение

Кишечник – одна из наиболее восприимчивых частей человеческого организма: он реагирует на любые изменения в питании и образе жизни. Запор – это одна из реакций, которая свидетельствует о неполадках в пищеварительной системе.
Если вы внезапно обнаружили симптомы запора, не стоит отчаиваться. Его причиной может стать банальный стресс или неправильное питание. Для облегчения симптомов можно попробовать следующие методы:
- Физические упражнения стимулируют работу кишечника. Выпейте стакан холодной воды. Лягте на спину и медленными движениями втягивайте живот на протяжении 10 минут. В воду можно добавить немного меда, он обладает легким слабительным действием и очищает организм.
- Легкие поглаживающие движения в качестве массажа помогут уменьшить дискомфорт и улучшат работу пищеварительной системы.
- Применение народных средств: употребите продукты, которые обладают слабительными свойствами. Например, отвар чернослива, кефир или же около 30 мл касторового масла.
- Примите лекарственные средства: капли или порошки от запора.
Для профилактики запоров достаточно выполнять несколько простых правил: организовать режим дня, выполнять физические упражнения, правильно питаться и пить достаточно воды.
Если же единичный случай запора перерастает в хроническое заболевание, обратитесь к врачу, который выяснит причины возникновения симптомов и поможет качественно решить проблему.
Клизма в домашних условиях

Это процесс, требующий наличия определенного опыта. Если же его нет, то, перед тем как начинать что-то делать самостоятельно, нужно предварительно проконсультироваться у человека с медицинским образованием или почитать соответствующую литературу.
Прежде чем проводить процедуру, необходимо ознакомиться с противопоказаниями, при которых ставить клизму не рекомендуется. К ним относятся:
- геморрой;
- болевые ощущения;
- кровотечение из прямой кишки;
- желудочное кровотечение;
- опухоли прямой кишки в стадии распада;
- наличие воспалительного процесса в заднем проходе.
Если вы не имеете опыта в том, как делать клизму в домашних условиях, то поначалу лучше воспользоваться кружкой Эсмарха.
Это приспособление можно подвешивать, что значительно облегчает проведение процедуры и не требует посторонней помощи. В комплекте к кружке Эсмарха должны продаваться наконечник и зажим. Они позволят облегчить введение трубки в кишку и регулировать подачу жидкости.

Для того чтобы сделать клизму, нужно использовать охлажденную кипяченую или сырую отстоянную воду комнатной температуры. Слишком холодная вода тяжело вводится, чрезмерно теплая очень интенсивно всасывается кишечником. Допускается добавление в воду свекольного сока или лимонного сока в соотношении 1 столовая ложка на литр воды.
Самое оптимальное время для проведения процедуры – с пяти до семи часов утра или с восьми до девяти вечера. Физиологические часы организма настроены так, что клизма, проведенная именно в это время, будет иметь наиболее благотворное влияние на организм. На выбор времени также может повлиять домашняя обстановка – само собой разумеется, что данную процедуру лучше проводить в одиночестве.
Нужно подготовить себе место – лучше всего подойдет пол ванной, на который нужно постелить клеенку. Если не хотите ложиться на пол, то можно лечь на стулья – главное, чтобы вам было удобно лежать на боку, и была возможность повесить кружку Эсмарха на высоту 1,5 метра. Перед проведением процедуры нужно обязательно посетить туалет.
- Сначала перекройте зажимом шланг и лягте на левый бок, подтянув колени к животу.
- Намажьте наконечник жирным кремом или вазелином и введите его в анальное отверстие.
- Сжимая и разжимая шланг, регулируйте напор жидкости.
- После того как жидкость попадет в кишечник, зажмите шланг и вытащите наконечник.
- Следует спокойно полежать в течение пяти-десяти минут, стараясь удержать в себе жидкость, затем нужно посетить в туалет.
Для того чтобы облегчить вывод лекарства из организма, делают ромашковые клизмы. После обычной очистительной производят еще одну процедуру, добавив в воду настой ромашки. Этот настой приготавливается следующим образом: несколько ложек ромашки заливается стаканом кипятка. Настаивать двадцать минут, после чего процедить через сложенную вдвое марлю.
Следует отметить, что проведение клизмы без предварительной консультации с врачом крайне нежелательно.
Такая безобидная, на первый взгляд, процедура, как и любое самолечение, может привести к непредсказуемо тяжелым последствиям. Только врач может порекомендовать клизму, предварительно назначив все необходимые анализы и проведя обследование организма.
Автор статьи: Леонова Марина — врач-гастроэнтеролог с высшим образованием, высшая категория, стаж 22 года.
Читайте также:


