Поражение нервной системы при сифилитической инфекции
Сифилис нервной системы обычно возникает у больных, не получавших противосифилитического лечения или лечившихся недостаточно. Под сифилисом нервной системы объединяют ряд заболеваний, связанных с проникновением в нервную систему бледной трепонемы и выражающихся в первичном (поздний, эктодермаль-ный, или паренхиматозный, нейросифилис) или вторичном (ранний, мезодермальный, или мезенхимный, нейросифилис) поражении нервной ткани. Эти заболевания характеризуются различным патогенезом, патоморфологической анатомией и клиническими проявлениями, но имеют общую этиологию.
Этиология. Возбудителем всех форм сифилиса нервной системы является бледная трепонема (traeponema pallida). В истории изучения нейросифилиса был период, когда его поздние формы объясняли интоксикацией, возникающей в результате сифилитического поражения печени и других органов. Однако обнаружение в 1910 г. Штрасманом бледной трепонемы в случае менингоэнце-фаломиелита, а затем обнаружение трепонемы в паренхиме мозга больных прогрессивным параличом и спинной сухоткой (Ногуши, Янель), а также экспериментальные исследования доказали, что не только ранние, но и поздние формы нейросифилиса возникают в связи с проникновением в нервную систему бледной трепонемы.
Патогенез. Поражение нервной системы при сифилисе связано с проникновением бледной трепонемы в сосуды, оболочки и вещество нервной системы. Бледная трепонема проникает в указанные ткани гематогенным и лимфогенным путем. Последний путь, по-видимому, является основным. В субарахноидальном пространстве спинного мозга бледная трепонема может обнаруживаться вскоре после первичного заражения. Она попадает сюда по пе-риневральным щелям спинномозговых корешков из регионарных лимфатических узлов. Гематогенным путем бледная трепонема проникает в спинномозговую жидкость при повреждении гемато-энцефалического барьера.
Достигая лимфогенным путем мягких мозговых оболочек, бледная трепонема вызывает в них гиперергическое воспаление, так как оболочки к этому времени бывают уже сенсибилизированы гематогенной генерализованной инфекцией. Воспаление при этом характеризуется экссудативными явлениями. В дальнейшем, по мере изменения реактивности ретикулоэндотелиальной ткани оболочек, в картине воспаления начинают преобладать пролифератив-ные и рубцовые процессы. Наряду с оболочками воспалительный процесс поражает и сосуды нервной системы, периневрий и эндо-неврий корешков и периферических нервов, т. е. весь мезенхим-ный аппарат нервной системы.
С течением времени вырабатывается местный мезенхимный иммунитет, и мезенхима теряет способность задерживать бледные трепонемы, обезвреживая их. Тогда последние проникают в паренхиму центральной нервной системы, вызывая в ней дегенеративные изменения. При этом развиваются заболевания с непосредственным поражением вещества головного и спинного мозга в отличие от ранних форм, характеризующихся поражением оболочек и сосудов нервной системы.
В патогенезе нейросифилиса большое значение имеет способность трепонем менять свои биологические свойства в отдаленные от времени первичного заражения сроки, что отчасти определяет имеющиеся различия форм поражения нервной системы в раннем и позднем периодах заболевания сифилисом.
Большое значение следует придавать также состоянию макроорганизма (конституциональные особенности, условия жизни и т. д.).
Поражение нервной системы токсическими веществами, особенно алкоголизм, вызывающий склеротические процессы в тканях и повышающий проницаемость сосудов и мягких мозговых оболочек, предрасполагают к заболеванию наиболее тяжелыми формами нейросифилиса. Травматические повреждения нервной системы могут явиться моментом, предопределяющим очаговую фиксацию сифилиса. Имеет значение также своевременность и полноценность лечения, проведенного при первичном заражении трепонемами.
Классификация. В связи с различными сроками возникновения поражения нервной системы, различными патогенезом и патоморфологическими изменениями, различной локализацией патологического процесса и различными клиническими проявлениями выделяют несколько форм нейросифилиса, которые могут быть отнесены к раннему или позднему периоду заболевания. Клинические формы, возникающие в течение первых 3—5 лет после заражения, относят к раннему нейросифилису. Общим для них является поражение тканей мезенхимного (мезодермального) происхождения — сосудов, оболочек мозга, поэтому ранний нейроспфилис называют еще менинговаскулярным. Поздний нейросифилис возникает спустя 15—25 лет после первичного заражения. При нем поражается паренхима головного и спинного мозга, т. е. ткани эк-тодермального происхождения.
Выделяют следующие формы раннего и позднего сифилиса.
Ранний нейросифилис: сифилитический менингит, менингоэнце-фалит, менингомиелит, менингоэнцефаломиелит, моно- и полиневрит, эндартериит, гумма головного и спинного мозга.
Поздний нейросифилис: спинная сухотка, прогрессивный паралич, миотрофический спинальный сифилис, спинномозговой спастический паралич Эрба (комбинированный склероз).
Диагноз нейросифилиса может быть установлен в тех случаях, когда у больного, зараженного сифилисом, обнаруживают единичные симптомы поражения нервной системы, не укладывающиеся в определенную клиническую форму, например симптом Ар-гайла Робертсона, снижение или отсутствие рефлексов на ногах, корешковые зоны чувствительных расстройств и т. п.
Наиболее частыми симптомокомплексами являются сифилитический менингит, сифилитический эндартериит, гумма головного и спинного мозга, спинная сухотка, прогрессивный паралич (последний рассматривается в учебниках психиатрии).
62. Рассеянный склероз. Представления о патогенезе, клиника, течение. Диагностические критерии. Лечение.
Заболевание возникает в молодом и среднем возрасте (15 — 40 лет). На данный момент известны случаи постановки этого диагноза у детей трёх лет и старше. Особенностью болезни является одновременное поражение нескольких различных отделов нервной системы, что приводит к появлению у больных разнообразных неврологических симптомов. Морфологической основой болезни является образование так называемых бляшек рассеянного склероза — очагов разрушения миелина (демиелинизация) белого вещества головного и спинного мозга. Размеры бляшек, как правило, от нескольких миллиметров до нескольких сантиметров, но при прогрессировании заболевания возможно образование крупных слившихся бляшек. У одного и того же больного специальными методами исследования можно выявить бляшки различной степени активности — свежие и старые.
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]
Данное понятие довольно редкое, не многие могут объяснить его точного значения. Инфекция проникает в нервные ткани и серьезно поражает их. Проявления зависят от индивидуальных особенностей организма больного. Основу лечения составляют антибиотики на пенициллине. В последние несколько лет нейросифилис стал диагностироваться значительно реже, так как современные индивиды стали внимательнее относиться к своему здоровью, улучшились методы диагностики и лечения.
Что такое нейросифилис
Что такое нейросифилис смогли точно объяснить только в прошлом веке. Заболевание развивается на фоне присутствия в организме стандартной формы сифилиса. Возбудитель называется бледная трепонема. Недуг может быть заразным на любой стадии развития. Самым опасным он считается на первой – до 5 лет присутствия инфекции в организме. На поздней стадии поражения сифилис на 90% не опасен, потому что трепонема находится в толще мягких тканей.
Как передается
В большинстве случаев больной половой партнер заражает здорового. Это основной путь инфицирования сифилисом. Трепонема находится в микротрещинах слизистых оболочек. Она может перейти при любой форме полового контакта: оральный, вагинальный, анальный. Контрацептив не всегда может защитить от передачи заболевания.
Этиология недуга допускает возможность заражения здорового человека через кровь, посредством переливания, применения нестерильных медицинских инструментов, использования бывшего в употреблении шприца.
Очень редко, но бывает, что сифилис передается бытовым путем. Источником могут быть полотенце, посуда, предметы гигиены. Также инфицирование может произойти во время прохождения ребенка по пораженным родовым путям матери. Высокий риск заражения у медицинских работников.
Любой контакт с инфицированным нейросифисом потенциально опасен. Риск повышается, кода он сопровождается первичной и вторичной стадией поражения организма. Если инфекция находится в поздней, третичной форме процент заражения сводится к минимуму.
Классификация
Ранний период инфицирования включает в себя следующие формы:
- Латентная.
- Менингит сифилитический.
- Менинговаскулярный сифилис.
Поздняя форма, в свою очередь, подразделяется на:
- Менинговаскулярный нейросифилис.
- Паралич прогрессивный.
- Нейросифилис гуммозный.
- Атрофия зрительного нерва.
Каждая из категорий имеет признаки, периоды обострения и ремиссии. Поставить диагноз, определить точную подкатегорию может только врач после необходимого обследования.
Ранний период инфицирования считается при присутствии бактерии в органах до 5 лет, активной она является в первые 2 года. За этот период поражаются сосуды, слизистые поверхности, в некоторых случаях нервные ткани. Некоторые специалисты называют данный период мезенхимальным.
Латентная форма часто выявляется случайно. Пациент не знает о своем заболевании, никаких признаков нет. Выявить его можно только по наличию сбоя нормальных показателей в составе мозговой жидкости:
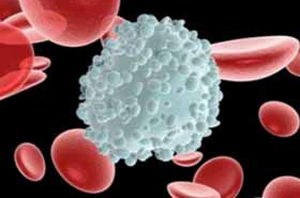
Повышенный уровень лимфоцитов в мозговой жидкости характерен для ранней формы нейросифилиса
- Повышенный уровень лимфоцитов.
- Положительная серологическая реакция.
- Увеличение содержания уровня белка.
Бессимптомный нейросифилис в большинстве случаев актуален для первичного, вторичного классического сифилиса, особенно активен год-полтора после появления инфекции. При неоказании лечения возможны осложнения в виде манифестного нейросифилиса, спонтанной санации ликвора.
Менингит сифилитический актуален в большей степени для молодых людей. Его признаки достаточно явные: головная боль, повышенная температура, скачки артериального давления, рвота. В запущенных случаях недуг поражает черепно-мозговые нервы, ухудшается зрение, формируется косоглазие и нейросенсорная тугоухость.
Менинговаскулярный сифилис делится на церебральный и спинальный. Постепенно нарушается кровообращение спинного мозга. При просмотре клинической картины выявляются микроочаговые поражения тканей. Основные симптомы:
- Нарушение уровня чувствительности.
- Снижение памяти.
- Невозможность долго концентрироваться на чем-либо.
В сложных случаях возможен ишемический, геморрагический инсульт. За 25-30 дней до ухудшения у пациента начинает постоянно кружиться голова, ноющие головные боли, бессонница, нарушение речи, приступы слабости.
Если нарушаются процессы кровообращения в сосудах спинного мозга, возможен спинальный инсульт. Инфицированный быстро устает, нижние конечности немеют, со временем ослабевают. Если не бороться с недугом или лечение назначено неправильно, инфекция поднимается вверх, поражаются органы таза, начинаются проблемы с мочеиспусканием, дефекацией. Если индивид пожилого возраста, имеет дополнительно заболевания, мало двигается из-за слабости, кожа сильно шелушится, образуются пролежни.
Поздний нейросифилис диагностируется, если бактерия живет в органах человека более 5 лет. Здесь уже поражены волоконные, нервные клетки.
Прогрессивный паралич можно считать менингоэнцефалитом, но только в хронической форме. Он возникает в организме человека в течение 6-15 лет после инфицирования бактерией сифилиса. Бледная трепонема поражает жизненно важные клетки головного мозга, постепенно разрушая их. В первые несколько лет негативное воздействие заболевания малозаметно, размыто: ухудшается память, концентрация, индивид быстро раздражается, часто нервничает из-за мелочей.
Болезнь прогрессирует, негативно отражаясь на личности. Человек все чаще находится в депрессивном состоянии, возможны вспышки неадекватного поведения, появляются галлюцинации, бред. Со временем возможно развитие слабоумия, деменции, эпилепсии.
Симптомы
Сифилис может быть в организме человека много лет. Его инкубационный период 20-40 дней, он заканчивается формированием твёрдого шанкра. Через 6-8 недель после инфицирования у индивида проявляется характерная сыпь.
Следующий период развития заболевания длится 3-5 лет. Постепенно заражаются сосуды и мозговые оболочки. После этого начинают формироваться инфильтраты.
В первые 2-3 года развития нейросифилиса появляются следующие симптомы:
- Тошнота.
- Головные боли.
- Сыпь в форме пятен.
Начинается поражение глаз, повышается внутричерепное давление.
После 10 лет развития заболевания уже поражаются клетки головного мозга. Умственные способности на самом низком уровне, возможна деменция, расстройство речи, галлюцинации, постоянное депрессивное состояние, тремор, эпилепсия.
Врожденный нейросифилис
Проявляет себя в первые 12 месяцев жизни малыша, которому в процессе рождения передалась бледная трепонема. Врождённый нейросифилис встречается очень редко, всю беременность женщины врач несколько раз проверяет ее на наличие данной инфекции. Клинически он проявляется как у взрослого человека. Если правильно лечить ребенка, инфекцию можно остановить, но неврологические нарушения могут проявиться в любой момент.
Диагностика
Нейросифилис требует комплексной диагностики, которая будет проходить в несколько этапов:
- Осмотр невролога, при необходимости окулиста.
- Исследование состава крови.
- Забор пункции при необходимости.
- МРТ, КТ.
Грамотная диагностика предполагает применение двух групп тестов, результаты которых будут использоваться при скрининге:
Обследование может проводиться как с кровяной сывороткой, так и с ликвором.
Только подробно изучив анализы больного, доктор может поставить точный диагноз, опираясь на 3 основных критерия:
- Положительный тест на трепонему.
- Нарушения в составе спинномозговой жидкости.
- Явное проявление симптомов неврологического расстройства.
Терапия
Лечение нейросифилиса в основном проводится антибиотиком Пенициллин. Схема лечения составляется лечащим врачом в индивидуальном порядке, дозировка препарата напрямую зависит от степени поражения организма. Самой действенной считается терапия с применением внутривенного введения соли натрия бензилпенициллина. Уколы или капельницы ставятся 6 раз в сутки, курс лечения – 14 дней.
Когда доктор рекомендует вводить препарат внутримышечно, то может использоваться новокаиновая соль бензилпенициллина плюс прием пробенецида перорально 4 раза в сутки, курс лечения – 14 дней. Препарат Пробенецид стимулирует полноценное усвоение антибиотика Пенициллина мягкими тканями.
После прохождения вышеописанного курса терапия продолжается, пациенту ставится раз в неделю укол с бензатинбензилпенициллином, курс – 3 недели. В начале терапии у инфицированного существенно ухудшается самочувствие: лихорадка, головная и мышечные боли, приступы тахикардии, скачки артериального давления. В таких случаях дополнительно назначаются кортикостероиды, нестероидные противовоспалительные препараты.
Если у пациента обнаруживается непереносимость пенициллина, его заменяют на Цефтриаксон, Хлорамфеникол. Эффективность того или иного препарата оценивается по улучшению здоровья больного, показателям ликвора. Повторное обследование проводится сразу после проведения первичного курса введения пенициллина, берут пункцию и ликвор. После этого каждые 6 месяцев в течение двух лет. Если результаты анализов не показывают улучшений, антибиотики прокалывают снова.
Вылечить инфицированного можно, неопасным его можно считать, если уровень показателей ликворы становится стандартным. В процессе приема антибиотиков врачи рекомендуют принимать витаминные комплексы, железо, ноотропы.
Прогноз
Практически все индивиды знают, что такое Сифилис, но не представляют насколько это серьезное заболевание. Соблюдать профилактические меры нужно в обязательном порядке. Здоровому человеку рекомендовано исключить случайные половые связи, соблюдать правила гигиены во всех общественных местах. При обращении в медицинское учреждение просить медицинскую книжку.
После заражения и успешного лечения пациента не освобождают от диагноза. Он должен периодически проходить обследования, консультироваться с неврологом, венерологом, необходима обязательная профилактика. Раз в год инфицированный должен в принудительном порядке сдавать на анализ спинномозговую жидкость. Только при соблюдении всего перечисленного прогноз будет положительным.
Последствия нейросифилиса
Если инфекция обнаружилась и пролечилась в ранней форме, последствия нейросифилиса отсутствуют. Если заболевание развилось до менинговаскулярного сифилиса, даже после эффективного лечения возможны парезы, дизартрия, дисфункция тазового отдела в разной форме. В сложных случаях пациенту дают инвалидность.
Отзывы о результатах лечения нейросифилиса на поздней стадии развития менее радостные. Симптомы неврологического расстройства не уходят, становятся прямой причиной признания инфицированного инвалидом.
При врожденном сифилисе расстройства в неврологии имеют место, часто детский организм не может из-за них нормально развиваться. В сложных случаях у ребенка развивается глухота и гидроцефалия.
Нейросифилис является заболеванием, о котором знают немногие. Именно поэтому большинство недооценивают его негативное воздействие на все отделы организма. В случае инфицирования самым важным является вовремя распознать наличие инфекции, быстро пройти все необходимые процедуры. Только при своевременном обращении к специалистам возможно излечение. В противном случае постепенно начнутся проблемы в половой сфере человека, постепенно переходящие на все остальные жизненно важные органы.
Видео
Нейросифилис как междисциплинарная пробема.
[youtube.player]


Сифилис – инфекционное заболевание, передающееся половым путем, вызываемое Treponema pallidum.
Возбудитель
Возбудителем сифилиса является бледная трепонема (Treponema pallidum), принадлежащая к порядку Spirochaetales, семейству Spirochaetaceae, роду Treponema. Морфологически бледная трепонема (бледная спирохета) отличается от сапрофитирующих спирохет (Spirochetae buccalis, Sp. refringens, Sp. balanitidis, Sp. pseudopallida). Под микроскопом бледная трепонема представляет собой спиралевидный микроорганизм, напоминающий штопор. Она имеет в среднем 8-14 равномерных завитков равной величины. Длина трепонемы 7 - 14 мкм, толщина 0, 2-0, 5 мкм. Для бледной трепонемы характерна выраженная подвижность в отличие от сапрофитирующих форм. Ей присущи поступательное, качательное, маятникообразное, контрактильное и ротаторное (вокруг своей оси) движения. С помощью электронной микроскопии выявлено сложное строение морфологической структуры бледной трепонемы. Трепонема покрыта мощным покровом из трехслойной мембраны, клеточной стенки и мукополисахаридного капсулоподобного вещества. Под цитоплазматической мембраной расположены фибриллы - тонкие нити, имеющие сложное строение и обусловливающие многообразное движение. Фибриллы прикрепляются к концевым виткам и отдельным участкам цитоплазматического цилиндра с помощью блефаропластов. Цитоплазма мелкогранулярная, в ней находятся ядерная вакуоль, ядрышко и мезосомы. Установлено, что разнообразные влияния экзо- и эндогенных факторов (в частности, ранее применявшиеся препараты мышьяка, а в настоящее время - антибиотики) оказали воздействие на бледную трепонему, изменив некоторые ее биологические свойства. Так, оказалось, что бледные трепонемы могут превращаться в цисты, споры, L-формы, зерна, которые при снижении активности иммунных резервов больного могут реверсировать в спиралевидные вирулентные разновидности и вызывать активные проявления болезни. Антигенная мозаичность бледных трепонем доказана наличием в сыворотке крови больных сифилисом множественных антител: протеиновых, комплементсвязывающих, полисахаридных, реагинов, иммобилизинов, агглютининов, липоидных и др. Трепонема в очагах поражения чаще располагается в межклеточных щелях, периэндотелиальном пространстве, кровеносных сосудах, нервных волокнах, особенно при ранних формах сифилиса. Нахождение бледных трепонем в периэпиневрии еще не является доказательством поражения нервной системы. Чаще подобное обилие трепонем имеет место при явлениях септицемии. В процессе фагоцитоза часто возникает состояние эндоцитобиоза, при котором трепонемы в лейкоцитах заключаются в полимембранную фагосому. Факт заключения трепонем в полимембранных фагосомах - явление весьма неблагоприятное, так как, находясь в состоянии эндоцитобиоза, бледные трепонемы длительно сохраняются, защищенные от воздействия антител и антибиотиков. В то же время клетка, в которой образовалась такая фагосома, как бы защищает организм от распространения инфекции и прогрессирования болезни. Это зыбкое равновесие может сохраняться длительно, характеризуя латентное (скрытое) течение сифилитической инфекции.
Эпидемиология
Заболевание протекает системно с самого начала, поражая различные органы и структуры, включая нервную систему и при отсутствии адекватного лечения переходит в хроническую, часто асимптомную форму.
Пик заболеваемости приходился на конец 19 – начало 20 века, а случаи нейросифилиса к нашему времени постепенно стали такой редкостью, что практически перестали встречаться в повседневной практике неврологов. За последующие 3 – 4 десятилетия сложилось мнение не только о большой редкости нейросифилиса, но и о преобладании его малосимптомных, стертых форм.
Заболеваемость всеми формами сифилиса с 1989 по 1996 г. выросла более чем в 60 раз. В 1997 г. наметились признаки стабилизации на высоком уровне (заболеваемость составила 277, 3 случая на 100 тыс. населения, что превышает показатель 1996 г. только на 4%).
На фоне такого роста заболеваемости сифилисом можно было ожидать и роста числа случаев нейросифилиса, что и произошло, начиная с 1995 г.
Патогенез
Реакция организма больного на внедрение бледной трепонемы сложна, многообразна и недостаточно изучена. Заражение происходит в результате проникновения бледной трепонемы через кожу или слизистую оболочку, целость которых обычно нарушена. В то же время известно, что в сыворотке крови здоровых лиц имеются факторы, обладающие иммобилизующей активностью по отношению к бледным трепонемам. Наряду с другими факторами они дают возможность объяснить, почему при контакте с больным человеком не всегда отмечается инфицирование. Таким образом, важным патогенетическим фактором в возникновении сифилиса является состояние иммунной системы, напряженность и активность которой варьирует в зависимости от степени вирулентности инфекции. Поэтому дискутируется не только возможность отсутствия заражения, но и возможность самоизлечения, которое считается теоретически допустимым.
Инкубационный период – 20-40 дней с момента заражения до появления твердого шанкра.
Течение сифилиса
Сифилис подразделяют на первичный, вторичный, латентный и третичный. Первичный сифилис начинается с возникновения твердого шанкра и продолжается до его заживления или появления сыпи. Вторичный сифилис характеризуется разнообразными кожными проявлениями. Латентный сифилис (ранний и поздний) не имеет клинических проявлений, но серологические тесты положительные. Третичный сифилис характеризуется разнообразными проявлениями (характерно появление гумм)
Формы нейросифилиса
Развитие нейросифилиса возможно на любой стадии сифилиса, кроме первичного. Проявления нейросифилиса различны в зависимости от времени, прошедшего с момента заражения. Возможны проявления раннего (обычно в первые 5 лет заражения) и позднего нейросифилиса (клинические проявления развиваются через 10-17 лет после заражения).
Ранний нейросифилис
При раннем нейросифилисе процесс локализуется преимущественно в сосудах и оболочках головного и спинного мозга. К проявлениям раннего нейросифилиса относятся: ранняя менинговаскулярная форма (церебральные и спинальные проявления), симптомный и асимптомный менингит, миелит, васкулиты.
Сифилитические менингиты. Выделяют три формы сифилитических менингитов: бессимптомные менингиты, острые и хронические. Бессимптомный сифилитический менингит возникает у больных в начале вторичного периода сифилиса, зависит от первичного проникновения бледной трепонемы в нервную систему. Попадание трепонем в мозговые оболочки приводит к развитию воспалительной периваскулярной лимфоцитарной инфильтрации и разрастанию фиброзной ткани в оболочках. Больные жалуются на головную боль, раздражительность. Объективные признаки поражения нервной системы у большинства больных отсутствуют. Диагноз возможен только при исследовании спинномозговой жидкости, в которой обнаруживается лимфоцитарный плеоцитоз (десятки, реже сотни клеток), небольшое увеличение количества белка, положительная реакция Вассермана. Острый сифилитический менингит - также проявление вторичного сифилиса. Внедрение бледной трепонемы в этих случаях приводит к развитию экссудативно-пролиферативного процесса главным образом на основании мозга по ходу сосудов и периневральных пространств черепномозговых нервов. Заболевание развивается остро. Температура поднимается до 38-39. Наблюдается выраженный менингеальный синдром. Возможно появление очаговых воспалительных изменений. Хронические сифилитические менингиты-наиболее частое проявление вторичного сифилиса, обусловленное развитием хронического воспалительного процесса в мягких (лептоменингиты) и твердых (пахименингиты) оболочках головного и спинного мозга. Воспалительный процесс, как и при острых сифилитических менингитах, локализуется в оболочках на основании мозга, по ходу сосудов проникает в вещество головного и спинного мозга (менинго-энцефалит, менингомиелит). Характерным признаком хронического сифилитического менингита является поражение черепномозговых нервов, чаще всего глазодвигательных (паралич наружных и внутренних мышц глаза, косоглазие, птоз, диплопия, синдром Аргайль-Робертсона), зрительного (неврит и застой), обонятельного, тройничного и вестибулярного нервов. Течение хроническое или подострое с ремиссиями и обострениями.
Сифилитический васкулит обнаруживается более часто в течение первых лет после начала заболевания. Средние и крупные артерии основания мозга утолщены, адвентициальные и мышечные оболочки их инфильтрированы лимфоцитами, происходят разрастание внутренней оболочки, образование очагов грануляционной ткани и постепенное закрытие просвета (губнеровский эндартерит). В стенках сосудов обнаруживаются рассеянные милиарные гуммы. Развиваются головные боли, раздражительность, повторные нарушения мозгового кровообращения по типу геморрагии (в веществе мозга или субарахноидально) или размягчения. Характерными признаками нарушения мозгового кровообращения на почве васкулита являются их повторность, многоочаговость и тенденция к быстрому восстановлению даже без специфического лечения.
Неврологическая картина обусловливается локализацией очага поражения. В сосудах спинного мозга процесс локализуется чаще в области конечных ветвей передней спинальной артерии. В спинно-мозговой жидкости обнаруживаются (только в ранней стадии заболевания) небольшой (6-20 клеток в 1 мм) лимфоцитоз, увеличение белка (0, 6-1%). Реакция Вассермана при этой форме нейросифилиса в крови и спинномозговой жидкости бывает резко положительной.
Поздний нейросифилис
При позднем нейросифилисе поражается главным образом нервная ткань на различных ее уровнях. К паренхиматозным, поздним формам относятся: спинная сухотка (tabes dorsalis), прогрессивный паралич, гуммы головного и спинного мозга, миатрофический спинальный сифилис, спастический паралич Эрба.
Возможны также поздний сифилитический менингит, поздние васкулярные формы.
Спинная сухотка (tabes dorsalis). Инкубационный период составляет от 5 до 50 лет, в среднем 20 лет. В основе спинной сухотки лежат воспалительная инфильтрация и дегенерация задних корешков в зоне их вхождения в спинной мозг и задних канатиков спинного мозга. Характерными симптомами являются стреляющие корешковые боли (вплоть до табетических болевых кризов), нарушения глубокой чувствительности с выпадением глубоких рефлексов и сенситивной атексией, нейрогенные расстройства, импотенция. Выяется синдром Аргайла Робертсона, нередки нейрогенные артропатии (сустав Шарко), трофические язвы на нижних конечностях. Все эти симптомы могут оставаться и после антибактериальной терапии.
Прогрессивный паралич - позднее проявление инфекции, обычно развивается спустя 10-20 лет после инфицирования. Он представляет собой энцефалитическую форму нейросифилиса, связанную с непосредственным проникновением трепонем из периваскулярных пространств в клетки мозга, и проявляется медленно нарастающими нарушениями когнитивных функций с изменениями личности вплоть до развития деменции. Нередко встречаются маниакальные и депрессивные состояния, бредовые идеи, галлюцинации. Болезнь неуклонно прогрессирует, приводя к летальному исходу в течение нескольких месяцев или лет. Признаки прогрессивного паралича и спинной сухотки могут сочетаться, в таких случаях диагностируют табопаралич.
Сифилитическая гумма может локализоваться в области базальных ликворных цистерн и приводить к сдавлению черепных нервов на основании головного мозга. Клиническая картина напоминает признаки объемного поражения мозга с прогрессирующей внутричерепной гипертензией. Иногда гумма локализуется в спинном мозге, вызывая нарастающий нижний парапарез, парагипестезию, нарушения функции тазовых органов.
Спастический паралич Эрба характеризуется постепенно прогрессирующим парезом нижних конечностей с повышением мышечного тонуса, сухожильных рефлексов, клонусами стоп, патологическими рефлексами, но без существенных тазовых, чувствительных и трофических расстройств. Спастические явления преобладают над паретическими. Верхние конечности в процесс обычно не вовлекаются.
Менинговаскулярный нейросифилис. Менинговаскулярная форма нейросифилиса развивается при поражении мелких сосудов за счет развития эндоваскулита с периваскулярным воспалением. В сосуде развивается пролиферация интимы, истончение медии, воспалительные изменения адвентиции с инфильтрацией лимфоцитами и плазмоцитами. Постепенное сужение просвета предрасполагает к развитию тромбоза и закупорки сосуда. Манифестирует менинговаскулярная форма в среднем через 5-7 лет после заражения и проявляет себя как ишемический инсульт у пациентов молодого возраста.
Лечение
Наиболее эффективно внутривенное введение высоких доз пенициллина (2-4 млн ЕД 6 раз в сутки) в течение 10-14 дней. При аллергии к пенициллинам применяют цефтриаксон (роцефин) по 2 г в сутки в/в или в/м в течение 10-14 дней, Так же возможно использование эритромицина, тетрациклин. На ряду с антибактериальной терапией проводится посиндромная терапия.
[youtube.player]Читайте также:


