После простуды хрустят суставы
Реактивный артрит (аббревиатура: РА) – постинфекционное воспалительное заболевание суставов, которое может вызывать осложнения различной этиологии. В статье мы разберем, почему после гриппа болят суставы.
Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) РА обозначается кодом M02.
Причины осложнений
Многие спрашивают: почему при гриппе боля мышцы и суставы? Если инфекция влияет на сустав, говорят о септическом артрите (СА). СА вызывается бактериями, вирусами или грибками, которые проникают в сустав из-за травмы. Опасной причиной СА является инфекция после внутрисуставной инъекции, которая возникает из-за пренебрежения правилами безопасности. В редких ситуациях инфекции возникают после хирургического вмешательства.
Другой причиной прямого заражения сочленения является проникновение патогенов через кровоток. Такое состояние может возникать из-за совершенно незначительной травмы, которую пациент часто не помнит (например, небольшая травма стопы).
Бактериальный артрит обычно отличается от других воспалительных заболеваний тем, что он проявляется очень острыми симптомами. У пациента возникает очень сильная боль, сильный перегрев сустава и заметное покраснение. В то же время из-за тяжелого воспалительного процесса в течение очень короткого времени может полностью разрушиться сустав. Очень часто инфекционный артрит сопровождается лихорадкой.
Наиболее распространенной причиной параинфекционного артрита являются вирусные инфекции. Почти каждый знает боли в мышцах и суставах, связанных с вирусом гриппа. Некоторые вирусные инфекции могут приводить к отеку, а также суставным выпотам, что является типичной картиной артрита. Вирус краснухи (парвовирус B19), вирус эпидемического паротита, вируус Эпштейна-Барра, цитомегаловирус, а также некоторые вирусы гепатита и ВИЧ могут вызывать артрит. Однако существуют также хронические вирусные инфекции, которые затем могут приводить к хроническому воспалению суставов.

Цитомегаловирус
Нередко ломит суставы при простуде. В большинстве случаев артрит исчезает через несколько дней после того, как простуда или грипп закончились. Иногда суставные симптомы могут сохраняться в течение нескольких месяцев и перерасти в хронический артрит. Своевременная диагностика и терапия играют важное значение в профилактике осложнений заболевания.
Симптомы
Реактивное воспаление суставов – это не одно заболевание, а большая группа различных заболеваний. Эксперты выделяют по существу две группы: безобидные симптомы суставов после вирусных инфекций и более агрессивное воспаление суставов после бактериальной инфекции.
В контексте вирусной инфекции возникают одновременно боль в мышцах и суставах (например, коленях), а также сильный отек и насморк. Симптомы после инфицирования появляются почти сразу.
Обычно симптомы проходят после полного излечения пациента. Тем не менее, возможны и хронические курсы с полным разрушением суставов.
Специальной терапии не существует. Применять противоревматические и болеутоляющие средства необходимо при более тяжелых заболеваниях.
Инфекция обычно предшествует симптомам в течение интервала времени от двух до трех недель. В большинстве случаев артрит возникает после предшествующей кишечной инфекции или инфекции в области мочеполовой системы.
Типичными причинами кишечных инфекций являются Salmonella, Yersinia, Shigella и Campylobacter, а урогенитальных – Chlamydia, Mycoplasmas и Ureaplasmen. В дополнение к этим микробам стрептококки могут вызывать артрит. Эти бактерии обычно вызывают инфекции в области ЛОР-органов. Бактерии Borrelia, передаваемые укусами клещей и насекомых, также часто вызывают реактивный артрит. Сначала возникает инфекция в кишечнике или мочеполовой системе с диареей, болью в животе и выделениями жидкости из уретры, затем симптомы полностью исчезают, однако через несколько недель внезапно возникает боль и отек суставов.

Сальмонелла
Зачастую при РА затрагивается несколько суставов. Относительно распространенным является также воспалительное поражение позвоночника, сухожилия и мышц. Наблюдаются также воспаление и поражение глаз.
Причина РА еще не полностью изучена. Чрезмерная реакция иммунитета на инфекцию может вызвать артрит.
Около половины всех пациентов с РА имеют антиген HLA-B27. Тем не менее, у этих пациентов редко развивается спондилоартрит. Как правило, организм развивает естественный иммунитет к бактериальной инфекции. В результате вирусов могут поражаться множественные суставы – колени, лодыжки или запястья. Иногда воспаление также мигрирует из одного сустава в другой.
Редкой формой РА является синдром Рейтера, который проявляется 3 типичными симптомами –уретритом, артритом и конъюнктивитом. Около 25% с синдромом Рейтера страдают от хронического воспаления суставов.
Диагностика
Выявить тип в возбудителя можно с помощью мазка из уретры, влагалища или стула. Также необходимо провести тщательный лабораторный анализ. В дополнение к общим воспалительным параметрам – скорость оседания эритроцитов и СРБ – наличие антител (против сальмонеллы, хламидии, боррелии) указывает на серьезную инфекцию.
Лечение
Лечение РА в основном направлено на патоген, который вызвал артрит. Антибиотики следует назначать только при бактериальной инфекции. Раннее назначение антибиотиков и длительность лечения имеют решающее значение для дальнейшего курса болезни.
Ревматическая лихорадка является классическим признаком РА и возникает после инфекции верхних дыхательных путей. Противовоспалительные препараты и анальгетики оказывают обезболивающее действие, поэтому являются неотъемлемой частью любого лечения. Если улучшение не возникает, может потребоваться терапия Кортизоном. После исключения бактериального патогена Кортизон также можно вводить непосредственно в воспаленный сустав.
Хронический артрит должен лечиться Сульфасалазином или Инфликсимабом. Интересно, что антибиотики не влияют на курс хронического РА. В случае хламидиоза, партнер должен также лечиться профилактически, чтобы избежать повторного заражения через половые контакты.
Осложнения
Осложнения возникают только в том случае, если воспаление распространяется на другие части тела. Воспаление сочленений может привести к полному разрушению суставов. Возможный конъюнктивит может распространяться на смежные структуры глаз и тем самым ухудшать зрение.
Из-за симптомов у некоторых пациентов развиваются психические заболевания, такие как депрессия и тревога. Сама болезнь также может вызывать симптомы и долгосрочные последствия. Диклофенак, ибупрофен и подобные препараты могут вызвать, например, желудочно-кишечные дисфункции, головную боль, боль в мышцах и конечностях, раздражение кожи и повреждение почек или печени.

Ибупрофен
Профилактика
Лучшая профилактика РА – защита от инфекций кишечника, мочевых путей и гениталий. Важно соблюдать правила гигиены в домашнем хозяйстве:
- мыть руки и употреблять пищу из чистой посуды;
- не употреблять сырое мясо или яйца;
- перед употреблением фруктов всегда мыть их.
Для профилактики венерических заболеваний помогают презервативы. С врачом следует проконсультироваться, если возникают тяжелые респираторные инфекции. Отек суставов также может быть симптомом РА.
Совет! При возникновении сильной болезненности в мышечных волокнах, ощущении ломоты или нестерпимой боли, рекомендуется обратиться к врачу.
Некоторые симптомы могут указывать на более опасные заболевания – ревматоидный артрит или склеродермию. Если у взрослого или ребенка проходят симптомы через некоторое время, обращаться к врачу, как правило, не нужно. Переохлаждение (простудные заболевания) не представляют серьезный угрозы для жизни как маленького, так и взрослого человека.
Лекарства можно принимать только после консультации со специалистом. Если становится очень больно, можно попить Ибупрофен, но не больше 3 дней. Самостоятельно делать массаж или другие процедуры запрещено, поскольку это может способствовать распространению инфекции. Также не рекомендовано посещать сауны, бани и другие термопроцедуры, поскольку они способны усилить воспалительные реакции в организме и ухудшить состояние больного.
Последствия бактериальных или вирусных респираторных инфекций весьма разнообразны. Возбудители ОРВИ и гриппа поражают мышцы, кровеносные сосуды, нервы, связочно-сухожильный аппарат. У одних людей все клинические проявления исчезают сразу после проведения противовирусной терапии или курсового приема антибиотиков. Другие длительное время ощущают дискомфорт в суставах в состоянии покоя и во время движения. Иногда эти симптомы сопровождаются припухлостью сочленений, покраснением кожи над ними.
Если после простуды стали болеть суставы, то визит к ревматологу или невропатологу откладывать нельзя. Необходима тщательная лабораторная и инструментальная диагностика для установления причины патологии. В лечении используются консервативные методы — прием нестероидных противовоспалительных средств, анальгетиков, глюкокортикостероидов. Пациентам показаны физиотерапевтические процедуры, массаж, ЛФК.
Причины
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
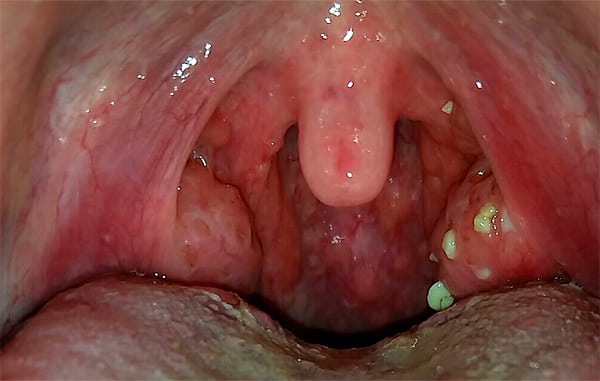
Но чаще диагностируется воспалительный процесс в мышцах, связках, суставах, сухожилиях. При отсутствии врачебного вмешательства начинают возникать дегенеративно-дистрофические изменения тканей. Спустя несколько лет это станет причиной потери работоспособности и инвалидизации человека.
Суставы обычно болят после простуды из-за отравления организма токсичными продуктами жизнедеятельности вирусов, бактерий, патогенных грибков. В процессе их роста и активного размножения в кровеносное русло проникает большое количество метаболитов, ферментов, погибших вирусов и микробов. В системный кровоток попадают и собственные клетки организма человека, например, разрушенные клетки иммунной системы, которые она продуцирует для уничтожения чужеродных белков.
Острые клинические проявления характерны для первых трех дней течения респираторной инфекции. Один из симптомов общей интоксикации — мышечная и (или) суставная боль. Она практически всегда сопровождается другими признаками отравления организма:
- температурой, превышающей субфебрильные значения;
- слабостью, апатией, быстрой утомляемостью;
- желудочно-кишечными расстройствами.
Такие симптомы исчезают после уничтожения инфекционных агентов, а вот дискомфорт в суставах может ощущаться еще несколько дней. Дело в том, что вирусы и бактерии искажают течение метаболических процессов. В мышечных волокнах в избытке накапливается молочная кислота и аммиак, при нормальном состоянии здоровья эвакуирующиеся в течение нескольких часов. Токсичные вещества раздражают чувствительные нервные окончания, вызывая болезненные ощущения. Они провоцируют повреждение мышечных и нервных клеток, истощают их энергетические запасы, необходимые для сокращения волокон. Для ускоренного очищения организма от возбудителей инфекции и продуктов их жизнедеятельности пациентам показаны:
- постельный режим;
- обильное питье (негазированная вода, минеральные воды Ессентуки, Нарзан, Боржоми, Славяновская, ягодные морсы, овощные соки, фруктовые компоты);
- прием сбалансированных комплексов витаминов и микроэлементов (Селмевит, Компливит, Супрадин, Витрум, Центрум).
Появление боли, слабости в ногах часто становится последствием респираторной инфекции. Врачи предупреждают, что при сохранности симптомов дольше недели, требуется обследование для исключения осложнений в виде развивающихся реактивных суставных патологий.
Миозит – патология, сопровождающаяся развитием воспалительного процесса в скелетной мускулатуре. Заболевание становится последствием острой интоксикации, отсутствия адекватной терапии гриппа, ОРВИ, бактериального тонзиллита. Из первичных инфекционных очагов, расположенных в верхних, нижних дыхательных путях, вирусы или бактерии проникают в мышечные волокна, локализованные вблизи суставов. На начальной стадии ощущается боль, интенсивность которой нарастает при пальпации или движении. Иногда кожа над коленом или локтем краснеет, отекает. Если человек не обращается за медицинской помощью, то возникает тугоподвижность из-за постепенной атрофии мышц. Патология быстро принимает хроническое течение с частым обострением при резком снижении иммунитета, переохлаждении, стрессах. Для лечения миозитов используются препараты различных клинико-фармакологических групп:
- НПВС в виде таблеток, мазей гелей — Ибупрофен, Нимесулид, Кетопрофен, Кеторолак, Диклофенак, Мелоксикам, Целекоксиб;
![]()
- наружные средства с согревающим и отвлекающим действием после купирования острого воспалительного процесса — Финалгон, Капсикам, Випросал, Наятокс, Апизартрон;
![]()
- глюкокортикостероиды для парентерального введения при сильных болях и воспалении — Триамцинолон, Гидрокортизон, Кеналог, Дексаметазон.
![]()
При выявлении бактериального миозита может быть проведена антибиотикотерапия. Чаще применяются цефалоспорины (Цефотаксим, Цефтриаксон), макролиды (Азитромицин, Кларитромицин), полусинтетические, защищенные клавулановой кислотой, пенициллины (Амоксиклав, Флемоклав). Если диагностирована вирусная патология, то лечение направлено на устранение симптоматики, укрепление иммунитета. Противовирусные средства используются редко из-за отсутствия достоверной доказательной базы их клинической эффективности.
Неприятным последствием гриппа или ОРВИ может стать астенический синдром. Его клинические проявления — психоэмоциональная нестабильность, диспепсические нарушения, расстройство сна, головные боли, головокружения. Подобная симптоматика сопровождается болями в суставах, возникающими даже после незначительных физических нагрузок. Причины развития послевирусной астении:
- общая интоксикация организма;
- побочные реакции использованных для лечения фармакологических препаратов;
- выведение из организма жидкости с полезными микроэлементами;
- дефицит жиро- и водорастворимых витаминов;
- снижение функциональной активности иммунной системы.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Вирусы дестабилизируют работу практических всех систем жизнедеятельности — нервной, сердечно-сосудистой, пищеварительных. От их функционирования зависит состояние опорно-двигательного аппарата. Поэтому после простуды болят суставы даже в результате незначительных физических нагрузок или непродолжительной прогулки.
В большинстве случаев астенический синдром исчезает в течение недели. Но иногда пациенту требуется лечение, направленное на укрепление общего состояния здоровья. Какие препараты может назначить врач:
- витамины с микроэлементами — Супрадин, Мультитабс, Био-Вит, Алфавит в сезон простуд, Макровит, Дуовит, Пиковит;
- рыбий жир жидкий или в капсулах с ретинолом, токоферолом, эргокальцеферолом, полиненасыщенными жирными кислотами;
- адаптогены и биостимуляторы — настойки женьшеня, левзеи, элеутерококка, лимонника, родиолы розовой;
- пробиотики и пребиотики — Лактобактерин, Бифидумбактерин, Аципол, Линекс Форте, Хилак Форте;
- успокаивающие средства — Глицин, Тенотен, Персен.
При астеническом синдроме не требуется прием анальгетических препаратов. Боли в суставах проходят после непродолжительного отдыха.
Вероятность развития этой воспалительной суставной патологии довольно высока. Реже после простуды диагностируется реактивный артрит. Он возникает или во время простуды, или спустя несколько дней после выздоровления. Толчком к развитию заболевания становится проникновение в организм инфекционных агентов. Вирусы и бактерии необязательно попадают в суставную полость. Реактивный артрит возникают у людей, предрасположенных к нему из-за гиперреакции иммунной системы. Она обнаруживает циркулирующие в кровеносном русле чужеродные белки и начинает продуцировать антитела для их уничтожения. Но на определенном этапе происходит сбой — иммунная система атакует клетки сустава, провоцируя развитие воспалительного процесса.
После перенесенных вирусных или бактериальных респираторных инфекций возникают и другие виды артрита:
- инфекционный. Патогенные микроорганизмы проникают в полость сустава из первичных воспалительных очагов. Они выделяют в процессе жизнедеятельности токсичные вещества, повреждающие ткани. Это становится причиной воспаления, в том числе сопровождающегося накоплением гнойного экссудата;
- ревматоидный. Этиология и патогенез этого вида артрита до конца не изучены. Обнаружена взаимосвязь нарушения иммунного ответа на проникновения определенных типов вируса, обычно герпесвирусов. Воспаляется синовиальная мембрана (синовит), формируются грануляционные ткани. Они постепенно разрастаются, проникают в гиалиновые хрящи, разрушая их.
Только ревматоидный артрит относится к пока неизлечимым заболеваниям. Остальные виды патологии хорошо поддаются терапии, но только при своевременном ее проведении. Для диагностирования артритов применяются как инструментальные, так и биохимические методики. При внешнем осмотре ревматолог обращает внимание на отечность сустава, покраснение кожи, тугоподвижность. Для лечения назначают такие местные и системные средства:
- гормональные препараты для введения в суставную полость (Дексаметазон, Преднизолон, Гидрокортизон);
- антибиотики, к которым чувствительны болезнетворные бактерии (Сумамед, Панклав, Ципрофлоксацин, Эритромицин, Амоксициллин);
- иммуномодуляторы, иммуностимуляторы (Циклофен, Виферон, Рибомунил, Ликопид, Циклоферон);
- мази, гели, таблетки с НПВС (Найз, Нимулид, Кеторол, Фастум, Финалгель, Вольтарен, Нимесил);
- миорелаксанты (Мидокалм, Сирдалуд, Тизанидин, Баклосан);
- витамины группы B (Мильгамма, Комбилипен, Пентовит, Нейробион, Нейромультивит);
- наружные средства с согревающим действием после купирования острого воспалительного процесса (Артро-Актив, Випросал, Финалгон, Апизартрон).
Видео о лечении ревматоидного артрита:
В терапии ревматоидного артрита используются базисные препараты (Сульфасалазин, Метотрексат, Лефлуномид) для достижения стойкой ремиссии, предотвращения дегенерации сустава. Применяются также биологические средства, которые блокируют белок-цитокин, провоцирующий развитие воспалительного процесса (Этанерсепт, Инфликсимаб, Адалимумаб).
Народные средства
Для устранения суставных болей, возникающих после бронхита, гриппа, острого тонзиллита, трахеита в народной медицине используют средства, помогающие очистить организм от возбудителей инфекции. Это настои лекарственных трав, оказывающих мягкое диуретическое, тонизирующее, общеукрепляющее действие:
- зверобой;
- тысячелистник;
- кукурузные рыльца;
- спорыш;
- календула.
Для приготовления настоя в емкость кладут по чайной ложке сухого растительного сырья, заливают литром кипятка, оставляют на 2 часа. Затем процеживают и принимают по полстакана после еды 2-3 раза в день. Для повышения сопротивляемости организма к вирусам, бактериям, грибкам используется прополис с молоком. Стакан молока доводят до кипения, добавляют щепотку прополиса и томят 10 минут. Пьют по 0,5 стакана два раза в сутки.
Народные средства применяются только после проведения основного лечения, на стадии реабилитации. Они не содержат биологически активных веществ, способных устранять причины артритов, миозитов, астенического синдрома. Для предупреждения развития необратимых осложнений простуды нужно тщательное обследование пациента и проведение адекватного лечения.
Ирина Дмитриевна Чижевская, главный внештатный детский кардиоревматолог Минздрава, заведующая кафедрой педиатрии БелМАПО, к. м. н.;
Наталья Альбертовна Мартусевич, главный внештатный ревматолог Минздрава, доцент кафедры кардиологии и внутренних болезней БГМУ, к. м. н.
Ирина Чижевская: Боли в коленях могут отмечаться при плоскостопии. Если оно не было скорректировано в раннем возрасте, это может давать боль в суставах и быть даже причиной остеоартроза. Хруст и щелчки в суставах — это нормально для растущего организма, если не сопровождается болью. При хроническом тонзиллите нужно посещать лор-врача два раза в год, определять уровень АСЛ-О хотя бы раз в год. Если он повышен, то далее врач даст рекомендации.
Ирина Чижевская: Чтобы понять, в чем причина, нужно сдать анализы на возбудители энтероколитической и урогенитальной инфекции, например иерсиниоз, сальмонеллез, хламидиоз, микоплазмоз. При получении положительных результатов необходима антибактериальная терапия с учетом возбудителя. Возможно, доза и продолжительность лечения НПВС была недостаточной. Обычно НПВС назначаются на 3−4 недели. Если после этого курса симптомы заболевания сохраняются, возможно, это уже не реактивный артрит. И нужно обратиться к ревматологу.
У моей дочери (7 лет) — ювенильный ревматоидный артрит. Заболевание началось в феврале 2017 года. Принимает препарат внутримышечно 1 раз в неделю. С мая 2018 года находится в ремиссии (это по документам, фактически последнее обострение было в сентябре 2017). Лечащие врачи говорят о том, что уколы будут продолжаться до подросткового периода. Хотя ранее говорили, что препарат отменят через 3−4 года ремиссии. Она тяжело переносит лечение (выпадают волосы, в день укола рвота). Как понять, когда можно отменить препарат? Ребенок находится в состоянии стресса из-за уколов и их последствий. Можно ли перейти на таблетированную форму? Не опасно ли это?
Ирина Чижевская: В мире нет единого мнения, когда отменять препарат. Общая рекомендация о самой ранней отмене — 2 года стойкой ремиссии, подтвержденной лабораторными и радиографическими методами исследования. О состоянии ремиссии мы можем говорить только по истечении 6 месяцев после последнего обострения заболевания. А далее мы ведем отсчет медикаментозной ремиссии. После отмены препарата возможно обострение болезни, которое может возникнуть в разный период времени. При возвращении симптомов заболевания вся терапия должна быть возвращена. В мире доказано, что подкожное введение препарата эффективнее, чем таблетки. Но поскольку у ребенка ремиссия заболевания и он плохо переносит уколы, можно перейти на таблетированную форму. Это не опасно.
— Дочь с ЮРА (ювенильный ревматоидный артрит) из двойни, есть ли риск заболеть у сестры-двойняшки или у старшей сестры? Можно ли как-то предупредить развитие болезни? Можно ли здоровым сестрам вакцинироваться?
Ирина Чижевская: Риск есть, так как ЮРА имеет генетическую предрасположенность. Но это не значит, что у всех членов семьи будет эта болезнь. Среди всех детей, которые наблюдаются у нас с ЮРА, только два семейных случая. Профилактики не существует. Вести здоровый образ жизни и избегать стрессов. Здоровым сестрам обязательно нужно вакцинироваться.
Моему сыну 2,5 года. После ОРВИ (был только насморк, без температуры), не мог наступить на ногу вечером в течение получаса, и на следующий день не мог это сделать около 3 часов. При ощупывании боли не определили. Случай единичный, после очередных ОРВИ такого больше не было. С чем это может быть связано, и какие обследования необходимо пройти?
Ирина Чижевская: Однозначно ответить сложно. Но поскольку это был единичный случай, то не стоит волноваться. Если это повторится, следует обратиться к ревматологу.
— Мне 36 лет. Биохимия крови показала увеличение мочевой кислоты — 371 (норма 155−357), год назад было 365. В последние полгода побаливает правое колено, когда полностью приседаю, хрустят оба колена, болит поясница, когда долго хожу. Я изменила питание, отказалась совсем от белого и красного мяса, стала больше пить воды. Через месяц сделала повторно биохимию, мочевая кислота 247! Возможно ли снижение этого показателя диетой и так быстро? Такое питание должно стать образом жизни? Колено можно проверить с помощью УЗИ или нужно МРТ? Как часто нужно контролировать уровень мочевой кислоты? (все остальные показатели в норме, антистрептолизин — 131, креатинин — 65).
Наталья Мартусевич: Диета могла снизить уровень мочевой кислоты, поскольку она является конечным продуктом белкового обмена. И снижение потребления мяса уменьшает уровень мочевой кислоты. Уровень 371 не является значимым с позиции оценки уровня мочевой кислоты, поскольку даже при очень серьезных нарушениях пуринового обмена целевым уровнем в процессе лечения является уровень 360. 371 — может быть расценен как незначительное превышение только при условии правильной сдачи анализа (в течение трех дней пациентка не должна принимать мясную пищу или много белковой пищи).
Однозначно, не зная сопутствующие заболевания и не видя тип конституции, невозможно ответить на вопрос, нужно ли придерживаться такого образа питания дальше. Для лиц худощавого телосложения употребление мясной пищи напротив может быть способом улучшения самочувствия. Идеальный вариант — сделать МРТ коленного сустава, поскольку вы получите информацию о состоянии субхондральной кости и структурных изменений суставов.
Мне 50 лет. Заболевание — анкилозирующий спондилоартрит, третья группа инвалидности. Шесть лет назад прошел курс лечения Ремикейдом. Наступила ремиссия на 2 года. После нового обострения в больнице назначили Хумиру. После второго укола возникла аллергическая реакция. Хумиру отменили, посоветовали Энбрел. Уже около 2 лет приобретаем Энбрел в Москве за свои деньги. Помогает отлично. Можно ли за счет бюджета получить энбрел для лечения и куда обращаться за этим?
Наталья Мартусевич: Энбрел или любой генно-инженерный иммунобиологический препарат может быть назначен пациенту за счет госбюджета в ситуации, если он исчерпал все возможные способы лечения данного заболевания стандартными препаратами, применяемыми при данном заболевании, которые показали неэффективность/непереносимость. При этом у пациента сохраняется высокая активность заболевания или развились угрожаемые для жизни осложнения (амилоидоз). Решение принимает спецкомиссия Министерства здравоохранения, которая назначается приказом министерства. Пациент направляется на эту комиссию по представлению главного ревматолога области (Минска).
У меня болезнь Стилла у взрослых. Принимаю Метилпреднизолон. Работа часто связана с ночными сменами. Заметил, что хуже всего мне становится по вечерам. Если принимать помимо утренней дозы (4 мг) небольшую дозу метилпреднизолона (1−2 мг) вечером, то на следующий день чувствую себя намного лучше. Однако везде пишут, что рекомендуется принимать Преднизолон только утром. Возможно ли в моем случае принимать небольшую дозировку на ночь хотя бы во время ночных смен или все-таки избегать вечернего приема и всю дозу принимать утром?
Наталья Мартусевич: Несмотря на то, что классический прием — в максимально ранние утренние часы, прием небольшой дозы метилпреднизолона в ночное время возможен. В ночное время вы бодрствуете и у вас смещены биоритмы, выделение своих гормонов. Работа в ночное время пациентам с болезнью Стилла нежелательна.
— Мне 45 лет. Диагноз — ревматоидный артрит. Каким современным лекарством можно заменить Метотрексат? Мне он не подходит: ЖКТ и так слабый.
— Наталья Мартусевич: Можно заменить на Сульфасалазин или Лефлюнамит. Выбор препарата определяется врачом и зависит от активности заболевания, сопутствующей патологии, серопозитивности/серонегативности заболевания. Перед сменой метотрексата как правило рекомендуют его подкожный прием, который имеет минимальное осложнение на ЖКТ.
— Стоит ли доверять препарату Инстафлекс (разрекламированному в интернете) для лечения артрита/артроза?
Наталья Мартусевич: Не стоит, поскольку информация в интернете по поводу этого лекарства — фейк. Министерство антимонопольного регулирования при выявлении данной информации закрывает сайт. Несмотря на это, периодически реклама возникает вновь.
— Мне 53 года. Болею хроническим гломерулонефритом с 2002 г. Последний год участились сильные боли голеностопных суставов и локтей, регулярно сдаю анализы крови, они в пределах нормы. В ЦРБ поставили диагноз: артрит голеностопных суставов, назначали мелаксипол, электрофорез, в период процедур боль утихает, затем через некоторое время опять боли. Своего ревматолога в ЦРБ нет, живу в маленьком поселке. Что посоветуете?
Наталья Мартусевич: Посоветую попасть к ревматологу областного ревматологического центра, поскольку ревматологическая помощь оказывается на областном и республиканском уровне.
— Мне 35 лет. В 30 лет сломал ногу в нескольких местах, были операции. В итоге стали очень болеть все суставы — от пальцев рук до голеностопа. Их ломит, крутит в любое время года и погоду. Какие врачи и какие анализы необходимы для решения проблемы?
Наталья Мартусевич: Если переломы были при падении с высоты собственного тела, то целесообразно выполнить денситометрию осевого скелета для уточнения минеральной плотности костей. Результаты исследования покажут целесообразность проведения дальнейшего обследования. В случае нормальной минеральной плотности костной ткани акцент необходимо сделать на немедикаментозном методе лечения (ЛФК, массаж, если нет противопоказаний, плавание, санаторное лечение, физиотерапия). Поскольку в основе болевого синдрома лежит изменение нагрузки на подлежащие кости, мышцы и связки.
— Связаны ли заболевания суставов и наследственный гемохроматоз С282Y? Как поддерживать суставы, какие методы и возможности профилактики?
Наталья Мартусевич: Связаны. У пациентов с гемохроматозом значительно раньше развиваются вторичный остеоартрит (более ранее снашивание суставных хрящей, межпозвонковых дисков). Это требует коррекции основного заболевания, длительного приема симптоматических препаратов медленного действия (хондроитина сульфат, глюкозамина сульфат или хлорид в виде монотерапии или в комбинации друг с другом. Немедикаментозные методы: ЛФК, санаторно-курортное лечение, физиотерапия, преимущественно тепловые при отсутствии противопоказаний.
Мне 49 лет. Год назад начались проблемы с коленом: больно ходить, сложно согнуть ногу, если приложить ладонь — чувствуется, что больное колено горячее здорового. Снимок в поликлинике патологии не показал. Терапевт назначила нпвс, сказала принимать их пожизненно. Какие дополнительные анализы вы посоветуете и куда мне обратиться для дополнительного обследования?
Наталья Мартусевич: Для определения причины проблемы в коленном суставе необходимы: общий анализ крови, биохимическое исследования крови с обязательным определением уровня С-реактивного белка, общий анализ мочи, осмотр гинеколога, УЗИ коленного сустава. В случае отсутствия структурных изменений сустава выполнить МРТ коленного сустава. Обследования можно пройти у терапевта в поликлинике, МРТ выполняется в случае показаний, как правило, в условиях стационара.
— Болят все мышцы, постоянно принимаю обезболивающие, постоянно хожу по врачам, сдача анализов и всё остальное не помогает. Подскажите, что делать, куда обращаться, подскажите возможные причины или предположительный диагноз. Наталия Александровна, 1954 г. р.
Наталья Мартусевич: Причины болей в мышцах разнообразны. Они могут быть вызваны проблемами в мышцах, нервной системы, быть результатом побочного действия препаратов, наиболее часто — статинов (препараты для снижения уровня холестерина). Для определения причины нужно обратиться к терапевту и провести следующие обследования: определить уровень С-реактивного белка, креатинфосфокиназы, уровень витамина D, тиротропного гормона гипофиза, общий анализ мочи на предмет воспалительных изменений. Также нужно изучить побочные эффекты принимаемых вами средств. При отсутствии изменений в анализах врач-терапевт направит вас к врачу-неврологу для исключения невропатической причины болевого синдрома.
— Беспокоят боли в коленях весной и осенью. Следует ли посетить ревматолога? Если да, с какими обследованиями необходимо прийти? Виктория, 35 лет
Наталья Мартусевич: Необходимо консультация ревматолога, поскольку некоторые заболевания могут начинаться с болей в суставах без припухания. Нужно выполнить общий анализ крови, биохимическое исследование, уровень С-реактивный белка, общий анализ мочи и осмотр гинеколога. До осмотра гинеколога нужно пройти иммунологическое исследование и определить АСЛ-О, антитела к циклическому цитруллинированному пептиду, РФ (ревматоидный фактор).
Читайте также: