После родов болят мышцы шей
Шейный миозит – это острый воспалительный процесс с выраженным болевым синдромом в области шейных мышц с одной или обеих сторон, сопровождающийся ограничением движения и спазмами, нарушениями подвижности головы.
Причины
Причин появления шейного миозита достаточно много. Но наиболее популярной из них является продолжительное нахождения тела человека в неудобном для себя положении. С корящими мамами это может возникнуть во время грудного вскармливания, когда ночью нужно кормить малыша, но усталость или страз разбудить после кормления не позволяют занять удобную позу. Стрессы, некрепкий сон, отсутствие полноценного отдыха также являются провоцирующими факторами.
К другим основаниям для возникновения подобного заболевания относится обычный сквозняк либо переохлаждение кормящей мамы.
К миозиту шейного отдела могут привести травмы, которые часто ведут к гнойному миозиту.
Ещё одной причиной является осложнение после перенесённых инфекционных заболеваний.
Заболеть миозитом можно на фоне паразитарных заболеваний и даже вследствие аллергической реакции.
Но эти случаи достаточно редки, так как главной причиной остаётся напряжение мышц в результате их затекания при постоянном неудобном положении шейного отдела позвоночника.
Симптомы
Симптоматика шейного миозита у кормящей мамы обычно появляется утром, сразу же после пробуждения. Больная может почувствовать сильную боль в шее при попытке встать с кровати, как правило, более интенсивный болевой синдром чувствуется с какой-то одной стороны. Иногда боль отдаёт в голову и в плечи.
В результате происходит нарушение двигательной функции шеи. Больная вынуждена занимать определённое положение, чтобы минимизировать болезненные ощущения. К другим менее популярным признакам можно отнести:
- Возникновение незначительной отёчности в месте воспалённых мышц.
- Нередко повышается температура тела и наблюдается покраснение кожи в области ощущения болезненности.
- Поражённые мышечные волокна характеризуются уплотнённостью и напряжённостью.
- Чувствуется покалывание и онемение в поражённых мышцах, которое появляется по причине нарушения прохождения импульсов по нервным окончаниям.
Диагностировать возникновение шейного миозита достаточно просто. Обычно достаточно жалобы больной и осмотра её врачом, важен также анамнез заболевания. Но при тяжёлом миозите применяются и лабораторные методы:
- Сдача анализа крови. Наличие воспалительного процесса в мышцах поможет выявить значительный уровень ферментов мышц. Исследование крови позволяет выявить наличие антител в большом количестве, этот признак свидетельствует об аутоиммунном характере болезни.
- Проведение бактериологического посева. Выполняется в случае гнойного миозита для выявления возбудителя.
- Выполнение электромиографии. Этот метод позволяет обнаружить воспалённые мышечные ткани.
- Рентген шейного отдела. Применяется при заболевании Мюнхмейера с целью обнаружения сегментов окостенения.
- МРТ диагностика, используется при длительном миозите.
- Проведение мышечной биопсии для определения слабой мышцы и выявления первопричины заболевания.
Осложнения
В случае профессионально подобранной терапии заболевание удаётся вылечить полностью. Но если грамотного лечения не проводится, то заболевание может прогрессировать, возможно образование межпозвоночных грыж, смещение позвонков шеи, болезненность становится постоянной, усиливается, к одним воспалённым мышцам присоединяются другие мышцы. В связи с этим возникают проблемы с дыханием и глотанием пищи.
Лечение
Если вы проснулись и понимаете, что любое движение головой вызывает сильную боль в шее, это вероятнее всего, миозит шейного отдела.
Следует непременно обратиться к врачу, не занимаясь самолечением. Не все препараты разрешены при лактации, врач выберет максимально оптимальную и эффективную программу лечения.
Миозит, который появился по причине перенапряжения или переохлаждения мышц, нуждается в амбулаторном и консервативном лечении. Если кормящая мама страдает гнойной формой болезни применяется оперативное вмешательство.
Консервативная терапия подразумевает:
- Сохранение в покое повреждённой мышцы. Для этого необходимо обзавестись удобной подушкой, валиком, принять максимально удобную в данной ситуации позу.
- Врачом показаны обезболивающие средства, учитывая лактационный период больной, предпочтение отдаётся препаратам местного действия.
- Спазмолитики (разрешённые при грудном вскармливании) с целью снятия напряжения мышц внутримышечным и пероральным путём.
- Сосудистые средства с целью улучшения кровотока.
- Способы экстракорпоральной детоксикации используются в тяжелых случаях.
- Курс антибактериального лечения в случае инфекционного происхождения заболевания.
- Антигельминтные препараты. Применяется разрешенные препараты при лактации для лечения миозита, который был вызван паразитами.
- Проведение физиопроцедур, которые позволяют устранить напряжённость поражённых заболеванием мышц и болезненные ощущения.
- Если причиной миозита шеи стало употребление определённых медикаментов, то необходимо прекратить их приём.
- Постизометрическая релаксация (методика мануальной терапии), которая вытягивает связки и мышцы. Нередко к такому методу прибегают при имеющихся противопоказаниях к лекарственной терапии.
- Лечебная диета, включающая большое количество витаминов А, С и E, поскольку они способствуют нейтрализации вредных веществ, которые появились в тканях в процессе воспаления.
- Массаж для устранения болезненности и отёчности мышц, улучшения кровотока, усиления восстановления после прохождения острой фазы миозита.
- ЛФК, которая включает повороты шеей в стороны, а также разные вращательные и кивательные движения шеей. Лечебная физкультура показана после того, как будет пройден курс лечения.
Профилактика
Предупредить проявление шейного миозита позволит тщательное внимание к собственной осанке, положению тела во время кормления малыша, при сидячей работе для работающих мам. Также необходимо остерегаться сквозняков и всякого рода переохлаждения и полностью вылечивать имеющиеся инфекционные или паразитарные заболевания.
Почти в половине случаев у женщин после родов болят суставы. У кого-то эти ощущения начинаются еще при беременности, у других возникают в то время, когда ребенок уже родился. Такое состояние не только существенно снижает качество жизни, но и мешает полноценному уходу за ребенком. Ситуация усугубляется и тем, что, как правило, молодая мама не может себе позволить пройти полное обследование.
Во-первых, для этого потребуется значительное количество времени, которого и так не хватает. Во-вторых, в период лактации разрешены не все диагностические процедуры. Также не все лекарственные средства, помогающие облегчить боль в суставах, можно применять при грудном вскармливании. О том, почему болят суставы после родов, и что делать – далее в статье.
Важные симптомы
Сразу после родов у женщины могут быть боли, что вполне объяснимо сильнейшей нагрузкой, стрессом для организма, а также дикой усталостью. Но постепенно характер недомогания должен меняться – уменьшаться слабость, а также неприятные ощущения в суставах. Если этого не происходит, следует искать и устранять причину. Делать это необходимо только с врачом.
Обратиться к доктору следует в случае наличия одного или нескольких симптомов:
- Отечность или покраснения в области локализации боли.
- Повышение температуры тела.
- Плохое общее самочувствие, когда к боли в суставе после родов присоединяется еще и головные, мышечные. Это опасное состояние, которое чаще всего свидетельствует об интоксикации.
В случае обнаружения таких симптомов, а также при длительной боли в суставах после родов следует обязательно обратиться к врачу.
Как избавиться от боли в коленях
Боль в коленях в послеродовом периоде может быть следствием естественных процессов, происходящих в организме. В этом случае женщине не стоит беспокоиться: неприятные ощущения постепенно пройдут в течение одного или нескольких месяцев. Однако некоторые меры помогут ускорить данный процесс.
Состояние молодой мамы облегчит массаж: он нормализует кровоток в нижних конечностях и снизит болевые ощущения. Делать его можно в домашних условиях, хотя, конечно, идеальный вариант — обращение к профессионалу.
При проведении манипуляций женщине следует использовать кремы для ног или специальные массажные масла (при кормлении грудью нужно выбирать гипоаллергенные варианты). Для лучшего эффекта их предварительно подогревают.
В ходе массажа коленного сустава используются приёмы поглаживания, растирания и разминания. Каждое действие повторяется от трёх до шести раз.
- Сидя на кровати, женщина выпрямляет одну ногу (вначале массируется она), а другую опускает. Одна рука помещается чуть выше больного колена, а другая пониже. Затем проблемная зона поглаживается в противоположных направлениях. После этого действия повторяются на другой ноге.
- Следующий приём — растирание боковых поверхностей колена движениями вперёд и назад. Вначале это делается пальцами, а затем ладонями.
- Далее растирание боковых зон выполняется большими пальцами с помощью круговых движений.
- Все зоны колена разминаются глубоким, но осторожным надавливанием пальцев (указательным, средним и безымянным), кожа при этом смещается вперёд и назад.
- Завершается массаж нежным поглаживанием коленей.
Такую процедуру нужно делать по возможности два-три раза в день, её продолжительность составит не более 10 минут. Если же массаж выполняется раз в сутки, то он должен занимать около 25 минут.
Если колено явно травмировано (например, при неосторожных действиях с коляской), выражена отёчность, то массаж будет дополнением к прочим лечебным процедурам. При этом длительность курса определяется врачом, а сами манипуляции проводятся специалистом. Они будут более деликатными. Начинать следует с маленьких нагрузок, которые постепенно усиливаются. К стандартным приёмам поглаживания и растирания добавятся потряхивание ноги, вибрация и разминание сустава ребром и кулаками.
Помогают справиться с болевыми ощущениями специальные упражнения. При условии благополучных родов начинать их делать можно уже спустя неделю-две после появления малыша на свет (в случае кесарева сечения это делается гораздо позже — не ранее, чем через два месяца, и по согласованию с лечащим врачом).
Упражнения направлены главным образом на растяжку, удлинение мышц. Выполнять их можно утром (даже лёжа в постели), днём (пока малыш спит) или вечером (чтобы расслабиться перед сном). Количество повторов — 5–7 раз.
- Мостик. Цель упражнения — укрепить бёдра, чтобы снизить напряжение коленных суставов. Женщина лежит на спине, руки расположены вдоль туловища. Колени нужно согнуть, а ступни расставить на ширине плеч (пальцы ног при этом выпрямлены). Медленным движением таз поднимается с пола, фиксируется в таком положении на несколько секунд, а затем опускается.
- Поднимание ног из положения лёжа на боку. Женщина вытягивает нижнюю руку, ухо прикладывает к плечу, немного прогибается в талии и выносит сложенные вместе ноги вперёд на пару сантиметров. Далее верхнюю ногу нужно поднять как можно выше, туловище при этом не наклоняется вперёд или назад. После 5–7 повторов следует поменять верхнюю ногу. Если маме сложно удерживать равновесие, то при выполнении упражнения разрешается спиной прислониться к стене.
- Приседания с фитболом — большим гимнастическим мячом. При этом задействуются не только мышцы ног, но и ягодицы (что делает их более упругими). Мяч прислоняется к стене с помощью нижней части спины. Ступни при этом расположены на ширине плеч, а пальцы ног располагаются прямо вперёд. Придавливая снаряд к стене, женщина медленно опускается на корточки. Во избежание болевых ощущений в коленях движения должны быть очень аккуратными и плавными.
Упражнения, направленные на укрепление бёдер, позволяют снизить нагрузку на коленные суставы Поднимание ног из положения лёжа на боку укрепляет боковую поверхность бедра Приседания с фитболом укрепляют не только мышцы ног, но и ягодиц
Если боль в коленях обусловлена недостатком кальция в организме (это подтверждено анализом крови), то врач назначает маме соответствующие препараты: Кальций Д3 Никомед, Пантовегир, Кальцемин и прочие.
Чтобы снизить боль, многие женщины согласны принимать обезболивающие средства. Однако если мама кормит малыша грудью, то большинство подобных медикаментов ей противопоказано. Только доктор подбирает в этом случае анальгетики, противовоспалительные средства или хондопротекторы (средства для питания и регенерации хрящевой ткани), разрешённые при лактации. Также существуют специальные пластыри, которые оказывают местное воздействие на поражённый сустав.
Чтобы ускорить выздоровление коленного сустава, организм нужно обеспечивать всеми необходимыми полезными веществами. Поможет в этом сбалансированный рацион питания. Так, кальций можно получить из молочных продуктов, а также овощей (капуста, зелень петрушки и укропа, зелёный лук, бобовые) и некоторых фруктов (хурма, виноград, апельсины), ягод (смородина, клубника, крыжовник). Кроме того, формированию хрящевой и костной ткани способствуют витамины Е, С и В, которые также содержатся в большом количестве в определённых продуктах (к примеру, витамина Е много в растительных маслах, яичном желтке). Приносят пользу суставам и жирные кислоты омега-3, а ими богаты орехи, морепродукты, чечевица.
Кальций содержится не только в молочных продуктах, но и во многих овощах, например, в капусте В зеленом укропе и петрушке очень много кальция — 220–245 мг Хурма — лидер среди свежих фруктов по содержанию кальция, но молодой маме её можно есть не раньше чем через 3 месяца после родов В орехах присутствуют не только омега-3 жирные кислоты, но и кальций В чёрной смородине витамина С в 5 раз больше, чем в апельсине Много витамина Е в растительных маслах, в частности, в оливковом
Народная медицина предлагает свои способы борьбы с болью в коленях: тёплые ванночки для ног (с погружением коленной чашечки). Для этого используются травяные настои ромашки, мелиссы, лаванды, которые обладают противовоспалительными свойствами, способствуют расслаблению и снятию мышечного напряжения.
Как вариант — можно попробовать спиртовые процессы. Марля смачивается в настойке прополиса, хрена либо корня окопника и прикладывается к суставам. Для лучшего эффекта проблемную зону следует обмотать целлофаном и обернуть полотенцем. Длительность процедуры составляет как минимум полчаса.
Перед применением спиртового компресса необходимо посоветоваться со специалистом. Спирт всасывается через кожные покровы в кровь и попадает в грудное молоко, поэтому такой способ лечения некоторые врачи считают небезопасным.
Чтобы суставы женщины быстрее восстановились после родов, ей необходимо больше отдыхать, ведь недаром боли часто дают о себе знать к вечеру после напряжённого, полного заботами дня. Муж и другие близкие люди по возможности должны взять на себя домашние обязанности.
Если все вышеуказанные меры не приносят маме облегчения, то ей необходимо пройти тщательное медицинское обследование. Возможно, боли в коленях связаны с более серьёзными патологиями (например, заболеванием почек). Чем раньше будет начато полноценное лечение, тем скорее женщина вернётся к полноценной жизни.
Главные причины болей
Определение первоисточника возникновения патологии – главная задача узкопрофильного специалиста. Такими проблемами занимается вертербролог и остеопат. Именно им и предстоит определить, почему болят суставы после родов. Связано это может быть с такими причинами:
- Чрезмерное скопление жидкости в организме. Именно такое явление характерно для периода лактации.
- Получение вывиха во время сложных родов. Половина женщин, по данным статистики, страдает от того, что родовспоможение было сложным, а потому были и травмы.
- Имеющиеся патологии опорно-двигательного аппарата.
- Недостаток кальция, как и других минералов и витаминов. Причиной могут стать плохое питание или тяжелая беременность с затяжным токсикозом, а также несоблюдение предписаний и рекомендаций доктора.
- Чрезмерная выработка особенного гормона – релаксина. Именно он отвечает за то, чтобы организм тщательно подготовился к родам, а потому размягчает суставы и хрящи.
- Использование анестезии, особенно при наличии противопоказаний или индивидуальной непереносимости препарата.
- Лишний вес, который оказывает в дополнение с массой малыша чрезмерную нагрузку на организм.
- Отсутствие периода реабилитации, а также несоблюдение предписаний наблюдающего доктора. Организму требуется приличное время для того, чтобы полноценно отойти от стресса, но молодые мамочки не всегда прислушиваются к мнению и рекомендациям врача.
Только специалист после тщательного осмотра может решить, что делать, если болят суставы после родов.
Локализация
Чтобы понять, как именно следует лечить женщину, первым делом доктор проведет визуальный осмотр и пальпацию. Диагностирование патологии будет напрямую зависеть от локализации неприятных ощущений:
- Тазобедренный сустав. Именно такое поражение наблюдается чаще остальных. На стандартное восстановление после родоразрешения уходит до двух недель.
- Кисти рук, пальцы или лучезапястные суставы. Связывают возникновение таких болей повреждениями во время родов. Женщина может хвататься за родовое кресло, простыни, людей и пр. Связывают такое состояние и послеродовым периодом, когда молодая мама вынуждена долго носить и укачивать ребенка на руках. Это негативно сказывается и на мышцах, и на хрящевой ткани.
- Суставы ног – болят нередко, поскольку во время вынашивания именно на них может приходиться довольно большая нагрузка, особенно если мама невысокая, а плод крупный. Даже после родов женщине приходится проводить длительное время на ногах, что не улучшает ситуацию.
Длительная, усиливающаяся, резкая, пульсирующая боль в суставах после родов требует немедленного обращения к врачу. От оперативного обнаружения причины и срочного начала терапии будет зависеть многое, в том числе и время реабилитации, полное или частичное выздоровление.
Влияние беременности на кости
Гормоны, вырабатывающиеся во время вынашивания ребенка, оказывают следующее влияние на кости скелета:
- Вскоре после оплодотворения происходит расширение сосудов костных соединений и увеличивается содержание в них жидкости. Это способствует постепенному расширению объема тазовых костей, позволяющее плоду комфортно развиваться.
- Повышение уровня гормонов продолжается до 35 недели.
- К моменту родоразрешения происходят резкие перепады уровня гормонов, что способствует ускоренному расширению таза.
Нередко на фоне перечисленных процессов женщины жалуются на появление болевого синдрома в области таза.
Методы диагностирования
Сразу после обращения к доктору будет проведен визуальный осмотр, записаны жалобы женщины. После этого доктор принимает решение о назначении дополнительных методов исследования, может направить на:
- Сдачу анализов крови, мочи;
- Рентген и УЗИ;
- Проведение анализов на инфекцию;
- МРТ и КТ;
- Пункцию.
После получения результатов дополнительного исследования можно будет говорить о диагнозе и назначении адекватного лечения.
Патологии суставов
- Инфекционный и реактивный артрит – состояния, которые могут быть спровоцированы инфекционными заболеваниями, которыми беременная заразилась во время вынашивания. Это непредсказуемое состояние, которое может обостряться или сразу перейти в стадию ремиссии, но дать о себе сразу после родов.
- Ревматоидный артрит – достаточно опасное состояние, которое может тоже не проявляться во время вынашивания, но резко обостриться после родов.
- Анкилозирующий спондилит – характеризуются болями не только в суставах кистей, плечах, нижней челюсти, но еще и в пояснице.
Симфиз
Если болит таз после родов, причиной может быть изменение структуры мягких тканей – плотного хряща и симфиза, расположенных в районе лобка и тазовой кости. Расхождение костной ткани после родов уже не редкость, а такое состояние может приводить к появлению резких и сильных болей, которые сами часто не проходят, а только нарастают. Болезненное состояние может быть настолько сильным, что женщине будет затруднительно нормально ходить или стоять.
Особенности лечения
Лечить любой выявленный недуг доктор будет с оглядкой на то, что его пациент – кормящая мама.
Далеко не все лекарства разрешены к использованию в период лактации, поскольку они могут попадать в молоко, а потом и к ребенку, а это уже огромный риск.
Иногда, особенно при острых проявлениях болезни, потребуется срочное медикаментозное лечение. На этот период врач посоветует прервать кормление. Чтобы молоко не пропало, мамочке его придется сцеживать, но ребенку не давать.
Направление для исследований, а также назначение терапии врач будет давать только после оценки состояния женщины. В каждом отдельном случае будет предложено индивидуальное лечение. Доктор может рекомендовать:
- Придерживаться определенной диеты – придется на время лечения, да и кормления грудью, забыть о жирном, сладком, соленом, остром, перченом, кислом. Включить в меню рекомендовано творог и кисломолочные продукты, отварную рыбу и вареные яйца, овощные салаты и вегетарианские супы, льняное масло, зелень и пр.
- Набор витаминов и минералов. Чаще всего это комплексы, которые содержат все необходимое.
- Лекарства, в том числе и кортикостероиды, НПВП, хондропротекторы, обезболивающие и пр.
- Примочки, растирки, компрессы.
- Массаж, но только по определенным показаниям.
- Лечебные упражнения, которые подбираются вместе с остеопатом.
- Физиотерапевтические процедуры, к которым относится и УВЧ, электрофорез, аппликации, пр.
Довольно часто доктор интересуется об особенностях отдыха пациентки. В случае необходимости может потребоваться замена матраца и подушки на ортопедические модели. Врач также может предложить ношение на определенный срок эластичного бинта. Самостоятельно принимать решение о необходимости использования того или иного препарата, процедуры нельзя категорически, чтобы не ухудшить состояние.
Профилактические меры
Появление неприятных ощущений в суставах после родов – проблема, которую можно избежать. Для этого следует строго придерживаться рекомендаций доктора, можно записаться к вертербрологу для получения советов. Соблюдение элементарный правил также снижает риск образования патологии:
- Правильное питание во время беременности, а также после родов.
- Двигательная активность, которая разрешена наблюдающим врачом.
- Посещение группы физкультуры для беременных, но только с позволения врача.
- Корректировка массы тела, но это не значит, что пора садиться на диету. Питание должно быть разнообразным, но правильным. Лучше предпочесть сладкому фрукты и овощи.
Хорошее настроение в сочетании с соблюдением рекомендаций позволяет увеличить шансы на благополучные роды и послеродовой период.
Если же появляются боли в суставах после родов, то обращение к доктору оттягивать не стоит. От этого зависит срок выздоровления.
Симфизит – основные сведения
Лобковый симфиз (сочленение) – это соединение лобковых костей волокнисто-хрящевым диском. Лонное сочленение размещается над влагалищем и перед мочевым пузырём. Волокнисто-хрящевая пластина – это, по сути, амортизатор, который смягчает нагрузку на кости. Симфиз фиксируют прочные связки в верхней и нижней части сочленения, которые ограничивают движение костей. Костное соединение допускает минимальное отклонение лонных костей друг от друга.
Симфизит – это воспаление лонного сочленения. Довольно часто изменение и повреждение лобкового симфиза возникает в период вынашивания ребёнка и после его рождения. При симфиолизе кости лобкового сочленения расходятся или увеличивается их подвижность. Под разрывом симфиза понимают состояние, при котором двигательная активность невозможна на протяжении нескольких месяцев. В группе риска профессиональные спортсменки и женщины после родов.
Выделяют 3 степени тяжести симфизита:
1. Расхождение лобковых костей от 0.5 до 0.9 см. 2. Расхождение от 1 до 1.9 см. 3. Степень расхождения – 2 см.
При 2 и 3 степени симфизита женщине назначают кесарево сечение.

Появление на свет ребёнка – мощнейшее испытание, которое приходится испытывать женщинам. Рождение нового человека кардинально изменяет жизнь мамы, и потому легким никогда не бывает. Однако радость от появления малыша настолько велика, что это одно уже окупает все пережитые муки.
К сожалению, на этом испытания не заканчиваются. Часто женщине приходится переносить ещё и разнообразные боли после родов. И тут нужно понимать, что является физиологическим процессом, а что должно настораживать. Ведь иногда боль является сигналом, предвещающим не совсем приятные последствия…

Нормальное послеродовое состояние
Первое, что должна понимать роженица, это то, что сразу же после появления малыша она не мгновенно становится прежней. Роды – процесс физиологический, однако он сопряжён с огромными рисками. Организм претерпевает величайшую нагрузку. Даже родовой процесс, прошедший классически без каких-либо осложнений, травмирует многие органы.

Например, внутренняя поверхность матки. Она после появления младенца на свет представляет собой кровоточащую рану. Ведь плацента долгое время крепилась к ней множеством сосудов, которые во время родов повредились. Поэтому вполне естественно, что у всех женщин болит живот после родов. И это сопровождается кровотечением в первые три-четыре дня.
Во-вторых, матка начинает сокращаться, восстанавливаться, очищаясь от всего ненужного. И этот процесс также не может проходить абсолютно безболезненно. Часто кормящей маме приходиться перетерпеть резкие спазмы, похожие на схватки. Часто они усиливаются именно в то время, когда малыш начинает сосать грудь или ей приходиться сцеживать молоко. Это вполне нормально и даже полезно. Восстановление организма роженицы в данном случае происходит быстрее, чем у тех, кто не имеет возможности или желания кормить дитя грудью.
Стул – это не только предмет мебели…
Очень важно как можно скорее восстановить нормальную работу кишечника. От этого зависит не только, насколько быстро уберётся живот и фигура станет прежней, но и когда пройдут болезненные ощущения в матке. А ещё нормальный стул роженицы часто гарантирует здоровье малыша. Особенно важно это кормящей маме. Поскольку применение лекарственных препаратов и продуктов со слабительным эффектом может отразиться на состоянии малыша, лучше по этому поводу проконсультироваться у врача.
Запоры и твёрдый стул могут спровоцировать геморрой. Хотя часто это заболевание у некоторой части женщин проявляется сразу после родов – от сильного перенапряжения. В обоих случаях симптомы этого заболевания никак нельзя назвать приятными и безболезненными. Кроме сбалансированного питания женщинам помогают прохладные ванночки, охлаждающие примочки, противогеморроидальные кремы.
Важно! Нельзя принимать горячие ванны во время воспаления заднепроходного отверстия. Это может усугубить состояние.

Неправильное питание может спровоцировать не только возникновение запоров. Вызывая повышенное газообразование, провоцируя брожение в кишечнике, оно вызывает дискомфорт, давит на матку, мешая её нормальному восстановлению. Из-за этого в животе возникают боли и неприятное ощущение вздутия. Обычно исключение из рациона некоторых продуктов (молочных, клетчатки, содержащих дрожжевые грибки) помогают избавиться от этих симптомов.
Так же, как запор, вреден для молодой мамочки частый жидкий стул. Он может вызвать обезвоживание организма, слабость, анемию. И, конечно, это тоже сопровождается усилением болей.
Вот почему каждой роженице следует быть очень внимательной к своим ощущениям и помнить, что стул – это не только предмет мебели. От его качественных и количественных характеристик зависит здоровье женщины и её малыша.
Иногда боль внизу живота связана с мочеиспусканием. Она сопровождается саднением, жжением. Это тоже процесс физиологический. Обычно через несколько дней это всё проходит бесследно.
Когда боль в животе опасна
Понятно, что обычно физиологические процесс восстановления организма в послеродовый период сопровождаются болью. И это вполне терпимое состояние. Оно обусловлено сокращением матки и очищением её полости. Если же боли достаточно сильные и не прекращаются спустя месяц после рождения младенца, стоит бить тревогу. Это может быть очень опасным симптомом.

Одна из причин патологии – остатки в матке плаценты. Частички детского места иногда прилипают (прирастают) к полости матки. После родов такие мёртвые кусочки плоти не могут самопроизвольно выйти, они начинают гнить внутри. Это чревато заражением.
Обычно процесс сопровождается вздутием живота, болями, жаром, тошнотой, недомоганием. Кроме этих симптомов следует обращать внимание на выделения. В них могут обнаруживаться сгустки крови, гной. Присутствует и специфический запах.
Важно! Если в полости матки наблюдаются частички отмерших тканей – это очень серьёзное нарушение послеродового процесса. Самостоятельно исправить ситуацию в домашних условиях нельзя, можно лишь значительно усугубить положение.
При такой патологии нельзя принимать лекарственные препараты, раскрывающие шейку матки, использовать алкоголь, горячую ванну. Эти процедуры могут вызвать такое сильное кровотечение, остановить которое будет не под силу даже врачам. Не стоит рисковать своим здоровьем и жизнью.
Очень серьёзной патологией является перитонит. Это инфекционное заболевание тоже сопровождается нестерпимыми болями и жаром.
Разрывы при родах
Особенно часто наблюдаются они у первородок и при появлении крупного ребёнка. Разрывы, трещины и разрезы могут быть на половых губах, на шейке матки. Иногда акушеры накладывают швы. В любом случае это – дополнительные травмы, которые, естественно, ощущаются женщиной не самым приятным образом. Ранки саднят, иногда доставляют тянущую боль.
Самое неприятное то, что в них может попасть инфекция. Поэтому первое правило: соблюдать чистоту!
- После каждого мочеиспускания следует обмывать промежность тёплой водой, можно с добавлением марганцовокислого калия.
- Первые дни рекомендуется для регулярного подмывания после посещения туалета использовать детское мыло.
- Два раза в сутки рекомендуется смазывать внешние швы и разрывы крепким (коричневым) раствором марганцовки.
- Если болят швы после родов, рекомендуется делать прохладные компрессы в этой области.
- Не следует садиться в первое время, особенно, если ощущается боль. При необходимости можно использовать специальную подушечку.
- Нельзя поднимать тяжести, бегать, много ходить, делать резкие движения.
- После каждого мочеиспускания рекомендуется менять прокладку.
- Использовать тампоны после родов категорически нельзя до наступления первых менструаций!
Правильные выделения гарантируют нормальное восстановление
Первая неделя после родов сопряжена с наибольшим дискомфортом для женщины. В момент сокращения матки происходит выделение крови и лохий. Но пугаться этого не стоит. Скорее, нужно волноваться при отсутствии их. Такое патологическое состояние называют лохиометрой. Его сопровождают боли внизу живота и зачастую увеличение его, чувство распирания.
Важно! Заметив, что прокладка уже в первую неделю остаётся абсолютно чистой, нужно срочно проконсультироваться с гинекологом.

Процесс восстановления должен протекать постепенно. С каждым днём живот должен уменьшаться, лохии становиться менее обильными, боли ослабевать.
Важно! Если замечается, что процесс идёт в обратную сторону (увеличивается живот, появляются дополнительные боли, неприятные ощущения распирания внутри, посторонние запахи), не стоит пытаться избавиться от симптомов самостоятельно.
Это может быть инфекционное заболевание, которое вылечить дома нельзя. Стоит ли повторять, что чем позднее пациентка обратится в медучреждение, тем тяжелее последствия?
Так же, как слишком скудные лохии, опасны чрезмерно обильные выделения. Обычно они тоже сопровождаются болями в низу живота. Вызваны эти симптомы могут быть как самыми различными инфекциями, началом воспалительного процесса, так и повышенными физическими нагрузками, стрессом, травмами. Женщина должна понимать, что её организм после родов очень уязвим. То, что до беременности проходит вполне незаметно, без последствий, теперь может стать причиной серьёзного заболевания. И не только её самой, но и самого дорогого для неё человека – её ребёнка.
Симфизиопатия – что это и как лечить?
Говоря о том, какие боли после родов приходится перетерпеть женщине, нельзя не упомянуть о лонном соединении. Именно лобковая кость часто у многих начинает болеть ещё во время беременности. И эти мучительные ощущения не покидают некоторых даже после родов.
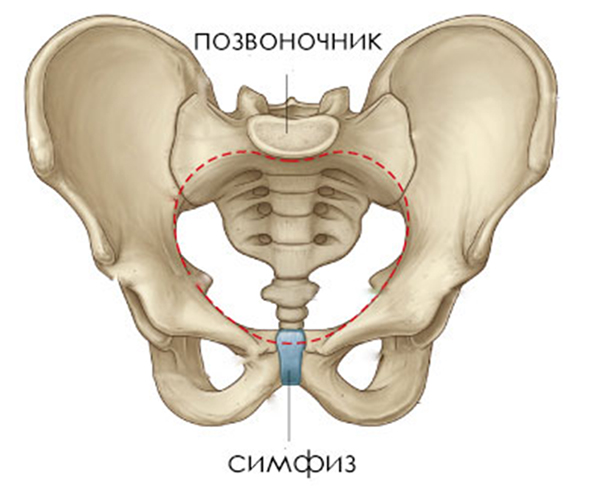
Симфиз – это соединение тазовых костей спереди. Он состоит из хрящей и связок. Во время беременности лонное соединение выдерживает огромные нагрузки. Иногда сочленение очень сильно растягивается. Способствует тому и сам процесс родов. Особенно подвержены этому женщины с узким тазом и крупным плодом. Связки симфиза не очень эластичны, поэтому процесс восстановления идёт чрезвычайно медленно.
Вылечить симфизиопатию невозможно. Обычно восстановление происходит со временем. Доктор же может лишь помочь уменьшить симптоматику, снять сильные болевые синдромы. Иногда наблюдается появление симптомов симфизиопатии спустя несколько лет, например, при повышенных физических нагрузках. Иногда болевые ощущения в лобковом сочленении появляются в результате ношения обуви на высоком каблуке, неудобных позициях (например, во время занятий йогой), травмах, езды на велосипеде. Это может быть довольно неприятно, болезненно, но на общем состоянии здоровья практически не отражается.
Если у женщины после родов продолжает болеть лобковая кость, ей рекомендуются:
- регулярный приём препаратов с кальцием, магнием и витамином Д;
- потребление продуктов, содержащих кальций и магний;
- ежедневный приём солнечных ванн или совершение прогулок на открытом воздухе;
- смена положения тела через каждые полчаса;
- уменьшение физических нагрузок;
- ношение специальных бандажей (дородовых и послеродовых);
- прохождение курсов иглоукалывания;
- массаж;
- электрофорез;
- УФО.
При очень сильных болях врач может назначить стационарное лечение с лекарственными препаратами. Иногда в особо тяжёлых случаях требуется хирургическое вмешательство.
Боли в спине
Очень часто после рождения ребёнка женщину мучают болевые ощущения, которые вроде бы напрямую не связаны с процессом появления малыша. Ну, как объяснить, что теперь, когда внутри нет плода и нагрузка значительно уменьшилась, поясница продолжает болеть? Оказывается, это никакая не патология, а закономерный процесс.
Поскольку позвоночник заканчивается копчиком, он также может приносить женщине страдания. Особенно часто спрашивают, почему болит копчик, женщины, у которых ещё до беременности наблюдалось искривление позвоночника. Обычно во время беременности боли в этом отделе хотя и ощущаются, но они воспринимаются как нечто неотвратимое. И само собой думается, что после родов всё пройдёт само собой. Однако появление ребёнка не уменьшает боли, а даже усиливает её.
Причиной тому может также послужить растяжение тазовых мышц. Крупный плод спровоцирует эти симптомы. Особенно ярко прослеживается данная ситуация у рожениц с узким тазом. Немало жалоб поступает и от тех, кто был физически не подготовлен к этим испытаниям. Поэтому так важно заниматься гимнастикой и физкультурой задолго до принятия решения стать мамой.

Часто проблемой становятся родовые травмы. В результате их происходит смещение позвонков в области крестцово-поясничного отдела и бедренных суставов. А если ещё взять во внимание изменение гормонального фона, то и вовсе становится понятно, почему болят суставы. Во время беременности хрящи становятся мягче, подвижнее, иначе бы женщина не смогла выдержать такую нагрузку. После родов наступает перераспределение центра тяжести. Всё это не может не сказаться на общем состоянии женщины. Постепенно органы займут свои места. Но процесс это длительный и, увы, далеко не безболезненный.
Даже внутренние органы зачастую меняют во время вынашивания плода свои места, например, почки. Они могут опуститься или развернуться. И после родов ещё долго будут чувствоваться тупые боли в пояснице, которые могут отдаваться внизу, например, в промежности и ноге.
Но следует отметить: больше всего страдают дамы с лишним весом и те, которые мало занимались физической подготовкой до наступления беременности.
Почему болит грудь?
После родов наступает лактация – образование молока в железах. И часто женщин начинают мучить неприятные ощущения, связанные с этим процессом. Интересен тот факт, что боли в груди могут возникать и у тех женщин, у которых лактация очень слабая. Да, младенцу не хватает молока для питания, а такое ощущение, что грудь просто разрывается!

В любом случае женщина должна определить причину неприятных симптомов. Что конкретно вызывает дискомфорт?
Причин может быть несколько:
- застой молока в железах (лактостаз);
- воспаление (мастит);
- растяжение кожи и деформация грудных мышц;
- трещины на сосках.
Эта патология наблюдается у большинства женщин, особенно, у первородящих. Причинами этой патологии являются:
- неправильное прикладывание младенца;
- неполное сцеживание остатков молока из грудей;
- тесный бюстгальтер;
- переохлаждение;
- ушибы;
- сон на животе;
- гиперлактация;
- узкие протоки;
- обезвоживание;
- недосыпание женщины;
- стрессы;
- переутомление;
- резкое прекращение кормления младенца.
Симптомами лактостаза являются:
- сильная покалывающая боль в груди;
- повышение температуры до 38 градусов и выше;
- сильное нагрубание молочных желез, тяжесть;
- покраснение сосков;
- образование уплотнений.
Важно! Температуру кормящая женщина должна измерять не в подмышечной впадине, а в локтевом сгибе. Иначе гарантировано будет получен неверный результат из-за приливов молока.
Воспаление (мастит) возникает на фоне лактостаза или из-за попадания в трещины микробов (стрептококков, стафилококков).
Симптомами мастита являются:
- очень высокое уплотнение грудной железы;
- багровый оттенок кожи;
- температура выше 38 градусов;
- сильные боли в области груди;
- распирание в молочной железе;
- в выделениях сосков наблюдается гной.
Важно! Лактостаз и мастит лучше не лечить самостоятельно, а при первых же признаках обратиться к врачу. При своевременном и правильном диагностировании можно справиться с этими заболеваниями медикаментозно. При запущенных процессах иногда приходится применять хирургическое вмешательство.
Это более простые патологии, которые часто можно исправить в домашних условиях. Обычно симптомы их не связаны с повышенной температурой, носят локальный характер. Но если трещина в соске, например, достаточно глубокая, и справиться с ней не представляется возможным, обращение к специалисту станет лучшим выходом в данной ситуации.
Обычно при возникновении повреждений на коже рекомендуется смазывание ранки зелёнкой, перекисью водорода. Хорошо помогают заживляющие раны мази. Но тут следует быть внимательным: это не должны быть медикаменты, которые могут навредить малышу, попав ему в ротик. И на вкус они не должны горчить или иметь неприятный привкус.
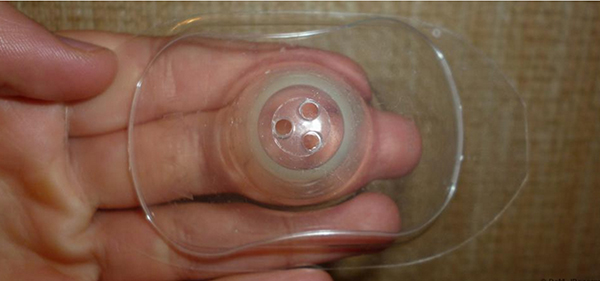
Сегодня промышленность выпускает специальные латексные накладки, которые предохраняют соски от повреждений во время кормления. Если раны настолько болезненны, что без них обойтись невозможно, стоит рассмотреть и этот вариант.
Для того чтобы избежать болей в груди, женщина должна понимать, что самое главное в этот период – здоровый сон, полноценное питание, прогулки на воздухе, спокойствие и хорошее настроение. Конечно, правильное сцеживание остатков молока, бельё, не стягивающее и не сдавливающее грудь – основные правила кормящей мамы.
Важно! Не стоит вовсе пренебрегать бюстгальтерами. Набухшая грудь становится довольно тяжёлой. Без поддержки лифа она не только быстро потеряет форму, которую потом нельзя будет восстановить, но и появятся растяжки, боли, опрелости под грудями.
А ещё каждая женщина должна начинать готовить свою грудь к появлению малыша ещё во время беременности. Обычно это бывает массаж сосков махровым полотенцем. Кожа должна немного огрубеть. Но и тут существует правило: не навреди! Действовать следует осторожно, чтобы не ранить нежный эпителий, именно массировать, а не сдирать кожу.

Организм женщина после родов проходит стадию восстановления. Этот период, по мнению большинства медиков, равен сроку беременности. Поэтому нужно быть терпеливой, спокойной, не нервничать по пустякам. Но, в то же время, нельзя быть беззаботной и неосмотрительной. Только мудрое внимание к своим ощущениям, знание функциональных особенностей послеродового процесса, помогут остаться здоровой, красивой и, вдобавок, стать счастливой, воспитывая любимого и здорового ребёнка.
Читайте также:


