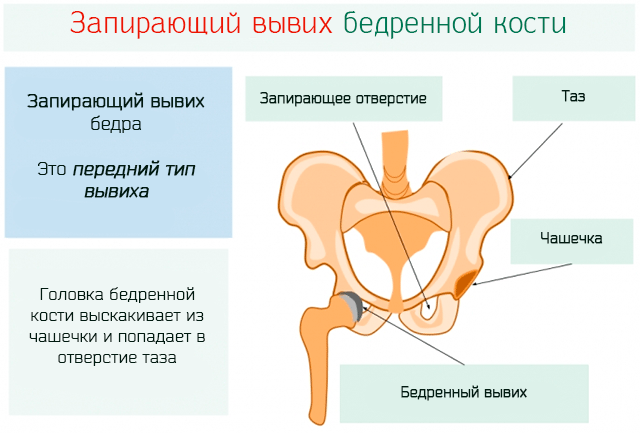
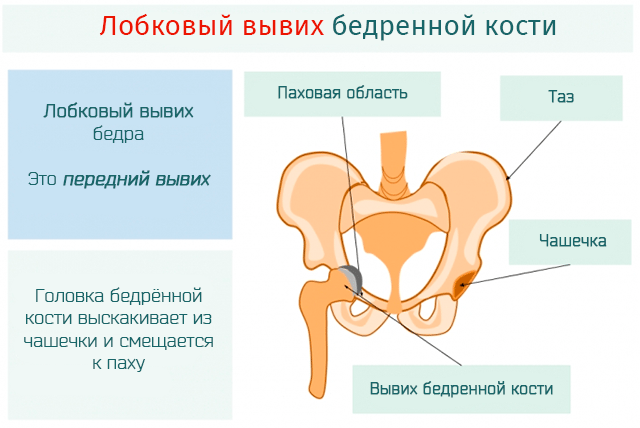
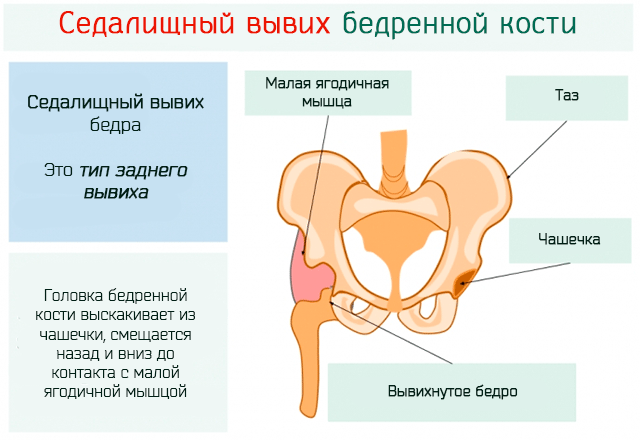
Последствие врожденных вывихов у детей
Причины заболевания
Причины заболевания разнообразны, но, отвечая на вопрос, откуда у детей берётся дисплазия, врачи не приходят к единому мнению. К возможным причинам появления заболевания относят:
- наследственность (передаётся по женской линии);
- тазовое предлежание плода (малыш рождается не головкой вперёд, а наоборот);
- маловодие;
- крупный плод (малышу мало места для полноценного движения, объем двигательной активности тазобедренного сустава падает, что мешает развиваться полноценно);
- неправильное питание мамы во время вынашивания ребёнка;
- нарушение гормонального фона у беременных;
- гинекологические болезни мамы, миома матки или спаечные процессы, способствующие затруднённому движению малыша в утробе;
- плохая экология.
Согласно статистике, дисплазия тазобедренного сустава бывает у новорожденных девочек до 7 раз чаще, чем у мальчиков. К сожалению, болезнь наблюдается у большого количества грудничков – от 5 до 20%.
Последствия дисплазии в детском возрасте
Отсутствие надлежащего подхода к лечению детей провоцирует формирование осложнений.
Дети, больные дисплазией тазобедренного сустава, начинают самостоятельно передвигаться намного позже сверстников, их походка неустойчива, что становится заметно к полуторагодовалому возрасту. У больных дисплазией детей наблюдается:
- Косолапость.
- Плоскостопие.
- Хромота. При этом малыш хромает на ногу с больной стороны, тело наклонено в сторону, как результат развивается сколиоз – искривление позвоночника.
- Переваливание с одной ноги на другую (при двусторонней дисплазии).
Портится осанка, появляются поясничный лордоз (позвоночник изгибается вперёд) либо грудной кифоз (позвоночник изгибается назад). Возможно развитие остеохондроза (поражение тканей позвоночника, межпозвоночных дисков, связанного аппарата позвоночника), как отягчающей болезни. Известны случаи, когда дисплазия тазобедренного сустава из односторонней перерастает в двустороннюю. Возможно заработать инвалидность с младенчества.
Малыш растёт, становится старше, патологии, не устранённые своевременно, проявляются – тело не выдерживает продолжительные повышенные нагрузки. Известны медицинские случаи, когда вылеченная в младенчестве дисплазия тазобедренного сустава, в подростковом возрасте влияет на осложнения с соединением. Наблюдается в 2-3% случаев, к сожалению, медицинская наука пока не способна повлиять на указанный факт.
Уместное вмешательство избавит в будущем от дорогого, опасного для здоровья лечения. Пытаться вылечить дисплазию тазобедренного сустава народными методами просто бесполезно!
После избавления от дисплазии в детские годы ребёнок здоров, но врачи не рекомендуют профессиональные занятия спортом. Исключение составляют лыжи и водные виды спорта, где иначе распределяется нагрузка на нижние конечности, во время тренировок мышцы укрепляются и стабилизируются. Крайне важно следить за весом, поддерживать в норме, излишний вес вреден для суставов.
Чем опасна невылеченная в детстве дисплазия
Запустив или не вылечив болезнь в младенчестве, родители обрекают дитя на трудности со здоровьем во взрослые годы жизни.
Часто уже взрослые люди, больные дисплазией, необычайно пластичны и гибки (становятся эластичными, суставы – подвижными). Взрослый человек способен не догадываться о диагнозе, выставляемом случайно при прохождении УЗИ. В результате заболевания у человека:
- развивается плохая осанка;
- появляются скованность движений, хруст в суставе при движении;
- нарушается походка;
Взрослому человеку уже не помогут ортопедические аппараты, формирование организма давно закончено. Медицина устранит дисплазию тазобедренного сустава даже у пожилого человека, исключительно хирургическим путём, либо с помощью протезирования.
Отягчающие заболевания
Отягощающим заболеванием считается неоартроз – в тазовой костной ткани происходит формирование нового сустава. Организм приспособится, если вывих бедренной кости не устранён. Кости таза и бедренная кость изменятся во время роста: вертлужная впадина понемногу зарастает, новая впадина сформируется. Подобная адаптация организма влечёт укорочение бедра и трудности с функциями мышц, расположенных рядом. Неоартроз – не альтернатива полноценному суставу, но способен исполнять функции здорового компонента организма на протяжении десятилетий.
Трудным последствием дисплазии медики считают коксартроз тазобедренного сустава – болезнь, которая постепенно разрушает тазобедренный сустав. По статистике, более 86% случаев подобного заболевания – результат дисплазии. Обычно коксартроз появляется в возрасте 25-35 лет на фоне снижения двигательной активности или беременности.
Начало заболевания острое, болезнь прогрессирует быстро. Больного беспокоят сильные постоянные боли, развивается остеохондроз позвоночника, снижается двигательная активность, меняется походка, что перерастает в анкилоз – патология, когда сустав установлен в состояние сгибания. Диспластический коксартроз становится причиной инвалидности, невозможности передвигаться без трости. Известны случаи, когда больная нога становится короче, возможна операция по замене сустава, иначе человек теряет трудоспособность.
Как распознать дисплазию
Родителям новорожденных стоит незамедлительно показать ребёнка врачу-ортопеду, если:
- у малыша ноги разной длины;
- асимметричны складочки на ягодицах;
- на бедре присутствует лишняя складочка;
- несимметрично отводятся ножки;
- колени малыша не касаются поверхности стола при отведении ножек, их не получается отвести полноценно;
- тазобедренный сустав ребёнка ходит легко, с характерным щелчком (слышно, как выскакивает головка бедренной кости из вертлужной впадины).
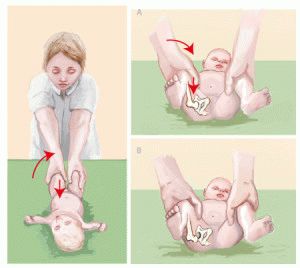
Когда малыш уже начал ходить самостоятельно, либо исполнилось больше года, насторожить родителей должны:
Чем раньше заболевание выявлено, тем лучше для здоровья. Врачебная практика показывает, что у 90% новорожденных с дисплазией начального типа к полугодовалому возрасту болезнь проходит при условии прохождения лечения и следования врачебным предписаниям.
Диагностика, лечение и профилактика
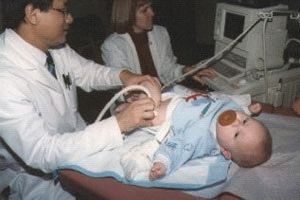
Новорожденных осматривают в роддоме. Детям постарше диагностируют дисплазию тазобедренного сустава при помощи ультразвукового исследования. Аппараты УЗИ доступны, процедура не несёт вреда здоровью, допустимо проводить детям, начиная с 4 месяца жизни. Для детей старше 6 месяцев назначают обязательный рентген. Известны случаи дисплазии у новорожденных, которые не сопровождаются общеизвестными симптомами (18%), по этой причине установить диагноз точно возможно только при помощи ультразвукового или рентгенологического исследования.
Скорость выздоровления у детей связана напрямую со временем постановки диагноза. Чем младше малыш, тем легче лечить. Правильно подобранное лечение поможет тазобедренному суставу дозреть в детском организме.
Методы устранения нарушения врачи выбирают, опираясь на степень заболевания. Для лечения широко используют мягкие устройства (для новорожденных), шины, способствующие правильной укладке больного малыша, фиксируя ноги под прямым углом. Если налицо вывих сустава, мягкую коррекцию проведет остеопат, которому для приведения в нормальное состояние потребуется ряд сеансов. Эффективны для лечения массаж, лечебная физкультура и физиопроцедуры:
- озокерит;
- амплипульс;
- электрофорез;
- грязелечение.
Врачи рекомендуют придерживаться профилактических мер, сюда относят:
- широкое пеленание;
- профилактический массаж раз в квартал;
- использование специальных устройств для переноски новорожденных, позволяющих держать ноги широко раздвинутыми в стороны (слинги, эрго рюкзаки, автокресла).
Врожденный вывих бедра относится к часто встречающимся патологиям опорно-двигательной системы. Раннее обнаружение и его своевременное лечение — важные задачи современной ортопедии. В основе профилактики инвалидности лежит проведение адекватной терапии сразу после диагностирования заболевания. Полное выздоровление без развития каких-либо осложнений возможно при лечении детей с первых дней жизни
Врожденный вывих обнаруживается у одного новорожденного из 7000 обследуемых. Девочки подвержены развитию внутриутробной аномалии в 5 раз чаще, чем мальчики. Двустороннее поражение тазобедренного сустава выявляется почти в два раза реже одностороннего.
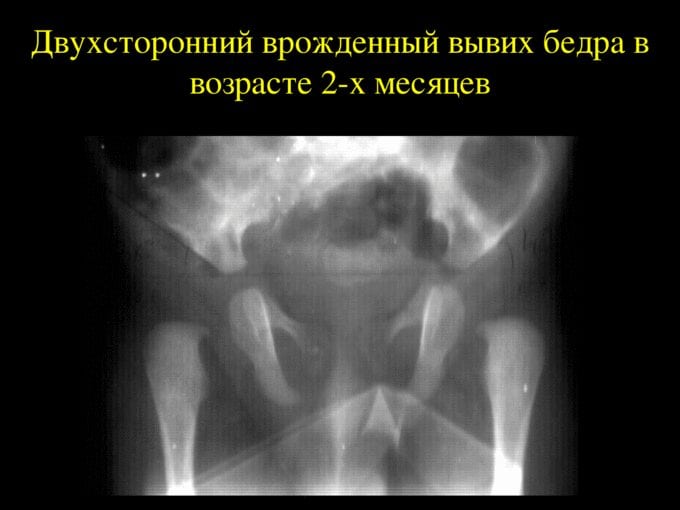
Если врожденный вывих не диагностирован, или медицинская помощь не была оказана, то консервативная терапия не увенчается успехом. Избежать инвалидизации ребенка в этом случае можно только с помощью хирургической операции.
Характерные особенности патологии
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
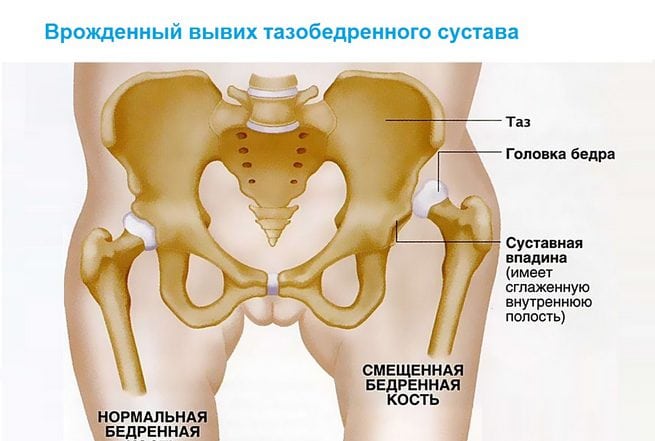
Анатомическими элементами тазобедренного сустава являются бедренная кость и вертлужная впадина тазовой кости, форма которой напоминает чашу. Ее поверхность выстлана эластичным, но прочным гиалиновым хрящом, выполняющим амортизирующую функцию. Эта соединительная ткань с упругим межклеточным веществом предназначена для удержания головки бедренной кости внутри сочленения, ограничения движений со слишком высокой амплитудой, способных повредить сочленение. Хрящевые ткани полностью покрывают головку кости бедра, обеспечивая ее плавное скольжение, возможность выдерживать серьезные нагрузки. Анатомические элементы тазобедренного сустава соединяет связка, снабженная множеством кровеносных сосудов, через которые в ткани поступают питательные вещества. В структуру тазобедренного сустава входит также:
- синовиальная сумка;
- мышечные волокна;
- внесуставные связки.
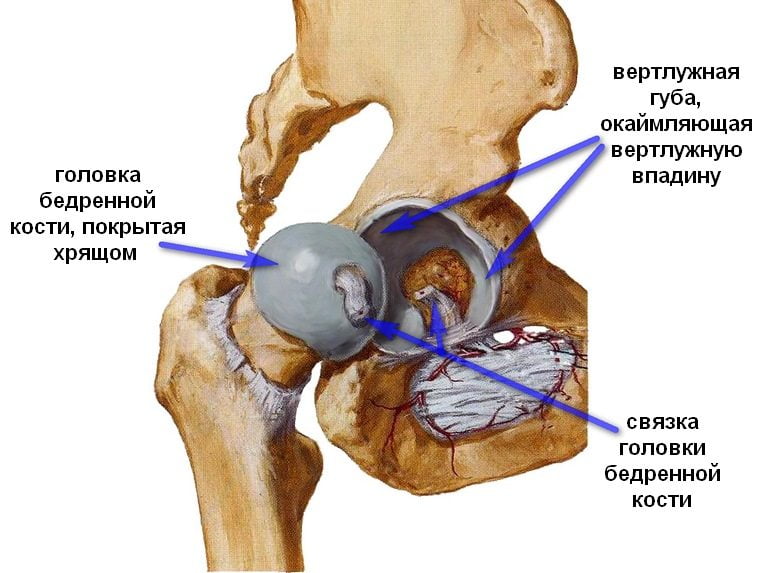
Такое сложное строение способствует надежному креплению головки бедренной кости, полноценному разгибанию и сгибанию сочленения. При дисплазии некоторые структуры развиваются неправильно, что становится причиной смещения головки бедра по отношению к ацетабулярной впадине, ее соскальзывания. Чаще при врожденном вывихе бедра у детей обнаруживаются такие анатомические дефекты:
- уплощение впадины, выравнивание ее поверхности, видоизменение чашеобразной формы;
- неполноценное строение хряща на краях впадины, его неспособность удерживать головку бедренной кости;
- анатомически неправильный угол, образованный головкой и шейкой бедра;
- чрезмерно удлиненные связки, их слабость, спровоцированная аномальным строением.
Любой дефект становится причиной вывихов, подвывихов бедренной головки. При его сочетании с плохо развитыми мышцами ситуация еще более усугубляется.
Причины и провоцирующие факторы
Почему возникает врожденный вывих тазобедренного сустава, ученые спорят до сих пор. Существуют различные версии развития патологии, но у каждой из них пока нет достаточно убедительной доказательной базы. Установлено, что примерно 2-3% аномалий являются тератогенными, то есть формируются на определенном этапе эмбриогенеза. Выдвинуто несколько теорий о том, что может служить анатомической предпосылкой к возникновению ортопедической патологии:
- преждевременные роды, спровоцированные нарушением кровообращения между плацентой и плодом;
- дефицит микроэлементов, жиро- и водорастворимых витаминов в организме женщины во время вынашивания ребенка;
- наследственная предрасположенность, гипермобильность суставов, вызванная особенностями биосинтеза коллагена;
- травмирование женщины во время беременности, воздействие на нее радиационного излучения, тяжелых металлов, кислот, щелочей и других химикатов;
- травмирование новорожденного во время его прохождения по родовым путям;
- нарушения правильного развития и функционирования отдельных органов и систем плода из-за неполноценной трофики тканей;
- резкие колебания гормонального фона, недостаточная или избыточная выработка гормонов, которые влияют на продуцирование клеток костных и хрящевых тканей;
- прием женщиной фармакологических препаратов различных групп, особенно в первом триместре, когда у плода формируются основные органы всех систем жизнедеятельности.
Все эти факторы становятся причиной свободного выпадения бедренной кости из ацетабулярной впадины при определенном движении. Врожденный вывих тазобедренного сустава следует дифференцировать от приобретенной патологии, обычно возникающей в результате травмирования или развития костных и суставных заболеваний.
Классификация
Врожденному вывиху бедра у новорожденных предшествует дисплазия. Таким термином обозначаются последствия нарушения формирования отдельных частей, органов или тканей после рождения или в период эмбрионального развития. Дисплазия — это анатомическая предпосылка к вывиху, который пока не произошел, так как формы соприкасающихся суставных поверхностей соответствуют друг другу. Симптоматика патологии отсутствует, а диагностировать изменения в тканях можно только с помощью инструментальных исследований (УЗИ, рентгенография). Наличие клинической картины характерно для таких стадий заболевания:
- предвывих. Тазобедренное сочленение полностью сформировано, но головка бедренной кости периодически смещается. Она самостоятельно возвращается в анатомически правильное положение, но при отсутствии врачебного вмешательства патологическое состояние прогрессирует;
![]()
- подвывих. Поверхности элементов тазобедренного сустава изменены, а их соотношение нарушено. Головка бедренной кости расположена не в самой ацетабулярной впадине, а у ее наружного края. Любое пассивное или активное движение может спровоцировать вывих;
![]()
- вывих. Изменения затронули суставную впадину, головку и шейку бедра. Суставные поверхности сильно смещены по отношению друг к другу. Головка бедренной кости расположена над впадиной.
![]()
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
При выборе метода терапии обязательно учитывается участок расположения анатомического дефекта. При дисплазии вертлужной впадины он локализован в ацетабулярной врезке. Аномалия обнаруживается и на головке бедра.
Клиническая картина
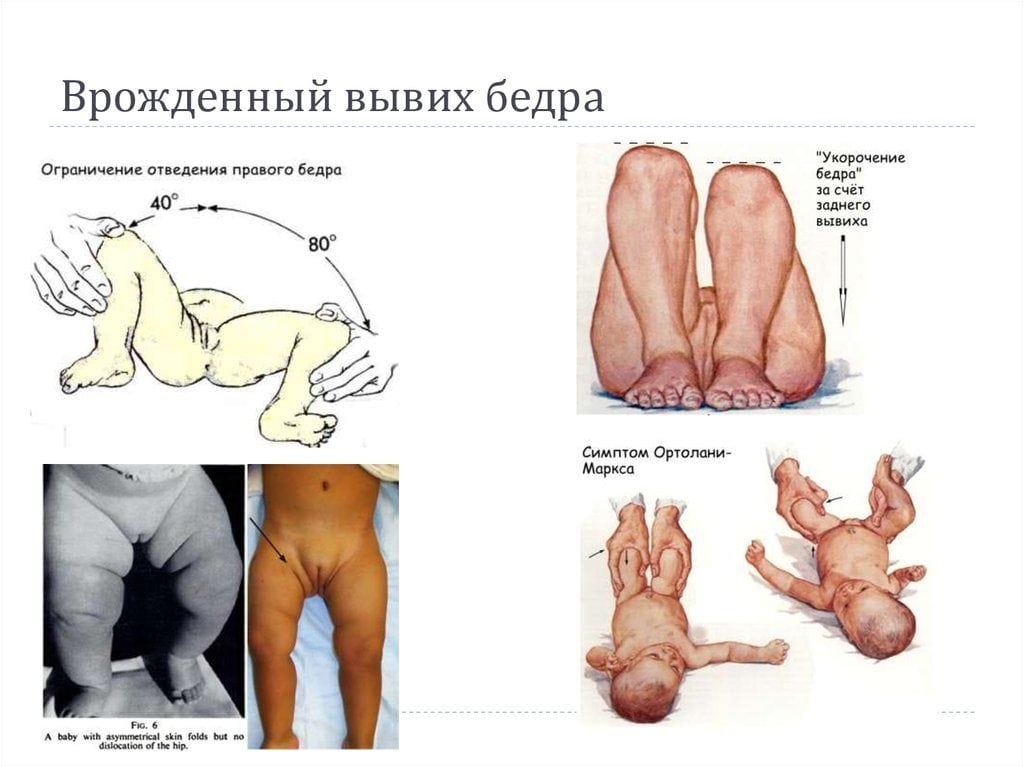
Признаки врожденного вывиха бедра не являются специфическими. Даже опытный ортопед не диагностирует заболевание только после осмотра пациента. На патологию может указывать разная длина ног из-за смещения головки бедренной кости. Для ее обнаружения детский ортопед укладывает новорожденного на горизонтальную поверхность и сгибает ноги в коленях, располагая пятки на одном уровне. Если одно колено выше другого, то ребенку показано дальнейшая инструментальная диагностика. Для патологии характерны такие клинические проявления:
- ассиметричное расположение ягодичных и ножных складок. Для осмотра врач укладывает новорожденного сначала на спину, затем переворачивает на живот. При нарушении ассиметричного расположения складок и их неодинаковой глубине существует высокая вероятность дисплазии. Этот симптом также неспецифичен, а иногда вообще является анатомической особенностью. У крупных младенцев на теле всегда много складок, что несколько затрудняет диагностику. К тому же иногда подкожная жировая клетчатка развивается неравномерно, и впоследствии ее распределение нормализуется (обычно через 2-3 месяца);
- объективный признак заболевания — резкий, немного приглушенный щелчок. Этот симптом проявляется в положении лежа на спине с разведенными ногами. Характерный щелчок слышится при отведении поврежденной конечности в сторону. Причина его возникновения — вправление бедренной кости в вертлужную впадину, принятие тазобедренным суставом анатомически правильного положения. Щелчок сопровождает и обратный процесс, когда ребенок совершает пассивное или активное движение, и головка ведра выскальзывает из вертлужной впадины. По достижении детьми 2-3 месяцев этот симптом утрачивает свою информативность;
- у детей с врожденным вывихом бедренного сустава после 2 недель жизни возникает ограничение при попытке отвести ногу в сторону. У новорожденного связки и сухожилия эластичные, поэтому в норме можно отвести его конечности таким образом, чтобы они легли на поверхность. При повреждении сочленения отведение ограничено. Иногда наблюдается псевдоограничение, особенно при обследовании грудничков до 4 месяцев. Оно происходит за счет возникновения физиологического гипертонуса, также требующего коррекции, но не столь опасного, как вывих.
Диагностирование
Помимо клинического обследования для выставления диагноза проводятся инструментальные исследования. Несмотря на информативность рентгенографии при выявлении патологий опорно-двигательного аппарата, новорожденным показано УЗИ. Во-первых, оно абсолютно безопасно, так как не возникает лучевая нагрузка на организм. Во-вторых, при проведении УЗИ можно с максимальной достоверностью оценить состояние всех соединительнотканных структур. На полученных изображениях хорошо визуализируются костная крыша, расположение хрящевого выступа, локализация костной головки. Результаты интерпретируют с помощью специальных таблиц, а критерием оценки служит угол наклона ацетабулярной впадины.
Рентгенография показана с 6 месяцев, когда начинают окостеневать анатомические структуры. При постанове диагноза также рассчитывается угол наклона впадины. Используя рентгенологические снимки, можно оценить степень смещения головки бедра, обнаружить запаздывание ее окостенения.
Основные методы терапии
Лечение врожденного вывиха бедра проводится консервативными и оперативными методами. При обнаружении патологии в терапии используются шины для полной иммобилизации конечности. Ортопедическое приспособление накладывается при отведении и сгибании тазобедренного, коленного сочленений. Головка бедренной кости сопоставляется с впадиной, а это позволяет суставу правильно формироваться, развиваться. Лечение, проведенное новорожденному сразу после выявления патологии, практически всегда бывает успешным.
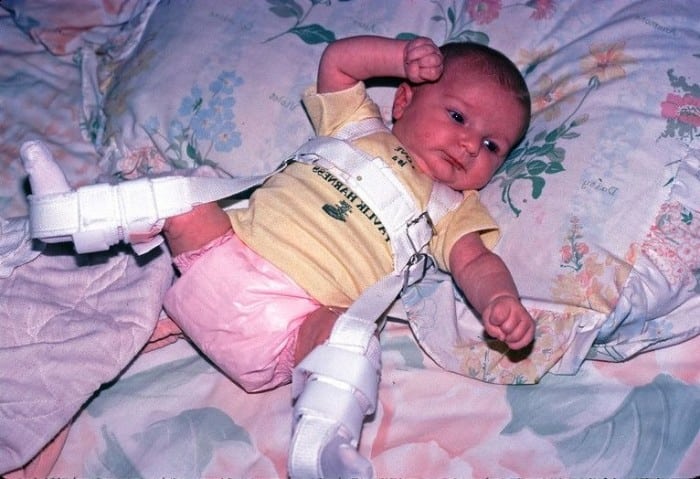
Своевременной считается терапия детей до 3 месяцев. По мере окостенения тканей вероятность благоприятного исхода консервативного лечения снижается. Но при сочетании определенных факторов с помощью наложения шины возможно полное выздоровление ребенка старше 12 месяцев.
Хирургическая операция также проводится сразу после диагностирования. Ортопеды настаивают на вмешательстве до пятилетнего возраста ребенка. Детям до 13-14 лет показано внутрисуставное хирургическое вмешательство с углублением ацетабулярной впадины. При оперировании подростков и взрослых внесуставным методом создается хрящевой ободок. Если врожденный вывих диагностирован поздно, осложнен нарушениями функционирования сустава, то проводится эндопротезирование.
Последствиями нелеченного врожденного вывиха бедра у взрослых становятся ранние диспластические коксартрозы. Патология проявляется обычно после 25 лет болевым синдромом, тугоподвижностью тазобедренного сустава, нередко приводит к потере работоспособности. Избежать такого развития событий позволяет только обследование новорожденного детским ортопедом, незамедлительно проведенная терапия.
Врожденный вывих тазобедренного сустава у новорожденных встречается нечасто (в 0,5% случаев). Неутешительная статистика заключается и в том, что наиболее часто такие проблемы наблюдаются именно у девочек. Если речь идет о взрослых людях, то они чаще всего получают вывихи этого типа на фоне травм. Например, типичная ситуация, когда машина попадает в ДТП, чаще всего пассажир, находящийся на переднем сидении, ударяется коленями о приборную панель. Когда нога находится в согнутом положении, вибрация легко доходит до бедренной кости, что приводит к ее смещению назад. Кроме этого, нередко такие травмы происходят из-за падения. В этом случае чаще всего страдают пожилые люди.

Тем не менее врачам больше всего приходится лечить именно маленьких пациентов. Если не провести терапевтические мероприятия, то при врожденном вывихе тазобедренного сустава последствия у взрослых детей будут куда более серьезными. Поэтому стоит подробнее узнать о данной патологии и понять, какие существуют методы ее лечения. От этого будет зависеть успешность восстановления функций.
Врожденный вывих тазобедренного сустава по МКБ 10
Дисплазия этого типа может развиваться у малышей, еще в тот период, когда они находятся в утробе матери. Патология характеризуется смещением бедренного сустава плода, на фоне чего он начинает формироваться неправильным образом.
Врожденный вывих тазобедренного сустава по МКБ 10 указывается под номером Q65.2. Эта патология относится к аномалиям. На фоне неправильного развития кости, она занимает неправильное место, что приводит к многочисленным проблемам после рождения малыша.
На сегодняшний день нет методов, которые позволили бы диагностировать эту аномалию еще во время беременности женщины. УЗИ не способно показать такую высокую детализацию, чтобы врач смог отметить появление дефекта. Поэтому обычно аномалия остается незамеченной до родов.
Разновидности
Такие вывихи (врожденная дисплазия тазобедренных суставов) не развиваются за один день. Проходят определенные этапы, которые характеризуются разными проявлениями аномалии. Дисплазия может отличаться по своей симптоматике и выраженности. Исходя из этого врачи выделяют несколько фаз развития этой неприятной патологии:
Однако это далеко не все разновидности проявления заболевания. Встречается и дополнительная симптоматика. В зависимости от того или иного синдрома врачу проще поставить правильный диагноз и начать своевременное лечение. От этого зависит, насколько быстро малыш сможет восстановиться и начать полноценно развиваться.

Примечательно, что даже после появления на свет малыша с подобной аномалией врачам далеко не всегда удается ее заметить. Как правило, данный диагноз ставится через несколько недель.
Симптоматика
Если рассматривать врожденный вывих тазобедренного сустава (код по МКБ 10 Q65.2), то патология может проявиться в виде множественных складок. Хоть на ножках малыша они всегда присутствуют, на пораженной конечности их будет заметно больше. Также отмечается ротация поврежденного бедра, которое чуть уходит внутрь. Дополнительно развивается хромота и косолапость. Взрослые страдают от сильных тупых болей, а дети начинают беспрерывно плакать. Кроме этого, врачи отмечают появление атрофии мышц.
Многое зависит и от степени врожденного вывиха тазобедренных суставов. Диагностировать патологию становится сложнее, так как в этой зоне находится много мышечных волокон, которые скрывают пораженную зону.
Врачи выделяют несколько основных симптомов, характерных данной патологии:
- Синдром неустойчивости. В этом случае врожденный вывих тазобедренного сустава у новорожденного выявляется до 3-месячного возраста. Для диагностики врач укладывает малыша на ровную поверхность и начинает поочередно сгибать его ноги. Если он слышит довольно громкий щелчок, то это свидетельствует о наличии данной проблемы.
- Укороченная нога. При проявлении этой патологии одна из конечностей немного деформируется. Невооруженным глазом такой симптом сложно заметить, так как малыш еще не ходит. В этом случае врач также укладывает новорожденного в горизонтальное положение и прикладывает обе его ноги к животу. Если он отмечает асимметрию при движении бедра и изменение его формы, то это становится явным признаком врожденного вывиха тазобедренного сустава у детей.
- Форма ягодиц. Если попка малыша приобретает Х-образную форму или специалист отмечает деформацию данной зоны, то он также подозревает патологию врожденного типа. Кроме этого врач обращает внимание и на другие особенности внешнего вида ягодиц малыша. Однако первые месяцы жизни, у всех малышей довольно много складок. Поэтому до того, как он начнет ходить не всегда удается поставить нужный диагноз. Если ребенок уже передвигается самостоятельно, то при дисплазии его походка будет искривлена.
Разумеется, диагностика врожденных вывихов тазобедренных суставов у детей основывается не только на визуальном осмотре.
Причины развития патологии
Так как данный недуг встречается не так часто, у специалистов долгое время не было возможности полностью его изучить. Однако после многочисленных исследований удалось составить приблизительный перечень проблем, которые могут привести к появлению подобной аномалии.

Согласно мнению врачей и их отзывам, врожденный вывих тазобедренного сустава может появиться, если:
- Во время родов акушеры действовали неправильно или допустили ошибку.
- В организме женщины продуцировалось слишком большое количество релаксина. Этот гормон начинает выделяться непосредственно перед родовой деятельностью.
- Во время внутриутробного развития плод столкнулся с различными патологиями.
- Беременная дама принимала слишком большое количество лекарственных препаратов или отдавала предпочтение сильнодействующим средствам, которые не рекомендуются женщинам в положении и кормящим матерям.
- В процессе вынашивания малыша девушке пришлось столкнуться с инфекционным заболеванием.
- Оказывалось влияние негативной экологической обстановки. Например, если беременная женщина работает на вредном производстве или проживает не в самом чистом регионе.
- Плод долгое время находится в так называемом тазовом предлежании. В этом случае на его тазобедренный аппарат отказывалась слишком большая нагрузка, что не могло пройти бесследно. Также это может вызвать и другие патологии, связанные с неправильной работой опорно-двигательного аппарата.
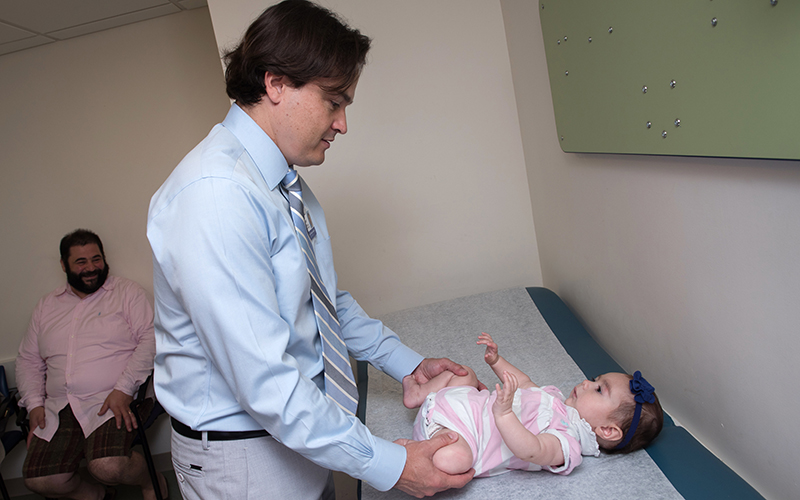
Причина врожденного вывиха тазобедренного сустава у новорожденного может заключаться и в том, что в организме женщины было слишком мало околоплодной жидкости. Спровоцировать аномалию мог и сильный токсикоз. Также с подобной проблемой сталкиваются матери, которые родили слишком рано или, наоборот, поздно. Врожденные вывихи тазобедренных суставов могут развиваться и на фоне того, что ребенок слишком крупный. Например, нередко отмечалась тревожная симптоматика, когда вес новорожденного составлял порядка 4-5 кг. Однако нормальный вес малышей должен быть значительно меньше.
Возможные последствия
Какие бывают последствия врожденного вывиха тазобедренного сустава у взрослых и детей? Данная патология считается очень серьезной, так как она может нарушить работу всего опорно-двигательного аппарата. Поэтому лучше начать лечение патологии, как только появится первая возможность. Если этого не сделать, то малыш может остаться инвалидом или столкнуться с более серьезными последствиями врожденного вывиха тазобедренного сустава.
Если болезнь не начать лечить в младенчестве, то это приведет к патологической деформации. Со временем сустав и вовсе потеряет активность. Человеку придется жить с постоянным ощущением боли и проявлением спазмов.

Если не провести более щадящее лечение, то в будущем может потребоваться хирургическое вмешательство. Так как найти квалифицированного специалиста очень сложно, родителям иногда приходится тратить огромные суммы денег на операцию врожденного вывиха тазобедренного сустава в Германии и других станах.
Особенности лечения дисплазии у детей
Ранее терапевтические процедуры были довольно агрессивными. Например, врачи практиковали метод Лоренца, который заключался в практически насильственном вправлении пораженного сустава. Разумеется, это приводило к невероятным болевым ощущениям, поэтому такое лечение врожденного вывиха тазобедренного сустава проводилось исключительно при использовании наркоза. Сегодня врачи не решаются на такие отчаянные меры. Это объясняется еще и тем, что удалось доказать, что метод Лоренца не хоть и помогает временно решить проблему, также дополнительно приводит к появлению некроза тазобедренного сустава.
Поэтому стоит рассмотреть более современные методы решения проблемы.
Вытяжение и шинирование
Сегодня ортопеды отдают большее предпочтение данному способу лечения. Оно считается наиболее консервативным. Подобные мероприятия, как правило, выполняются еще до того момента, как малышу исполнится полгода. В этом случае используются специальные ортопедические шины или специалист проводит вытяжение пораженного сустава при помощи лейкопластырной тяги. Не стоит пугаться столь сложного названия. Преимущество данной процедуры заключается в том, что малыш не теряет подвижность во время лечения. Вытяжение пораженного сустава проходит для него практически незаметно.
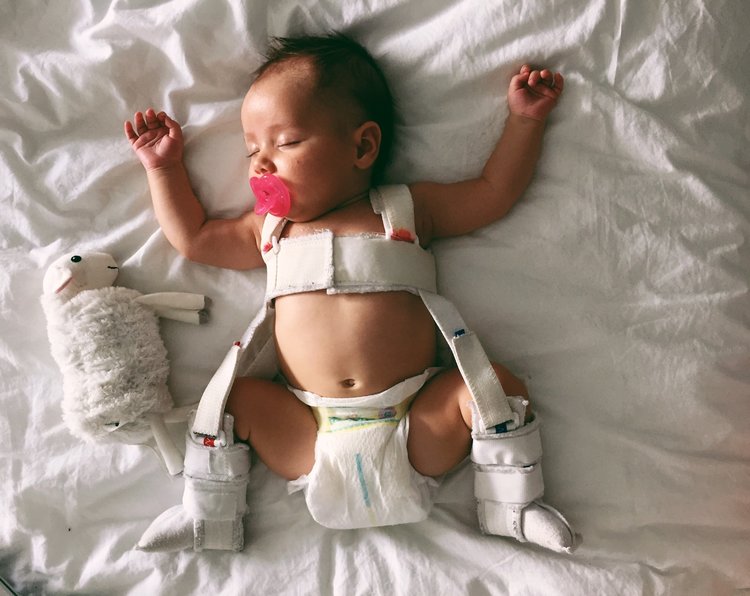
Однако перед этим чадо должно пройти курс ЛФК. Тазобедренные мышцы нужно подготовить к последующим терапевтическим мероприятиям. После этого выполняется шинирование. Для этого между ножками ребенка устанавливают специальную гибкую распорку. Она предотвращает смешение суставов. Такие шины бывают разных конструкций. Нужный тип подбирается лечащим врачом. В результате бедренные кости постепенно разводятся в нужное положение.
Однако подобные мероприятия не всегда эффективны. В этом случае используется методы вытяжения пластырными тягами. Подобные процедуры рекомендуется выполнять до достижения малышом трехмесячного возраста (иногда и позже).
Как лечат детей старшего возраста и взрослых
Если по тем или иным причинам осуществить терапевтические мероприятия в раннем возрасте не удалось, то в этом случае выполняется:
- Реконструктивная операция. В этом случае нередко применяются аутотрансплантаты или аллотрансплантаты.
- Комбинированный метод. Он подразумевает грубое (открытое) вправление и последующую реконструкции подвздошной кости.
- Паллиативная операция.
- Капсульная артпластика.
Последний метод больше всего подходит для детей до 8 лет. В этом случае специалист проводит хирургическую операцию, в ходе которой удаляется часть слоя и производится отделение капсулы. Благодаря этому она становится тоньше. Также врач оставляет фиброзные волокна. После этого, при помощи капсулы обматывается головка бедра. Затем она вставляется в необходимую впадину таким образом, чтобы оставленная ранее фиброзная ткань соприкасалась с ее поверхностью.
Если говорить о вправлении, то данные манипуляции чаще выполняются для взрослых пациентов. В этом случае есть несколько вариантов проведения процедуры. Например, вправление может производиться по методу Кохера. Для этого тазовая область надежно фиксируется, а пораженная нога сгибается под углом 90 градусов. Врач начинает вытягивать и прокручивать бедро внутрь, наружу и в стороны. Как правило, в процессе этой не самой приятной процедуры бедро самостоятельно встает в правильное положение и издает характерный щелчок.
Некоторые врачи отдают предпочтение методу Моргана. В этом случае необходимо хорошо зафиксировать бедра пациента при помощи надежных ремней. После этого тазобедренный сустав сгибается под прямым углом, а бедро пациента укладывается на колено специалиста. На следующем этапе врач поднимает пораженную ногу больного и с усилием (вертикальным) надавливает на бедро.
Операции для детей старше 8 лет
Если речь идет о детях, то врачи предпочитают сначала попробовать все методы консервативной терапии. Однако, когда она не дает серьезных результатов, приходится прибегать к оперативному вмешательству. Детям этой возрастной категории чаще всего выполняют:
- Горизонтальную остеотомию. Врач использует проксимальный фрагмент подвздошной кости, чтобы создать из него импровизированную крышу, расположенную над пораженной головкой бедра.
- Операцию Солтера. В этом случае из гребня кости пациента или донорских тканей изготавливается трансплантат.
Также существуют паллиативные операции, которые часто применяются для лечения как взрослых, так и детей. Основная задача такого хирургического вмешательства – максимально сохранить опорные функции и снизить болевые ощущения для самого пациента. Однако ждать полного восстановления не стоит. Часть функций ТБС все равно останется нарушенной.
Особенности вывихов ТБС у взрослых
Как уже говорилось ранее, чаще всего подобные травмы происходят из-за травмирования, при ДТП, падении с большой высоты и т.д. Нередко происходит смещение тазобедренного сустава, что дополнительно приводит к:
- Разрыву задних крестообразных связок.
- Повреждениям в области вертлужных впадин.
- Переломам надколенников.
- Защемлениям седалищных нервов и многому другому.
Симптоматика при этом также может проявляться в виде визуального укорочения конечности. Нога немного разворачивается внутрь, что видно невооруженным глазом. Также при любой попытке опереться на больное бедро пациент начинает испытывать сильнейшие боли.
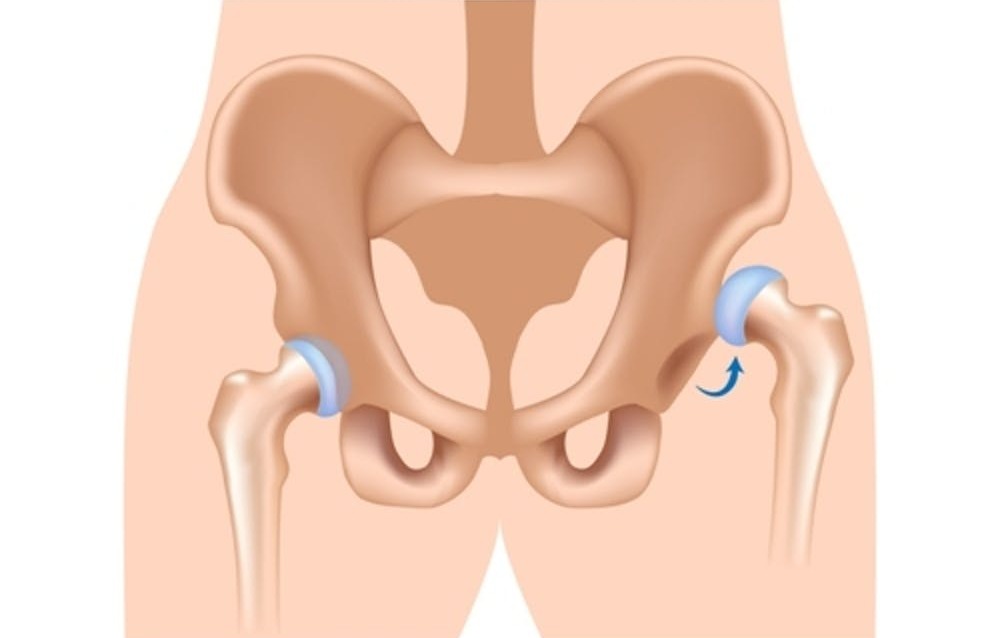
У взрослых может наблюдаться и дополнительная симптоматика. Колено отекает, а поверхности голени и самого бедра появляются некрасивые гематомы. Человек страдает от потери чувствительности и других неприятных ощущений.
Как уже говорилось, если речь идет о взрослом пациенте, то чаще всего врач принимает решение вправить пораженный сустав. Однако нужно понимать, что данная процедура приносит сильнейшую боль. Поэтому все манипуляции проводятся при использовании анестезии, мышечных релаксантов и средств успокаивающего действия. Разумеется, самостоятельно подобные процедуры проводить нив коем случае не стоит. Нужно обратиться к опытному ортопеду и предварительно проконсультироваться с ним.
Читайте также: