Потянул седалищную мышцу как лечить
Каждый человек может столкнуться с синдромом грушевидной мышцы, ведь эта патология является довольно распространенной. Туннельная невропатия может появиться из-за различных болезней или манипуляций, провоцирующих напряжение мышц. При спазме защемляется седалищный нерв, что вызывает дискомфорт и болевые ощущения.
Когда грушевидная мышца сильно напряжена, она ограничивает вращательные движения в области бедра. При наклонах вперед возникает болевой синдром. Человек при этом еще ощущает дискомфорт в паху, бедре, пояснице и коленном суставе. Вот почему так важно быть в курсе, как действовать, если защемлена грушевидная мышца, как снять спазм самостоятельно.
Почему возникает болевой синдром в ягодичной области?
Когда воспаляется грушевидная мышца, как снять спазм, причины которого бывают первичными и вторичными, хотят знать многие. К первичным факторам, провоцирующим развитие этого синдрома, относятся:
- травмы в районе ягодиц и поясницы;
- растяжения;
- длительное пребывание в одной позе;
- неправильно сделанный укол;
- мышечное перенапряжение;
- переохлаждение и прочее.
Еще существует вторичный синдром, который возникает вследствие различных заболеваний органов крестцового отдела и малого таза, не связанных с остеохондрозом.
Помимо этого, причины напряжения грушевидной мышцы делят на вертеброгенные и невертеброгенные. В первом случае на развитие данного синдрома могут повлиять повреждения и опухоль на корешках спинного мозга и позвоночнике, а также стеноз поясничного отдела. А к невертеброгенным факторам относятся болевые ощущения, вызванные патологиями внутренних органов, и миофасциальный синдром.
Признаки сдавливания седалищного нерва
Такой недуг всегда протекает остро, поэтому трудно не заметить, когда раздражена грушевидная мышца. Как снять спазм, симптомы которого характеризуются появлением сильной боли, необходимо знать каждому. Ведь сдавливание нервных окончаний и сосудов приводит к нарушению кровоснабжения в тканях, а также к неврологическим расстройствам.
Синдром грушевидной мышцы может проявлять себя по-разному. Когда происходит воспаление, которое поражает нерв, возникают, как правило, следующие симптомы:
- Парестезия (покалывания, онемение и ползание мурашек).
- Сильные боли в районе ягодичной мышцы, бедра, таза, переходящие в некоторых случаях на нижние конечности.
- Гипестезия (снижение чувствительности).
- Расстройство функций половых органов и мочеиспускания.
- Нарушение походки.
Нужно быть в курсе, что делать, если напряжена грушевидная мышца, как снять спазм при возникновении первых признаков болезни. При сильном воспалении у человека возникают невыносимые боли, характер которых может быть ноющим, жгучим либо тупым. Причем они начинают усиливаться при стрессах, перегревании и движении конечностью.
При долгом защемлении нерва происходит его ишемия, что вызывает потерю чувствительности, жжение и ухудшение рефлексов. При этом неприятные ощущения становятся тупыми и давящими. Дискомфорт проходит лишь при разведении ног в стороны, когда нерв освобождается от давления. При поражении кровеносных сосудов возникает похолодание и бледность кожных покровов.
Методы обнаружения патологии
Люди довольно часто ощущают дискомфорт, когда воспалена грушевидная мышца. Как снять спазм, диагностика поможет разобраться. Выяснить, что именно эта мышечная ткань сжимает нервный корешок довольно просто. При таком синдроме многие пациенты ощущают непостоянные боли, которые появляются только после долгой ходьбы либо в определенных положениях ноги.
Специалист чаще всего определяет патологию с помощью пальпации той области, где раздражена грушевидная мышца. Как снять спазм при таком недуге, он сможет посоветовать лишь после ощупывания поврежденного места. Таким образом, врач проверяет наличие или отсутствие уплотнений мышечных тканей. Во время диагностики еще могут прибегнуть к рентгену, новокаиновой блокаде, магнитно-резонансной или компьютерной томографии.
Также помогает выявить патологию подробный опрос больного. Ведь неврологу важно узнать, когда появились боли. Если недавно эта область была травмирована, то, скорее всего, воспалена именно грушевидная мышца.

Как снять спазм?
Лечение надо проводить при этом синдроме как можно быстрее, поскольку при спазме сдавливаются нервно-сосудистые пучки. К тому же могут возникнуть тяжелые последствия, если ничего не предпринимать, когда защемлена грушевидная мышца. Как снять спазм, осложнения, а также боли при этой патологии, необходимо обязательно выяснить у специалиста.
Первым делом в процессе терапии устраняется причина, которая спровоцировала сокращения в мышце. Чтобы избавиться от болевых ощущений в области ягодиц, назначают прием лекарственных средств, выполнение лечебной гимнастики, физиотерапию и массаж. Во время лечения больному придется ограничить физические нагрузки.
Лечение патологии медикаментозным способом
Принципом этой терапии является устранение болевого синдрома, когда воспалена грушевидная мышца. Как снять спазм с помощью лекарственных препаратов, интересно многим людям. Чтобы избавиться от неприятных ощущений при защемлении седалищного нерва, принимают нестероидные противовоспалительные средства. Эти медикаменты помогают снять воспалительный процесс и устранить боль.
Для устранения этой патологии нередко проводят блокаду путем введения анестетика (лидокаина или новокаина), чтобы снять спазм и обезболить. Медикаментозное лечение сочетают с физиотерапией. Прибегают к электрофорезу, магнитным токам, магнитно-лазерному воздействию и акупунктуре.
Физкультура при синдроме грушевидной мышцы
Чтобы вернуть функции мышцам и освободить сдавленный нерв, выполняют специальный комплекс упражнений. Их следует делать спокойно и не спеша, мускулы при этом должны расслабляться и растягиваться. Заниматься физкультурой рекомендуется 3 раза в день. Боли во время ее выполнения возникать не должно.
Первое упражнение проводится в положении лежа на спине. Нижние конечности необходимо согнуть и опереться ими о кровать. Затем следует медленно разводить и соединять колени.
Другое упражнение выполняется в сидячем положении. Сначала ступни необходимо широко расставить, после чего надо соединить колени. Одной рукой обопритесь о кровать, потом начинайте вставать с нее. Другую руку должен держать помощник, чтобы помочь выпрямиться. Соединенные колени необходимо плавно развести.
Грушевидная мышца: как снять спазм
Бубновский, известный своими лечебными методиками, разработал эффективные упражнения, помогающие устранять сокращения в мышцах. Основана такая гимнастика на чередовании периодов расслабления и напряжения мышечной ткани, а также ее растягивании.
Очень многих людей интересует, если воспалена грушевидная мышца, как снять спазм. Упражнения от профессора Бубновского помогают избавиться от этого синдрома. Вот несколько из них:
- Опуститься на четвереньки и расслабить спину, задержаться в такой позе на 5 секунд. Выполнить упражнение не менее 5 раз.
- В этом же положении следует согнуть руки в локте, после чего на выдохе ягодицами нужно опуститься на ступни, растягивая мышцы поясницы. Потом надо вдохнуть, а на выдохе принять исходную позу. Повторяются движения 6 раз.
- Расположиться на спине, руки убрать за голову, колени согнуть. Затем глубоко вдохнуть, а на выдохе подбородок прижать к груди. После этого лопатки необходимо оторвать от пола, а локтями дотянуться до коленей. При выполнении упражнения брюшные мышцы должны быть напряжены. Повторять его нужно около 5 раз.
Осваивать этот лечебный комплекс надо постепенно, ежедневно добавляя новое упражнение.

Массаж для устранения синдрома грушевидной мышцы
При данном недуге выполняют разные виды массажа. Самостоятельно пациент может использовать простую технологию для улучшения состояния. В домашних условиях растирания необходимо проводить постоянно, не применяя дополнительных приспособлений. Для самомассажа понадобится лишь удобный коврик.
Поможет избавиться от спазма в мышцах обычный теннисный мяч, достаточно скользить по нему боком. Болезненную область можно просто помассировать круговыми движениями, особенно актуально при остром воспалении.

Лечение спазма в области ягодиц физиотерапией
Эффективно снимают болевые ощущения и напряжение в грушевидной мышце тепловые процедуры. При таком синдроме чаще всего прибегают к низкочастотным токам. Не менее действенными считаются следующие процедуры: электрофорез, диадинамотерапия, лазерное лечение и фонофорез.
Нетрадиционные способы лечения
Человек чувствует себя очень дискомфортно, когда напряжена грушевидная мышца. Как можно снять спазм народными методами, рассмотрим более подробно.
В блендер кладется корень хрена и черная редька, все хорошо измельчается. В полученную кашицу добавляется по столовой ложке соли и уксусной кислоты. Компоненты перемешиваются и убираются в темное место на 7 дней. Применять готовое средство необходимо только для компрессов. Но держать их на пораженном месте дольше 15 минут не рекомендуется.
Как избежать появления синдрома грушевидной мышцы?
Эта патология не опасна для здоровья, однако при появлении первых признаков следует обязательно показаться специалисту. В запущенной форме болезнь способна привести к развитию осложнений. Поэтому важно постоянно проходить профилактические обследования, не перенапрягать поясничный отдел позвоночника и стараться избегать переохлаждения, чтобы не застудить спину и нервные корешки.
Помочь может простейшая растяжка.
Что такое защемление седалищного нерва
Седалищный нерв — самый длинный What is Sciatica нерв в человеческом теле. Он начинается в нижней части спины, в районе поясницы, и, расщепляясь на две части, тянется через ягодицы, бёдра, икры к ступням. Именно этот нерв обеспечивает подвижность ног, связывая расположенные в них мускулы с ЦНС.
Но всё хорошо лишь до тех пор, пока однажды седалищный нерв не оказывается раздражён или защемлён. Чаще всего причиной этого становится межпозвоночная грыжа.
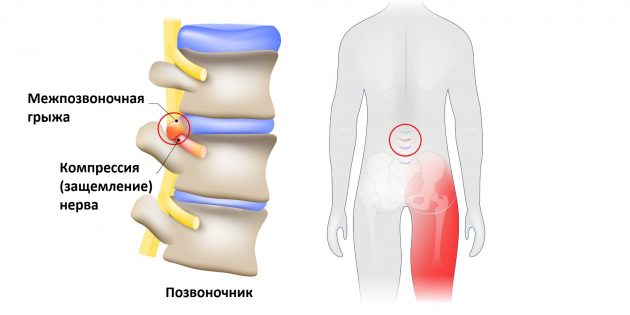
Фото: Designua / Shutterstock
Выпятившаяся часть межпозвоночного диска давит на седалищный нерв. Это приводит к болезненным ощущениям в пояснице или по всей длине ноги. Такую ситуацию называют защемлением седалищного нерва, или ишиасом What You Need To Know About Sciatica .
Впрочем, ишиас можно заработать и другими способами. Травма, костная шпора (чрезмерный рост кости) на позвонках, диабет (это заболевание повреждает нервы) или, положим, опухоль — всё это тоже может спровоцировать защемление.
Как понять, что у вас защемление седалищного нерва
Предположить ишиас можно по следующим симптомам Sciatica Symptoms :
- Болезненные ощущения затрагивают только одну ногу (сторону тела).
- Кажется, что боль распространяется от поясницы в ягодицу и далее вниз по ноге. Если говорить о ногах, то неприятные ощущения чаще всего проявляются в задней части бедра и голени.
- Боль носит разный характер — от слабой ноющей до жжения или внезапного простреливания. Иногда она бывает похожа Sciatica: Symptoms and Causes на удар током.
- Кроме боли, а в некоторых случаях вместо неё могут присутствовать онемение, покалывание или мышечная слабость в пострадавшей ноге.
- Ваше состояние зависит от позы или движений. Так, боль обостряется, когда вы кашляете или чихаете. А после некоторого времени, проведённого сидя, дела у поясницы или ноги явно становятся хуже.
Когда надо обратиться к врачу
Как правило, приступы ишиаса длятся недолго, а их болезненность постепенно уменьшается и в течение нескольких недель исчезает вовсе. Этот процесс ускоряется, если выполнять упражнения на растяжку нижней части спины и бёдер (о них чуть дальше). Но так бывает не всегда.
Обязательно обратитесь к терапевту, если:
- болезненные ощущения длятся дольше недели, не уменьшаясь и не реагируя на домашний уход;
- боль так сильна, что ощутимо снижает качество жизни и вы вынуждены ежедневно принимать обезболивающие;
- с каждым днём приступы ишиаса становятся чаще, а боль — сильнее.
Защемление лечит не терапевт, но он, выслушав жалобы и проведя осмотр, направит вас к нужному узкому специалисту: неврологу, хирургу, ортопеду или, положим, эндокринологу. А уже эти медики поставят основной диагноз и помогут справиться с заболеванием и физическим дискомфортом.
Вызывайте скорую или обращайтесь в отделение неотложной помощи, если:
- у вас появилась внезапная и очень сильная боль в пояснице или ноге, при этом вы ощущаете отчётливое онемение и мышечную слабость;
- боль возникла сразу после серьёзной травмы, например ДТП или падения с высоты;
- помимо боли, появились проблемы с контролем над мочевым пузырём или кишечником.
Как лечить защемление седалищного нерва
Лечение требуется лишь в том случае, если у вас присутствуют опасные симптомы, которые перечислены выше. В зависимости от поставленного диагноза врач назначит Sciatica: Diagnosis and Treatment вам лекарственные препараты (это могут быть противовоспалительные или противосудорожные средства, мышечные релаксанты, инъекции кортикостероидов), отправит на физиотерапию или порекомендует подумать о хирургической операции.
Но чаще всего от неприятных ощущений при ишиасе вполне можно избавиться домашними методами. Вот что рекомендуют эксперты американской исследовательской организации Mayo Clinic.



Причины воспаления седалищного нерва
Медики выделяют несколько причин возникновения воспаления седалищного нерва:
- Появление новообразований;
- Смещение межпозвоночного диска или возникновение грыжи;
- Инфекционные заболевания, провоцирующие воспалительный процесс;
- Гинекологические заболевания;
- Остеофиты позвонков (патологические наросты на позвонках или других костях, образующиеся вследствие остеохондроза).
К возникновению ишиаса могут быть причастны также травмы органов малого таза, сильные нагрузки на организм, поднятие тяжестей. Она распространена среди тех людей, которые никогда не занимались спортом и резко решили начать с больших нагрузок.
Встречается воспаление седалищного нерва и у женщин в положении, потому что при беременности в теле женщины смещается центр тяжести и увеличивается нагрузка на позвоночник, который не всегда бывает готов к таким изменениям.
Симптомы воспаления седалищного нерва
При воспалении седалищного нерва у людей боль бывает настолько сильной, что выбивает его из нормального ритма жизни, к симптомам можно отнести:
Лечение воспаления седалищного нерва
Лечение воспаления седалищного нерва нужно начинать с приема врача. Доктору нужно обязательно рассказать, когда появилась боль, какая она по характеру (ноющая, острая, прострелы), проявляется ли она постоянно или возникает периодически, в какие части тела распространяется. От этих рассказов зависит эффективность лечения. Если вы самостоятельно принимали обезболивающие препараты, обязательно сообщите врачу их названия.
После беседы медик осмотрит вас, оценит состояние кожи и мышц, проверит неврологические симптомы и назначит необходимые методы обследования.
Лечение ишиаса проводится в несколько этапов: сначала доктор снимает боль, используются также те препараты, прием которых способствует уменьшению воспаления. Устранив первичные симптомы, начинается активное лечение: физиотерапия, массаж и т.д.
Достижение положительного эффекта во многом зависит и от самого пациента. Ему придется пересмотреть свой образ жизни, начать правильно питаться, соблюдать режим, заниматься лечебной физкультурой. Безусловно, подъем больших тяжестей полностью ограничивается.
В большинстве случаев определить, имеется ли у пациента воспаление седалищного нерва можно после первичного осмотра. Врач проверяет рефлексы больного, оценивает его походку, потому что люди с воспалением в основном начинают подволакивать ногу, или же движение конечности становится неестественным. Все потому что нога теряет чувствительность. Всему виной является потеря чувствительности ноги, ослабление мышц или сильные боли.
Если первичную диагностику можно провести и в простых условиях больничного кабинета, то понять, что именно стало причиной возникновения заболевания намного сложнее. Для точного выявления причин воспаления седалищного нерва нужно использовать передовые методы, такие как МРТ. Именно магнитно-резонансная томография поможет выявить нарушение строения позвоночника, смещение межпозвонковых дисков, трещины, травмы, грыжу. Такой метод диагностики отличается высокой точностью и максимальным удобством для пациента.
Симптоматическая терапия
Эта терапия проводится в острый период, когда боль является самой главной проблемой. Врач попросит вас уйти на покой – нужно снизить нагрузки на обе ноги, даже при условии одностороннего поражения. Делается это потому, что во время хромоты на больную ногу все равно приходится большое, давление, которое может спровоцировать усиление боли. Основу симптоматической терапии составляют лекарственные препараты. Для общего укрепления организма и опорно-двигательного аппарата назначают хондропротекторы, ноотропы, сосудорасширяющие, антиоксиданты.
Этиотропное лечение
Она проводится как в период обострения, так и во время стихания болей, направлено на устранение причины заболевания. Рекомендуется применение мануальной терапии, массажа, лечебной физкультуры, дефанотерапии и физиотерапевтических методов.
Мануальная терапия
Принцип мануальной терапии основан на ручном воздействии на опорно-двигательную систему специалистом – мануальным терапевтом – с лечебной целью. Терапевт воздействует непосредственно на опорно-двигательный аппарат – ставит позвонки на место, возвращает позвоночник и суставы в физиологичное положение, восстанавливает нормальную подвижность. Курс мануальной терапии назначают, если воспаление седалищного нерва сопровождается прострелами в пояснице, ограничением сгибания в позвоночнике, тянущими болями в ноге.
Массаж
Курс массажа доктор назначает, когда боль уже стихла. Он необходим для того, чтобы снять мышечный спазм, который может способствовать защемлению корешков спинного мозга или седалищного нерва. Разминание мышц способствует расширению кровеносных сосудов, улучшается приток крови к поражённой области, расслабляются мышцы спины и поясницы.
Лечебная физкультура
Гимнастика при защемлении седалищного нужна для того, чтобы нормализовать тонус мышц, исправить деформации позвоночного столба, улучшить функцию мышц. Занятия ЛФК включают комплекс упражнений в позициях стоя и лёжа. Это не только метод лечения, но и отличный способ профилактики.
Все по инструкции!
Боли в области тазобедренного сустава и нижней части спины могут возникать в результате раздражения седалищного нерва. Эта боль может распространяться вниз и может влиять на конечности. Это то, от чего страдают многие люди, и боль может повлиять на вашу повседневную жизнь. Седалищный нерв расположен глубоко в ягодицах.
Лечение ишиаса включает физическую терапию, лекарства и может даже привести к хирургическому вмешательству.
Упражнения для облегчения боли ишиаса
Важно отметить, что вы должны оставаться в пределах комфорта. Это означает, что в этом случае никакой боли быть не должно. В противном случае вы можете усложнить свое состояние.
ВАЖНО: Прежде чем начинать какие-либо растяжки и упражнения, вы всегда должны сначала обратиться к специалисту.
1. Легкая растяжка
1. Ложитесь, согнув колени вверх.
2. Перекрестите свою поврежденную ногу над другой ногой, подтянув ее к груди.
3. Возьмите колено одной рукой и лодыжку другой рукой и медленно потянитесь к плечу, которое соответствует вашей лодыжке, — пока вы не почувствуете растяжение через ягодицы.
4. Удерживайте от 30 секунд до минуты и отпустите.
Видео, которое поможет правильно выполнить эту растяжку:
2. Постоянное растяжение
1. Стоя, положите пострадавшую ногу на колено другой ноги.
2. Медленно опустите бедра к земле под углом 45 градусов, при этом согнув колено стоящей ноги соответствующим образом.
3. Наклонитесь вперед и протяните руки параллельно земле, сохраняя спину в ровном положении.
4. Удерживайте в течение 30-60 секунд и поменяйте ноги, когда закончите.
Если у вас проблемы с балансировкой, вы можете стоять спиной к стене.
3. Растяжка бедра
1. Ложитесь на спину и согните болезненную ногу вверх, поставив свою ногу близко к колену другой ноги.
2. Положите ногу за колено другой ноги и поверните ногу на противоположную сторону с помощью касания к земле.
3. Поместите руку, которая находится сбоку, на место, где находится колено (если вы растягиваете правую ногу, положите левую руку на колено) и поднимите другую руку в воздухе.
4. Медленно начинайте опускать другую руку в направлении противоположного колена, с намерением прикоснуться к земле.
5. Оставайтесь таким же в течение 20 секунд и поменяйте ноги.
6. Вернитесь в лежачее положение и растяните обе ноги. Согните два колена и осторожно потяните их руками к груди.
4. Длинная растяжка
1. Сядьте на пол и вытяните ноги прямо и так далеко, насколько сможете.
2. Осторожно наклонитесь вперед к земле и положите руки на пол рядом друг с другом.
3. Постарайтесь прикоснуться локтями к земле, осторожно наклоняясь вперед. Вы должны наклоняться вперед, пока вы чувствуете себя комфортно, и остановитесь, если почувствуете какую-либо боль.
4. Удерживайте в течение 10-20 секунд и отпустите.
5. Короткая растяжка
1. Сидя на земле, подожмите обе стопы.
2. Держите лодыжки противоположными руками (левая рука — правая лодыжка и наоборот).
3. Осторожно опуститесь вниз коленями, чтобы прикоснуться к земле. Вам нужно остановиться прямо перед тем, как возникнет какая-либо боль
4. Удерживайте в течение 30 секунд, затем расслабьтесь.
6. Растяжка на боку
1. Лягте на бок (болезненное бедро должно быть сверху).
2. Согните ноги назад, чтобы достичь L-формы, удерживая одну ногу над другой, а ваши ноги параллельно друг другу.
3. Удостоверьтесь, что ваше тело и позвоночник никоим образом не согнуты, и что ваше пораженное бедро находится поверх другого.
4. Держа ноги вместе, поднимите верхнее колено вверх, обращая внимание на то, что тело остается в исходном положении.
5. Медленно верните колено в начальное положение. Повторите 15 раз.
7. Упражнение на растяжку тазобедренного сустава
1. Положите руки и колени на землю (встаньте на землю на четвереньки). Ваши руки должны быть на уровне ваших плеч.
2. Наклоните свой вес от пораженной ноги и поднимите ногу вверх (согнутым коленом) к потолку.
3. Медленно опустите ногу, достигнув почти начального положения. Повторите 15 раз.
8. Боковая растяжка
1. Ложитесь на землю на спину и вытяните ноги.
2. Согните болезненную ногу и поместите ногу на внешнюю сторону другой ноги, рядом с коленом.
3. Используя противоположную руку, осторожно потяните колено пораженной ноги по средней линии вашего тела, пока не почувствуете растяжение. Если вы чувствуете боль, расслабьтесь.
4. Убедитесь, что вы не поднимаете плечи и бедра с земли.
5. Удерживайте в течение 30 секунд, вернитесь в исходное положение и поменяйте ноги. Повторите весь процесс 2-3 раза.
9. Растяжка ягодиц
1. Расположите руки и колени на земле (все четыре).
2. Потяните болезненную ногу к груди и поверните ее к противоположной стороне, около бедра, указывая коленом на плечо.
3. Опустите голову, пока ваш лоб не коснется земли, и наклоните предплечья к земле для поддержки.
3. Медленно растяните ногу позади вас.
4. Немного прижмите бедра к полу.
5. Удерживайте в течение 30 секунд и медленно возвращайтесь в исходное положение. Повторите 2-3 раза.
10. Растяжка со стулом
1. Сядьте на стул и положите пораженную ногу на колено другой ноги.
2. Наклонитесь вперед, сохраняя спину в ровном положении все время.
3. Задержитесь на пару вдохов и попытайтесь согнуться немного дальше (если вы не чувствуете боли).
4. Оставайтесь в этом положении около 30 секунд и медленно выровняйтесь. Повторите это с другой ногой.
Минимальными знаниями, как лечить седалищный нерв в домашних условиях, должен обладать каждый человек, перешагнувший 35 – 40 летний рубеж. Воспаление и защемление самого протяженного нервного ствола – распространенное заболевание среди лиц этого возраста. Болевой приступ часто сопровождается нестерпимыми мучениями, когда пациенты думают только об одном, как и чем снять боль.
Причины воспаления седалищного нерва
Ликвидация болевого синдрома не является основным критерием в лечении ишиаса (медицинский термин обозначающий поражение седалищного нерва). Если оставить без внимания причину компрессии нерва, патологические отклонения будут усугубляться, а болезненный дискомфорт станет постоянным спутником. Со временем хронические боли скажутся на психоэмоциональном состоянии и работоспособности.

Седалищный нерв ответвляется от центрального органа нервной системы на уровне поясницы, проходит по внутренней стенке и задней поверхности таза, охватывает седалищный бугор. Продолжая свой путь, иннервирует мышцы бедер, ответственных за сгибательно-разгибательную функцию коленных суставов. Разделяясь в области подколенной ямки на мало-и большеберцовый, через голень добирается до ступней и пальцев на ноге.
Провокаторами воспаления седалищного нерва выступают повреждения, ущемления, инфекционные поражения его волокон в зоне иннервации. Чаще всего ишиалгия (иррадиирующая по ходу нерва боль) проявляется как клинический симптом:
-
дегенерации и дистрофии хрящевых межпозвоночных прослоек – остеохондроз, грыжи, протрузии; травмирования костно-мышечного аппарата – ушибы, вывихи, переломы; инфекционных заболеваний – герпес, корь, краснуха, туберкулез, ВИЧ; формирования новообразований – злокачественные и доброкачественные опухоли, экзостозы: синдрома грушевидной мышцы.
Симптомы ишиаса

Известны случаи, когда ишиас приводил не только к временной потери трудоспособности, но и к инвалидизации больного. Поэтому с особой настороженностью нужно отнестись к проявлению таких симптомов, как:
При тяжелых поражениях у пациентов отмечается:
-
частичная или полная атрофия мышечных тканей; сухость, истончение, шелушение, изменение цвета кожного покрова; снижение, исчезновение сухожильных рефлексов; затруднение в процессе сгибания конечности (иногда паралич).
Признаки ущемления или воспаления седалищного нерва проявляются, как в обособленном варианте, так и в комплексном сочетании. Непосредственное влияние на клинику патологии имеет место сдавление нервных волокон и степень повреждения.
Стандартное медикаментозное лечение ишиаса
Чтобы избавиться от воспаления седалищного нерва нужно купировать болевую реакцию, улучшить кровоснабжение, простимулировать обменные и регенерационные процессы в зоне поражения. С этой целью используются различные методы. Больные должны понимать, что лечение защемления процесс длительный, требующий комплексного подхода. Камнем преткновения становятся возрастные изменения, поэтому, чем старше человек, тем больше сил и терпения потребуется.
При сильных болях в качестве стандартной терапии применяют:
-
препараты из группы НПВП (Диклофенак, Индометацин, Ибупрофен) – первые 3 – 5 дней лекарства вводят внутримышечно, затем употребляют в форме таблеток или ректальных суппозиториев; комплекс витаминов группы В ( Нейромультивит ) – 2 – 3 таблетки в день месячным курсом.
Локально обезболить воспаленный нерв помогают мази с согревающим действием, имеющие в составе экстракт стручкового перца, пчелиный или змеиный яд, камфару, скипидар, ментол.
Теперь о том, что делать, когда болит седалищный нерв, а медикаменты не помогают или пациент нуждается в скорейшем восстановлении. Как бы не убеждала молва в обратном, полное лечение ишиаса за 2 дня – невозможно. Но блокада триггерных точек по ходу седалищного нерва существенно облегчает состояние. Во время процедуры в мягкотканые структуры, расположенные близко к нервным корешкам, вводят обезболивающие средства (новокаин, лидокаин) или глюкокортикостероиды (преднизолон, дипроспан). Прохождение болевого импульса блокируется за один сеанс введением лекарственных веществ в пространство над спинномозговой оболочкой. Мероприятия помогают быстро вылечить ишиас, вернее устранить его клинические проявления.

Воспаление седалищного нерва – это тот случай, когда лечение народными средствами не опровергается, а приветствуется. Борьба с заболеванием в разных направлениях позволяет добиться положительных результатов и закрепить их. Проанализируем, чем лечить ишиас дома, и какие средства от воспаления предлагает альтернативная медицина.
1 Если очень болит нога, быстро купирует дискомфорт бальзам из побегов багульника болотного. Сырье реализуется аптеками в свободном доступе. 50 мл оливкового или льняного масла смешивают с 2 ст.л. растения. Хорошо прогревают на водяной бане. Настаивают в тепле 10 – 12 часов, фильтруют. Массажными движениями втирают по ходу седалищного нерва.
2 Обезболить зажатый нерв поможет растирка, в состав которой входит стручковый перец. Для ее приготовления предварительно измельчают и смешивают: 1 ст.л. чистотела , лист алоэ (растению должно быть не менее 3 лет), 1 стручок красного жгучего перца. Ингредиенты помещают в темный сосуд, заливают стаканом водки или медицинского спирта. Настаивают неделю в защищенном от света месте. Готовый состав тщательно втирают в проблемные места.
3 Поспособствует вылечить воспаление аппликация из теста. С этой целью ржаную муку вымешивают с водой до эластичной консистенции. Массу размещают на болезненном участке, укрывают пищевой пленкой и теплой тканью, оставляют на 2 – 2,5 часа.
При всем уважении к многовековому опыту удачных исцелений, нельзя слепо верить в народные методы. Речь идет о якобы чудодейственных свойствах бань, парилок, саун, посещаемых в период обострения. Горячая ванна при защемлении способна усилить отек мягких тканей и воспаление, увеличив тем самым компрессию нервных волокон. К тому же мероприятия полностью противопоказаны гипертоникам и людям, склонным к тромбообразованию.
Наслаждаться релаксирующим эффектом водных процедур можно, пройдя активную фазу заболевания. При ишиасе в период устойчивой ремиссии практикуется применение лечебных ванн с соблюдением следующих условий:
-
температурный режим не выше 39º; вода не должна покрывать область сердца; продолжительность процедуры не более 15 минут; после сеанса обязательный отдых в течении 1,5 – 2 часов.
Расслабить спазмированные мышцы, улучшить микроциркуляцию и метаболизм в проблемной области помогает растительное сырье. В этом случае народные средства от защемления седалищного нерва будут как нельзя кстати.
Молодые побеги сосны (1,5 кг) заливают кипяченой водой (4,5 л), томят на медленном огне 10 – 15 минут. Плотно закрывают крышкой, настаивают 3 – 4 часа. Добавляют отвар в воду, не фильтруя.
В доведенную до кипения воду (4 л.) вбрасывают измельченные корни аира (300 гр). Выдерживают на слабом огне 30 минут. Рецепт можно изменить, смешав аир в равных пропорциях с тимьяном ползучим.
10 – 15 лечебных процедур избавят от остаточных явлений воспалительного процесса. В профилактических целях курс повторяют через 3 – 6 месяцев.
Противостоять коварству ишиаса можно и нужно с помощью специально подобранных упражнений. Реабилитологи утверждают, что нехитрый гимнастический комплекс при ежедневном применении – эффективное лечение седалищного нерва. Кроме того, укрепленные мышцы спины и ягодиц – надежная защита от хронических обострений.



Занятия проводят в положении лежа на спине.
- Сгибают ноги в коленях, придерживают руками, подтягивают к груди. Таз и плечи отрывают от коврика, стараясь лежать на пояснице не напрягая ее. Через минуту возвращаются в исходную позицию.
- Выпрямляют руки в стороны от корпуса. Соединив колени вместе, сгибают ноги. Не отрывая лопаток от коврика, поворачивают таз и опускают ноги под углом в 40º- 45º (не ниже) к поверхности пола. Зафиксировав позу в течение 2 – 3 секунд, движение повторяют в обратную сторону.
- Поместив кисти рук под поясницу, поднимают на сколько возможно выпрямленные ноги вверх. Поочередно ноги сгибают и разгибают в коленных суставах. Упражнение напоминает езду на велосипеде.
Все движения выполняют без надрыва – медленно, аккуратно, не допуская сильных болевых ощущений.
Массажные манипуляции

В комплексное лечение ишиаса обязательно включают массаж. Процедура легко устраняет сдавление нервных волокон спазмированными мышечными тканями и смещенными суставными элементами. Механическое воздействие стимулирует капиллярные токи, нормализует местный гомеостаз, насыщает клетки тела кислородом.
Самый простой и доступный способ, как размять зону седалищного нерва дома – баночный вакуумный массаж. Для процедуры понадобится вакуумная банка (объем 7 см) с резиновой помпой или приспособлением для откачки воздуха и насосом.
Очередность действий:
-
покрывают болезненный участок жирным кремом или маслом; устанавливают банку, предварительно откачав воздух, на верхнюю часть поясницы; зигзагообразными, либо круговыми движениями медленно перемещают сосуд на крестец, ягодицу, заднюю поверхность бедра, голень, вплоть до пятки.
Во время массажа нужно обязательно следить, чтобы в банку не попадал воздух.
Если зажат нерв близко к спинному мозгу, проводить любые массажные манипуляции должен квалифицированный специалист. Подразумевается, что это не просто медицинский работник, а профессионал, имеющий соответствующую аккредитацию, подтвержденную дипломом и сертификатом. Эти же требования относятся к лечению ущемления акупрессурой (точечное воздействие на активные точки организма) и мануальной техникой.
Режим питания
Основу питания при ишиасе должен составлять провиант, богатый клетчаткой, витаминами и минералами. Акцент лучше делать на сырых овощах, фруктах и свежевыжатых соках. 2 – 3 раза в неделю можно побаловать себя рыбными блюдами, 1- 2 раза – говяжьей печенью, отварной куриной или индюшачьей грудкой. Животной пище отводится только третья часть общего ежедневного рациона. Приоритет распространяется на крупы, злаки, хлеб грубого помола, отруби, молоко и продукты его переработки с низким процентом жирности.
В идеале лечение седалищного нерва в домашних условиях следует проводить в тесном сотрудничестве с квалифицированными специалистами, после сбора полной диагностической информации. Первопричиной сбоя могут оказаться тяжелые патологические нарушения, которые потребуют активной медикаментозной коррекции или хирургического вмешательства. Нельзя полагаться на растирки и компрессы, если речь идет о собственном здоровье.
Предлагаем дополнительно посмотреть видео:
Читайте также:


