Поздний выкидыш какие инфекции
На сегодняшний день поздний выкидыш не является аномальным явлением для акушеров-гинекологов. В большинстве случаев будущая мать, узнавая о таком развитии беременности, впадает в депрессию и теряет надежду на то, что вообще когда-либо сможет иметь ребенка. 
Не стоит отчаиваться. Главное – своевременно обратиться за помощью к специалистам, которые всегда помогут найти выход из сложившейся ситуации и спасти жизнь малыша.
Что же такое выкидыш? В медицинской практике принято считать, что это несвоевременное прерывание беременности, происходящее естественным путем, без посторонней помощи. Существует две разновидности выкидыша: ранний (до 8 недель беременности) и поздний выкидыш (если срок превышает 12 недель).
В том случае, когда выкидыш происходит на 5 месяце беременности, его принято считать преждевременными родами. В наши дни практически 20% из всех женщин, находящихся в положении, не дожидаются момента рождения малыша и заканчивают процесс вынашивания несвоевременным прерыванием беременности. В большинстве случаев это происходит тогда, когда будущая мать еще сама не знает о том, что беременна. Если родители действительно хотят иметь ребенка и прикладывают к этому массу усилий, можно быть уверенным, что проблема выкидыша во втором триместре обойдет вас стороной.
Причины позднего выкидыша
Как показывает медицинская практика, причин выкидыша во втором триместре известно очень много. В более чем 70% случаев он происходит из-за генетических сбоев развития плода, которые связывают не с наследственностью, а с влиянием окружающей среды. Среди оставшихся причин превалируют особенности женского организма, а также образ жизни, который ведет конкретная женщина.
Для того чтобы хоть немного успокоить будущих мам, отметим, что, когда беременность женщины превышает 12 недель, вероятность возникновения выкидыша существенно снижается. По результатам статистики, поздний выкидыш наблюдается у 25 % всех выкидышей, которые происходят ежегодно в нашей стране. Если прерывание беременности без посторонней помощи происходит после 22 недели, оно является преждевременными родами. Дети, появившиеся на свет в этот период, считаются недоношенными и в большинстве случаев выживают благодаря современным достижениям медицины.
Когда речь идет о выкидыше во втором триместре, то среди возможных его причин даже не рассматривают возможные сбои в развитии будущего малыша. Среди факторов, влияющих на выкидыш, в этот период отмечают:
- Воспалительные процессы стенок матки или областей плаценты.
- Несвоевременное отслаивание плаценты.
- Различные инфекции.
- Операции, которые ранее проводились на матке или сосудах.
- Довольно частые психические расстройства, влекущие за собой сильные депрессии и угнетенные состояния.
Не теряйте надежды после выкидыша
Нередко женщины, пережившие поздний выкидыш, отчаиваются и не верят, что еще хоть раз смогут забеременеть и выносить полноценного ребенка. На самом деле, забеременеть можно, но при этом следует знать, что после подобного явления шейка матки станет значительно слабее, чем ранее. Это происходит из-за того, что ткани шейки слишком твердые, в результате чего на время удается сделать канал закрытым, в то время, когда плод успешно растет и увеличивает объемы матки. Спустя 8 недель беременности у будущих мам со слабой шейкой матки канал постепенно расширяется, чего при нормальной беременности быть не должно.
Нежелательный поздний выкидыш очень часто влечет за собой разрыв плодного пузыря (из-за слабости шеечного канала) и, как результат, вытекание околоплодных вод. Чтобы предотвратить это, акушер-гинеколог своевременно обязан специальным образом перевязать шейку матки. После 33 недели беременности такую перевязь убирают. Именно благодаря подобному оперативному вмешательству большая доля женщин в итоге рожает полноценных и здоровых детей. Известны также другие (более легкие) последствия позднего выкидыша, которые не требуют помощи хирургов и ограничиваются непродолжительной терапией.
Грудь после выкидыша
Нередко грудь после выкидыша выделяет молоко (чаще всего это происходит на поздних сроках беременности). В том случае, если выкидыш наблюдался до 14 недели беременности, в груди молоко вырабатываться не будет. Понять природу этого явления довольно сложно, поскольку ни одна женщина в мире не может заранее знать, как поведут себя гормоны, отвечающие за наполнение груди молоком. Известны случаи, когда молозиво у будущих мам выделялось даже тогда, когда они только думали о возможном выкидыше.
Грудь после выкидыша может вести себя по-разному. Если вы хотите прекратить выработку в ней молока, не сцеживайтесь и сутки напролет носите тугой бюстгальтер. Для того чтобы подавить неприятные ощущения в груди, можно принять теплый душ, приложить к молочным железам листья капусты и прохладные компрессы. Если болезненные ощущения от подавления выработки материнского молока становятся невыносимыми, попробуйте немного сцедиться, каждый последующий раз уменьшая объем сцеженного молока.
Не допустить выработку материнского молока можно также за счет специальных лекарственных средств, приобретать которые следует только после предварительной консультации у вашего гинеколога. Когда грудь сильно болит, а на ней заметны покраснения или ощущаются большие уплотнения, немедленно обратитесь к врачу.
Профилактика позднего выкидыша
К сожалению, не всегда удается избежать позднего выкидыша, поскольку его причина кроется в неправильном развитии самого плода. Однако чтобы довести беременность до последней ее недели и при этом сохранить свое здоровье и жизнь своего малыша, следует придерживаться некоторых советов:
- Старайтесь быть оптимистом и гоните от себя плохое настроение, которое чаще всего влечет стрессовые ситуации, губительным образом сказывающиеся на вынашивании плода;
- Откажитесь от вредных продуктов питания, помня о том, что только здоровая пища обогатит ребенка всеми полезными витаминами и микроэлементами;
- Забудьте о сигаретах и алкоголе;
- Не ешьте за двоих, чтобы не сильно располнеть на последних месяцах беременности;

- Делайте утреннюю зарядку, включающую упражнения для будущих мам.
Восстановление после позднего выкидыша
Очень много родителей, мечтающих о ребенке, даже после выкидыша будут пытаться зачать снова. Однако для того чтобы легче пережить сложившуюся стрессовую ситуацию и уже во второй раз добиться положительного развития событий, следуйте нескольким советам и рекомендациям специалистов:
- Сразу после позднего выкидыша не торопитесь зачинать ребенка снова, поскольку ослабленный женский организм не сможет выносить его до 9 месяца;
- Если вы отложили на время следующее зачатие, умело подойдите к выбору контрацептивов (для этого лучше всего попросить помощи у доктора);
- Чтобы не допустить повторного выкидыша, поговорите с гинекологом о возможных причинах этого явления.
Пережив поздний выкидыш, не теряйте надежды и помните о том, что многим женщинам даже после 4 подобного случая удается родить здорового и долгожданного малыша.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.

Поздний выкидыш — самопроизвольный вариант прерывания беременности на гестационном сроке с 13 по 22 неделю. В зависимости от этапа женщина испытывает боли тянущего или схваткообразного типа в пояснице и внизу живота, отмечаются кровянистые влагалищные выделения, отходит плодное яйцо или его фрагменты. Для диагностики применяют бимануальную пальпацию, трансабдоминальное гинекологическое УЗИ, анализ на содержание ХГЧ. При угрожающем позднем аборте назначают охранительный режим, гормональные, спазмолитические, седативные препараты. Пациенткам с начинающимся и состоявшимся выкидышем показано опорожнение полости матки, антибактериальная и противоанемическая терапия.
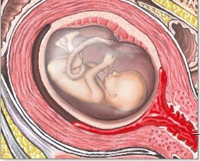
Общие сведения
Поздний самопроизвольный аборт (выкидыш) наблюдается у 2-4% женщин с клинически подтвержденной беременностью, что составляет около 1/5 всех случаев ее преждевременного прерывания. Ключевым отличием позднего выкидыша от преждевременных родов является нежизнеспособность плода, который при аборте весит до 500 г и не может самостоятельно развиваться вне полости матки, что приблизительно соответствует 22-й неделе гестации. Существует определенная разница в подходах отечественных и зарубежных акушеров к ведению беременных с угрозой выкидыша. В то время как за рубежом практикуется выжидательная тактика, в России пациенткам с угрожающим абортом назначают медикаментозное лечение.

Причины позднего выкидыша
В отличие от раннего самопроизвольного аборта, преждевременное прерывание беременности на 13-22 неделе в крайне редких случаях вызвано генетическими аномалиями. К этому времени уже сформированы основные органы плода, поэтому к выкидышу обычно приводят:
- Истмико-цервикальная недостаточность. Несостоятельность шейки матки вызывают генетические аномалии, гормональные нарушения или механические повреждения в предыдущих родах. Опущение плодного пузыря и вскрытие его оболочек провоцирует преждевременное начало родовой деятельности. ИЦН выявляется у 15-40% пациенток с привычным невынашиванием.
- Патология матки. Нормальному течению беременности препятствуют аномалии развития (однорогая, двурогая, седловидная матка), воспалительные процессы, аденомиоз, подслизистые миомы, другие доброкачественные и злокачественные новообразования.
- Патология плаценты и пуповины. Поздний выкидыш может наступить из-за задержки созревания или гипоплазии плаценты, наличия в ее тканях кист и участков кальциноза, воспаления и преждевременной отслойки. К гибели плода также приводят истинные узлы и тромбозы сосудов пуповины.
- Иммунологические факторы. Самопроизвольный поздний аборт может стать следствием несовместимости крови матери и плода по резус-фактору или AB0 системе.
Кроме непосредственных причин, приводящих к позднему аборту, выделяют ряд предрасполагающих факторов. Так, беременность чаще самопроизвольно прерывается у пациенток с половыми инфекциями, дисгормональными состояниями, сопутствующими соматическими заболеваниями (сахарным диабетом, артериальной гипертензией), гестозами. Риск выкидыша возрастает у женщин, ранее перенесших искусственные аборты, гинекологические операции, инвазивные диагностические процедуры и осложненные роды с повреждением шейки матки. Поздний аборт также могут спровоцировать травмы, интоксикации, инфекционные заболевания, значительные физические и психологические нагрузки.
Патогенез
Механизм позднего самопроизвольного прерывания гестационного периода определяется вызвавшими его причинами. При этом обычно сначала повышается тонус матки и усиливается сократительная активность миометрия, что приводит к укорочению и раскрытию шейки, отторжению плодного яйца от маточной стенки с последующей гибелью и изгнанием. Иногда гибель плода предшествует позднему аборту. В начале второго триместра оболочки при выкидыше обычно не вскрываются, плодное яйцо выходит целиком. После завершения изгнания всех частей плодного яйца миометрий сокращается, кровотечение прекращается.
Классификация
Определение формы (этапа) позднего выкидыша основано на симптоматике и обратимости патологического процесса. Отечественные специалисты в сфере акушерства и гинекологии выделяют следующие виды самопроизвольных поздних абортов:
- Угроза прерывания беременности. Угрожающий аборт характеризуется повышением тонуса мышечного слоя матки при сохранности плаценты, плода и оболочек.
- Начавшийся выкидыш. На фоне приоткрытой или открытой шейки матки начинается отторжение плода.
- Аборт в ходу. Плод и окружающие его оболочки частично или полностью изгнаны из матки. Соответственно различают неполный и полный выкидыш.
- Несостоявшийся выкидыш (замершая беременность). Наблюдается при гибели плода и несостоятельности сократительной функции миометрия.
Зарубежные специалисты предлагают несколько иной подход. В классификации ВОЗ начавшийся поздний аборт и выкидыш в ходу составляют общую категорию — неизбежный выкидыш, при котором беременность сохранить невозможно.
Симптомы позднего выкидыша
Клинические проявления зависят от этапа аборта. Пациентки с угрозой позднего выкидыша жалуются на возникновение тянущих болей в нижней части живота и пояснице. Влагалищные выделения обычно отсутствуют, реже бывают мажущими кровянистыми. При начавшемся выкидыше болевые ощущения нарастают, появляются или усиливаются выделения с примесью крови. На этапе аборта в ходу маточная мускулатура сокращается регулярно, что субъективно воспринимается пациенткой как схваткообразная боль, наблюдаются обильные кровянистые выделения, плодное яйцо отходит полностью либо частично. После изгнания плода, плаценты и оболочек боль исчезает, кровотечение останавливается, на протяжении некоторого времени могут сохраняться скудные выделения.
При несостоявшемся позднем выкидыше характерные боли и кровянистые выделения отсутствуют. В ожидаемый срок не появляется шевеление плода, а если такие движения отмечались ранее, они прекращаются. Пациентка отмечает исчезновение субъективных признаков ранее диагностированной беременности и размягчение грудных желез. Спустя 3-4 недели после гибели плода могут появиться признаки общего недомогания со слабостью, головокружением, повышением температуры до субфебрильных цифр. В ряде случаев именно в этот период развивается типичная симптоматика выкидыша.
Осложнения
Задержка в маточной полости элементов плода, его оболочек или плаценты вызывает массивное кровотечение, приводящее к значительной кровопотере и способное послужить причиной гиповолемического шока. Присоединение к выкидышу воспалительного процесса проявляется клиникой инфицированного аборта — тяжелого состояния, для которого характерны озноб, лихорадка, общее недомогание, кровянистые или гноевидные выделения из влагалища, сильная боль внизу живота. В последующем у таких пациенток возрастает риск развития воспалительных и дисгормональных гинекологических болезней. Отдаленным последствием позднего выкидыша является повышение вероятности самопроизвольного прерывания последующих беременностей. Кроме того, стресс, испытанный женщиной, иногда провоцирует развитие депрессии и психологических проблем.
Диагностика
Поздний аборт можно заподозрить по наличию типичной клинической симптоматики у женщин с 13-22-недельной беременностью. Для подтверждения диагноза и определения этапа выкидыша пациентке назначают:
- Бимануальную пальпацию. При угрозе аборта размеры матки соответствуют гестационному сроку, тонус миометрия повышен, шейка нормальная по размерам, закрыта. В начале выкидыша через приоткрывшийся цервикальный канал поступают кровянистые выделения. При позднем аборте в ходу пальпируется открытый наружный и внутренний зев, в канале и/или влагалище выявляется целое или фрагментированное плодное яйцо. По завершении изгнания плода размеры хорошо контурированной матки меньше ранее установленного срока беременности, цервикальный канал частично либо полностью закрыт.
- Трансабдоминальное УЗИ. При вероятной угрозе выкидыша определяется повышение маточного тонуса. В тех случаях, когда плод жив, регистрируется его сердцебиение. Основные эхо-признаки начавшегося аборта или процесса в ходу — гипертонус миометрия, нарушенное плацентарное кровообращение, раскрытие внутреннего маточного зева, отторжение плодного яйца. Если аборт оказался неполным, внутри матки выявляются фрагменты плаценты и/или плодного яйца. Для полного выкидыша характерна сомкнутая полость матки.
- Определение гормонального статуса. Проведение исследования особо значимо для выбора тактики лечения при угрозе выкидыша. Для оценки уровня гормонов пациентке назначают анализ крови на эстрогены, прогестерон, тестостерон, исследование мочи на 17-кетостероиды. О снижении уровня эстрогенов косвенно свидетельствует повышение кариопикнотического индекса (КПИ) более 10% при кольпоцитологическом исследовании.
Высокой информативностью отличается определение уровня хорионического гонадотропина, который снижается в случае гибели плода. При угрожающем выкидыше для выявления его причин дополнительно могут быть назначены обследование на внутриутробную инфекцию плода (герпес, токсоплазмоз, краснуху, цитомегаловирус), бактериологическое исследование мазка, лабораторные анализы крови на половые инфекции (ПЦР, РИФ, ИФА), стандартный или расширенный тесты на хромосомные аномалии, коагулограмма. Дифференциальная диагностика позднего выкидыша проводится с эктропионом, доброкачественными и злокачественными неоплазиями половых органов, пузырным заносом, острой хирургической патологией. При необходимости к постановке диагноза привлекают онкогинеколога, хирурга, терапевта.
Лечение позднего выкидыша
Терапевтическая тактика при самопроизвольном аборте зависит от его формы. При наличии угрозы выкидыша рекомендовано медикаментозное лечение и охранительный режим с отказом от физической активности и половых отношений. Пациентке назначают:
- Гормональные препараты. Особенно эффективно применение гестагенов в сочетании с витамином Е.
- Спазмолитики. Препараты позволяют понизить тонус миометрия и, соответственно, уменьшить болевые ощущения.
- Метилксантины. Медикаменты этой группы расслабляют миометрий, снижают риск тромбоза, улучшают кровообращение в тканях матки и плаценте.
- Успокоительные средства. Для уменьшения психологического напряжения, испытываемого беременной, используют препараты магния, отвар пустырника или валерианы.
После устранения угрозы позднего прерывания беременности дальнейшее ведение пациентки зависит от того, какие причины спровоцировали это состояние. При обнаружении истмико-цервикальной недостаточности на шейку матки накладываются швы или во влагалище устанавливается разгрузочный акушерский пессарий (кольцо Мейера). Тактика лечения выявленных гинекологических и сопутствующих заболеваний должна учитывать особенности назначения различных групп препаратов при беременности. Ведение беременной при диагностике внутриутробного инфицирования плода или хромосомных аберраций определяется видом возбудителя и генетических аномалий.
Поздний неполный аборт — прямое показание для оказания неотложной хирургической помощи, позволяющей избежать значительной кровопотери. В таких случаях остатки плодного яйца удаляются пальцами, кюреткой или вакуум-аспиратором. Параллельно назначается капельница с окситоцином. При вероятном полном аборте на 13-16 неделе беременности рекомендуется УЗИ-контроль и выскабливание матки при обнаружении в ее полости децидуальной ткани и элементов плодного яйца. Если выкидыш произошел на более позднем гестационном сроке, и матка хорошо сократилась, можно обойтись без выскабливания.
Тактика ведения пациентки при несостоявшемся выкидыше и погибшем плоде зависит от сроков беременности. До 16 недели плодное яйцо удаляется инструментальными методами, при большем сроке медикаментозно стимулируется родовая деятельность. С этой целью интраамниально вводят раствор хлористого натрия, назначают антипрогестагены и простагландины. После перенесенного самопроизвольного аборта показана противоанемическая и превентивная антибактериальная терапия. Больным с резус-отрицательной кровью рекомендовано введение антирезус-иммуноглобулина.
Прогноз и профилактика
Прогноз для плода и беременной определяется причинами, спровоцировавшими поздний выкидыш. При отсутствии аномалий развития и грубых анатомических изменений матки своевременное назначение охранительного режима и медикаментозного лечения в большинстве случаев позволяет сохранить беременность. При начавшемся, неполном, полном и несостоявшемся аборте сохранение беременности невозможно, а основные усилия акушеров-гинекологов направлены на оказание помощи женщине. После перенесенного выкидыша риск повторного самопроизвольного аборта возрастает на 3-5%. С профилактической целью женщинам с вероятной угрозой прерывания беременности рекомендуется планирование зачатия, превентивное лечение воспалительных заболеваний женской половой сферы, своевременная постановка на учет и регулярное наблюдение в женской консультации.


Самопроизвольный выкидыш на раннем сроке возникает внезапно
Что такое самопроизвольный выкидыш
Самопроизвольным выкидышем называется прерывание беременности без постороннего вмешательства на сроке до 12 недель развития плода. В ряде случаев срыв беременности происходит настолько быстро, что женщина не знает о том, что произошло зачатие.
Небольшая по времени задержка менструаций списывается на стресс или переутомление, хотя на самом деле это вызвано совершенно иными причинами. Единственное, что может косвенно намекать на зачатие – это более длинные месячные, сопровождающиеся болезненностью.
Причины выкидыша
Если беременность прерывается в первом триместре, то для этого есть ряд причин. Они особенно актуальны для тех пар, которые не могут зачать ребенка длительное время. Это означает, что необходимо тщательно обследоваться и выявить факторы, препятствующие нормальной имплантации и дальнейшему развитию зародыша в матке.
Выкидыш может быть спровоцирован:
- Генетическими аномалиями плода, что является наиболее частой причиной срыва беременности. Нарушения могут касаться как качественных, так и количественных сбоях в хромосомах. Организм матери распознает аномалии и не дает такому плоду развиваться. Обычно отторжение происходит на третьей неделе.
- Нарушениями гормонального фона в материнском организме. Это вторая по частоте проблема, провоцирующая срыв беременности. Гормоны отвечают не только за успешный цикл, но и за прикрепление плода в слизистой матки. Если по причине гормонального сбоя слизистая не способна обеспечить плод всем необходимым, такая беременность тоже срывается. Чаще всего прекращение беременности случается на четвертой неделе.
- Резус-конфликтом. При разном резус-факторе у родителей повышается риск самопроизвольного выкидыша. Это актуально, если женщина имеет отрицательный резус, а ребенок унаследовал от отца положительный. В этом случае материнский организм может распознать плод как инородное тело и способствовать его изгнанию из матки. При своевременной диагностике такой ситуации можно сохранить ребенка путем медикаментозной терапии.
- Заболеваниями, передающимися половым путем, и другими инфекциями. Они также провоцируют выкидыш на раннем сроке. Эмбрион инфицируется на ранней стадии, поэтому организм его однозначно воспринимает как инородное тело и уже на пятой неделе беременности происходит ее прекращение.
- Ранее перенесенными абортами. Это частая причина, по которой последующие беременности могут не сохраняться. Аборт является большим стрессом для репродуктивной системы, слизистая оболочка матки истончается, поэтому увеличивается риск невынашивания плода.

Самопроизвольный выкидыш можно остановить, если вовремя обратиться в клинику
Симптомы
Заметить проявления выкидыша в первые недели проблематично. Большинство женщин списывают это на опаздывающую менструацию. В то же время через четыре недели поздний выкидыш дает о себе знать более явно. Это процесс не является быстрым и одномоментным. Перед тем, как происходит изгнание плода из матки, выкидыш проходит три стадии, каждая из которых сопровождается своими симптомами:
- Первый этап характеризуется нарастанием тонуса матки. Женщина ощущает тяжесть внизу живота, ноющие или болезненные ощущения схваткообразного характера. Параллельно с болями в животе появляются кровянистые выделения. Часто беременные не придают этому значения, принимают обезболивающие препараты.
- Второй этап сопровождается непосредственным отторжением плода слизистой оболочкой матки. Плодное яйцо начинает отслаиваться, после чего оказывается совершенно не связанным со слизистой. Если женщина на этом этапе находится в клинике, то даже при начавшемся отторжении есть возможность остановить самопроизвольный выкидыш.
- Третий этап – это процесс изгнания, который уже не остановить. Женский организм отторгает плод, из-за чего пациентки ощущают сильные спазмы, выход плодного яйца сопровождается обильным кровотечением. В этом случае обязательно обращение к врачу, чтобы выяснить наличие осложнений. Среди таких может быть неполный аборт или замершая беременность.
Если своевременно обратиться в клинику на раннем сроке, то гипертонус можно устранить, тем самым сохранив беременность.
Симптомы выкидыша не всегда говорят именно об этой проблеме. Такими же ощущениями сопровождается внематочная беременность, некоторые патологии шейки матки, опухолевые заболевания. Поэтому при возникновении болей внизу живота или кровотечения нужно сразу же обращаться в клинику.

Опасные сроки беременности при осложнениях женщина может провести на сохранении
Профилактика
Для того, чтобы избежать выкидыша, необходимо проводить профилактику, особенно если беременность долго не наступает. Основной профилактической мерой врачи считают правильное планирование беременности и подготовку к ней.
В идеале, перед тем, как зачать ребенка, необходимо проконсультироваться с генетиком, гинекологом и эндокринологом. Эти специалисты помогут выявить возможные отклонения, откорректировать их, после чего беременность пройдет успешно.
Что может сделать будущая мама:
- отказаться от вредных привычек;
- принимать витамины, гулять на свежем воздухе;
- исключить стресс;
- нормализовать сон;
- откорректировать питание, ввести больше витаминов и минералов.
Самопроизвольный выкидыш – не приговор, и в большей части случаев врачам удается помочь женщинам, желающим иметь ребенка. Самое главное, в короткие сроки выявить проблему и пройти полное лечение, выполняя все назначения врача.
Почему беременность заканчивается раньше срока, а мы почти не можем повлиять на этот процесс.
Выкидыш — это самопроизвольное прерывание беременности в первом-втором триместре, до 22-й недели. На этом сроке плод достигает массы 500 г, а это значит, что, даже если беременность закончится раньше 40-й недели, его можно спасти. Поэтому с 22-й недели говорят о преждевременных родах.
Выкидыши происходят часто.
По разным оценкам, 15–20% всех беременностей заканчиваются на ранних сроках.
Но это только те случаи, когда женщины уже знали о беременности. Гораздо чаще бывает, что о беременности даже не догадываются, когда она прерывается How many people are affected by or at risk for pregnancy loss or miscarriage? .
Выкидыши делятся на два типа:
- Спонтанные, или спорадические, когда женщина перенесла 1–2 выкидыша.
- Привычные. Это значит, что три и больше беременностей заканчивались выкидышами, как правило, на одном и том же сроке. Одна женщина из ста сталкивается с повторяющимися выкидышами.
Почему случаются выкидыши
В большинстве случаев выкидыши — это закон природы. Никто точно не знает, как организм матери определяет, что не стоит вынашивать этот плод, но спорить с этим процессом, как правило, бессмысленно. Предсказать выкидыш тоже удаётся не всегда: мы можем только предполагать, что случилось.
Три из четырёх выкидышей приходятся на первый триместр беременности, то есть на первые три месяца. В это время самая частая причина прервавшейся беременности — аномалии плода.
Хромосомы — это структуры, которые составлены из ДНК, то есть из генов. Гены — это инструкции, по которым проходят все процессы в нашем организме. Гены определяют, как и когда будет развиваться зародыш, как он станет ребёнком и как потом будет жить, какой будет группа крови и даже какие сладости будут нравиться ему больше других.
Когда встречаются клетки мамы и папы, происходит оплодотворение, через несколько часов оплодотворённая яйцеклетка делится в первый раз. Это очень сложный процесс, и что-то может пойти не по плану. Например, окажется, что у зародыша есть лишняя хромосома или, наоборот, одной не хватает. Но какой бы ни была поломка, результат один: плод нежизнеспособен. Вот организм и отторгает его, это естественный механизм You Asked: What Causes a Miscarriage? .
В большинстве случаев женщина даже не замечает, что произошёл выкидыш.
Химические изменения в организме незначительны, и чувствуют их не все. Задержка тоже небольшая, так что её можно списать на естественные изменения цикла, а внешне такой выкидыш ничем не отличается от месячных.
Около двух третей всех выкидышей на раннем сроке — это именно такие аномалии. Их нельзя предсказать, предотвратить или вылечить. Конечно, качество половых клеток мамы и папы влияет на жизнеспособность зародыша. Но аномалии встречаются даже у совершенно здоровых родителей с нормальными яйцеклетками и сперматозоидами.
Если же беременность установили тесты, анализы и даже УЗИ, то всё равно она может закончиться выкидышем из-за аномалий плода.
Некоторые беременности прекращаются, потому что развивает анэмбриония. Это явление, когда плодное яйцо есть, а сформированного в нём зародыша нет. Это тоже следствие поломок после зачатия Miscarriage .
Во втором триместре на риск выкидыша может повлиять состояние здоровья матери, и в частности некоторые хронические болезни:
- Сахарный диабет (если его не контролировать).
- Гипертония.
- Аутоиммунные заболевания.
- Болезни почек.
- Нарушения в работе щитовидной железы.
Некоторые инфекции могут навредить плоду и спровоцировать выкидыш. Это ВИЧ (если его не лечить и не контролировать), хламидиоз, гонорея, сифилис, краснуха, токсоплазмоз и цитомегаловирус, если заболеть последними тремя во время беременности. Обратите внимание, что в этом списке нет уреаплазмоза и любых изменений во флоре влагалища.
Многие лекарственные средства, в том числе и натуральные (травы, та же мать-и-мачеха), могут повлиять на течение беременности. Поэтому принимать любые лекарства можно только в том случае, если они безопасны и согласованы с врачом.
Форма, структура и положение матки могут повлиять на то, как проходит беременность. Но аномалии, которые действительно могут привести к выкидышу, встречаются крайне редко.
Иногда мышечное кольцо шейки матки слабее, чем нужно для вынашивания плода. Это состояние называется истмико-цервикальной недостаточностью. Из-за неё шейка матки открывается до родов, происходит выкидыш Causes of miscarriage . Эту аномалию должен заметить гинеколог, который предложит варианты лечения.
Синдром, который приводит к увеличению яичников, трудностям с зачатием и повышает риск выкидыша What causes pregnancy loss/miscarriage? , хотя точно никто не знает, как поликистоз влияет на беременность. Многие женщины с такой проблемой вынашивают плод до 40-й недели.
Что увеличивает риск выкидыша
- Возраст матери. Риск выкидыша у женщин в возрасте 20–24 лет — 8,9%, после 45 лет — 74,7% Maternal age and fetal loss: population based register linkage study .
- Вредные привычки. Курение и наркотики (в любых количествах), алкоголь (больше 50 мл крепких напитков в неделю).
- Кофеин. Небольшое количество кофеина не влияет на плод, поэтому до 200 мг кофеина в день принимать можно. Обычно эта норма в два раза выше. Посмотрите, сколько кофеина есть в чае и кофе, чтобы не запутаться.
- Ожирение.
Что не влияет на выкидыш
Вопреки многим мифам, беременности не могут помешать:
- Стрессы и переживания беременной женщины, испуг.
- Любая повседневная деятельность Early Pregnancy Loss , в том числе работа (если она изначально не относится к вредным видам деятельности).
- Спорт и секс, если к ним нет противопоказаний, о которых скажет гинеколог.
- Острая пища.
- Полёты.
Что делать, если случился выкидыш
В любом случае нужно посетить врача, чтобы проверить, не осталось ли в матке ненужных тканей. Как правило, от всего лишнего организм избавляется сам. Иногда матке нужно помочь: либо принять лекарство, раскрывающее её шейку, либо обратиться к хирургическим методам.
Чтобы выяснить причину выкидыша, нужно сдать общий анализ крови, провериться на наличие инфекций и обследовать матку. Вместе с партнёром можно провериться у генетика и выявить хромосомные нарушения. Впрочем, не факт, что эти анализы и обследования что-то расскажут: в этом вопросе ещё слишком много загадок.
Одна из самых трудных задач после выкидыша — справиться с чувством потери и не винить себя в случившемся. Все переживают проблемы по-разному, но на всякий случай помните:
- Если беременность прервалась, то, скорее всего, у плода не было шансов, как бы цинично это ни звучало.
- Мы не виноваты в том, что человеческий организм настолько сложен и что его так трудно воспроизвести.
- Выкидыши случаются часто, и после них большинство женщин беременеют и рожают без особенных сложностей.
- Переживать и грустить — это нормально.
- Если вам трудно, вы всегда можете обратиться за психологической помощью.
Что мы можем сделать, чтобы предотвратить выкидыш
Как ни печально, почти ничего.
Если выкидыш связан с генетическими причинами, то мы бессильны. Если виноваты инфекции, то мы можем привиться (например, от краснухи и гриппа) или постараться избежать заражения. Если в выкидыше виноваты хронические заболевания, то мы можем их лечить или хотя бы контролировать.
Но в большинстве случаев выкидыш — это не вина родителей, а сложный, хоть и ужасный, с нашей точки зрения, механизм отбора.
Читайте также:


