Правило транспортировки инфекционных больных
Больные менингококковой инфекцией, дифтерией и вирусным гепатитом подлежат обязательной госпитализации. При других инфекциях существуют показания для госпитализации:
клинические показания (тяжелые и осложненные формы, наличие фоновых заболеваний);
эпидемиологические показания (дети из закрытых детских учреждений, проживающие в общежитиях);
социальные показания (из семей, где не могут обеспечить надлежащий уход и лечение, а также изоляцию больного).
Обязательной госпитализации подлежат все заболевшие в возрасте первых трех месяцев жизни, в возрасте до 1 года госпитализация желательна.
Правила госпитализации инфекционных больных:
1. При госпитализации пациентов с инфекционными заболеваниями должны соблюдаться следующие требования:
– не допускается их совместное нахождение с другими госпитализируемыми пациентами в помещениях приемного отделения многопрофильного стационара. Инфекционные больные должны быть изолированы в изоляционно-диагностический бокс (или палату) на одну койку;
– пациенты с симптомами гриппа и других острых респираторных инфекций должны обеспечиваться средствами защиты органов дыхания.
2. При приеме пациентов в инфекционную больницу должны соблюдаться следующие требования:
– поточность движения поступающих в инфекционную больницу пациентов должна быть направлена от приемно-смотрового бокса приемного отделения к профильным лечебным отделениям;
– прием пациентов с инфекционной патологией должен проводиться строго индивидуально. Одновременное ожидание двух или более пациентов в одном помещении не допускается;
– пациенты, нуждающиеся в оказании реанимационных мероприятий, могут быть госпитализированы в отделение реанимации, минуя приемное отделение инфекционной больницы;
– госпитализация пациентов с инфекционной патологией и контактных лиц должна проводиться в боксы профильных отделений инфекционной больницы в соответствии с выявленными у них нозологическими формами инфекционных заболеваний;
– в сомнительных случаях пациенты с инфекционной патологией должны направляться в боксированное диагностическое отделение инфекционной больницы до уточнения диагноза.
3. Боксированные помещения для пациентов с инфекционными заболеваниями должны:
– освобождаться от выписанных больных и заполняться госпитализируемыми больными по возможности одномоментно;
– заполняться больными одного профиля, желательно – с одной и той же нозологической формой инфекционного заболевания;
– размещение в одной палате вновь поступающих инфекционных больных вместе с выздоравливающими пациентами запрещается
Транспортировка больного в стационар.
Эвакуацию пациентов нужно проводить на специально оборудованной машине в сопровождении медицинского персонала, можно на любом транспорте (который легко подвергается дезинфекции) и совершенно недопустима транспортировка больных на общественном транспорте.
Эвакуация возможна только на тех видах транспорта, которые после транспортировки легче всего продезинфицировать. Запрещается использовать транспорт, применяемый для перевозки пищевых продуктов. Нельзя поручать уход за пациентами во время транспортировки водителю автомобиля. Нужно позаботиться о том, чтобы водитель не вступал в контакт с больным и не подвергался риску заражения. Уход за больным, а при необходимости соответствующую неотложную помощь обеспечивает медицинский работник, сопровождающий пациента.
Медработник должен иметь с собой все необходимые средства для оказания неотложной помощи больному во время транспортировки (медицинская укладка) и быть достаточно квалифицированным, т.к. у больных могут развиться разнообразные осложнения, и поэтому нужно иметь практические навыки в оказании неотложной помощи.
Для транспортировки больных кишечными инфекциями в салоне автомобиля необходимо иметь: глубокий таз, ведро с крышкой и емкость с дезинфицирующим раствором.
В одной машине нельзя перевозить пациентов с разными формами болезни, чтобы не произошло перекрестного заражения. В том случае, если больные из одного эпидемического очага или имеют сходную клиническую картину, их можно транспортировать совместно. В пути следования машина не должна останавливаться в населенных пунктах и не разрешается пациентам выходить из транспорта.
После доставки больного в стационар, санитаркаприемного отделения (кабинета) должна на специальной площадке провести дезинфекцию салона автомобиля. Медицинский работник, сопровождающий больного, должен провести частичную санитарную обработку (помыть лицо, руки теплой водой с мылом, сменить халат и колпак, а при респираторных заболеваниях сменить маску-респиратор).
Госпитализация на дому: показания и условия.
Показания к госпитализации могут определяться врачом индивидуально при следующих инфекциях: ангина, ветряная оспа, грипп (ОРЗ), дизентерия, гельминтозы, коклюш, корь, краснуха, инфекционный мононуклеоз, криптоспоридиоз, орнитоз, паротит эпидемический, пневмония, рожа, сальмонеллез, скарлатина, стафилококковая инфекция, пищевые токсикоинфекции, токсоплазмоз, эризипелоид, эшерихиоз.
При определении показаний для госпитализации инфекционного больного учитываются диагноз болезни, тяжесть состояния больного, его возраст, степень эпидемической опасности для окружающих, наличие сопутствующих заболеваний и осложнений, домашние условия (возможность для ухода, соблюдение эпидрежима и т.д.)
Регистрация инфекционного больного.
Транспортировка всегда является дополнительной нагрузкой и может привести к ухудшению самочувствия или состояния больного.
Ее успешность и безопасность во многом зависят от конкретных условий медицинского и немедицинского характера, в которых она будет осуществляться, а также от соблюдения медицинским персоналом системы правил, имеющих принципиальное значение.
- Правильная оценка транспортабельности больного .
- Тщательная подготовка больного, с коррекцией имеющихся нарушений функций жизненно важных органов и систем. Максимально возможная стабилизация состояния больного. Профилактика осложнений или рецидивов жизненно опасных состояний.
- Постоянное наблюдение за состоянием больного во время транспортировки. Врач или фельдшер, осуществляющий транспортировку, должен находиться в салоне автомобиля вместе с больным, обязательно использование мониторных систем наблюдения при их наличии.
- Родственники могут сопровождать больного, с разрешения врача и не более одного сопровождающего человека (за исключением случаев особо-опасных инфекций).
- Правильно определить и осуществлять способ транспортировки: пешком до машины, на носилках, на стуле, лежа на боку и т.д. Необходимо предупредить больного и родственников о способе транспортировки, дать им четкие указания о подготовке больного и носилок к транспортировке (что надеть, постелить на носилки и т.д.), найти, если необходимо дополнительных помощников для переноски больного и руководить процессом подготовки к транспортировке. В случае отказа больного от носилок, обязательно наличие подписи больного или родственников и описание состояния больного до и после транспортировки. Отказ должен быть информированным и добровольным. Самостоятельное передвижение больных с повреждениями черепа, органов брюшной и грудной полостей, позвоночника не допускается.
- Проведение по показаниям экстренной медицинской помощи во время транспортировки.
- Четкое определение профиля лечебного учреждения, куда необходимо доставить больного, с учетом диагноза и тяжести состояния.
- Через диспетчерскую службу, предупредить стационар о скорой доставке больного с жизненно опасным состоянием в реанимационный зал ЛПУ.
- Максимально щадить больного в отношении физических и эмоциональных перегрузок во время транспортировки. Медицинский персонал не должен при больном вести разговоры на посторонние темы. Следует избегать травмирующих психику терминов и диагнозов, прогнозов и споров по поводу состояния и лечения больного в его присутствии.
- При транспортировке больных и пострадавших в реанимационное или кардиоинфарктное отделение, рекомендуется госпитализировать их до постели, минуя приемный покой.
- Переноска и перевозка больных от места происшествия до машины и от машины до приемного отделения должна производиться максимально быстро и технически грамотно, но вместе с тем, бережно.
- Обязательно выполнение требований по заполнению сопроводительного листа, в котором указывается способ транспортировки, состояние во время транспортировки, проводимое лечение, основные показатели функций организма при передаче больного врачу приемного покоя стационара. В сопроводительном листе также указывается время приема больного, диагноз врача приемного отделения и ставится его подпись.
- В случае отказа в приеме больного, доставленного бригадой СМП, дежурный врач стационара должен отменить в выездной карте и сопроводительном листе свой мотивированный отказ, поставить там свою подпись и время отказа. Об отказе сразу же информируется старший дежурный врач СМП по рации или телефону, в дальнейшем бригада действует по его указанию.
- Не допускается задержка бригады СМП в приемном отделении свыше 15 минут, если это не диктуется необходимостью. Обо всех случаях задержки свыше 15 минут, бригада сообщает старшему врачу станции и действует по его указанию.
- Документы, ценности, деньги, имеющиеся у больного, старший бригады СМП сдает ответственному лицу медицинского учреждения, куда доставлен больной, по описи и под расписку, о чем делается соответствующая запись в карте вызова с подписью работника стационара.
- Если бригада СМП, прибывшая в лечебное учреждение, выяснила, что больной не подготовлен к перетранспортировке (не одет на момент приезда СМП, не оформлены медицинские документы, имеются признаки нетранспортабельности или нецелесообразности транспортировки), медицинский работник СМП имеет право отказаться от транспортировки больного, согласовав свои действия со страшим дежурным врачом, поставив в известность об этом в корректной форме врача приемного отделения, согласовав объем и сроки предтранспортировочной подготовки.
В случае отказа больного или пострадавшего с жизненно опасным заболеванием или состоянием от госпитализации:
- После попыток убедить больного в необходимости госпитализации, при отказе от госпитализации больному или его законному представителю в доступной для него форме должны быть разъяснены возможные последствия. Отказ от госпитализации с указанием возможных последствий оформляется в выездной карте и подписывается больным или его законным представителем и медицинским работником.
- О факте отказа больного от госпитализации, с нестабильным жизнеугрожающим состоянием, информировать старшего дежурного врача и действовать по его указанию (назначить активное посещение через 2 часа своей бригаде, передать актив специализированной бригаде, актив в поликлинику и т.д.)
- При отказе от госпитализации на повторном вызове – вновь взять расписку у больного или его законного представителя с отметкой в выездной карте. Оформить вызов для активного посещения участкового врача.
- Если больной или пострадавший отказывается дать расписку об отказе в выездной карте, составляется акт об отказе в произвольной форме, но с указанием причин отказа, в двух экземплярах. Акт подписывается членами бригады и/или присутствующими лицами. Один экземпляр остается у больного, другой вкладывается в карту вызова.
- Оказание медицинской помощи, госпитализация без согласия больного или его законного представителя допускается в отношении лиц, страдающих заболеваниями, представляющими общественную опасность для окружающих лиц, страдающих тяжелыми психическими расстройствами и лиц, совершивших общественно-опасные деяния, на основании и в порядке установленном законодательством Российской Федерации.

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.


Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
7. Порядок транспортирования больных или лиц с подозрением
на болезнь, вызванную возбудителями особо опасных инфекций
7.1. Больные или лица с подозрением на болезнь, вызванную особо опасными инфекциями, из эндемичных территорий перевозятся транспортом с использованием транспортировочного изолирующего бокса (ТИБ), оборудованного двумя фильтровентиляционными установками, окнами для визуального мониторинга состояния пациента, двумя парами встроенных перчаток для проведения основных процедур во время транспортирования.
7.2. Для транспортирования пациента формируются две медицинские бригады в составе 4 специалистов каждая - 1 врач анестезиолог-реаниматолог и 3 средних медицинских работника, обученных требованиям соблюдения противоэпидемического режима и прошедших дополнительный инструктаж по вопросам дезинфекции. Медицинские работники осуществляют прием пациента, его размещение в ТИБ и последующее сопровождение.
7.3. Медицинские работники должны быть одеты в защитную одежду - стандартный костюм типа Кварц-1М или противочумный костюм I типа с дополнительным надеванием клеенчатого (полиэтиленового) фартука.
7.4. Пациента готовят к транспортированию до помещения в ТИБ: на месте эвакуации врач бригады оценивает состояние пациента на момент транспортирования и решает вопрос о проведении дополнительных медицинских манипуляций.
7.5. Пациента размещают внутри камеры транспортировочного модуля в горизонтальном положении на спине и фиксируют ремнями; в ТИБ помещают необходимое для транспортирования и оказания медицинской помощи оборудование и медикаменты; после этого закрывают застежку-молнию. Проверяют надежность крепления фильтров, включают фильтровентиляционную установку на режим отрицательного давления.
7.6. После помещения пациента в ТИБ медицинский персонал бригады:
7.6.1. Протирает руки в резиновых перчатках и поверхность клеенчатого фартука, орошает наружную поверхность транспортировочного модуля дезинфицирующим раствором с экспозицией в течение 30 минут;
7.6.2. Проводит обработку защитных костюмов методом орошения дезинфицирующим раствором, затем снимает защитные костюмы и помещает их в мешки для опасных отходов;
7.6.3. Орошает дезинфицирующим средством наружную поверхность мешков с использованными защитными костюмами и относит на транспортное средство (борт самолета, корабль, поезд).
7.7. Размещение ТИБ в самолете производится в максимальной удаленности от экипажа воздушного судна. После размещения и закрепления транспортировочного модуля в самолете место его установки отгораживается от салона самолета с использованием плотной пленки (например, полиэтиленовой или ПВХ). В салоне самолета устанавливаются два биотуалета - один для сопровождающих медицинских работников, второй для резервного экипажа при длительном перелете.
При перевозке поездом для перевозки больного особо опасной инфекцией выделяется отдельный вагон. При перевозке водным транспортом - отдельная каюта с отдельным выходом.
7.8. Для ликвидации возможных аварийных ситуаций, связанных с разгерметизацией транспортировочного модуля во время полета, в транспортном средстве формируется аварийный комплект, состоящий из запаса комплектов защитной одежды в количестве не менее 12 штук, дезинфицирующего раствора, гидропульта вместимостью 5 л и емкости для замачивания защитной одежды. В случае возникновения аварийной ситуации во время полета (переезда, плавания) медицинский персонал надевает защитную одежду.
7.9. Во время перелета (переезда, плавания) организуется посменная работа медицинского персонала для наблюдения за пациентом. Продолжительность смены - не более 4 часов.
7.10. В аэропорту прибытия (вокзал, порт) медицинский персонал, сопровождающий пациента, осуществляет дальнейшее транспортирование пациента в специализированный инфекционный стационар.
7.11. В боксе инфекционного стационара пациента из ТИБ передают медицинским работникам стационара.
7.12. После доставки больного в стационар медицинский транспорт и ТИБ, а также находящиеся в нем предметы, использованные при транспортировании, обеззараживаются силами бригады дезинфекторов на территории инфекционного стационара на специальной, оборудованной стоком и ямой, площадке для дезинфекции транспорта, используемого для перевозки больных в соответствии с действующими методическими документами. Внутренние и внешние поверхности транспортировочного модуля и автотранспорта обрабатываются путем орошения из гидропульта разрешенными для работы с опасными вирусами дезинфицирующими средствами в концентрации в соответствии с инструкцией.
7.13. После экспозиции в течение 30 минут поверхности модуля и автотранспорта промывают водопроводной водой с мылом в течение 5 минут при расходе 200 мл/м2.
Фильтрующие элементы ТИБ и другие медицинские отходы утилизируют методом сжигания.
7.14. Защитную и рабочую одежду по окончании транспортирования больного подвергают специальной обработке методом замачивания в дезинфицирующем растворе (3%-й раствор перекиси водорода с 0,5% ПАВ или другие дезинфицирующие средства с доказанной противовирусной активностью в соответствии с инструкцией) в течение 60 минут.
7.15. Все члены бригады обязаны пройти санитарную обработку в специально выделенном помещении инфекционного стационара.
Новая коронавирусная инфекция 2019-nСо V дает серьезные осложнения на органы дыхания, вплоть до отека легких и дыхательной недостаточности. Вакцины от нее не существует, как и эффективного специфического лечения, а заразиться можно даже от абсолютно здорового с виду человека. Особенно высок риск ее распространения в медицинских учреждениях. Какие меры необходимо предпринимать, чтобы держать ситуацию под контролем?
Что такое коронавирусная инфекция
Коронавирус – это острое вирусное заболевание, поражающее преимущественно дыхательную систему и ЖКТ. Новая коронавирусная инфекция 2019-nСо V, к которой восприимчивы люди всех возрастных категорий, стала следствием мутации ранее известных вирусов. Эту разновидность, по предположениям ученых, передают летучие мыши и другие животные. Также очень быстро заболевание распространяется от зараженного к здоровым людям.
Вирус передается воздушно-капельным, воздушно-пылевым и фекально-оральным путем. Опасность представляют выделения носоглотки, рвотные массы, продукты жизнедеятельности больного человека, животных или птиц. Входные ворота инфекции – слизистые оболочки верхних дыхательных путей. Оттуда возбудитель быстро проникает в бронхи и легкие.
Антитела, которые выработались после перенесенной коронавирусной инфекции 2019-nСо V, не гарантируют стойкого иммунитета. Вероятность повторного заражения очень высока.
Особенности протекания новой коронавирусной инфекции 2019-nСо V
Как правильно перевозить пациента с подозрением на коронавирус
Пациентов с подтвержденным диагнозом или подозрением на коронавирусную инфекцию госпитализируют в инфекционный стационар. Транспортировать их из амбулаторно-поликлинических медучреждений можно на специально выделенном для этого автотранспорте.
Медицинские сотрудники, а также водители должны использовать средства индивидуальной защиты (комплект меняется после транспортировки каждого больного):
- шапочки;
- противочумные (хирургические) халаты;
- респираторы (NIОSН-сегtifiеd N95 или EU FFP2).
Респиратор со степенью защиты FFP2, или N95, очищает до 94 % загрязнений, фильтрует мелкодисперсные и жидкие аэрозоли. Его применяют при работе с пылью средней токсичности, с углем, а также при электросварке. Подходит он и для профилактики заражения коронавирусной инфекцией.
Как дезинфицировать транспорт и предметы обихода после перевозки больного
Транспорт и предметы, которые использовались при перевозке, обеззараживают на специально оборудованной площадке со стоком и ямой – на территории медучреждения. Для дезинфекции применяют разрешенные средства, эффективные против вирусных инфекций. Поскольку вирус передается в том числе воздушно-капельным путем, также обеззараживают воздух внутри кабины по общепринятой в больнице схеме. Дезинфекции подлежит и приемное отделение.
Правила обращения с больными в инфекционных отделениях
В отделении, где находится пациент с коронавирусом или подозрением на него, действует противоэпидемический режим, препятствующий распространению инфекции.
Пищу из кухни доставляют к служебному входу и перекладывают в посуду буфетного госпиталя, а затем в посуду отделений и разносят по палатам. Посуду обеззараживают путем кипячения после каждого приема пищи. Остатки пищи также обеззараживают.
Отходы, в том числе продукты жизнедеятельности пациентов, относятся к медицинским отходам класса B, поэтому их утилизируют в соответствии с нормами и требованиями.
После выписки (разрешается только после полного выздоровления), перемещения или смерти пациента постельные принадлежности сдают в дезинфекционную камеру, а в боксе обеззараживают поверхности, мебель, оборудование. Одежда больного до выписки хранится в индивидуальном мешке, сложенном в бак или общий полиэтиленовый мешок.

За соблюдением биологической безопасности в инфекционных стационарах следит Роспотребнадзор
Мероприятия по профилактике заражения коронавирусом 2019-пСо V среди медработников
Особую опасность новая коронавирусная инфекция представляет для медработников, которые ежедневно контактируют с потенциальными носителями вируса. Чтобы снизить риски, в медучреждениях проводят профилактическую работу с персоналом, обучение и инструктаж, а также обеспечивают их средствами индивидуальной защиты – шапочками, хирургическими халатами и респираторами с высокой степенью защиты.
В медучреждениях действуют правила, препятствующие распространению коронавирусной инфекции:
- воздух регулярно обеззараживают;
- медперсоналу запрещено прикасаться к глазам, носу, рту руками, в том числе в перчатках;
- перед контактом с пациентом или проведением процедуры, после контакта с биоматериалами или предметами обихода в боксе медицинский сотрудник обязан обрабатывать руки кожными спиртовыми антисептиками;
- сотрудники, имеющие дело с медицинскими отходами класса В, должны использовать специальные респираторы;
- медицинские отходы вывозят на специализированном транспорте организациями, с которыми у медучреждения заключен договор.
В инфекционных отделениях, где лечат пациентов с коронавирусом, образуются медицинские отходы класса В
- руки обрабатывают спиртом или спиртсодержащим кожным антисептиком;
- незащищенные участки лица протирают тампоном, смоченным 70 % этиловым спиртом;
- слизистые рта и горла прополаскивают таким же спиртом;
- в глаза и нос закапывают 2 % раствор борной кислоты.
Поскольку инкубационный период коронавирусной инфекции 2019-пСо V достигает 14 дней, контролировать состояние здоровья медперсонала в инфекционных отделениях необходимо в течение двух недель после последнего контакта с больным. Во время ухода за ним и его пребывания в отделении 2 раза в день медицинским сотрудникам измеряют температуру и выполняют внешний осмотр.
Медицинские работники, контактирующие с зараженными или потенциально зараженными коронавирусом, находятся в группе риска. Однако соблюдение профилактических рекомендаций позволяет обезопасить медиков и предупредить распространение опасной инфекции.
Показания для госпитализации инфекционных больных:
1. Клинические показания. По клиническим показаниям госпитализируются пациенты с тяжелыми формами любых инфекционных заболеваний, а также лица моложе 3 и старше 60 лет со среднетяжелыми формами инфекционных болезней. Помимо этого, по клиническим показаниям госпитализируются пациенты с острыми инфекционными заболеваниями любой степени тяжести при условии наличия у них сопутствующих хронических неинфекционных заболеваний (ИБС, ХОБЛ, сахарный диабет и т.п.), имеющие высокую вероятность обострения/декомпенсации вследствие присоединения острой инфекционной патологии и ввиду этого нуждающиеся в стационарном наблюдении.
2. Эпидемиологические показания. По эпидемиологическим показаниям госпитализируют пациентов с легким либо среднетяжелым течением инфекционных заболеваний, если указанные пациенты представляют эпидемическую опасность и должны быть изолированы из коллектива в условиях стационара. К заболеваниям, представляющим эпидемическую опасность, относятся особо опасные инфекции (чума, холера, желтая лихорадка), геморрагические лихорадки с неизвестным резервуаром инфекции (Ласса, Марбурга, Эбола), высококонтагиозные респираторные инфекции (ветряная оспа, корь, краснуха, скарлатина, эпидемический паротит, дифтерия и т.п.).
Помимо этого, по эпидемиологическим показаниям госпитализируют пациентов с легким либо среднетяжелым течением инфекционных заболеваний, если данные пациенты являются членами закрытых коллективов (солдаты, заключенные, дети из детских домов и домов-интернатов, пациенты стационаров для психохроников, больниц сестринского ухода, домов престарелых, студенты, проживающие в общежитиях, и т.п.), поскольку, не будучи своевременно изолированными, подобные больные могут спровоцировать вспышку инфекционного заболевания, ограниченную только размером закрытого коллектива.
3. Социальные показания. По социальным показаниям госпитализируют пациентов с легким либо среднетяжелым течением инфекционных заболеваний, если указанные пациенты, находясь дома, не в состоянии самостоятельно ухаживать за собой и выполнять назначения врача в силу преклонного возраста либо инвалидности 1-2 группы, усугубляемых явлениями инфекционной болезни, при отсутствии совместно проживающих детей и родственников. В дальнейшем в отношении подобных лиц необходимо решать вопрос об установлении над ними патронажа органами социальной опеки.
Правила госпитализации инфекционных больных:
1. При госпитализации пациентов с инфекционными заболеваниями должны соблюдаться следующие требования:
– не допускается их совместное нахождение с другими госпитализируемыми пациентами в помещениях приемного отделения многопрофильного стационара. Инфекционные больные должны быть изолированы в изоляционно-диагностический бокс (или палату) на одну койку;
– пациенты с симптомами гриппа и других острых респираторных инфекций должны обеспечиваться средствами защиты органов дыхания.
2. При приеме пациентов в инфекционную больницу должны соблюдаться следующие требования:
– поточность движения поступающих в инфекционную больницу пациентов должна быть направлена от приемно-смотрового бокса приемного отделения к профильным лечебным отделениям;
– прием пациентов с инфекционной патологией должен проводиться строго индивидуально. Одновременное ожидание двух или более пациентов в одном помещении не допускается;
– пациенты, нуждающиеся в оказании реанимационных мероприятий, могут быть госпитализированы в отделение реанимации, минуя приемное отделение инфекционной больницы;
– госпитализация пациентов с инфекционной патологией и контактных лиц должна проводиться в боксы профильных отделений инфекционной больницы в соответствии с выявленными у них нозологическими формами инфекционных заболеваний;
– в сомнительных случаях пациенты с инфекционной патологией должны направляться в боксированное диагностическое отделение инфекционной больницы до уточнения диагноза.
3. Боксированные помещения для пациентов с инфекционными заболеваниями должны:
– освобождаться от выписанных больных и заполняться госпитализируемыми больными по возможности одномоментно;
– заполняться больными одного профиля, желательно – с одной и той же нозологической формой инфекционного заболевания;
– размещение в одной палате вновь поступающих инфекционных больных вместе с выздоравливающими пациентами запрещается;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
По окончании операции и наложении повязки необходимо провести транспортировку больного в палату.
В хорошо оборудованных хирургических отделениях кровать привозится из палаты при помощи особого приспособления в операционный зал, причем здесь она ставится вплотную около операционного стола. Пациент переносится на стол, кровать увозится, а по окончании операции последнюю вновь привозят в операционную и укладывают на нее пациента.
Виды транспортировки больных
Транспортировать больного на руках может один, два и три человека. Но по отношению к хирургическим пациентам должны быть приняты особые меры предосторожности. Пациента никогда не следует брать с той стороны, которая отличается болезненностью, если противоположная сторона менее чувствительна. Нужно, по возможности, избегать давления на поврежденные места. При поднимании больного, транспортировке его и укладывании вновь на место, носильщики должны строго подчиняться команде, чтобы все движения их были насколько это можно согласованными. Весь путь, по которому идут носильщики с пациентом, должен быть максимально свободен от всяких препятствий. По дороге не должно быть ни белья, брошенного на пол, ни жидкости, так как кто-нибудь из несущих может поскользнуться и увлечь за собой больного.
Особенную осторожность следует соблюдать с пациентами, которых приходится переносить после операций в то время, когда они еще находятся в состоянии наркоза. Нужно помнить, что таких больных гораздо тяжелее носить, нежели бодрствующих, так как последние по возможности помогают носильщикам, стараясь удержать то положение, какое им придано. Напротив, при наркозе мышцы расслаблены, все туловище ложится всей своей тяжестью на носильщиков. По этой причине при транспортировке больного в наркозе он может принять, если только не обращать на это должного внимания, совершенно неестественное положение, нередко весьма опасное. Иногда свисает беспомощно рука, в ней может появиться застой крови и, как следствие, боли. В другой раз все туловище неестественно сгибается, одинаково бессильно опускаются голова и руки (смотрите фото). Необходимо поэтому при транспортировке больного обращать внимание, чтобы все части тела удобно и естественно лежали. Особенной заботливости заслуживает голова пациента в наркозе, которая при транспортировке должна оставаться на попечении анестезиолога. Иногда еще во время самой транспортировки необходимо держать нижнюю челюсть и выдвигать ее вперед. В этих случаях анестезиолог держит обеими руками голову пациента, надавливая в то же время на челюсть, а второй помощник кладет одну руку под лопатки, другую — под верхнюю часть бедер, и таким образом пациент удобно переносится и укладывается на место (смотрите фото).
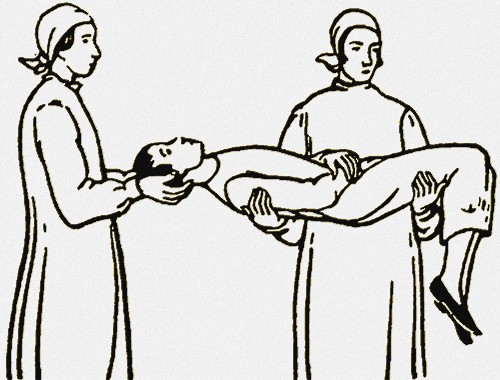
Способ транспортировки больного в наркозе
После некоторых операций требуется особенная осторожность при транспортировке больных. После лапаротомии всегда следует опасаться значительного напряжения брюшных мышц, которое неизбежно наступает в тех случаях, когда ноги опускаются вниз или же вытянуты слишком сильно. При ампутациях, во избежание кровотечений из сосудов оставшихся частей конечностей, необходимо придавать им при транспортировке возвышенное положение. Есть и такие операции (зоб), после которых пациент должен быть перенесен в сидячем положении. При оставлении катетера в мочеиспускательном канале, дренажных трубок в открытых ранах нужно следить за тем, чтобы они не сдвинулись с места во время транспортировки больного.
Если кровать по какой-либо причине нельзя привезти в операционный зал и если помещение, отведенное для больного, находится на значительном расстоянии от зала, прибегают к носилкам. Последние бывают разного устройства: от очень простых до весьма сложных. Наиболее простые носилки, которые можно самому сделать, представляют из себя две сшитые вместе простыни, между которыми вводятся два шеста (смотрите фото). Пациента можно вместе с носилками уложить на постель, затем вытянуть осторожно шесты. После этого не стоит никакого труда вытащить и простыни из-под туловища пациента.
Для транспортировки кровати служат особые приспособления, которые обычно имеются во всех оборудованных хирургических отделениях. Устройств, служащих для этой цели, имеется очень много.
Наиболее часто используемым является приспособление, имеющее форму четырехугольной тележки (смотрите фото), которая подводится под койку с головного ее конца. Если подводить с ножного конца, то более тяжелый головной легко может опрокинуться. Когда тележка находится уже под кроватью, снаружи вставляется особый рычаг (смотрите фото), снабженный в верхней своей части крючком.
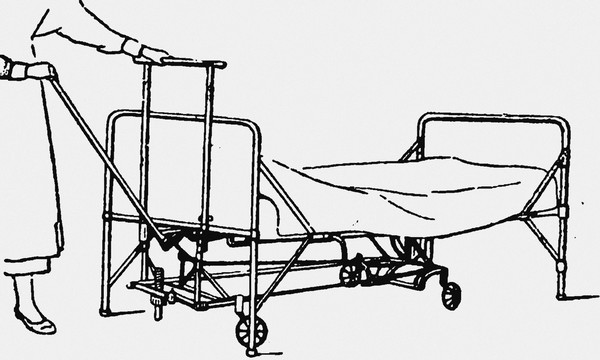
Тележка подведена под кровать. Вставлен рычаг.
Рычаг этот быстрым движением поворачивается кверху, к рукоятке устройства (смотрите фото). Благодаря этому движению раздвигаются боковые стенки приспособления, при вертикальном поднятии рычага они и приподнимают койку. При помощи крючка рычаг прикрепляется к рукоятке. Этим устройством можно передвигать кровать какой угодно тяжести.
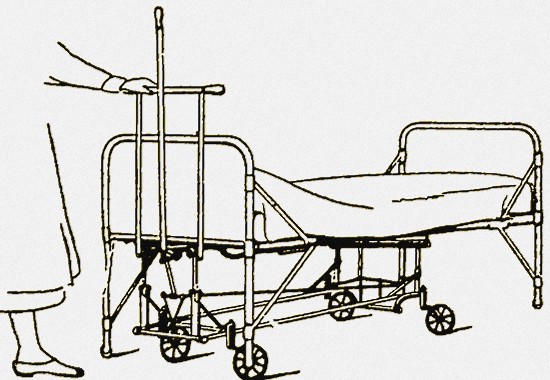
Выпрямление рычага и поднятие кровати
Когда койка поставлена на место, не стоит никакого труда освободить ее от тележки. Для этого рычаг опускается, и тележка после этого легко выдвигается из-под кровати.
Гораздо более удобным и не в пример более дешевым, нежели только что описанный, представляется приспособление, состоящее из двух пар ножек с колесами (смотрите фото). Они снабжены подвижными крючками, которые имеются и в верхней и в нижней их части. При применении этих ножек нижняя пара крючков устанавливается на такой высоте, чтобы она приходилась несколько выше нижнего края койки.
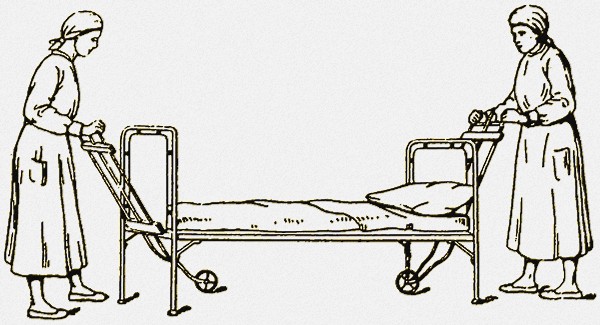
Подведение ножек под койку
Затем каждая пара ножек подводится под головной и ножной концы кровати в наклонном положении (смотрите фото) выпрямляется быстрым движением. Тогда кровать повисает на нижних крючках. После этого верхние крючки опускаются вниз до верхних краев койки, которые ими захватываются (смотрите фото).
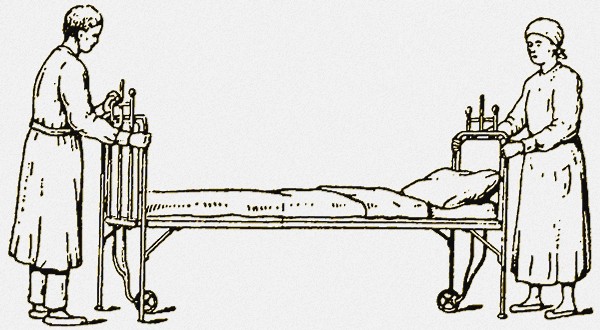
Захватывание крючками верхних краев
Приспособление это имеет только то неудобство, что кровать им довольно сильно встряхивается при вынимании из-под нее ножек.
При отсутствии приспособлений, подобных вышеописанным, приходится просто пользоваться услугами одного или двух медицинских работников для передвижения койки. Если ножки у головного конца снабжены колесиками, то один медицинский работник может вполне справиться со своей задачей, приподняв койку и передвигая ее впереди себя на колесах наподобие тачки. Если же кровать не снабжена колесиками, для ее передвижения необходимы два человека, которые с обоих концов приподымают койку и медленными равномерными шагами переносят ее к месту назначения.
Правила транспортировки больных
При транспортировке больного на кровати, в кресле или на носилках необходимо помнить следующие правила:
Читайте также:


