Препараты химиотерапии при инфекционных заболеваниях
Химиотерапия инфекционных заболеваний осуществляется различными группами химиотерапевтических средств (ХТС). К ним относятся ЛС, способные подавлять болезнетворные микроорганизмы во внутренней среде организма без существенного вреда для него. ХТС — этиотропные ЛС, устраняющие причину заболевания. От антисептиков они имеют ряд существенных отличий. По типу действия они являются бактериостатическими или бактерицидными.МД ХТС обусловлен либо нарушением функции клеточных мембран, либо угнетением определенных ферментов, синтеза РНК, ДНК и белков микроорганизмов. ХТС обладают более избирательным действием, чем антисептики, поэтому спектр их противомикробного действия ограничен. Антимикробная активность очень высокая (действуют в разведении 1:1000000 и более), а токсичность, как правило, низкая, поэтому они пригодны для резорбтивного действия. К большинству ХТС легко возникает резистентность микроорганизмов, что является самым серьезным недостатком.
История ХТС начинается с применения хинина для лечения малярии. Однако до фундаментальных исследований П. Эрлиха применение ХТС имело эмпирический характер. Эрлих сформулировал основные принципы лечения инфекционных заболеваний и создал эффективное для своего времени средство против сифилиса. Поэтому его по праву считают родоначальником современной химиотерапии. 30-е годы нашего столетия ознаменовались созданием сульфаниламидных препаратов, а с 1940 г. началась эра антибиотиков. В настоящее время арсенал ХТС обширный и содержит ЛС для борьбы не только с бактериями, но и с простейшими, патогенными грибками, вирусами, паразитами.
ХТС можно классифицировать по структуре и применению: 1) антибиотики; 2) сульфаниламидные средства; 3) производные нитрофурана; 4) синтетические ЛС разного строения; 5) противотуберкулезные ЛС; 6) противосифилитические ЛС; 7) средства для лечения протозойных инфекций; 8) лротивогрибковые ЛС; 9) противовирусные ЛС; 10) противопаразитарные (антигельминтные) ЛС.
Для оценки ХТС решающее значение имеет химиотерапевтический индекс (ХИ), представляющий отношение минимальной терапевтической дозы (МТД) к максимальной переносимой дозе (МПД), выраженное в %% или дробью. Чем ниже ХИ, тем выше лечебный эффект и меньше риск осложнений от препарата. Эффективная и безопасная химиотерапия базируется на следующих основных принципах: 1. Рациональный выбор препарата на основе клинического и бактериологического диагноза с учетом состояния и особенностей больного, его аллергологического анамнеза и чувствительности возбудителей к ХТС. Отсутствие клинического улучшения в течение 2–3 суток ставит вопрос об адекватности проводимой химиотерапии и ее пересмотре. 2. Выбор оптимальных доз, путей введения и интервалов между приемами препарата с учетом возраста, массы тела, состояния больного, локализации и тяжести инфекционного процесса, фармакокинетики препарата с целью создания эффективной концентрации в организме. 3. Возможно раннее начало лечения, так как в процессе заболевания возникают деструктивные изменения в органах, затрудняющие доступ препарата в очаги инфекции. 4. Определение оптимального курсалечения. При острых инфекциях действие ХТС проявляется быстрее, поэтому требуется более короткая интенсивная терапия, которая должна продолжаться еще 2–3 дня после исчезновения клинических симптомов заболевания. При подострых и хронических инфекциях ХТС действуют, как правило, медленнее, поэтому курс терапии должен быть более продолжительным и при необходимости повторяться. Преждевременная отмена препарата способствует возникновению резистентных форм микробов или рецидива заболевания. 5. Комбинированное применение ХТС с целью усиления лечебного эффекта, ослабления побочного действия и уменьшения вероятности развития устойчивых форм микроорганизмов. Использовать можно только рациональные проверенные комбинации ХТС (как правило, не более 2–3 препаратов). Показаниями для комбинированного применения ХТС служат: а) тяжелые инфекции, требующие немедленного интенсивного лечения до постановки бактериологического диагноза и выявления устойчивости микробов; б) смешанные инфекции или множественные процессы, вызываемые различными возбудителями; в) необходимость предупредить развитие устойчивых форм микроорганизмов. 6. Применение ХТС в комплексе с другими ЛС, способствующими активизации защитных сил организма (противовоспалительные, жаропонижающие, антигистаминные, иммуностимулирующие, витаминные, сердечно-сосудистые и др. ЛС).
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]Химиотерапия - лечение лекарственными препаратами, оказывающими специфическое повреждающее действие, главным образом, на возбудителей инфекционных заболеваний или клетки опухолей.
Наиболее известными химиотерапевтическими препаратами, безусловно, являются антибиотики, благодаря которым резко снизилась летальность, и стали возможны случаи выздоровления больных такими серьезными инфекциями, как легочная чума, брюшной тиф, сыпной тиф, менингококковая инфекция. На данный момент описано более 2000 антибиотиков, примерно у 200 антибиотиков детально изучен механизм действия. Но, в повседневной практике применяется всего около 50 препаратов антибактериального действия.
Однако, широкое применение антибиотиков имеет и отрицательную сторону - многие микроорганизмы стали невосприимчивы к их действию, а некоторые антибиотики в ряде случаев угнетают функции иммунных систем организма больного. Эту проблему медики стараются решить путем создания новых, более совершенных, высокоэффективных и нетоксичных препаратов и разработки способов коррекции побочных эффектов имеющихся антибактериальных средств.
Основные принципы антибиотикотерапии инфекций:
- выделение и идентификация возбудителя болезни;
- выбор максимально эффективного и минимально токсичного препарата;
- определение оптимальных доз и методов введения препарата;
- своевременное начало и продолжительность лечения;
- знание характера и частоты побочных явлений назначаемых препаратов;
- комбинированное использование различных препаратов с целью усиления антибактериального эффекта, снижения частоты побочных явлений.
Препараты группы пенициллинов (бициллин, оксациллин, ампициллин, амоксициллин…) высокоэффективны по отношению к грамположительным (стрептококки, стафилококки, пневмококки) и грамотрицательным (гонококки, менингококки) коккам, сибиреязвенной палочке, клостридиям, возбудителям дифтерии, трепонемам, лептоспирам.
Цефалоспорины (цепорин, цефазолин, цефамезин, цефалексин, цефалотин, роцефин…) близки к пенициллинам по строению и механизму действия. Данные препараты наиболее эффективны в отношении кокков, оказывают выраженное действие на грамотрицательные бактерии.
Препараты группы стрептомицина в данное время применяются ограничено, вследствие частичной утраты микроорганизмами чувствительности к ним.
Левомицетин относится к антибиотикам широкого спектра действия, и широко используется в лечебной практике. Данный препарат эффективен по отношению к грамотрицательным, грамположительным бактериям, риккетсиям, спирохетам.
Тетрациклины и рифампицин также обладают широким спектром действия, подавляя рост большинства грамположительных и грамотрицательных бактерий, риккетсий.
Аминогликозиды относятся к антибиотикам неомициновой группы:
- первое поколение: сульфат неомицина, мономицин, канамицин, сульфат гентамицина;
- второе и третье поколение: тобрамицин, нетилмицин, амикацин - активно действуют на грамотрицательные и грамположительные бактерии.
Антибиотики-макролиды (эритромицин, фосфат олеандомицина, рулид, макропен, сумамед, клоцид, ровамицин) эффективны по отношению к грамположительным бактериям, их основное применение при тяжелых формах заболевания стафилококковыми инфекциями.
Полимиксины эффективны по отношению к грамотрицательным бактериям: шигеллам, сальмонеллам, синегнойной палочке, эшерихии.
Противогрибковые антибиотики (нистатин, леворин, монистат, клотримазол, микосептин, микозолон, нитрофунгин, анкотил…) используются в борьбе с возбудителями микозов.
На смену традиционным препаратам приходят антибиотики третьего и четвертого поколения, которые обладают многими преимуществами по сравнению с природными антибиотиками:
- кислотоустойчивостью;
- ферментоустойчивостью;
- расширенным спектром действия;
- улучшенным распределением в тканях и жидкостях организма;
- измененным механизмом действия на бактериальную клетку;
- меньшим числом побочных эффектов.
При особо тяжелых формах инфекций, вызванных кишечными бактериями, хламидиями, микоплазмами применяются препараты широкого спектра действия - производные фторхинолона: офлоксацин, нолицин, норфлоксацин, абоктал, пефлоксацин…
Для лечения широкого круга заболеваний (ангины, пневмонии, кишечные инфекции…), вызываемых грамположительными и грамотрицательными бактериями, не утратили своего значения сульфаниламидные препараты пролонгированного действия: сульфапиридазин, сульфадиметоксин, сульфален… Данные препараты применяются как самостоятельно, так и в сочетании с салициловой кислотой (салазосульфапиридин) и триметопримом (ко-тримоксазол). Сульфаниламиды обладают такими побочными эффектами, как раздражающее действие на слизистую желудка, образование камней в мочевыводящей системе.
К противопаразитарным средствам относят:
- противомалярийные препараты - хингамин, хлоридин, хинин, примахин, атоваквон, фансидар, ко-артем;
- противоамебные препараты - хиниофон, метронидазол, тинидазол, гидрохлорид эметина;
- нитроимидазолы - синтетические антимикробные препараты с высокой активностью по отношению к анаэробным бактериям: метронидазол, орнидазол, тинидазол.
Используемые противовирусные препараты оказывают избирательное действие на ограниченное число вирусов, и обладают невысокой эффективностью:
- вирус гриппа А - амантадин;
- вирусы гриппа А, В - арбидол;
- герпетическая инфекция - азидотимидин, ацикловир, ганцикловир, крисиван, цитарабин;
- гепатит С - рибавирин;
- гепатит В - ламивудин;
- натуральная оспа - метисазон.
Осложнения при химиотерапии
Аллергические реакции (от дерматита до анафилактического шока) наблюдаются наиболее часто, и могут развиваться независимо от дозы и длительности применения препарата.
Эндотоксические реакции (реакции Яриша-Герцгеймера) возникают в ответ на ударные дозы антибиотиков, зависят от массивного распада бактериальных клеток с освобождением эндотоксинов (антибиотикотерапия сифилиса, брюшного тифа, менингококковой инфекции, бруцеллеза, сепсиса).
Дисбактериоз грозит развитием аутоинфекции из-за селекции микроорганизмов, устойчивых к антибиотикам, особенно это относится к стафилококкам, некоторым грамотрицательным бактериям, дрожжеподобным грибам рода Candida.
[youtube.player]Чтобы правильно и успешно использовать весь богатейший арсенал лекарственных средств при лечении инфекционных больных, необходимо руководствоваться научной методологией лечения, основанной на современном понимании инфекционного процесса при каждой нозоформе В этой области накопилось очень много новых данных которые требуют от врача их осмысления и рационального использования у постели больного, не забывая при этом об опасностях которые подстерегают и больного, и врача при назначении каждого нового лекарственного средства.
Назначая тот или иной лекарственный препарат этиотропного действия следует отказаться от бытовавших многие десятилетия представлений об их стерилизующем действии (П. Эрлих) или, напротив только о стимулирующем влиянии их на защитные силы организма (П. Брихер, Д. Л. Романовский) благодаря чему достигается лечебный эффект Надо помнить что химиопрепараты обладают бактериостатическим действием а не бактерицидным, и достижение выздоровления (саногенез) при назначении антибактериальных лекарственных средств обусловлено несомненным участием защитных сил макроорганизма.
При лечении инфекционного больного следует всячески использовать защитный потенциал организма для усиления лекарственного воздействия другими препаратами на процессы саногенеза (комбинированная терапия) При этом в зависимости от стадии болезни следует отдавать предпочтение препаратам того или иного действия В начале болезни необходимо назначение лекарственных средств этиотропного действия и дезинтоксикационных средств Этиотропная терапия должна строго соответствовать острому периоду болезни и не иметь продолжения без достаточного на то обоснования Так, антитоксические сыворотки, применяемые при дифтерии ботулизме, столбняке, анаэробной гангрене, оказывают прекрасное лечебное действие, снижая специфическую интоксикацию, только в начальном периоде болезни (желательно их введение в 1-й день) в более поздний период, когда токсины уже вызвали поражение соответствующих тканей и органов введение АТ-сывороток бессмысленно Прежде врачи сравнивали действие специфических АТ-сывороток с водой при пожаре которая спасает только то, что еще не успело сгореть.
Оказалось неэффективным и лечение бактерионосительства при кишечных и других инфекциях (брюшной тиф, дизентерия и др ) несмотря на чувствительность возбудителя к применяемым с этой целью лекарственным препаратам Неэффективность антибактериальной терапии для лечения бактериовыделителей (продолжающееся выделение возбудителя после стихания клинических проявлений), так называемого острого постинфекционного бактериовыделения и особенно хронических бактерионосителей (продолжающегося бактериовыделения после 3 мес от начала клинического выздоровления) объясняется тем, что в основе бактерионосительства лежат глубокие механизмы чаще всего связанные с несовершенством иммунологических реакций организма, не позволяющих ему очиститься от возбудителя; нельзя исключить при этом роли иммуногенетических факторов, включая антигенную мимикрию.
Долгое время обсуждалось место экспериментальной химиотерапии в клинике. Нередко данным эксперимента отводилась роль примата в построении этиотропного лечения многих инфекционных болезней, что следует признать ошибочным, так как последняя инстанция оценки эффективности химиопрепарата - это клиническая практика, основанная на репрезентативных данных. Большое значение в клинике имеет правильная оценка феномена резистентности микроба-возбудителя к химиопрепаратам. Многочисленные клинические исследования, проведенные при лечении дизентерии, брюшного тифа и других болезней, включая гонорею и сифилис, показали, что между лекарственной чувствительностью и эффективностью терапии нет параллелизма.
При высокочувствительных штаммах возбудителя лечебный эффект может быть хуже, чем при лекарственно-устойчивых. Путем глубокого анализа взаимодействия микроба -лекарственного препарата - макроорганизма пришли к согласованному выводу, что химиотерапия нечто большее, чем действие только на микроба-возбудителя. Применяя химиотерапию, как подчеркивал А.Ф. Билибин, мы воздействуем не только на микроб и макроорганизм, а на их взаимодействие, которое динамично, пластично, опосредовано и неодинаково на разных стадиях инфекционного процесса. В этом смысле задача врача при лечении инфекционных болезней химиопрепаратом состоит также в том, чтобы находить адекватные лечебные подходы к выбору стимулирующих иммунные силы организма лечебных средств и методов. В конечном итоге это и будет определять индивидуальный подход к лечению конкретного инфекционного больного, а не инфекционной болезни.
На этом лечебном принципе горячо настаивали классики отечественной медицины (Мудров, Боткин, Захарьин, Пирогов, Остроумов и др.).
В медицинской практике для лечения больных инфекционными заболеваниями и в ряде случаев для профилактики широко применяются различные относительно безвредные для макроорганизма химические вещества, оказывающие губительное действие на патогенные микроорганизмы.
Специфически действующие на микробы лекарственные вещества были случайно найдены задолго до бактериологической эры. Индейцы Перу открыли лечебное действие хинной коры. Жители Бразилии с успехом применяли корень ипекакуаны для лечения амебиаза. Широкое применение получила ртуть для лечения сифилиса.
Лечение бактериальных, вирусных, паразитарных заболеваний с помощью химиотерапевтических препаратов, которые избирательно подавляют развитие и размножение соответствующих инфекционных агентов в организме человека называют химиотерапией, а назначение химиопрепаратов с профилактической целью – химиопрофилактикой.
Основоположником химиотерапии является немецкий ученый Пауль Эрлих, который в начале ХХ века синтезировал сальварсан, неосальварсан и другие препараты и доказал, что клетки избирательно взаимодействуют с определенными химическими веществами благодаря наличию у них специфического рецепторного аппарата.
Химиопрепараты должны обладать специфичностью действия, максимальной терапевтической эффективностью и минимальной токсичностью для организма. Безвредность препаратов устанавливают с помощью химиотерапевтического индекса (ХТИ) – отношение максимально переносимой дозы к минимальной лечебной дозе. Он должен быть не менее трёх. Если менее трёх, то препарат применять нельзя.
Различают бактериостатическое (фунгиостатическое) действие препарата, при котором наблюдается прекращение роста и размножения микроорганизмов за счёт нарушения биохимических процессов в клетке; бактериоцидное (фунгицидное) действие, при котором наблюдается гибель клетки; бактериолитическое действие, вызывающее лизис микробов.
Для лечения инфекционных болезней применяют следующие препараты:
| Группа препаратов | Название препаратов | Заболевания |
| Мышьяковистые препараты | Новарсенол, аминарсон, осарсол | Сифилис,возвратный тиф,амебиаз, сибирская язва |
| Препараты висмута | Ксероформ, биохинол | Энтероколиты, сифилис |
| Соединения сурьмы | Стибенил, стибозан, сурьмин | Лейшманиоз, венерический лимфогранулематоз |
| Препараты ртути | Каломель, ртутная серая мазь | Сифилис, антисептики при гноеродных заболеваниях |
| Препараты акридина | Риванол, акрицид, флавицид | Гноеродные и воспалительные заболевания зева, носоглотки |
| Противомалярийные средства | Хинин, акрихин, плазмоцид, прогуанил | Малярия |
| Алкалоидные препараты | Эметин | Амебиаз |
| Сульфаниламидные препараты | Стрептоцид, этазол, фталазол, сульгин | Ангина, скарлатина, рожа, гонорея, цистит, трахома |
| Нитрофурановые препараты | Фуразолидон, фурадонин, фурагинид | Кишечные инфекции |
| Синтетические препараты | ПАСК, тибон, фтивазид, тубазид, юглон | Туберкулез |
| Противовирусные препараты | Интерферон, ремантадин, дезоксирибонуклеазы | Герпес, грипп, полиомиелит, Коксаки |
| Антибластомные препараты | Дегранол, хлорметин, допан, эмбихин, сарколизин | Семинома яичка, костные опухоли и др. |
Разновидностью химиотерапевтических препаратов являются антибиотики.
Антибиотики(лат. Anti – против, bios – жизнь) – химические вещества биологического происхождения и их полусинтетические производные, подавляющие рост патогенных микроорганизмов, а в ряде случаев задерживающие рост злокачественных новообразований.
К антибиотикам предъявляют следующие требования:
· Высокая избирательность (селективность) антимикробного эффекта в дозах, нетоксичных для макроорганизма.
· Сохранение антимикробного эффекта в жидкостях и тканях организма, низкий уровень инактивации белками сыворотки крови и тканевыми ферментами.
· Хорошее всасывание, распределение и выведение, обеспечивающее высокие терапевтические концентрации в макроорганизме, в течение достаточно длительного времени.
· Предупреждение развития эндотоксического шока при инфекциях, вызванных грамотрицательными микроорганизмами.
· Отсутствие или медленное развитие резистентности при их применении.
· Отсутствие или небольшой процент побочных эффектов.
· Должен быть длительный период полураспада (прием 1-2 раза в сутки).
· Низкая стоимость на курс терапии и высокая эффективность.
Лекарственная форма должна быть удобной для практического использования в разных возрастных группах, при различной локализации процесса и стабильной при хранении.
На практике ни один из препаратов не отвечает всем требованиям.
Существует три способа получения антибиотиков.
Биологический синтез. Для получения антибиотиков используются высокопродуктивные штаммы микроорганизмов и специальные питательные среды, на которых их выращивают.
Комбинированный метод. Этот метод представляет собой сочетание первых двух: с помощью биологического синтеза получают антибиотик, выделяют из него так называемое ядро и химическим путем добавляют к нему различные радикалы. Антибиотики, полученные таким методом, называются полусинтетическими.
Активность антибиотика выражается в международных единицах. Так например, за 1 ЕД пенициллина (оксфордская единица)принимают наименьшее количество препарата, подавляющее рост эталонного штамма стафилококка. Единица действия (ЕД) соответствует активности 0,6 мкг химически чистой кристаллической натриевой соли бензилпенициллина.
Классификация антибиотиков. В настоящее время существует множество классификаций антибиотиков, однако ни одна из них не является общепризнанной.
В основу одной из главных классификаций положена химическая структура антибиотиков.
По происхождению различают антибиотики природные или естественные, полусинтетические и синтетические.
Естественные антибиотики в зависимости от источника получения делятся на шесть групп.
● антибиотики, полученные из грибов (пенициллины, гризеофульгин, цефалоспорины и др.);
● антибиотики, полученные из актиномицетов; группа включает 80% всех антибиотиков (стрептомицин, тетрациклин, эритромицин, левомицетин, нистатин и др.);
● антибиотики, продуцентами которых являются собственно бактерии (полимиксины,грамицидин).
● антибиотики, животного происхождения (лизоцим, экмолин, интерферон); из рыбьего жира получают эктерицид;
● антибиотики растительного происхождения. К ним можно отнести фитонциды, которые выделяют лук, чеснок, другие растения. В чистом виде они не получены, так как являются чрезвычайно нестойкими.
По направленности ингибирующего действия различают противобактериальные (тетрациклины, левомицетин, стрептомицин, гентамицин, канамицин), противогрибковые (нистатин, леворин, амфотерицин В, гризеофульнин), противовирусные, противопротозойные и противоопухолевые (рубомицин, брунеомицин, оливомицин) антибиотики.
По спектру действия антибиотики делятся на следующие группы:
- узкого спектра, подавляющие рост и развитие грамотрицательных и грамположительных кокков;
- узкого спектра, подавляющие рост и развитие грамотрицательных бактерий;
- широкого спектра, подавляющие рост и развитие грамположительных и грамотрицательных кокков, бактерий, хламидий, риккетсий и др.
По механизму действия различают пять групп антибиотиков:
● антибиотики, нарушающие синтез клеточной стенки (пенициллин, цефалоспорины, фосфомицин, циклосерин);
● антибиотики, нарушающие молекулярную организацию и синтез клеточных мембран (полимиксины, бацитрацин, полиены);
● антибиотики, нарушающие синтез белка (стрептомицин, тетрациклин, левомицетин, фузидин и другие аминогликозиды и макролиды);
● антибиотики – ингибиторы синтеза нуклеиновых кислот (рифампицин, хлорохин, хинолоны);
● антибиотики, модификаторы энергетического метаболизма (антиметаболиты) – сульфаниламиды, триметоприм, изониазид.
Из полученных тысяч антибиотиков в клинической практике находят применение лишь 150 – 200 препаратов. Это объясняется тем, что многие антибиотики, будучи эффективными антимикробными средствами, оказывают выраженное отрицательное воздействие на организм, для лечения больных не могут быть использованы. Даже те несколько десятков употребляемых антибиотиков, как и все лекарственные препараты, обладают побочным действие на организм.
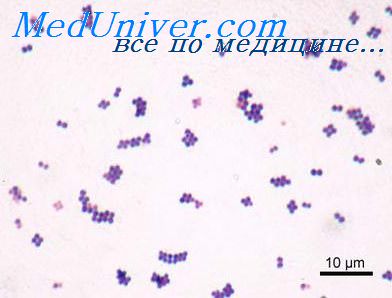
Побочные действия или побочные эффекты- это действия препарата, непредусмотренные при их применении, часто являются нежелательными, вредными для организма человека. Побочное действие лекарственных препаратов следует заподозрить при любых неожиданных отклонениях в клиническом течении заболевания.
Выделяют следующие побочные реакции при антибиотикотерапии:
- лекарственная аллергия (сыпь - крапивница, отеки век, губ, носа, дерматиты, отек Квинке, анафилактический шок);
- иммунодефицитные состояния (левомицетин подавляет антителообразование; тетрациклин угнетает фагоцитоз; циклоспорин оказывает иммунодепрессивное действие на Т-систему. Антибиотики вызывают гибель микробов быстрее, чем они успевают выполнить свою антигенную функцию. В результате этого не вырабатывается полноценный иммунитет, что приводит к переходу заболевания в хроническую форму, возникновению реинфекций и рецидивов).
- лекарственная зависимость при применении антибиотиков может встречаться в виде синдрома отмены
- токсическое (степень проявления зависит от механизма действия антибиотика и токсичности его метаболитов). Тетрациклины могут вызывать поражения печени. Аминогликозиды (стрептомицин), обладают нефротоксическим действием, вызывают поражение почек, а также могут вызывать необратимое поражение слухового нерва. Левомицетин может поражать органы кроветворения, он также обладает эмбриотоксическим действием. Цефалоспорины третьего поколения нарушают синтез витамина К, в результате чего могут возможны кровотечения. Длительное применение пенициллина ведет к поражению ЦНС.
- канцерогенное действие (могут обладать сами препараты или их метаболиты).
- мутагенное действие (у беременных женщин тератогенное или эмбриотоксическое – прямое влияние на организм плода оказывают антибиотики группы тетрациклина).
Кроме неблагоприятного побочного влияния на микроорганизмы, антибиотики могут вызывать нежелательные для человека изменения в самих микроорганизмах. У микроорганизмов могут изменяться морфологические, биохимические и другие свойства. Микробы с измененными свойствами трудно распознать, и, следовательно, поставить диагноз больному, у которого они обнаружены.
При лечении антибиотиками у бактерий формируется приобретенная антибиотикоустойчивость. Возникновение антибиотикорезистентности может быть связано с изменениями в бактериальной хромосоме, возникающими в результате мутаций. Такой вид устойчивости называют хромосомной устойчивостью. Она может передаваться при всех видах генетического обмена.
Ограничение развития устойчивости к антибиотикам может быть достигнуто следующим образом:
· следует избегать неправильного, нерационального использования антибиотиков;
· применять только при наличии показаний;
· назначать их в определенных дозах – небольшие дозы способствуют селекции устойчивых клонов микроорганизмов;
· соблюдать интервалы между введениями;
· применять в течение определенного времени;
· комбинировать препараты только по показаниям;
· постоянно контролировать уровень резистентности микроорганизмов у пациентов стационаров и амбулаторных больных;
· ограничивать применение антибиотиков, что предполагает соглашение между клиницистами и микробиологами;
· уменьшить применение антибиотиков в клинической практике, животноводсте и т.д.;
· не использовать новые препараты до тех пор, пока проявляют эффективность уже используемые средства.
Противовирусные препараты. К избирательно действующим на вирусы веществам относятся препараты, ингибирующие их адсорбцию на клетках, процессы проникновения и раздевания вирионов. К ним, в частности, относятся дизоксарил, препятствующий высвобождению вирусных нуклеокапсидов в результате взаимодействия с суперкапсидаими, и производные адамантана ремантидин и амантадин, ингибирующие репродукцию вирусов кори, краснухи, везикулярного стоматита, вируса гриппа, особенно – типа А.
Широко используются аналоги нуклеотидов (аномальные нуклеозиды), сходные с пуриновыми и пиримидиновыми основаниями: йодоксиуридин и трифторидин (пиримидиновые аналоги) и цитозинарабинозид, ациклогуанозин (ацикловир), ганцикловир, фамцикловир, видарабин (пуриновые аналоги), ингибирующие ДНК-полимеразы вирусов, а рибавирин обладает универсальной способностью подавлять как ДНК-, так и РНК-полимеразы вирусов.
Производные тиосемикарбазонов ингибируют синтез поздних иРНК, что нарушает сборку дочерних популяций поксвирусов.аквинавир, ритонавир, индинавир и другие синтетические пептиды конкурентно подавляют протеазы вирусов. В инфицированных ими клетках постепенно накапливаются нерасщепленные предшественники gag-полипротеина, проявляющие цитотоксическое действие. Угнетают вирусы также антифолевые препараты (аминоптерин и метатрексат) и виналкалоиды (винкристин и винбластин).
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
[youtube.player]
Введение ХТП осуществляют различными способами — в зависимости от этиологий и характера инфекции и свойств препаратов. Основное при этом — необходимость создания достаточной для лечебного действия концентрации активного вещества в очаге инфекции, и при септических процессах — в крови больного.
При введении ХТП учитывают особенности их всасывания, распространения и выведения из организма. Одни препараты (бензилпенициллин, метициллина натриевая соль, ристомицина сульфат, карбенициллина дииатриевая соль, гентамицина сульфат, амфотерицин В и др.) вводят исключительно парентерально: внутримышечно, внутривенно, внутрикостно, другие (феноксиметилпенициллин, многие тетрациклины, левомицетин, эритромицина основание, фузидин-натрий, гризеофульвин, нистатин, леворин, невиграмон, нитроксолин, энтеросептол, бисептол (бактрим), ПАСК-натрий, изониазид, многие сульфаниламиды, производные нитрофурана и др.) — только через рот, третьи (грамицидин, неомицина сульфат, полимиксина М сульфат, энтеросептол, гелиомицин, нистатин, леворин и др.) применяют преимущественно местно: непосредственно на пораженную кожу, слизистые оболочки и т. д. Многие ХТП (мономицин, канамиции, линкомицина гидрохлорид, оксациллина натриевая соль, ампициллин и др.) можно вводить несколькими различными способами, некоторые каким-либо одним способом: только внутривенно или только внутрь.
Хорошо всасывающиеся в кишках вещества достаточно вводить внутрь через рот, а иногда через прямую кишку. Препараты, которые можно вводить внутрь и парентерально, обычно последним способом вводят в более тяжелых случаях. При сепсисе из-за слабого всасывания в кишках лучше пользоваться парентеральным методом. Вещества, слабо или совсем не всасывающиеся в пищевом канале или легко разрушающиеся кислотой желудочного сока, пищеварительными или микробными ферментами, вводят преимущественно парентерально. Некоторые антибиотики при внутримышечном введении оказывают значительное раздражающее действие, вызывая воспаление и даже некроз в месте введения. Их назначают внутрь или местно на поверхности слизистых оболочек (нистатин, леворин, грамицидин, гелиомицин), или внутривенно (ристомицина сульфат, амфотерицин В). Обычно избегают введения ХТП подкожно, что объясняется неравномерным их всасыванием из подкожной клетчатки.
Внутривенное введение обычно обеспечивает, хотя и на коротким срок (чаще на 1—2 ч), более высокую концентрацию препарата в крови, а затем и в различных органах. В таких случаях требуются частые инъекции (при струйном методе) или постоянное капельное введение. Еще большие концентрации ХТП в отдельных органах обеспечиваются при внутриартериальном введении, что в ряде случаев устраняет и барьерную функцию печени. Этот метод особенно ценен при инфекционных процессах в области конечностей или в костной ткани.
Практически важными являются характер и степень выведения препарата из организма или его разрушение при различных способах введения. При заболеваниях мочевых или желчных путей иногда наблюдается терапевтическое действие даже при назначении не очень активных веществ, если они выделяются с мочой или желчью в достаточно высоких концентрациях.
Создать достаточные концентрации препарата в органах, которые защищены биологическими барьерами, особенно в спинномозговой жидкости и центральной нервной системе, трудно. Гематоэнцефалический барьер значительно ограничивает прохождение большинства ХТП из крови в спинномозговую жидкость. Поэтому лечение при менингите и энцефалите представляет значительные трудности.
Прохождение ХТП в спинномозговую жидкость в первую очередь зависит от свойств препаратов, в частности от их растворимости в жирах. Только отдельные из них (левомицетин, цефалоспорин, бисептол, ристомицина сульфат, циклосерин, цепорин, вибрамицин, амфотерицин В, метронидазол, сульфаниламиды и фтивазид) сравнительно легко проходят через гематоэнцефалический барьер, образуя терапевтические концентрации в спинномозговой жидкости и ткани мозга.
Кроме того, степень проходимости различных ХТП в спинномозговую жидкость зависит от их концентрации в крови. Только содержание в крови очень высоких концентраций пенициллина в результате парентерального введения в массивных дозах может обеспечить в спинномозговой жидкости, особенно у больных менингитом, его лечебные концентрации. На этом и основано применение массивных доз бензилпенициллина при менингококковом менингите и других его формах.
Решающим фактором при этом часто является состояние оболочек мозга, так как проходимость различных ХТП при их воспалении обычно значительно выше, чем при нормальном состоянии. (В центральную нервную систему практически не проходят полимиксины, фузидин-натрий, энтеросептол.) Однако, чем быстрее проникает препарат в спинномозговую жидкость (а также в кровь), тем быстрее он выделяется. Большое практическое значение при многих заболеваниях имеет состояние и других биологических барьеров.
При выборе оптимального для данного больного способа введения препарата следует учитывать неодинаковую способность препаратов всасываться в пищевом канале. Чтобы обеспечить максимальную концентрацию в очаге инфекции, в ряде случаев ХТП применяют местно, вводя его непосредственно в воспалительный очаг или в близлежащую область: субокципитально (при менингите, энцефалите), на поверхность пораженных слизистых оболочек или кожи (при кандидозе, гнойных процессах, вагините, цистите и др.), в абсцесс (или обкалывают его растворами ХТП) и т. д. Применяют внутриартериальный, аэрозольный, внутритрахеальный, внутрибронхиальный, внутрикостный и другие способы введения.
При абсцессах лёгких, пневмонии, бронхоэктазах, гнойном бронхите, гангрене лёгкого п других заболеваниях для создания максимальных концентраций ХТП в пораженных органах их можно вводить внутриартериально, что, однако, применяют редко. При заболеваниях легких и бронхов ХТП чаще вводят внутритрахеально (при помощи гортанного шприца) или в виде аэрозоля.
Через серозные оболочки грудной и брюшной полости хорошо проникают препараты левомицетина (особенно сукцинат) и некоторые другие антибиотики. Но концентрация пенициллинов, стрептомицина, тетрациклинов и макролидов в серозных полостях обычно в 3—4 раза меньше, чем в крови. Неомицина сульфат и полимиксина М сульфат особенно плохо проходят в серозные полости.
В суставные полости хорошо проникают пенициллин и его по-лусинтетические препараты, левомицетин и его производные, тетрациклины, эритромицин, ристомицина сульфат, метронидазол и др. Поэтому при артрите такие препараты можно вводить парентерально или через рот, а не непосредственно в полость пораженного сустава (возможно местное раздражающее действие более концентрированных растворов).
В костную ткань и костный мозг особенно легко и в значительных концентрациях проникают тетрациклины, линкомицина гидрохлорид, фузидин-натрий, рифампицин (бенемицин), диоксидин, нитроксолии, цефалоспорины, бисептол, метронидазол, ристомицина сульфат, несколько хуже проникают препараты пенициллина и эритромицина.
В очаги воспаления ХТП проникают значительно лучше в ранней стадии воспалительного процесса. После образования перифокального инфильтрата они нередко оказываются малоэффективными, тем более что гной снижает активность многих ХТП. В очаги некроза их проходимость ослаблена. В гнойные очаги ХТП вводят после удаления гноя и промывания полости очага, тогда в них могут создаваться очень высокие концентрации препаратов.
В предстательную железу легко проникают бензилпенициллин, макролиды, метациклина гидрохлорид (вибрамицин) и другие тетрациклины, производные нитрофурана, рифампицин (бенемицин), бактрим (бисептол), метронидазол и цефалоспорины. Несколько слабее проходят нитроксолин (5-НОК), фузидин-натрий, грамурин, препараты группы пенициллина.
Из разнообразных способов введения ХТП следует отдавать предпочтение менее травматичным и обеспечивающим содержание препарата в достаточной концентрации в очаге инфекции. Поэтому при возможности следует предпочитать введение препарата внутрь через рот или прямую кишку, но не парентерально. Эти методы наиболее удобны и для лечения больных амбулаторно или на дому, особенно для лечения детей.
Парентеральные методы введения ХТП применяют при затруднении глотания, упорной рвоте, бессознательном состоянии больного и особенно при тяжелом течении инфекционных заболеваний, когда необходимо как можно быстрее создать в организме высокие концентрации препаратов.
Однако введение некоторых химиопрепаратов и внутрь обеспечивает быстрое (через 1—2 ч) создание в крови и внутренних органах концентраций, достаточных для лечебного эффекта. К таким препарата относятся оксациллина натриевая соль, диклоксациллина натриевая соль, ампициллин, эритромицин, олеандомицина фосфат, линкомицина гидрохлорид, рифампицин, фузидин-натрий, сульфатон (бисептол), производные нитрофурана, нитроксолин и др. Иногда достаточно первый раз (или первый день) вводить необходимый ХТП парентерально, а затем продолжать лечение введением его внутрь. Большинство химиотерапевтических препаратов, вводимых через рот, принимают за 30—60 минут до или через час и более (что лучше) после еды, что усиливает лечебное действие. Это связано не только с чувствительностью ряда препаратов к кислоте желудочного сока и пищеварительным ферментам, но и с возможностью нежелательного взаимодействия с пищей. Тетрациклины, например, легко соединяются с кальцием, содержащимся в молоке и других пищевых продуктах. Только при необходимости уменьшения диспепсических реакций, в частности при введении производных нитрофурана, олеандомицина фосфата, налидиксовой кислоты (невиграмона), нитроксолина, энтеросептола, их принимают сразу после еды, а если натощак, то запивают значительным количеством жидкости.
При кишечных инфекциях (за исключением случаев, сопровождающихся упорной рвотой) предпочтительно назначение ХТП через рот. При этом обычно эффективны парные сочетания препаратов, например фуразолидона с энтеросептолом или фуразолидона с полимиксина М сульфатом. Они особенно рекомендуются при частых в настоящее время случаях устойчивости возбудителей дизентерии и других кишечных инфекций к ранее широко применявшимся для лечения антибиотикам: левомицетину, тетрациклинам, стрептомицину. Значительно меньшую эффективность при этих заболеваниях имеют слабо всасывающиеся в кишках неомицина сульфат, мономицин и полимиксина М сульфат. При кишечных инфекциях допустимо назначение сочетаний хорошо (например, фуразолидон) и слабо всасывающихся (например, энтеросептол) веществ, что обеспечивает действие на возбудителей, находящихся в просвете кишок, на поверхности и в глубине слизистой оболочки, а также в регионарных лимфатических узлах.
При инфекционном поражении легких и бронхов желательны аэрозольный, внутритрахеальный или внутрибронхиальный и внутриплевральный способы введения, которые нередко комбинируют. Вещества, вводимые в легкое, обычно обнаруживаются в нем и в крови более длительное время, чем при внутримышечном введении.
При поражениях кожи, подкожной клетчатки или слизистых оболочек предпочтительно местное применение ХТП (иногда в сочетании с одним из общих способов введения) в виде мазей, присыпок, растворов и других лекарственных форм. Внутриартериальное введение часто применяют при поражении костей и конечностей.
У детей младшего возраста, а также лиц пожилого возраста и ослабленных больных при наличии дистрофических явлений, заболеваний печени или застойных явлений в ней, а также при заболеваниях верхних отделов пищевого канала рационально применение препаратов, хорошо всасывающихся в прямой кишке (левомицетин, эритромицин, олеандомицина фосфат, линкомицина гидрохлорид, производные нитрофурана, сульфаниламидные препараты, тетрациклина гидрохлорид, рифампицин, метициллин, метронидазол и др.). При введении через прямую кишку препараты минуют печень, так как поступают прямо в нижнюю полую вену. Это имеет большое практическое значение, поскольку многие из них в печени разрушаются или быстро выводятся с желчью. Введение через прямую кишку обеспечивает создание даже более высоких концентраций в крови, чем введение через рот. Метод успешно применяется и при заболеваниях печени (например, при назначении фуразолидона).
Для ректального применения используют микроклизмы или ректальные (суппозитории), вводя ХТП в обычных дозах или в полтора раза больше. Метод рекомендуется также для предупреждения и устранения тошноты и рвоты, нередко вызываемых при приёме внутрь многих ХТП из числа хорошо всасывающихся слизистой оболочкой прямой кишки (в первую очередь фуразолидон и другие производные нитрофурана, тетрациклины, эритромицин). Одновременно устраняются неудобства, вызываемые горьким н m неприятным вкусом некоторых препаратов, что особенно важно при лечении детей.
Многие ХТП выделяются из крови с желчью, а затем могут повторно всасываться в кишках, что обеспечивает более длительное время их пребывания в необходимых концентрациях в организме больного (макролиды, линкомицина гидрохлорид, рифампицин — бенемицин, производные нитрофурана, тетрациклины, особенно вибрамицин, фузидин-натрий, а также сульфатон (бисептол), ристомицина сульфат и другие, которые, хотя и несколько слабее, выделяются с желчью, но образуют в ней терапевтические концентрации). С. М. Навашин и И. П. Фомина указывают, что олеандомицмна фосфат обнаруживается в желчи в концентрациях в 10 раз больших, чем при приеме равной дозы эритромицина фосфата — антибиотика этой же группы.
Продукты разложения некоторых ХТП (левомицетин, линкомицина гидрохлорид, рифампицин, сульфаниламиды и др.) также в больших количествах выделяются с желчью, поэтому эти препараты следует назначать с осторожностью при заболеваниях печени.
Рекомендуемое иногда применение отдельных ХТП (например, новоиманина) при помощи ионофореза не обеспечивает создания в очаге инфекции (например, в легких) терапевтических концентраций.
При септических процессах ХТП следует вводить чаще, чем при воспалении отдельных внутренних органов. Это связано с более быстрым их выделением из крови, чем из органов.
Местное применение ХТП чаще, чем парентеральное введение или прием внутрь, вызывает аллергизацию больных. Это особенно относится к препаратам, которые обладают более выраженными аллергизирующими свойствами (пенициллины, стрептомицин и др.).
Поскольку местное применение ХТП не всегда обеспечивает достаточные их концентрации в очаге, его нередко комбинируют с введением парентерально или внутрь.
[youtube.player]Читайте также:


