При бурсите соэ повышено
Бурсит плечевого сустава – причины, симптомы, лечение
Бурсит плечевого сустава – это воспаление околосуставной сумки, которое сопровождается скоплением жидкости, обогащенной белком и элементами крови. Это заболевание относится к заболеваниям опорно-двигательного аппарата и чаще всего встречается у людей, профессионально занимавшихся спортом и людей, чья работа была связана с непосредственными нагрузками на суставы.
- Симптомы заболевания и возможные осложнения
- Лечение заболевания
- Лечение острой и травматической формы бурсита
Плечевой бурсит так же может появиться вследствие повреждения тканей, то есть сильного удара или же благодаря инфекции. В случае повреждения – это асептический бурсит, в случае инфекции – инфекционный.
В качестве отдельных случаев выступает известковый бурсит, который возникает из-за обменных нарушений в организме человека и впоследствии откладывается в суставной сумке в виде солей. Бурсит может возникать благодаря аллергическим реакциям, а так же интоксикациям.
Бурсит плечевого сустава – симптомы, наиболее характерные в данном случае – это припухлость или отек возлевоспаленного сустава и ноющая боль, которая ограничивает и сковывает его движение. Так же может быть воспалительный процесс может сопровождаться покраснением, повышением температуры тела и болезненными ощущениями при пальпации, то есть нажатии.
Плечевой бурсит может быть опасен тем, что в затяжных случаях, он сопровождается высокой температурой и гнойными процессами. В такой период, боль у пациента становится сильной и пульсирующей.
Возможными осложнениями могут стать хроническая или же рецидивирующая формы бурсита, но главными являются: гнойный артрит и гнойный бурсит. Прогрессирование заболевание в этом случае может представлять угрозу не только для здоровья, но и для жизни пациента. Чаще всего в подобных случаях показаны частичное или полное удаление суставной сумки.
Лечение бурсита плечевого сустава всегда индивидуальное. Целями лечения являются устранение воспаления и отека, а так же снятие боли и возвращение подвижности больного сустава. В результате лечения пациент так же избавляется от угрозы серьезных осложнений и образования гноя.
На самом деле, хирургическое вмешательство при бурсите наступает крайне редко и показано оно лишь в случае тяжелых осложнений и запущенных случаях воспаления.
Хронический бурсит лечат при помощи таких лечебных процедур, как массаж, физиотерапия и акупунктура. Что касается массажа, то он считается наиболее предпочтительным и одним из самых эффективных средств в борьбе с этим недугом. Он позволяет заметно улучшить кровообращение суставных тканей и повышает общий иммунитет. Польза акупунктуры тоже велика. Она помогает снять боль и воспаление, а физиотерапия благоприятно влияет на рассасывание экссудата – скопившей в околосуставной сумке жидкости.
Лечение бурсита хронического типа при помощи антибиотиков нежелательно, потому как введение их в околосуставную сумку вызывает негативные побочные эффекты и снижает иммунные процессы в организме.
При лечение острого бурсита накладывается давящая повязка, и делаются согревающие компрессы. На ранних стадиях пациенту рекомендуется покой и неподвижность. Острую боль можно облегчить при помощи таблетки аспирина или других болеутоляющих средств.
Иногда пациенту вводится новокаин в суставную сумку, а для более быстрого рассасывания экссудата применяют сухое тепло или повязки с мазью Вишневского. При лечении такого травматического бурсита в полость сумки вводят новокаин, а затем гидрокортизон. Очень важно соблюдать асептику, поскольку в противном случае могут возникнуть осложнения.
При гнойном бурсите показано лечение пункциями. Если болезнь не останавливается, а только прогрессирует, прописывают вскрывание сумки и удаление гноя хирургическим путем. После этого гнойную рану лечат обычным путем, однако минусом этого метода является длительный процесс заживания раны.
В данном случае профилактические методы будут состоять в том, чтобы устранить травмирование околосуставной сумки при помощи антисептиков (это может быть перекись водорода, повязка или же бактерицидный пластырь).
Анализ крови при артрите
Артритом называется воспаление костных и хрящевых тканей сустава. Оно может быть вызвано инфекцией, травмой, аллергической реакцией или стать следствием другой патологии опорно-двигательного аппарата. В медицине различают реактивный, инфекционный, ревматоидный, ювенильный, травматический, псориатический и другие разновидности заболевания (всего их насчитывается больше 10).
В связи с таким количеством вариаций постановка точного диагноза является достаточно сложной, поскольку начальные клинические проявления многих видов системных заболеваний соединительной ткани отличаются мало, а типичные симптомы проявляются на поздних стадиях, когда для лечения требуется затратить намного больше времени и усилий. При дифференциальной диагностике заболеваний суставов, кроме аппаратных методов обследования (рентгенографии, МРТ, УЗИ, контрастная артрография) в обязательном порядке проводят лабораторные исследования крови.

Чтобы результаты исследований были объективными, пациенту нужно соблюдать следующие правила:
- за 2-3 дня перед сдачей анализа следует исключить из рациона жирные блюда;
- за 8 часов до проведения исследования пищу принимать нельзя;
- если это не представляет опасности для здоровья, в течение суток следует отменить прием лекарственных препаратов;
При диагностике артрита проводится несколько видов исследования крови, каждый из которых несет информацию о качественных и количественных отклонениях от нормы:
- Общий (клинический). При проведении ОАК определяют эритроциты, тромбоциты, лейкоциты, гемоглобин, СОЭ, гематокрит.
- Биохимический. Предполагает исследования физико-химических свойств компонентов крови: уровень сиаловой и мочевой органических кислот, а также белков ― гаптоглобина, фибриногена и С-реактивного белка.
- Иммунорферментный (ИФА). Представляет собой тестирование ферментов-маркеров ― ревматоидного фактора, антинуклеарных и других специфических антител.
На основании результатов анализов можно сделать выводы о наличии воспалительного заболевания, а также определить его принадлежность к тому или иному виду артрита.
Общий анализ крови позволяет обнаружить наличие очага воспаления, но не обеспечивает классификацию заболевания. Наиболее важными показателями при диагностике артрита являются скорость оседания эритроцитов (СОЭ), а также количество гемоглобина и лейкоцитов. Нормой считаются показатели:
- лейкоциты 4,0-9,0×109/л;
- гемоглобин 120-150 г/л;
- СОЭ не выше 25 мм/ч.
На видео ниже представлена более полная информация об основных показателях ОАК.

Самым надежным лабораторным методом, позволяющим обнаружить наличие воспалительного процесса, считается СОЭ. Помещенная в пробирку кровь постепенно разделяется: эритроциты, как более тяжелые частицы, оседают на дно, а легкие фракции остаются в верхнем слое. При воспалении белковый состав крови изменяется, и скорость оседания эритроцитов сразу же возрастает, достигая иногда 60 мм/ч и более.
Анализ крови на биохимию дает возможность выявить воспаление и степень его развития, а также характерные для того или иного вида артрита изменения состава плазмы и фирменных элементов крови.
Нормой считаются показатели:
- общий белок 63÷86 г/л;
- мочевая кислота 0,25÷0,50 ммоль/л;
- сиаловые кислоты 135÷200 у.е.;
- гаптоглобин 150÷2000 мг/л.
При артрите наблюдается рост количества вырабатывающихся в печени фибриногенов (они отвечают за свертываемость крови), повышается уровень участвующего в продуцировании красных кровяных телец гаптоглобина. Высокой чувствительностью обладает уровня С-реактивного белка в сыворотке крови: повышенное содержание этого элемента обнаруживается в первые сутки развития воспалительного процесса.

Результаты биохимического исследования используются для дифференциальной диагностики заболеваний суставов. Так, увеличение концентрации сиаловых кислот, которые образуются при распаде тканей, могут свидетельствовать о наличии заболевания ревматоидного типа, превышение нормы мочевой кислоты ― о подагрическом артрите.
Основные показатели иммуноферментного исследования крови:
- Ревматоидный фактор. При проведении исследования выявляются антитела к изменившему при воспалении синовиальной оболочки сустава воспаления белку. В норме величина РФ не превышает 10÷14 ед/мл, резкое увеличение количества антител считается одним из характерных признаков ревматоидного артрита.
Высокий ревматоидный фактор обнаруживается в крови 5-7% здоровых людей, в то же время у 50% больных РА результат анализа на РФ отрицательный. Следовательно, данный метод диагностики не является абсолютно достоверным и служит для постановки предварительного диагноза.
- Антитела к циклическому цитруллинированному пептиду. Атипичное для здорового организма белковое соединение цитруллин вырабатывается в синовиальной оболочке сустава при аутоиммунных воспалительных заболеваниях соединительной ткани, в частности, при ревматоидном артрите. Для их уничтожения организм продуцирует особые иммуноглобулины, которые связывают и нейтрализуют чужеродный пептид.
- Антитела к ЦЦП обнаруживаются у 70-80% больных РА, и появляются в сыворотке намного раньше других маркеров заболевания, иногда за год до проявления первых симптомов. Поэтому измерение уровня АЦЦП считается одним из эффективных и достоверных методов ранней диагностики артрита. Норма содержания антител к циклическому цитруллинированному пептиду ― 0÷3 ед./мл.
- Антистрептолизин О. Данный метод лабораторного исследования основан на определении количества антител к стрептококкам, и применяется для дифференциальной диагностики. Норма АСЛО для взрослого человека ― до 200 ед./мл. В случае ревматоидного артрита этот показатель не превышает нормы, он увеличивается при ревматизме, а также реактивном артрите, который развивается как осложнение после перенесенного инфекционного заболевания.

Анализы крови при артрите являются одним из наиболее эффективных методов дифференциальной диагностики, позволяющим исключить другие, схожие по симптомам заболевания, и обнаружить патологию в самом начале развития, а иногда даже до появления ее первых внешних признаков.
К числу обязательных диагностических мероприятий относится определение значения СОЭ при артрите. Данный анализ предоставляет информацию о скорости оседания эритроцитов. Ее изучение позволяет специалисту выявить в организме пациента воспалительный процесс. В совокупности с другими лабораторными исследованиями СОЭ определяет развитие у конкретного человека артрита.
Что такое СОЭ

СОЭ – это аббревиатура, обозначающая скорость оседания эритроцитов в крови
СОЭ называют анализ, который проводится при подозрении на ревматоидный артрит. Он показывает скорость оседания эритроцитов. То есть результат данного исследования дает информацию о том, настолько быстро красные клетки крови выпадают в осадок в течение 1 часа. По этим сведениям врач может судить о наличии в организме пациента воспалительного процесса или его отсутствии.
Нормы показателя
Чтобы понять, насколько быстро оседают эритроциты, необходимо сравнить значения нормы и патологии. Так как данный показатель может повышаться по причине болезни, то результат анализа выявит развитие определенного заболевания. Поэтому нужно обращать внимание на значения скорости оседания, особенно, если она повышена.
Показатели нормы СОЭ у женщин, мужчин и детей приведены в таблице.
| Норма СОЭ | |
| Женщины | Норма составляет от 3 до 15 мм/ч. Но нужно брать во внимание, что на данный показатель оказывает существенное влияние возраст женщины. Он отличается у пациенток до и после 30 лет. У беременных происходит повышение скорости оседания эритроцитов с четвертого месяца вынашивания ребенка. |
| Мужчины | Норма составляет от 2 до 10 мм/ч. Определение эритроцитов также требуется при проведении общего анализа крови. |
| Дети | Норма СОЭ напрямую зависит от возраста ребенка. |
Данные в таблице требуется сравнивать с тем показателем, какой был выявлен в ходе проведения лабораторного анализа.
О чем говорит повышенный уровень СОЭ

Повышенное СОЭ в крови говорит о наличии патологии
Болезнь может повысить уровень СОЭ. Поэтому его повышенное значение является веским поводом для дальнейшего обследования пациента на предмет развития воспалительных процессов в организме.
Существует целый ряд причин, из-за которых увеличивается показатель СОЭ. Реакция, обусловленная увеличением скорости выпадения в осадок эритроцитов и количества их содержания в крови, чаще всего говорит именно о патологии. Поэтому требуется наблюдать за оседанием данных элементов, а также принимать меры, после которых СОЭ не повышается.
Основной причиной нарушения является изменение физико-химических свойств и состава крови. Речь идет о таких патологиях:
- Сдвиг белкового альбуминово-глобулинового коэффициента;
- Повышение водородного значения;
- Чрезмерное насыщение кровяных телец гемоглобином.
Повышение уровня СОЭ может объясняться одним из следующих патологических состояний:
- Хронические и обостренные воспалительные процессы, которые имеют инфекционный характер;
- Ревматоидный полиартрит;
- Заболевания сердца и сосудов;
- Патологии печени, почек и поджелудочной железы;
- Эндокринные заболевания;
- Гематологические болезни;
- Повреждение внутренних органов или отдельных тканей;
- Отравление мышьяком или свинцом;
- Патологии, которые приводят к развитию интоксикации организма;
- Злокачественные новообразования;
- Повышенный уровень холестерина;
- Влияние на организм определенных лекарственных препаратов.
Чтобы точно понять, какое из заболеваний привело к повышению значения СОЭ, необходимо провести ряд дополнительных исследований.
Другие лабораторные анализы при диагностике артрита

Общий анализ крови и иммунологические показатели помогают уточнить тип заболевания
Для выявления у пациента артрита требуется изучение не только СОЭ, но и других показателей. При подозрении на данное заболевание специалист в обязательном порядке назначает пациенту проведение следующих диагностических анализов:
- Общий анализ крови;
- Биохимический анализ крови;
- Изучение иммунологических показателей.
В обязательном порядке требуется проверить уровень комплемента и специфических иммуноглобулинов. Показатели СОЭ при диагностике артрита важны так же, как и значения специфических антител, которые необходимы для подавления определенных инфекционных процессов в организме человека.
Как снизить показатель СОЭ при ревматоидном артрите

Снижение СОЭ в крови возможно при приеме медикаментов и лечении артрита
Пациенты, у которых был повышен показатель скорости оседания эритроцитов, интересуются вопросами о том, как снизить значение СОЭ при ревматоидном артрите. Чтобы добиться такого результата, необходимо пройти медикаментозное лечение. Оно включает в себя ряд препаратов, которые обладают снижающим СОЭ действием.
Справиться с отклонением помогают следующие лекарственные средства:
- Противовоспалительные нестероидные препараты;
- Глюкокортикостероиды;
- Противовоспалительные препараты селективного действия.
При незначительном повышении уровня скорости оседания эритроцитов хватает лечения НПВС. Также в курс терапии включают селективные препараты. В более серьезных случаях требуется применение сильнодействующих гормональных медикаментов.
Справиться с повышенным СОЭ могут лекарства на основе золота. Их действие направлено на подавление высокого уровня ревматоидного фактора. В результате такой терапии устраняется основная причина воспаления.
Изучением и нормализацией СОЭ должен заниматься грамотный специалист. Только он сможет определить истинную причину повышения данного показателя и подобрать терапию, которая понизит его до нормального значения.
Синовиальная сумка – что это такое?
Всего в организме человека находится около 160 синовиальных сумок.
Выделяют четыре их разновидности, в зависимости от расположения:
- Подкожные: находятся под кожей в местах костных выступов на разгибательных поверхностях суставов. Например, синовиальная сумка имеется на задней поверхности локтевого сустава. Они имеют одну или много камер. Подкожная бурса играет роль амортизатора, уменьшает трение между кожей и суставом, обеспечивает нормальную смещаемость кожи.
- Подфасциальные. Расположены под фасциями – оболочками из соединительной ткани, покрывающими мышцы. Играют ту же роль, что и подкожные.
- Подсухожильные. Расположены под сухожилиями – пучками соединительной ткани, при помощи которых мышцы прикрепляются к костям. Часто подсухожильные синовиальные сумки соединяются с суставами. Они могут охватывать сухожилия, и в этом случае называются синовиальными влагалищами сухожилий.
- Подмышечные. Располагаются между мышцей и костью, между мышцей и суставом. Способствуют амортизации и снижению силы трения.
В каких местах чаще всего возникают бурситы?
Наиболее частые места возникновения бурситов (расположены по убыванию частоты):
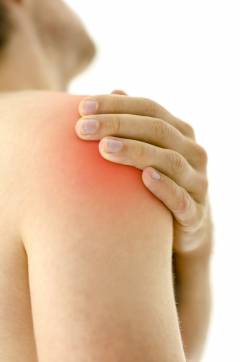
- плечевые суставы;
![]()
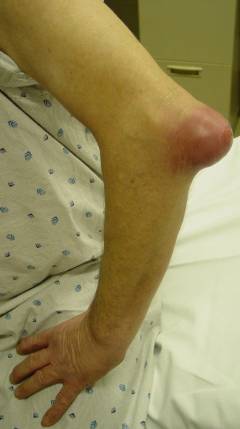
- локтевые суставы;
![]()
- коленные суставы;
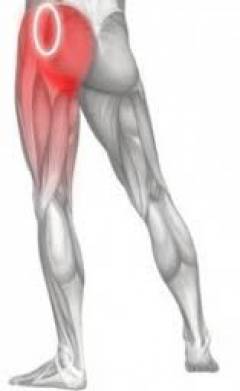
- тазобедренные суставы;
![]()
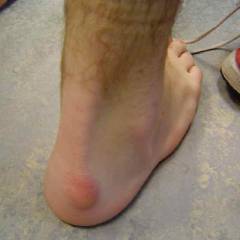
- область пятки (воспаление синовиальной сумки, которая находится между ахилловым сухожилием* и пяточной костью).
![]()
*Ахиллово сухожилие – сухожилие икроножной мышцы, которое прикрепляется к пяточной кости.
Каковы причины возникновения бурсита?
Чаще всего к развитию бурсита приводит хроническая травма, когда многократно повторяется одно и то же движение. При прямом травмирующем воздействии наиболее подвержены заболеванию синовиальные сумки в области локтя и надколенника, которые находятся практически прямо под кожей.
Бурсит может развиваться при инфицировании синовиальной сумки.
Причины инфекционного бурсита:
- Попадание инфекции в сумку во время травмы (пореза). Наиболее распространенная причина. Чаще всего страдает синовиальная сумка локтевого сустава, так как она находится прямо под кожей.
- Ослабление иммунитета. При снижении защитных сил организма инфекция может попадать в бурсы с током крови или лимфы. Состояния, при которых ослабляется иммунитет:
- частые, постоянно рецидивирующие инфекционные заболевания;
- синдром приобретенного иммунодефицита (СПИД);
- злокачественные новообразования, лучевая терапия, химиотерапия;
- цирроз печени;
- алкоголизм, наркомания.
Классификация бурситов
Симптомы бурсита
Бурсит может протекать в острой, подострой и хронической форме.
Признаки бурсита характерны для воспалительного процесса.
Общие симптомы острого бурсита:
- Отечность. В области пораженного сустава определяется припухлость. Она обусловлена увеличением синовиальной сумки, скоплением в ней жидкости, застоем крови в сосудах в результате воспалительного процесса.
- Покраснение кожи. Кожа в области сустава становится горячей на ощупь за счет застоя крови.
- Боль. В результате развития воспалительного процесса и увеличения в размерах синовиальной сумки происходит раздражение нервных окончаний в области сустава. Возникают болевые ощущения, которые усиливаются во время движений, ощупывания.
- Нарушение функции сустава. Из-за боли и отека становятся ограничены движения в определенных направлениях.
- Нарушение общего состояния. Отмечается вялость, повышенная утомляемость, иногда – повышение температуры тела.
Особенности симптомов заболевания в зависимости от пораженного сустава
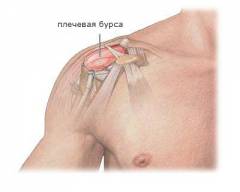
При остром плечевом бурсите отмечается припухлость и покраснение в области плечевого сустава. Боли обычно не очень сильные, общее состояние не страдает (если только бурсит не вызван инфекцией). Характерно то, что больной не может завести руку за спину и за голову. Она быстро устает. Иногда в области сустава ощущается онемение и покалывание.
При инфекционном поражении плечевого сустава возникает более сильная припухлость и покраснение, сильные боли. Повышается температура тела, возникает озноб, головные боли, общая слабость, разбитость, тошнота, рвота.
Возможные осложнения гнойного плечевого бурсита:
- абсцесс (гнойник) в области плечевого сустава;
- переход инфекционного процесса на сустав и развитие плечевого артрита;
- переход инфекционного процесса на плечевую кость и находящийся в ней костный мозг, развитие остеомиелита.
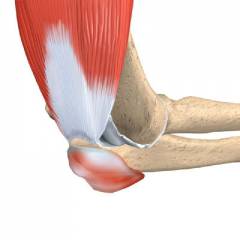
Проявления острого локтевого бурсита типичны: припухлость (особенно хорошо выражена на задней поверхности сустава), покраснение, боль, нарушение сгибания и разгибания. Под кожей можно прощупать мягкое образование – увеличенную синовиальную сумку, внутри которой скопилась жидкость. Острая форма может переходить в хроническую, которая протекает с периодами улучшения состояния и обострения.
При гнойном локтевом бурсите все симптомы выражены сильнее, отмечается повышение температуры тела, нарушение общего состояния. Увеличиваются расположенные под кожей в области локтевого сустава лимфатические узлы.
Возможные осложнения:
- гнойный локтевой артрит;
- остеомиелит (гнойное воспаление) плечевой, локтевой или лучевой кости;
- абсцесс (гнойник) в области локтевого сустава;
- образование свища – тоннеля, который соединяет полость гнойника с поверхностью кожи.
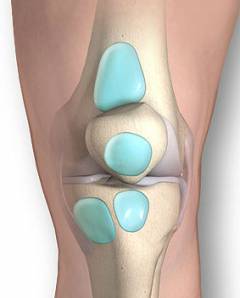
Выделяют три разновидности коленного бурсита:
- Воспаление синовиальной сумки, расположенной в подколенной ямке, то есть на задней стороне сустава.
- Воспаление синовиальной сумки, расположенной в области надколенника, то есть на передней поверхности сустава.
- Воспаление синовиальной сумки, расположенной кнутри от сустава.
Инфекционный коленный бурсит может осложняться гнойным артритом. Это чревато повреждением коленного мениска или расположенных внутри сустава крестообразных связок. Также может развиваться остеомиелит бедренной, большеберцовой, малоберцовой кости.
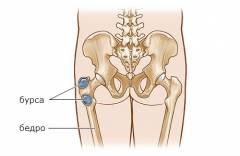
В области тазобедренного сустава находятся три крупных синовиальных сумки:
- Над вертелом бедренной кости – выступом, к которому прикрепляются мышцы.
- С внутренней стороны бедренной кости.
- В толще ягодичной мышцы.
Со временем боль притупляется, становится слабой. Она ощущается не в тазобедренном суставе, а как бы во всем бедре. У некоторых больных болевые ощущения возникают после длительного сидения на твердой поверхности.
При гнойном воспалении в синовиальной сумке возникает сильная боль. Из-за нее больной не может разогнуть бедро, повернуть его внутрь или наружу, отвести. Нога находится в полусогнутом и немного отведенном положении.
Нарушается общее состояние, повышается температура тела. Припухлость может быть заметна плохо, так как сустав окружен мощными мышцами.
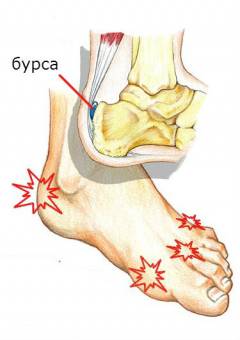
Наиболее распространенная причина неинфекционного пяточного бурсита – ношение обуви на высоких каблуках с жестким задником. Поэтому симптомы чаще всего развиваются у женщин. На задней поверхности пятки возникает припухлость, которая со временем увеличивается. Беспокоят боли. Подвижность в голеностопном суставе ограничена. При вставании на носки болевые ощущения значительно усиливаются.
Гнойный пяточный бурсит сопровождается характерными симптомами инфекционного процесса.
Возможные осложнения:
- образование гнойника (абсцесса);
- гнойный артрит голеностопного сустава;
- нарушение подвижности в результате повреждения связок и ахиллова сухожилия;
- остеомиелит костей голени.
Диагностика бурсита
Диагностикой и лечением бурсита занимается травматолог-ортопед. Этот специалист есть практически в каждой поликлинике и многопрофильной клинике.
Гнойный бурсит является хирургической патологией и ее лечением занимается, соответственно, хирург. Туберкулезный бурсит лечится во фтизиатрической клинике. Бурситами, вызванными инфекциями, передающимися половым путем, занимаются венерологи.
Лечение бурсита
| Метод лечения | Описание | Как применяется |
| Покой пораженной конечности, противовоспалительные препараты, пункции – как и при остром неинфекционном бурсите. | ||
| Антибиотикотерапия | Антибактериальные препараты непосредственно оказывают влияние на причину инфекционного бурсита – они уничтожают болезнетворные микроорганизмы. | Антибиотики выбирают в зависимости от вида возбудителя. Их применяют в таблетках или инъекциях. |
| Хирургическое лечение | Требуется при тяжелом течении бурсита, когда синовиальная сумка превращается в гнойник. | Хирург полностью иссекает бурсу. После операции заживление происходит медленно, проводят перевязки с мазями, курс антибиотиков. |
Самый надежный способ лечения хронического бурсита – хирургическое удаление синовиальной сумки. Операцию проводят в плановом порядке: врач назначает пациенту обследование и дату хирургического вмешательства. Если бурса не была инфицирована, то заживление после операции происходит в течение 10 суток.
Хронический инфекционный бурсит часто осложняется свищом: он представляет собой узкий ход, один конец которого открывается в полости синовиальной сумки, а другой – на поверхности кожи. Во время стихания патологического процесса свищ как будто закрывается, а во время обострения их него снова начинает выделяться гной, состояние больного ухудшается. Во время операции свищ должен быть полностью иссечен.
Рецидивы после хирургического лечения возникают редко: не более чем у трех из ста прооперированных.
В народной медицине существует немало рецептов для лечения бурсита и воспаления суставов. Ниже приведены наиболее распространенные. Перед тем, как применять ту или иную методику, обязательно проконсультируйтесь с врачом.
Народное лечение бурсита при помощи прополиса

Необходимые ингредиенты:
- прополис – 10 г;
- водка – 100 мл.
**Согревающие компрессы можно делать только после того, как снизится температура тела и утихнет боль.
Народное лечение бурсита листьями капусты и лопуха

Необходимо взять лист капусты или лопуха, сбить при помощи скалки. Кожу в области пораженного сустава смазать растительным маслом. Приложить лист на место поражения, прибинтовать и обмотать теплой тканью. Ходить так в течение дня, на ночь повязку сменить. Лечиться до тех пор, пока не исчезнет опухоль и боль.
Народное лечение бурсита при помощи меда и лука

Ингредиенты:
- стружки хозяйственного мыла 1 часть;
- мед – 1 часть;
- луковица – 1 штука.

Народное лечение бурсита при помощи хвойного настоя
Необходимы веточки, иглы и шишки сосны. Их нужно залить холодной водой, поставить на газовую плиту и прокипятить в течение 30 минут. Затем снять, закрыть кастрюлю, укутать ее в теплую ткань и настаивать в течение 12 часов.
Полученный настой добавлять в ванну:
- для общей ванны – 1,5 кг;
- для ножной ванны – 250 г.
Необходимо несколько столовых ложек измельченного лопуха залить литром воды, поставить на плиту, довести до кипения и прокипятить в течение 15 мин. Затем в течение 15 минут настоять и остудить так, чтобы настой был теплым. С ним можно делать компрессы. Лопух снимает воспаление и способствует заживлению.
Читайте также: