При кератите какие сдавать анализы

В офтальмологии кератитами называют воспалительные заболевания, при которых поражается роговица. Они проявляются болью, слезотечением, дискомфортом, покраснением глаз и снижением остроты зрения. Как известно, в норме роговая оболочка должна быть прозрачной и беспрепятственно пропускать свет. При кератитах наблюдается ее помутнение, что и приводит к ухудшению зрения.
Причины развития кератита
Воспаление роговицы чаще всего развивается в ответ на проникновение в нее инфекции. Вредные бактерии или вирусы могут заноситься из-вне вместе с пылью, сторонними телами или ранящими предметами. Иногда воспалительный процесс переходит на роговую оболочку из других структур глаза (век, слезного мешка, конъюнктивы). Вирусная инфекция может передаваться контактным или воздушно-капельным путем во время общения с больным человеком.
Во всех этих случаях речь идет о так называемых экзогенных кератитах. Само их название говорит о том, что патогенные микроорганизмы попадают в роговицу из окружающей среды. В этих случаях чаще всего поражаются поверхностные слои роговой оболочки, а заболевание протекает сравнительно легко и с минимальными осложнениями.
При эндогенных кератитах инфекция проникает в роговицу из очагов инфекции в организме человека. Вредные микробы циркулируют в крови, откуда попадают в камерную влагу, а затем – проникают в толщу роговой оболочки. При этом могут поражаться ее глубокие (строма, эндотелий) или поверхностные (эпителий) слои. В наиболее тяжелых случаях воспалительный процесс распространяется на всю толщу роговицы.
Причинами развития эндогенного кератита могут быть:
- туберкулез, бруцеллез, малярия, сифилис;
- наличие вируса простого герпеса, аденовирусов в организме;
- детские вирусные инфекции (корь, ветрянка);
- нарушение нормальной иннервации роговицы;
- нехватка витамина А в организме;
- повышенная чувствительность к аллергенам (аллергия).
Отдельно следует выделить так называемые токсико-аллергические кератиты. Они развиваются у лиц с туберкулезом и сифилисом вследствие раздражения роговицы токсинами, продуцируемыми вредными микроорганизмами. Такие воспалительные процессы немного отличаются по течению от всех остальных.
Что происходит при заболевании
При воспалении роговицы наблюдается ее отек и инфильтрация клеточными элементами. Помутнение роговой оболочки приводит к появлению тумана перед глазами и незначительному ухудшению зрения. При локализации воспалительных очагов вне оптической зоны роговицы (ближе к ее периферии) острота зрения может вовсе не страдать.
Воспаление роговицы приводит к появлению перикорнеальной инъекции, которая внешне выглядит как неширокий ободок красно-фиолетового цвета у корня радужки. В случае длительного течения болезни в роговую оболочку начинают прорастать мелкие сосуды. При поверхностных кератитах они располагаются неглубоко и древовидно ветвятся. Для глубоких форм болезни характерно разрастание сосудов в виде щеточек.
Воспаление роговицы нередко приводит к ее стойкому помутнению. У людей с кератитом могут появляться бельма, облачки или другие дефекты. При их расположении в центре роговой оболочки наблюдается снижение остроты зрения, которое не поддается коррекции. В некоторых случаях кератит проходит без каких-либо негативных последствий.
Основные симптомы кератитов
Экзогенные кератиты могут развиваться как на одном, так и на обоих глазах. Как правило, неприятные симптомы возникают после травм и ожогов глаз, контактов с больным человеком. Кератит может развиваться и на фоне других заболеваний. Для эндогенных форм заболевания более характерно симметричное поражение роговицы.
Практически при всех кератитах возникает роговичный синдром. Так называют комплекс симптомов, указывающих на воспаление роговой оболочки. Именно его наличие и позволяет предположить наличие кератита у человека.
Составляющие роговичного синдрома:
- боль и дискомфорт в пораженном глазу;
- непереносимость яркого света;
- выраженное слезотечение;
- ощущение песка или инородного тела в глазу;
- покраснение глаз (конъюнктивальная инъекция, неоваскуляризация роговицы);
- блефароспазм (спастическое сокращение век, мешающее больному открыть глаза).
Симптомы кератита можно спутать с проявлениями конъюнктивита (воспаление конъюнктивы), блефарита (поражение век) или иридоциклита (тяжелое воспалительное заболевание глаз, при котором в патологический процесс втягиваются радужка и цилиарное тело). Отличить все эти болезни и поставить правильный диагноз может только врач-офтальмолог после полноценного осмотра. Поэтому при появлении подозрительных симптомов нужно обращаться к специалисту, не дожидаясь осложнений.
Как диагностируют заболевание
Поставить предварительный диагноз офтальмолог может уже после осмотра больного в щелевой лампе. Во время обследования врач выявляет характерные изменения роговой оболочки, которые возникают только при кератите. Для выявления поверхностных дефектов эпителия роговицу могут окрашивать флуоресцеином.
При наличии большой язвы делают соскоб с его последующим исследованием. Это помогает идентифицировать возбудителя инфекции и определить его чувствительность к антибиотикам. При глубоких кератитах требуется целый ряд лабораторных исследований. Их проводят с целью выявления причины воспаления. В этом случае обязательным является исключение туберкулеза и сифилиса.
Кератиты следует отличать от дегенеративных (невоспалительных) заболеваний роговицы, для которых также характерно затуманивание и снижение остроты зрения. Однако эти болезни прогрессируют очень медленно и не сопровождаются сильными болями, дискомфортом и покраснением глаз. Дистрофии роговой оболочки вызываются вовсе не патогенными микроорганизмами. В их возникновении немалую роль играет наследственность.
Что такое поверхностный кератит

При данной патологии в воспалительный процесс вовлекается только эпителий, расположенный на поверхности роговицы. В некоторых случаях (например, при герпетическом кератите) возможно субэпителиальное расположение воспалительных очагов. Чаще всего заболевание имеет доброкачественное течение и не приводит к появлению бельм.
Иногда у человека развивается одновременное воспаление конъюнктивы и роговицы. В этом случае речь идет о кератоконъюнктивите. Заболевание может вызываться аденовирусами или другими вирусами и бактериями.
Чем опасен глубокий кератит

Воспаление, затрагивающее глубокие слои стромы роговицы, протекает довольно тяжело. Нередко в патологический процесс вовлекается сосудистая оболочка глазного яблока, а именно – радужка и цилиарное тело. Это явление довольно опасно и при отсутствии адекватного лечения приводит к тяжелым последствиям.
Возможные осложнения глубокого кератита:
- иридоциклит;
- эндофтальмит;
- вторичная глаукома;
- рубцы и помутнения, снижающие остроту зрения.
Воспаление радужки может привести к образованию задних синехий, то есть ее сращению с хрусталиком. Это, в свою очередь, приводит к нарушению оттока внутриглазной жидкости из задней камеры в переднюю. У человека возникает так называемый бомбаж радужки, который приводит к острому приступу глаукомы. Внезапное повышение внутриглазного давления крайне опасно и в некоторых случаях может приводить к слепоте.
Нитчатый кератит

Развивается вследствие пересыхания роговицы у лиц с синдромом сухого глаза. Имеет хроническое течение с характерным роговичным синдромом (слезотечение, чувство инородного тела в глазах, светобоязнь). Нитчатый кератит чаще всего возникает у офисных работников, женщин старше 45 лет и людей пожилого возраста.
Для диагностики болезни требуется:
- осмотр глаз пациента в щелевой лампе;
- окрашивание роговицы флуоресцеином с целью выявления эрозий эпителия;
- проба Ширмера, позволяющая оценить степень увлажненности глаз слезной жидкостью.
Для лечения сухого кератоконъюнктивита назначают искусственные заменители слезы в виде капель или гелей. Эти препараты увлажняют глазное яблоко и препятствуют развитию болезни. Также могут использоваться витамины, кортикостероиды, таурин и другие средства. При наличии множественных нитей их удаляют, а их основания прижигают раствором брильянтового зеленого или анизокислым серебром. Дополнительно врач может посоветовать склеральные линзы.
Основные принципы лечения кератитов
Первым шагом в лечении кератита должно быть соблюдение правил личной гигиены. Больному следует выделить отдельное полотенце и постельное белье. Также необходимо избегать раздражающего действия пыли, ветра и т.д. Поверхностные кератиты разрешается лечить амбулаторно, при глубоких нужна госпитализация в офтальмологический стационар. На время лечения человеку требуется больничный лист.
Больному с поверхностным воспалением назначаются глазные капли и мази. При древовидном, картовидном кератитах, ползучей язве роговицы требуется сначала удалить инфицированный эпителий, затем обработать глаза антисептиком и закапать противовирусные или антибактериальные капли.
При глубоких кератитах врачи сначала ищут причину, вызвавшую столь тяжелое заболевание. Как правило, больному приходится сдавать много анализов и ходить на консультации к разным специалистам. После подтверждения диагноза назначается специфическое лечение. Больному показаны специальные глазные капли, субконъюнктивальные или парабульбарные инъекции. В тяжелых случаях человеку назначаются антибактериальные или противовирусные средства в таблетках или внутримышечных инъекциях.
Препараты для борьбы с кератитами
Для лечения воспалительных заболеваний роговицы используются антибиотики, противовирусные, противогрибковые, регенерирующие средства, стероидные и нестероидные противовоспалительные препараты. Следует запомнить, что стероиды можно использовать лишь при отсутствии повреждений эпителия.
Этот антибиотик назначается при бактериальных кератитах и ползучей язве роговицы. Он выпускается в форме капель и глазной мази. Флоксал обладает широким спектром действия, то есть убивает практически все вредные микробы. Он эффективно очищает глаза от патогенных миркоорганизмов и обеспечивает быстрое выздоровление.
Нестероидный противовоспалительный препарат, устраняющий зуд, покраснение, дискомфорт в глазах. Используется в комплексе с антибактериальными или противовирусными средствами. В некоторых случаях его заменяют стероидами. Гормоны могут использоваться в виде капель или вводиться субконъюнктивально.
Препарат выпускается в виде глазных капель. Он обладает способность уничтожать вирусы, благодаря чему является очень эффективным противовирусным средством. Назначается при древовидном, везикулярном, картовидном, метагерпетическом, аденовирусных кератитах.
Антисептическое средство, обладающее мощным противомикробным действием. Препарат эффективен при бактериальных и грибковых кератитах. Также он обладает способностью подавлять жизнедеятельность некоторых вирусов, кишечной палочки, хламидий. Кратность использования и длительность лечения определяется лечащим врачом.
Эффективен практически при всех видах вирусных кератитов. Оказывает иммуномодулирующее, противовирусное, антисептическое, регенерирующее действие. Используется для лечения как поверхностных, так и глубоких кератитов.
Является мидриатоком – препаратом, расширяющим зрачок. Его назначают преимущественно при глубоких кератитах, когда существует риск образования задних синехий (заращения зрачка).
Средство обладает мощным регенерирующим действием, то есть восстанавливает поврежденную роговицу. Как правило, Корнерегель назначают вместе с антисептиками, антибиотиками, противовирусными или противогрибковыми средствами. Это лекарство отлично дополняет действие других препаратов и существенно ускоряет процесс выздоровления.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Кератиты и их последствия составляют 20-25% амбулаторных больных.

[1], [2], [3]
Что вызывает кератит?
Причины кератитов - бактериальная грибковая флора, вирусные инфекции, физические, химические факторы, аллергические реакции, нарушение обмена веществ.
Классификация кератита Болоконенко и Горбелъ
- эрозия роговицы;
- травматические кератиты;
- инфекционные кератиты бактериального происхождения;
- кератиты вирусной миологии (эпидемический кератоконъюнктивит, язва при натуральной и ветряной оспе);
- грибковые кератиты - кератомикозы;
- кератиты, вызванные конъюнктивитами, заболеваниями век, слезных органов, мейболиевых желез, кератиты при лагофтальме, мейболиевые кератиты.
- инфекционные: сифилитические, туберкулезные, малярийные, бруцеллезные, лепрозный;
- нейрогенные (нейропаралитический, герпетические, рецидивирующая эрозия роговицы - может быть при ожогах);
- витаминозные - при недостатке витаминов А, В1, В2, С;
- кератиты невыясненной этиологии (нитчатый кератит, ра предающая язва, розацеа-кератит).
Симптомы кератита
Воспалительные заболевания роговицы - кератиты. Особенностями строения роговицы и отсутствием сосудов можно объяснить целый ряд субъективных и объективных симптомов.
При развитии в ней воспалительных процессов разной этиологии как экзогенного, так и эндогенного происхождения. В ответ на любое раздражение симптомы - светобоязнь, слезотечение и блефаросиазм, ощущение инородного тела под веками. Это так называемый роговидный синдром, который является важным защитным механизмом глаза, в котором участвуют пеки и слезная железа благодаря сложной иннервации.
Если раздражение роговицы вызвано попавшей соринкой, то слеза смывает инородное тело, очищает ранку и дезинфицирует се благодаря лизоциму, содержащемуся в этой жидкости.
После удаления инородного тела прекращается слезотечение, уменьшается светобоязнь, но может появиться ощущение инородного тела, под веком - дефект эпителия из-за шероховатости поверхности роговицы.
Жалобы на бати в глазу появляются при эрозировании поверхности роговицы. Они могут иррадиировать по всей половине головы.
При объективном обследовании пораженного глаза обнаруживаются следующие симптомы кератита: поражение глаза (перикорнеальная инъекция сосудов), воспалительная инфильтрация (очаговая или диффузная), изменение всех свойств роговицы в зоне воспаления и врастание новообразованных сосудов.
Перикорнеальная инъекция сосудов - ранний и постоянный симптом воспаления роговицы, обусловленный раздражением глубоких сосудов краевой петлистой сети. Она появляется в виде розово-синюшного венчика вокруг роговицы. Покраснение всегда диффузное. Отдельные сосуды не просматриваются даже при биомикроскопии. В зависимости от величины очага воспаления перикорнеальная инъекция сосудов может окружать роговицу со всех сторон или проявляться только в месте поражения роговицы. В тяжелых случаях она приобретает сине-фиолетовую окраску. К перикорнеальной инъекции может присоединиться раздражение конъюнктивальных сосудов, тогда возникает смешанная гиперемия глазного яблока.
Первая стадия воспалительного процесса в роговице начинается с инфильтрации и чаще имеет очаговый характер. Инфильтраты могут располагаться на любом участке и на разной глубине и могут иметь различную форму (правильные округлые очертания в виде точек, монеток, диска или веточки дерева), Из-за отека окружающих тканей в острой фазе воспаления границы очага воспаления нечеткие.
Цвет инфильтрата зависит от его клеточного состава. Если очаг мало инфильтрован лейкоцитами, он имеет серый цвет. Когда гнойная инфильтрация усиливается, очаг приобретает желтоватый оттенок или желтую окраску. В норме роговица гладкая, блестящая, прозрачная, сферичная и высокочувствительная. В зоне очага воспаления изменяются все свойства роговицы: поверхность становится неровной, шероховатой вследствие вздутия и слущивания эпителия, пропадает зеркальный блеск, нарушается прозрачность. В процессе рубцевания крупных дефектов роговицы утрачивается сферичность поверхности. Снижается чувствительность роговицы, вплоть до полного отсутствия. При токсико-аллергических заболеваниях может повышаться чувствительность. Изменение чувствительности роговицы может отмечаться не только в больном, но и в парном глазу.
Через несколько дней от начала воспаления в сторону инфильтрата врастают сосуды. На первом этане они играют положительную роль, так как способствуют заживлению роговицы. Однако впоследствии, несмотря на то что сосуды частично запустевают, они приводят к значительному снижению остроты зрения. При поверхностно расположенных инфильтратах ярко-красные сосуды конъюнктивы переходят границу лимба, древовидно ветвятся и направляются к инфильтрату под покровом эпителия (поверхностная неовакуляризация). Воспалительные процессы, глубоко проникающие в ткани роговицы, сопровождаются врастанием склеральных и эписклеральных сосудов. Это - глубокая неоваскуляризация роговицы. Она имеет характерные признаки. Глубокие сосуды проходят в средних и глубоких слоях стромы, с трудом простираются между роговичными пластинками, не ветвятся, имеют вид ниточек. Яркость окраски и рисунка сосудов затушевывается толстым слоем отечных роговичных пластин, расположенных над ними.
В некоторых случаях врастают поверхностные и глубокие сосуды - смешанная неоваскуляризация роговицы.
Вторая стадия воспалительного процесса в роговице - некроз тканей в центральной части инфильтрата, эрозирование н изъязвление поверхности. Течение процесса в этой стадии зависит от его этиологии, патогенности возбудителя, состояния организма, проводимого лечения и других факторов. В развитии кератитов большое значение имеет состояние общего н местного иммунитета. В одних случаях язва роговицы может ограничиться зоной первичного поражения, в других - быстро распространяется в глубину и ширину и за несколько часов может расплавить всю роговицу. Дно язвы может быть чистым или покрыто гнойным экссудатом, края язвы - ровными или набухшими, инфильтрированными. Наличие одного подрытого края с нависающим пузырьком свидетельствует о прогрессироваиии процесса.
По мере отторжения некротических масс очищаются дно и края язвы, наступает период регрессии, воспалительный процесс переходит а третью стадию: усиливается неоваскуляризация роговицы, края язвы сглаживаются, дно начинает восполняться белесой рубцовой тканью. Появление зеркального блеска свидетельствует о начале процесса эпителизации.
Исходы кератитов неодинаковы. Существенное значение имеет глубина распространения воспалительного процесса.
Поверхностные эрозии и инфильтраты, не доходящие до боуменовой оболочки, заживают, не оставляя следа. После заживления более глубоких инфильтратов образуются дефекты в виде фасеток разной величины и глубины. Дно их закрывается соединителънотканным рубцом разной степени плотности и глубины залегания. От локализации рубца зависит острота зрения. Любое помутнение не оказывает влияния на остроту зрения и является лишь косметическим дефектом. Центрально расположенные рубцы всегда вызывают снижение зрения. Различают три вида помутнений: облачко, пятно, бельмо,
Облачко - тонкое полупрозрачное ограниченное помутнение сероватого цвета, невидимое невооруженным глазом. Однако при расположении облачка точно по центру роговицы зрение незначительно ухудшается.
Пятно - более плотное ограниченное помутнение беловатого цвета. Ею видно при наружном осмотре. Такое помутнение приводит к значительному снижению остроты зрения.
Бельмо - плотный толстый непрозрачный рубец роговицы белого цвета. Он вызывает резкое снижение острогы зрения вплоть до полной утраты предметного зрения в зависимости от размеров бельма и соотношения его с площадью зрачка.
Глубокие язвы способны расплавить роговицу вплоть до внутренней эластичной мембраны. Она остается прозрачной, но под действием внутриглазного давления выбухает вперед в виде пузырька. Такая грыжа десцементовой оболочки не толь ко является помехой для зрения, но и песет угрозу перфорации роговицы. Прободение язвы обычно завершается образованием грубого бельма, сращенного с радужкой. При истечении внутриглазной жидкости радужка смещается к прободному отверстию и тампонирует его. Передняя камера при этом сокращается или отсутствует. Сращение радужки с роговицей называют передними синехиями. Впоследствии они могут послужить причиной развития вторичной глаукомы. Если произошло ущемление радужки в перфорированном отверстии, она может мешать формированию плотного рубца, в результате чего образуется фистула роговой оболочки.
Под действием повышенного внутриглазного давления истонченные бельма, спаянные с радужкой, могут растягиваться, образуя выпячивания над поверхностью роговицы - стафиломы.
Последствия кератитов становятся более тяжелыми, если воспалительный процесс переходит на склеру, радужку и цилиарное тело.
Болезни глаз
Общее описание
Кератит — это воспаление роговой оболочки.
Этиология: инфекции (вирусы, бактерии, простейшие, грибы), механический фактор, токсическое поражение, дегенерация, дистрофия, нейротрофическое поражение. Бактериальные кератиты чаще встречаются у лиц, носящих контактные линзы, а также при синдроме сухого глаза, деформации век.
Симптомы кератита
- боль,
- светобоязнь,
- слезотечение,
- блефароспазм,
- слизисто-гнойное отделяемое,
- снижение зрения.
Диагностика кератита
Диагноз устанавливается на основе клинической картины и данных исследований. Требуются определение остроты зрения, биомикроскопия, офтальмоскопия, мазок с конъюнктивы с определением чувствительности к антибиотикам, соскоб с конъюнктивы.
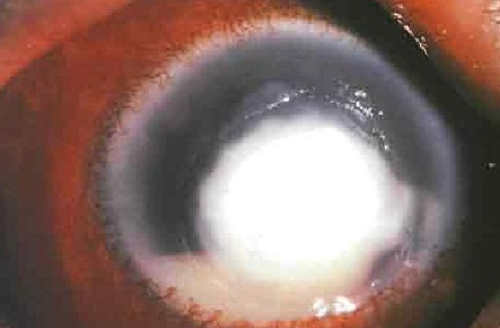 |
| Центральный бактериальный кератит |
Герпетический кератит. Возбудитель — вирус простого герпеса 1-го типа. Местная активация вирусной инфекции на фоне системного заболевания, при длительной инсоляции, в период менструации. Начало напоминает конъюнктивит фолликулярный с увеличением околоушухных лимфатических узлов. На веках везикулы, которые образуют корочки. Типичным проявлением является древовидный и географический кератит с нарушением чувствительности роговицы.
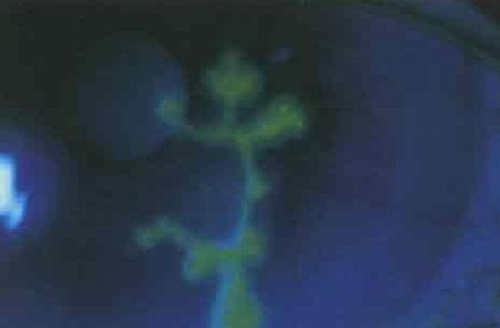 |
| Герпетический древовидный кератит |
Эпидемический кератит. Вызывается аденовирусом. Инкубационный период — 8-9 дней. Характерно быстрое одностороннее начало со слезотечением, отеком слезного мясца, хемозом, блефароспазмом. Поражение роговицы начинается с эпителиального кератита, характерен точечный кератит, завершается процесс помутнением стромы с развитием субэпителиальных инфильтратов. Контагиозность пациентов сохраняется в течение 14 дней. Полное выздоровление наступает через несколько месяцев, а инфильтраты роговицы могут оставаться в течение нескольких лет. Отмечается вовлечение парного глаза.
Грибковый кератит. Развивается после травмы глаза вследствие попадания инородного тела растительного происхождения. Редкое заболевание, по клинике напоминает бактериальный кератит. Образуются сероватые инфильтраты в строме, гипопион, снижение чувствительности роговицы. Для диагностики берется соскоб с края язвы роговицы.
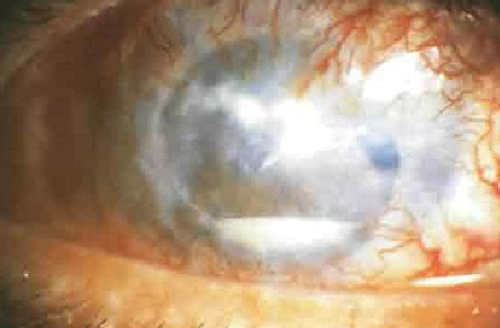 |
| Грибковый кератит |
Лечение кератита
Лечение зависит от причины. Назначается только после подтверждения диагноза врачом-специалистом. Местно применяются антибактериальные капли, противовирусные препараты, иногда кортикостероиды.
Имеются противопоказания. Необходима консультация специалиста.

- Торбрамицин (Тобрекс) — антибиотик широкого спектра действия из группы аминогликозидов для местного применения в офтальмологии. Режим дозирования: препарат закапывают по 1-2 капли в конъюнктивальный мешок пораженного глаза (или глаз) 6-8 раз в день. При положительной динамике частоту закапывания сокращают до 4-5 раз в день.
- Ципрофлоксацин (противомикробное средство фторхинолонового ряда, для местного применения в офтальмологии). Режим дозирования: при инфекции легкой и умеренной степени тяжести ципрофлоксацин закапывают по 1-2 капли в конъюнктивальный мешок пораженного глаза каждые 4 ч, при тяжелой инфекции — по 2 капли/ч. После улучшения состояния дозу и частоту инстилляций уменьшают. При бактериальной язве роговицы препарат закапывают по 1 капле каждые 15 мин в течение 6 ч, затем — по 1 капле каждые 30 мин в часы бодрствования. На 2-й день закапывают по 1 капле/ч в часы бодрствования. С 3-го по 14-й день закапывают по 1 капле каждые 4 ч в часы бодрствования.
- Тетрациклин мазь глазная (антибиотик из группы тетрациклинов для местного применения в офтальмологии). Режим дозирования: кератит, кератоконъюктивит: 2-3 раза в день в течение 10 дней. Если в течение 3-5 дней состояние не улучшается, следует проконсультироваться с врачом.
- Тобрадекс (препарат с антибактериальным и противовоспалительным действием для местного применения в офтальмологии). Режим дозирования: глазные капли закапывают по 1-2 капли в конъюнктивальный мешок пораженного глаза (или глаз) через каждые 4-6 ч. В первые 24-48 ч доза может быть увеличена до 1-2 капель в конъюнктивальный мешок через каждые 2 ч.
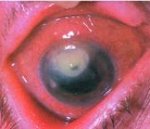
Кератиты – группа воспалительных поражений роговицы - передней прозрачной оболочки глаза, имеющих различную этиологию, вызывающих помутнение роговицы и снижение зрения. Для кератита типичен, так называемый роговичный синдром, характеризующийся слезотечением, светобоязнью, блефароспазмом; ощущение инородного тела глаза, режущие боли, изменение чувствительности роговицы, снижение зрения. Диагностика кератита включает проведение биомикроскопии глаза, пробы с флуоресцеином, цитологического и бактериологического исследования мазка с конъюнктивы и роговицы, постановку иммунологических, аллергологических проб. При выявлении кератита проводится этиотропное (противовирусное, антибактериальное, противоаллергическое и т. д.) лечение. При изъязвлениях роговицы показано микрохирургическое вмешательство (кератопластика).
МКБ-10

Общие сведения
Воспалительные заболевания глаза являются наиболее частой патологией в офтальмологии. Наибольшую группу среди них составляют конъюнктивиты (66,7%); воспалительные поражения роговицы – кератиты встречаются в 5% случаев. В конъюнктивальной полости глаза постоянно присутствует микрофлора, которая даже при минимальном повреждении роговицы легко вызывает ее воспаление. В половине случаев последствием кератита становится стойкое понижение зрения, требующее применения микрохирургических методик для восстановления оптических свойств роговицы, а в ряде случаев течение кератита может привести к необратимой слепоте. Развитие гнойной язвы роговицы при кератите в 8% случаев сопровождается анатомической гибелью глаза и в 17% - требует энуклеации глазного яблока в связи с безуспешностью консервативного лечения.

Причины кератитов
Наибольшее число случаев развития кератита связано с вирусной этиологией. В 70% наблюдений возбудителями выступают вирусы простого герпеса и герпеса Зостера (опоясывающего герпеса). Провоцировать развитие кератита, особенно у детей, также может аденовирусная инфекция, корь, ветряная оспа.
Следующую большую группу кератитов составляют гнойные поражения роговицы, вызванные бактериальной неспецифической флорой (пневмококком, стрептококком, стафилококком, диплококком, синегнойной палочкой, кишечной палочкой, клебсиеллой, протеем) и специфическими возбудителями туберкулеза, сальмонеллеза, сифилиса, малярии, бруцеллеза, хламидиоза, гонореи, дифтерии и т. д.
Тяжелая форма кератита вызывается амебной инфекцией - бактерией Acanthamoeba; амебный кератит часто возникает у людей, носящих контактные линзы, и в долгосрочной перспективе может закончиться слепотой. Возбудителями микозного кератита (кератомикоза) являются грибки фузариум, аспергиллы, кандиды.
Кератит может служить проявлением местной аллергической реакции при поллинозах, использовании некоторых лекарственных препаратов, глистной инвазии, повышенной чувствительности к пищевым продуктам или пыльце растений. Иммунно-воспалительное поражение роговицы может наблюдаться при ревматоидном артрите, узелковом периартрите, синдроме Шегрена и др. заболеваниях. При интенсивном воздействии на глаза ультрафиолетового излучения может развиваться фотокератит.
В большинстве случаев возникновению кератита предшествует механическая, химическая, термическая травма роговицы, в том числе интраоперационное повреждение роговицы при проведении глазных операций. Иногда кератит развивается как осложнение лагофтальма, воспалительных заболеваний век (блефарита), слизистой глаз (конъюнктивита), слезного мешка (дакриоцистита) и слезных канальцев (каналикулита), сальных желез века (мейбомита). Одной из распространенных причин кератита служит несоблюдение правил хранения, дезинфекции и использования контактных линз.
Среди эндогенных факторов, благоприятствующих развитию кератита, выделяют истощение, недостаток витаминов (А, В1, В2, С и др.), снижение общей и местной иммунной реактивности, расстройства обмена (сахарный диабет, подагра в анамнезе).
Патоморфологические изменения при кератитах характеризуются отеком и инфильтрацией роговичной ткани. Инфильтраты, образованные полинуклеарными лейкоцитами, гистиоцитами, лимфоидными и плазматическими клетками, имеют различную величину, форму, цвет, нечеткие границы. В стадии разрешения кератита происходит неоваскуляризация роговицы - прорастание в оболочку новообразованных сосудов из конъюнктивы, краевой петлистой сети или обоих источников. С одной стороны, васкуляризация способствует улучшению трофики роговичной ткани и ускорению восстановительных процессов, с другой – новообразованные сосуды в дальнейшем запустевают и снижают прозрачность роговицы.
При тяжелом течении кератита развиваются некроз, микроабсцессы, изъязвления роговицы. Язвенные дефекты в роговице в дальнейшем рубцуются, образуя бельмо (лейкому).
Классификация кератитов
Кератиты классифицируются в зависимости от этиологии, течения воспалительного процесса, глубины поражения роговицы, расположения воспалительного инфильтрата и других признаков.
В зависимости от глубины поражения различают поверхностные и глубокие кератиты. При поверхностном кератите в воспаление вовлекается до 1/3 толщины роговицы (эпителий, верхний стромальный слой); при глубоком кератите – вся строма.
По локализации инфильтрата кератиты бывают центральными (с расположением инфильтрата в зоне зрачка), парацентральными (с инфильтратом в проекции пояса радужки), и периферическими (с инфильтратом в зоне лимба, в проекции цилиарного пояса радужной оболочки). Чем центральнее расположен инфильтрат, тем сильнее страдает острота зрения во время течения кератита и в его исходе.
По этиологическому критерию кератиты подразделяют на экзогенные и эндогенные. К экзогенным формам относят эрозию роговицы, кератиты травматического, бактериального, вирусного, грибкового генеза, а также кератиты, обусловленные поражением век, конъюнктивы и мейбомиевых желез (мейбомиевый кератит). В число эндогенных кератитов входят инфекционные поражения роговицы туберкулезной, сифилитической, малярийной, бруцеллезной этиологии; аллергические, нейрогенные, гипо- и авитаминозные кератиты. Эндогенные кератиты неясной этиологии включают нитчатый кератит, разъедающую язву роговицы, розацеа-кератит.
Симптомы кератита
Общим проявлением, характерным для всех форм заболевания, служит развивающийся при кератите роговичный синдром. При этом возникают резкие боли в глазу, непереносимость яркого дневного или искусственного света, слезотечение, непроизвольное смыкание век (рефлекторный блефароспазм), ухудшение зрения, ощущение инородного тела под веком, перикорнеальная инъекция глазного яблока.
Роговичный синдром при кератите связан с раздражением чувствительных нервных окончаний роговицы образующимся инфильтратом. Кроме этого, вследствие инфильтрации уменьшается прозрачность и блеск роговицы, развивается ее помутнение, нарушается сферичность и чувствительность. При нейрогенном кератите чувствительность роговицы и выраженность роговичного синдрома, напротив, снижены.
При скоплении лимфоидных клеток инфильтрат приобретает сероватый оттенок; при преобладании лейкоцитов его цвет становится желтым (гнойный инфильтрат). При поверхностных кератитах инфильтрат может рассосаться практически бесследно. В случае более глубокого поражения на месте инфильтрата образуются различные по интенсивности помутнения роговицы, которые могут в разной степени снижать остроту зрения.
Неблагоприятный вариант развития кератита связан с образованием изъязвлений роговицы. В дальнейшем, при отслаивании и слущивании эпителия, вначале образуется поверхностная эрозия роговицы. Прогрессирование отторжения эпителия и некроз тканей приводит к формированию язвы роговицы, имеющей вид дефекта с мутным серым дном, покрытым экссудатом. Исходом кератита при язве роговицы может быть регресс воспаления, очищение и эпителизация язвы, рубцевание стромы, приводящее к помутнению роговицы – образованию бельма. В тяжелых случаях глубокий язвенный дефект может проникать в переднюю камеру глаза, вызывая образование десцеметоцеле - грыжи десцеметовой оболочки, прободение язвы, формирование передних синехий, развитие эндофтальмита, вторичной глаукомы, осложненной катаракты, неврита зрительного нерва.
Кератиты нередко протекают с одновременным воспалением конъюнктивы (кератоконъюнктивит), склеры (кератосклерит), сосудистой оболочки глаза (кератоувеит). Нередко также развиваются ирит и иридоциклит. Вовлечение в гнойное воспаление всех оболочек глаза приводит к гибели органа зрения.
Диагностика кератита
В диагностике кератита важное значение имеет его связь с перенесенными общими заболеваниями, вирусными и бактериальными инфекциями, воспалением других структур глаза, микротравмами глаза и т. д. При наружном осмотре глаза офтальмолог ориентируется на выраженность роговичного синдрома и местные изменения.
Ведущим методом объективной диагностики кератита служит биомикроскопия глаза, в ходе которой оценивается характер и размеры поражения роговицы. Толщину роговицы измеряют с помощью ультразвуковой или оптической пахиметрии. С целью оценки глубины поражения роговицы при кератите проводится эндотелиальная и конфокальная микроскопия роговицы. Изучение кривизны роговичной поверхности осуществляется путем проведения компьютерной кератометрии; исследование рефракции – с помощью кератотопографии. Для определения корнеального рефлекса прибегают к проведению теста на чувствительность роговицы или эстезиометрии.
С целью выявления эрозий и язв роговицы показано выполнение флюоресцеиновой инстилляционной пробы. При нанесении на роговицу 1% раствора флюоресцеина натрия, эрозированная поверхность окрашивается в зеленоватый цвет.
Важную роль для определения лечебной тактики при кератите играет бактериологический посев материала с дна и краев язвы; цитологическое исследование соскоба эпителия конъюнктивы и роговицы; ПЦР, ПИФ, ИФА-диагностика. При необходимости проводятся аллергологические, туберкулиновые пробы и т. д.
Лечение кератита
Лечение кератита должно проводиться под наблюдением офтальмолога в специализированном стационаре в течение 2-4 недель. Общие принципы фармакотерапии кератитов включают местную и системную этиотропную терапию с применением антибактериальных, противовирусных, противогрибковых и др. лекарственных средств.
При вирусных кератитах с целью подавления выявленной инфекции применяются местные инстилляции интерферона, ацикловира; закладывание мазей (теброфеновой, флореналевой, бонафтоновой, с ацикловиром). Парентерально и внутрь назначают иммуномодуляторы (препараты тимуса, левамизол).
Бактериальные кератиты требуют назначения антибиотиков с учетом чувствительности к ним возбудителя в виде глазных капель, парабульбарных и субконъюнктивальных инъекций, в тяжелых случаях – путем парентерального введения пенициллинов, цефалоспоринов, аминогликозидов, фторхинолонов.
Лечение туберкулезного кератита проводят под руководством фтизиатра, используя противотуберкулезные химиопрепараты. При аллергическом кератите назначаются антигистаминные средства, субконъюнктивальное введение и инстилляции гормональных препаратов. В случае сифилитического или гонорейного кератита показана специфическая терапия под наблюдением венеролога.
При кератитах различной этиологии с целью профилактики вторичной глаукомы показано местное применение мидриатиков (атропина сульфата, скополамина); для стимуляции эпителизации дефектов роговицы - закапывание таурина, нанесение заживляющих мазей и т. д. При снижении остроты зрения назначают фонофорез и электрофорез с ферментами.
Изъязвления роговицы являются основанием для проведения микрохирургических вмешательств: микродиатермокоагуляции, лазеркоагуляции, криоаппликации дефекта. В случае резкого снижения зрения и ввиду рубцового помутнения роговицы показано проведение эксимерлазерной процедуры удаления поверхностных рубцов или кератопластики. При развитии на фоне кератита вторичной глаукомы показано лазерное или хирургическое лечение глаукомы. При тяжелых кератитах может потребоваться энуклеация глазного яблока.
Прогноз и профилактика кератитов
Исход и последствия кератита в значительной мере зависят от этиологии поражения, характера и локализации инфильтрата, сопутствующих осложнений. Своевременная и рациональная терапия кератита приводят к бесследному рассасыванию инфильтратов роговицы или образованию легких помутнений типа облачка. При глубоких кератитах, в особенности осложненных язвой роговицы, а также при парацентральном и центральном расположении инфильтрата, развиваются помутнения роговицы различной степени выраженности.
Исходом кератита может стать бельмо, вторичная глаукома, атрофия зрительного нерва, атрофия глазного яблока и полная потеря зрения. Особенно угрожающими для жизни являются септические осложнения в виде тромбоза пещеристой пазухи, флегмоны глазницы, сепсиса.
Профилактика кератитов включает предупреждение травм глаза, своевременное выявление и лечение конъюнктивитов, блефаритов, дакриоцистита, соматических заболеваний, общих инфекций, аллергий и т. п.
Читайте также:



