При крестцовой грыже боли в животе

Боли в животе при остеохондрозе могут быть обусловлены несколькими факторами. Первый – это отраженная или иррадиирущая боль в животе при остеохондрозе поясничного отдела. На самом деле очаг неприятных ощущений находится в области поясницы, но болеть может и в животе.
Второй распространенный фактор возникновения боли в животе при остеохондрозе – ущемление корешкового нерва, который отвечает за иннервацию мышц передней брюшной стенки или его ответвления. В этой ситуации действительно боль локализуется в области живота. Её место нахождения зависит от того, какой корешковый нерв защемлен и насколько сильно. Очень часто такое неприятные ощущения постепенно ослабевают, им на смену приходит парестезия и онемение. Это негативный признак, который говорит об омертвении нервного волокна. Восстановить его проводимость в последствии будет очень сложно.
Третья причина, по которой болит живот при остеохондрозе поясничного отдела, заключается в нарушении функции внутренних органов. Это самое опасное осложнение, которое может возникать как при протрузии межпозвоночного диска, так и при грыжевом выпячивании. Часто боль во внутренних органах при остеохондрозе является клиническим симптом стеноза спинномозгового канала.
Четвертый фактор, на который стоит обратить внимание – поражение пояснично-крестцового нервного сплетения. Это состояние характеризуется воспалением, компрессией или атрофией отдельных участков поясничного или крестцового сплетения. Плексопатия может вызывать парез и паралич нижних конечностей, нарушается работа кишечника и мочевого пузыря. Женщины и мужчины испытывают тянущую, жгучую или колющую боль в области живота. При проведении детального обследования внутренних органов брюшной полости никаких патологических изменений при этом найти не удается.
Так или иначе, боль в животе при остеохондрозе – это не безобидное состояние, на которое можно не обращать внимания. Это сигнал о том, что нарушена иннервация важных органов, произошел сбой в вегетативной нервной системе. А именно она отвечает за репродукцию клеток, баланс иммунных тел в организме человека, выработку желудочного сока, желчи, перистальтику кишечника.
Представьте себе, если этот сложный механизм дает сбой. Что происходит:
- меняется состав желудочного сока и пищевой комок не обрабатывается в достаточной мере пепсинами;
- клетками печени не выделяется достаточное количество желчи и она не выбрасывается в общий желчный проток при эвакуации пищи из полости желудка – в результате этого содержимое не ощелачивается и обжигает соляной кислотой слизистую оболочку двенадцатиперстной и тонкой кишки;
- в дальнейшем подобное действие оказывается на толстый кишечник;
- в результате этого нарушается кислотно-щелочной баланс, погибает часть полезной микрофлоры, начинает развиваться условно-патогенная;
- при нарушении иннервации происходит снижение уровня перистальтики;
- обогащенная агрессивной соляной кислотой пища длительное время лежит в кишечнике и растворяет слизистые клетки;
- возникает эрозия, язва и злокачественное новообразование в тонком или толстом кишечнике.
Помимо этого поясничный остеохондроз может стать причиной опущения внутренних органов малого таза, развития синдрома гиперактивного мочевого пузыря. Более 80 % случаев недержания мочи у женщин связано с разрушением межпозвоночных дисков в поясничном отделе позвоночника. Около 25 % случаев клинической импотенции у мужчин вызвано пояснично-крестцовым остеохондрозом.
Не стоит оставлять без внимания боль в животе при обострении остеохондроза. Это сигнал о том, что поясничные межпозвоночные диски изношены уже до предела и нужно как можно быстрее начинать проводить эффективное и безопасное лечение. Дальше ситуация будет только усугубляться. Большинство заболеваний органов брюшной полости, спровоцированных остеохондрозом, являются необратимыми, т.е. неизлечимыми.
Может ли при остеохондрозе болеть низ живота
Выше в общих чертах рассказали о том, может ли при остеохондрозе болеть живот, теперь остановимся на каждом пункте более подробно.
Для того, чтобы понять, может ли остеохондроз отдавать в живот, нужно узнать, какой корешковый нерв отвечает за каждый орган и отдел:
- T4 – иннервирует желчный пузырь и общий желчный проток (при его компрессии могут образовываться камни в желчном пузыре, появляться желтуха);
- T5 – отвечает за печень (провоцирует нарушение работы печени);
- T6 и T7 - отвечают за работу желудка, двенадцатиперстной кишки и поджелудочной железы (при поражении этих корешковых нервов возникают гастриты, нарушение пищеварения, язвы);
- T12 – иннервация тонкого и толстого кишечника, фаллопиевы трубы (возникает нарушение пищеварения, запоры, диареи, вздутие живота, патологии женских половых органов);
- L1, L2 – иннервируют аппендикс, частично брюшную полость, слепую кишку (при компрессии наблюдаются запоры, диарея, может развиваться колит);
- L3 - мочевой пузырь (может возникать дисфункция мочевого пузыря и импотенция);
- C0 – отвечает за функцию прямой кишки (поражение этого корешка является самой частой причиной развития геморроя, нарушения работы тазовых органов).
Теперь становится понятно, может ли при остеохондрозе болеть низ живота и какие именно корешковые нервы при этом поражаются. Таким образом при установке точной локализации болевых ощущений можно заранее поставить предварительный диагноз и проводить целенаправленные обследования. Так, если боль распространяется по низу живота, то не стоит делать одновременного МРТ обследование пояснично-крестцового и грудного отдела. Достаточно будет только снимка пояснично-крестцового отдела позвоночника. А если у человека болевые ощущения локализованы в области печени, желчного пузыря и желудка, то рекомендуется напротив, делать МРТ снимок грудного отдела позвоночника. Также в этом случае необходимо проводить ФГДС обследование и УЗИ внутренних органов.
Почему при поясничном остеохондрозе болит живот
А теперь рассмотрим немного другие факторы негативного влияния. Почему при остеохондрозе болит живот, если все функции внутренних органов сохранены? Это так называемая отраженная боль. Она распространяется по нервным волокнам, которые иннервируют переднюю брюшную стенку.
Поясничный остеохондроз вызывает боль в животе по причине того, что перенапряженные мышцы поясницы сдавливают нервы, отходящие от пояснично-крестцового сплетения. Может наблюдаться напряжение мышц передней брюшной стенки.
Далеко не всегда поясничный остеохондроз отдает в живот, может быть наоборот. Если при пальпации остистых отростков нет болезненности и отсутствует симптом натяжения, то следует поискать причину неприятных ощущений в брюшной полости. Очень часто воспалительные процессы в полости малого таза приводят к тому, что возникает сильная боль в пояснице. В этом случае не остеохондроз поясничного отдела отдает в живот, а наоборот, например, аднексит или колит вызывает приступ напряжения в области поясницы.
Очень важно проводить эффективную дифференциальную диагностику – она позволяет точно установить, от поясничного остеохондроза болит живот или нет. Не занимайтесь самостоятельной постановкой диагноза и не начинайте лечение без консультации у опытного врача. Следует записаться на прием к неврологу или вертебрологу. Эти специалисты уже в ходе мануального обследования и постановку функциональных диагностических тестов смогут поставить предварительный диагноз. Если они не выявят характерных признаков остеохондроза, то будет дана рекомендация обратиться к другому профильному специалисту (гастроэнтерологу, урологу, гинекологу, проктологу и т.д.).
Если болит живот из-за остеохондроза
К сожалению, если при остеохондрозе боль отдает в живот, то это говорит о крайне запущенной стадии заболевания. В домашних условиях оказать помощь в случае боли внизу живота при остеохондрозе невозможно. Никакие мази и таблетки не помогут. В этой ситуации нужно как можно быстрее обращаться к специалисту. Только устранение компрессии корешкового нерва
позволит забыть о том, что болит живот из-за остеохондроза и восстановить свободу движения.
Остеохондроз отдает в живот не всегда по причине компрессии корешкового нерва. Это может быть стеноз спинномозгового канала при выпадении грыжевого выпячивания или при листезе позвонка. Эти состояния крайне опасны. При них нельзя делать никакие разминания и массаж, стоит отказаться от физических упражнений и нагрузок. Массаж можно делать только в специализированной клинике. Пациент должен находиться под постоянным контролем со стороны опытного врача невролога.
Если у женщины при остеохондрозе болит низ живота, то начинать проводить лечение без консультации гинеколога ни в коем случае нельзя. Остеохондроз, осложненный радикулопатией или плексопатией пояснично-крестцового сплетения может спровоцировать следующие состояния:
- варикозное расширение вен полости малого таза;
- опущение матки и мочевого пузыря;
- застой серозной жидкости в полости матки;
- нарушение трофики яичников и фолликулит;
- спазм мышц тазового дна и т.д.
Все эти состояния могут давать выраженный болевой синдром, который вроде бы связан с остеохондрозом, но требует обязательного дополнительного лечения профильным специалистом.
Боли мышц живота при остеохондрозе
Спазм мышц живота при остеохондрозе может быть спровоцирован как нарушением иннервации, так и вторичным натяжением при чрезмерной нагрузке на мышечный каркас спины и поясницы. Выявить точную причину появления боли мышц живота при остеохондрозе может только опытный врач. Самостоятельно определить, что вызвало неприятные ощущения, пациент не может. Соответственно и купировать боль тоже можно только после посещения доктора.
В домашних условиях необходимо в первую очередь обеспечить полный физический покой. При появлении болевого приступа нужно лечь на спину на твердую ровную поверхность и согнуть ноги в коленях. Спустя несколько минут нужно положить голень одной ноги на колено другой, отведя противоположное колено в сторону. Таким образом можно расслабить поясничные мышцы и облегчить приступ боли.
Жжение в животе при остеохондрозе
Часто пациенты указывают на жжение в животе при остеохондрозе – этот клинический признак может быть спровоцирован исключительно нарушением иннервации. Таким образом организм может сигнализировать о сокращении мышц, ослаблении перистальтики кишечника.
Как правило, жжение быстро прекращается. Но спустя некоторое время оно может появиться вновь.
Подобный признак развивается при разных патологиях желудочно-кишечного тракта. Но существует ряд отличительных признаков, по которым можно проводить дифференциальную диагностику:
- если боль опоясывающая и проходит в положении сидя с наклоном туловища слегка вперед, то это воспаление поджелудочной железы;
- если неприятные ощущения в верхней части живота сопровождаются присутствием белого, желтого или коричневого налета на языке, то с высокой долей вероятности это гастрит, дуоденит или холецистит;
- если спустя несколько минут после появления ощущения жжения появились позывы в туалет, то вероятнее всего произошёл выброс желчи;
- при локализации ощущения жжения в одной точке – развивается язва желудка, двенадцатиперстной, тонкой или толстой кишки.
Не занимайтесь диагностикой и лечением самостоятельно. Обращайтесь к специалистам. Помните о том, что остеохондроз на любой стадии можно вылечить только методами мануальной терапии, остеопатии, лечебной гимнастики и физиотерапии. Лекарственные препараты при этом заболевании в большинстве случаев вредны и бесполезны.
Имеются противопоказания, необходима консультация специалиста.
На поясницу человека, даже если он не обладает избыточным весом, всегда приходится весьма большая нагрузка. Ведь прямохождение — это единственный способ передвижения человека. Наиболее часто острая боль в поясничном отделе позвоночника и проблемы ее лечения связаны с патологией глубоких мышц спины и при грыжах и протрузиях дисков.
Однако когда впервые возникает острая боль в спине, неясно, по какой причине она появилась. Боль в спине может возникнуть по поводу:
- остеохондроза и его осложнений, то есть при протрузиях и грыжах поясничного отдела позвоночника;
- стеноза позвоночного канала;
- воспаления нервных корешков, или при радикулите;
- спондилолистеза и сколиоза, когда между собой позвонки соединены под аномальными углами;
- воспалительных состояний, таких как ревматоидный артрит, туберкулез, бруцеллёз.
Наконец, причиной острой боли в пояснице может быть паравертебрально расположенная опухоль, или метастазы в область позвоночника. А если известно, что причиной является грыжа, то как болит поясница?
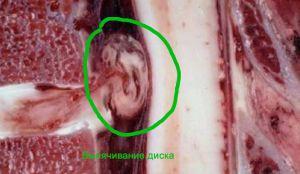
Симптомы боли при грыжах
- резкая и острая боль появляется или в момент выраженной физической нагрузки, или сразу после неё;
- острая боль имеет характер электрического тока, она внезапная, простреливает в пояснице чаще всего в ногу, вплоть до голеностопного сустава;
- боль приводит к резкому ограничению подвижности в поясничном отделе позвоночника, и пациент принимает специфическую анталогическую, или противоболевую позу. В этой позе исключается малейшее движение, а дыхание становится менее глубоким;
- боль, связанная с поражением межпозвонковых дисков имеет так называемый корешковый характер. Это означает, что малейшее сотрясение поясницы, приводит к резкому усилению боли по типу прострелов, которые называются люмбаго. Это смех, кашель, чихание, попытка изменить положение тела или потужиться в туалете по большой нужде;
- позже присоединяется постоянный, ноющий компонент, связанный с реакцией глубоких мышц на появление воспалительного очага, вызванного грыжей.
Все эти симптомы ярко свидетельствуют о том, что причиной боли явилось дискогенные осложнения остеохондроза — протрузия или грыжа в поясничном отделе позвоночника, в котором эти дефекты возникают наиболее часто. Почему же появляется боль? Отчего она развивается?
Причины острой боли при грыже в поясничном отделе
Прежде всего: потерявший свою форму межпозвоночный диск источником боли не является. Диск может разорваться даже целиком. Его наружные, циркулярные фиброзные слои перестают удерживать внутреннее пульпозное ядро, которое находится под высоким давлением, а содержимое диска вываливается за его пределы. Так из протрузии формируется грыжа. Но сам диск, так же, как и любая хрящевая ткань в организме, не способен чувствовать боль. Хрящевые образования не иннервируются, поскольку в противном случае нервам пришлось бы находиться в постоянном движении, с риском попасть между дисками. По той же причине хрящи, как границы скелета, обладающие подвижностью, лишены и кровеносных сосудов.
Поэтому источником боли является другие структуры:
- первый из них — это глубокие связки, которых постоянно касается грыжевое выпячивание;
- второй компонент — это нервные корешки, которые входят в спинной мозг и выходят из него на уровне каждого сегмента, которые имеют чувствительную и двигательную порции.
Сами нервные корешки также не могут воспринимать боль. Но если они будут испытывать интенсивное сдавливание протрузией, или, тем более грыжей, то это приведет к развитию асептического воспаления.
Это воспаление будет иметь тот же самый характер, как мозоль на пятке, которая образовалась в результате постоянного натирания обувью. Постоянное механическое раздражение нервных корешков приводит к отеку, набуханию, их начинают сдавливать окружающие костные каналы и связки, и боль резко усиливается при каждом движении и сотрясении (особенно при интрафораминальных грыжах) такого отекшего нервного корешка. Именно поэтому боль и носят стреляющий и резкий характер;
- у этой боли есть ещё и постоянный, ноющий компонент, который в большей степени обусловлен реакцией окружающих мышц.
Мышца умеет реагировать на боль только одним известным способом. Это сокращение. Если боль постоянна, то мышца находится в состоянии постоянного спазма, а избыточное сокращение лишает возможности крови и отводить от мышцы вредные вещества, образовавшиеся в результате ее жизнедеятельности. Прежде всего, это молочная кислота.
Поэтому при наличии раздражающего фактора, такого как протрузия или грыжа, мышца уплотняется, и постепенно впадает в состоянии постоянного, хронического спазма. Боль стимулирует сокращение, а постоянное сокращение усиливает эту боль. Образуется замкнутый порочный круг.
Таким образом, в патогенезе острой боли в пояснице при протрузии или грыже можно выделить несколько компонентов: связки, отёк корешков и реакция мускулатуры, которая формирует ноющую боль, которая сохраняется на долгое время. Как же можно справиться с этой комплексной и многогранной болью?
Первая помощь при болевом синдроме без лекарств
Рассмотрим принципы первой помощи, которую можно осуществить без приема медикаментов и постараться избавиться от боли, а затем — лекарственные препараты, используемые в первые дни, и даже в первые часы после возникновения такой острой боли.
Внимание! Следует предостеречь от одной очень распространённой ошибки. В первый день, и тем более в первые часы, категорически запрещено любое прогревание, и особенно с применением грелок и физиотерапевтических приборов, создающих избыточное тепло. В первые сутки отёк нервных корешков и мышечной ткани только нарастает, и попытка снятия боли добавлением тепла, по законам физиологии только лишь усилить приток крови в зону воспаления, дополняя и увеличивая объем гиперемии. Лечение острой боли в пояснице в первые сутки теплом приведет только к усилению боли.
Поэтому вместо интенсивного прогревания можно наоборот, использовать охлаждение. В том случае, если у пациента нет хронических воспалительных заболеваний почек, женских половых органов, то к пояснице на короткое время (5-10 минут) несколько раз в день через плотную ткань можно приложить пузырь со льдом или какой-либо холодный предмет. Это приведет к уменьшению отёка и ослаблению болей.
Второе что следует сделать, — это попытаться иммобилизовать пациента, надев на него полужесткий корсет. Он сохранит необходимое расстояние между поясничными позвонками, и уменьшит риск возникновения острой боли.

Третий нелекарственный способ первой помощи — это применение домашних физиотерапевтических приборов, которые не греют, а отвлекают и раздражают. Это иппликаторы Ляпко и Кузнецова. Иголки и колючки, на которые ложится пациент, наоборот, позволяют перетекать объему крови из зоны воспаления в подкожную клетчатку и глубокие слои кожи. Таким образом, уменьшается болевой синдром, и пациент, во всяком случае, пока он лежит неподвижно, испытывает меньше дискомфорта. Эти простые средства позволяют облегчить до применения лекарств состояние больного.

Все остальные способы лечения острой боли в пояснице при возникновении или обострении протрузии и грыжи связаны с применением соответствующих лекарственных препаратов. Рассмотрим их подробнее.
Лекарства для купирования острой боли в спине
Это такие лекарства, как нестероидные противовоспалительные средства (НПВС), применяющиеся при острой боли внутримышечно, миорелаксанты центрального действия, использующиеся также в инъекциях, и местные препараты: гели, кремы и мази.
Наркотические анальгетики в нашей стране по поводу остеохондроза не применяются. Такие препараты назначаются при онкологической патологии, например, при развитии метастазов в позвонки. Да и в том случае иногда пациент не может получить гарантированную государством помощь. Если же врач, видя очень сильную боль, попытается в России помочь пациенту, назначив, например, Дюрогезик в виде пластыря, то его, в отличие от врача в США или Израиле, ждет не благодарность, а тюрьма.
В крайнем случае, когда диагноз ясен, подтвержден МРТ, и у пациента действительно болевой синдром связан с протрузией или грыжей, можно выполнить лечебную блокаду. Но эта манипуляция выполняется не дома, а в стационаре, или процедурном кабинете. Рассмотрим основные группы лекарственных препаратов, которые помогают снять боль в первые дни возникновения или обострения протрузии или грыжи.
А вот борьба с болью и воспалением — это то, что нужно. Сильнее всего обезболивающий эффект из НПВС у препарата кеторолак (Кетанов), и по своей силе он приближается к действию наркотических анальгетиков. Противовоспалительный эффект, который заключается в уменьшении отёка, выражен у таких средств, как кетопрофен (Кетонал) и мелоксикам (Мовалис). Очень хорошим противовоспалительным эффектом обладает старый, препарат диклофенак (Вольтарен, Ортофен). Его можно использовать в качестве разовых инъекций, или очень коротким курсом, не дольше 3 дней.
Мы не будем подробно останавливаться на дозировках и схемах введения, поскольку это дело лечащего врача. Однако в том случае, если у пациента существует язвенная болезнь желудка или эрозивный гастрит, то препараты из группы НПВС ему противопоказаны. В крайнем случае, при наличии гастрита и язвы можно одновременно принимать эти препараты вместе с блокаторами протонного насоса, такими, как Нольпаза, Омепразол, Париет. Они предохраняют слизистую желудка от разрушающего действия НПВС.
После двух-трех дней внутримышечных инъекций обычно переходят на таблетированные формы, которые принимают также в течение нескольких дней. Совместно с этим с первого же дня начинают втирание мазей, кремов и гелей, содержащих НПВС в область поясницы. Это Фастум гель, Нурофен-гель, Долгит-крем.

Внимание! Согревающие мази с капсаицином, например, Капсикам, или Финалгон, можно применять на второй-третий день, когда уже началось затихание болей, и воспалительный отёк стал рассасываться. В первый день рекомендуется применять мази и гели с охлаждением, Дип Рилиф (ибупрофен+ментол), Бен-гей (метилсалицилат+ментол), или наносить на область поясницы охлаждающие и отвлекающие эфирные масла, например, масло мяты перечной в соотношение 1/10 с базовым маслом.
В отличие от купирования острой и стреляющей боли, эти лекарства предназначены для того, чтобы снять постоянный и ноющий болевой компонент, вызванный избыточным спазмом мышц. Обезболить самую первую, стреляющую боль они не могут. Миорелаксантами центрального действия их назвали, поскольку они регулируют работу нейронов спинного мозга, и непосредственно на мышцу не влияют. Они обманывают её, и позволяют ей расслабиться. А это улучшает кровоток и позволяет ликвидировать продукты мышечного обмена. Самые популярные лекарственные препараты — это Мидокалм, или толперизон, и Сирдалуд, или тизанидин. Первый из них не вызывает сонливости, а вот второй лучше принимать на ночь, или вечером.
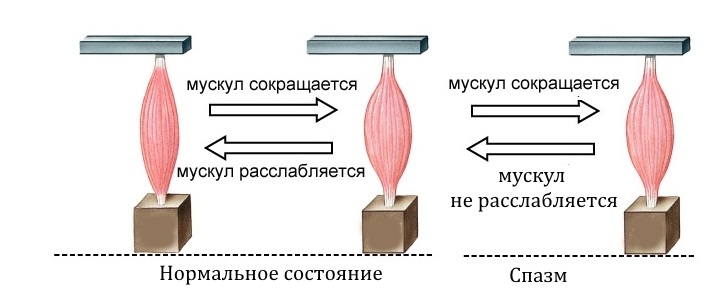
На фоне курса приема миорелаксантов, лучше не водить машину и не работать с движущимися механизмами, поскольку эти средства несколько увеличивают время мышечной реакции. Миорелаксанты ставятся также первые дни заболевания внутримышечно, но они не влияют на слизистую желудка и могут назначаться в виде курсовой терапии. В результате хронический мышечный спазм, вызванный протрузией и грыжей, разрешается, и постоянная боль в спине также уменьшается, или исчезает.
Назначение витаминов группы B, или нейротропных витаминов, с точки зрения доказательной медицины, не влияет на продолжительность дней нетрудоспособности, и на купирование болевого синдрома. Однако в Российской Федерации врачи часто применяют их с профилактической целью. Нейротропными витаминами называются витамины B1, B12 и B6, которые принимают участие в работе центральной и периферической нервной системы. Поэтому при отеке нервных корешков они назначаются, чтобы создать избыточное депо, так сказать, на всякий случай.
Наиболее популярным препаратом, который назначается внутримышечно, является Мильгамма, который содержит все эти концентраты витаминов вместе с местным анестетикам лидокаином. Он делает укол безболезненным. После курса внутримышечных инъекций можно переходить к препарату Мильгамма композитум, это таблетированное средство.
Все физиотерапевтические процедуры, связанные с теплом, грязелечением, бальнеологическим воздействием, необходимо применять вне фазы обострения. Только тогда физиотерапия, лечебная физкультура и сеансы массажа будут благотворно воздействовать. Если массаж попытаться проводить в первый или второй день возникновения острой боли в спине, то он вызовет только ухудшение, поскольку мышца находится в состоянии стойкого спазма, и любое сотрясение спины вызовет жестокие приступы корешковой боли. А стандартные массажные приёмы бывают не только релаксирующими, но и тонизирующими. Проводить же один релаксирующий массаж на фоне острой боли просто не полагается. Острая боль — это противопоказание к любому виду физиотерапевтического воздействия.
Как предотвратить появление боли?
Чтобы не просто убрать, но предотвратить появление боли, нужно просто предотвратить появление грыжи. Необходимо соблюдать простые правила:
- правильно двигаться и работать над осанкой, избегать плоскостопия;
- носить тяжести только равномерно в рюкзаке на спине;
- во время подъема тяжести стараться держать груз симметрично, и ни в коем случае ни на одном плече и ни в одной руке;
- не наклоняться и не поворачиваться, находясь с тяжелым грузом;
- следить за массой тела, не допуская его превышения;
- регулярно стараться висеть на турнике или плавать, разгружая позвоночник, заниматься лечебной гимнастикой;
- после достижения определенного возраста проверять уровень кальция в крови, профилактировать остеопороз;
- зимой, и особенно при наличии гололеда нужно воздерживаться от резких движений, поскольку падения и травмы являются фактором риска возникновения протрузии и грыжи.
Таким образом, вы сможете избежать сильной боли в спине. Если же протрузия, или, тем более, грыжа у вас уже есть, и они беспокоят вас регулярно, то тогда наилучший способ — это современное малоинвазивное оперативное вмешательство.
В настоящее время они проводятся с большим успехом в Болгарии, в Чехии, и в том числе, в России. Это холодная плазменная и лазерная нуклеопластика, вапоризация, эндоскопическая микродискэктомия. В результате или профилактируется появление грыжи из протрузии, или ликвидируется само хрящевое выпячивание, и нервные корешки, мышцы и связки ничего больше не сдавливают. Только операция может привести к радикальному извлечению и улучшить качество жизни.
Крестец находится между копчиковыми и поясничными позвонками, предназначен для соединения позвоночника с тазом. Неприятные ощущения в этом органе — наиболее сильные из таковых в позвоночнике. Болит крестец и живот, преимущественно, у женщин, что связано с меньшей прочностью позвонков у них, а также интенсивными нагрузками при менструации и беременности.
- Причины
- Диагностика
- Как быстро снять боль?
- Лечение
- Общие рекомендации
- Гимнастика
- У женщин
- При травмировании крестца
- Остеохондроз
- Вывод
Причины
В медицине принято выделять 2 типа такой боли:
- сакралгия;
- сакродиния.
Первая обусловлена патологиями позвоночника, а вторая — отдающимися в него болями от других органов, расположенных внутри брюшной полости.
При сакралгии боли внизу живота и крестце провоцируются следующими причинами:
- радикулитом;
- остеохондрозом;
- люмбализацией;
- остеопорозом;
- спондилоартрозом;
- аномальным развитием позвоночника, особенно, его пояснично-крестцового отдела;
- спондилолистезом;
- травмами, включая переломы и смещения позвонков;
- межпозвоночной грыжей.
Главной причиной возникающей боли становится сакроилеит — воспаление сочленения, расположенного в этой зоне.

Болезненные синдромы отмечаются и в случае наличия злокачественных новообразованиях, дающих метастазы в позвоночник (в нижний отдел из предстательной железы, первичной локализации этой болезни в других внутренних органах), его поражении вследствие перенесенного сифилиса или туберкулеза.
Причинами саркодинии являются патологии:
- кишечника;
- подвздошных и тазовых вен (тромбофлебит);
- вызванные нарушениями метаболизма (остеомаляция);
- урологические: доброкачественная гиперплазия предстательной железы, простатит, орхоэпидидимит, паховая грыжа;
- гинекологические: миома, ПМС, разрыв маточных труб или яичника, эндометриоз, загиб матки, параметрит;
- онкологические;
- инфекционные из-за проникновение Е. cоli и иной подобной микрофлоры или стафилококков.
Боли в крестце вызывают разные психоэмоциональные нагрузки, расширения сигмовидной кишки, ожирение, переохлаждение организма.
В правом боку наблюдаются боли при смещении правых отделов таза, приводящих к похудению пациента, патологическому изменению деятельности ЖКТ. Возможно появление диареи.
У беременных смещается точка концентрации массы тела, вокруг которой она равномерна распределена (центра тяжести). Это обуславливает необходимость будущей матери осуществлять прогиб спины в поясничном отделе. На него оказывает давление и затылок плода. Болевые синдромы проявляются и при динамике положения будущего ребенка.
Боль внизу живота, отдающая в крестец, преимущественно, распространена у женщин. Вызывают ее заболевания ЖКТ и мочеполовых органов.
Диагностика
При появлении подобных болей пациент обращается к терапевту. Врач выслушивает его жалобы, собирает анамнез. При необходимости направляет больного к узкому специалисту, осуществляющему лечение. Женщине нужно периодически проходить осмотры у гинеколога.

При осмотре врач устанавливает причины возникновения признаков боли, их характер и длительность. О приеме пациентом любых медикаментозных препаратов или использовании иных способов лечения необходимо предупредить медика.
Боли в крестце отдающие в низ живота, исследуются с помощью следующих методов:
- УЗИ придатков, матки, брюшной полости, почек;
- анализ мочи и крови (включая биохимический и общий анализ);
- МРТ и КТ;
- рентгеноскопия для выявления перелома.
Как быстро снять боль?
Устраняются боль внизу живота, отдающая в крестец и обратная приемом следующих медикаментов:
- обезболивающих средств (анальгетиков: Аспирин, Анальгин; НПВП: Мелоксикам, Ибупрофен и др.);
- местноанестезирующих блокаторов: Новокаин, Кеналог, Лидокоин — в позвоночник или болевые мышечные точки, полость подвздошного сустава в крестце;
- миорелаксантов: Клоназепам, Мидокалм, Баклофен;
- седативных средств: Нозепам, настойка пустырника или валерианы;
- антибиотиков: Рифампицин;
- витаминов группы В.
Лечение
Для каждой причины, вызывающей подобные симптомы, применяются свои способы исцеления.
К ним относятся:
- исключение чрезмерных физнагрузок;
- ЛФК, исключающая совершение резких движений, с подбором упражнений врачом, выполняющихся под наблюдением инструктора;
- физиотерапия;
- оптимальное питание с включением витаминов, элементов питания и кисломолочных продуктов;
- применение корсета, сокращающего давление на крестец;
- прием обезболивающих лекарств;
- применение различных способов акупунктуры, мануальной терапии;
- выполнение массажа;
- избегание перенапряжения и стрессов.
- В качестве одного из методов лечения используется аппликатор Ляпко, на котором расположены многочисленные иголки и специальный валик.
- При аномальном развитии позвоночника, остеохондрозе, злокачественных опухолях возможно оперативное вмешательство.
- При ранней стадии развития патологии врач предписывает проведение консервативного лечения, включающего медикаментозную терапию, ЛФК, массаж, физиолечение.
- При неясной этиологии проявляющихся признаков выгибают лист ДСП, на котором располагаются на 30-40 минут.
В большинстве случаев ЛФК включает 3 упражнения, каждое из которых выполняется без перенапряжения, по 10 повторов в начале с их увеличением на 3-5 еженедельно:
- И.п. — на спине с согнутыми коленями. Подтягивать их к груди, оставляя поясницу на полу.
- И.п. — на спине с одной вытянутой и одной согнутой нижней конечностью. Согнутую ногу с помощью рук подтягивают к груди и разгибают, повторяют с другой ногой.
- И.п. — на коленях. Спина сгибается, голова опускается. Медленно приподнять ее и немного запрокинуть. Живот втягивается, спина прогибается в обратную сторону.

Для уменьшения болевых синдромов при вынашивании ребенка назначают:
- использование бандажа;
- упражнения ЛФК;
- массаж;
- витамины.
Обезболивающие средства назначают только при сильной боли, когда ущерб здоровью матери превышает таковой для ребенка.
При менструации женщинам назначают массаж или гормональные средства, уменьшающие боли и снимающие мышечное напряжение.
В этом случае необходимо:
- сразу после получения травмы приложить к месту ее получения лед для предотвращения воспаления;
- принять НПВП или другие обезболивающие средства;
- ограничить двигательную активность и различные нагрузки;
- приступить к упражнениям по ЛФК спустя 3-4 суток.
Если боли обусловлены наличием межпозвоночных грыж в нижнем отделе позвоночника, выполнять массаж нельзя.
При лечении остеохондроза используются следующие методы:
- апитерапия;
- свечи;
- ванны с морской солью;
- гирудотерапия;
- ИРТ;
- озокерит;
- компрессы с Димексидом.
Вывод
Боли крестца и низа живота наиболее распространены у женщин, но нередко их можно обнаружить и у мужчин, страдающих мочеполовыми заболеваниями. Для представительниц слабого пола эти симптомы более характерны из-за вынашивания ими детей, наличия месячных циклов, меньшей прочности позвонков по сравнению с мужскими. Лечение зависит от причины и включает прием медикаментов, физиотерапевтические процедуры, ЛФК.
Читайте также:


