При половом акте жжение от инфекции что это за инфекция
Почему возникает жжение после полового акта? Причинами такого состояния могут выступать совершенно разные заболевания. Более того, подобные ощущения возникают не только у представительниц слабого пола, но и у сильной половины человечества.

Основные сведения
К сожалению, очень многие женщины испытывают жжение после секса в области наружных или внутренних половых органов. Однако далеко не каждая девушка обращается с этой проблемой к специалисту. Заметив подобную симптоматику, многие представительницы прекрасного пола стараются устранить ее самостоятельно, прибегая к спринцеванию, применению ванночек и прочих процедур.
Однако специалисты утверждают, что ощущение жжения после полового акта может свидетельствовать о наличии серьезных заболеваний, несвоевременное лечение которых нередко приводит к бесплодию или другим проблемам в половой системе. Поэтому при развитии таких симптомов следует немедленно бежать на прием к гинекологу. Ведь только специалист способен установить причину подобного состояния, а также назначить эффективное лечение.
Сопутствующие симптомы
Как правило, жжение после полового акта является не единственным симптомом, который беспокоит женщину. Очень часто он сопровождается и другими признаками. Их совокупность помогает специалисту установить истинную причину развития неприятных ощущений. Так, наравне со жжением и зудом в области вульвы некоторых пациенток беспокоят и следующие состояния:
- учащенное мочеиспускание;
- дискомфорт, наблюдаемый внизу живота;
- неестественные выделения;
- покраснение и отек в области гениталий;
- постоянный зуд;
- боль, возникающая непосредственно во время полового акта;
- неприятный запах.

Все перечисленные симптомы говорят о том, что во влагалище развивается некий хронический процесс. Причиной обострения такого состояния могут стать:
- переохлаждение;
- нарушение баланса микробов;
- снижение иммунитета;
- гормональные нарушения;
- прием антибактериальных средств в течение длительного времени;
- продолжительная депрессия.
Основные причины
Жжение во влагалище после секса могут вызвать не только различные заболевания, но и несоблюдение личной гигиены. Так, если женщины подмываются глубоко или слишком часто, то за счет воздействия моющих средств во влагалище нарушается микрофлора. В результате этого у нее развивается вагиноз бактериального происхождения. При этом чувство жжения является первом симптомом подобного нарушения.
Также неприятные ощущения во влагалище после любовных игр могут возникать вследствие других причин. О них мы расскажем прямо сейчас.

Недостаточность смазки
Жжение после секса у мужчин и женщин очень часто возникает из-за недостаточной смазки, которая призвана улучшать процесс скольжения между половыми органами. При этом у обоих полов могут наблюдаться даже болезненные ощущения. Справиться с такой проблемой довольно просто. Для этого продаются специальные лубриканты.
Гормональные нарушения
Жжение во влагалище после секса нередко наблюдается у девушек в период полового созревания, а также во время беременности, при патологии яичников и эндокринных органов или же когда в организме женщины нарушается гормональный фон.
Такие состояния сопровождаются истончением слизистой, ее атрофированием, снижением выработки естественных факторов защиты и скольжения. При этом раздражительность слизистой влагалища, наоборот, повышается.
Грибковые заболевания
Очень часто зуд и жжение после полового акта вызывает грибок. Такое заболевание называют кандидозом или молочницей. Проявляется оно не только неприятными ощущениями, но и творожистыми белыми выделениями, а также увеличением половых губ и болью во время мочеиспускания.
При этом следует отметить, что нередко грибок передается половому партнеру во время занятия сексом. Поэтому врачи рекомендуют отказаться от любовных отношений до тех пор, пока кандидоз не будет вылечен полностью.
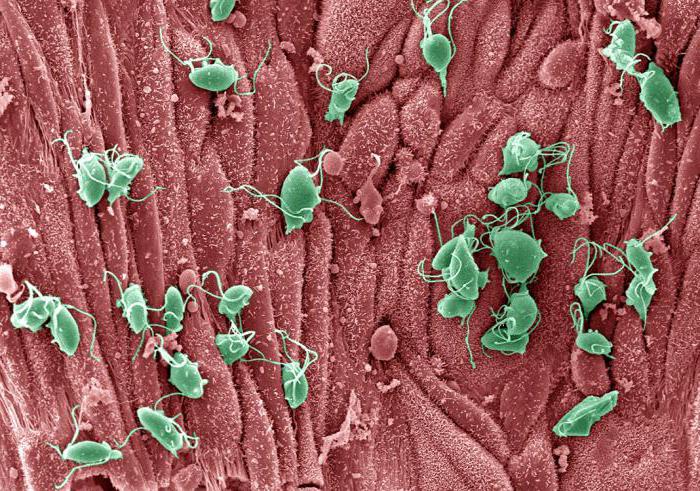
Аллергические реакции
Жжение после полового акта может представлять собой аллергическую реакцию, которая проявилась из-за применения лубрикантов или компонентов, входящих в их состав. Такой же эффект может возникнуть вследствие использования презервативов. Ведь ни для кого не является секретом, что такие контрацептивы делаются из латекса, который вызывает аллергию не только у женщин, но и у мужчин.
Если средство защиты оказалось некачественным, то после его использования у человека может начаться сильный зуд и жжение. Кстати, стать причиной такого явления может не только латекс, но и те вещества, которыми он обрабатывался. Избавиться от подобных симптомов довольно легко. Для этого следует выбрать лишь другой способ контрацепции. О нем вы сможете узнать у своего лечащего доктора.
Также следует отметить, что жжение после полового акта очень часто возникает на фоне применения других контрацептивов. Аналогичные реакции вызывают спермицидные гели или кремы, колпачки и спирали. Если после их установки или применения возник существенный дискомфорт во время занятия сексом, то следует срочно обратиться к своему гинекологу.
Продолжительный половой акт
Длительный секс очень часто приводит к неприятным, а иногда даже к болезненным ощущениям в половых органах. Основной причиной этого является тот факт, что партнер не может достичь оргазма, а партнерша уже давно насытилась любовными играми, и выделение смазки прекратилось.

Кстати, при грубом сексе, который практикуется многими людьми, на слизистой половых органов могут возникнуть микротрещины. Именно они вызывают неприятные ощущения или даже боль.
Заболевания и патологии внутренних органов
При воспалении матки или ее придатков, в число которых входят трубы и яичники, увеличивается объем выделений во влагалище. В результате этого развивается его патология. Ненормальные выделения раздражают слизистую, что во время полового акта или после него вызывает жжение или зуд.
Также неприятные ощущения могут возникнуть вследствие возникновения такого заболевания, как трихомониаз. Это инфекционная болезнь мочеполовой системы человека, возбудителем которой является влагалищная трихомонада.
Причины у мужчин
Жжение головки члена после полового акта у мужчин может возникнуть по тем же причинам, что и у женщин. Чаще всего такое явление носит аллергический характер, которое проходит после смены контрацептивных средств или приема специальных препаратов.
Кроме того, развитие подобной симптоматики может произойти за счет пересыхания головки члена, а также бурных и частых половых контактов. Не исключается и вариант грибковой природы дискомфортных ощущений.

Лечение
Жжение половых губ после полового акта – довольно частое явление. Если его причиной является погрешность в гигиенических мероприятиях, то следует чаще подмываться и осуществлять гигиену наружных половых органов. Также не рекомендуется заниматься сексом сразу же после проведения депиляции.
Если причиной аллергии стали синтетические смазки, то следует заменить их гипоаллергенными средствами.
Терапию инфекционной причины жжения и зуда, возникающих после секса, необходимо проводить обоим половым партнерам. Так, молочница требует назначения противогрибковых лекарств. А если это заболевание только началось, и у пациента еще нет каких-либо осложнений, то можно ограничиться применением местных средств.

Менопаузальные гормональные нарушения лечат посредством заместительной гормональной терапии. При этом назначение тех или иных препаратов проводится лишь после сдачи ряда анализов на содержание гормонов в крови.
[youtube.player]Почему во время или/и после полового акта может появляться боль?
В зависимости от индивидуальных особенностей каждого организма, болезненные ощущения, сопровождающие половой акт, могут восприниматься женщинами по-разному: как дискомфорт, жжение или покалывание либо как тупая или резкая боль.
Причин, вызывающих жжение и боль, как во время, так и после полового акта существует множество. Прежде всего, их принято разделять на две большие группы – физические и психологические.
Психологические причины зачастую связаны с наличием у женщины страха возникновения боли при половой близости, который появился после неудачного сексуального опыта в прошлом.
Также нередкой причиной диспареунии может послужить недостаточное возбуждение со стороны женщины перед сексуальным контактом, что сопровождается слабой лубрикацией (увлажнением) влагалища или ее отсутствием. Чаще всего половой акт сопровождается недостаточным возбуждением со стороны женщины при существовании конфликта между партнерами, нестабильности их отношений, а также из-за отсутствия прелюдии.
Наиболее частыми физическими причинами возникновения дискомфорта, жжения и боли во время или после полового акта являются болезни половой и/или мочевыводящей системы неинфекционного либо инфекционного происхождения.
Зачастую половой акт сопровождается жжением и болью вследствие наличия у женщины одной или нескольких из нижеперечисленных болезней:
- Вагинит (синоним: кольпит) – острое или хроническое воспаление влагалища.
- Цервицит – воспаление шейки матки.
- Цистит – воспаление мочевого пузыря.
- Уретрит – инфекция мочеиспускательного канала.
- Сальпингоофорит (синоним: аднексит) – воспаление придатков матки.
- Эндометрит – воспаление слизистой оболочки матки.
- Воспалительные процессы других органов малого таза, к примеру, прямой кишки (проктит), клетчатки, окружающей прямую кишку (парапроктит) и т. п.
- Бартолинит – воспаление бартолиновой железы (расположена в преддверии влагалища).
- Кисты органов малого таза (в частности, яичников).
- Спаечная болезнь малого таза.
- Эндометриоз.
- Травмы, например, после родов, операций либо вследствие немедицинских манипуляций.
- Венозный застой в органах малого таза.
- Сухость влагалища вследствие дефицита эстрогенов во время менопаузы.
Это далеко не полный список патологических состояний, способных нарушить половой акт возникновением боли. Именно поэтому, чтобы установить истинную причину диспареунии, необходима консультация гинеколога.
Болезненный половой акт вследствие несовместимости

Бытует мнение, что половой акт может сопровождаться болью вследствие анатомической несовместимости, а точнее – несоответствия размеров половых органов партнеров. В действительности, подобное явление является исключительно редким.
В норме влагалище достаточно растяжимо. Поэтому при отсутствии каких-либо проблем у женщины (физических или/и психологических) половой акт не должен сопровождаться болью, так как несоответствия размеров половых органов возникать не будет.
Боль при сексе: что делать?
Даже если боль несильная, женщина не должна ее терпеть и игнорировать. Боль – это, прежде всего, сигнал о наличии расстройства в организме. Если боль нарушает половую жизнь пары, женщине не стоит откладывать консультацию гинеколога. Учитывая огромное количество нарушений, которые могут быть причиной диспареунии, женщина должна понимать, что самостоятельно справиться с этим расстройством вряд ли получится. Ведь помимо консультации гинеколога, нередко требуются осмотры и других специалистов, в частности, уролога, проктолога, сексолога.
Решайте проблему вовремя, и вы убережете себя от возможных серьезных осложнений и сможете как можно быстрее вернуться к нормальной жизни!
[youtube.player]
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Что такое половые инфекции? Когда они появились?
В медицинской научной литературе под термином половые инфекции понимают совокупность инфекционных заболеваний, которые поражают органы мужской и женской половой системы и части мочевыводящего тракта (уретра, мочеточник, мочевой пузырь).
Как видно из определения, речь идет исключительно об инфекционных заболеваниях, которые вызываются определенным возбудителем – каким-либо патогенным микроорганизмом, поражающим мочеполовые органы, как мужчин, так и женщин. Довольно обширная группа половых инфекций включает в себя список заболеваний, передающихся половым путем (ЗППП), которые поражают те же органы. Инфекции, передающиеся половым путем, имеют синоним – венерические болезни.
Однако существенная разница между группой ЗППП и всеми половыми инфекциями заключается в том, что последние могут передаваться не только половым путем, но и контактным, и поражать другие органы и системы, кроме мочевыделительной системы (например, печень, иммунитет).
Поэтому довольно часто под половыми инфекциями подразумевают исключительно группу заболеваний, передающихся половым путем, что не совсем верно. Перечень половых инфекций достаточно широк, а возбудитель заболевания может передаваться как при половом контакте, так и при бытовом (например, несоблюдение личной гигиены, пренебрежение правилами стерильности в медицинских учреждениях, ранения и т.д.).
Время появления половых инфекций точно установить невозможно. Однако они известны с глубокой древности – еще врачи Китая, Рима, Греции, Египта и Индии описывали различные проявления данного вида заболеваний. Родиной многих половых инфекций считают Африку, где в дикой природе обнаруживаются микроорганизмы, генетически и морфологически сходные с патогенными возбудителями.
Возбудители половых инфекций – патогенные и условно-патогенные
микроорганизмы
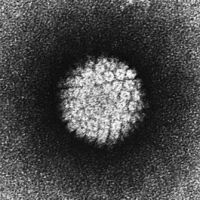
Возбудителем половой инфекции может быть патогенный, или условно-патогенный микроорганизм. Что это значит?
Патогенный микроорганизм никогда в норме не обнаруживается в составе микрофлоры того или иного органа человека, а при попадании в организм вызывает развитие инфекционно-воспалительного процесса с особенностями, свойственными данному возбудителю. К основным патогенным микроорганизмам, которые вызывают развитие половых инфекций, относят:
- Бледная трепонема (Treponema pallidum) – возбудитель сифилиса;
- Нейссерия гонорея (Neisseria gonorrhoeae) – возбудитель гонореи;
- Трихомонада (Trichomonas vaginalis) – возбудитель трихомониаза (трихомоноза);
- Хламидия (Chlamydia trachomatis) – возбудитель хламидиоза;
- Вирус герпеса (Human herpesvirus);
- Вирус папилломы человека (HPV — Human Papillomavirus) – возбудитель папиллом, кондилом, эрозии шейки матки.
Мы перечислили лишь ряд основных патогенных микроорганизмов, которые способны вызывать половые инфекции. Все патогенные микроорганизмы способны передаваться половым путем, но некоторые из них имеют также контактный путь распространения.
Условно-патогенные микроорганизмы вызывают инфекции половых путей, но данные заболевания не являются венерическими. Условно-патогенные микроорганизмы присутствуют в норме в составе микрофлоры того или иного органа. Когда нарушается нормальное соотношение количества микроорганизмов микрофлоры человека, эти бактерии способны вызвать инфекционно-воспалительный процесс, локализованный в мочеполовых органах. К условно-патогенным микроорганизмам относят дрожжевые грибки (Candida Albicans), стафилококки, стрептококки, гарднереллу и ряд других, менее значимых. Данные микроорганизмы вызывают кольпиты, бактериальные вагинозы, неспецифические уретриты и т.д.
Классификация
Какие заболевания относят к половым инфекциям?
| Бактериальные половые инфекции | Вирусные половые инфекции | Грибковые половые инфекции | Протозойные половые инфекции | Паразитарные половые инфекции |
| Донованоз | СПИД | Кандидозы | Трихомониаз | Чесотка |
| Мягкий шанкр | Генитальный герпес | Фтириаз | ||
| Сифилис (Люис) | Папилломы | |||
| Венерическая лимфогранулема | Кондиломы | |||
| Гонорея (триппер) | Цитомегаловирусная инфекция | |||
| Хламидиоз | Контагиозный моллюск | |||
| Уреаплазмоз | Саркома Капоши | |||
| Микоплазмоз | Гепатит |
Синдром приобретенного иммунодефицита (СПИД) и гепатит являются социально значимыми заболеваниями, которые включаются в различные классификации патологий. Поскольку СПИД и гепатит передаются половым путем, то их относят к группе ЗППП, включенной в более общую – половые инфекции.
Мужские и женские половые инфекции – общая характеристика
Многие люди предпринимают попытки разделить половые инфекции на мужские и женские, руководствуясь различными проявлениями заболевания. Однако такая попытка основана лишь на различии симптомов у мужчин и женщин, которыми проявляется одна и та же половая инфекция. В целом их невозможно разделить на мужские и женские, поскольку оба пола страдают одними и теми же заболеваниями, которые передаются чаще всего при любовных контактах. Половые инфекции, как у мужчин, так и у женщин вызываются одними и теми же возбудителями, но течение заболевания различается в связи с разным строением половой системы.
Возбудитель поражает различные органы репродуктивной системы у женщин и мужчин, всегда вызывая воспалительный процесс. Следует помнить, что половая инфекция характеризуется тем, что имеется определенный возбудитель (патогенный микроорганизм), который внедряется в слизистую различных органов половой системы, вызывая воспаление последних. Данный воспалительный процесс может протекать по-разному, в зависимости от состояния иммунной системы, наличия других инфекций и т.д. Чтобы не писать диагноз, например, "гонорейный уретрит", "гонорейный вагинит" или "гонорейный аднексит", врачи приняли решение именовать заболевание просто гонорея, с уточнением пораженного органа (например, гонорея, уретрит и т.д.). Таким же образом поступают и в случае с другими половыми инфекциями - то есть указывают в качестве основного диагноза наименование заболевания и уточняют, какой орган поражен.
Следует помнить, что половые инфекции могут поражать несколько органов мочеполового тракта одновременно. Или же сначала развивается поражение одного органа, а затем вовлекаются другие. В данном случае речь идет о генерализации патологического процесса (осложнении), то есть о вовлечении в воспалительную реакцию других органов.
На основании поражаемых органов все половые инфекции можно условно разделить на женские и мужские. Так, к чисто "мужским" патологиям можно отнести следующие нозологии, вызываемые возбудителем половой инфекции:
1. Воспаление полового члена (например, баланит, баланопостит).
2. Воспаление предстательной железы.
Чисто "женскими" являются следующие заболевания, вызванные возбудителями половых инфекций:
1. Воспаление яичников.
2. Воспаление матки.
3. Воспаление маточных труб.
4. Воспаление шейки матки.
5. Воспаление влагалища (вагинит).
Уретрит (воспаление мочеиспускательного канала), цистит (воспаление мочевого пузыря), а также воспаление почек или мочеточников являются универсальными заболеваниями, при заражении половой инфекцией одинаково часто поражающими как мужчин, так и женщин.
Воспалительные очаги половой инфекции могут располагаться во рту, влагалище, уретре, в анусе, прямой кишке или области промежности, как у мужчин, так и у женщин. В данной ситуации расположение воспалительного очага зависит от типа контакта, в результате которого произошло заражение. Например, оральный секс может привести к развитию гонореи ротовой полости, а анальный контакт, соответственно, вызовет гонорею ануса или прямой кишки, и т.д.
Мочеполовые инфекции – общая характеристика
Практически любая половая инфекция сочетается с мочеполовой, поскольку уретрит является одним из основных, и наиболее часто встречающихся признаков развития ЗППП. Заражение мочевыделительных органов возбудителями половых инфекций происходит ввиду их анатомической близости. Так, уретра (мочеиспускательный канал) расположена рядом с влагалищем у женщин и семявыносящим протоком у мужчин.
Уретрит у мужчин является состоянием, более сложным для лечения, чем у женщин, поскольку длина канала гораздо больше. Так, длина мужской уретры составляет 12-15 см, а женской – лишь 4-5 см. В данной ситуации уретрит у женщин легче подвергается излечению, однако риск развития осложнений также более высок, поскольку возбудителю для перехода в иные органы нужно преодолеть небольшое расстояние. У мужчин же уретрит излечивается сложнее, но риск и скорость развития осложнений несколько ниже, поскольку возбудителю необходимо преодолеть значительное расстояние до других органов.
Общие симптомы всех половых инфекций
Пути заражения
Поскольку возбудители половых инфекций не приспособлены к жизни в природных условиях, их передача от одного человека к другому возможна только при непосредственном контакте. Инфицирование чаще всего происходит при незащищенном половом контакте, от больного человека к здоровому. Инфицирование происходит при любом виде полового контакта – вагинальном, оральном или анальном. Следует помнить, что использование различных эротических приспособлений (фаллоимитаторы и т.д.) в ходе полового сношения с больным человеком также приводит к инфицированию.
Помимо полового пути передачи возбудитель может передаваться при наличии тесного бытового контакта, или с зараженными инструментами. Например, папилломавирус или трихомонада могут передаваться при использовании общих полотенец, губок и других предметов гигиены. Чесоточный клещ или лобковая вошь инфицирует здорового человека просто при бытовых контактах с больным, через постельное белье, дверные ручки и т.д. Ряд половых инфекций может передаваться от больных матери или отца к ребенку, например, при родах.
Отдельная группа путей передачи половых инфекций – это нестерильные медицинские инструменты. В этом случае происходит перенос возбудителя при использовании инструмента сначала для инфицированного человека, а потом, без надлежащей обработки – для здорового. СПИД и гепатит могут передаваться при переливании зараженной донорской крови, которая не прошла необходимую проверку.
Могут ли половые инфекции передаваться при оральном сексе - видео
Какими анализами можно выявить половые инфекции?
Экспресс-тесты можно применять в экстренных случаях, когда необходимо в срочном порядке определить наличие или отсутствие половой инфекции (например, перед операцией и т.д.). Данные тесты напоминают таковые для определения беременности. Однако точность и чувствительность экспресс-тестов невысокая, поэтому для полноценной диагностики их использовать нельзя.
Мазок отделяемого мочеполовых органов можно выполнить быстро, однако его надежность определяется квалификацией врача-лаборанта и правильностью взятия биологической пробы.
Иммуноферментный анализ, реакция иммунной флуоресценции, серологический метод имеют довольно высокую чувствительность, однако надежность полученных результатов зависит от вида патогенного возбудителя и уровня лаборатории. Некоторые инфекции можно диагностировать при помощи данных методов очень точно, а для выявления иных половых заболеваний они обладают недостаточной чувствительностью и специфичностью.
Самыми точными, чувствительными и специфичными методами для выявления любой половой инфекции являются бактериологический посев на среду и молекулярно-генетические анализы – лигазная или полимеразная цепная реакция (ЛЦР или ПЦР).
Провокационные пробы проводятся специально для выявления скрытой хронической половой инфекции. В этом случае химическими веществами или приемом пищи вызывают кратковременную стимуляцию работы иммунной системы, забирают биологический материал и производят определение возбудителя с помощью посева на среду или полимеразной цепной реакции.
Принципы профилактики
Препараты для лечения половых инфекций

Сегодня фармакология может предоставить широкий спектр препаратов, которые используются для лечения половых инфекций. Основные группы медикаментов, эффективных в лечении половых инфекций:
1.Антибиотики:
- пенициллины;
- макролиды;
- системные хинолоны;
- аминогликозиды;
- метронидазол и т.д.
- ацикловир;
- вамцикловир;
- алпизарин;
- мази Госсипол;
- Мегасин;
- Бонафтон;
- Алпизарин и т.д.
- Флуконазол;
- Ламизил;
- Нафтифин и т.д.
- свечи с йодом;
- спринцевания и ванночки с хлоргексидином, раствором марганцовки и т.д.
- Генферон;
- Виферон;
- Циклоферон и т.д.
Многие из перечисленных препаратов можно свободно купить в аптеке, а на различных форумах получить заочную консультацию по способам и схемам лечения. Однако не стоит заниматься самолечением - лучше обратиться к врачу за квалифицированной помощью. Врач сможет детально обследовать человека, лабораторные тесты выявят конкретного возбудителя, и появится возможность назначить эффективную терапию, которая будет подходить пациенту с учетом всех его особенностей.
Помните, что при выявлении половой инфекции у мужчины или женщины необходимо в обязательном порядке обследовать, а в случае необходимости пролечить и полового партнера.
Какой врач поможет диагностировать и вылечить половую инфекцию?
Половые инфекции и способность к воспроизводству
Любая половая инфекция поражает ключевые для деторождения и зачатия органы, как мужчин, так и женщин. В зависимости от органа поражения, состояния иммунитета, течения инфекции и индивидуальных особенностей мужчины или женщины, на фоне хронического заболевания может наступить беременность. Если хроническая половая инфекция имеется у женщины, то после наступления беременности ее течение будет неблагоприятным, повышается риск развития уродств у будущего ребенка, развивается угроза выкидыша и преждевременных родов, а также другие осложнения. Если мужчина страдает хронической половой инфекцией, но после полового контакта с женщиной у нее наступила беременность, то в этой ситуации партнерша получает "свежую" инфекцию с высоким риском внутриутробного инфицирования плода, или выкидыша на ранних сроках.
Женщина, страдающая половой инфекцией, которая не была вылечена до, или в течение беременности, в родах подвергает риску ребенка и себя. В родах ребенок может быть заражен при прохождении по половым путям. Воспаленные ткани родовых путей плохо растяжимы, что ведет к разрывам в родах, а это способствует проникновению патогенных возбудителей в кровь, и развитию генерализованного воспаления с угрозой смертельного исхода или иных осложнений. Швы, наложенные на воспалительно-измененные ткани, плохо заживают, гноятся и т.д.
Мужчина, страдающий хронической половой инфекцией, может инфицировать беременную партнершу, что также неблагоприятно для развития будущего ребенка и протекания родового акта.
Длительное или массированное течение половой инфекции у мужчины или женщины часто приводит к бесплодию, обусловленному хроническим воспалением, которое препятствует нормальному протеканию процесса оплодотворения, и последующего внедрению зародыша в стенку матки. Следует помнить, что половая инфекция, как у мужчины, так и у женщины может приводить к бесплодию. В подавляющем большинстве случаев для восстановления способности к размножению достаточно пролечить имеющуюся половую инфекцию, и пропить курс витаминов в сочетании с правильным питанием и общеукрепляющими мероприятиями.
Юридическая ответственность за заражение половыми инфекциями

В Российской Федерации установлена уголовная ответственность за умышленное заражение кого-либо венерическими заболеваниями. Метод заражения в данном случае в расчет не принимается. Под умышленным заражением половыми инфекциями понимают два вида действий:
1. Активное действие.
2. Преступное бездействие.
Под активным действием юристы подразумевают нарочитый отказ от использования презервативов, совместное питье или еда из одной посуды и прочее. То есть активные действия, направленные на тесный контакт, в ходе которого возбудитель половой инфекции передастся партнеру с высокой степенью вероятности. Под преступным бездействием юристы понимают молчание и непредупреждение полового партнера об имеющейся половой инфекции.
[youtube.player]
ИППП (инфекции, передающиеся половым путем) — группа заболеваний, которые передаются от человека к человеку при сексуальном контакте. Они поражают не только половые органы, но и весь организм, и нередко приводят к серьезным последствиям.
Современная медицина насчитывает около 30 инфекций, которые можно отнести к ИППП. Большая часть из них может протекать бессимптомно, и это делает их весьма опасными для здоровья разных органов и систем.
ИППП классифицируют в зависимости от возбудителя. Всего различают 4 вида половых инфекций:
Способы передачи ИППП
ИППП распространяются половым путем — вагинальным, оральным или анальным. Пол человека значения не имеет — они могут перейти от мужчины к женщине, от женщины к мужчине, от мужчины к другому мужчине или от женщины к другой женщине.
Многие половые инфекции могут распространяться через любой контакт между половыми органами, ртом и анусом, даже если нет проникновения. Например, генитальный герпес передается через прямой контакт кожи с кожей — для заражения достаточно микроповреждений на её поверхности.
Некоторые ИППП передаются и другими способами. Например, ВИЧ и гепатит B передаются через совместное использование игл для инъекций и при переливании крови.
Использование барьерных методов контрацепции не всегда является гарантией безопасности. При использовании презервативов для безопасного секса важно следовать инструкциям, которые указаны на упаковке. Правильное использование презервативов делает их более эффективными. Необходимо соблюдать следующие меры предосторожности:
- проверять срок годности и целостность упаковки;
- одевать презерватив до секса, а не во время него;
- использовать смазку во время полового акта с презервативом;
- правильно снимать и утилизировать презерватив;
- никогда не снимать презерватив и пробовать снова его надеть;
- никогда не использовать презерватив повторно.
Симптомы
Есть семь основных признаков, которые указывают на ИППП. При их обнаружении необходимо немедленно обратиться к врачу: гинекологу или урологу. Доктор проведет первичный осмотр и назначит дальнейшие анализы и обследования.
О наличии ИППП могут свидетельствовать:
Инфекций, передающихся половым путем довольно много, и каждая из них проявляется по-разному. Для их описания понадобится целый медицинский справочник. Здесь мы рассмотрим только самые распространённые ИППП, заразиться которыми может каждый человек на планете, вне зависимости от пола, возраста и социального статуса.
Всего выделяют три стадии сифилиса. При отсутствии своевременного лечения заболевание может перейти в более тяжелую форму. В результате язвы распространяются по всему телу, в том числе и слизистых оболочках. Больного беспокоят воспалительные процессы, головные боли, ломота в костях, ухудшением общего самочувствия. На третьей стадии может возникнуть менингит — воспаление оболочек головного мозга. Осложнения сифилиса могут привести к параличу и даже летальному исходу.
Хламидиоз — одно из самых коварных заболеваний, передающихся половым путем. У большинства людей ранних стадиях болезни симптомы фактически отсутствуют. У женщин они менее заметны, чем у мужчин, а могут и вовсе не проявляться. Тем не менее, хламидии — одна из главных причин, которая приводит к внематочной беременности, воспалительным процессам в органах малого таза и женскому бесплодию.
У пациентов мужского пола хламидиоз проявляется рядом характерных симптомов. Их беспокоит режущая боль при эякуляции и мочеиспускании. Это обусловлено воспалением придатков яичек и мочеиспускательного канала, которые вызывают бактерии.
Гонорея — еще одна достаточно распространенная ИППП, особенно среди людей в возрасте от 15 до 24 лет. Как и хламидии, она может распространяться при оральном, вагинальном или анальном контакте. И так же, как и при хламидиозе, большинство инфицированных женщин на первых стадиях не замечают никаких симптомов. Однако у мужчин гонорея проявляется практически сразу же. Больных беспокоят гнойные выделения из уретры, болезненное и частое мочеиспускание, дискомфорт в области анального отверстия.
При отсутствии своевременной терапии гонореи возникают осложнения. У женщин наблюдаются кровянистые выделения после секса и режущая боль во время него, повышается температура тела и ухудшается общее состояние организма. Гонорея на любой стадии требует быстрого и эффективного лечения.
Трихомониаз — бактериальная инфекция, возбудителем которой является Trichomonas vaginalis. Поначалу заболевание никак себя не выдает. Первые симптомы появляются приблизительно через две недели после инфицирования. Мужчины чувствуют жжение в мочеиспускательном канале, могут появиться выделения из пениса.
У женщин трихомониаз проявляется более явно. Больных беспокоят болезненные ощущения при половом акте, что обусловлено воспалением слизистых оболочек половых органов. Один из характерных симптомов — густые желто-зеленые выделения из влагалища с неприятным запахом.
Высыпания — лишь видимая часть болезни. Даже после их исчезновения вирус герпеса остается в организме на всю жизнь. Отсутствие лечения у беременных женщин может привести к серьезным осложнениям, вплоть до смерти плода.
Вирус папилломы человека (ВПЧ) — вирусы, передающиеся половым путем. ВПЧ 16-го и 18-го типов являются одной из главных причин возникновения рака шейки матки у женщин. Вне зависимости от пола заболевание проявляется одинаково — в виде мелких бородавок в области промежности и анального отверстия. У мужчин они могут скрываться за крайней плотью и в мочеиспускательном канале. Не исключено и бессимптомное протекание болезни. В этом случае о наличии инфекции можно узнать только с помощью специальных анализов.
Уреаплазмоз — заболевание, которое склонно к хроническому течению. Возбудителем является одноклеточный микроорганизм под названием уреаплазма. Современная медицина относит его к условно-патогенной флоре. Это значит, что в небольшом количестве уреаплазма присутствует и у здорового человека. Заболевание начинается, когда микробы переходят в активное состояние и стремительно размножаются, тем самым вытесняя здоровую микрофлору.
Первые симптомы появляются через 14-20 дней. У больных наблюдается воспаление мочеполовой системы, жжение при мочеиспускании, мутные выделения из влагалища. Женщин может беспокоить боль внизу живота и цервицит. Со временем заболевание переходит в хроническую форму, что влечет за собою множество осложнений:
Несвоевременное лечение инфекции нередко приводит к бесплодию, замершей беременности и преждевременным родам.
ВИЧ или вирус иммунодефицита человека — самое опасное заболевание, передающееся половым путем. ВИЧ дает о себе знать далеко не сразу — инкубационный период заболевания длится от 21 до 90 дней. Симптомы возникают только на стадии манифестации инфекционного процесса.
Пациенты жалуются на воспаление лимфатических узлов, хроническую слабость, головные боли и потерю аппетита. Характерный признак ВИЧ — воспаление небных миндалин (ангина), которое не проходит длительное время. У больных повышается температура тела до 37-37,5 градусов, при этом нормализовать её с помощью жаропонижающих средств не удается.
Отсутствие антиретровирусной терапии крайне негативно сказывается на состоянии больного. Организм атакуют всевозможные вирусные и бактериальные заболевания: пневмония, герпес, туберкулез, кандидоз. Как следствие развивается СПИД.
Диагностика
Возбудителей, которые входят в группу ИППП, достаточно много. Современная медицина предлагает немало методов диагностики, с помощью которых можно их обнаружить и назначить эффективную схему лечения. Условно их можно разделить на несколько групп:
- микроскопические методы;
- анализы крови;
- культуральные методы или посевы;
- ДНК-диагностика.
После обнаружения симптомов, которые указывают на наличие половой инфекции, необходимо сразу же обратиться к врачу. Женщины должны записаться на прием к гинекологу, пациенты мужского пола — к урологу. Если есть явные признаки венерической болезни (шанкры или другие высыпания на половых органах), нужно отправиться к врачу-венерологу.
Невзирая на обширный выбор методов диагностики, точного лабораторного метода пока не существует. При подозрении на ИППП нельзя обойтись одним методом — чаще всего их используют в комплексе для наиболее достоверного результата. Нередко диагностика занимает немало времени со стороны пациента.
Первое, что должен сделать человек, которого беспокоят симптомы половой инфекции — сдать мазок на микрофлору. Это стандартная процедура, которая также проводится при плановом осмотре у гинеколога или уролога. У мужчин мазок берется из мочеиспускательного канала, у женщин — из влагалища и уретры.
Кроме микробиологического анализа при необходимости назначается иммуноферментный анализ (ИФА). С его помощью можно выявить антитела, с помощью которых организм борется с ИППП. При некоторых заболеваниях, которые поражают весь организм (сифилис, ВИЧ), проводится анализ крови (определение ВИЧ и реакция Вассермана).
Кроме обследования узкопрофильных специалистов, больным ИППП иногда может понадобиться помощь других врачей. Некоторые заболевания поражают не только мочеполовую систему, но и другие органы. Это касается таких инфекций как:
Они могут затрагивать зрение, суставы, кожные покровы, кровеносную систему, задний проход. В зависимости от вида осложнений необходимо обратиться к иммунологу, проктологу, дерматологу, инфекционисту и другим специалистам.
Важно помнить, что в случае с ИППП поставить диагноз может только врач. Многие заболевания имеют почти идентичную симптоматику, поэтому самолечение может только усугубить ситуацию и привести к опасным осложнениям.
Лечение

Лечение ИППП подразумевает индивидуальный и комплексный подход к каждому пациенту. Основные методы лечения включают следующие виды терапии:
- антибактериальную;
- иммуностимулирующую;
- противовирусную;
- физиотерапию;
- витаминотерапию.
Эффективное лечение невозможно без сочетания нескольких его видов. Оно должно быть направлено на коррекцию состояния всего организма, а не только половых органов. Местное лечение дает только кратковременный результат и, как правило, не избавляет от инфекции на 100%.
Стойкого терапевтического эффекта можно добиться с помощью комплексной медикаментозной терапии. При этом назначаются местные антибактериальные средства (свечи, кремы, гели или мази) и пероральные лекарственные препараты для приема внутрь. Иногда могут понадобиться инвазивные методы лечения — инъекции или капельницы.
Перед тем, как принимать какие либо лекарства, необходимо сдать анализы на восприимчивость к антибиотикам. Современная фармакология предлагает огромный выбор антибиотиков против ИППП разной формы выпуска и ценовой категории. Но не все они одинаково эффективны — подбирать препараты необходимо исходя с индивидуальных факторов. Поэтому категорически нельзя заниматься самолечением.
Правильно подобранное лечение антибиотиками и противовирусными препаратами длится от 7 до 10 дней. В случае, когда заболевание принимает хроническую форму, терапия продлевается до 21 дня. Как правило, на время лечения больному показан половой покой. Иногда может назначаться повторный курс терапии, но схема лечения изменяется.
Обязательно необходимо лечение обоих партнеров, иначе повторного заражения не избежать. Не стоит стесняться венерических заболеваний — заразиться ими легко и в группе риска находиться каждый человек, живущий половой жизнью. Главный метод профилактики — доверительные сексуальные отношения, отказ от беспорядочной половой жизни и применение средств барьерной контрацепции. Даже после полного излечения, необходимо сдать контрольный мазок и проходить регулярные обследования.
[youtube.player]Читайте также:


