При ревматоидном артрите и бесплодие

Недавний мой пост в Инстаграм (кстати, найти меня легко @revmadoctor) про применение гормонов при ревматоидном артрите вызвал огромное количество вопросов. Обратная связь — это всегда очень здорово, и я очень вам благодарна за это. Я всегда все читаю и стараюсь реагировать. К тому же, это всегда побуждает писать о том, что интересно, в первую очередь, вам. Так вот, очень много ваших вопросов так или иначе касались вопросов планирования беременности и вынашивания при ревматоидном артрите. Кстати, статья о беременности при СКВ одна из наиболее популярных на моем сайте согласно данным статистики. Вот сегодня пришло время и для ревматоидного артрита, хотя краткую статью на эту тему я уже писала.
Раньше считалось, что ревматоидный артрит обычно начинается в том возрасте, когда вопрос материнства для многих женщин уже решен, поэтому в акушерской практике данное заболевание имело всегда меньшее значение, чем, например, системная красная волчанка. Однако в последние годы прослеживается тенденция планирования беременности женщинами в более зрелом возрасте, и первородящая в 30 или даже в 35 лет уже никого не удивит, к тому же, артрит может также дебютировать в детском и подростковом возрасте.
А в данной статье мы рассмотрим следующие вопросы:
- фертильность при РА;
- влияние беременности на активность заболевания;
- влияние РА на течение и исходы беременности;
- лактация при РА;
- контрацепция у больных РА;
- лекарственная терапия на этапе планирования и в период беременности и при лактации.
Влияет ли ревматоидный артрит на способность зачатия ребенка? Вопрос фертильности, то есть способность к зачатию ребенка, у больных РА сравнительно мало изучен. Считается, что артрит НЕ оказывает прямого воздействия на фертильность, и репродуктивная способность у больных РА не отличается от таковой у здоровых женщин. Из факторов, способных повлиять на репродуктивную функцию у больных, особое значение придается приему отдельных лекарственных препаратов.
- Сообщалось о развитии субфертильности (то есть снижение возможности зачать ребенка) при высокой активности заболевания и дебюте РА в детском и подростковом возрасте после длительного лечения цитотоксическими препаратами и глюкокортикоидами, способствующего возникновению ановуляторного (отсутствие менструации) и нерегулярного менструального цикла.
- Нестероидные противовоспалительные препараты (НПВП) также могут несколько снижать способность к зачатию, так как препятствуют развитию фолликула и влияют на функцию ресничек фаллопиевых труб.
- Сульфасалазин снижает мужскую фертильность, вызывая олигоспермию и уменьшая подвижность сперматозоидов. Эти нарушения исчезают через 3 месяца после отмены препарата.
- Метотрексат и циклофосфамид уменьшают продукцию спермы у мужчин, а у женщин может вызывать гибель яйцеклетки.
- Азатиоприн, 6-меркаптопурин и циклоспорин А, по-видимому, не снижают фертильность.
- Эффект микофенолата мофетила изучен не достаточно.
- Инфликсимаб, по-видимому, не ухудшает фертильность.

Как влияет беременность на течение ревматоидного артрита?
В отдельных исследованиях было продемонстрировано, что ревматоидный артрит у женщин чаще впервые проявляет себя после первой беременности и на фоне лактации. В течение 6 месяцев после родов у этих женщин тяжелое течение болезни развивается в 3–5 раз чаще, чем у не кормящих грудью матерей с ревматоидным артритом. С другой стороны, имеются данные, свидетельствующие в пользу того, что наличие беременностей, ранних родов в анамнезе и более позднее становление менструации (менархе) уменьшают риск развития ревматоидного артрита. Также была обнаружена связь между выкидышами и тяжестью ревматоидного артрита: женщины хотя бы с одним выкидышем имеют более выраженные повреждения суставов.
Ревматоидный артрит и ЭКО.
В последние десятилетия все больше женщин при планировании беременности в силу различных причин вынуждены идти на искусственное оплодотворение. У больных ревматоидным артритом стимуляция овуляции, экстракорпоральное оплодотворение (ЭКО) и связанная с ними гиперстимуляция яичников, вероятно, могут способствовать снижению активности заболевания.
Как влияет ревматоидный артрит на беременность?
Основными препаратами, применяемыми для подавления активности ревматоидного артрита у беременных, остаются глюкокортикоиды и НПВП.
Глюкокортикоиды. Прием преднизолона и метилпреднизолона (метипред) в дозе ≤15 мг/сут в пересчете на преднизолон относительно безопасен, не вызывает значительных осложнений у беременной и плода. Глюкокортикоиды длительного действия (дексаметазон, бетаметазон), в отличие от преднизолона, проникают через фетоплацентарный барьер, почти не подвергаясь разрушению, поэтому их назначение должно быть ограничено теми случаями, когда требуется создание повышенной концентрации гормонов в плодной циркуляции, например, при врожденной поперечной блокаде сердца у плода. Применение гормональных препаратов в более высоких дозах ведет к нарастанию вероятности их отрицательного влияния на беременных. Гормоны могут способствовать повышению чувствительности к инфекции, развитию диабета беременных, гипертензионного синдрома и остеопороза, преждевременному вскрытию плодного пузыря. Рекомендуется ограничиваться дозой преднизолона 20–30 мг/сут.
Убедительных доказательств тератогенного эффекта (способность вызывать пороки развития плода) глюкокортикоидов у человека нет. Описаны случаи снижения функции коры надпочечников у новорожденного и явлений кушингоида.
Нестероидные противовоспалительные препараты (НПВП). Поскольку все НПВП являются ингибиторами циклооксигеназы-2, они должны быть отменены у больных с проблемами зачатия, так как препараты могут влиять на имплантацию эмбриона. Использование НПВП при зачатии или на ранних сроках беременности связано с повышенным риском выкидыша. Применение НПВП, вероятно, безопасно в конце I и во II триместре беременности, но их следует отменить в последнем триместре, так как они могут вызывать преждевременное закрытие артериального протока и подавлять родовую деятельность у матери. НПВП проникают через плаценту, но нет сообщений об их тератогенных эффектах.
Аминохинолиновые препараты (плаквенил, делагил). Достоверного отрицательного влияния на течение беременности и плод человека нет. Данные наблюдений младенцев от беременных с РА, СКВ, АФС и другими ревматическими заболеваниями, принимавших аминохинолиновые препараты в течение беременности, позволяют предположить, что эти препараты безопасны.
Сульфасалазин. Исследования не продемонстрировали значимого увеличения частоты врожденных пороков у детей, матери которых принимали сульфасалазин при беременности. Имеются лишь отдельные сообщения о повышении частоты развития врожденных пороков у детей (особенно мужского пола), родившихся у матерей, принимавших сульфасалазин в течение всей беременности. Отмечено, что препарат проникает через плаценту и существует потенциальная возможность развития ядерной желтухи у новорожденного. Полагают, что прием сульфасалазин в дозе ≤2 г/сут в течение беременности не представляет опасности для плода.
Азатиоприн — препарат с небольшим риском опасности преждевременных родов, низкой массы тела и желтухи новорожденного и пр., и может назначаться во время беременности, если необходимо контролировать активность заболевания.
Циклоспорин А может применяться при необходимости, его тератогенность, по-видимому, низкая, но отмечаются преждевременные роды и низкая масса тела новорожденного.
Препараты, которые отменяются при беременности
Циклофосфамид, хлорамбуцил и прочие алкилирующие производные НЕ используются во время беременности, поскольку они приводят к выкидышам и уродствам плода (аномалиям скелета, расщеплению неба, порокам развития центральной нервной и мочевыделительной систем).
Д-пеницилламин ассоциируется со случаями патологических изменений кожи и соединительной ткани у новорожденного и должен отменяться в течение беременности.
Ингибиторы фактора некроза опухоли α. Нет достаточных сведений о безопасности этих препаратов при беременности, поэтому они не рекомендуются беременным и кормящим женщинам.
Применение антиревматических препаратов при грудном вскармливании
Частое обострение ревматоидного артрита в первые 3–9 мес после родов обусловливает необходимость адекватной терапии в течение лактации. Эффективный контроль заболевания является важным для обеспечения матери возможности ухода за новорожденным. При этом важность грудного вскармливания младенцев трудно переоценить. Лечение кормящих матерей сопряжено с опасностью передачи младенцу лекарственного препарата. Однако в большинстве случаев влияние антиревматических лекарств на детей, находящихся на естественном вскармливании, не изучалось, и данные об отдаленных эффектах терапии на последующее развитие и поведение детей недостаточны.
Лекарства, назначение которых в период лактации считается безопасным
При послеродовом обострении кормящим матерям могут быть назначены глюкокортикоиды, НПВП, парацетамол. При необходимости иммуносупрессивной терапии используются аминохинолиновые препараты и сульфасалазин.
Глюкокортикоиды. Пик содержания преднизолона в молоке отмечается через 2 ч после его приема с быстрым последующим падением. Поскольку дети получают менее 0,1% общей материнской дозы преднизолона, обычно никаких побочных реакций не наблюдается, даже при высокой дозе препарата у матери. Нет четких данных о применении дексаметазона и бетаметазона у лактирующих женщин.
Нестероидные противовоспалительные препараты. Только малое количество НПВП обнаруживается в молоке, в частности, есть данные о низком содержании в молоке индометацина, напроксена, ибупрофена, пироксикама, диклофенака, кеторола, целекоксиба и парацетамола. Препараты с длительным периодом полувыведения, такие как пироксикам, не рекомендуются при лактации. Тем не менее большинство НПВП совместимы с грудным вскармливанием. Для уменьшения числа возможных НР следует принимать НПВП во время или сразу после кормления грудью. Часто предпочтение отдается ибупрофену из-за его очень низких концентраций в молоке, короткого периода полувыведения, допустимого использования препарата у младенцев в дозах, значительно превышающих его содержание в грудном молоке.
Аминохинолиновые препараты. Проникновение плаквенила в грудное молоко было исследовано у 4 женщин, получавших его по 200–400 мг/сут. Концентрация лекарства достигала максимума через 2 ч после приема и снижалась через 9 ч. Действие ежедневного приема плаквенила кормящей матерью было изучено у 19 детей, находящихся на грудном вскармливании. Никакой побочных явлений в течение 12 мес наблюдения не было выявлено. Это позволило заключить, что польза грудного вскармливания перевешивает риск, связанный с наличием небольших доз плаквенила в молоке, несмотря на медленное выведение препарата и возможный накопительный эффект.
Сульфасалазин. Обычно сульфасалазин либо не обнаруживается в молоке, либо имееется в незначительном количестве. Однако имеется описание трехмесячного здорового младенца, получавшего исключительно грудное молоко от матери, принимавшей сульфасалазин. У ребенка развилась диарея с кровью. Таким образом, хотя препарат совместим с грудным кормлением, необходимо соблюдать осторожность.
Лекарства с потенциальным (но недоказанным!) риском для грудного вскармливания
Терапия метотрексатом, азатиоприном и циклоспорином А в течение грудного вскармливания проблематична из-за существующего риска угнетения иммунной системы, задержки роста и возможного развития опухолей у детей. Однако доказательных исследований в настоящее время нет, поэтому, если женщина принимает решение о кормлении ребенка грудью, она должна быть информирована о возможных осложнениях, а дети этих матерей требуют наблюдения.
Алгоритм ведения беременных с ревматоидным артритом
- При стойкой ремиссии с отсутствием проявлений болезни лечение не проводится!
- При низкой степени активности (боли в суставах, артрит 1-2 суставов) можно рекомендовать парацетамол 1–4 г/сут и НПВП. НПВП следует отменить на 30–32-й неделе беременности.
- При полиартрите (умеренная степень активности) назначентся преднизолон 10–20 мг/сут/гидроксихлорохин/сульфасалазин.
- При высокой степени активности или даже обострении болезни (полиартрит с внесуставными проявлениями) назначают преднизолон 20–60 мг/сут/сульфасалазин/Ингибиторы ФНО-α. Ингибиторы ФНОα назначают только в случаях неэффективности другой терапии и отменяют на 30-й неделе беременности.
Выводы. Обобщая данные исследований по ведению беременных женщин и кормящих матерей, можно сформулировать следующие рекомендации:
- Наступление и вынашивание беременности у больных РА могут быть рекомендованы при клинической ремиссии или низкой активности болезни.
- Диспансерное наблюдение предусматривает осмотр беременной с РА не реже одного раза в триместр и после родоразрешения (более часто при активном заболевании).
- Наличие АФС или отдельных его симптомов у больных РА требует проведения повторных исследований на антифосфолипидные антитела (антикардиолипиновые антитела, антитела к β2-гликопротеину I и волчаночный антикоагулянт) на этапе планирования и во время беременности с целью своевременной коррекции терапии.
- При обострении заболевания терапия усиливается до адекватной степени активности РА, по показаниям больная госпитализируется. При назначении лекарственной терапии беременной соблюдают основной принцип: спектр применяемых препаратов и их дозировка должны быть необходимыми и достаточными для: а) подавления активности заболевания и обеспечения успешного развития беременности, течения родов и послеродового периода и б) минимального действия на эмбрион, плод и новорожденного.
- Вопрос о способе родоразрешения и прерывании беременности, как и возможности грудного вскармливания младенца, решается индивидуально. Показанием для проведения кесарева сечения у больных РА может быть поражение тазобедренных и коленных суставов с выраженным нарушением их функции.
- Наблюдение беременных должно осуществляться совместно ревматологом, акушером-гинекологом и неонатологом.

Краткие сведения о болезни
Ревматоидный артрит – системная патология соединительной ткани эрозивно-деструктивного характера с постепенной деформацией суставов. Затрагивает преимущественно маленькие суставные соединения кистей и пальцев рук. Иногда страдают большие сочленения коленного, тазобедренного, голеностопного суставов.
Причина заболевания точно неизвестна. Считается, что ведущую роль играет аутоиммунное нарушение в организме, при котором вырабатываются антитела против здоровых клеток.
Факторами риска выступают:
- генетическая предрасположенность к иммунным расстройствам;
- тяжелые инфекционные заболевания (корь, паротит, гепатит, опоясывающий лишай);
- неблагоприятные условия жизни (переохлаждение, стресс).
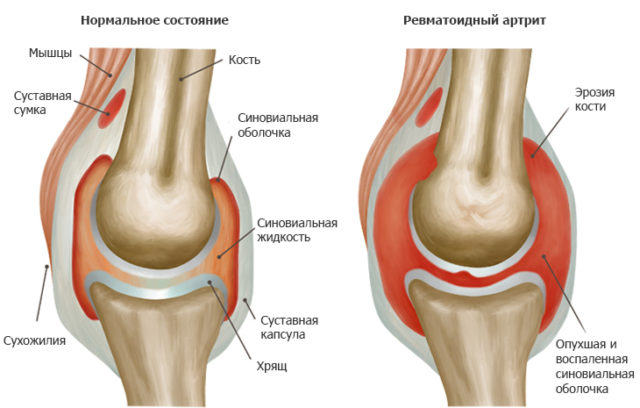
Ревматоидный артрит — это хроническое системное воспаление, которое характеризуется постепенных разрушением суставов и развитием анкилозов
Артрит ревматоидного типа носит ювенильный характер, то есть проявляется обычно в юношеском или молодом возрасте. Из-за прогрессирующего течения часто приводит к хроническому артрозу, вызывает осложнения на сердце, сосуды, почки, со временем приводит к инвалидности.
Болезнь требует постоянного медицинского контроля. При подозрении на патологию необходимо обратиться на консультацию к ревматологу. Особенно важно посетить врача во время планирования беременности.
Взаимосвязь артрита и беременности
Ревматоидный артрит – довольно серьезная болезнь, которая оказывает негативное воздействие на весь организм. Она развивается на протяжении длительного времени, что существенно затрудняет раннюю диагностику. Женщина зачастую узнает о наличии патологии только при прохождении планового осмотра.
Артритное поражение суставов не является противопоказанием для беременности, но вызывает определенные сложности:
- гормональная перестройка может привести как к улучшению самочувствия, так и к ухудшению;
- большие физические нагрузки на поздних сроках негативно сказываются на состоянии суставов;
- специальная противоревматическая терапия может навредить плоду, а без надлежащего лечения повышается риск рецидивирования;
- воспаление больших суставов и наличие в них протезов осложняет естественное родоразрешение;
- беременность и роды способны ускорить дегенеративные процессы и привести к обострению болезни.
Вынашивание плода на фоне ревматоидного артрита требует повышенного внимания женщины к своему самочувствию. Важно находиться под постоянным контролем ревматолога и гинеколога.
Прямой зависимости возникновения и обострения ревматоидного артрита от беременности нет
Планирование беременности при суставной патологии
Ревматоидный артрит и беременность – понятия, не исключающие друг друга. Нет строго медицинского запрета на вынашивание ребенка при наличии суставного поражения. Нужно только более тщательно подходить к вопросу продолжения рода с учетом существующих проблем со здоровьем.
Перед принятием решения следует взвесить несколько важных моментов:
- тяжесть заболевания и клинические проявления;
- степень функциональных нарушений опорно-двигательного аппарата;
- результаты лабораторных исследований (общий анализ крови, ревмопробы);
- физическое и моральное самочувствие;
- риск наследственной передачи ревматизма будущему малышу (факт не доказан, но вероятность существует).
Окончательное решение принимает сама женщина и ее семья. Главное, ответственно подойти к вопросу, не пуская проблему на самотек.
Когда не рекомендуется зачатие?
Зачатие при ревматоидном артрите в большинстве случаев разрешается. Но многие специалисты сходятся во мнении, что существуют наиболее неблагоприятные обстоятельства для беременности.
Во избежание осложнений рекомендуется отложить этот важный шаг при:
- частых неконтролируемых обострениях;
- сильном воспалительном процессе в тканях;
- показаниях для проведения оперативного вмешательства на суставах;
- значительной болезненности и тяжелой клинической картине;
- сопутствующих патологиях со стороны сердца, почек, дыхательной и нервной систем;
- прохождении интенсивной медикаментозной терапии противоревматическими средствами.

В настоящее время, ревматоидный артрит и беременность является достаточно распространённой проблемой в связи с серьезной гормональной перестройкой в организме женщины
Перечисленные правила носят исключительно рекомендательный характер с целью максимального снижения риска для здоровья женщины и плода. Подходящее время, чтобы забеременеть, подбирается в индивидуальном порядке. При адекватном подходе вынашивание пройдет без проблем, артрит войдет в период стойкой ремиссии.
Ревматоидный артрит и беременность: прогноз
Прогноз для артритной патологии на фоне вынашивания плода довольно благоприятный. В подавляющем большинстве случаев на период беременности болезнь переходит в фазу ремиссии.
Происходит это по причине серьезных изменений в женском организме:
- существенно перестраивается гормональный фон;
- выделяется большое количество веществ, подавляющих медиаторы воспаления.
Улучшение самочувствия наблюдается примерно в конце первого триместра и длится непосредственно до родоразрешения. Проблема состоит в том, что после родов болезнь обычно возвращается в острой форме. Так происходит не всегда, но практика показывает, что подобный исход встречается чаще всего.
У некоторых женщин на фоне индивидуальных особенностей артрит может обостриться во время гестации. Паниковать в этой ситуации не следует. При правильно подобранной поддерживающей терапии беременность пройдет без осложнений.
Симптомы суставной болезни
Ревматоидный артрит развивается постепенно, поэтому симптоматика может долгое время не беспокоить, а первые признаки списываются на интересное положение женщины.

Апатия, слабость, головная боль
Ранее не диагностированная патология во время беременности проявляется:
- припухлостью и отечностью суставов;
- утренней скованностью в движениях;
- дискомфортом после длительного покоя;
- симметричным поражением суставов (полиартрит);
- болезненностью и воспалением в патологической области;
- трудностями при совершении элементарных манипуляций (взять чашку, застегнуть пуговицу);
- образованием подкожных узелков;
- периодическим онемением, покалыванием, ощущением холода;
- слабостью, быстрой утомляемостью, субфебрильной температурой.
Обострение уже существующей патологии протекает аналогично, но симптомы более интенсивные и длительные.
Заметив у себя хотя бы один из признаков, необходимо незамедлительно обращаться к доктору и проходить обследование.
Вероятные осложнения беременности при артрите
Присутствие в анамнезе ревматоидного артрита само по себе является отягощающим фактором, требующим особого внимания.
Кроме того, неприятная патология на фоне ослабленного организма иногда вызывает сопутствующие нарушения:
- учащенное сердцебиение;
- понижение артериального давления;
- сбои в сердечном ритме;
- одышку;
- переходящие суставные боли;
- сбой менструального цикла и бесплодие (на фоне агрессивной противоревматической терапии).
Многие женщины, больные РА, испытывают проблемы с зачатием и вынашиванием беременности
Серьезное обострение непосредственно в период вынашивания может привести к осложнениям:
- замиранию плода в утробе;
- выкидышу на ранних сроках;
- преждевременным родам в 3 триместре;
- задержке внутриутробного развития;
- плацентарной недостаточности;
- тяжелому позднему токсикозу (гестозу);
- аномалиям родовой деятельности.
Острая фаза в первом триместре может служить показанием для прерывания беременности. На более поздних этапах требуется госпитализация с целью сохранения положения и поддержания нормального самочувствия будущей матери.
Оптимальный период для зачатия
Планирование беременности у женщины с артритом – важная составляющая успешного исхода.
Желательно заранее определить предполагаемое время с учетом рекомендаций:
- лучше всего для зачатия подходит период стойкой ремиссии заболевания (5-6 месяцев);
- минимум за 6-8 месяцев желательно прекратить лечение, отменив полностью все препараты, или перейти на низкодозированный режим;
- пройти обследование у профильных специалистов на предмет ревматических осложнений со стороны органов-мишеней;
- показатели лабораторных исследований крови и результаты ревмотестов должны быть в пределах допустимых норм.
Некоторые специалисты рекомендуют не ждать ремиссии для оплодотворения. В таком случае понадобится строгое медицинское сопровождение на протяжении всех 9 месяцев: ежемесячный амбулаторный осмотр у гинеколога и ревматолога, плановая стационарная терапия 1 раз в триместр.
Риск развития неблагоприятных исходов повышен у женщин с РА на активной стадии наличием антифосфолипидных антител в крови
Важно желание женщины и ответственный подход к проблеме. А оптимальное время для зачатия можно определить совместно с врачом.
Особенности лечения беременных с артритом
Подход к лечению у беременных несколько отличается от стандартного. На первый план выходит сохранение здоровья и нормального развития плода, а также хорошего самочувствия будущей матери. Комплексная терапия проводится по строгим показаниям, потому что большинство препаратов наносят вред будущему ребенку.
Противоревматические лекарства
Ревматоидный артрит носит аутоиммунную природу, базисная терапия проводится с помощью противоревматических препаратов иммуносупрессивного действия. Это класс лекарств, подавляющих собственный иммунитет.
В схему обычно входят:
Все эти препараты при длительном применении обеспечивают качественную ремиссию заболевания, но противопоказаны при беременности и лактации. Тактика действий в таком случае одна: полностью прекратить подобную терапию, при крайней необходимости оставить минимальные дозы в 1 и 2 триместре. Индивидуальные назначения делаются исключительно лечащим врачом с учетом рисков для ребенка.

Артрит при беременности и после родов важно и нужно лечить
Симптоматическая терапия
Ревматоидный артрит полностью не вылечивается, но успешно поддается симптоматической терапии. Главная задача на время беременности, по мнению доктора Комаровского – обеспечить женщине стабильно хорошее самочувствие без вреда для малыша.
Разрешены для применения две группы препаратов:
Предпочтительно на период беременности полностью отменить любые синтетические лекарства и прибегать к их помощи только в экстренных случаях.
Мази от боли в суставах
При возникновении болезненности и дискомфорта в суставах будущим мамам рекомендуется использовать наружные средства в форме мазей. Большинство из них хорошо справляются с неприятной симптоматикой, не проникая в кровь и через плацентарный барьер.
Во время беременности больным РА для местной симптоматической терапии разрешено использовать мази, кремы и гели с НПВС
Среди аптечных препаратов допускается осторожное применение:
Несмотря на относительную безопасность местных лекарств, при длительном и бесконтрольном лечении они могут оказать негативное влияние на процесс вынашивания. Не стоит забывать о возможных аллергических реакциях и индивидуальной непереносимости компонентов.
Полезные процедуры
Ввиду небезопасности медикаментозного лечения будущим мамам следует уделить больше внимания профилактике рецидивов.
Полезными станут:
Перечисленные лечебные мероприятия, кроме физиотерапии, легко выполнять в домашних условиях, но только по рекомендации врача.

В период ремиссии благоприятное влияние на организм женщины оказывают умеренные занятия спортом
Особенности послеродового периода
Родоразрешение для женщины с ревматоидным артритом может послужить толчком для обострения болезни. Сказываются значительные физические нагрузки во время вынашивания и гормональные перестройки.
Настраиваться на негативный исход не следует, нужно просто предпринять превентивные меры:
- сразу после выписки из роддома посетить ревматолога и сдать необходимые анализы;
- обсудить с доктором вопрос о грудном вскармливании – лактация в некоторой степени облегчает течение ревматизма, но при потребности в медикаментозной терапии ее придется приостановить;
- показать малыша педиатру или профильному специалисту на предмет унаследования артрита;
- правильно распределять заботы по уходу за малышом, чтобы не перегружать суставы и ослабленный организм.
Поведение после рождения малыша ничем не отличается от остальных женщин, кроме более внимательного отношения к самочувствию.
Важные рекомендации по беременности при ревматоидном артрите
Во избежание проблем будущая мама должна на протяжении всей беременности заботиться о своем здоровье:
- соблюдать правильный режим дня, больше отдыхать, высыпаться;
- правильно питаться с преобладанием фруктов и овощей, богатых витаминами, морской рыбы, нежирного мяса, кальцийсодержащих продуктов;
- отказаться от курения, алкоголя, потребления вредной пищи (фаст-фуды, еда быстрого приготовления);
- носить удобную обувь и одежду из натуральных тканей;
- приобрести специальный поддерживающий бандаж для поясницы с целью минимизации нагрузки на позвоночник;
- неукоснительно выполнять медицинские рекомендации по сохранению плода и профилактике суставной патологии.
Ревматоидный артрит – не приговор для будущей матери. Необходим особенный образ жизни и более внимательное отношение к своему самочувствию во время планирования беременности, гестации и родов. Существует множество методов и рекомендаций, которые помогают справиться с болезнью, не отказываясь от радостей материнства.
Читайте также:


