При ротавирусной инфекции аст и алт
Среди неклеточных форм жизни провокаторов диареи предостаточно, но по распространённости ротавирусная инфекция (РИ) вне конкуренции. Болезнь называют смесью отравления и простуды, иначе желудочным или кишечным гриппом. У взрослых эта патология встречается реже и протекает легче, чем у детей.

Характеристика возбудителя
Ротавирусы исследуются с 1974 года. С тех пор учёные выяснили, что эти частицы содержат геном из РНК (Рибонуклеиновой кислоты), который состоит из 11 редких фрагментов, окружённых тремя слоями белков. Эта оболочка защищает от кислой среды желудка и щелочной двенадцатиперстной кишки.
Инкубационный период у взрослых длится от 12 до 24 часов. В это время вирионы размножаются и накапливаются в организме. Их количество и стойкость защитных сил хозяина определяют, каким будет временной отрезок с момента заражения до появления первых признаков заболевания. С 4 по 7 день проходит острая фаза. Ещё неделя требуется для полного выздоровления. Приобретённый стойкий иммунитет препятствует повторному заражению. Лица со слабыми защитными механизмами составляют исключение.
Период от дебюта первых симптомов желудочного гриппа до полного выздоровления считается контагиозным (заразным), так как в этот промежуток времени больной выделяет вирусные частицы в окружающую среду.
Способы заражения
Существует несколько способов заразиться кишечным гриппом:
- Фекально-оральный. Через сырую воду, загрязнённые продукты питания, вещи. В детский организм инфекция попадает при посещении яслей, садов и школ.
- Аэрогенный. При тесном контакте с заражённым. Взрослые инфицируются, ухаживая за больным ребёнком.
- Воздушно-капельный. Встречается реже. Инфекционные агенты попадают в воздух с микрочастицами рвотных масс.
В тонком кишечнике человека вирусы проникают в клетки слизистого эпителия, используя их структуры для размножения новых частиц. В итоге те слущиваются и попадают в просвет кишечника. Зрелые энтероциты замещаются всасывающими клетками, неспособными к абсорбции углеводов.
Симптомы ротавирусной инфекции
Болезнь проявляется в виде единичных случаев или эпидемий, которые случаются чаще осенью и зимой.
Заразившиеся желудочным гриппом жалуются на жар, тошноту, рвоту, головные боли, вялость. Болезнь характеризуется также респираторными признаками в виде воспалённого и покрасневшего горла, кашля и насморка.
Из-за недостатка ферментов, ответственных за расщепление сахаров, развивается диарейный синдром осмотического типа. Частые позывы происходят неожиданно, при тяжёлой форме – чаще двух раз в сутки.
При ротавирусном энтерите, помимо расстройств кишечника, возможны:
- Лихорадка, которая среди взрослых встречается в 10% случаев.
- Cеро-жёлтый жидкий пенистый кал без примесей.
- Наличие крови или слизи в испражнениях.
- Схваткообразный болевой синдром в верхней части живота, сопровождающийся громким урчанием.
Ротавирусная кишечная инфекция протекает без симптомов в первые 1–5 дней с момента заражения человека. Затем воспалительный процесс в кишечной стенке приводит к отравлению всего организма и сопровождающим его признаками. После лечения слизистая восстанавливается, только спустя 1,5—2 месяца.
Кишечный грипп по клинической картине напоминает отравление, но последнее случается внезапно и независимо от времени года, при этом все отравившиеся имеют одинаковые признаки интоксикации.
Взрослые, как правило, РИ переносят на ногах. У молодых может быть кратковременная утрата сознания, у пожилых иногда повышается давление, диагностируется тахикардия, приглушенность тонов сердца. Такие недомогания часто списываются на банальное отравление несвежими продуктами. Но отсутствие симптомов вовсе не значит, что больной не является эпидемиологически опасным для своего окружения. Вот почему из-за одного человека случаются массовые заражения в коллективе или семье.
Не болеют только люди, у которых сформировался специфический пожизненный иммунный статус к определённому серотипу возбудителя. При этом у взрослого признаки РИ могут не появиться даже после контакта с больным человеком.
Диагностика заболевания
Точный диагноз ставится по результатам радиоиммунных тестов, реакции латекс-агглютинации, электронно-микроскопического анализа кала на ротавирус. При этом учитываются тенденции к массовому инфицированию и сезонность заболевания, а не только его клинические симптомы.
Дифференциальная диагностика позволяет отличить желудочный грипп от иерсиниоза, эшерихиоза, холеры, дизентерии или сальмонеллеза.
Традиционная полоска со специфическими антителами на антигены возбудителя позволяет провести одностадийный иммунохроматический экспресс-тест для выявления вирусоносительства.
Сначала кал помещают во флакон из комплекта, растворяют в нём биоматериал. Полученную суспензию (5 капель) наносят в окошко полоски и через 10 минут наблюдают результаты.
Окрашивание специальной зоны в розовый цвет говорит о наличии инфекции. Этот тест имеет коммерческую основу, не может быть окончательным диагнозом и не отменяет посещение профильного врача.
Лечение ротавирусной кишечной инфекции

Отсутствие специфических методик, направленных на уничтожение возбудителя, заставляет проводить симптоматическую терапию, корректирующую электролитные нарушения и предотвращающую дегидратацию (обезвоживание) организма, о котором можно судить по уменьшению диуреза.
Со схемой лечебных мероприятий определяется врач. В неё включаются составы, содержащие натрий хлорид, для восстановления водно-солевого баланса. Популярный из них, это Регидрон, который принимают через каждые полчаса. При отсутствии препарата для выведения токсических веществ, выделяемых внутриклеточным паразитом, можно самостоятельно приготовить лекарство от ротавирусных инфекций.
Для этого понадобится слабый отвар ромашки, в котором растворяют каменную соль (1 ч. л.) и пищевую соду (0,5 ч. л.). В сложных ситуациях не обойтись и без внутривенной регидратации.
Лечение ротавирусных инфекций у пациентов с неосложнённым течением проводится в приёмном отделении скорой помощи или амбулаторно. Госпитализации подлежат дети с сильной диареей и рвотой.
Ниже приведен список лекарств, которые принимают при обнаружении болезни:
- При частом поносе курсом не менее 5 дней пациенты принимают Энтерофурил и Фуразолидон, даже если намечается клиническое выздоровление раньше срока.
- Против интоксикации направлен приём энтеросорбентов, используются Полисорб и Смекта.
- Компенсация ферментативной недостаточности достигается препаратами Панкреатин и Креон.
- Для нормализации микрофлоры предназначены пробиотики: Хилак Форте, Бифиформ, Линекс.
- При метеоризме и выраженном болевом синдроме однократно пьют спазмолитики. Но-шпа и Риабал принимаются одновременно с препаратами Коликид и Эспумизан.
Для снижения инфузионной терапии понадобится правильное выпаивание:
- На первом этапе его проводят через каждые 10—15 минут. При рвоте прекращают, но спустя короткий промежуток времени снова возобновляют.
- Вводимый объём жидкости составляет 50—100 мл/кг веса в сутки с дальнейшим увеличением до 80—100 мл.
При любой вирусной инфекции приём антибиотиков не только бесполезен, но даже противопоказан, потому что те направлены на уничтожение бактерий и при их бесконтрольном применении усугубляют уже имеющийся при РИ дисбактериоз кишечника.
С температурой тела до 38,5° C следует отказаться от приёма жаропонижающих средств. Это позволит снизить активность возбудителя, который не переносит нагревание. При температуре выше 38,5° C врач назначит препараты, устраняющие негативную симптоматику.
Для укрепления иммунитета важно сбалансировано и полноценно питаться, чтобы организм получал все необходимые биологически активные вещества и нутриенты. Обязательным компонентом лечения является щадящая диета, исключающая употребление молочных продуктов во избежание лактозной недостаточности как основного звена в развитии диареи. Рекомендованы: отвары из сухофруктов, рисовые настои, чистая вода без газа.
Осложнения
Лечение у взрослых непродолжительное и практически всегда заканчивается полным выздоровлением.
Ротавирусный энтерит, как правило, не приводит к осложнениям. Возможен только декомпенсированный метаболический ацидоз, после которого развиваются гемодинамические расстройства и почечная недостаточность.
Главное, не допускать повышения температуры, которая способна повредить клетки организма. Без лечения наступает сильное обезвоживание, с которым трудно справиться при помощи обильного питья. Иногда только внутривенные инъекции специальных составов под наблюдением доктора и незамедлительная медикаментозная коррекция помогают нивелировать осложнения и избежать летального исхода.
Профилактика инфекции
Самым надёжным средством, предотвращающим распространение вирусов, и способным защитить от кишечного гриппа, является специфическая вакцинация. Благодаря прививке вырабатывается стойкий иммунитет, исключающий повторное заражение. В целях профилактики взрослым предназначен препарат Ротарикс с эффективностью 98%. Это бесцветная жидкость с ослабленным штаммом вируса в составе. Мытьё рук является неспецифической, но не менее важной мерой, спасающей от желудочного гриппа.
Профилактика ротавирусных инфекций подразумевает изоляцию больного, особенно от детей, организацию наблюдения за лицами, контактировавшими с заражённым.
При своевременном лечении удаётся избежать осложнений, распространения ротавирусной инфекции и фатальных последствий.

Кишечным гриппом называют группу вирусных инфекционных заболеваний, протекающих с симптомами острого гастроэнтерита. Они были так названы по причине схожести ряда клинических признаков с респираторным гриппом:
- Осенне-зимняя сезонность;
- Высокая заразность;
- Наличие катаральных изменений в ротоглотке;
- Один из путей передачи – воздушно-капельный;
- Средняя продолжительность болезни не превышает 7-ми дней.
Наиболее подвержены инфекции дети в возрасте до 3-х лет, в этой возрастной группе более половины случаев гастроэнтерита обусловлены возбудителями кишечного гриппа. Младенцы до года, находящиеся на грудном вскармливании болеют им крайне редко, благодаря защитным антителам, которые они получают от матери. Среди детей на искусственном вскармливании случаи кишечного гриппа регистрируются, начиная с 3-х месячного возраста. По мере взросления заболеваемость несколько снижается, что связано с приобретением иммунитета после первого эпизода болезни.
К 15-17-ти годам у 90% молодых людей в крови обнаруживаются антитела к вирусам кишечного гриппа, свидетельствующие о перенесенной ранее инфекции.
Взрослые люди болеют кишечным гриппом несколько реже: у них его доля среди острых кишечных инфекции составляет около 25%.

Наибольшую опасность вирусные гастроэнтериты представляют для больных с иммунодефицитными состояниями:
- ВИЧ-инфицированных;
- Принимающих цитостатики, глюкокортикоиды;
- Онкологических больных;
- Беременных женщин;
- Людей с трансплантированными органами;
- Больных с хроническими соматическими заболеваниями, особенно пищеварительной системы.
Возбудитель
Кишечный грипп вызывают вирусы, способные размножаться в клетках эпителия тонкого кишечника. Причиной инфекционного гастроэнтерита становятся:

Источником инфекции является больной человек, который выделяет возбудителей во внешнюю среду с фекалиями и в ряде случаев с капельками слюны. Они передаются окружающим людям фекально-оральным путем, то есть с загрязненными продуктами питания, через грязные руки и зараженные предметы обихода. В детских дошкольных учреждениях большую роль играет контактно-бытовой путь: дети заражаются через контаминированные возбудителем игрушки, дверные ручки, горшки.
Большую роль играет водный путь передачи, например, ротавирус сохраняется в холодной воде в течение месяцев. Описаны вспышки ротавирусного гастроэнтерита, связанные с употреблением зараженной бутилированной воды.
Ниже рассмотрим наиболее часто встречающихся возбудителей, симптомы и лечение кишечного гриппа.

Вирус был обнаружен в 70-х годах 20-го века в клетках эпителия 12-перстной кишки детей, погибших от острого гастроэнтерита. Вирионы имеют форму колеса, внутри которого располагается молекула РНК – наследственная информация возбудителя. Снаружи она покрыта двойной белковой оболочкой, к которой крепятся рецепторы адгезии. Они избирательно связываются с клетками кишечного эпителия и верхних дыхательных путей, закрепляя вирион на поверхности слизистой оболочки. Рецепторами обусловлена тропность ротовируса к тонкому кишечнику и ротоглотке. Исследования последних лет свидетельствуют, что вирус в разгар болезни выходит в кровяное русло и разносится по всем органам человека. В частности, ротавирусная инфекция поражает печеночные клетки, с чем связано стойкое повышение печеночных ферментов после перенесенной болезни.
Ротавирус весьма устойчив во внешней среде, особенно в холодное время года. Он сохраняется до одного месяца на овощах и фруктах, до 2-х недель на постельном белье, одежде, коврах. Вирус не разрушается под действием дезинфицирующих растворов, ультразвука, низких температур, но быстро погибает при кипячении. Его поражающая способность увеличивается при обработке ферментами желудка и 12-типерстной кишки.

Аденовирусы – крупные ДНК-содержащие вирусы, чрезвычайно устойчивые во внешней среде. Большинство из них вызывают инфекцию верхних дыхательных путей в сочетании с конъюнктивитом, но существуют 2 типа (серовары 40 и 41), которые избирательно поражают кишечный эпителий. Аденовирусы опасны для детей в возрасте до 2-х лет, большинство взрослых приобретают к ним стойкий иммунитет.
Передается инфекция фекально-оральным путем, через загрязненную воду, пищу, бытовые предметы. На аденовирусы не действуют большинство дезинфектантов, они успешно выдерживают замораживание и сохраняются в воде до 2-х лет. Вирионы погибают при нагревании свыше 60-ти градусов С и при воздействии ультрафиолетового излучения.
Механизм развития болезни
Вирус попадает в ротовую полость человека с зараженной пищей, водой, грязными руками или с капельками слюны при аэрогенном пути передачи и заглатывается им. Вирионы устойчивы к кислотам, потому легко преодолевают кислую среду желудка и попадают в 12-перстную кишку. Главная функция 12-перстной кишки и тонкого кишечника в целом – это ферментативное расщепление питательных веществ на мельчайшие составные части и их дальнейшее всасывание в кровь.

Схема желудочно-кишечного тракта
Площадь этого отдела желудочно-кишечного тракта колоссальная: тонкий кишечник имеет протяженность около 5 метров и на всей своей поверхности усеян ворсинами – выростами слизистой оболочки. В каждую ворсину со стороны кишечной стенки заходят кровеносные сосуды – в них всасываются питательные вещества. Со стороны полости кишечника ворсины покрыты особыми эпителиальными клетками – энтероцитами. Энтероциты имеют вытянутую форму и на полюсе, обращенном в просвет кишки у них, в свою очередь, располагаются выросты клеточной мембраны в виде микроворсинок. Таким образом, всасывающая площадь кишечника дополнительно увеличивается в 30 раз.
Вирусы кишечного гриппа проникают внутрь энтероцитов, сбрасывают белковую оболочку и направляют свою наследственную информацию (ДНК или РНК) в ядро клетки. Происходит запуск синтеза вирусных белков и этот процесс полностью подавляет все остальные клеточные процессы. В итоге в энтероците накапливается огромное количество составных частей вирионов, происходит их дальнейшая сборка и выход во внешнюю среду. Вирусные частицы разрывают клеточную мембрану, что приводит к окончательной гибели клетки.
Происходит массивное заражение соседних клеток, они погибают и слущиваются с основной пластики ворсин. Как следствие – нарушаются процессы приклеточного пищеварения, расщепления олигосахаридов на моносахариды и их всасывание. Углеводы накапливаются в просвете кишки, увеличивая осмотическое давление химуса – кашицы из частично переваренной пищи. Повышенная концентрация олигосахаридов приводит к компенсаторному поступлению в полость кишечника воды, чтобы разбавить химус и нормализовать его осмотическое давление. Большой объем жидкого содержимого в просвете кишки раздражает нервные окончания в ее стенке и происходит рефлекторное усиление перистальтики.

В итоге, разбавленный химус быстро проходит через всю кишечную трубку, избыточная жидкость не успевает всосаться и развивается диарея – обильный жидкий стул. Переполнение 12-типерстной кишки, в свою очередь, нарушает нормальное продвижение пищевого комка из желудка. В желудке возникают антиперистальтические волны и пища находит выход через пищевод в виде рвоты.
В ответ на гибель клеток и размножение вируса иммунные клетки начинают вырабатывать защитные антитела. Они связывают вирусные частицы, постепенно очищая от них инфекционный очаг. Часть вирионов выходит наружу вместе с каловыми массами, чтобы продолжить цикл своего развития.
Клиническая картина
Инкубационный период кишечного гриппа зависит от возбудителя. При ротавирусной инфекции от момента заражения до первых признаков проходит от 1-го до 7-ми дней, аденовирусная инфекция развивается дольше – 8-10 дней. Больной начинает выделять возбудителя во внешнюю среду уже в конце стадии инкубации, до появления типичной клинической картины.
Заболевание начинается остро с повышения температуры тела до 38-39 градусов С, рвоты съеденной пищей и жидкого стула. Иногда его начало происходит постепенно: сначала развиваются признаки интоксикации – слабость, головная боль, отсутствие аппетита, повышенная утомляемость, лихорадка. На следующий день к ним присоединяются жидкий стул, тошнота и рвота. Перечисленные симптомы кишечного гриппа характерны для типичного течения болезни. Также инфекция может протекать со стертыми клиническими признаками: болью в животе, урчанием, снижением аппетита, невыраженной слабостью. В ряде случаев развивается носительство, при котором внешне здоровый человек выделяет вирус с фекалиями.

Понос при кишечном гриппе возникает в 90% случаев. Кал обильный, жидкий или кашицеобразный, желтого цвета, с неприятным запахом, может быть пенистым. Частота диареи варьирует от нескольких раз в день до бессчетного количества раз. В последнем случае стул теряет каловый характер, порции его уменьшаются, он приобретает зеленоватый цвет. Организм теряет с калом большое количество воды и электролитов, что в короткие сроки приводит к обезвоживанию. Особенно опасен подобный процесс у детей, так как объем жидкости в их организме меньше, чем у взрослых.
Рвота возникает одновременно с поносом, но может присоединиться позднее. Сначала рвотные массы содержат съеденную ранее пищу, затем выделяется только желудочный сок. Больной не может пить в достаточном объеме – жидкость раздражает стенки кишечника и возникает повторная рвота. В результате организм только теряет воду без возможности пополнить ее запас в организме.
Начальный признак обезвоживания – это сухость слизистых оболочек и выраженная жажда. Язык становится сухим и шершавым, снижается слюноотделение, тускнеет конъюнктива глаз. Сухость кожи, снижение ее тургора, резкая слабость, невыраженные судороги икроножных мышц – это признаки потери 4-6% жидкости организма. Дальнейшее прогрессирование процесса приводит к осиплости голоса, падению артериального давления, снижению объема выделяемой мочи, потере сознания. Крайняя степень обезвоживания – это спутанность сознания, заострение черт лица, синюшный оттенок кожи, понижение температуры тела до 35 градусов С. Она соответствует стадии гиповолемического шока и быстро приводит к смерти больного. У детей описанные изменения могут развиться в течение суток при выраженной диарее и частой рвоте.

При ротавирусной инфекции к симптомам поражения желудочно-кишечного тракта присоединяется катаральный синдром. Он проявляется гиперемией зева, зернистостью задней стенки глотки и болью при глотании. Возникает заложенность носа со скудным слизистым отделяемым, у маленьких детей иногда развивается острый отит.
Лихорадка при кишечном гриппе редко сохраняется более 2-4-х дней, ее наличие после этого срока может говорить о присоединении бактериальной микрофлоры. Аденовирусная инфекция характеризуется более тяжелым и упорным течением, нежели ротавирусная. Норволк-инфекция, как правило, протекает без диареи: с лихорадкой, интоксикацией и рвотой. При ротавирусной инфекции рвоты может не быть, в этом случае говорят о ее кишечной форме.
Диагностика

Диагноз устанавливает врач-педиатр или врач-инфекционист. Он собирает анамнез болезни, узнает, есть ли схожие симптомы у кого-либо из ближайшего окружения. В пользу кишечного гриппа говорит вспышечная заболеваемость в коллективах, семье, особенно в холодный период года. Доктор учитывает время возникновения симптомов, их выраженность, обращает внимание на признаки обезвоживания. При осмотре он выявляет диффузную болезненность при пальпации живота, урчание в кишечнике, увеличение частоты сердечных сокращений и снижение артериального давления.
Окончательный диагноз устанавливается по результатам лабораторных исследований. В каловых, рвотных массах с помощью ПЦР обнаруживают ДНК/РНК вируса или антитела к нему методом ИФА. В крови больного специфические антитела появляются на 5-10-й день болезни, их наличие и титр устанавливают методами ИФА, РНГА. Для острой инфекции характерно резкое повышение Ig М первые две недели инфекционного процесса, после чего титр их снижается и им на смену приходят IgG. Последние циркулируют в крови несколько лет после перенесенного кишечного гриппа.
Для определения тяжести состояния больного и дополнительного обоснования диагноза врач назначает:

Общий анализ крови – при обезвоживании увеличивается гематокрит и содержание всех клеточных элементов крови. В пользу вирусной инфекции говорит снижение общего количества лейкоцитов и преобладание лимфоцитов, и моноцитов.- Биохимический анализ крови – при ротавирусной инфекции растет концентрация в крови АЛТ, АСТ, иногда – непрямой фракции билирубина.
- Общий анализ мочи – при обезвоживании снижается объем выделяемой мочи и увеличивается ее плотность.
Лечение
Больных кишечным гриппом госпитализируют в стационар при среднетяжелом и тяжелом течении болезни, а также по эпидемическим показаниям.

К ним относятся все случаи, при которых больного нельзя изолировать от окружающих: проживание в казарме, доме-интернате, детском доме. Госпитализируются работники пищевых предприятий, водоканалов, воспитатели детских дошкольных учреждений и медперсонал детский отделений, так как они представляют повышенную опасность для распространения инфекции.
Лечение кишечного гриппа включает в себя щадящую диету, восстановление водно-электролитного баланса, стимуляцию интерфероногенеза и дезинтоксикацию. Специфическая противовирусная терапия на сегодняшний день не разработана. Диета при кишечном гриппе направлена на нормализацию пищеварения.
Необходимо исключить из рациона продукты, раздражающие желудочно-кишечный тракт:
- Сырые овощи и фрукты;
- Натуральные соки;
- Зерновой хлеб;
- Цельное молоко, сливочное масло, сыры;
- Злаки;
- Копчености;
- Бобовые;
- Консервированные продукты;
- Шоколад и кофе;
- Жирное мясо;
- Приправы;
- Алкоголь.

Можно употреблять в пищу каши-размазни (манную, овсяную, рисовую), приготовленные на воде или разбавленном молоке без добавления сливочного масла. Необходимо включать в рацион супы на некрепком бульоне из диетического мяса: курицы без кожи, индейки, кролика, постной говядины. Разрешается есть белый хлеб, в том числе в виде сухарей, котлеты из нежирного мяса, приготовленные на пару. Пищу следует принимать маленькими порциями, часто, в теплом виде.
Из медикаментозных препаратов назначают:
- Растворы электролитов (физраствор, трисоль, тетрасоль, лактасоль) внутривенно-капельно и внутрь (регидрон) – восстанавливают водно-электролитный баланс;
- Энтеросорбенты – связывают токсины и лишнюю жидкость в просвете кишечника (смекта, энтеросгель);
- Ферменты поджелудочной железы – улучшают расщепление питательных веществ в тонком кишечнике (панкреатин);
- Индукторы интерфероногенеза – усиливают выработку защитных антител (циклоферон);
- Препараты бифидо- и лактобактерий – восстанавливают нормальную микрофлору кишечника (аципол, бифиформ).

Лечение кишечного гриппа при беременности проводят препаратами, безопасными для плода. В основном женщинам назначают строгое соблюдение диеты, растворы электролитов и средства для восстановления кишечного биоценоза. Лечить кишечный грипп антибиотиками нерационально, так как они не действуют на причину болезни – вирусы.
Больных выписывают после исчезновения симптомов кишечного гриппа, в среднем через 5-7 дней от начала болезни. После выздоровления в течение 2-3-недель им необходимо соблюдать лечебную диету, постепенно переходя на привычный рацион питания.
Специфическая профилактика на сегодняшний день разработана только в отношении ротавирусной инфекции. Вакцина есть в продаже, но не входит в национальный календарь прививок. Неспецифическая профилактика заключается в тщательном соблюдении правил личной гигиены и употреблении только кипяченной воды.
Основные осложнения кишечного гриппа – это обезвоживание и дегидратационный шок. У взрослых инфекция редко протекает настолько тяжело, но у детей и пожилых людей подобные состояния развиваются в короткие сроки. Отсутствие медицинской помощи в таких случаях быстро приводит к смерти от большой потери воды.
Видео: кишечный грипп, ротавирус – доктор Комаровский
Как происходит заражение

Ротавирусная инфекция у детей возникает исключительно в случае контакта с возбудителем. Это происходит через грязные руки, игрушки, после касания дверных ручек, поручней или употребления пищи из посуды зараженного. Еще есть некоторые спорные моменты по вопросу передачи вируса — многие отстаивают вероятность инфицирования воздушно-капельным путем.
У детей высок риск заразиться в дошкольном или образовательном учреждении, на игровой площадке, прогулке или в группе продлённого дня. Существует вероятность инфицирования при употреблении некипячёной воды с вирионами вируса или при купании в водоёмах.
Родители должны стараться обезопасить ребенка от ротавирусной инфекции, формируя правильные гигиенические навыки, укрепляя иммунитет и исключая контакты с заражёнными. Нельзя забывать, что заразиться можно от визуально здорового взрослого человека-вирусоносителя, поэтому качественная профилактика способна предотвратить инфицирование.
Многие из родителей даже не знают, сколько дней длится заболевание и чем лечить ротавирус у детей различного возраста. Также они не знакомы с симптоматикой, хотя болезнь довольно опасна и чревата серьезными последствиями, вплоть до летального исхода.
Обратите внимание. Наиболее опасно это заболевание для детей от 6 до 24 месяцев, при искусственном вскармливании — с рождения.
Симптомы
Ротавирус у детей всегда проявляется более агрессивно, чем у взрослых. Многие взрослые могут даже не понять, что они больны — легкая простуда и единичный случай поноса никак не связываются с опасным заболеванием для детей. Такие люди становятся вирусоносителями, заражая окружающих.
Симптомы у детей до года могут быть крайне острыми. Дети старшего возраста значительно легче переносят заболевание, у них реже возникают приступы рвоты, а диарея проявляется слабее.
Сыпь при заболевании отсутствует, если обнаружены появляющиеся высыпания, необходимо срочно оповестить врача об их наличии. Это может сигнализировать о других, более опасных инфекциях.
Для ротавируса характерны 3 вида симптомов: желудочно-кишечные, катаральные и интоксикационные.
Желудочно-кишечные:
Катаральные:
- першение в горле и покраснение зева;
- повышение температуры, покраснение глаз;
- отек миндалин, небольшой кашель, насморк.
Интоксикационные:
- вялость, сонливость;
- отсутствие аппетита;
- выраженная обездвиженность;
- запах ацетона от заболевшего.
У детей при ротавирусной инфекции температура часто подскакивает до 40°C, но в большинстве случаев колеблется в интервале 38,5-39,7°C. Рвота (только в первые 2 дня острого периода) может быть однократной или возникать после каждого употребления жидкости. Зловонная диарея также вариативна — жидкий стул возможен от 5-7 раз до 20 при тяжелом течении болезни.
Эти симптомы возникают не сразу, а нарастают по мере течения заболевания. Нужно знать, как начинает проявляться инфекция — у разных детей она может дать отличающуюся симптоматику. Один малыш будет вялым без кишечных расстройств, другой может сразу продемонстрировать неудержимую рвоту.
Начало заболевания
Инкубационный период большинства ротавирусов длится от 1 до 5 дней, часто не превышает 24 часа. Сроки зависят от возраста малыша, его иммунитета и объема атаковавшего вируса. Точно диагностировать заболевание можно при помощи анализа кала в медицинском учреждении или с использованием рота-теста, реализуемого в аптеках.
Начальные стадии заболевания делятся на три вида:
- Простудная.
- Классическая.
- Интоксикационная.
Часто заболевание в первое время маскируется под ОРЗ, обычную простуду. Появляется легкий кашель, заложенность носа или покраснение зева, нарушения в работе ЖКТ начинаются спустя 2-3 дня. При втором сценарии у малышей сразу начинают проявляться желудочно-кишечные расстройства.
Общая интоксикация при третьем виде начала болезни происходит без температуры, малыш или вялый, или слишком возбужденный, носоглотка в норме, но вскоре присоединяются боли в животе. Если у грудного ребенка появилась вялость без особых причин, стоит быть настороже — интоксикационное начало болезни чаще всего наблюдается именно у таких детей.
Внимание! Взрослые люди и подростки менее подвержены заболеванию из-за более высокой кислотности желудочного сока. Симптоматика в случае заражения стерта, жидкий стул 1-2 раза, рвота может отсутствовать, но такой человек становится разносчиком инфекции.
Родителям стоит знать все признаки ротавирусной инфекции и помнить, что болезнь не только начинается по-разному — ещё она чрезвычайно заразна. Также они должны понимать, как лечить ротавирусную инфекцию у ребенка и не относится к этому заболеванию легкомысленно.
Лечение
Ротавирусная инфекция может демонстрировать различное течение болезни, но все лечение заключается в 2 действиях — регидратация и снижение активности вируса. Часто лечение ротавируса у детей может потребовать и назначения жаропонижающих препаратов. Такое лекарство следует принимать при температуре, превышающей показатель в 38,5°C и не допускать употребления ацетилсалициловой кислоты (аспирина).
Внимание! Неграмотное лечение в домашних условиях без обращения к специалистам чревато появлением опасных осложнений и вероятностью летального исхода.
Схема лечения зависит от тяжести заболевания, возраста пациента и местонахождения, но всегда включает в себя противовирусные препараты и обильное питье. Также назначают абсорбирующие средства, снижающие интоксикацию организма. Лечение может проходить и на дому, и в условиях стационара.
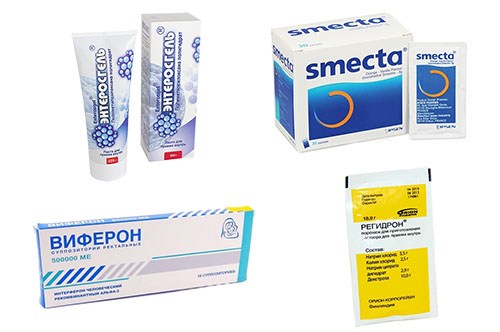
Лечение на дому обязательно требует обращения к медикам. По назначению врача используются такие группы препаратов:
- Противовирусные — Виферон, Интерферон.
- Регидратационные — Регидрон, Глюксонал.
- Абсорбирующие — Энтеросгель, Смекта.
- Противодиарейные антибактериальные средства — Энтерофурил, Энтерол.
- Про- и пребиотики — Линекс, Хилак.
Без консультации врача нежелательно давать какие-либо медикаменты за исключением абсорбирующих. До осмотра врача лучше поить больного простой кипяченой водой.
Противодиарейные средства и препараты для восстановления микрофлоры назначаются во время острого периода не всегда. После его завершения вместе с полезными бактериями иногда назначают ферментные препараты — Панкреатин, Креон.
Важно! Категорично запрещается давать зараженному противодиарейные препараты без назначения врача. Также при отсутствии прямых показаний нельзя принимать антибиотики. Они не оказывают влияния на вирус, но способны навредить микрофлоре кишечника. Их назначают только при очевидном или диагностированном присоединении бактериальной инфекции.
Родители считают, что при домашнем лечении достаточно знать, сколько длится ротавирусная инфекция, чтобы убедится в преодолении болезни. Это неправильный подход — выздоровление можно диагностировать только повторным анализом на отсутствие ротавируса.
Чем младше малыш, тем вероятнее его попадание в стационар — для них заболевание опаснее всего. Также в больницу попадают заболевшие с тяжелым течением и дети с сильным обезвоживанием. В остальных случаях допустимо лечение дома, но все проживающие должны соблюдать предельную осторожность и обязательно сдать анализы на отсутствие вирионов вируса.
Совет! Не стоит пренебрегать госпитализацией при ротавирусной инфекции — ежегодно во всем мире регистрируется свыше 400 тысяч детских смертей от этого заболевания.
Не зная, сколько ребенок заразен после ротавируса, некоторые родители торопятся поскорее выписаться из больницы. При этом еще сохраняется вероятность инфицирования окружающих — заболевший заразен с первого дня и до полного выздоровления. Наиболее вероятный срок лечения в больнице 4-7 дней, с последующим исследованием кала на содержание в нем вирионов вируса.
Заболевание делится на 3 периода:
- Инкубационный — максимум до 5 суток.
- Острый — неосложненный 3-7 суток.
- Выздоровление — 4-5 дней.
Нахождение в больнице на все время прохождения необязательно, но при сильном обезвоживании жизненно необходимо. Окончательное выздоровление диагностируется лабораторными тестами, а не улучшением самочувствия пациента.
Различные не медицинские способы тоже могут помочь пациенту быстрее выздороветь или более легко перенести болезнь. Также они способны помочь восстановить ребенка после ротавируса. Исключительно на них нельзя полагаться, но в качестве вспомогательного средства допустимо их применение.
В качестве питья рекомендуют давать следующие настои и отвары:
- укропную воду;
- отвар зверобоя;
- ромашковый чай;
- несладкий компот из сухофруктов или изюма.
Некоторые рекомендуют принимать отвар коры дуба, но это средство имеет выраженный противодиарейный эффект, противопоказанный при ротавирусной инфекции. Многие другие рекомендуемые сборы и отвары также оказывают противодиарейное действие — их применение может быть опасным для жизни из-за чрезмерного размножения вируса. Особого внимания заслуживает и отвар зверобоя — детям до 3 лет его принимать нельзя.
Обтирания водой с добавлением уксуса или спирта советуют даже педиатры. Температура при ротавирусной инфекции сбивается плохо, может оставаться высокой на протяжении нескольких дней, а такие процедуры помогают её немного снизить и облегчить самочувствие пациента.
Полноценное лечение ротавирусной инфекции у детей включает обязательную диету. Нужно знать, что можно есть во время болезни — правильное питание залог быстрого выздоровления.
Если не знать, чем кормить ребенка при ротавирусной инфекции, то можно нанести большой вред. Обязательно должны быть исключены все молочные продукты.
Детей, находящихся на искусственном вскармливании, необходимо перевести на безлактозные смеси. Исключением является грудное молоко, но в случае критичного обезвоживания запрещается и оно. Во избежание новых приступов рвоты, необходимо правильно поить детей.
Особенности приема жидкости:
- Часто и малыми порциями.
- Круглосуточно, будить — если спит.
- Делать паузы между приёмами жидкости.
- Соблюдать постепенность в наращивании объёмов питья.
Младенцев во время острого периода нужно поить каждые несколько минут из ложки, выдерживая интервалы. Даже если малыш сильно хочет пить — больше 50 мл за раз не давать. Перед следующей порцией нужно сделать паузу. Равномерное поступление жидкости значительно важнее пищи — малыш может отказаться от пищи на время. При отказе нельзя кормить детей насильно, допустимо полное голодание.
Во избежание прогрессирования ацетонемического состояния и вымывания солей в питье можно добавлять малое количество сахара и соли. Также допустимы специальные средства типа Регидрона. Обильное питье — остро необходимо, в случае отказа от жидкости требуется её внутривенное введение в условиях стационара.
Если заболевший не отказывается от пищи, то она должна быть диетической. Во время острого периода разрешаются каши на воде, протертые овощные пюре, рис и его отвар, куриный бульон и сухарики. Также должна соблюдаться диета после ротавирусной инфекции — объем и плотность пищи нужно увеличивать постепенно. Первое время следует избегать молочного, жирного, жаренного, острого и сладкого.
Осложнения

Важно своевременно распознать ротавирус и исключить негативные последствия. Максимальный контроль весь период болезни должен быть направлен на восполнения утраченного объема жидкости.
Внимание! Если ребенок с ротавирусом находится на амбулаторном лечении, но на любой прием жидкости отвечает рвотой — необходима срочная госпитализация. Требуется срочное восстановление посредством капельниц. Рвота грозит катастрофическим обезвоживанием, способным привести к летальному исходу.
Если в первые дни после ротавируса ребенок ничего не ест — не стоит сильно волноваться и насильно его кормить. Значительно важнее соблюдать питьевой режим, предлагая частые перекусы из разрешенных продуктов, но, не пытаясь заставить его поесть. Правильное восстановление после ротавирусной инфекции позволяет минимизировать отрицательное воздействие болезни на состояние здоровья.
Пристальное внимание на самочувствие детей стоит обратить родителям, если наблюдалось сильное обезвоживание и появление выраженного ацетонемического состояния.
Важно проверить работу почек, возможны такие последствия:
- Синдром Гассера.
- Инфекционно-токсическая почка.
- Острая почечная недостаточность.
Если после ротавируса болит живот — это повод пройти дополнительное обследование. Само по себе заболевание обычно не вызывает болей после выздоровления, но может повредить кишечник. Если боль сочетается с тёмным стулом или кровью в кале, то нужно срочно обратиться за медпомощью.
В большинстве случаев перенесенное заболевание проходит без последствий, но его течение всегда вызывает сильный стресс для организма. Чтобы защитить ребенка от ротавирусной инфекции, необходима своевременная профилактика.
Профилактика
Наиболее важным пунктом профилактики считается гигиена. Важно с младенчества научить детей мыть руки после туалета, возвращения с прогулки и перед едой. Необходимо исключить употребление сырой воды — хлор не может полностью побороть ротавирус. Термическая обработка продуктов должна быть достаточной, а мытье фруктов и овощей тщательным. Для детей овощи и фрукты перед употреблением лучше ополоснуть кипятком.
Особое внимание нужно уделять влажной уборке дома и регулярной дезинфекции детских игрушек, а также исключению контактов с малышами, имеющими респираторные симптомы. Укрепление общего иммунитета тоже относится к профилактическим мерам. В случае заболевания, крепкий иммунитет позволит легче перенести инфекцию.
Существует и прививка от ротавируса, но она не входит в список обязательных вакцин. Решение о её применении принимают родители или опекуны ребенка.
Прививка от ротавируса
Многие родители не знают, может ли ребенок повторно заболеть ротавирусом и после первого случая заражения задумываются о прививке. После перенесенного заболевания формируется длительный иммунитет, практически исключающий повторное заражение. Вторично могут заболеть только лица с ослабленным здоровьем.
Споров о необходимости этой прививки множество. Она не внесена в список обязательных вакцин, но нужно помнить, что ротавирус обладает выраженной заразностью и может быть опасен для жизни. При рвоте или поносе у ребенка родители должны насторожиться, по возможности провести рота-тест, купленный в аптеке, или сразу же вызывать врача.
Читайте также:


