При сакроилеите или можно заниматься фитнесом
Врачами рекомендована гимнастика при сакроилеите для купирования воспалительного процесса и улучшения функциональных способностей сустава. Терапевтический комплекс основан на растяжениях и дыхательной практике. Наилучшим вариантом будет посещение бассейна и занятий по йоге, однако при отсутствии такой возможности следует заниматься на дому.

Тренировки при сакроилеите
В период обострения воспалительного процесса в крестцово-подвздошном суставе необходимо ограничить физические нагрузки. Больному показан полный покой, чтобы не усугубить состояние организма.
Сакроилеит имеет инфекционную этиологию, но также может возникнуть из-за механического повреждения. При возникновении болезненных ощущений в области малого таза необходимо немедленно обратиться за консультацией к лечащему врачу или ревматологу. Несвоевременное обращение за медицинской помощью приводит к нарушению кровотока, распространению гноя в позвоночной области и развитию деструктивных процессов.
При диагностировании сакроилеита назначается комплексная терапия, которая включает:
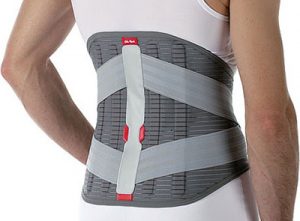
При таком заболевании необходимо носить специальный бандаж.
- лечебная гимнастика;
- уменьшение нагрузок на крестцово-подвздошное сочленение;
- ношение бандажа для позвоночного столба;
- прием медикаментов;
- физиопроцедуры.
ЛФК при сакроилеите показаны после купирования основных симптомов заболевания. Тренировки должны проводиться под контролем профессионального инструктора, который заметит ошибки в выполнении заданий. В период ремиссии больному в обязательном порядке показаны регулярные упражнения, которые дают следующие эффекты:
- предотвращение потери тонуса мышц;
- увеличение функциональных способностей;
- улучшение микроциркуляции крови;
- повышение эластичности связок и мышц.
Комплекс упражнений при сакроилеите
Чтобы добиться максимального эффекта, необходимо следовать таким рекомендациям врачей:
Лечение сакроилеита будет эффективным, если больной будет выполнять следующие спортивные задачи:
- Делается упор на правую ногу, выставленную вперед. Левая отводится назад, так чтобы колено упиралось в пол. Ладони складываются на переднюю ногу. Производится серия наклонов вперед всем корпусом. В нижнем положении показана фиксация.
- Изначальная позиция аналогична предыдущему упражнению, однако нога, отведенная назад, выпрямлена. Руки вытянуты вдоль туловища и тянутся к полу. Производятся наклоны всем телом.
- Лежа на спине и согнув колени, производится захват с помощью обеих рук одной ноги. Необходимо ее полностью выпрямить и максимально поднять. Носок тянется на себя. Показана фиксация в максимальной позиции.
- В положении сидя, необходимо соединить стопы. Локти упираются в колени. Производится наклон корпуса с одновременным надавливанием локтями. На выдохе происходит возвращение в начальную позицию.
- Опустившись на четвереньки, необходимо максимально прогнуть спину. Показана фиксация на 15 с. После этого спина выгибается. Оптимальное количество — 7—10 раз.
- В положении лежа на спине, одна нога забрасывается на другую. Корпус при этом должен двигаться в том же направлении. Плечи плотно зафиксированы на полу.
Излишне интенсивные тренировки способны усугубить течение болезни. Необходимо подбирать комплекс упражнений, который не будет вызывать усиление боли и сильного дискомфорта.
Кинезитерапевт предложил собственную методику тренировок для крестцового отдела позвоночника, которая включает ряд упражнений:
- Из положения лежа на спине вытягиваются вдоль корпуса руки. На выдохе производится подъем таза, на вдохе — опускание. Оптимальное количество подходов — 15—20 раз.
- В позиции на четвереньках необходимо максимально расслабить мышцы спины. Показана фиксация на 1—2 мин.
- Необходимо сесть на левую ногу, а правую выпрямить назад. Левая рука тянется вперед. Затем упражнение проводится зеркально для второй ноги. Оптимальное количество подходов — 20 раз.
- Из положения лежа с согнутыми коленями и сцепленными ладонями на затылке происходит подъем корпуса на выдохе. При этом подбородок тянется к грудной клетке, а лопатки должны оторваться от пола. Идеальное выполнение требует прикосновение локтей к коленям.
- В позиции на четвереньках как можно сильнее вытягивается корпус. Максимальный упор делается на ладони и колени. Недопустим прогиб в области поясницы.
Так как сакроилеит серьезное заболевание, перед началом тренировок по Бубновскому следует проконсультироваться с лечащим врачом. Оптимальное количество подходов и время занятий варьируется в зависимости от симптоматики болезни и изначальных физических параметров. Ухудшение состояния после тренировки может свидетельствовать о неправильности выполнения заданий или излишней интенсивности.
Одним из эффективных методов лечения воспаления крестцово-повздошного сочленения является ЛФК при сакроилеите. От этого недуга не застрахован ни один современный человек, он может возникать как самостоятельное заболевание, а также быть следствием аутоиммунной или инфекционной болезни. Для купирования воспаления в суставе и улучшения его состояния врачи рекомендуют специальную гимнастику.

Комплекс упражнений при сакроилеите
Лечение сакроилеита необходимо проводить одновременно с традиционными способами — физиотерапевтическими и медикаментозными. Избавив пациента от острой боли и устранив воспалительный процесс, специалист может в качестве вспомогательного средства порекомендовать ЛФК. Лечебная гимнастика при сакроиелите способствует:
- устранению скованности;
- разработке мышц конечностей;
- восстановлению подвижности;
- устранению болезненных ощущений.
В основе ЛФК лежат растяжка и специальная дыхательная гимнастика. Каждое упражнение выполняется медленно, в течение одной минуты. Повторять весь комплекс следует каждый день, уделяя занятиям не менее 30-ти минут. Положительный эффект дают йога и занятия аквафитнесом. Перед началом выполнения комплекса рекомендованы теплый душ и применение аппликаций с лечебной грязью. Необходимо подобрать удобную одежду, изготовленную из натуральных материалов. Гимнастика должна проводиться в хорошо отапливаемом помещении без сквозняков. Следует выполнять упражнения на коврике, простеленном на твердой поверхности, а не на диване или кровати.
Если пациент будет замерзать или заниматься на холодном покрытии, это может привести к еще большему воспалению суставов.
Перед началом занятий обязательно нужно сделать разминку для разогрева тела и подготовки организма к физической нагрузке. Для начала сделать сгибательные движения ногами, стараясь при этом дотянуться коленями до туловища. Подобные упражнения нужно повторить 5 раз. Далее нужно поочередно повернуть шею направо и налево, сделать нужно несколько повторений. Поднять руки вверх несколько раз. На разминку обычно уходит около 5 минут.
Для улучшения состояния суставов и устранения отложения солей используют специальную дыхательную гимнастику. Для этого пациент садится на стул, выпрямив спину, после чего голову отклоняет назад, одновременно вдыхая воздух. С выдохом голову наклоняют вперед. Следующее упражнение выполняют при ходьбе (по дороге на работу, в магазин). На каждые 2—4 шага следует делать вдох, а на 4—8 выдох.
Лечебная гимнастика при сакроилеите представлена такими эффективными упражнениями:
Оригинальную методику для позвоночника, включающую ряд упражнений, которые будут полезны в лечении сакроиелита, предложил кинезиотерапевт Бубновский:
- Лежа на спине, следует вытянуть руки вдоль тела. Во время выдоха осуществляется подъем нижней части туловища, при вдохе — опускание. Всего нужно сделать 15—20 повторений.
- Стоя на четвереньках, рекомендуется как можно сильнее расслабить мышцы спины, задержаться в таком положении на 1—2 минуты.
- Упор сидя на левой ноге, при этом правую нужно вытянуть назад. Левую руку вытянуть как можно дальше вперед, то же самое повторить для другой ноги, сделав теперь упор на правую. Произвести не менее 20 повторений.
- Лечь, согнуть колени и сцепить за головой ладони. Во время выдоха поднять корпус, подтянув подбородок к грудной клетке и оторвав лопатки от поверхности. Необходимо постараться в таком положении дотянуться локтями до колен.
- Сесть на четвереньки, как можно сильнее вытянуть туловище и сделать максимальный упор на ладони и колени. При этом нельзя прогибать поясницу.
Перед началом выполнения тренировок по Бубновскому необходима консультация доктора. Продолжительность тренировок и число повторений упражнений комплекса зависит от физических параметров организма и от симптомов заболевания. Неправильное выполнение комплекса или излишняя нагрузка может привести к ухудшению состояния пациента.
Заболевания позвоночника, особенно, его нижней части – крайне опасны. К одним из редких болезней относят сакроилеит. Терапия применяется комплексная, подбирается только после прохождения больным диагностических мероприятий. Предварительно следует ознакомиться с методами лечения, осложнениями и профилактикой.

Что такое сакроилеит
Крестцом называют поясничную часть спины, ниже которой располагается копчик. У детей, локализуются по отдельности позвонки, а после 25 лет – происходит их срастание, формируется массивная кость. При воспалениях, врожденных аномалиях, сращение возможно неполное. Все эти явления чреваты серьезными последствиями. В крестцовом отделе способны возникать воспалительные очаги, к одним из них относят сакроилеит. Что это такое, приведено ниже.
- Это болезнетворный процесс, обусловленный воспалением крестцово-подвздошного соединения. Явление сопровождается болевыми импульсами в нижней зоне спины.
- Зависимо от причины, характера и распространенности поражения, выделяют ряд его форм. Каждая из них различается по признакам и течению.
- Провоцирующими факторами выступает множество обстоятельств, от беременности до венерических патологий.

Причины возникновения
Доктора выделяют 2 группы факторов, провоцирующих развитие поражение позвонков крестцового отдела.
- К первой относят аутоиммунные болезни, характеризующиеся ассиметричным воспалительным процессом. В сочленениях не выявляется дополнительных признаков. По воспалительному поражению диагностируют развитие системного процесса.
- Вторую группу образуют патологии, к возникновению которых ведет артрит и еще ряд процессов. Если больной – правша, то поражение отмечается с правой стороны. У леворуких пациентов определяют левосторонний сакроилеит.
Во 2 группе выделяют такие причины:
- перинатальный период;
- неверная биомеханика соединения;
- болезни инфекционного происхождения;
- остеопороз у женщин после климакса;
- пороки развития вследствие осложнений после родов;
- опухоли в тазовых костях, за брюшиной и в зоне малого таза;
- пассивный образ жизни, сидячая работа – происходит ослабление тазового кольца.
Детальные причины выявляются в ходе диагностических мероприятий.

Классификация
Существует несколько видов поражения позвонков, они классифицируются по механизму возникновения.
- Первичный тип. Возникает в пределах крестца и его связок, за пределы не распространяется. Вызывается травмами или поражениям костной ткани новообразованиями.
- Вторичный вид. Генезис более сложный, потому что сакроилеит выступает лишь проявлением основной болезни. Виновниками развития негативного процесса служат аллергические реакции, ревматологические заболевания, провоцирующие дисфункции работы защитных свойств. Вследствие этого, в организме запускается реакция, направленная против собственных волокон соединительной ткани.
Не зависимо от того, что в патогенезе сакроилеита произошли существенные прорывы и доктора классифицировали поражение позвонков на 2 большие группы, в клинической практике не отошли от обыденного его разделения в соответствии с теми причинами, которыми он было вызван.
Клинические признаки и степени болезни
Симптомы сакроилеита обычно ярко выраженные, всегда присутствует боль. Спазмы встречаются в нижней части спины. Иногда неприятные ощущения иррадиируют в другие области тела – ахиллово сухожилие, попу. При пальпации или после долгого пребывания в одной позе, боль усиливается.
Среди признаков выявляют следующие состояния:
- раздражительность;
- слабость;
- боли в других соединениях;
- гипертермия достигает выше 37,5 градусов;
- глаза плохо реагируют на свет, возникает слезотечение;
- возможна тахикардия и проблемы с дыханием.
Другие проявления способы отличаться зависимо от фактора, вызвавшего развитие патологического процесса.
- Инфекционное происхождение. Помимо болезненности, повышается температура тела, развиваются абсцессы в области ягодиц. Также возможны инфекционно-токсические признаки, возникающие по причине выброса в кровь токсинов.
- Ревматический. В таком случае отмечается болезненность в нижней зоне спины. По утрам неприятные ощущения наиболее сильные, также после отдыха. Когда человек ходит, болезненность ослабляется. Еще появляется повышенная усталость, гипертермия, остеопороз, поражение других сухожилий и соединений – ахиллова и таза.
- Травматический. Помимо болей, возникает отек в зоне травмы, покраснение кожных покровов, синяки. При воздействии травмирующего фактора, возможна открытая рана с деформацией структуры кожных покровов. Появляется кровотечение, в организм попадают болезнетворные микроорганизмы.
- Туберкулезный и бруцеллезный вид. Они обуславливаются подострым течением, появляется лихорадочное состояние, регулярные и усиливающиеся при движении боли. Порой заболевание протекает более выражено: отмечается общее недомогание, мигрени, ломят суставы, повышается потоотделение, озноб.
Выделяют несколько степеней развития патологии. Каждая из них сопровождается характерными проявлениями.
- Начальная степень. Клиническая картина слабая, порой отмечаются боли в спине, отдающие в ноги.
- Сакроилеит 2 степени. Появляются болевые импульсы в попе и бедрах режущего характера. Нарушается функциональность позвонков в данной зоне. Заболевание способно вызвать деформацию позвоночного столба.
- Третья степень. Проявляется анкилоз крестцов, либо подвздошных костей. Эти процессы выявляются в ходе рентгенологического обследования. Стадия обуславливается появлением радикулита, судорогами в мышцах, перепадами артериального давления.
Чем раньше человек приступит к лечению, тем успешней и быстрее наступит выздоровление.

Диагностика
Для установления диагноза, доктор опрашивает больного на предмет жалоб, оценивает клиническую картину и результаты исследований.
- Среди лабораторных способов назначают клинический, биохимический анализ плазмы, ПЦР-диагностику, серологические и иммунологические обследования.
- К инструментальным способам относят рентген, КТ, МРТ (при сакроилеите наиболее четко определяет наличие воспалительного очага).
Результаты рентгенологического изображения при разных видах отличаются.
- При ревматическом сакроилеите, выявляется сужение щелки пораженного сустава вплоть до ее отсутствия, уплотнение кости, размытость и неровность контуров поверхностей соединений.
- При болезни Бехтерева первой фазы встречается расширение соединительной щели со слабым субхондральным склерозом, второй – ее сужение, ярко выраженный субхондроз, единичные язвенные поражения.
Терапевтическая схема устанавливается только на основании результатов диагностики.

Осложнения
При халатном отношении к лечению или его отсутствии, возникают негативные последствия. Опасности зависят от причины, вызвавшей поражение позвонков.
Важно! При росте опухоли, вначале возникает одностороннее поражение. Оно обычно не беспокоит человека, а через год он внезапно умирает от неоперабельной степени онкологии с метастазами в подвздошные кости.
Лечение разных видов сакроилеита
Лечение сакроилеита обычно применяется консервативное. Общая схема состоит из таких мероприятий:
- приема НПВС – Нимесулид, Диклак;
- антагонисты фактора отмирания новообразований – Инфликсимаб;
- гормональные средства – Метилпреднизолон, Дексаметазон;
- антибактериальные лекарства – Кларитромицин, Цефтриаксон, Стрептомицин;
- для устранения воспалений назначаются препараты, действующие на конкретного возбудителя, к примеру, противотуберкулезные средства – Тиоацетазон, Изониазид (в случае туберкулезного поражения позвонков);
- чтобы восстановить подвижность соединений, показана лечебная физкультура;
- если у человека возникают нестерпимые боли, проводят блокаду с введением в соединение триггерных точек в мускулах – (областях повышенной чувствительности) либо позвоночный канал – Кеналог, Лидокаин, Дипроспан;
- доктора советуют носить специальный корсет.
Важно! При аспетическом виде назначают консервативные методы, а в случае гнойного поражения – только хирургическое вмешательство.
Физиотерапия
Если заболевание приобрело хроническую форму, как правило, при ревматическом типе – в период ремиссии, когда воспаление купировано, прибегают к физиотерапии. Широко применяют такие процедуры:
- магнитотерапия;
- ультрафонофорез с анестетиком либо антивоспалительным медикаментом;
- массаж;
- парафиновые компрессы;
- сероводородные и радоновые ванны;
- электрофорез с витаминными микроэлементами.
Также больным рекомендуется плавать. За счет нагрузок, усиливается кровообращение, помогающее снизить воспалительное, хроническое отекание в основании позвоночника. Когда достигнута ремиссия, требуется лечение в санаториях Нальчика, Пятигорска, Белокурихи, Мацеста.
Прогноз
Прогноз сакроилеита определяется сочетанием нижеприведенных обстоятельств:
- наличия микробного или опухолевидного процесса;
- точный вердикт и причина;
- грамотно подобранная терапия;
- инвалидизации больного и прогрессирование рентгенологической картины.
Учитывая данные обстоятельства, а также пол, возраст, наличие сопутствующего заболевания, можно сделать прогноз. Общей оценки успешности будущего лечения определить невозможно, все индивидуально.
Профилактика
Любое воспаление в позвоночном столбе представляет опасность, тем более – сакроилеит. Нередко при нем возникают осложнения. Для избегания этого процесса, нужно принимать соответствующие меры для предупреждения воспаления.
- Заниматься спортом умеренно, лучше – фитнесом, йогой, плаваньем.
- Правильно питаться, избегать уличной еды и спиртного.
- Сон должен быть полноценным, от 7 часов. Лучше ложиться спать до 1.00, тогда все процессы в организме работают слажено.
- Повышать защитные функции с помощью витаминов, посещения санаториев 1 раз в год.
- Своевременное лечение любых воспалений и инфекционных заболеваний.
- Если человек работает сидя, каждый час нужно делать разминку.
- Необходимо избегать перенапряжений, переохлаждений, травм.
- При обнаружении дискомфорта в поясничной зоне, сразу обращаться к доктору.
По мнению врачей, сакроилеит относится к опасным болезням, но при своевременном и правильном подходе к терапии, устраняется без последствий.

- Осложнения сакроилеита
- Диагностика заболевания
- Особенности лечения сакроилеита
- Видео по теме
Воспалительное заболевание крестцово-подвздошного сочленения называется сакроилеитом. Оно возникает из-за травм или бактериальной инфекции. Характеризуется заболевание болями в области таза. Лечение сакроилеита нужно начинать незамедлительно, чтобы болезнь не привела к серьезным осложнениям. Чаще всего оно проводится в условиях стационара, ведь при гнойном течении иногда необходимо срочное хирургическое вмешательство.
Какой врач лечит сакроилеит? Чаще всего это ревматолог или ортопед-травматолог. Гнойная форма лечится хирургом. Особенности терапии заболевания зависят от причин его возникновения, а также от характера течения воспалительного процесса. Чаще всего воспаление возникает у людей, ведущих малоподвижный образ жизни или имеющих дегенеративные заболевания позвоночника и костной ткани. Спровоцировать его развитие могут травмы, длительные перегрузки сустава или инфекционные заболевания органов малого таза.
Осложнения сакроилеита
Если не начать вовремя лечить заболевание, воспаление может распространиться. В области крестца находится крупное нервное сплетение, которое иннервирует все органы малого таза. При распространении воспаления по нервным корешкам могут развиться такие осложнения:
- нарушение функции почек и мочевыделительной системы;
- онемение и боль в ягодичной области;
- ослабление коленного и ахиллового рефлексов;
- боли в ногах;
- нарушение работы сфинктера прямой кишки.
Неправильное или несвоевременное лечение сакроилеита приводит к нарушению кровообращения, разрушению костной ткани, прорыву гноя в позвоночный канал. Все это может закончиться тяжелой инвалидностью. Поэтому ни в коем случае нельзя терпеть боль, необходимо обратиться к врачу для обследования.
Диагностика заболевания
Чтобы вовремя начать лечение и не допустить осложнений, необходимо правильно поставить диагноз. Но часто это бывает затруднительно из-за схожести признаков сакроилеита с другими инфекционными заболеваниями и неявной рентгенологической картины. На снимке может наблюдаться сужение суставной щели или признаки остеопороза. Для уточнения диагноза делают КТ или МРТ, а также анализы крови. Первичную диагностику врач проводит по клинической картине заболевания. Осматривая пациента, врач обращает внимание на походку, силу мышц, объем движений нижних конечностей. Проверяется также коленный и ахиллов рефлексы.
Особенности лечения сакроилеита
Выбор метода терапии зависит от клинической картины и причины заболевания. Если воспаление возникло на фоне инфекционных заболеваний, например, туберкулеза или сифилиса, необходимо лечить именно их. Только врач специалист по этим болезням может помочь в этом случае снять симптомы сакроилеита. При воспалении, вызванном ревматическими или аутоиммунными заболеваниями, также нужна специфическая терапия.
При других формах сакроилеита лечение должно быть направлено на устранение боли и воспаления. Острая форма заболевания, протекающая с высокой температурой, требует обязательного применения антибактериальной терапии. А если заподозрено наличие гноя в крестцово-подвздошном сочленении, пациента нужно поместить в стационар под постоянное наблюдение врача. Возможно, потребуется дренаж сустава для освобождения его от гноя.
Только комплексный подход к терапии поможет быстро снять все симптомы и избежать развития осложнений. Чаще всего используются такие методы:
- ограничение нагрузки на крестцово-подвздошное сочленение – пациенту нежелательно сидеть и ходить;
- ношение специальных бандажей для поддержки позвоночника;
- медикаментозная терапия;
- физиопроцедуры;
- лечебная гимнастика;
- при осложненной форме заболевания нужна хирургическая операция – удаление гнойного очага или резекция сочленения.
Применяются еще такие препараты:
Очень важно пациенту соблюдать постельный режим или хотя бы ограничить ходьбу и пребывание в сидячем положении. Для снятия спазма мышц и уменьшения воспаления в суставе применяют полужесткие пояснично-крестцовые корсеты. Они помогают уменьшить объем движений в позвоночнике, что способствует снижению боли. При отсутствии острого гнойного процесса в таком корсете пациент может самостоятельно передвигаться, а также сидеть. Обязательно нужно правильно подобрать бандаж по размеру, чтобы он фиксировал сочленение, но не передавливал кровеносные сосуды.
Если нет острого гнойного процесса и температуры, то физиолечение – тоже эффективный способ терапии заболевания. Чаще всего применяются такие методы:
- электрофорез с кальцием на крестцово-подвздошное сочленение полезен ежедневно по 20-30 минут;
- электропунктура стимулирует обменные процессы, снимает боль, хорошо помогает, если проведено не менее двух курсов лечения;
- общий массаж поясничной области делается через день для активизации кровообращения и снятия спазмов мышц;
- лазеролечение стимулирует обмен веществ и способность к регенерации тканей;
- импульсная магнитотерапия усиливает метаболизм, уменьшает воспаление;
- ультрафонофорез улучшает всасывание лекарственных препаратов, чаще всего его делают с противовоспалительными средствами;
- инфракрасное облучение согревает, стимулирует процессы регенерации тканей;
- грязевые аппликации, озокерит и парафин назначаются в том случае, если воспаление сопровождается дегенеративными процессами в суставах для минерализации хрящевых тканей и улучшения кровообращения.
После стихания острого воспалительного процесса и сильных болей необходимо выполнять специальные упражнения для разработки мышц нижних конечностей. Они помогают бороться с утренней скованностью в суставах, восстанавливают подвижность конечности. Особенно эффективны занятия после предварительного разогрева: теплого душа или аппликаций лечебных грязей.
Основой ЛФК при сакроилеите должна стать дыхательная гимнастика и растяжка. Очень эффективно занятие йогой или аквафитнес, но только под руководством специалиста. Обычные упражнения выполняются медленно и плавно, без резких движений. Очень важно каждую позицию удерживать до минуты, чтобы мышцы растягивались. Заниматься необходимо ежедневно, не менее 30 минут. Можно использовать, например, такие упражнения:
В качестве вспомогательной терапии для снятия болей и восстановления функций сустава очень эффективно народное лечение. Такие методы помогают ускорить выздоровление. Но применять их нужно только в комплексе с мероприятиями, которые назначил врач. Самыми эффективными народными средствами при сакроилеите считаются такие:
- принимать дважды в день по 20 мл 0,3% раствора мумие;
- перемолоть яичную скорлупу и пить ее по половине чайной ложки 2 раза в день;
- распаренную свежую траву цикория прикладывать к крестцу;
- сделать на ночь компресс из листьев капусты;
- смазывать сустав соком чистотела;
- использовать для массажа эфирные масла лаванды, лимона или сосны, разбавленные в оливковом масле;
- пить натуральные соки брусники, грейпфрута, огурца, моркови, шпината.
Лечение сакроилеита будет эффективным, если начать его вовремя и выполнять все рекомендации врача. Комплексный подход поможет избежать осложнений, а также вернет пациенту функции сустава и подвижность нижних конечностей.
Гинекологические заболевания органов малого таза у женщин могут отдаваться болью (сакродинией) в крестце и даже иметь схожую локальную отечность — эмитировать сакроилеит. Поэтому консультация гинеколога — обязательна!
«Крестец (os sacrum; рис. 1, А. Б). У детей и подростков крестцовые позвонки существуют раздельно. В возрасте 17-25 лет они срастаются и образуют одну кость — крестец. Он имеет форму треугольника: кверху обращено основание, книзу — верхушка. Выступающее кпереди основание мыс крестца используется в клинической практике для определения прямых размеров таза. Клинообразная форма крестца замыкает дорсальную сводчатую сторону таза. Женский крестец короткий, широкий и плоский. Это помогает формированию гладкой внутренней поверхности женского таза, так необходимой для успешного прохождения плода при родах. Мужской крестец уже, длиннее и круто загнут в сторону полости малого таза.
На передней тазовой поверхности крестца (facies pelvina) видны следы сращения тел крестцовых позвонков поперечные линии. На их концах находятся передние крестцовые отверстия. Сбоку от тазовых отверстий лежат латеральные части — это сросшиеся поперечные отростки и рудименты ребер крестцовых позвонков.
Рис.1. Крестец. А — крестец, вид спереди: 1 — основание крестца (basis ossis sacri); 2 — поперечные пинии (lineae transversae); 3 — верхушка крестца (арех ossis sacri); 4 — передние крестцовые отверстия (for. sacralia anteriora); 5 — латеральная часть (pars laieralis). Б — крестец, вид сзади: 1 — верхние суставные отростки (processua articulares superiores): 2 — крестцовый канал (canalis sacralis): 3 — ушковидная поверхность (facies auncularis); 4 — латеральный крестцовый гребень (crista sacralis lateralis); 5 — промежуточный крестцовый гребень (crista sacralis intermedia); 6 — крестцовая щель (hiatus sacralis); 7 — задние крестцовые отверстия (Тог. sacralia dorsalia), 8 — срединный крестцовый гребень (crista sacralis mediana).
Крестцово-подвздошный сустав — это малоподвижный сустав, который ещё часто врачи называют крестцово-подвздошным (сакральным) сочленением.
Крестцовые позвонки у новорожденного ребёнка не сращены. В случае не полного сращения крестцовых позвонков при врождённой аномалии развития — спина бифида (spina bifida) может выявляться сакрализация или люмбализация, расщепление дужки позвонков с образованием менингоцеле или менингомиелоцеле. Боковые поверхности крестца имеют суставные поверхности ушковидной формы (ушковидные суставы), с помощью которых крестец сочленяется с одноимёнными поверхностями подвздошных костей.

Неполное сращение крестцовых позвонков при врождённой аномалии развития — спина бифида (spina bifida) может выявляться сакрализация или люмбализация, расщепление дужки с образованием менингоцеле или менингомиелоцеле.
САКРОИЛЕИТ
Сакроилеит — это воспаление крестцово-подвздошного сустава. Воспалительный процесс может распространяться на синовиальную оболочку (синовит), затрагивать суставные поверхности (остеоартрит) или весь сустав (панартрит). Различают асептический (инфекционно-аллергический), специфический (например, при туберкулезе) и неспецифический (гнойный) сакроилеит. Асептический сакроилеит — см. Артриты, Бехтерева болезнь; специфический сакроилеит — см. Бруцеллез, Туберкулез внелегочный, костей и суставов. (Материал Википедии)

Воспаление крестцово-подвздошного сустава (сочленения) называется сакроилеитом.
Диагностика сакроилеита заключается в осмотре пациента, изучении его истории (анамнеза) заболевания, оценки биомеханических изменений (походка, тонус и сила мышц, объём движений в суставах нижнего пояса).
При сакроилеите локально при пальпации возможна болезненность (сакродиния) на стороне воспалённого крестцово-подвздошного сустава (сочленения).
В анализах крови при сакроилеите могут быть выявлены признаки воспаления в виде повышения СОЭ. Рентген таза позволяет исключить травматические повреждения костей и остеомиелит.
Компьютерная томография (КТ) пояснично-крестцового отдела позвоночника и костей таза позволяет выявить артроз сакрального сочленения, либо исключить онкологию.
Лечение сакроилеита должно проводиться ТОЛЬКО ПОСЛЕ ПОДТВЕРЖДЕНИЯ ДИАГНОЗА ВРАЧОМ!
Обычно медикаментозная терапия сакроилеита симптоматична и бессмыслена без лечения заболевания, вызвавшего этот набор симптомов . Базовым лечением является применение нестероидных (негормональных) противовоспалительных средств (НПВС) как наружного, так и внутреннего применения, а также анальгетики, глюкокортикоиды. В случае выраженности болевого симптома (сакродинии) у пациента при сакроилеите могут быть произведены блокады (с лидокаином, гидрокортизоном, дипроспаном, кеналогом и т.д.). При лечении сакроилеита устранение отёчности, воспаления, болезненности, восстановление объёма движений в крестце и мышцах поясницы и ягодицы ускоряется при использовании физиотерапии. Дополнительно при сакроилеите назначаются физиопроцедуры на стороне воспаления крестцово-подвздошного сустава (сочленения).
В зависимости от тяжести симптоматики:
- медикаментозная терапия (НПВС, анальгетики, гормоны)
- блокады в полость крестцово-подвздошный сустав, в триггерные точки в мышцах, в позвоночный канал
- физиотерапия (УВЧ , СМТ и т. д.)
- лазер ИК с длиной волны 890-904 нм
- массаж, иглорефлексотерапия и лечебная физкультура (ЛФК) — обращайтесь к сертифицированным специалистам.
В стадии ремиссии можно делать легкую лечебную физкультуру. Лучше всего упражнения на растяжку и дыхательные упражнения. Идеальное сочетание дает йога и аквафитнес.
В работе использован материал следующих сайтов:
Читайте также:


