Прививки от японской лихорадки

Гепатит, брюшной тиф, малярия
Гепатит А и B, брюшной тиф и малярия в разной степени распространены на всех любимых россиянами курортах. Лучше, конечно, перед отлетом сделать прививку от первых двух (от малярии прививки не существует). Но задуматься об этом надо хотя бы за две недели. Так что тем, кто не успел, лучше придерживаться нескольких правил.
Гепатит передается через немытые руки, еду, зараженную воду и во время незащищенного секса. Поэтому в поездке стоит пить только очищенную бутилированную воду и отказаться от льда, чье происхождение неизвестно, мыть в кипятке все фрукты и овощи, обязательно мыть руки и, по возможности, интересоваться, мыл ли руки повар. И, конечно, предохраняться.
Заболевание может привести к серьезному поражению печени и опасно именно осложнениями. Если их нет, длится гепатит А примерно месяц. За это время больной страдает от рвоты, головной боли, ломоты и повышенной температуры, кожного зуда и боли в правом боку. На коже проступает желтизна, а во рту чувствуется горечь. Обнаружить гепатит В сложнее — желтуха при нем появляется гораздо реже.

Главные средства защиты от малярии — репелленты от комаров и сетки на окнах. Инфекцию переносят комары, которые водятся в тропических лесах и на побережьях и особенно активны в темное время суток. Также рекомендуют незадолго до поездки начать и по приезде продолжать принимать в качестве профилактики препараты доксициклин или маларон.
Симптомами малярия похожа на грипп, но с возвращающимися каждые двое-трое суток острыми приступами. От нее нет не только прививок — окончательно вылечиться от малярии без терапии невозможно, даже если острое состояние прошло. Так что при подозрениях лучше по приезде обратиться к врачу.
Лихорадка Денге
Таиланд, Доминикана, Вьетнам
Еще одна опасная болезнь, распространяемая комарами, — лихорадка Денге. Вероятность заразиться ей на крупных курортах и в городах невысока, но в отдельных районах — к примеру, на таиландских островах Самуи и Ко Куд или в дельте вьетнамской реки Меконг, — все же есть. Узнать комаров-переносчиков можно по крупным белым точкам на тельце. Селятся они в водоемах. Кстати, именно поэтому в Таиланде везде разводят рыб — чтобы ели комаров.
Тем, кто получит укус такого комара, предстоит неделю переживать перепады температуры до 40 градусов и обратно, ломоту, рвоту, сильный упадок сил и головную боль. Также будет мучить сыпь, покраснение слизистой и отечность.

Вакцины от Денге нет, как нет и специального лечения. А лечат ее в стационаре болеутоляющими, жаропонижающими и витаминами. Поэтому самое главное при заражении — обратиться к врачу как можно раньше. При осложнениях, которые затрагивают легкие, смертность примерно в половине случаев. Кроме репеллентов и сеток, при поездке в тропики опытные туристы рекомендуют перепроверить, покрывает ли страховка лечение местных болезней. Нередко лихорадку Денге не включают в список.
Вирус Зика
Еще одно заболевание, которого помогут избежать репелленты и москитные сетки, — вирус Зика. В 2015 году в странах Южной и Северной Америки произошла его вспышка. До того лихорадка считалась безвредной, а в преддверии Олимпиады в Бразилии выяснилось, что заражение в период беременности вызывает у ребенка микроцефалию. Одна из стран, где до сих пор можно заразиться этим вирусом, — Доминикана. Об этом обязательно сообщается во всех памятках для отправляющихся туда туристов. Но на самом деле опасность несколько преувеличена.
Во-первых, гипотеза о том, что вирус Зика опасен для взрослых, до сих пор не доказана. Возможно, вирус приводит к развитию синдрома Гийена-Барре, при котором тело постепенно охватывает паралич. А, возможно, и нет.
Во-вторых, с 2015 года, когда вирус стал знаменит, от него все-таки разработали вакцину — во время вспышки в Бразилии ее еще не существовало. И, в-третьих, в России было зарегистрировано всего 16 случаев лихорадки Зика. Все зараженные бывали в Доминикане. И все вскоре были вылечены.
Заболевание лихорадкой начинает чувствоваться через пару дней после укуса комара. Поднимается температура и появляется сыпь. Иногда это сопровождается конъюктивитом, ломотой в теле и упадком сил. Симптомы проходят через несколько дней, но могут вернуться через пару недель.

Японский энцефалит
Таиланд, Вьетнам, Индия
Пожалуй, самое редкое и самое опасное из заболеваний, переносимых комарами, — японский энцефалит В. Без вакцинации от него медики настоятельно рекомендуют отказаться от длительных поездок в сельскую местность и джунгли в тропических странах. Его сложно диагностировать, тем более в сельских больницах, потому что симптомы напоминают любую инфекцию: жар и озноб головная боль, ломота, рвота и слабость. При этом одна треть инфицированных, по статистике умирает, а вторая страдает из-за необратимого поражения головного мозга. Успокаивает только то, что статистика эта оперирует лишь десятками случаев инфицирования.
Холера
Доминикана, ОАЭ, Турция, Индия
Из-за антисанитарии и жаркого климата в популярных у российских туристов странах происходят вспышки заболеваний, которые в Европе давно побеждены. Так, в Индии все еще опасны чума и проказа. А еще в нескольких странах — холера.
В большинстве случаев заражение холерой вызывает лишь легкую диарею. Но примерно у 10% инфицированных сильное недомогание длится несколько дней, что приводит к сильному обезвоживанию и, при отсутствии лечения, смерти.

Защититься от холеры помогут те же простые правила, что и от брюшного тифа: не есть продукты и не пить воду, чье происхождение вызывает сомнения, и мыть руки. Не рекомендуют медики также употреблять сырую рыбу и морепродукты.
Столбняк
Таиланд, Доминикана, Индия
Заразиться столбняком, как и брюшным тифом, можно и в России. Однако Всемирная организация здравоохранения все-таки рекомендует прививаться от них при посещении тропических стран, а не России. Правда, прививки от столбняка помогают лишь в 50–70% случаев, а иммунитета после перенесенного ранее заболевания не развивается.
Самый распространенный способ заражения столбняком — через порезы и царапины. А самая эффективная защита — небольшая аптечка. При оперативной обработке ранки вероятность подцепить столбняк снижается почти до нуля.
Поездки в тропические страны — Таиланд, Индию, Вьетнам, Индонезию и другие — стали уже довольно привычными для россиян, так что многие не заморачиваются прививками и покупкой лекарств. Другое дело — африканские и латиноамериканские страны, которые остаются большей экзотикой и у многих вызывают опасения. Однако и знакомые направления на самом деле остаются рискованными. Попробуем разобраться, как правильно готовиться к поездкам в экзотические страны с точки зрения медицины.
В этой статье мы будем говорить только о тех заболеваниях, шанс заразиться которыми у туристов достаточно высок и от которых существуют меры профилактики. Таких мер всего две:
пропить профилактические таблетки от малярии.
Для многих тропических болезней — например, для лихорадки Денге — способов профилактики не существует. То есть нет ни вакцин, ни таблеток, которые могли бы помочь их предотвратить. Все, что мы можем, — уменьшить вероятность заражения. Способы интуитивно понятны и просты:
соблюдать правила личной гигиены;
есть только в надежных ресторанах;
обязательно кипятить или покупать только бутилированную воду;
пользоваться средствами защиты от комаров и других кровососущих насекомых (клещей, москитов и клопов);
заниматься сексом только в презервативе.
Эти методы защиты универсальны и обязательны для посетителей всех экзотических стран. Даже если вы привились от холеры или принимаете таблетки от малярии, это не значит, что можно пить не кипяченую воду и не обращать внимание на насекомых. Профилактика уменьшает риск заразиться, но не гарантирует 100% защиты от болезней.
Когда начинать думать о прививках. ВОЗ и западные медицинские ресурсы рекомендуют задуматься о вакцинации заранее. Чтобы успел выработаться иммунитет, прививку нужно сделать как минимум за 4-6 недель до поездки. Кроме того, некоторые прививки — например, от бешенства — нужно повторить несколько раз. Позаботившись о прививках заранее, вы успеете получить все дозы вакцины.
ВОЗ выделяет три группы прививок, о которых стоит побеспокоиться путешественникам.
Общеупотребительные прививки. Согласно международным рекомендациям, всем взрослым и детям рекомендуется привиться от следующих болезней:
дифтерия, коклюш, столбняк;
гемофильная палочка типа b;
корь, эпидемический паротит и краснуха;
Вакцинации от двух последних болезней российский Национальный календарь прививок не предусматривает. От ротавируса в нашей стране прививают только по эпидемическим показаниям, а прививки от вируса папилломы человека нет ни в Национальном календаре, ни в календаре профилактических прививок, которые делают по эпидемическим показаниям. Привиться от этих заболеваний можно в частной клинике за деньги.
Если вы сомневаетесь, что у вас есть все необходимые прививки, за два месяца до поездки проконсультируйтесь с терапевтом. Врач поможет составить индивидуальный график вакцинации.
Прививки для путешественников, которые собираются в страны особого риска. В списке прививок даны только примерные рекомендации, которые подходят большинству путешественников.
холера, гепатит А и брюшной тиф — для экзотических путешествий, в которых придется питаться местной едой и пить местные напитки и воду;
японский энцефалит — для длительных (больше месяца) поездок в сельские районы Индии и Юго-Восточной Азии;
бешенство и клещевой энцефалит — для любителей долгих походов в экзотической дикой природе;
желтая лихорадка — для стран экваториальной Африки и Южной Америки.
Прививки от болезней из этого списка доступны россиянам только по эпидемическим показаниям. Это значит, что в большинстве случаев делать их придется в частной клинике за деньги.
Как пользоваться сайтом CDC:
2. Выберите из выпадающего списка интересующую вас страну.
3. Посмотрите, какие прививки рекомендуется сделать въезжающим туда людям.
К сожалению, аналогичного сайта для русскоговорящих путешественников нет. Если вы не знаете английского языка, придется воспользоваться браузерным переводчиком.
Прививки, обязательные для въезда в некоторые страны. Таких прививок всего две.
1. Желтая лихорадка. Это единственная прививка, на которой настаивают Международные медико-санитарные правила. Вакцинация от желтой лихорадки необходима туристам, въезжающим в страну, где есть риск заражения, и людям, которые едут из страны, где желтая лихорадка есть, в страну, уязвимую перед вирусом. Например, Таиланд настаивает, чтобы у людей, прибывающих из некоторых стран Африки, Центральной и Южной Америки, был прививочный сертификат.
В некоторые экзотические страны без прививки против желтой лихорадки просто не пускают. Пограничники могут потребовать сертификат о прививке на въезде в страну и, если его нет, отказать во въезде даже при наличии визы. Прививочный сертификат выдают через десять дней после прививки, действует он пожизненно.
2. Полиомиелит. Некоторые экзотические страны требуют справку о прививке от полиомиелита — либо на этапе получения визы, либо при въезде в страну. Требования постоянно меняются, поэтому стоит уточнить этот момент в консульстве еще до подачи визы.
Малярия — опасная болезнь, которой ежегодно заражается более 10 тыс. туристов. Болезнь передается при укусе комаров рода Anopheles. Переносчики почти не встречаются в центре крупных городов и в горах. Тем не менее в некоторых областях Африки и Индии заразиться можно не только в сельских, но и в городских районах.
Прививки от малярии не существует. Единственный способ уменьшить риск заражения — избегать укусов комаров, особенно вечером и на рассвете. Для этого нужно использовать репелленты, спать под противомоскитной сеткой и носить одежду с длинными рукавами.
Если предстоит поездка в регион, где велик шанс заразиться малярией, рекомендуется начать принимать профилактические противомалярийные средства за 1-2 дня (или за 1-2 недели, в зависимости от лекарства). При этом нужно учитывать два важных обстоятельства:
Лекарств для профилактики малярии существует много, но подходят они не для каждой страны — в некоторых регионах комары успели приобрести устойчивость к части профилактических средств. Поэтому для каждой страны нужно свое конкретное лекарство.
У лекарств для профилактики малярии есть побочные эффекты и противопоказания — например, некоторые нельзя принимать беременным женщинам.
Чтобы подобрать подходящий противомалярийный препарат, нужно обратиться к врачу-инфекционисту. Однако перед тем, как записываться на прием, стоит убедиться, что вам в принципе нужны профилактические таблетки.
Найдите интересующую вас страну. Напротив названия государства будет примечание о том, каким видом малярии и в какое время есть шанс заразиться, и какое лекарство там предпочтительно использовать.
Эксперты ВОЗ советуют брать индивидуальную аптечку во все поездки, где предполагается хоть какой-то риск для здоровья. В первую очередь аптечка нужна туристам-походникам, меньше — путешественникам, которые решили ограничиться осмотром городских достопримечательностей.
В базовую туристическую аптечку стоит положить:
лейкопластырь, бинты, стерильные повязки и беруши;
ножницы, безопасные булавки, пинцет и градусник;
антисептик для обработки кожи;
антисептик для обработки ран или щелочное мыло;
увлажняющие глазные капли и сосудосуживающие капли в нос;
репеллент и средство от укусов насекомых;
антигистаминные таблетки или мазь;
безрецептурное обезболивающее — например, парацетамол;
крем для защиты от солнца.
Людям, которые постоянно принимают лекарства, эксперты ВОЗ рекомендуют взять с собой не только сам препарат, но и рецепт. В случае вопросов на таможне это поможет доказать, что лекарства действительно ваши.
Лучший способ не заболеть в экзотической стране — соблюдать правила личной гигиены, есть безопасную еду, пить кипяченую или бутилированную воду и пользоваться средствами защиты от насекомых.
За шесть недель до поездки в экзотическую страну убедитесь, что у вас есть все необходимые прививки. Узнать, какие прививки нужны в конкретной стране, проще всего на американском сайте Центра по контролю и предотвращению заболеваний (Centers for Disease Control and Prevention, CDC).
Если планируете путешествовать на природе — соберите и возьмите с собой базовую аптечку. Если вам нужны особые лекарства — не забудьте про рецепт, чтобы не вызывать вопросов на таможне.
По данным Минздрава Демократической Республики Конго, на начало декабря этого года в стране зарегистрировано 3201 подтвержденных случаев заболевания лихорадкой Эбола, 2209 заболевших умерли.
Сергей Нетёсов, доктор биологических наук, профессор, заведующий лабораторией биотехнологии и вирусологии факультета естественных наук Новосибирского государственного университета, член-корреспондент РАН
Африканский вирус оказался более актуальным, чем российские
Возбудитель лихорадки — вирус Эбола — впервые был обнаружен в 1976 году во время вспышки болезни в районе реки Эбола, протекающей между тогдашним Заиром (ныне Демократическая Республика Конго) и Суданом.
Если рассмотреть хронику создания вакцины против вируса Эбола и современное состояние дел в этой области в мире и в России, то становится понятным, как это поможет всем нам.
Вирус Эбола был впервые идентифицирован в 1976 году во время крупной вспышки вызванного им заболевания в Судане и тогдашнем Заире (теперь Демократическая Республика Конго; ДРК). Поскольку такие вспышки позднее случались не каждый год и их охват в несколько последующих лет был намного меньше, то ученые ограничились в те времена лишь разработкой иммуноферментных диагностикумов на ее маркеры.
Правда, основные фундаментальные исследования были проведены, в том числе секвенирование генома этого возбудителя, причем российские ученые здесь были одними из первых, включая вашего покорного слугу.
В 1990-е, а особенно в 2000-е годы масштаб и число вспышек заметно увеличились, и некоторые лаборатории в США и Канаде начали разработки и вакцинных препаратов, и средств лечения, а также диагностикумов нового типа на основе полимеразной цепной реакции. Однако для проведения полного цикла доклинических испытаний вакцинных препаратов необходимы весьма значительные средства, а с учетом особой опасности этой инфекции значительную часть таких работ необходимо проводить в лабораториях высшего, четвертого уровня биобезопасности. Ввиду этих причин полного цикла доклинических исследований перспективных, кандидатных, как говорят специалисты, вакцин против Эбола-вирусной инфекции до 2014 года так и не было завершено ни в одной из лабораторий мира.
По самым последним данным, природным резервуаром вируса Эбола вернее всего являются фруктоядные летучие мыши. Три вида таких мышей (Hypsignathus monstrosus, Epomops franqueti и Myonycteris torquata) могут быть носителями вируса без признаков заболевания. Из 24 видов растений и 19 видов позвоночных, экспериментально зараженных вирусом Эбола, удалось заразить только летучих мышей. Причем они не заболели, а просто несли в себе вирус в течение долгого времени. В обследовании в 2002–2003 годах 1030 животных, включая 679 летучих мышей из Габона и Республики Конго, только 13 фруктоядных мышей несли этот вирус. Кроме того, фрагменты вируса Эбола выделяли из тканей некоторых умерших западноафриканских равнинных горилл и центральноафриканских шимпанзе, которые иногда питаются фруктоядными летучими мышами. Что еще более важно, фрагменты РНК вируса Эбола были выявлены у клинически здоровых летучих мышей разных видов. Это означало, что летучие мыши могут быть носителями вируса без признаков заболевания, то есть хроническими носителями. А это и есть главное условие поддержания циркуляции вируса Эбола в природе.
Неожиданная по размаху, месту возникновения и продолжительности вспышка этого заболевания 2014 года в Гвинее, Сьерра-Леоне и Либерии сдвинула ситуацию с места. И уже в конце 2015 года несколько лабораторий и научно-исследовательских институтов в США, Канаде и некоторых других странах объявили о завершении доклинических испытаний нескольких кандидатных, вакцинных препаратов.
О создании прототипной вакцины объявили и у нас в России. Первыми были публикации группы ученых из НИИ эпидемиологии и микробиологии им. Н. Ф. Гамалеи Министерства здравоохранения России о разработке живой вакцины на основе рекомбинантного аденовируса. Однако к этому времени и сама вспышка закончилась, так что испытывать эти вакцины в полевых условиях реальной эпидемии стало негде.
В том же 2018 году, и опять неожиданно, началась вспышка Эбола-вирусной инфекции в ДРК. Как оказалось, один из вакцинных препаратов, разработанный на основе рекомбинантного живого вируса везикулярного стоматита, прошел к этому времени ограниченные клинические испытания в США.
От человека к человеку вирус передается при попадании вируссодержащих жидкостей от больных людей или инфицированных животных на слизистые оболочки или на микротравмы на коже. У больных и умерших концентрация этого вируса в крови и на слизистых оболочках необычайно велика и достигает 10 млн вирусных частиц на 1 мл. Поэтому близкое общение с больным с большой вероятностью приводит к заражению. Наконец, уже выздоровевший человек может нести в себе вирус (в семени мужчин, в грудном молоке женщин) до одного года после выздоровления.
Фото: Артем Геодакян / ТАСС
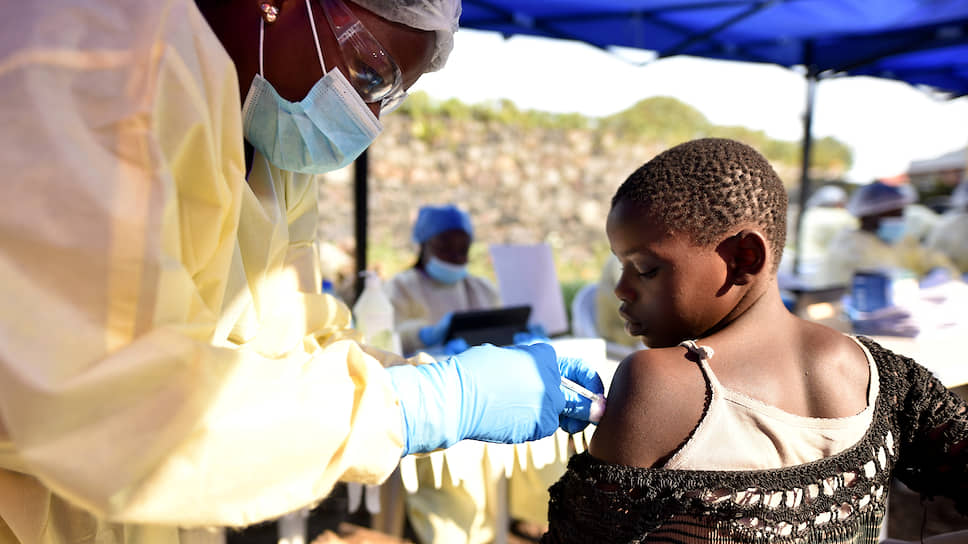
Производит сейчас этот препарат под названием Ervebo всемирно известный фармгигант MSD (Merck, Sharp and Dohme). Вследствие этого Всемирная организация здравоохранения совместно с правительством ДРК приняли решение о начале клинических испытаний данной вакцины прямо в очаге инфекции.
В настоящее время выявлено пять таксономических видов вируса Эбола, которые отличаются друг от друга процентом летальности. Штаммы вида Заир, которые и циркулируют сейчас в Демократической Республике Конго, самые опасные — со смертностью до 80%.
К настоящему времени, по данным сайта promedmail.org, этой вакциной привито уже более 250 тыс. человек из числа контактных лиц. По имеющимся данным, ни один из вакцинированных не заболел. Однако вспышку пока остановить не удалось, поскольку она развивается в зоне военного межплеменного конфликта, и даже просто находиться там опасно: были случаи убийств местных и иностранных врачей, да и противодействие вакцинации части населения тоже имеет место.
Между тем американская же компания Johnson & Johnson довела до клинических испытаний другую, двухкомпонентную вакцину на основе рекомбинантных аденовируса и вируса осповакцины, производящих при инъекции в организм антигенно значимые белки вируса Эбола. И в середине ноября эта вакцина также была разрешена ВОЗ для проведения полевых испытаний в ДРК, которые в ноябре же и начались.
В России за последнее десятилетие не было ни одного больного эболавирусной инфекцией. В то же время за эти же годы у нас в стране были десятки тысяч больных другими, домашними вирусными инфекциями (ветряная оспа, ротавирус, респираторно-синцитиальный вирус, метапневмовирус, вирусы парагриппа и другие) и сотни умерших от них.
Может, пора вспомнить про эти патогены и начать, наконец, разработки и производство вакцин против них, гораздо более актуальных для России инфекций?
![]()
Отправляясь в путешествие, мы настраиваемся на позитив и мечтаем о приключениях, плохие мысли никому не приходят в голову. И, только столкнувшись с неприятностями, начинаем понимать, что надо было позаботиться о некоторых вещах заранее. Собираясь провести отпуск во Вьетнаме, почти все туристы планируют свой отдых заранее, но мало кто думает о местных заболеваниях. Поэтому давайте разберём эти вопросы и выясним, — какие инфекции распространены в этой стране, что из лекарственных препаратов необходимо взять с собой в дорожную аптечку, и, главное, — нужны ли прививки для поездки во Вьетнам.
Эпидемиологическая обстановка во Вьетнаме. Вьетнам — страна, где нет заболеваний массового характера, не регистрируются эпидемии, а риск подхватить опасную болезнь — не слишком высок. Медицинская помощь на достаточно хорошем уровне, а санитарная обстановка в кафе и ресторанах приличная.
За последние тридцать лет Вьетнам изменился до неузнаваемости. На побережье строиться много современных отелей, страна славится знаменитыми курортами. Обстановка на курортах типа Нячанг, Фантьет, Фукуок, Вунгтау и городах Далат, Хошимин, Ханой — цивилизованная и не представляет угрозы даже для детей. Для этих и подобных мест делать прививки перед поездкой во Вьетнам необязательно. На границе без проблем откроют визу и не спросят о прививках.
Инфекции во Вьетнаме. Совсем другое дело — посещение во Вьетнаме отдалённых сельских уголков, круизы по дельте реки Меконг, экскурсии в лесные дебри. Некоторые тамошние комары являются переносчиками геморрагической лихорадки Денге, малярии и жёлтой лихорадки.
Теоретически — в таких тропических, малонаселённых местах можно легко подхватить любую инфекцию. Здесь даже привычные мухи становятся крайне опасными. Этот факт надо учитывать, ведь эти насекомые являются переносчиками большинства паразитарных и инфекционных болезней. Управление туризма Вьетнама рекомендует туристам перестраховаться и сделать прививку от распространённых инфекций в этой стране — гепатита A, брюшного тифа. У местных жителей уже сформировался иммунитет, но приезжие часто становятся жертвами инфекций, особенно это касается детей. Другие инфекционные болезни Вьетнама, которые встречаются реже, но опасность их существует — это малярия, лихорадка Денге, столбняк и японский энцефалит.
Ротавирус. Встречается во Вьетнаме и кишечная инфекция — ротавирус. Вызывает эта болезнь тяжёлое состояние со рвотой, температурой до 39 °C и диареей. Что делать чтобы не заболеть ротавирусной инфекцией во Вьетнаме? — не забывать о банальных правилах гигиены — мыть руки перед любым приёмом пищи, обрабатывать овощи и фрукты, не покупать еду на стихийных рынках.
Гепатит. Гепатит — болезнь путешественников, которая актуальна для всех стран Юго-Восточной Азии, в том числе и для Вьетнама. Вакцинацию имеет смысл делать, если в крови низкий титр антител к этой инфекции. Сдайте кровь на антитела к гепатиту A и B, — при низком титре начинайте вакцинацию за 4 недели до поездки. Если продолжительность поездки будет менее месяца, то вместо прививки можно сделать укол гамма-глобулина — это уже готовые антитела для защиты от гепатита.
Японский энцефалит. Эта болезнь, не смотря на её название, больше актуальна для Вьетнама, чем для Японии. Переносчиками японского энцефалита являются москиты — во Вьетнаме для них идеальные условия. Они размножаются на рисовых полях, ими покрыта вся территория страны! Прививку от японского энцефалита нужно делать за 10 дней до отъезда во Вьетнам.
Другие болезни Вьетнама.
Прививки для поездки во Вьетнам. Часты вопрос туристов, — какие делают прививки для поездки во Вьетнам? Отметим сразу — обязательных прививок для посещения Вьетнама нет, но есть рекомендованные.
Какие лекарства взять в аптечку при поездке во Вьетнам. Первое, о чём надо подумать перед поездкой — какие лекарства взять с собой во Вьетнам. Многих лекарств, которые есть в наших аптеках, во Вьетнаме может не оказаться либо фармацевт не сможет понять, что конкретно вас интересует. Поэтому следует заранее позаботиться об этом и подготовить аптечку для поездки во Вьетнам исходя из ваших потребностей и ситуации. Она как минимум должна иметь следующий состав:
Также советуем захватить с собой фумигатор.

Красочные водоёмы, экзотическая кухня, необычные пейзажи, старые города и цивилизации — экзотические страны Африки, Латинской Америки и Юго-Восточной Азии притягивают многих. Однако в этих местах и инфекции могут быть необычными и при этом очень коварными. Как предотвратить заражение опасными и сложно излечимыми заболеваниями — в материале АиФ.ru.
Чума, малярия, холера…
В зарубежных поездках в восточные страны стоит помнить, что здесь вследствие недостаточно развитой медицины, несоблюдения требований гигиены и бедности местного населения всё ещё бушуют болезни, которые в европейской части мира уже давно преодолели. Например, холера, жёлтая лихорадка, малярия и даже чума.
Холера — кишечное заболевание, которое приводит к полному обезвоживанию организма. Передаётся через воду или плохо обработанные продукты питания. Инкубационный период составляет от нескольких часов до 6–7 дней, а значит, реакция может проявиться, когда человек уже вернётся домой. К характерным признакам относят головокружение, головную боль очень сильного характера, тошноту и рвоту. И тут стоит помнить, что самолечение недопустимо, при первых же признаках отравления следует немедленно обращаться в больницу, так как лечится такая проблема только в стационаре.
Чума — инфекционное заболевание, которым болеют и люди, и животные. Заразиться ей можно даже из-за укуса инфицированных блох и вшей. Симптомы — общее серьёзное ухудшение состояния, увеличение лимфоузлов и жестокая лихорадка — проявляются через 6 дней. Сразу же следует обращаться к врачу.
Жёлтая лихорадка — очень опасное вирусное заболевание, основными признаками которого являются головная боль, высокая температура, озноб, боли в мышцах и суставах, наличие кровоизлияний на коже и слизистых оболочках. Стоит учитывать, что заразиться такой патологией можно не только на природе, но и в городе. Среди основных переносчиков инфекции — комары. Инкубационный период составляет 3–6 дней. Жёлтая лихорадка — одно из самых тяжёлых заболеваний, которое имеет большой процент летальных исходов, так как во время его развития происходит заражение почек, печени, и развивается их острая недостаточность.
Ещё одна опасность — это малярия. Такое инфекционное заболевание передаётся через укусы заражённых малярийных комаров. Чаще всего заболеть ею можно в странах с тропическим климатом. Причём основная опасность — болезнь может проявиться как через 10 дней, так и через 14 месяцев! В числе основных симптомов, на которые следует обратить внимание, повышение температуры и периоды резкого её снижения, озноб, недомогание.
Кроме того, в восточных странах достаточно высока вероятность заразиться гепатитами А и В, тифом, столбняком и дифтерией.

Поможет ли прививка?
Предупредить развитие таких проблем вполне возможно — главное, подойти к делу ответственно. Так, например, отличным решением станет иммунизация организма. Обычно рекомендуют пройти её за пару месяцев до предполагаемой поездки. Но и за 10–14 дней для многих заболеваний тоже будет достаточно. И дальше главное — разобраться, какие вакцины для путешествия требуются.
Так, например, для поездки в Саудовскую Аравию требуется прививка от менингококковой инфекции. Ставить такую можно за 2 недели до отъезда, а иммунитета хватает на 3–5 лет.
Для посещения Вьетнама в тёплое время года желательно поставить прививку от клещевого энцефалита, как правило, иммунитета от неё хватает до 5 лет.
Туристам в страны Юго-Восточной Азии — Китай, Камбоджу, Вьетнам, Лаос, Непал, где много инфицированных комаров, рекомендуют ставить прививки от японского энцефалита.
Вакцину от брюшного тифа советуют тем, кто планирует посетить страны Азии и Африки. Делать её следует за 1–2 недели до поездки. Иммунитет вырабатывается на 3–5 лет.
Кроме того, можно поставить прививки от столбняка, дифтерии, гепатита и иных заболеваний, вакцины от которых обычно ставят детям.
Отдельного внимания в данном списке заслуживает жёлтая лихорадка. Прививка от неё обязательна и заносится в специальный сертификат, без которого выезд в страны, где есть риск заразиться такой инфекцией, запрещён. Такой документ потребуется в 17 странах Африки, ряде стран Южной Америки, на Филиппинах, Гаити и т. д. Вакцинация одноразовая и обеспечивает иммунитет на 10 лет. Ставить вакцину рекомендуется за месяц до поездки, но можно и за 10 дней, так как этого времени хватает на выработку антител к инфекции.
Требования гигиены
Если вы отправились в экзотическую страну, нужно соблюдать правила личной гигиены. Они общеизвестны, но самое сложное — не забывать им следовать постоянно. Обязательно нужно мыть руки, причём делать это не 2 раза в день, а регулярно: после посещения магазинов и рынков, после прогулок по городу, перед каждым приёмом пищи. Стоит запастись специальным дезинфицирующим средством, которое позволит дополнительно очистить кожу от микробов.
Пить следует только бутилированную воду, изготовленную в заводских условиях. Кроме того, очень осторожно стоит относиться к местной кухне. Как бы ни хотелось попробовать чего-нибудь сырого или не прошедшего полной термообработки, не стоит экспериментировать.
Обязательно нужно защищать себя от насекомых — есть репелленты, фумигаторы на ночь, ловушки и прочие методы. И конечно же, не стоит гладить, брать на руки и кормить животных — они могут быть заражены.
При первых же признаках заболевания обязательно нужно обратиться к врачу, не пытаясь справиться с ситуацией самостоятельно. Ведь счёт порой может идти на минуты.
Аптечка в дорогу
Несмотря на то, что врачи советуют не допускать самолечения, всё же с собой стоит взять аптечку. Эти средства позволят оказать пострадавшему первую помощь и добраться до больницы. В аптечку рекомендуется собрать:
- жаропонижающие и обезболивающие препараты;
- противовирусные;
- препараты от обезвоживания;
- сорбенты для кишечника на случай отравления;
- препараты для болезней носоглотки и ушей;
- противоаллергические средства;
- бинты и пластырь;
- средства от солнечных ожогов;
- термометр.
Естественно, стоит позаботиться и о хорошей медицинской страховке, чтобы в случае инфицирования смертельно опасной болезнью получить всю необходимую медицинскую помощь и не разориться.
Читайте также:




