Пробы при грыже диска
а) Определение. Дегенерация диска в поясничном отделе позвоночника и смещение вещества диска в позвоночный канал с различной степенью протрузии диска за пределы нормальных границ. Вещество диска может проникать через разрывы в фиброзном кольце или секвестрироваться. Типовой номенклатуры для оценки степени смещения диска нет.
В большинстве случаев грыжи диска смещаются в латеральную сторону в связи с большей прочностью задней продольной связки по средней линии, что приводит к компрессии корешков нервов. В зависимости от направления и величины секвестров развивается или изолированная компрессия нервных корешков или компрессия конского хвоста. Клинические симптомы зависят от степени компрессии нервных корешков.
Поясничные грыжи диска наиболее распространены в L4/L5 и L5/S1 сегментах. Обычно компримируется нижний корешок, но если грыжа диска направлена вверх, то вовлекаются и верхние корешки.
б) Этиология/эпидемиология. Около 90% грыж дисков возникают в L4/L5 и L5/S1, менее часто в верхней части поясничного отдела. Некоторые авторы обнаружили, что более высокие уровни грыжи диска коррелируют со старшим возрастом.
в) Симптомы грыжи диска поясничного отдела позвоночника:
• Может начаться как боль в пояснице, которая затем переходит в корешковую боль (постепенно или внезапно) с или без уменьшения боли в спине. Ишиас характерен для поясничной грыжи диска.
• При сгибании колена боль может уменьшаться.
• Обострение боли может произойти после кашля или чихания.
• Симптомы со стороны мочевого пузыря включают ощущение сокращения, позывы и повышенную частоту мочеиспусканий.
• Радикулопатия. Обычно грыжа межпозвоночного диска сдавливает нервный корешок на один уровень ниже места его выхода. В 70% случаев грыжи смещаются книзу, но если грыжа смещается кверху, компримируется вышележащий корешок.
— Дисфункция корешка включает боль, двигательную слабость, нарушение чувствительности в соответствующем дерматоме, снижение рефлексов, положительный симптом натяжения (Ласега)
• Синдром конского хвоста:
— Острая задержка мочи
— Недержание кала
— Потеря или уменьшение тонуса анального сфинктера
— Седловидные парестезии/анестезии
— Слабость в нижних конечностях обычно с вовлечением более одного нервного корешка
— Половая дисфункция.
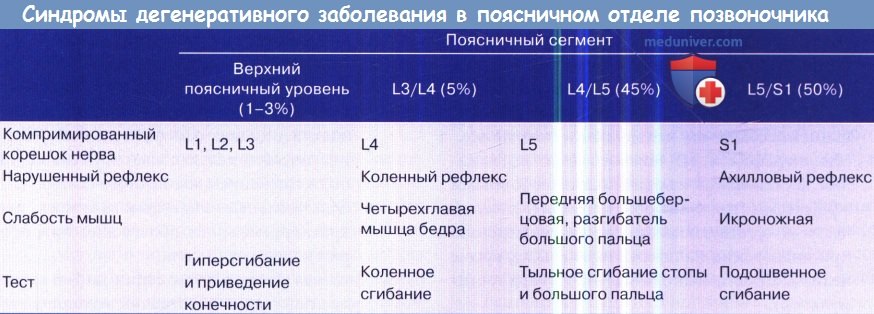
Синдромы и клинические симптомы дегенеративного заболевания в поясничном отделе позвоночника.
г) Диагностика грыжи диска поясничного отдела позвоночника:
• Обычная рентгенография: снижение высоты межпозвонкового дискового пространства, остеофиты, аномалии развития (spina bifida occulta). Не рекомендуется для рутинного обследования пациентов с острой поясничной болью в течение первых четырех недель при отсутствии признаков тяжелого состояния (инфекция, злокачественные опухоли, травма).
• МРТ широко заменила КТ и миелографию. МРТ является методом выбора для пациентов с предшествующим оперативным лечением и позволяет выявить вовлечение корешков и дурального мешка, а также изменение сигнала от спинного мозга в верхнем грудном отделе позвоночника и конуса. При МРТ хорошо определяется изменение сигнала межпозвонкового диска, однако этот метод имеет ограниченную ценность для оценки состояния костной ткани.
• КТ: отлично детализирует костные структуры и дает неплохие изображения мягких тканей, параспинальных структур и может визуализировать боковую грыжу диска или другие патологические изменения или новообразования. КТ является быстро выполняемым диагностическим методом, что важно при неспособности пациента сохранять неподвижное положение.
• Миелография и КТ миелография: инвазивные исследования с возможными побочными эффектами (головная боль), поэтому практически отсутствуют показания к проведению при подозрении на поясничную грыжу, кроме невозможности выполнить МРТ (кардиостимулятор).
д) Лечение грыжи диска поясничного отдела позвоночника. Лечение всегда надо начинать с консервативной терапии, кроме случаев глубокой моторной дисфункции и синдрома конского хвоста (абсолютное показание к экстренной операции). Относительными показаниями для хирургического лечения являются сильные боли, не реагирующие на адекватное обезболивание или сохраняющиеся после консервативного лечения.
I. Консервативное лечение грыжи диска поясничного отдела позвоночника. Около 85% пациентов выздоравливают без хирургического лечения.
1. Изменение активности: в течение острой фазы (1-4 дней) постельный режим может помочь избежать болезненных движений и уменьшить давление на нервные корешки и/или внутридисковое давление; оптимально для пациентов с тяжелой радикулопатией. Постельный режим более четырех дней может оказать негативное влияние, поэтому показано постепенное возвращение к нормальной повседневной активности.
В подострой фазе физические движения должны быть увеличены, но не следует совершать болезненных движений и продолжать повседневную деятельность. Подъема тяжестей или скручивания спины следует избегать. Рекомендуется постепенное увеличение уровня активности, но движения, связанные с болью или дискомфортом следует прекратить. Через одну или две недели после начала боли, пациент должен ежедневно заниматься по программе физической терапии (ходьба, езда на велосипеде, плавание) или выполнять упражнения для мышц туловища (спины и разгибателей мышц живота).
2. Медикаментозное лечение.
а. Анальгетики: НПВП, парацетамол, опиоиды (только в острой фазе и замена НПВС в течение примерно двух недель).
б. Миорелаксанты: используются как отдельно, так и в комбинации с другими препаратами (бензодиазепины и небензодиазепиновые миорелаксанты). Терапевтической целью является уменьшение боли снижением мышечного спазма.
в. Эпидуральные инъекции: вариант для кратковременного облегчения при острой корешковой боли.
3. Лечебная физкультура: серии из 5-6 манипуляций в стадии обострения неспецифической поясничной боли или краткий курс лечения боли при 5-6 посещениях терапевта, а также обучение биопсихосоциальному подходу уменьшают боль и снижают инвалидность в краткосрочной перспективе. Преимущество ЛФК терапии в течение первого месяца неоднозначно, следует избегать ЛФК при острой радикулопатии с неврологическим дефицитом.
4. Образование: правильная осанка, позиция для сна, техника поднятия тяжестей.
5. Когнитивная поведенческая терапия: лечебные мероприятия включают творческую визуализацию, методы релаксации мышц, методы решения проблем и другие. Цель состоит в понимании, приятии и контроле боли с информацией о возможных вредных последствиях (например, утрата самоуважения, боязнь движений, депрессия, проблемы в семье, потеря работы, социальная изоляция), помощи в развитии адаптивного ко-пинг-поведения и выработке стратегий (например, сопоставление активности, приятие боли, позитивная оценка ситуации и решения проблем).
II. Хирургическое лечение грыжи диска поясничного отдела позвоночника:
- Показанием к немедленной операции является синдром конского хвоста или тяжелая (прогрессирующая) двигательная дисфункция, связанная с поясничной грыжей диска.
- Отсутствие результата после консервативного лечения (фармакотерапия и изменения активности), в течении не менее четырех недель боль остается такой же сильной и инвалидизирующей для пациента, при рентгенографии определяются патологические изменения, коррелирующие с данными анамнеза и обследования.
- Не существует никаких показаний для инструментальной фиксации, кроме связанной с грыжей нестабильностью или спондилолистезом.
III. Хирургические доступы при грыже диска поясничного отдела позвоночника:
- Микродискэктомия с минимальной тракцией корешка является относительно безопасной и быстрой хирургической процедурой для удаления грыжи диска поясничного отдела позвоночника. Кроме случаев фораминальной или околофораминальной грыжи диска, микродискэктомия осуществляется через задний доступ в положении на спине (на раме или грудном валике), в грудоколенном положении, либо на боку.
- Выраженные латеральные грыжи диска оперируются через заднебоковой доступ без вскрытия канала.
- Эндоскопическая трансфораминальная дискэктомия через боковой доступ возможна на различных уровнях, тогда как задний доступ ограничен уровнем L5-S1.
- Новейшие малоинвазивные процедуры, такие как чистая секвестрэктомия или эндоскопические процедуры, позволяют достичь результатов аналогичных стандартной микродискэктомии. Эндоскопические процедуры все чаще применяется для лечения грыж поясничных межпозвонковых дисков.
IV. Прогноз грыжи диска поясничного отдела позвоночника:
- В принципе, симптомы грыжи диска поясничного отдела позвоночника могут регрессировать в течение времени без хирургического вмешательства.
- Клиническое улучшение не обязательно коррелирует с подтвержденным рентгенологически разрешением примерно в трети случаев.
- Прогноз после операции на поясничном диске хороший или отличный у более чем 85% пациентов.
- В больших сериях частота повреждений ТМО и корешков составила менее 2%.
- Частота повторных операций составляет около 5%.
- Была оценена эффективность хирургического лечения поясничных межпозвонковых грыж по сравнению с консервативным лечением. Между группами различие в улучшении было последовательно в пользу хирургического лечения во всех периодах, но было небольшим и статистически незначимым за исключением вторичного лечения тяжелого ишиаса и улучшения самооценки.
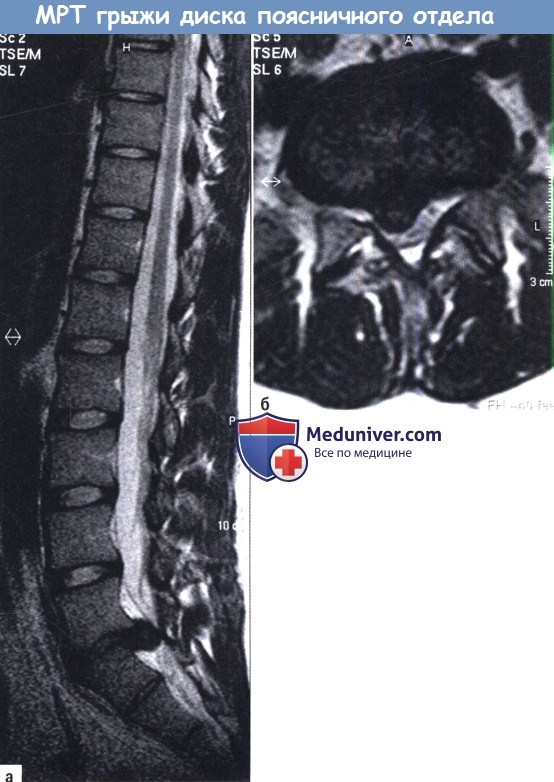
А, Б. Т2-взвешенная МРТ (сагиттальная, аксиальная) с изображением большой слегка правосторонней поясничный межпозвонковой грыжи диска у молодого человека:
L5/S1 с компрессией дурального мешка и нервных корешков.
Грыжа межпозвонкового диска

Грыжи диска, разрыв диска, протрузия, и экструзия - это термины, описывающие повреждения диска. Между этими определениями небольшая разница так, как все они связаны с разрывами во внешнем фиброзном кольце, позволяющими выходить внутреннему содержимому диска. Грыжа диска образуется, когда часть пульпозного ядра выходит за пределы наружного кольца.
Диск выглядит как плотное прокладка между позвонками, но это совсем не так. Диск состоит из двух частей, комбинация которых позволяет выдерживать нагрузки.
Прочное внешнее кольцо сверху и снизу прикреплено к позвонкам, выше и ниже диска. В кольце есть прочные волокна, наподобие металлического корта в автомобильных шинах. Наружное кольцо, толщиной в ¼ дюйма само не обладает компрессивной силой. Если бы кольцо было пустое, то произошел бы коллапс от давления вышестоящего позвонка. Функция внешнего кольца удерживать пульпозное ядро внутри кольца. •Пульпозное ядро расположено в кольце. Это – мягкий желатинообразной хрящ с содержанием большого количества воды, который позволяет обеспечить амортизацию и равномерное распределение нагрузок в туловище. Это хрящ передает нагрузку от одного позвонка к другому.
Существует неустойчивое равновесие между силами, пытающимися выдавить желатинообразное ядро и давлением на внешнее кольцо, удерживающего его месте.
У диска есть две функции:
- он передает вес тела от вышестоящего позвонка нижестоящему.
- он позволяет позвоночнику быть гибким.
Диски поясничного отдела должны удерживать не только вес верхней части туловища, но вес при подъеме тяжести или тяжести, переносимой в руках. Поскольку центр тяжести находится перед позвонками, то нагрузка на них происходит рычагообразно. (как в орехоколке). Исследования показали, что при подъеме 20 кг давление на диск в 8 раз больше веса тела. Задача диска перенести вектор нагрузки на нижестоящий позвонок. Желатинообразно ядро равномерно распределяет нагрузку по поверхности, прилегающих позвонков. Комбинация мягкого ядра и прочного внешнего кольца позволяет придать максимум мобильности сегментам позвоночника. Обе эти функции в полной мере востребованы в поясничном отделе позвоночника, где есть большие нагрузки и необходим, в тоже время, большой диапазон движений.
Что представляет собой грыжа диска?
Внешнее кольцо диска подвергается непрерывным нагрузкам, которые иногда приводят к появлению микротрещин. Если же разрыв становится достаточно большим и давление внутри диска достаточно высоким, то пульпозная часть может быть выдавлена в этот разрыв. Наиболее диск уязвим к повреждениям в самой тонкой наружной части кольца, где нервные волокна выходят за пределы спинного мозга и идут к конечностям. Если вещество диска начинает сдавливать нервы, появляется боль в пояснице с иррадиацией в ногу или боль в шее с иррадиацией в руку. Боль с иррадиацией в ногу нередко называют ишиас, так как наиболее часто компримируется седалищный нерв, который идет по задней поверхности бедра к голени.
Грыжа диска может быть следствием, как разовой избыточной нагрузки, так и результатом аккумуляции микротравм в течение времени. До 50% пациентов не могут связать появление грыжи диска, с каким – либо событием. Если же связь есть, то, как правило, это не только подъем тяжести, но и скручивание (такое сочетание наиболее опасно для диска) Наименование дисков идет от выше и нижестоящего позвонка, (например L4-L5 означает что диск находится между 4 и 5 позвонками). Диск L5-S1 находится между 5 поясничным и 1 крестцовым . Диски L4-L5 и L5-S1 чаще всего подвержены появлению грыж, из-за большой нагрузки на них. Паралич редко происходит при локализации грыж в этих дисках, так как спинной мозг заканчивается на уровне L1 позвонка.
Другие состояния, которые вызывают боль в пояснице и в ноге и должны быть дифференцированы с грыжей диска:
- артрит тазобедренного или коленного сустава.
- растяжения и спазм мышц в пояснице.
- растяжения и спазм мышц в ноге и другие состояния, приводящие к воздействию на нервные волокна.
Симптомы
Чаще всего грыжи дисков появляются в поясничном отделе из-за того, что на этот отдел происходит наибольшая нагрузка.
Вторым по частоте появления грыж является шейный отдел. Наименее подвержен появлению грыж дисков грудной отдел позвоночника. Потому что, в этом отделе происходит прикрепление ребер грудной клетки и соответственно, этот отдел наиболее стабилен и риск появления грыж дисков – минимален. Существуют определенные симптомы, позволяющие предположить наличие грыжи диска.
- Боль, которая исходит от поясницы или шеи, с иррадиацией в руку или ногу. Боль при грыже диска носят простреливающий характер. Если боль иррадиирует в руку или ногу, то, скорее всего, это связано с грыжей диска. Если же распространение боли заканчивается до локтя или колена, то это, скорее всего, отраженная боль.
- Онемение или пощипывание в руках или ногах. Когда нерв зажат грыжей диска, возможно онемение или покалывание в руках и ногах. Нарушения чувствительности происходит в определенных зонах (например, в мизинце и безымянном пальце кисти или по наружной части голени). Различные нервные корешки ответственны за ощущения в определенных областях тела. Ощущения схожи с теми, когда вы заснули на руке или долго сидите, закинув ногу на ногу. Суть одна и та же. При давлении на нерв происходит нарушение проводимости и соответственно чувствительности.
- Слабость. Первые два симптома связаны с компрессией чувствительных нервных волокон. Когда в корешке происходит компрессия моторных волокон, наблюдается мышечная слабость определенных групп мышц. Например, это слабость при сжимании кисти или неспособность стоять на носках. Слабость не часто встречается при грыжах дисков, но это очень серьезный симптом.
- Изменения положения тела усиливает или уменьшает боль. Например, при болях в шее, выпрямление шеи уменьшает боль. При болях в пояснице пациент находит определенные положения тела, уменьшающие боль. Таким образом, пациент определенными позами уменьшает нагрузку на компремированные нервы. И напротив, наклоны поясницы, вытягивание ноги или наклон головы, увеличивают боль и нарушения чувствительности.
- Боль в конечностях может быть сильнее, чем в пояснице или в шее. Когда есть грыжа диска, возможно, что может и не быть болей в пояснице или шее. Это частично верно. Боль в ноге или руке может быть настолько острой, что значительно превышает болевые ощущения в спине и таким образом они меньше обращают внимание на незначительную боль в спине. Диски чувствительны к боли, но корешки по чувствительности превосходят их в несколько раз, и при грыже боль в руке или ноге значительно интенсивнее, чем в пояснице или в шее.
- Симптомы, как правило, бывают с одной стороны. Диск может компремировать корешки справа или слева. При двухсторонней симптоматике необходимо исключить другие заболевания (например, онкологические).
- Увеличение болей при нагрузке или напряжении (при подъеме тяжести).
- Наиболее опасны симптомы, связанные с давлением на нервы, обеспечивающие функции мочевого пузыря и кишечника (отсутствует самостоятельное мочеиспускание, нарушение стула, онемение в аногенитальной области). Эти симптомы являются нередко показанием к экстренной операции.
Диагностика грыжи диска
Для того чтобы врачу поставить диагноз грыжи диска, необходима история заболевания, физикальное обследование и инструментальные методы исследования (рентгенография, МРТ, КТ и т.д).
История заболевания - информация, которую пациент предоставляет врачу о течение заболевания. Врачу необходимо знать:
- Начало возникновения боли, длительность и интенсивность.
- Наличие эпизода тяжелой нагрузки или травмы.
- Общее состояние здоровья пациента.
- Был ли прием медикаментов, как назначенных, так и самостоятельный.
- Проводилось ли лечение и его эффективность.
Врача при физикальном обследование может интересовать несколько функций:
- Походка: врач может попросить просто пройтись, пройти на пятках и носочках для того, чтобы изучить координацию.
- Диапазон движений туловища – наклоны, повороты.
- Обследование спины: наличие искривлений, мышечных спазмов, участков болезненности.
- Обследование ног и рук: объем движений в бедре, плече, наличие разницы в длине ног, наличие нарушений кровообращения в конечностях.
- Признаки заинтересованности корешков. Пробы на вытяжение конечностей. При компрессии корешка, такие пробы бывают положительными.
- Неврологический статус: позволяет определить рефлекторную активность и проверить чувствительность.
ИНСТРУМЕНТАЛЬНЫЕ МЕТОДЫ ДИАГНОСТИКИ
Иногда, врачи не сразу назначают обследование (МРТ, КТ, рентген или миелографию). Хотя предпочтительнее сразу назначить обследование.
- Рентген: наиболее распространенное исследование - рентген позволяет хорошо визуализировать костные структуры. Рентгенография позволяет увидеть переломы костей, деформации, артриты. Рентген с функциональными пробами позволяет увидеть нестабильность в сегментах.
- КТ (компьютерная томография): Этот метод позволяет с помощью рентгеновских лучей проводить серию послойных изображений и визуализировать также мягкие ткани (диски, связки, мышцы) Достоверность диагностики грыжи диска достигает 83%.
- МРТ (Магнитно-резонансная томография): МРТ обычно назначается после неудачного курса консервативного лечения. Очень хорошо визуализирует диски, нервы, спинной мозг, связки, мышцы. Достоверность диагностики грыжи диска достигает 93%
- Миелограмма, и последующая компьютерная томография. Введение контраста в спинномозговой канал позволяет хорошо визуализировать нервы. И хотя достоверность этого метода диагностики грыжи диска достигает 93% ,врачи предпочитают МРТ (нет необходимости вводить контраст для диагностики грыжи диска). Этот метод исследования назначается при сомнительных данных МРТ.
Лечение грыжи диска
За исключением некоторых ситуаций, лечение при грыжах диска должно быть консервативным. Задача лечения при болях в спине - это снять болевой синдром и восстановить трудоспособность. В большинстве случаев (до 80-90 %) консервативное лечение эффективно и можно обойтись без оперативного лечения. Обычно требуется от 4 до 6 недель для восстановления обычной двигательной активности. Исследования показали, что отдаленные результаты хирургического и консервативного лечения одинаковы.
- Наркотические аналгетики. Наркотические аналгетики назначают при сильном болевом синдроме очень коротким курсом. Они очень эффективны, но их применение ограничено из-за возможного привыкания.
- Нестероидные противовоспалительные лекарства: Довольно широко назначаются препараты этой группы. Хорошо снимают воспаление .Эффект развивается через несколько дней после начала приема. Учитывая наличие раздражающего действия этих препаратов на слизистую желудка, рекомендуется их принимать после еды.
- Миорелаксанты: Эти препараты способствуют снижению мышечного спазма. Эффективность этих препаратов достаточна спорная и кроме того, они вызываю вялость и сонливость у пациентов.
- Кортикостероиды: Эти лекарства обладают мощным противовоспалительным действием. Но из-за наличия выраженных побочных действий их применение возможно на короткий промежуток времени( 7-10 дней)
- Физиотерапия: Существует много различных методов физиолечения. Физиопроцедуры помогают уменьшить мышечный спазм, снять отек и уменьшить болевые ощущения.
- блокады с применением стероидов и местных анестетиков, нередко позволяют блокировать болевой синдром
- ЛФК. Дозированные физические нагрузки показаны после снятия острого болевого синдрома
- Укрепление мышц спины и брюшного пояса помогают уменьшить воздействие векторов нагрузки на поврежденный диск.
- Корсетирование. Применение корсетов показано при острой боли для разгрузки сегмента позвоночника с наличием грыжи диска.
- Иглорефлексотерапия. Воздействие на биологически активные точки помогает уменьшить болевой синдром и улучшить проводимость по нервным волокнам.
- Стойкий резистентный к лечению болевой синдром
- Наличие выраженной компрессии корешка (подтвержденное на МРТ)
- Наличие парезов
- Нарушения функции органов малого таза.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Чаще всего грыжи диагностируют в пояснично-крестцовом отделе, реже – в шейном. Межпозвонковые грыжи в грудном отделе – редкость. Симптомы зависят от отдела позвоночника. Поясничные грыжи проявляются болями, которые усиливаются при нагрузке, а также болями, отдающими в ягодицу и ноги. Пациенты могут жаловаться на слабость и онемение в ногах, а также на проблемы с мочеиспусканием и дефекацией, нарушения половой функции.
Грыжи в шейном отделе проявляются болями в руках и плечах, головокружениями, головными болями и повышением артериального давления. При грыжах в грудном отделе пациенты жалуются на боли, искривление позвоночника и нарушение осанки. Однако боль в спине – не обязательный симптом грыжи. Пациент может испытывать головокружения, головную боль и повышенное давление, но болей в спине не ощущать.
Как диагностируют межпозвонковые грыжи
Диагностика начинается с осмотра у невропатолога или ортопеда: врач проводит обычное неврологическое обследование и по состоянию сухожильных рефлексов может заподозрить (но не диагностировать) межпозвонковую грыжу. Подозрение косвенно подтверждают так называемые симптомы Ласега и Нери: усиление боли в спине при приведении подбородка к груди или при поднятии выпрямленной ноги из положения лежа на спине.
После опроса и осмотра врач назначает МРТ – магнитно-резонансную томографию, или МСКТ – мультиспиральную компьютерную томографию. Иногда пациента направляют на рентгенографию, но она не позволяет оценить состояние мягких тканей, которые повреждаются при грыжах, поэтому для достоверного диагноза пациент должен пройти МСКТ или МРТ. Однако рентгенография выявляет изменение в структуре костей, которые иногда сопровождают грыжи. Также рентгенография – один из способов установить причины появления грыжи: травмы позвонков, их смещение, врожденные аномалии.
Магнитно-резонансная томография – надежный метод диагностики, поскольку позволяет оценить состояние мягких тканей, визуализирует разрыв фиброзного кольца. Недостаток у этого вида диагностики всего один: дороговизна.
Обычная компьютерная томография менее достоверна в сравнении с МРТ, но мультиспиральная томография – универсальный и достаточно достоверный метод диагностики, который хорошо отображает состояние костей. МСКТ использует рентгеновское излучение. В томографах установлено несколько сверхчувствительных детекторов, которые регистрируют проходящий через тело рентгеновский пучок. Компьютер обрабатывает полученные данные и выводит изображение на экран монитора. МСКТ позволяет диагностировать грыжи, различить доброкачественные и злокачественные новообразования. С помощью томографии также определяют локализацию и размеры грыжи, степень нарушения кровообращения.
Дополнительные методы диагностики
Реже назначают инвазивную КТ-миелографию – этот вид исследования дает возможность оценить степень сдавления спинного мозга позвоночной грыжей. Во время исследования в пространство вокруг спинного мозга вводится контрастное вещество. Диагностику проводят в стационарах при нарушении оттока спинномозговой жидкости и подозрении на сдавления спинного мозга.
Дополнительно могут назначить контрастную дискографию – исследование, направленное на выявление патологических изменений в межпозвоночном диске. Оно также проходит с введением контрастного вещества. Еще для уточнения диагноза могут назначить ЭСГ – электроспондилографию. Это компьютерная методика для оценки состояния позвоночника, она позволяет выявить заболевание в ранней стадии. Ее назначают еще и для контроля эффективности лечения.
Электронейромиографическое исследование оценивает скорость проведения по спинномозговым путям электрических импульсов. Грыжа может повредить нервные структуры, и электронейромиография выявляет эти повреждения, оценивает их тяжесть.
Также для уточнения, какой нерв вызывает боли, может быть назначено селективное блокирование нервных корешков. Суть методики в том, что рядом со спинномозговым нервом вкалывают локальное обезболивающее.
Возможные ошибки при диагностике
От своевременной диагностики зависит эффективность лечения. Диагностика межпозвонковых грыж требует инструментального обследования. Физикального обследования недостаточно, потому что наличие или отсутствие грыж невозможно определить на глаз. Самый точный способ их диагностики – МРТ. И все же специалисты могут допустить ошибку.
Еще один вариант ошибки – неправильное или неточное толкование патологических изменений. Межпозвонковые грыжи могут вызывать боли в руках или ногах, они могут сопровождаться сильными головными болями, и есть риск, что врач неправильно истолкует эти симптомы. Кроме того, могут быть сопутствующие заболевания, которые также нужно вовремя диагностировать. Врач должен не только полагаться на результаты инструментального исследования, но учитывать анамнез.
Вероятность ошибки при использовании МРТ минимальная. Магнитно-резонансная томография не только подтверждает или опровергает наличие грыжи, но также позволяет определить ее размеры и локализацию. Если сделанная в нескольких проекциях МРТ показала наличие грыжи, в диагнозе можно не сомневаться.
Версия: Клинические рекомендации РФ (Россия) 2013-2017
Общая информация
Ассоциация нейрохирургов России
Клинические рекомендации по диагностике и лечению грыж межпозвонковых дисков пояснично-крестцового отдела позвоночника (Москва, 2014)
Клинические рекомендации утверждены на Пленуме Правления Ассоциации нейрохирургов России Казань 27.11.2014
Введение
В настоящее время по данным ВО 80-83% взрослого населения земли страдают от периодических болей в пояснично-крестцовом отдела позвоночника. При этом более 2% населения ну даются в хирургических вмешательствах по поводу грыж межпозвонковых дисков (данные ВО 2014 г.). Грыжа межпозвонкового диска является наиболее частой (более 80%) причиной поясничной радикулопатии [5], проявляющейся:
- болью, локализованной в соответствующем дерматоме;
- онемением;
- приходящей слабостью в стопе.
Клиническая картина
Анамнез и клиническая картина являются ключом в верификации диагноза и составлении плана лечебных мероприятий. Клиническая картина грыжи межпозвонкового диска, как правило, формируется из местного болевого синдрома (боль в области поясницы) и радикулярного (корешкового) болевого синдрома. Болевой синдром может сопровождаться нарушением чувствительности или слабостью в ноге стопе. Болевой синдром обостряется в положении сидя, стоя, при физической нагрузке [12].
• повреждением межпозвонкового диска и или его окружающих связок.
Радикулярный болевой синдром всегда связан с компрессией спино-мозгового нерва и четко связан с локализацией грыжи в области позвоночного канала. Грыжи межпозвонковых дисков фораминального и латерального расположения, как правило, вызывают симптоматику выходящего на этом уровне корешка. Парамедианного расположения могут вызывать симптоматику как выходящего, так и проходящего корешка. Грыжи дисков медианного (центрального) расположения или не вызывают неврологическую симптоматику вовсе или вызывают симптоматику одного или нескольких проходящих корешков.
Наиболее часто грыжи межпозвонковоых дисков формируются на уровне L5-S1 - 42%, ре е L4-L5 25% и L3-L4 – менее 10% [2]. По расположению в позвоночном канале выделяют центральные или медианные, парамедианные и латеральные фораменальные грыжи дисков [8].
Латеральная грыжа межпозвонкового диска на уровне L4-L5 (схема 1-а) позвонков вызывает компрессию выходящего на этом уровне нервного корешка L4. Латеральная грыжа межпозвонкового диска на уровне L5-S1(схема 1-б) может вызвать компрессию корешка L5.

При парамедианном расположении (схема 2) в неврологическую симптоматику вовлекаются, как правило, 2 нерва – выходящий на этом уровне и образованный на этом уровне, то есть корешок ниже на 1 сегмент.

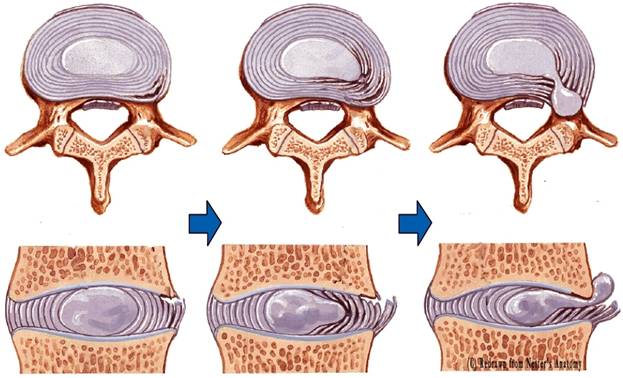
Выделяют 3 стадии развития грыж дисков в зависимости от сохранности фиброзного кольца и миграции дегенерированных элементов пульпозного ядра [4]:
· выбухание или протрузия
· пролапс или собственно грыжа диска
· секвестр или секвестрированная грыжа диска
Величина существующего выбухания секвестра не всегда является показателем тяжести заболевания, так как да е небольшие грыжи межпозвонковых дисков, расположенные парамедианно и латерально, а также в области муфты корешка могут иметь большую выраженность симптоматики и чаще сопровождаются симптомами радикулоишемии.
Радикулопатия L5 корешка (схема 3-а) характеризуется болевым синдромом, распространяющимся по заднебоковой поверхности бедра, переднебоковой поверхности голени до стопы, чувствительными расстройствами в виде гипестезии, гиперпатии в зоне иннервации корешка L5, преимущественно по тыльной поверхности стопы к большому пальцу, слабостью тыльного сгибателя стопы [26].
Радикулопатия S1 корешка (схема 3-б) характеризуется болевым синдромом, распространяющимся по задней поверхности бедра и голени до пятки, чувствительными расстройствами в виде гипестезии, гиперпатии в зоне иннервации корешка S1, преимущественно по наружной поверхности стопы к мизинцу, слабостью подошвенного сгибателя стопы [26].

Схема 3. Расположение дерматомов на ногах. а – L5 дерматом, б - S1 дерматом.
Диагностика
Основным методом диагностики является МРТ (Стандарт). Только в комбинации с аксиальными снимками достигается максимальная информативность. В ряде случаев требуется выведение изображения в разных плоскостях для детальной визуализации. При отсутствии патологии на стандартных МРТ, но наличии стойкой симптоматики, возможно проведение функциональной МРТ с осевыми нагрузками и вертикализацией пациента во время исследования (Опция). МРТ имеет достаточно высокую разрешающую способность для визуализации мягких тканей, выявления отёка нервных структур, воспалительных процессов, наличия объёмных образований [17].
КТ также остаётся, в ряде случаев, важным методом диагностики (Рекомендация) позволяет оценивать плотность и структуру межпозвонковых дисков и грыжевых выпячиваний, определять наличие остеофитов и фораминальных стенозов, которые зачастую не могут быть адекватно расценены по МРТ [12]. Также применение КТ является единственным методом визуализации у пациентов, которых проведение МРТ невозможно в силу ряда причин.
Хотя наиболее информативными методами диагностики грыж межпозвонковых дисков являются МРТ и КТ, однако, не стоит забывать, что эти методы являются дополнительными методами к существующему неврологическому осмотру пациента, и топическому диагнозу у пациента. Эти методы позволяют идентифицировать возможную причину неврологических нарушений у пациента и подобрать наиболее эффективный метод лечения (Стандарт).
Учитывая распространённость дегенеративных изменений по данным рентгенографии и МРТ у бессимптомных лиц, оценка только этих данных, и непринятие во внимание клинического и неврологического статусов в решении вопроса о хирургическом лечении зачастую может приводить отрицательным результатам. В неврологическом статусе пациентов с грыжами межпозвонковых дисков на поясничном отделе позвоночника, как правило, отмечаются стойкие болевые синдромы в поясничной области и ни них конечностях, чувствительные и двигательные нарушения в ни них конечностях, нарушения тазовых функций. При обследовании пациента требуется тщательно оценивать уровень поражения и клиническую картину. Только наличие некупируемого болевого синдрома или появление неврологического дефицита на фоне грубой компрессии нервных структур должны являться показанием к хирургическому лечению (Стандарт).
Помимо поясничного отдела позвоночника, при болевом синдроме в ни них конечностях сомнительной этиологии, клиническое обследование также должно включать в себя осмотр таза, крестцово – подвздошных сочленений и тазобедренных суставов, магистральных сосудов брюшной полости и нижних конечностей соответственно (Рекомендация). Нередко при сомнительной симптоматике эти методы имеют высокую значимость в проведении дифференциальной диагностики. Информативными МРТ и КТ следует считать те , которые выполнены не более 6 месяцев до операции, а также при отсутствии изменений в симптоматике (Стандарт). При изменении локализации и или характера болевого синдрома, а также появление новых болевых и или других неврологических симптомов являются показаниями к проведению повторного обследования (Стандарт).
Применение ЭНМГ иногда позволяет уточнить уровень максимальной заинтересованности корешков, а также может быть использован для исключения повреждения периферического нерва на конечностях [7] (Опция). Проведение функциональной спондилографии даёт возможность оценить степень нестабильности сегмента и принять правильное решение в выборе метода хирургического лечения (Стандарт).
Алгоритм диагностики и лечения пациентов с грыжами дисков пояснично-крестцового отдела позвоночника (рекомендация). 
Дифференциальный диагноз
Осложнения
1. Интраоперационное кровотечение обычно составляет 150-200 мл. При возникновении кровопотери более 500 мл расценивается как осложнение. Наиболее частым источником такого плохо-контролируемого кровотечения является центральная вена тела позвонка. Использование специализированных интраоперационных гемостатических средств позволяет справится с данным осложнением. При кровотечениях более 1,5-2 л необходимо использование плазмозамещающих средств и компонентов крови.
4. Повреждение содержимого брюшной полости является эксквизитным осложнением и, как правило, связано с резкими отклонениями от нормальной анатомии конкретного пациента (отсутствие передней продольной связки, наличие грубого спондилолистеза и тд)
Лечение

Для увеличения расстояния между дужками позвонков пояснично-крестцового уровня и создания лучшего угла атаки при хирургическом доступе, ноги пациента сгибаются в коленных и тазобедренных суставах под прямым углом. Неправильная укладка пациента на операционном столе приводит к увеличению внутрибрюшного давления и, как следствие, тяжелое венозное интраоперационное кровотечение [25]. Как правило, разрез кожи и мягких тканей планируется соответственно уровню поражения ипсилатеральнее средней линии (рис 2).

Б – при правостороннем доступе
Декомпрессия осуществляется до восстановления физиологического положения спиномозгового нерва в области межпозвонкового отверстия. Подтверждением адекватной декомпрессии является свободная смещаемость нерва и восстановление пульсации в нем.
Целью хирургического вмешательства является проведение декомпрессии спиномозгового нерва, руководствуясь неврологической симптоматикой и данными нейровизуализационных методов (МРТ, КТ). Поскольку средний диаметр спино-мозгового нерва варьирует от 3 до 5 мм выполнение декомпрессии без систем увеличения (операционный микроскоп (стандарт), операционный эндоскоп (рекомендация)) сопряжено с высоким риском повреждения, находящихся в зоне хирургического интереса, образований, в связи с чем не рекомендуется.
Микродискэктомия из интраламинарного доступа с использованием операционного микроскопа на сегодняшний день является стандартным методом хирургического лечения грыж межпозвонковых дисков в пояснично-крестцовом отделе позвоночника (стандарт). Этот метод является надежным и безопасным методом для пациента. В зависимости от локализации грыж и диска доступ может быть расширен за счет резекции части выше или ниже лежащих дужек позвонков. Кроме того, компрессия спино-мозгового нерва может быть не только за счет наличия грыж и межпозвонкового диска, а в связи с наличием других компримирующих факторов (остеофиты, гипертрофия желтой связки, сужение позвонкового отверстия) и для достижения полноценной декомпрессии необходима частичная или полная их резекция.
На протяжении последних десяти лет ведется поиск менее инвазивной альтернативы микрохирургического метода (рекомендация). Это обусловлено желанием уменьшить операционную травму, минимизировать послеоперационные боли, сократить сроки госпитализации и нетрудоспособности, и, таким образом, расходы на хирургическое лечение [11]. Особое место в их ряду занимают эндоскопические вмешательства, которые во многих случаях стали операцией выбора. Целью эндоскопических технологий в хирургии позвоночника является уменьшение травматизации тканей, ятрогенных осложнений, сохранение подвижности и стабильности сегментов позвоночника.
Читайте также:


