Профилактика инфекции при гистероскопии
Гистероскопия матки - хоть и малоинвазивная, но всё же операция, поэтому она имеет ряд противопоказаний. Перед процедурой пациентка проходит обследования, которые позволяют оценить состояние организма (УЗИ органов малого таза, общий и биохимический анализ крови, мочи, гинекологические мазки, а также анализ крови на ВИЧ, гепатиты и инфекции, которые передаются половым путем). Лечащий врач может назначить дополнительные обследования в зависимости от картины заболевания. Если в результатах анализов есть какие-то отклонения от нормы, гистероскопия будет перенесена или отменена.
Основные противопоказания к операции
К процедуре не допустят пациентку, страдающую острым инфекционным заболеванием (воспалением легких, пиелонефритом, гриппом и так далее). Гистероскопия не будет назначена женщине с диагнозом острое воспаление половых органов. Если по результатам анализов выявлена III или IV степень чистоты гинекологического мазка, пациентке также будет отказано в проведении малоинвазивной операции, поскольку существует высокий риск занести инфекцию в матку.
При почечной или печеночной недостаточности (как острой, так и хронической) гистероскопия не проводится. Противопоказанием считается и нарушение работы сердечно-сосудистой и дыхательной систем. Общее истощение организма, шоковое или коматозное состояние - весомый повод для переноса операции (она проводится под наркозом, что может усугубить состояние пациентки).
Еще одно противопоказание - это нарушение свертываемости крови. Во время операции может открыться кровотечение, которое способно привести к летальному исходу.
Менструация - противопоказание или нет?
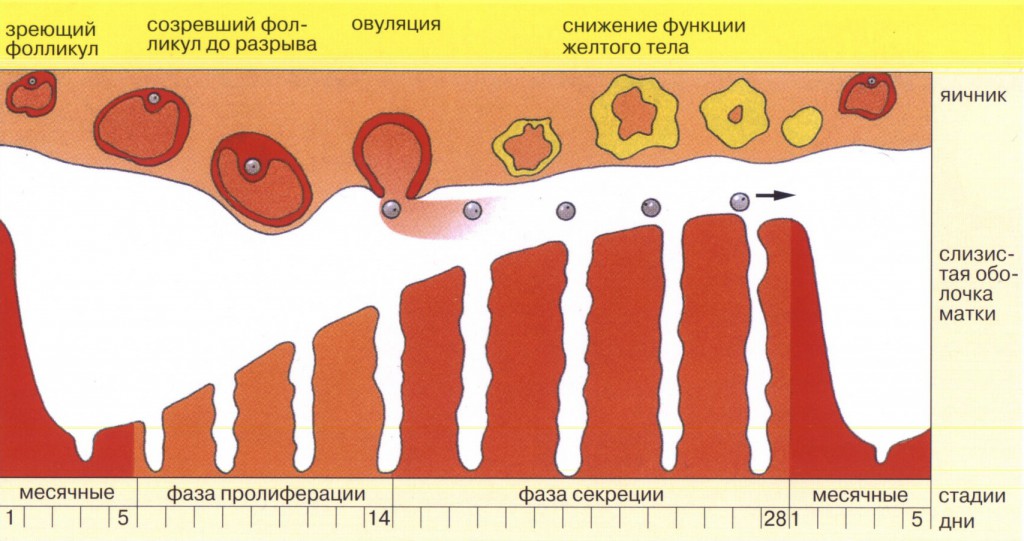
Во время месячных плановая гистероскопия не проводится. Обычно ее назначают на 5-7 день цикла для выявления новообразований, миом, полипов (в первой фазе цикла эндометрий более тонкий, что позволяет увидеть даже крошечные дефекты). А вот очаги воспаления легче обнаружить, когда слой эндометрия более пышный (во второй половине менструального цикла, на 20-24 день). Гистероскопия матки с биопсией перед ЭКО назначается сразу по окончании месячных. Двух или трёх недель для восстановления и обновления эндометрия бывает достаточно, что позволяет пациентке уже в следующем цикле вступить в протокол.
Однако если показана экстренная гистероскопия (при интенсивном кровотечении, подозрении на присутствие в матке погибшего плодного яйца или инородных предметов), она может быть проведена в любой день цикла. При этом не важно, идет менструация или нет.
Сколько длится восстановительный период?
Это зависит от сложности операции и процедур, которые были проведены. Если пациентка перенесла офисную гистероскопию (осмотр с помощью тонкого эндоскопа), восстановление займет всего несколько часов. Обычно в этот же день женщину отпускают домой, а через двое суток разрешают вести привычный образ жизни.
Пациентка, перенесшая гистероскопию, в ходе которой не потребовалось обширное вмешательство, а эндометрий не был сильно травмирован (удаление небольшого полипа, проведение прицельной биопсии), может покинуть стены клиники через 1-3 дня. Под наблюдением врачей необходимо пробыть как минимум сутки, чтобы убедиться, что осложнений после манипуляции нет. После операции по удалению крупных миоматозных узлов, масштабного травмирования эндометрия в клинике лучше задержаться на неделю.
Однако и после выписки нужно следить за состоянием организма и помогать ему восстанавливаться. Специалисты советуют на протяжении минимум месяца:
- принимать лекарственные препараты, прописанные врачом;
- ограничивать физические нагрузки;
- больше гулять на свежем воздухе в неспешном темпе;
- заниматься лечебной гимнастикой;
- употреблять только здоровую пищу (отказаться от фастфуда, жареных, слишком острых, соленых продуктов, алкоголя);
- не купаться в бассейнах и водоемах;
- не пренебрегать правилами интимной гигиены.
Также лечащий врач может посоветовать отказаться от половой жизни. Сроки устанавливаются индивидуально. Если вам нужна гистероскопия в Краснодаре, обращайтесь к нам.

Эндоскопические методы исследования являются одним из самых развивающихся направлений диагностической медицины, позволяющим не только визуально оценить состояние обследуемого органа, но и произвести различные хирургические манипуляции с минимальным ущербом для организма.
Гистероскопия, как один из видов малоинвазивного вмешательства, значительно расширила возможности диагностики внутриматочных патологий, обнаружение которых с помощью других диагностических методов представлялось довольно затруднительным. В связи с тем, что проведение любых эндоскопических манипуляций с целью исследования или лечения нередко сопровождается незначительным повреждением тканей, последствия гистероскопии также зависят от целей вмешательства и объемов проводимых хирургических манипуляций.
Гистероскопия
Гистероскопия представляет собой способ визуального обследования полости матки, осуществляемого через естественные половые пути с помощью гистероскопа. Гистероскоп является многофункциональным оптическим прибором, в конструкции которого предусмотрен канал для введения хирургических инструментов, благодаря чему появляется возможность не только выявлять имеющиеся патологии, но и выполнять различные хирургические манипуляции:
- выскабливание полости матки;
- удаление небольших доброкачественных новообразований (полипов эндометрия, субмукозных миом);
- разделение фиброзных образований (синехий);
- восстановление проходимости маточных труб;
- удаление вросших фрагментов внутриматочного контрацептива (спирали);
- прижигание очагов эндометриоза;
- выполнение биопсии.
Проведение
В зависимости от целей проведения процедуры, одним из этапов гистероскопии является увеличение проходимости шейки матки с помощью поэтапного введения в цервикальный канал расширителей Гегара. При этом сугубо диагностические манипуляции могут проводиться без предварительного расширения шейки гистероскопом, имеющим толщину не более 3 мм. Использование гистероскопа, имеющего в структуре операционный канал для введения хирургических инструментов, требует значительной дилатации цервикального канала (до 9-10 мм).
В зависимости от типа используемого оборудования, оперативное вмешательство может осуществляться следующими способами:
Последствия
В связи с тем, что гистероскопия, несмотря на относительную безопасность, является хирургическим вмешательством, после ее проведения могут возникнуть определенные последствия, способные доставить некоторый дискомфорт пациентке. Однако следует различать последствия, являющиеся нормальной реакцией организма на врачебные действия (искусственное расширение шейки матки, выскабливание и т.д.) и осложнения, вызванные некорректными действиями врача, особенностями организма или несоблюдением пациенткой послеоперационных рекомендаций.
Болевые ощущения после процедуры являются совершенно естественной реакцией на хирургические манипуляции. Как правило, боль носит спазмический характер и является следствием повышения сократительной активности мышечного слоя матки и насильственного расширения цервикального канала. Нередки также жалобы на ноющую боль в области поясницы.
Интенсивность и длительность проявления болевых ощущений зависит от болевого порога конкретной пациентки и целей гистероскопии. Если гистероскопия проводилась исключительно в целях диагностики, то восстановление занимает не более 4-6 часов, выполнение же даже незначительных хирургических манипуляций может вызвать более длительные болевые ощущения, успешно купируемых с помощью анестетиков.
Незначительные мажущие выделения являются нормой даже после диагностической гистероскопии. Не должно быть обильных выделений и после резекции полипозных образований. Появление сукровицы после гистероскопии, а затем слизистых выделений может свидетельствовать о незначительных повреждениях слизистой поверхности шейки матки или являться следствием оперативных действий по удалению новообразований или забора образца тканей на биопсию.
Если по медицинским показаниям проводилось диагностическое выскабливание, то количество крови после процедуры, а также длительность кровотечения не должны иметь существенных отличий от менструации и завершится в соответствующие сроки, то есть через 4-7 дней.
Температура после гистероскопии не должна превышать порога 37º- 37,2º. Как правило, подобная реакция организма на вмешательство встречается у достаточно большого процента женщин и отличается от температуры, связанной с осложнениями тем, что возникает в тот же день и повторяется в вечернее время в течение 2-3 дней. Температура, вызванная воспалительными процессами или другими осложнениями, характеризуется превышением порога в 37,2º, отсутствием привязки ко времени суток и возникает, как правило, через 2-3 дня после гистероскопии.
Осложнения
Несмотря на относительную безопасность процедуры, нельзя исключать вероятность развития осложнений, условная классификация которых подразделяет их на два вида:
К хирургическим следует отнести все осложнения, связанные с некорректным проведением процедуры вследствие непрофессионализма врача или особенностей организма пациентки. Перечень патологий, возникших в результате гистероскопии, включает в себя:
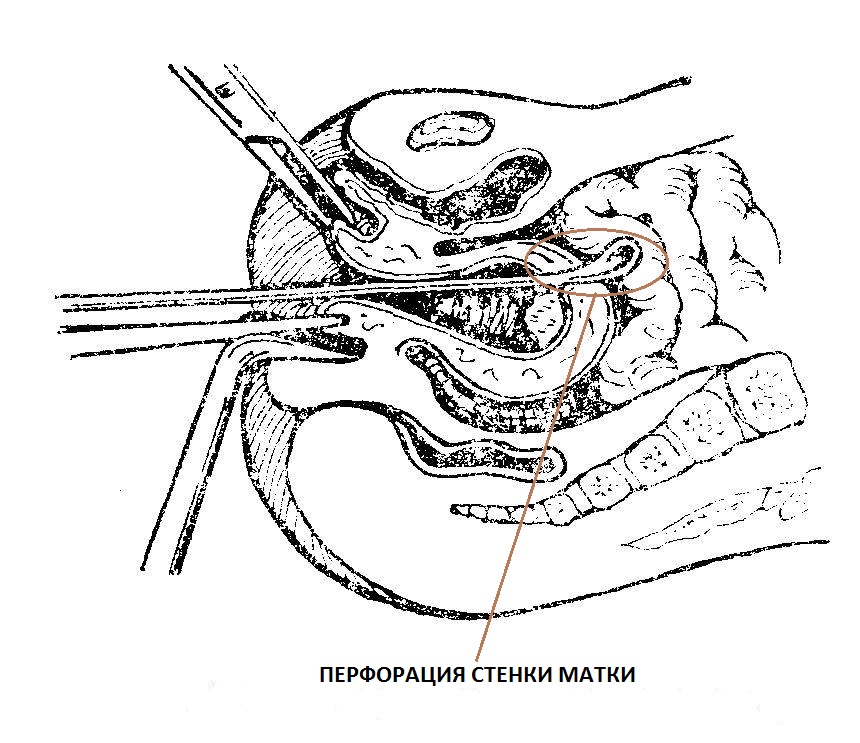
- перфорацию стенки матки или цервикального канала. Как правило, подобное осложнение имеет место в случаях резекции стенки матки с помощью элктрорезектоскопа или лазера, например, для удаления глубоко расположенной миомы. Лечение после гистероскопии включает в себя восстановление повреждений с помощью одновременного проведения лапароскопии и гистероскопии;
- повреждение кишечника в результате перфорации мышечного слоя матки;
- кровотечение. Возникает в результате повреждения во время операции, крупного кровеносного сосуда;
- воздушную эмболию, вызванную проникновением пузырьков газа в кровеносное русло. Как правило, воздух проникает в полость матки через трубки, подающие промывную жидкость во время операции;
- анестезиологические осложнения. Являются следствием аллергической реакции на наркоз.
Послеоперационные осложнения физиологического характера подразделяются на следующие виды. Ранние - воспалительные процессы (эндометрит, параметрит, аднексит). Поздние - деформация стенки матки вследствие удаления крупной миомы, рецидивирующий рост удаленных ранее новообразований и эндометриоз. Удаленный эндометрий после операции может попасть в брюшную полость вследствие перфорации стенки матки или через фаллопиевы трубы.
Если полип после удаления снова вырос, это может свидетельствовать либо о неполном его удалении во время операции, либо о гормональных нарушениях в организме женщины. В качестве лечения в этом случае назначают гормональные препараты. Характерной особенностью эндометрия является его способность приживаться на ближайших органах, образуя в процессе разрастания эндометриозные кисты.
Восстановление
Если же целью гистероскопии было восстановление функциональных способностей матки и лечебная процедура выполнялась в общепринятые сроки (на 5-11 день от начала цикла), то может иметь место задержка менструаций. Если в ходе гистероскопии производилось выскабливание полости матки, то первым днем цикла следует считать день, следующий за днем проведения операции.
Рекомендации
Большое значение для скорейшего восстановления организма имеет соблюдение рекомендаций в послеоперационный период после гистероскопии. Список рекомендаций включает в себя то, что можно и что нельзя делать после процедуры:
- для предупреждения инфицирования следует воздерживаться от половой жизни в течение месяца;
- не следует купаться, полностью погружаясь в ванну, париться в бане или сауне, так как перегрев может спровоцировать кровотечение или воспалительный процесс;
- тщательно соблюдать правила личной гигиены, используя при этом моющие средства с нейтральным РН;
- исключить прием препаратов, влияющих на свертываемость крови (аспирин, обезболивающие, содержащие аспирин);
- после гистероскопии нельзя заниматься спортом, включающим интенсивные силовые нагрузки, поднятие тяжестей. Аэробные физические нагрузки разрешены по прошествии 2-3 недель после операции;
- тщательно следить за работой кишечника, предупреждая с помощью коррекции рациона возможные запоры, так как потуги при дефекации способны нарушить процесс восстановления повреждений матки;
- необходимо как можно чаще совершать акт мочеиспускания (не терпеть), так как полный мочевой пузырь препятствует сокращению стенок матки и ухудшает ее кровоснабжение;
- нельзя плавать в бассейне, так как существует риск проникновения инфекции;
- загорать следует, строго дозируя время пребывания на солнце для предупреждения перегрева.
Планирование беременности
Через какое время после гистероскопии можно планировать беременность? Если процедура проводилась с целью диагностики, то забеременеть с большой долей вероятности можно уже в следующем месяце. Однако если производились даже небольшие хирургические манипуляции, то организму требуется значительно больше времени на восстановление.
При планировании беременности следует учитывать следующие факты:
- регулярность менструального цикла;
- отсутствие воспалительных заболеваний;
- отсутствие рецидивирующего развития патологических образований, удаленных во время операции.
При положительных результатах наступление беременности возможно уже через 3 месяца. Однако оптимальным сроком, позволяющим полностью восстановить репродуктивные функции организма после гистероскопии, считается 6 месяцев.
Необходимость проведения гистероскопии перед тем как делать ЭКО, является спорным. Ввиду того, что процедура ЭКО является достаточно сложной в плане забора материала и подготовки пациентки, риск прерывания беременности вследствие возникновения возможных травм от предшествующей диагностической процедуры достаточно высок. Однако учитывая тот факт, что к ЭКО прибегают женщины, безуспешно пытавшиеся забеременеть достаточно длительное время, прохождение гистероскопии позволит выявить и устранить любые структурные деформации матки (спайки, перегородки), препятствующие внедрению плодного яйца в эндометрий и последующему его развитию.
По статистике, опыт неудачного ЭКО имеют гораздо больший процент женщин, не проходивших гистероскопию (12%), в то время как женщины, подвергшиеся хирургическому лечению внутриматочных патологий с помощью гистероскопии и сделавшие ЭКО, имеют лишь 5% неудач.
Во всех случаях по истечении определенного периода времени необходимо сделать УЗИ и пройти полное обследование для сведения риска преждевременного прерывания беременности к минимуму.
Невозможно со 100% уверенностью гарантировать положительный исход процедуры ЭКО, но если после гистероскопии шансы женщины родить собственного ребенка значительно повышаются, этот шанс имеет право на существование.
Гистроскопия сегодня является наиболее информативным методом выявления внутриматочных патологий, средняя стоимость которого колеблется в ценовом диапазоне от 3 000 до 60 000 рублей в зависимости от применяемого оборудования, целей процедуры и престижа клиники. Соблюдение рекомендаций после гистероскопии поможет избежать развития осложнений, свести к минимуму последствия и в короткий срок восстановить здоровье.
Безусловно, с внедрением в клиническую практику гисте-ро(резекто)скопии внесены существенные коррективы в традиционные каноны диагностики и лечения заболеваний матки. В современной гинекологии гистероскопия является ведущим инструментальным методом диагностики состояний эндометрия, а с появлением гистерорезектоскопии открылась возможность для расширения показаний к органосохраняющим операциям, что позволило не только уменьшить частоту радикальных хирургических вмешательств, но и обеспечить более благоприятное течение послеоперационного периода.
В настоящее время гистерорезектоскопия вполне закономерно считается методом выбора хирургического лечения больных с предраком эндометрия, подслизистой миомой матки малых размеров и внутриматочной перегородкой.
Вместе с тем, гистеро(резекто)скопия - сравнительно сложная операция, требующая определенного клинического опыта и соблюдения особых мер предосторожности. Поэтому гистеро(резекто)скопия, как впрочем и любое другое хирургическое вмешательство, не может не сопровождаться осложнениями. Тем не менее, частота осложнений гистерорезектоскопии несравнима с таковой радикальных операций. Согласно данным мировой литературы, частота осложнений гистерорезектоскопии варьирует в пределах 0.7-6% (в наших исследования - 2.2%), в то время как частота осложнений абдоминальной гистерэктомии достигает 38-43%.
Осложнения гистеро(резекто)скопии подразделяют на следующие группы:
- травматические повреждения;
- кровотечение;
- осложнения, обусловленные особенностями физико-химических свойств сред растяжения полости матки;
- инфицирование;
- бесплодие;
- стеноз шеечного канала и как его следствие - гематометра.
Травматические повреждения
Преимущественным осложнением данной группы является перфорация матки. Перфорация матки может произойти как вследствие механического повреждения ее стенок (перфорация зондом, расширителем Гегара, кюреткой, гистероскопом или резектоскопом), так и в результате теплоэнергетического воздействия (электрохирургическая резекция подслизистой миомы, электрическое и лазерное иссечение внутриматочной перегородки, аблация слизистой тела матки с помощью электрода-петли).
Среди факторов риска механической перфорации матки необходимо выделить:
а) ретрофлексию матки;
б) стеноз цервикального канала;
в) эндомиометрит;
г) рак матки;
д) инфантильную матку;
е) чрезмерные усилия при расширении шеечного канала;
ж) несоблюдение правил выполнения внутриматочных вмешательств.
Одним из самых серьезных осложнений гистерорезектоскопии следует считать перфорацию матки высокочастотным электродом или лазерным лучом. Во-первых, перфорация матки теплоэнергетическими факторами приводит не только к повреждению целостности ее стенок, но и может быть причиной достаточно серьезной травмы кишечника.
В литературе опубликованы работы, описывающие крайне редкие (почти казуистические) осложнения гистерорезектоскопии. Автор-аноним описал случай разрыва маточных труб вследствие чрезмерного растяжения полости матки углекислым газом. На наш взгляд, вероятная причина подобного осложнения кроется в элементарном несоблюдении правил безопасности - подача газа в полость матки осуществлялась без специального редуктора (гистерофлатора) или вместо гистерофлатора был использован лапарофлатор, обеспечивающий более высокую скорость поступления газа. R.Macdonald et al. сообщили о, казалось бы, невероятном инциденте перфорации нижней полой вены в ходе гистерорезектоскопии.
Кроме чисто технических аспектов профилактики перфорации матки и ранения маточных сосудов во время гистерорезектоскопии необходимо акцентировать внимание и на других факторах:
1) хирург обязан оценивать свои возможности, их переоценка нередко приводит к развитию интраоперационных осложнений;
2) хирург не должен надеяться на постороннюю помощь; врач, выполняющий гистерорезектоскопию, обязан владеть полным объемом экстренной хирургии и в случае перфорации матки и/или ранения маточных сосудов произвести соответствующие корригирующие мероприятия.
Перфорация матки высокочастотным электрическим током или лазерным лучом, следствием которой могут быть ранения кишечника, мочевого пузыря, магистральных сосудов малого таза, является одним из наиболее тяжелых осложнений гистерорезектоскопии. В связи с этим, при высоком риске подобных осложнений гистерорезектоскопию целесообразно осуществлять под контролем лапароскопии.
Кровотечение
Кровотечение во время гистерорезектоскопии обусловлено, главным образом, повреждением крупных сосудов эндометрия вследствие травмы слизистой или ее глубокой резекции. Нередко кровотечение возникает при резекции подслизистых узлов миомы.
С целью профилактики интраоперационного кровотечения ряд авторов рекомендует производить гормональную подготовку эндометрия препаратами, стимулирующими атрофические процессы в слизистой тела матки.
Осложнения, связанные с применением сред растяжения полости матки
Ряд авторов придерживается мнения, что строгий контроль над скоростью потока и давлением углекислого газа, инсуфлируемого в полость матки с помощью электронных гистерофлаторов сводит к минимуму риск развития ацидоза и газовой эмболии. Однако, на наш взгляд, даже минимальный риск подобного осложнения (по данным Pierre F. et al. - 0.58 на 1000 исследований) диктует необходимость отказа от применения газовых сред для растяжения полости матки. Более того, СО2 не может быть использован в качестве среды растяжения во время гистерорезектоскопии (абсолютное противопоказание), поскольку при теплоэнергетическом воздействии на ткани резко возрастает риск эмболизации.
Главный недостаток растворов-диэлектриков с низкой вязкостью, широко применяемых для гистерорезектоскопии (5% раствор глюкозы, маннитол, сорбитол, глицин) - их способность вызывать гипергидратацию и, соответственно, гипонатриемию (водная интоксикация). Клиническими симптомами тяжелых форм гипонатриемии являются брадикардия, артериальная гипертензия, тошнота, рвота, судороги, отек легких и декомпенсированные нарушения сердечной деятельности. Известны случаи летальных исходов вследствие жидкостной перегрузки.
Основная причина гипергидратации во время гистерорезектоскопии - чрезмерная интравазация растворов с низкой вязкостью в результате образования больших венозных пазух и/или повреждения тканей (неполная перфорация матки, глубокая резекция эндометрия, электрохирургическая миомэктомия). Учитывая, что растворы, используемые для гистерорезектоскопии, гипотонические, их избыточная концентрация в сосудистом русле приводит к снижению осмолярности плазмы, нарушая K/Na-отношение. Изменение K/Na-баланса сопровождается повреждением гематоэнцефалического барьера, преодолевая который, излишнее количество воды проникает в межклеточное и межтканевое пространство мозга, увеличивая, тем самым, его гидростатическое давление.
Таким образом, развивается отек мозга, который приводит к снижению мозгового кровотока, увеличению внутричерепного давления и, следовательно, гипоксии ткани мозга. В исследовании M.S.Baggish et al. проведен анализ двух случаев тяжелой гипонатриемии, возникшей в результате гипергидратации 3% раствором сорбитола и 1.5% раствором глицина, последствиями которой явились кома, остановка дыхания и смерть. Содержание натрия в плазме этих больных составило соответственно 121 и 102 ммоль/л. Посмертное вскрытие обнаружило, что в обоих наблюдениях имела место мозговая грыжа.
Опыт собственных исследований убеждает: следование правилам безопасности при выполнении гистерорезектоскопии (что, впрочем, является обязательным условием любого хирургического вмешательства) сводит к нулю риск развития тяжелых форм гипонатриемии.
К указанным правилам относят:
1) детальное дооперационное обследование пациенток, включающее анализ содержания электролитов в сыворотке крови;
2) неукоснительное соблюдение противопоказаний к гистерорезектоскопии;
3) строгий учет расхода потребляемой жидкости;
4) адекватный контроль над скоростью потока и давлением внутриматочной инфузии.
Вместе с тем, вопросы лечения гипонатриемии, учитывая вероятность летального исхода, заслуживают особого внимания.
Меры профилактики и терапии острой гипонатриемии включают следующие основные этапы:
1) немедленное прекращение операции при подозрении на гипонатриемию и/или перерасходе жидкости (лимит последней составляет 2 л); более того, в определенных клинических ситуациях (как правило, при подслизистой миоме матки сравнительно большой величины) следует предупреждать пациенток о возможности отсроченной повторной операции; под нашим наблюдением находились больные с подслизистой миомой матки, у которых диаметр опухоли достигал 4-5 см; в подобных случаях мы целенаправленно производили повторную гистерорезектоскопию спустя 1 месяц от момента первого хирургического вмешательства, что позволило не только предотвратить развитие осложнений, но и улучшить отдаленные результаты хирургического лечения: при контрольной гистероскопии, выполненной в отсроченном периоде, ранее резецированные опухоли отличались гладкой блестящей поверхностью и небольшими размерами; для их окончательного удаления потребовалось не более 5-7 минут;
В отличие от жидкостей с низкой вязкостью, интравазация которых приводит к снижению осмолярности плазмы, растворы с высокой вязкостью (гискон) при проникновении в кровь повышают онкотическое давление плазмы. И в том и в другом случае происходит увеличение объема циркулирующей жидкости (различие заключается лишь в его механизме). Следовательно, проблема растворов с высокой вязкостью идентична таковой низкомолекулярным соединениям -жидкостная перегрузка, обуславливающая развитие отека легких.
Хорошо известно, что гискон - гидрофильное вещество и при проникновении в кровь способен увеличивать объем циркулирующей жидкости, по крайней мере, в шесть раз.
Однако остается неуточненным вопрос: какое количество высокомолекулярного раствора приводит к формированию отека легких? M.S.Baggish et al. попытались предсказать порог токсичности гискона, но обнаружили лишь недостоверную корреляцию между объемом инстиллируемого декстрана и его концентрацией в крови через 30 мин после введения препарата. Существует точка зрения, согласно которой, дексгран-70 обладает прямым токсическим эффектом на легочные капилляры, вызывая экстравазацию и внутритканевой отек легких.
Полагают, что гискон влияет на свертываемость крови: в литературе имеются сообщения о развитии диссеминированной внутрисосудистой коагулопатии в ответ на внутриполостную инфузию декстрана-70. M.S.Baggish et al. установили, что гискон способствует уменьшению синтеза фибриногена, не влияя на уровень продуктов распада фибрина. По мнению S.Cronberg et al., гискон обуславливает слипание и агрегацию тромбоцитов.
Гискон является аллергеном, осложнениями которого могут быть не только изменения кожи (сыпь, локальная гиперемия, сопровождающаяся зудом), но и сердечный коллапс. Частота анафилактических реакций с летальным исходом при использовании декстрана-70 в качестве среды растяжения полости матки варьирует в пределах 0.008-0.069%.
Аспекты терапии жидкостной перегрузки гисконом окончательно не изучены. Высокая молекулярная масса декстрана-70 затрудняет его фильтрацию почками, а единичные работы, посвященные применению для этих целей плазмофереза, не решают проблему.
Инфицирование
Бесплодие
Тотальная аблация эндометрия у пациенток молодого репродуктивного возраста сопряжена с высоким риском развития бесплодия или невынашивания беременности. Вместе с тем, бесплодие после гистерорезектоскопии лишь условно можно расценивать как послеоперационное осложнение, так как потеря способности эндометрия к восприятию оплодотворенной яйцеклетки является скорее закономерным итогом, чем осложнением. Тем не менее, к электрохирургической аблации слизистой тела матки нельзя относится как к методу стерилизации, поскольку электродеструкция эндометрия не обеспечивает 100% контрацептивный эффект.
В литературе описаны наблюдения беременности после гистерорезектоскопии, закончившиеся неосложненными родами. Однако отсутствие отдаленных перинатальных исходов оставляет открытым вопрос о целесообразности родоразрешения после тотальной аблации эндометрия.
Стеноз шеечного канала и гематометра
Стеноз шеечного канала и, как его следствие - гематометра после гистерорезектоскопии формируются в результате электродеструкции однослойного цилиндрического эпителия, выстилающего канал шейки матки. Раневые поверхности шеечного канала, возникшие в результате хирургического вмешательства, слипаются между собой, образуя рубцовое сращение и, тем самым, препятствуют выходу крови из полости матки. Во избежание подобного осложнения не рекомендуется осуществлять электро- или лазеркоагуляцию слизистой шеечного канала при выполнении аблации эндометрия.
Не является поводом для дискуссий, что никому из хирургов (независимо от их квалификации) не удалось избежать интра- или постоперационных осложнений различной степени тяжести. По-видимому, отсутствие хирургических осложнений в деятельности практикующего врача свидетельствует либо о незначительном опыте специалиста, либо об отсутствии такового в целом.
В настоящее время проблеме хирургических осложнений отводится пристальное внимание, учитывая, что только глубокий анализ собственных осложнений, а также осложнений коллег-специалистов позволяет разработать эффективные превентивные действия. Хирург, скрывающий свои осложнения, лишает своих коллег, особенно начинающих, возможности предотвратить подобные осложнения.


Процедура может проводиться с целью диагностики или же быть способом лечения гинекологических заболеваний. Дело в том, что при проведении различных медицинских вмешательств и исследований важное значение имеют подготовка и соблюдение послеоперационных рекомендаций.
Диагностическое исследование с помощью гистероскопа проводят без использования наркоза или же обезболивающих медицинских препаратов. Врач-гинеколог осматривает структуру полости органа и на основании полученных данных устанавливает диагноз.
Хирургическая гистероскопия матки представляет собой проведение оперативного вмешательства, а также предусматривает последующий за ним послеоперационный период. Операция осуществляется под общим наркозом и позволяет устранить существующие патологии шейки или полости матки.
Данный вид современного исследования в диагностических и лечебных целях
Диагностическая гистероскопия состоит во внутреннем обследовании матки с помощью специализированных зондов со встроенной микровидеокамерой. Диагностическое исследование необходимо для установления или уточнения гинекологического диагноза.
Оперативное вмешательство в виде гистероскопии применяется в следующих случаях:
- удаление доброкачественных новообразований, таких как миома матки;
- имеет место чрезмерное разрастание эндометрия, что представляет собой полипы матки;
- если происходит развитие рака эндометрия;
- удаление остаточных частиц плаценты после родов;
- существуют инородные тела в полости матки;
- перфорация маточных стенок.
Как диагностическое исследование, данная процедура часто применяется для уточнения или подтверждения следующих факторов и диагнозов:
- для выявления причин маточных кровотечений;
- нарушение ежемесячного менструального цикла у женщин, в том числе во время пременопаузный период;
- различные выделения в чрезмерном количестве;
- кровянистые выделения во время климакса;
- невозможность выносить ребенка, постоянные выкидыши или подозрение на бесплодие;
- для уточнения последствий, а также в качестве контрольной диагностики после ранее перенесенных гинекологических хирургических вмешательств;
- уточнение результатов и получение более точной информации во время курса гормонотерапии;
- если тяжело или с развитием негативных последствий и осложнений протекает послеродовой период.
Несмотря на достаточно широкий спектр показаний для проведения процедуры, существуют факторы, которые могут стать препятствием для использования такого диагностического метода.
В число противопоказаний входят:
- различные заболевания инфекционного характера (ангина, грипп, пневмония);
- наличие третьей или четвертой степени чистоты мазка влагалища пациентки;
- серьезные заболевания и патологические процессы сердечно-сосудистой системы, а также почечные или печеночные болезни;
- нормально протекающая беременность;
Помимо этого, в число противопоказаний входит наличие маточного кровотечения профузного типа.
Подготовительные мероприятия и проведение медицинского вмешательства
Перед проведением оперативного вмешательства женщина должна пройти гинекологический осмотр у лечащего врача, для того чтобы удостовериться в отсутствии инфекционных процессов.

В обязательном порядке необходимо сдать следующие анализы:
- бактериологический мазок из влагалища;
- мазок для проведения диагностики на онкоцитологию.
Для того чтобы такая процедура, как гистероскопия матки (а также последующий послеоперационный период) прошли нормально и без негативных последствий, существует ряд правил подготовки:
- накануне операции следует воздержаться от пищи и воды в вечернее время (примерно после 22 часов) и до завершения процедуры;
- следует отказаться от половых контактов за 2-3 дня до проведения процедуры;
- примерно за неделю до назначенного дня диагностики необходимо перестать использовать специализированные средства интимной гигиены, а также приостановить (при наличии) любые вагинальные спринцевания;
- прекращается применение вагинальных лекарственных препаратов (свечей), а также других гинекологических медицинских средств (таблеток или мазей) примерно за неделю до исследования.
Назначение даты проведения гистероскопии должно происходить в соответствии с менструальным циклом пациентки. В основном процедура проводится через несколько дней после окончания менструации.
Гистероскопия матки в лечебных целях проводится под наркозом. Примерно за час до проведения операции медсестра делает внутримышечную инъекцию с успокоительным эффектом. Подается внутривенный наркоз. После данных действий гинекологи начинают операцию, введя специальную жидкость в шеечный канал для того, чтобы расширилась и открылась полость матки.
С помощью специального прибора гинеколог удаляет полипы или другие сторонние тела, а также проводит забор биологического материала для диагностики.
По завершении хирургического вмешательства жидкость из шейки матки выводится. В общем срок проведения такой операции не должен превышать 30 минут (в зависимости от уровня сложности).
Послеоперационный период: основные рекомендации
Послеоперационный период, когда была проведена гистероскопия матки, может сопровождаться характерными тянущими и ноющими болезненными ощущениями внизу живота.
Для снятия дискомфорта лечащий врач-гинеколог назначает пациентке прием обезболивающих лекарственных средств. Также в число симптомов, которые могут сопровождать послеоперационный период после проведения такой процедуры, как гистероскопия матки, входят:
- не обильные, мажущие выделения с кровяными примесями;
- слизистые выделения из влагалища.
Как правило, такие симптомы проходят в течение короткого промежутка времени и являются нормальным явлением.
В число рекомендаций, которых следует придерживаться примерно 3-4 дня после того, как была проведена гистероскопия матки (то есть в послеоперационный период) входят следующие:
- отказ от половых контактов;
- принимать следует только теплый душ;
- использовать прокладки вместо тампонов.
Также в целях профилактики и для того, чтобы избежать различного рода осложнений, лечащий врач может выписать пациентке терапевтический курс антибиотиков.
Для того чтобы не возникло никаких негативных последствий, рекомендуется использовать контрацептивные средства защиты во время половых контактов (презервативы) или воздержаться от секса до начала следующих месячных.

В число противопоказаний на время послеоперационного периода относят:
- посещение бани или парилки;
- принятие ванн;
- проведение процедуры спринцевания;
- использование гигиенических тампонов.
При наличии следующих симптомов, которые могут возникнуть после такого рода операции, следует в срочном порядке обратиться к лечащему врачу-гинекологу:
- резкое повышение температуры тела (если превышает отметку 38 градусов);
- наблюдаются выделения гнойного типа;
- острые болезненные ощущения, которые остаются даже после приема обезболивающих лекарственных препаратов.
Следует также отметить, что после проведения лечебной гистероскопии женщина должна следить за тем, чтобы не произошло зачатие. Идеальным вариантом считается наступление беременности спустя один год после такой операции.
Какие могут возникнуть негативные последствия и осложнения после проведения хирургического вмешательства
Процедура такого хирургического вмешательства относится к числу безопасных методик. Тем не менее в некоторых случаях могут возникнуть различного рода осложнения или развитие негативных последствий.
К числу негативных последствий хирургического типа относятся:
- Перфорация маточных стенок, может произойти прокол данного органа острым медицинским инструментом.
- Кровотечение матки, которое возникает в результате травматического повреждения органа женщины или сосудов маточных стенок. Симптоматика проявляется в виде обильных кровотечений в первые 2 дня после проведенного вмешательства. Для устранения такого признака назначается прием лекарственных средств, которые обладают кровоостанавливающим действием.
- Развитие воспалительных или инфекционных процессов. Как правило, первые признаки начинают проявляться уже на 3-4 день после проведенной процедуры. Наиболее распространенными заболеваниями могут быть аднексит, эндометрит или сальпингит.
- Образование кровяных скоплений на некоторых участках эндометрия.
- Развитие синехий внутри полости матки.
- Ожоги других органов, например мочевого пузыря или прямой кишки.
К числу нехирургических осложнений относят проявления аллергических реакций на некоторые группы медицинских средств (наркоза или обезболивающих), развитие аритмии, резкие перепады артериального давления, чувство тошноты, рвота, а также сильные головокружения.
Читайте также:


