Профилактика раневой инфекции препараты
Из 5 млн. человек, ежегодно подвергаемых в бывшем союзе оперативному лечению, более 50% оперируются по поводу острых хирургических заболеваний. У из них в послеоперационном периоде развиваются различные осложнения, которых составляют инфильтраты и нагноения послеоперационных ран. Развитие нагноений ведет к увеличению длительности пребывания больного в стационаре, значительному росту материальных затрат на лечение.
Проблема профилактики раневой инфекции, в связи с увеличением количества больных, сохраняет свою актуальность и имеет не только медицинское, но и важное социально-экономическое значение. Процент послеоперационных раневых инфекций остается стабильно высоким, достигая при гнойном перитоните до 48.7%. Несмотря на прогресс науки, в настоящее время нет способа абсолютно предотвратить развитие послеоперационных осложнений. Основную роль при этом играет микрофлора, вызвавшая раневую инфекцию, которая в случаев характеризуется полирезистентностью. Почти 2/3 микробной флоры возбудителей гнойной инфекции операционных ран приходится на стафилококки, затем на кишечную и синегнойную палочку, протей, неклостридиальную анаэробную флору. При этом, в результате совершенствования микробиологической техники повышается частота обнаружения ассоциация аэробных бактерий с анаэробными культурами. Кроме того, под действием некоторых антибиотиков происходит угнетение естественной реактивности организма. Высокий процент послеоперационных раневых осложнений обуславливает множество работ в этом направлении.
Основными методами профилактики раневой инфекции являются два основных способа: это асептика, которая обеспечивает предупреждение попадания микробов в операционную рану путем использования физических факторов и химических препаратов, и антисептика, сущность которого заключается в комплексе мероприятий, направленных на уничтожение микробов в ране, патологическом образовании или в организме целом.
В настоящее время наиболее оправданной является комплексная профилактика гнойно-септических осложнений со стороны операционных ран, основанная на комбинации методов асептики и антисептики.
Существующие на сегодняшний день способы профилактики раневой инфекции нами классифицированы следующим образом:
I. По механизму воздействия на патогенетическое звено, приводящее к развитию раневой инфекции:
1. Асептика — предупреждение попадания микробов в операционную рану:
а. антиконтаминационная асептика или собственно асептика, предупреждающее попадание бактерий на операционное поле или операционную рану;
б. контаминационная асептика — мероприятия, направленные на уничтожение микроорганизмов, находящиеся на операционном поле;
в. комбинированная асептика.
2. Антисептика — комплекс мероприятий, направленных на уничтожение микробов в ране:
- а. разрушающее воздействующие на микроорганизмы ;
- б. усиливающие иммунитет организма ;
- в. методы, способствующие механическому очищению раны.
II. По отношению к моменту операции:
- 1. Дооперационные.
- 2. Интраоперационные.
- 3. Послеоперационные.
- 4. Комбинированные.
Асептика получила широкое применение в практической хирургии. В частности, современные операционные блоки предусматривают специальную систему вентиляции с применением воздушных антибактериальных фильтров, путем создания ламинарного потока стерильного воздуха в области операционной раны. Эти системы позволили резко снизить частоту послеоперационных раневых осложнений, однако полностью не решили эту проблему. Кроме того, системы ламинарного стерильного воздушного потока, являясь чисто асептическим мероприятием, не могут предупредить развитие послеоперационных гнойно-септических осложнений при наличии инфекции в операционном поле, например, при перитоните, при вскрытии полых органов брюшной полости и т.д.
Учитывая большое число разнохарактерных факторов риска и многообразие возбудителей, которые не свойственны ни одной из нозологических форм при традиционных инфекциях, следует признать несостоятельными попытки рассматривать вопросы профилактики гнойных хирургических осложнений по аналогии с традиционными инфекциями и рассчитывать на высокую эффективность однонаправленных мероприятий.
Были предложены множество методов профилактики нагноений послеоперационных ран. В частности, для предупреждения возможного проникновения микроорганизмов с операционного белья, через халаты, особенно при увлажнении последних, предлагают применение халатов из синтетических нетканых материалов, а в отдельных случаях использование систем типа скафандров, полностью изолирующих хирургов от внешней среды.
Для предупреждения проникновения инфекционного агента в рану важное значение имеет предоперационная обработка кожи в области операции. В настоящее время наряду с традиционной йодно-спиртовой обработкой используются значительное количество более мощных антисептиков, таких как дегмин, родолон, перспективно наклеивание на предварительно обработанную кожу специальных стерильных пленок, через которые делаются разрез и которые снимаются после наложения кожных швов.
Продолжаются обсуждаться в литературе вопросы обработки рук хирурга, поскольку ни один из существующих методов не может обеспечить стерильности рук во время длительных операций, при которых частота повреждения перчаток высока. Хотя эта проблема на сегодняшний день считается решенной, однако на практике, несмотря на применение самых современных средств, при выборочной проверке в случаев посевы с рук остаются нестерильными. Одним из факторов, способствующих этому, считается достаточно длительное время, необходимое для адекватной обработки рук, и это делает многие методы обработки рук малоудобными для хирургов. Кроме того, важным моментом является отсутствие побочных действий. Исходя из этого, мы считаем, что современный способ обработки рук хирурга должен соответствовать следующим требованиям:
I. длительность обработки не более
II. эффективность обработки — не менее 95% стерильных посевов;
III. отсутствие побочных действий, используемых растворов, на руки хирурга.
Возможна также контаминация перчаток при увлажнении рукавов халатов. Основное направление борьбы с имплантационной инфекцией в общей хирургии — создание и внедрение в практику шовного материала, обладающего антимикробными свойствами и не вызывающего тканевой воспалительной реакции, способствующий развитию раневой инфекции.
Вопросам применения антимикробных средств, с целью профилактики послеоперационных раневых осложнений, посвящено значительное количество работ. При антибиотикопрофилактике основная задача — достижение высокой тканевой концентрации действующего агента в области операции в момент вмешательства. Только в этом случае применение антибиотиков может быть эффективно. Установлено, что если возбудитель находится в ране более 3 часов без воздействия антибактериального агента, то профилактическое применение бесперспективно, что подтверждается многочисленными клиническими наблюдениями. Исходя из этого, выбираются доза и оптимальный путь введения лекарственного препарата. При внутривенном введении быстро достигается пик концентрации в ткани. Поэтому препарат вводят незадолго до начала операции или во время вводного наркоза.
По мнению ряда авторов, предпочтительно местное применение антибиотиков и препаратов, стимулирующих заживление раны, путем обкалывания раны в начале операции или послеоперационного лаважа. Возможно применение метронидазола в виде ректальных свечей за часа до операции.
Выбор препарата следует основывать на данных о видах возбудителей, вызывающих осложнения. Обычно используется препараты с широким спектром действия: некоторые аминогликозиды, метронидазол, цефалоспорины. Предпочтительна монотерапия, необходимо избегать применения препаратов с сильным токсическим действием и вызывающих частые аллергические; при равной эффективности следует выбирать более дешевый препарат. При выборе антибиотика и его дозы необходимо также учитывать состояние функциональных систем, ответственных за метаболизм этого препарата в организме.
В настоящее время признана нецелесообразность и даже вредность длительного применения антибиотиков. Продолжительность профилактического курса, как правило, не превышает сутки после операции, а зачастую ограничиваются однократным введением препарата. Данные об эффективности профилактического применения антибиотиков крайне противоречивы. Антибиотикопрофилактика не отменяет необходимости соблюдения асептики, бережного вмешательства и тщательного гемостаза. Наряду с антибиотиками и метронидазолом с профилактической целью применяются препараты других групп: сульфаниламиды, нитрофурановые препараты, тиосульфат натрия, антисептики.
Широко рекомендуется применение в хирургии протеолитических ферментов, в том числе и с целью профилактики раневой инфекции. Однако развитию воспалительного процесса может способствовать не только низкая, но и высокая активность ферментов в ране, что может быть одним из признаков гипериммунных реакций. В этих случаях целесообразно применение ингибиторов протеолитических ферментов. Однако, здесь должен быть дифференцированный подход.
Применение препаратов, стимулирующих заживление ран, в частности, ксимедона, способствовало снижению частоты нагноений послеоперационных ран с 8% до 3.3%.
Учитывая, что недостаток некоторых витаминов и прежде всего аскорбиновой кислоты приводит к нарушению микроциркуляции и синтеза коллагена, а также способствует развитию скрытой надпочечниковой недостаточности, ряд авторов предлагают применение с профилактической целью и для лечения аскорбиновой кислоты местно в виде присыпок в сочетании с протеолитическими ферментами или метилурацилом.
Нарушения различных звеньев иммунной защиты являются важнейшими факторами, способствующими развитию гнойно-септических осложнений. Конечно, в условиях экстренной хирургии полноценная оценка иммунного статуса невозможна. Поэтому специфическая иммунопрофилактика применяется в отношении наиболее вероятных возбудителей или используются средствами, неспецифически воздействующие на иммунитет.
Эффективным является также использование с профилактической целью различных иммуномодуляторов — как естественных продуктов иммунной системы, лимфокинов и интерлейкинов, так и чаще применяемых адъювантов. Используются пирогенал, продигиозан, метилурацил, пентоксил. Предложено применение тимостимулина, тималина, левамизола и др.. Выбор того или иного метода иммунопрофилактики, безусловно, должен основываться на данных о состоянии иммуннореактивности, и необходима большая работа по созданию экспресс-методов для оценки иммунного статуса. Не следует также забывать, что далеко не всегда целесообразна стимуляция и без того напряженно работающих физиологических механизмов защиты.
Уровень функционирования иммунной системы зависит от состояния питания; неблагоприятно воздействует на иммунитет анемия и гиповолемия. Поэтому лечение анемии, коррекция водно-электролитных нарушений, а также нормализация питания энтеральным или парентеральным путем — это меры, способствующие профилактике гнойных осложнений и лучшему заживлению ран.
В последние годы широкое применение в хирургии получил озон, как для лечения хирургической инфекции, так и для профилактики раневых осложнений.
По литературным данным озон в концентрации от 1 до 5 мг/л приводит к гибели 99.9% Е.сoli, Streptococcus faecalis, Cryptosporidium parvum в течение При концентрации 0.1 мг/л даже для уничтожения весьма стойких спор Pennicillinum notatum потребовалось Растворы озона очень эффективны по отношению к Staphylococcus aureus. Благодаря высокому бактерицидному свойству, методы озонотерапии все шире применяются в различных областях медицины.
Кудрявцев Б.П. с соавт. использовал озоносодержащие растворы в комплексном лечении распространенного перитонита. Местное применение озоносодержащих препаратов включало интраоперационную санацию брюшной полости и перитонеальный диализ в послеоперационном периоде. В ходе операции после устранения источника перитонита брюшную полость промывали озоносодержащим раствором фуррациллина с концентрацией озона В послеоперационном периоде аналогичным раствором проводился лаваж брюшной полости. Данный комплекс мероприятий наряду с улучшением состояния больного, быстрой нормализацией клинико-биохимических показателей, способствовал снижению послеоперационных раневых осложнений.
В.И. Булынинным с соавт. разработан в эксперименте и применен в клинике новый способ лечения инфицированных ран, основанный на местном применении мелкодисперсного потока озонированного раствора под высоким давлением. Этим достигалось качественное очищение раневой поверхности с проникновением раствора в глубокие слои мягких тканей. Благодаря выраженным антисептическим и антиоксидантным свойствам озона, растворенного в физиологическом растворе, получали высокий бактерицидный эффект как в отношении аэробной микрофлоры, так и в отношении анаэробной неклостридиальной инфекции. Применение метода гидропрессивного озонового воздействия способствовало более быстрой грануляции ран, раннему очищению ран от микробной контаминации и сокращению сроков пребывания больных в стационаре. Таким образом, экспериментальные исследования и клиническая апробация метода гидропрессивного озонового воздействия оказалось эффективным как в лечении гнойных ран, в том числе инфицированных анаэробной микрофлорой, так и в профилактике нагноения свежих ран.
Безусловно, необходимо и проведение общих организационных мероприятий: раннее выявление и перевод больных с гнойными осложнениями из общих отделений, отстранение от работы персонала с гнойно-септическими заболеваниями, регулярная дезинфекция в отделении, в том числе и мягкого материала и т.д. Необходимо тщательное выявление, регистрация и анализ всех случаев нагноений. Рекомендуется также создание координационных центров по борьбе с раневой хирургической инфекцией.
Использование различных медикаментозных средств не способствуют адекватной профилактике раневой инфекции, в связи с чем особый интерес привлекает разработка и усовершенствование технических моментов операций. Н.Е. Николаев предложил способ ушивания операционной раны, сущность которого заключается в ушивании кожи и подкожной клетчатки после послойного ушивания всех слоев раны с захватыванием апоневроза. Этим самым удалось снизить процент нагноений с 15.4% до 7.8% при экстренных и с 8.6% до 2.9% при плановых операциях. А.А. Алиевым предложена обработка подкожно-жирового слоя 3% раствором перекиси водорода, что способствовало снижению частоты раневой инфекции с 30% до 13.8%. В.М. Буяновым была предложена методика, которая заключалась в следующем: после обработки, операционное поле покрывают полимеризующей пленкой.
После рассечения кожи и подкожной клетчатки брюшину подтягивают вверх, в центре пленки делают разрез меньше длины разреза брюшины. Края разреза прикрепляют к брюшине зажимами с внутренней поверхностью резины, что предупреждало попадание содержимого брюшной полости в операционную рану. Процент гнойно-септических осложнений при использовании данной методики снизился с 48.7% до 16.8%. В.М. Кузнецов предложил способ обкладывания подкожно-жировой клетчатки большими марлевыми салфетками, каждая из которых укладывается в вертикальном направлении по отношению к ране с перекрытием предыдущей салфетки на 1/3 в виде черепицеобразного покрытия. Данный способ обкладывания подкожно-жировой клетчатки способствовал снижению количества послеоперационных нагноений с 10.4% до 7.8%. Не утратили своей актуальности методы дренирования послеоперационных ран. В частности Н.Н. Каншин предложил активное дренирование послеоперационных ран двухпросветными трубками с промыванием раны растворами антисептиков в послеоперационном периоде в течение дней.. Количество нагноений снизилось с 13.5% до 7.8% при экстренных оперативных вмешательствах. Для интраоперационной профилактики раневой инфекции, с целью промывания послеоперационной раны, Кочневым О.С разработано устройство, которое способствует одновременному промыванию раны и отсасыванию использованного антисептика. И.И. Митюк предложил проводить облучение операционного поля УФО в течение минут в дооперационном периоде. Во время операции применяли двойную изоляцию операционной раны путем подшивания стерильных салфеток с полиэтиленовыми пленками к апоневрозу и брюшине. После ушивания всех слоев раны повторяли сеанс УФО. При наличии выраженной подкожной клетчатки проводили дренирование раны. Этот комплекс мероприятий позволил снизить количество гнойно-септических осложнений со стороны операционной раны с 17.4% до 9.2%.
Таким образом, в настоящее время предложено множество различных мероприятий, направленных на уменьшение числа раневых осложнений. Ни одно их них само по себе не решает эту проблему.
Профилактика должна быть комплексной с учетом конкретных факторов риска у данного больного и наиболее вероятных возбудителей и путей инфицирования при конкретной нозологической форме.
Профессор И.П. Левчук, профессор М.В. Костюченко
ФГБОУ ВО РНИМУ им. Н. И. Пирогова Минздрава России, Москва
Резюме
В статье рассматриваются современные проблемы антибактериальной терапии при ранениях различной этиологии, возможности и ограничения применения местных антибактериальных препаратов. Ведущим ограничением в выборе антибактериальных препаратов в настоящее время является широкое распространение полирезистентных микроорганизмов. Это значительно сужает выбор как системных, так и местных препаратов эмпирической антибактериальной терапии ран. В настоящее время в целях профилактики прогрессирования раневой инфекции находят широкое применение местные антибактериальные препараты, позволяющие избежать системных побочных эффектов.
К местным антибактериальным препаратам, наиболее активно применяемым для амбулаторного ведения ран, можно отнести сульфаниламид (Ранавексим), сульфатидин серебра, неомицин с бацитрацином. Местная терапия инфицированных ран должна базироваться на этиологических и анамнестических характеристиках раны, фазе раневого процесса и объеме поражения. Местное применение антибактериальных препаратов (например, сульфаниламида) возможно при небольших по площади поражениях без активного инфекционного процесса в ране (бытовые ссадины, царапины, неглубокие порезы и ожоги).
Ключевые слова: раны, антибактериальная терапия, полирезистентность, местное применение антибиотиков, сульфаниламид.
Для цитирования: Левчук И.П., Костюченко М.В. Антибактериальные препараты для местной терапии ранений различной этиологии //РМЖ. Медицинское обозрение. 2018. № 00. С. 1-6.
Antibacterial drugs for topical therapy of the wounds of various etiologies
Levchuk I.P., Kostyuchenko M.V.
Pirogov Russian National Research Medical University, Moscow
Abstract
The article deals with modern problems of antibiotic therapy of the wounds of various etiologies, possibilities and limitations of the use of topical antibiotics. Currently, the main limitation in the choice of antibacterial drugs is the widespread use of multiresistant microorganisms. This fact significantly reduces the choice of both systemic and topical drugs for empirical antibiotic therapy of wounds. At present, topical antibiotics are often used to prevent the progression of wound infection, which often allows to avoid systemic side effects. Topical antibacterial preparations most actively used for outpatient management of wounds can be attributed to a sulfanilamide (Ranavexim), sulfatides silver, neomycin with bacitracin. Topical therapy of wounds should be based on etiological and anamnestic characteristics of the wound, phase of the wound process and the extent of the lesion. Topical use of antibacterial drugs (e. g. sulfanilamide) is possible with small lesions without an active infectious process in the wound (such as abrasions, scratches, small cuts and burns).
Key words: wounds, antibacterial therapy, multidrug resistance, topical application of antibiotics, sulfonamide.
For citation: Levchuk I.P., Kostyuchenko M.V. Antibacterial drugs for topical therapy of the wounds of various etiologies // RMJ. Medical Review. 2018. № 00. P. 1-6.
Все раны, полученные в нестерильных условиях, являются инфицированными, рост бактериальной флоры в ране провоцирует развитие воспалительного процесса, сопровождающегося повышением местной температуры, гиперемией, болью и нарушением функции части тела, на которой находится рана. Частота развития инфекционных осложнений остается весьма значительной и достигает в целом 45%. Наиболее подвержены развитию инфекционных осложнений раны, загрязненные землей, с нарушением кровоснабжения в области непосредственно самого повреждения или всей части тела, огнестрельные и минно-взрывные раны, укусы животных и человека. В зависимости от вида повреждения и условий окружающей среды в раны могут попадать различные микроорганизмы: резидентные - постоянно живущие и размножающиеся на коже (преимущественно коагулазонегативные кокки, например Staphylococcus epidermidis, S. aureus, и дифтeроиды, например Corinebacterium spp., реже - грамотрицательные бактерии), и транзиторные - в норме отсутствующие и попадающие на кожу после контакта с контаминированными объектами окружающей среды и больными людьми. В зависимости от области тела (голова, конечности, перианальная область и т. д.) спектр резидентной микрофлоры может быть различным. Транзиторная флора также неодинакова по составу, который зависит от характера раны, этиологии, окружающей среды и может быть представлен различными инфекционно-опасными микроорганизмами (Escherichia coli, Klebsiella spp., Pseudomonas spp., Salmonella spp. и другими грамотрицательными бактериями, S. aureus, вирусами и грибами, Candida albicans, ротавирусами и др.). При повреждении кожи транзиторные микроорганизмы способны длительно колонизировать и инфицировать кожу, формируя при этом новую, гораздо более опасную резидентную (но не нормальную) флору. В большинстве случаев инфицирование обусловливается микробными ассоциациями. Так, укусы собак сопровождаются инфекционным осложнением примерно в 20% случаев, кошек - до 30-50%, человека - 70-80% 3.
Из-за изменения гистохимических параметров тканей в результате повреждения и разрушения защитной барьерной функции кожи даже непатогенные микроорганизмы могут стать причиной выраженных воспалительных, гнойных процессов. Для выбора оптимальной антибактериальной терапии необходимо учитывать возможный микробный спектр раны (табл. 1).
Таблица 1. Этиология и микробный спектр ран
| Этиология ран | Спектр возбудителей раневых инфекционных осложнений |
| Раны в результате несчастных случаев | Чаще встречаются Enterobacteriaceae spp. и S. aureus, в т. ч. возможны и внебольничные MRSA-штаммы, Staphylococcus spp. [4]. При ранах в области верхних конечностей, особенно кистей рук, преобладают кокковые формы: 90% стафилококк (57% в чистой культуре и 33% - в ассоциации со спороносными палочками); реже обнаруживаются дифтероиды, аэробные спороносные палочки и различные сапрофиты воздушного происхождения; при травме нижних конечностей встречаются кишечная палочка и протей -13,5%, реже - анаэробы [5]. В перианальной области в ране содержатся разнообразные комбинации грамположительных кокков (стафилококки, стрептококки и энтерококки) и энтеробактерий (кишечная палочка, клебсиелла, энтеробактер и др.) в возможной ассоциации с анаэробами (пептострептококки, бактероиды, фузобактерии, клостридии и др.) [6]. При ранении в морской воде - Vibrio spp, Mycobacterium marinun, в пресной воде - Pseudomonas aeruginosa, Aeromonas spp. и Mycobacterium spp. (чаще - M. marinum, Mycobacterium avium), Vibrio spp, Enterobacteriaceae spp. [7, 8]. Повреждения, сопровождающиеся нарушением кровоснабжения и резким снижением оксигенации тканей, наиболее благоприятны для развития C. perfringens, C. novyi, C. septicum, C. hystoliticum, C. bifermentans [6]. |
| Ожоговые раны | Чаще всего рану колонизируют стафилококк, вегетирующий в виде сапрофитной флоры на неповрежденной коже, и стрептококк. На госпитальных этапах - нозокомиальные инфекции (больничная полирезистентная флора), частота MRSA-штаммов -37-50% [9]. Монокультуры микроорганизмов встречаются в 57% случаев, микробные ассоциации - в 43%, они включают: S. aureus и Proteus vulgaris; S. aureus и S. epidermidis; S. aureus и P. aeruginosa; P. vulgaris, E. coli, S. aureus; P. aeruginosa, K. pneumonia, S. aureus (Моррисон В.В., 2015). |
| Укушенные раны | При укусах животных первое место по числу занимают микробные аэробно-анаэробные ассоциации - 50-65%, Pasteurella spр. - 2075% (Pasteurella multocida - 60% и P. canis - 18%), а также Peptostreptococcus spp, S. aureus - 20-40% и Streptococcus mitis, Moraxella spp, Corynebacterium spp. и Neisseria spp. 9. При укусах кошки: P. multocida, S. aureus, MRSA, Cl. tetani; при укусах свиньи: полимикробная флора (грамположительные кокки, грамотрицательные палочки, Pasteurella spp. + анаэробы, Cl. tetani); при укусах крысы: S. moniliformis, Cl. tetani; при укусах змеи: Pseudomonas spp, Enterobacteriaceae spp., Clostridium spp. [1, 4]. При укусах человека спектр возбудителей представлен преимущественно Streptococcus spp. (17-90%), S. aureus (13-50%), Eikenella corrodens (10-29%), Haemophilus influenza (17-26%), Bacteroides spp, Fusobacterium spp. (12-33%), Peptostreptococcus spp. (22%), преобладает смешанная флора [4, 9-10, 12]. Возможны внебольничные MRSA-штаммы, особенно при укусах животных [13]. |
| Раны после разделки мяса или рыбы | Erysipelothrixrhusiopathiae [7]. |
| Раны, полученные в результате боевых действий и других ЧС | Часто грамотрицательные аэробные возбудители: Enterobacteriaceae spp, Pseudomonas spp, а также Staphylococcus spp. При повреждениях полых органов, например при проникающих абдоминальных ранениях: контаминация раны грамотрицательными возбудителями из семейства Enterobacteriaceae и анаэробами [4]. При глубоких ранах, загрязненных землей, с нарушением кровоснабжения и резким снижением оксигенации тканей: C. perfringens, C. novyi, C. septicum, C. hystoliticum, C. bifermentans [6]. |
| Послеоперационные раны | S. aureus - 20% (в т. ч. MRSA-штаммы), коагулазонегативные стафилококки - 14%, энтерококки - 12%, E. coli - 8%, P. aeruginosa - 8%, Enterobacter spp. - 7%, P. mirabilis - 3%, K. pneumoniae - 3%, C. albicans - 3-9,5%, другие грамположительные аэробы - 2%, Bacteroides fragilis - 2% [1, 4]. |
Антибактериальная терапия
В настоящее время внебольничные штаммы остаются чувствительными к большому числу антибиотиков, в т. ч. ß-лактамам. До конца 1990-х годов метициллин-резистентные микроорганизмы (MRSA) были исключительно внутрибольничной проблемой с преимущественным распространением в Европе. Однако в настоящее время имеются сведения и о внебольничных резервуарах полирезистентного стафилококка зоонозного происхождения, который составляет в общей массе до 50% и более на юге Европы и 10-25% в Центральной Европе и Великобритании [14]. В России в амбулаторных условиях частота встречаемости MRSA не превышает 3,8%, однако в условиях стационара частота встречаемости этих микроорганизмов, а также устойчивых к цефалоспоринам грамотрицательных E. coli и Klebsiella spp. достигает 60,4-84,9%. При выявлении высокого риска инфицированности MRSA-штаммами необходимо включить анти-MRSA-препарат в схему лечения 7.
В целях профилактики прогрессирования раневой инфекции в настоящее время находят широкое применение местные антибактериальные препараты, позволяющие избежать системных побочных эффектов. Системной антибактериальной терапии не требуется при очагах менее 5 см после адекватной хирургической обработки [6].
Таблица 2. Характеристика антибактериальных препаратов для наружного применения
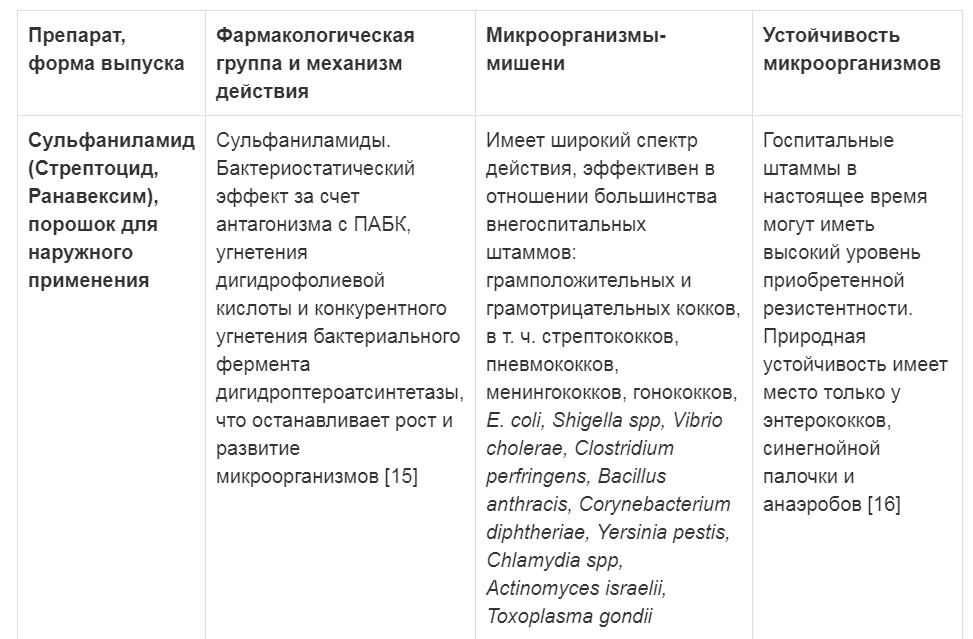
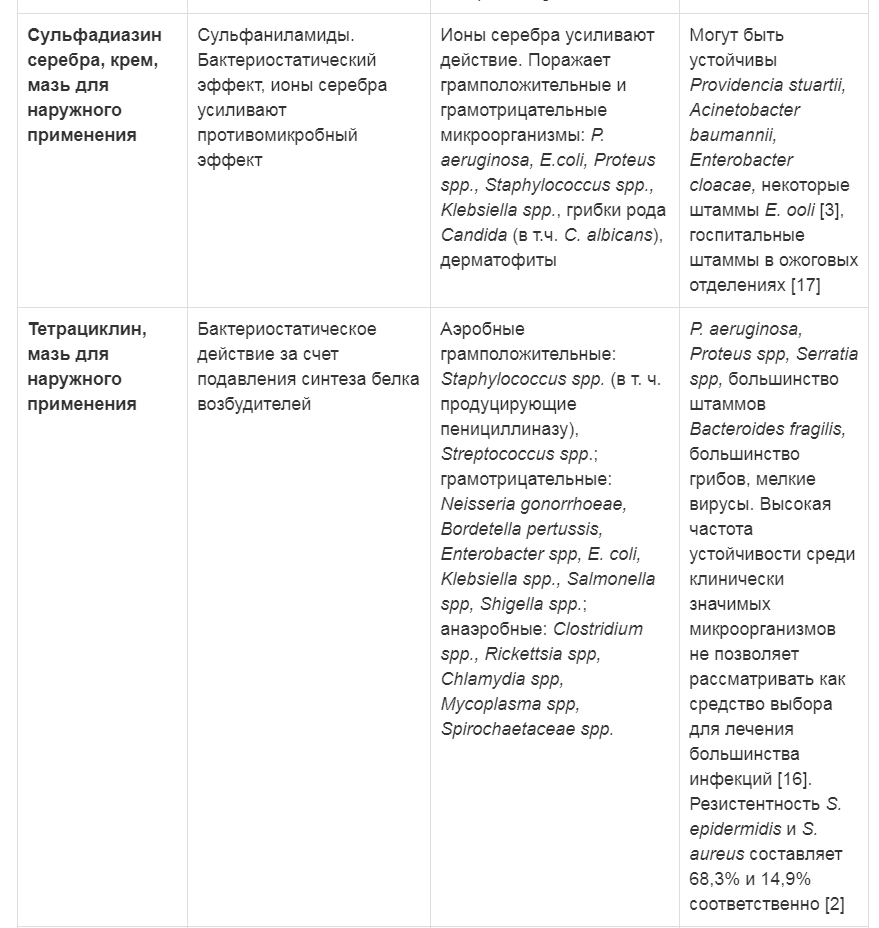

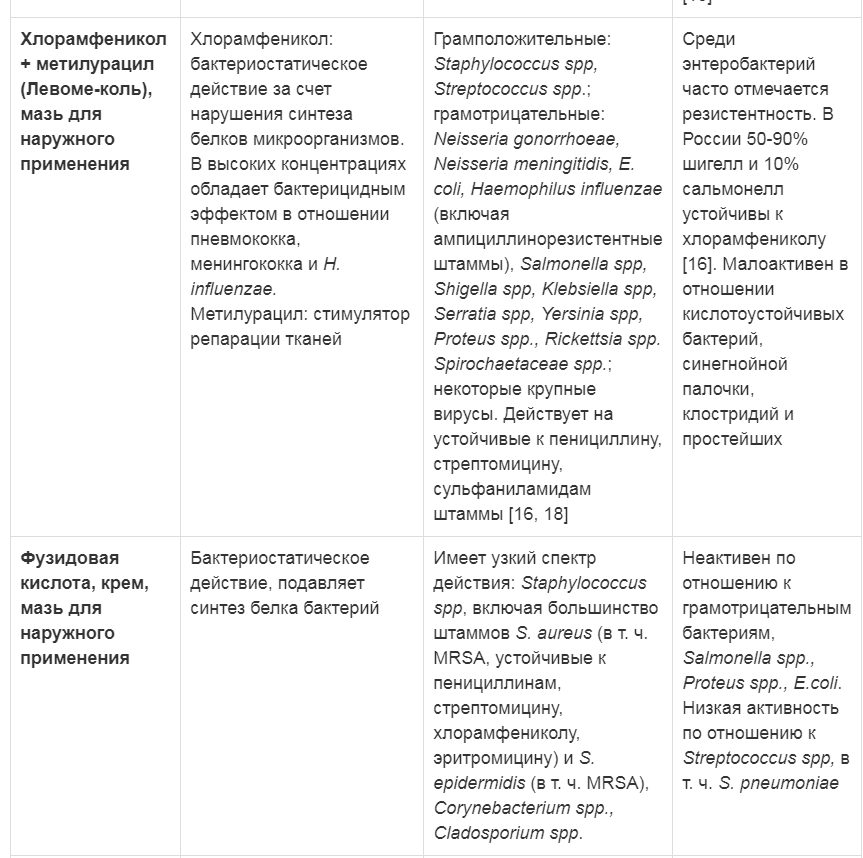

Примечание: ПАБК - парааминобензойная кислота
В случае обширных раневых дефектов, клинических проявлений инфекции, включая системные признаки воспаления (повышение температуры тела >38° С или снижение 12*10 9 /л или лейкопения 9 /л; тахикардия >90 уд./мин; одышка >24 дыханий/мин), иммунодефицитного состояния необходимо системное применение антибиотиков [7]. Местные лекарственные формы с антибактериальным компонентом при этом также находят место в протоколах лечения.
Активно применяющиеся в настоящее время антибактериальные препараты, при кажущемся на первый взгляд многообразии, с учетом современной концепции лечения инфицированных ран и требований, предъявляемых к подобным препаратам, имеют существенные ограничения. Спектр действия большей части широко известных препаратов значительно сузился для стационарного применения в связи с полирезистентностью микроорганизмов (табл. 2) и ограничением из-за побочных эффектов при больших раневых поверхностях (табл. 3).
Таблица 3. Показания, побочные эффекты и ограничения для антибактериальных препаратов для наружного применения
Многие местно применяемые антибактериальные препараты имеют достаточно жесткие ограничения для стационарного применения в связи с резистентностью микрофлоры, а также по площади раневой поверхности из-за активного всасывания и токсичности при попадании в системный кровоток [20]. К местным антибактериальным препаратам, наиболее активно применяемым для амбулаторного ведения ран с целью профилактики развития раневой инфекции, можно отнести сульфаниламид, сульфатидин серебра, неомицин с бацитрацином, при риске негоспитальных устойчивых штаммов - мупироцин и фузидовую кислоту. Сульфаниламид не потерял актуальности и характеризуется противомикробным действием по отношению к негоспитальным штаммам грамположительных и грамотрицательных кокков, E. coli, Shigella spp., Vibrio cholerae, Haemophilus influenzae, Clostridium spp., Bacillus anthracis, Corynebacterium diphtheriae, Yersinia pestis, а также Chlamydia spp., Actinomyces spp., Toxoplasma gondii и некоторым другим бактериям при ранах и ожогах, полученных в результате несчастных случаев и в чрезвычайных ситуациях [15-16, 21].
Применяя местные антибактериальные препараты, которые непосредственно контактируют с раной, необходимо учитывать их форму выпуска и состав вспомогательных веществ, соотнося их с фазами раневого процесса.
В первой фазе раневого процесса рекомендуются для местного применения препараты на водорастворимой основе с сульфаниламидом [6]. Сульфаниламид в виде порошка для местного применения (Ранавексим в банке с дозатором) поглощает раневой экссудат, не травмирует ткани раневой поверхности, препятствует развитию микрофлоры в ране и вторичному инфицированию [21, 22]. При использовании лекарственной формы в упаковке с дозатором легко контролируются дозировка лекарственного вещества и равномерность нанесения порошка без контакта с раневой поверхностью, что уменьшает риск побочных эффектов.
При глубоких ранениях в полость раны вносят 5-15 г порошка для наружного применения (Ранавексим), при этом максимальная суточная доза для взрослых составляет 15 г, для детей старше 3-х лет - 300 мг, при местном применении в виде порошка (непосредственном нанесении на раневую поверхность) препарат не обладает раздражающим ткани действием [15, 21, 23].
Во второй фазе раневого процесса следует отдавать преимущество формам, не наносящим ущерба грануляциям.
Учитывая мультирезистентность микроорганизмов, в настоящее время эмпирические схемы антибактериальной терапии претерпевают значительные изменения. Давно известные и широко используемые антибиотики остаются, как правило, препаратами выбора лишь для ведения небольших ран в амбулаторных условиях у пациентов с низким риском инфицирования MRSA и другими устойчивыми штаммами. Раны, требующие хирургического лечения в условиях стационара, автоматически переводят пациентов в группу риска, и выбор препарата меняется. При этом антибактериальный спектр применяемого препарата должен включать возможных возбудителей с учетом этиологических и анамнестических характеристик раны.
Заключение
Таким образом, при назначении антибактериальной терапии ран необходимо учитывать этиологию и обстоятельства, при которых было получено повреждение, возможный спектр возбудителей, лечение амбулаторное или стационарное, риск инфицирования резистентной микрофлорой, особенности хирургического лечения раны и фазу раневого процесса. При этом, несмотря на широкое использование местных форм антибактериальных препаратов, в настоящее время отсутствуют четкие стандартизированные подходы относительно фаз раневого процесса. Только местное применение антибактериальных препаратов (например, сульфаниламида в форме порошка для наружного применения - Ранавексима) возможно при небольших по площади поражениях без активного инфекционного процесса в ране (бытовые ссадины, царапины, неглубокие порезы и ожоги). При глубоких и обширных раневых дефектах после хирургической обработки применяется системная антибактериальная терапия, дополняемая при необходимости местными лекарственными формами.
Читайте также:


