Протокол лечения ревматоидного артрита у взрослых казахстан
Утратил силу — Архив
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Протоколы диагностики и лечения Министерства здравоохранения Республики Казахстан (2006, устар.)
Категории МКБ:
Юношеский ревматоидный артрит (M08.0)
Медицинская выставка Astana Zdorovie 2019
Медицинская выставка Astana Zdorovie 2019
Общая информация
Ювенильный ревматоидный артрит (ЮРА) — это системное заболевание соединительной ткани, клинически проявляющееся прогрессирующим поражением преимущественно периферических (синовиальных) суставов по типу эрозивно-деструктивного полиартрита и сочетающееся у ряда больных выраженными внесуставными проявлениями.
Профиль: педиатрический
Этап: стационар
Цель этапа: снижение (купирование) активности процесса, нормализация температуры тела, регрессия островоспалительных изменений суставов, висцеральных изменений, снижение СОЭ, уменьшение утренней скованности, улучшение функциональной активности суставов.
Длительность лечения (дней): 25
Классификация
Клинико-анатомическая характеристика:
1. Преимущественно суставная форма (с поражением или без поражения глаз): моноартрит, олигоартрит (2-3 сустава), полиартрит.
2. Суставно-висцеральная форма: с ограниченными висцеритами (поражение ретикулоэндотелиальной системы, сердца, сосудов, почек, легких, серозных оболочек, кожи, глаз, амилоидоз внутренних органов), синдром Стилла, аллергосептический синдром (Висслера-Фанкони).
3. Ревматоидный артрит в сочетании с:
— ревматизмом;
— диффузными заболеваниями соединительной ткани.
Клинико-иммунологическая характеристика:
1. Серопозитивный (ревматоидный фактор — положительный).
2. Серонегативный (ревматоидный фактор – отрицательный).
Течение болезни:
— быстро прогрессирующее;
— медленно прогрессирующее;
— без заметного прогрессирования.
Степень активности процесса:
— активность I, II, III степени;
— ремиссия.
Рентгенологическая стадия артрита:
— I – околосуставной остеопороз, признаки выпота в полость сустава, уплотнение периартикулярных тканей, ускорение роста эпифиза пораженных суставов;
— II – те же изменения, сужение суставной щели, единичные костные узуры;
— III – распространенный остеопороз, выраженная костно-хрящевая деструкция, вывихи, подвывихи, системное нарушение роста костей;
— IV- изменения присущие 1-3 стадиям и анкилозы.
Функциональная способность больного:
— I – способность к самообслуживанию сохранена;
— II — способность к самообслуживанию утрачена по состоянию опорно-двигательного аппарата:
а) сохранена;
б) частично утрачена;
в) полностью утрачена;
— III – способность к самообслуживанию нарушена по состоянию глаз или внутренних органов.
Факторы и группы риска
1. Наследственная предрасположенность к заболеванию (маркерами которой являются антигены системы HLA- B12, В27, B35, DR4, DR1, DR5).
2. Персистенция хламидийной инфекции, микоплазмы, вирусов (Эпштейна-Барра, Коксаки, краснухи, аденовирусов, вирус гепатита В).
Диагностика
Клинические признаки:
— артрит продолжительностью 3 мес. и более;
— артрит второго сустава, возникший через 3 мес. и позже;
— симметричность поражения мелких суставов;
— контрактура;
— тендосиновит или бурсит;
— мышечная атрофия;
— утренняя скованность;
— ревматоидное поражение глаз;
— ревматоидные узелки;
— выпот в полости сустава.
Рентгенологические признаки:
— остеопороз, мелкокистозная перестройка костной структуры эпифиза;
— сужение суставных щелей, костные эрозии, анкилоз суставов;
— нарушение роста костей;
— поражение шейного отдела позвоночника.
Лабораторные признаки:
— положительный ревматоидный фактор;
— положительные данные биопсии синовиальной оболочки;
— общее количество положительных признаков: при классическом ЮРА – 8 признаков, определенном ЮРА — 4 признака, при вероятном ЮРА – 3 признака.
Перечень основных диагностических мероприятий:
3. Рентгенография грудной клетки (одна проекция).
4. Рентгенография пораженных суставов (если не проведено перед госпитализацией).
5. УЗИ органов брюшной полости.
7. Определение С-реактивного белка.
8. Определение ревматоидного фактора.
9. Определение LE –клеток.
10. Определение общего белка и белковых фракций.
11. Общий анализ мочи.
12. Определение сиаловой пробы.
13. Определение тимоловой пробы.
14. Определение АЛТ.
15. Определение АСТ.
16. Определение билирубина.
17. Определение глюкозы.
18. Определение мочевины.
19. Определение креатинина.
20. Консультация офтальмолога.
Перечень дополнительных диагностических мероприятий:
3. Суточное мониторирование ЭКГ по Холтеру.
4. Определение антител к нативной ДНК.
6. Кровь на стерильность.
7. Анализ мочи по Аддису-Каковскому.
8. Анализ мочи по Зимницкому.
9. Суточная экскреция белка с мочой.
10. Суточная экскреция солей с мочой.
11. ПЦР-исследование суставной жидкости.
12. Цитологическое исследование суставной жидкости, экссудатов и транссудатов.
13. Посев биологических жидкостей с отбором колоний.
14. Анализ чувствительности микробов к антибиотикам.
15. ИФА на вирусы, хламидии, микоплазмы.
16. ИФА на зоонозы.
17. ИФА на маркеры гепатита.
19. Биопсия на амилоидоз.
20. Магниторезонансная томография суставов.
21. Артроскопия с биопсией синовиальной оболочки.
22. Определение электролитов — калий,натрий.
23. Адгезия и агрегация тромбоцитов.
24. Определение лактатдегидрогеназы, креатинфосфокиназы.
25. Определение диастазы.
26. Определение холестерина.
27. Туберкулиновая проба.
28. Консультация хирурга-ортопеда.
29. Консультация фтизиатра (фтизиоостеолога).
Лечение за рубежом
Лечение за рубежом
Лечение
1. Создание лечебно-двигательного режима, полноценная диета.
2. Нестероидные противовоспалительные препараты:
— диклофенак по 0,015-0,025-0,05 г — 2 -3 раза в сутки;
— индометацин 2- 2,5-3 мг/кг/сут.;
— нимесулид -5 г/кг/сут.;
— ибупрофен 30-40 мг/кг/сут.;
— напроксен 10-20 мг/кг/сут.
3. Глюкокортикостероиды: преднизолон. Назначают в суточной дозе 1-2 мг на кг (20-30-60 мг) до достижения терапевтического эффекта, как правило, в течение 2-3 нед., с последующим снижением дозы (1,22- 2,5 мг каждые 5-7 дней) до поддерживающей дозы 12,5-15 мг в сутки — длительно.
4. Иммуносупрессивные препараты
4.1 При суставной нетяжелой форме назначается аминохинолиновые производные:
— хингамин (хлорохин) 4 мг/кг/сут. (но не более 250 мг в сутки) – 1 раз в сутки (на ночь);
— гидроксихлорохин (плаквенил) в дозе 8 мг/кг/сут. (но не более 400 мг в сутки) – 1 раз в сутки (на ночь), курсом не менее 6 – 8 месяцев.
4.2 При тяжелом течении, суставно-висцеральной форме назначается иммуносупрессивная терапия:
— метотрексат (препарат выбора) 2,5-5-7,5-10-15 мг в неделю, в зависимости от поверхности тела;
— азатиоприн 1,5-2,0 мг/кг/сут. в 1-2 приема;
— циклоспорин А 2,5-4 мг/кг/сут. в 2 приема;
— внутривенный человеческий иммуноглобулин — 0,4-0,5 г/кг на курс (трехкратное введение через день);
— циклофосфамид 1,0-2,5 мг/кг/сутки.
5. При очень высокой активности суставно-висцеральной формы, аллергосептических вариантах прибегают к методам интенсивной терапии: экстракорпоральные методы лечения — гемосорбция, плазмоферез, пульс-терапия (метилпреднизолон из расчета 20-30 мг/кг однократно (1000 мг), циклофосфамид по 1,0 г в/в 1 раз в сутки, в течение 3-х дней).
6. Локальная терапия:
— внутрисуставное введение бетаметазона дипропионат или водная суспензия триамцинолона ацетонида в мелкие суставы по 0,1-0,2 мл, в более крупные до 0,5-1,0 мл 1 раз в неделю, не более 2-3 пункций;
— аппликации (диметилсульфоксид 50% р.-р, мази, содержащие нестероидные противовоспалительные препараты);
— при снижении активности процесса назначается физиолечение — электрофорез с преднизолоном и диметилсульфоксидом, массаж, ЛФК.
7. Лечение и профилактика остеопороза — препараты кальция в сочетании с витамином Д3 – 0,5-2,0 гр. в сутки; оссеино-гидроксиапатитный комплекс 1-2 таб. 2 раза в день, ретаболил 5-20 мг в/м 1 раз в 2-3 недели.
8. Посиндромная терапия висцеритов (по показаниям):
— кардиотрофические препараты: рибоксин 0,4-0,8 г в сутки, кокарбоксилазы гидрохлорид 0,025 -0,05 -0,1 г в/м или в/в -1 раз в день, карнитина хлорид 20% р.-р, по 10-40 капель – 3 раза в день, милдронат по 0,25 г 2-4 раза в день;
— диуретики: фуросемид 1-3 мг/кг в день; спиронолактон 3,3 мг/кг/сут. в 2-3 приема;
— гепатопротекторы: урсодезоксихолевая кислота 10 мг/кг в сутки, эссенциале по 1-2 капс. 3 раза в день.
9. Микроэлементы, витамины и препараты других групп:
— препараты калия (панангин, аспаркам) 1-3 таблетки в сутки;
— аскорбиновая кислота 0,05-0,250 г/сут.;
— токоферола ацетат 50-100 мг/сут.;
— фолиевая кислота по 0,001 г 2-3 раза в день;
— комбинированный препарат, содержащий гидроокись алюминия и окись магния 2,0-5 мл 4 раза в день;
— препараты для стимуляции функции надпочечников: этимизол по 0,1 г 2-3 раза в день, глицирам 0,025-0,05 г 2-3 раза в день.
10. Антикоагулянты, дезагреганты и препараты, улучшающие микроциркуляцию (по показаниям): гепарин натрия 40 000-80 000 ЕД в сутки , 4 раза в день, в/в или п/к, дипиридамол 1,5-5 мг/кг/сут. в 2-3 приема, декстран 10-15 мл/кг.
11. При обнаружении персистенции вирусов, хламидий, микоплазмы, при бактериальных и грибковых осложнениях — противовирусная и антибактериальная терапия по чувствительности:
— ацикловир 0,1-0,2 г 5 раз в день;
— индуктор эндогенного интерферона – циклоферон – 12,5% по 6-10 мг/кг/сут., в/м, через день;
— эритромицин 0,4-1,0 г в сутки в 4 приема;
— азитромицин10 мг/кг 1 раз в день, курсом 3 дня;
— спирамицин 1,5-9,0 млн МЕ в сутки;
— рокситоромицин 5 мг/кг/сут. в 2 приема 10 дней;
— кларитромицин 15/мг/кг/сут. в 2 приема 10 дней;
— доксициклин по 0,1 г/сут.;
— сульфаметоксазол+ триметоприм 30 мк/кг/сут. по сульфаметоксазону;
— ципрофлоксацин 0,125-0,25 г – 2 раза в день;
— амоксициллин по 0,125-0,5 г 3 раза в день;
— цефазолин 20-50-100 мг/кг/сут.;
— цефтриаксон 50-100 мг/кг/сут.;
— метронидазол 250-500 мг в сутки;
— флуконазол 6-12 мг/кг/сут.
12. Ортопедическая коррекция по показаниям.
Перечень основных медикаментов:
1. *Диклофенак 25 мг, 100 мг, 150 мг табл.; 75 мг/3 мл раствор для инъекций; 50 мг суппозитории ректальные, 100 мг мазь
2. *Ибупрофен 200 мг, 400 мг табл.
3. *Преднизолон 30 мг/мл раствор для инъекций; 5 мг табл.
4. *Хлорохин 100 мг, 150 мг табл.
5. *Азатиоприн 50 мг табл.
6. *Циклоспорин А 25 мг, 100 мг капс.
7. *Метилпреднизолон4 мг таблетки; 40 мг, 125 мг, 250 мг, 500 мг порошок для приготовления инъекционного раствора
8. *Бетаметазона дипропионат 1 мл амп.
9. *Фуросемид 40 мг, табл.; 20 мг/2мл, амп.
10. *Урсодезоксихолевая кислота 250 мг табл.
11. *Аскорбиновая кислота 50 мг, 100 мг, 500 мг табл.; 5%, 10% в ампуле 2 мл, 5 мл раствор для инъекций
12. *Токоферола ацетат 1мл 5%, 10%, 30% масляный раствор в амп.; 50% 1 мл масляный раствор в капс.
13. *Декстран 200 мл, 400 мл во флаконе, раствор для инфузий
14. Ацикловир 200 мг, 800мг табл.
15. *Эритромицин 250 мг, 500 мг, табл.; 250 мг/5 мл пероральная суспензия
16. *Азитромицин 125 мг, 500 мг табл.; 250 мг капс.; 200 мг/100 мл во флаконе, раствор для инфузий
17. *Сульфаметоксазол+ триметоприм 480 мг/5 мл амп.; 120 мг, 480 мг табл.
18. *Ципрофлоксацин 250 мг, 500 мг табл.
19. *Амоксициллин 500 мг, 1000 мг, табл.; 250 мг; 500 мг, капс.; 250 мг/5 мл пероральная суспензия
20. *Цефазолин 1000 мг порошок для приготовления инъекционного раствора
21. *Цефтриаксон 250 мг, 500 мг, 1 000 мг, во флаконе, порошок для приготовления инъекционного раствора
Перечень дополнительных медикаментов:
1. Индометацин 25 мг табл.
2. Напроксен, табл.
3. *Метотрексат 2,5 мг табл.
4. *Циклофосфамид драже 50 мг; 200 мг, 500 мг во флаконе, порошок для приготовления инъекционного раствора
5. Витамин Д3 10 мл раствор масляный; 10 мл раствор водный
6. Кокарбоксилазы гидрохлорид 50 мг амп.
7. *Спиронолактон 25 мг; капсула 50 мг табл.
8. *Фолиевая кислота 1 мг табл.
9. *Гепарин натрия 5 000, 25 000 МЕ раствор натриевая соль для инъекций
10. Циклоферон – 12,5% 1000 мг амп.
11. *Спирамицин 1,5 млн ЕД, 375 тыс ЕД, 750 тыс ЕД гранулы для суспензии; 1,5 млн ЕД порошок для инфузий
12. *Кларитромицин 250 мг, 500 мг табл.
13. *Доксициклин 100 мг капс.
14. *Метронидазол 250 мг табл.; 0,5мг/100 мл во флаконе раствор для инфузий
15. *Флуконазол 50 мг, 150 мг капс.; 100 мл раствор во флаконе для в/в введения.
Критерии перехода на следующий этап лечения: снижение (купирование) активности процесса, нормализация температуры тела, регрессия островоспалительных изменений суставов, висцеральных изменений, снижение СОЭ, уменьшение утренней скованности, улучшение функциональной активности суставов – амбулаторное лечение.
Ремиссия или значительное снижение активности — санаторно-курортное лечение.
При развитии тяжелой сердечно-сосудистой недостаточности, надпочечниковой недостаточности, ДВС-синдроме – перевод в ОРИТ для интенсивной терапии.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств
Международный стандарт лечения ревматоидного артрита – единый протокол, разработанный в 2013 году для диагностики лечения заболевания. Данный документ включает подробную характеристику патологии и обязательный перечень действий лечащего врача при той или иной её форме. В документе подробно описано лечение в зависимости от формы и стадии ревматоидного артрита, а также действия врача при наличии осложнений, возникающих при длительном течении заболевания.
Общие стандарты диагностики и лечения заболевания
С каждым годом число заболевших ревматоидным артритом увеличивается. Пациенты не всегда обращаются за медицинской помощью по разным причинам. По итогам прошлых лет официальные цифры больных в России составляют порядка 300 тысяч пациентов, страдающих данным заболеванием. Для подсчёта пациентов, не обратившихся за помощью, необходимо эту цифру умножить на 100.
Для постановки диагноза пациенту необходимо пройти обследование по направлению врача. Основания для его назначения – жалобы больного, а также результаты первичного осмотра. Доктор выставляет предварительный диагноз, в котором обычно не указывается стадия развития заболевания и системные проявления ревматоидного артрита. Более подробный диагноз выставляется после сдачи анализов, а также после прохождения инструментального обследования пациента.
Стандарты диагностического подхода при ревматоидном артрите:
- Проявление симптомов,
- Результаты внешнего осмотра пациента – определение количества воспалённых суставов, степень их поражения, наличие осложнений со стороны других органов,
- Анализы лабораторных исследований, подтверждающих артрит,
- Наличие характерных признаков болезни при инструментальном обследовании (особенно при рентгенографии или МРТ).
После подтверждения заболевания доктор подберёт соответствующую терапию. Ревматоидный артрит неизлечим, но при своевременно начатом лечении возможно остановить прогрессирование болезни, а также восстановить те изменения в суставах, которые ещё обратимы. Определение методики лечения ревматоидного артрита напрямую зависит от стадии выявленной патологии, а также наличию осложнений и вероятности неблагоприятного прогноза.
В стандартах описаны основные задачи терапии ревматоидного артрита:
- Снятие боли и воспаления – при данном условии замедляется разрушение соединительной ткани,
- Восстановление ткани суставов, не подвергшейся сильной деструкции – ряд изменений ещё обратимы, и назначение курса некоторых препаратов способствует частичному выздоровлению.
Руководствуясь стандартом, терапия при ревматоидном артрите подразделяется на 2 вида:
- Симптоматическая – не является лечением болезни, направлена на снятие симптомов, облегчая страдания больного,
- Базисная – обеспечивает полную или частичную ремиссию, восстанавливает ткани суставов, насколько это возможно.
Клинический протокол ревматоидный артрит
Клинический протокол ревматоидного артрита включает следующие разделы:
- Краткое описание болезни, включающие коды разновидностей форм артрита по МКБ-10. Это существенно экономит время доктору для постановки диагноза,
- Подробная классификация патологии,
- Диагностика,
- Дифференциальный диагноз – позволяет исключить заболевания с похожей симптоматикой,
- Стандарты лечения.
Данный протокол предназначен для медицинских работников. Пациенты могут использовать его в качестве ознакомления.
В протоколе указаны обязательные диагностические мероприятия, проводимые при подозрениях на ревматоидный артрит, которые подразделяются на две большие группы:
- Диагностические назначения до госпитализации – необходимы для предварительного обследования пациента с целью распознавания болезни и её осложнений, угрожающих состоянию больного. В данном случае не ставится цель проводить дифференциацию с другими заболеваниями – этим займутся доктора при госпитализации,
- Перечень диагностических методов, проводимых в стационаре – в данном случае больной проходит полное обследование для определения степени активности процесса, выявления формы и стадии патологии, а также обследуется на наличие всех возможных осложнений. На этом этапе проводится дифференциальный диагноз со схожими патологиями для исключения ошибок.
Согласно стандарту, наибольшую ценность несут следующие результаты:
- Анализы крови – повышение СОЭ и лейкоцитоз со сдвигом влево, увеличение С-реактивного белка и ряда ферментов. Также признаком патологии является повышение уровня глобулинов и снижение альбуминов,
- Иммунологическое исследование – обнаружение ревматоидного фактора и криоглобулинов,
- Рентгенографическое обследование – уменьшение суставной полости, признаки повреждений и деструкции хряща.
Американская лига ревматологов в целях доказательства ревматоидного артрита предложила следующие критерии:
- Суставная скованность или затруднение движений не менее часа,
- Наличие артрита 3-х и более суставов,
- Воспаление мелких суставов верхней конечности,
- Одинаковое поражение справа и слева,
- Присутствие ревматоидных узелков,
- Выявление ревматоидного фактора в сыворотке крови,
- Рентгенологические признаки данного заболевания.
Ревматоидный артрит подтверждается, если выявляются 4 критерия, из описанных выше. Первые четыре должны стойко регистрироваться в течение 1,5 месяцев.
Международный стандарт диагностики ревматоидного артрита был предложен в 2010 году Европейской лигой по борьбе с ревматическими болезнями. Суть стандарта заключается в том, что каждому критерию диагностики соответствует определённое количество баллов, которые в итоге суммируются. Если в ходе обследования их число равно 6 и более – выставляется диагноз ревматоидный артрит. Данные критерии представлены в таблице ниже:
Терапия по стандартам
Основная цель терапии – достижение полной или частичной ремиссии. Вначале используют симптоматическое лечение, при котором применяется противовоспалительный подход. После уменьшения основных симптомов заболевания переходят к терапии самого ревматоидного артрита – применение базисных ревматоидных средств.
Главное особенности лечения болезни согласно стандарту:
- Терапия базисными препаратами начинается сразу же после подтверждения болезни,
- Назначается активное лечение при условии запаздывания диагностики на 6 месяцев,
- При необходимости меняют основы лечения через 2-6 месяцев,
- При неэффективности базисных препаратов их заменяют кортикостероидами,
- Терапия должна проходить под контролем лабораторных методов исследования и рентгена.
В таблице ниже приведены основные группы, применяемые при ревматоидном артрите:
Ревматоидный артрит — серьезная болезнь, привлекающая внимание докторов разных стран. Отсутствие ясности причин возникновения, тяжесть протекания, сложность исцеления обуславливают важность кооперации докторов в изучении заболевания. Клинические рекомендации разрабатываются ассоциацией ревматологов с целью выработки единой схемы выявления недуга, разработки путей лечения, использования современных лекарств.
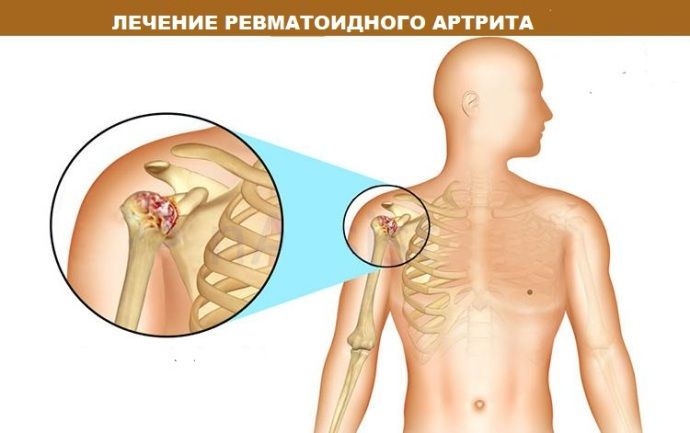
Классификация заболевания согласно клиническим рекомендациям
Ревматоидный артрит в условиях клинических рекомендаций описывается как хроническая болезнь. Недуг вызывает аутоиммунный ответ организма — яркое изменение защитной реакции, вызванное неясной причиной. Согласно МКБ 10 проявления ревматоидного артрита закодированы М05-М06 (относятся к классу воспалительных патологий).
Пациентов характеризует тяжелое патологическое состояние, которое протекает по-разному в разных стадиях. Клинические рекомендации рассматривают несколько периодов недуга:
- Сверхранний период (до полугода развития болезни).
- Ранний период (от полугода до года).
- Развернутый период (от года до двух).
- Поздний период (от двух лет существования болезни).
Раннее обнаружение заболевания повышает шансы на купирование патологического процесса. Медицинские сотрудники рекомендуют обращаться за помощью сразу после нахождения подозрительных негативных симптомов.
Клиника ревматоидного артрита отмечается следующими проявлениями:
- воспаление суставов (часто встречается поражение суставов кистей);
- ощущения скованности движений, особенно после пробуждения;
- повышенная температура;
- перманентная слабость;
- высокое потоотделение;
- снижение аппетита;
- появление подкожных узелков.
Отличительная черта заболевания — проявление симметричности воспаленных суставов. Например, воспаление на правой ноге сопровождается аналогичным поражением левой конечности. Обратитесь к доктору при симметричных поражениях немедленно!
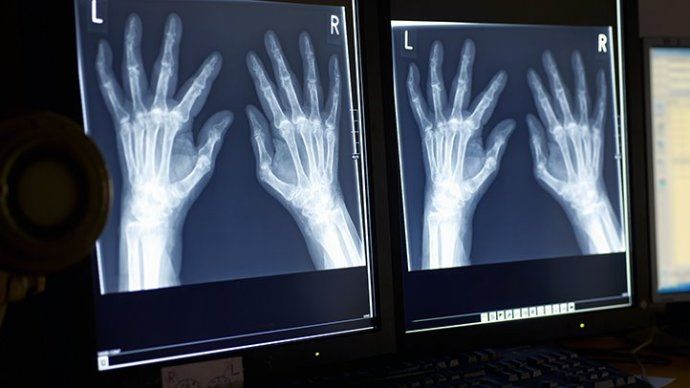
Обследования больных при помощи рентгена показывают наличие нескольких стадий:
- стадия № 1 проявляет небольшое понижение плотности костей в околосуставной сфере;
- стадия № 2 отмечает расширение поражения кости, возникновение просветов, начальные признаки деформации кости;
- стадия № 3 выявляет выраженный остеопороз, сопровождаемый яркими деформациями костной ткани, суставными вывихами;
- стадия № 4 высвечивает яркие поражения костей, нарушения соединения суставов, наросты на суставах.
Важное условие правильной классификации — профессионализм медицинских сотрудников. Опытный доктор верно классифицирует болезнь, выделит степень развития недуга, уточнит симптоматику.
Помните — недоверие к доктору затрудняет результативность излечения. При отсутствии контакта с медицинским работником стоит обратиться за исцелением к другому специалисту.
Основные принципы диагностики болезни
Поставить верное медицинское заключение достаточно сложно. Доктора руководствуются следующими принципами диагностики недуга:
- Уникальных характеристик болезни не существует. Не стоит ожидать специфических проявлений ревматоидного артрита. Важно осознавать — подозрения доктора обязательно стоит подтвердить достоверными исследованиями (например, рентгенографией, лабораторными методами).
- Окончательное медицинское заключение выносится доктором-ревматологом. Терапевт обязательно направляет пациента на ревматологическую консультацию при подозрительных симптомах (длительное ощущение скованности, наличие опухлости сферы сустава).
- При сомнениях стоит проводить консилиум специалистов, помогающий поставить верное медицинское заключение.
- Важно помнить о необходимости анализа возможности проявления иных болезней. Доктору необходимо изучить все вероятные недуги, обладающие сходным проявлением симптоматики.
Важно! При воспалении сустава не ждите изменений в других суставах! Не затягивайте с обращением к доктору, теряя время. Раннее обращение (желательно до полугода болезни) предоставит шанс на полное сохранение качества жизни больных.
Дифференциальная диагностика патологии, основанная на клинических рекомендациях
Диагностирование доктором ревматоидного артрита по клиническим рекомендациям проводится комплексно по нескольким направлениям. Базой постановки медицинского заключения служат классификационные критерии, описанные в клинических рекомендациях. При осмотре доктора настораживают следующие симптомы:
- больной жалуется на разнообразные боли в суставной области;
- больным свойственна утренняя скованность (около получаса пациентам сложно двигать суставами);
- пораженные области отличаются припухлостью;
- воспалительный процесс беспокоит пациента не менее двух недель.
Поражения суставов сотрудники оценивают по пятибалльной системе. Единица выставляется в ситуации воспаления от 2 до 10 крупных суставов, максимальные 5 баллов получает пациент с множеством воспаленных суставов (не менее 10 крупных суставов, как минимум один мелкий).
Помните — заболевание поражает неспешно. Развитие недуга характеризуется замедленным нарастанием боли в течение нескольких месяцев. Больных радует отсутствие ярких симптомов, но данный симптом — тревожный сигнал для доктора. Обязательно отслеживайте интенсивность негативных симптомов, частоту проявления болей, силу болезненных ощущений.
Инструментальная диагностика позволяет уточнить медицинское заключение, проводя следующие процедуры:
- Рентгенография позволяет увидеть изменения в сфере суставов. Доктор рассматривает состояние суставных щелей, анализирует наличие суставных вывихов (подвывихов), изучает плотность костей, видит кисты, диагностирует наличие эрозийного поражения. Исследования применяют для первичного анализа недуга. Далее больным рекомендуется ежегодно повторять данную процедуру обследования.
- Магнитно-резонансная томография более чувствительна в сравнении с проведением рентгена. Посредством МРТ выявляются воспалительные процессы в сфере синовиальных оболочек, эрозийные поражения костей, поражения соединительных тканей (окружающих суставы).
- Ультразвуковая диагностика позволяет разглядеть патологические изменения в сфере суставов. Медицинский сотрудник способен увидеть эрозии, пораженные участки соединительных тканей, разрастание синовиальной оболочки, наличие патологических выпотов (места скопления жидкости). Результаты ультразвуковой диагностики демонстрируют границы пораженной области, позволяют отследить интенсивность воспаления.
Инструментальные обследования дополняют диагноз. Однако по результатам данной диагностики неправомерно выставлять медицинское заключение. Наличие болезни обязательно должно подтвердиться лабораторными исследованиями!
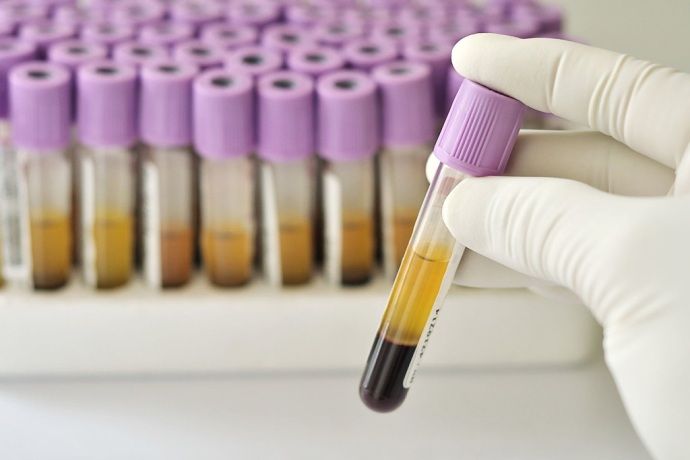
Большое значение для верного медицинского заключение имеют лабораторные методы:
- Анализ крови на антитела в отношении цитруллинированного циклического пептида (АЦЦП). Данный метод позволяет продиагностировать заболевания на начальной ступени. Анализ АЦЦП позволяет подтвердить медицинское заключение, выделить форму заболевания, проанализировать течение. Посредством анализа медицинские сотрудники предсказывают скорость прогресса болезни. В норме содержание специфичных антител не превышает 20 МЕ/мл. Повышенные показатели — повод для беспокойства. Зачастую положительные результаты анализа опережают проявление негативных симптомов.
- Тест на обладание ревматоидным фактором помогает диагностировать недуг. При отсутствии болезни показатели нулевые либо не выше 14 МЕ/мл (показатели едины для несовершеннолетних, взрослых, пожилых).
- Исследования на наличие вирусов в организме (тесты на ВИЧ-инфекцию, на различные виды гепатитов).
Анализы АЦЦП и тест на наличие ревматоидного фактора берутся из вены пациента. Рекомендуется обращаться в лабораторию утром, не есть перед сдачей анализов. За сутки до посещения лаборантов недопустимо есть жирную пищу, копченую продукцию. Сыворотка крови способна свернуться, лишив пациента правильных результатов.
Современные тенденции лечения заболевания
Услышав о неизлечимости заболевания, больные чувствуют опустошенность, тревогу, безнадежность. Поддаваться депрессии не стоит — медицинские сотрудники помогут одолеть недуг. Традиционно хронический ревматоидный артрит усмиряют посредством комплексного лечения:
- Базисные противовоспалительные препараты помогают купировать воспалительные процессы у больных. Среди лекарств данной категории популярны таблетки Метотрексата. При недостаточной переносимости доктора назначают Лефлуномид. Также допустимо лечение Сульфасалазином. Пациенты оставляют о результативности препаратов золота положительные отзывы.
- Нестероидные противовоспалительные препараты существенно облегчают самочувствие больных за счет снижения болевых ощущений. Активно помогают больным Ибупрофен, Кетонал, Диклоберл. Тяжелые ситуации заболевания требуют выписки Кеторолака. Доктор рассматривает каждую ситуацию индивидуально, выбирая оптимальное сочетание лекарственных средств, подходящее определенному больному.
- Глюкокортикоиды способствуют подавлению атипичных реакций организма, позволяя погасить симптомы болезни. Активно используются Дексаметазон, Преднизон. Гормональную терапию с особой осторожностью используют при излечении несовершеннолетних, опасаясь нарушить развитие детских организмов. Взрослым пациентам препараты данного ряда выписываются в ситуациях подтверждения отсутствия результатов от предыдущего лечения.
Самое сложное в лечении недуга — подбор эффективных лекарственных средств. Предсказать воздействие препарата на конкретного пациента нельзя. Доктора вынуждены наблюдать за действием лекарства около трех месяцев (минимальное время составляет около месяца). Отсутствие ожидаемого результата вынуждает изменить дозу лекарственных средств либо полностью сменить препарат.
Новым методом в ревматологии признается использование генной инженерии. Данная группа препаратов представляет генно-инженерные разработки, подавляющие атипичные реакции организма.
Надежду на выздоровление больных придают инъекции инфликсимаба. Ремикейд — единственный препарат, содержащий данное вещество. Инфликсимад — синтез человеческого и мышиного ДНК, позволяющий связаться с негативными факторами, нейтрализовать иммунные ответы, погасить атипичные реакции. Конечный результат — устранение ревматоидного артрита. Явные преимущества препарата Ремикейд:
- быстрый эффект (наступают явные улучшения через пару дней);
- высокая результативность (погашение механизма развития недуга);
- длительность позитивных результатов (на несколько лет пациенты забывают о неприятном диагнозе);
- эффективность даже при запущенных ситуациях.
Недостатки применения инфликсимаба в комплексном лечении ревматоидного артрита:
- Необходимость нахождения под капельницами (лекарство вводится курсом).
- Разнообразие побочных действий (вероятность возникновения тошноты, болей головы, нарушений деятельности сердца, аллергических проявлений, иных негативных реакций).
- Крайне высокая цена (за 100 миллиграмм препарата пациентам придется заплатить около 400 долларов).
Отсутствие денежных средств для излечения — не повод грустить. Проводя эксперименты, медицинские сотрудники предлагают пациентам бесплатно излечиться. Существуют возможности попадания в экспериментальные группы, принятия участия в тестировании новых лекарств. Важно следить за новостями, активно изучать современные форумы, подавать заявки для пробных исследований.
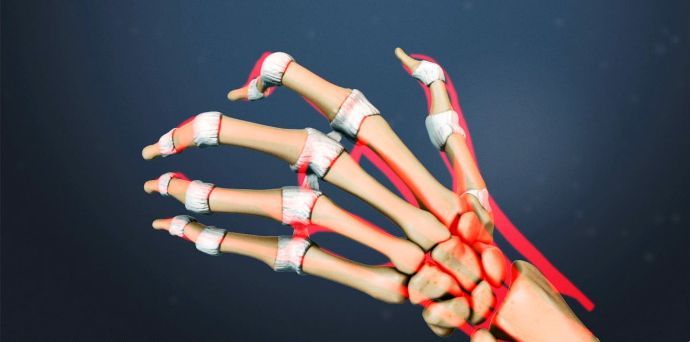
Биологические лекарственные средства — еще одна новинка в сфере борьбы с недугом. Основное действие лекарства обусловлено установлением специфических связей с молекулами белка, подавляющих атипичные реакции организма. Клинические рекомендации по ревматоидному артриту выдвигают предложение использовать новые биологические препараты для излечения болезни. Среди данной группы лекарственных средств выделяются:
- Хумира включает активный ингредиент адалимумаб, останавливающий фактор некроза опухоли. Взрослым пациентам препарат вкалывают в сферу живота, бедра;
- Кинерет (анакинра) используется подкожно, осуществляя блокировку интерлейкин-1 –белка;
- Этанерцепт стимулирует воспроизведение лейкоцитов. Лекарство колют подкожно взрослым, несовершеннолетним, пожилым пациентам.
Использование сразу нескольких биологических лекарств — большая ошибка. Недопустимо считать препараты безвредными, смешивать разные виды, назначать самостоятельное лечение. Лечитесь только под контролем медицинских сотрудников!
Ревматоидный артрит — крайне сложный недуг, требующий тщательного лечения. Окончательное исцеление невозможно, но современные клинические рекомендации позволяют потушить проявления заболевания, минимизировать негативные последствия, позволить пациентам радоваться жизни.
Читайте также:


