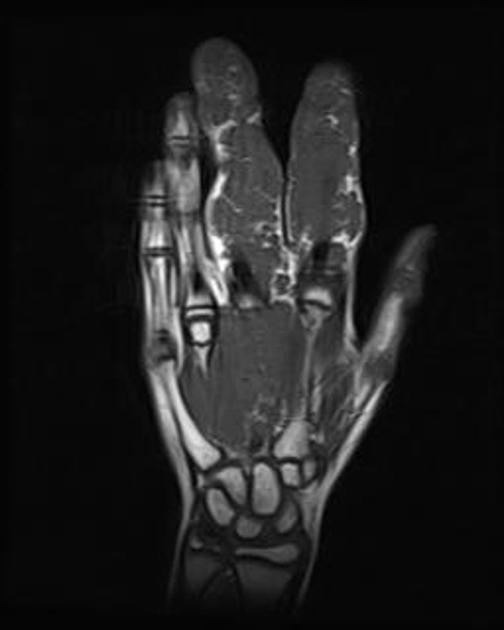
Протокол мрт лучезапястного сустава
Все виды повреждения кисти можно разделить на несколько групп.
Начнем с МР-диагностики травматических повреждений кисти и лучезапястного сустава.
При клиническом обследовании больных с ушибами лучезапястного сустава и кисти, как правило, определяются болезненность при пальпации, увеличение объема окружающих мягких тканей, а объективно и рентгенологически изменения отсутствуют. Наиболее часто встречаются ушибы метаэпифиза лучевой и локтевой костей, а также полулунной и ладьевидной костей. Ушибы (контузионные поражения) кисти определяются только при МРТ-исследовании, особенно хорошо видно на программах с подавлением сигнала от жира. Морфологически ушиб кости проявляется нарушением целостности трабекул костной ткани с кровоизлиянием и отеком костного мозга. Однако, несмотря на повреждение трабекул костной ткани, рентгенологические исследования, включая КТ, не позволяют обнаружить патологические изменения.
Клинические проявления у пациента: боль и ограничение движений после падения на вытянутую руку 4 месяца назад.
Перелом ладьевидной кости с явлениями асептического некроза проксимального полюса и, связанного с ним, остеоартрита. Ладьевидный перелом обычно происходит из-за падения на вытянутую руку, которое приводит к гиперэкстензии лучезапястного сустава.

Аваскулярный (асептический) некроз нередко сопутствует переломам проксимальной части ладьевидной и переломам полулунной кости, а также неадекватно репонированным и иммобилизированным переломам этих костей. Основная причина – нарушение трофики участка кости при повреждении питающих артерий.
Методом выбора в диагностике и стадировании остеонекроза костей кисти является МРТ.
Этот термин применяется для обозначения переломов, которые первично не были выявлены рентгенологически, а обнаружены только методом МРТ. Только через 5-10 дней после травмы на отсроченных рентгенограммах появляется линия перелома. Через 1,5-2 мес. после травмы ретгенография и СКТ у пациентов со скрытыми переломами позволяют визуализировать незначительные облаковидные остеосклеротические изменения по ходу линии перелома, как проявление репаративного процесса.

Лучевая диагностика повреждений связочного аппарата лучезапястного сустава и кисти представляет наибольшие трудности в связи со сложностью анатомии и малыми размерами данной области. Возможности рентгенографии и КТ в диагностике повреждений связок ограничены. О них судят по наличию косвенных признаков. Вследствие относительно малых размеров связок, УЗИ затруднительно. Методом выбора при исследовании связочного аппарата является МРТ.
Клинически: Острая боль. В анамнезе нет травмы или чрезмерной нагрузки. Увеличение диаметра и повышение МР-сигнала в проекции сухожилия разгибателя.

МРТ показывает веретенообразное расширение нерва, которое вызвано утолщением нервных пучков и жировой и фиброзной пролиферацией. МРТ характеристики фибролипоматозной гамартомы являются патогномоничным, что исключает необходимость в биопсии для диагностики.

Кистозное образование в проекции тыльных межзапястной и лучезапястной связок; незначительный синовит.
Синдром повреждения сухожилий включают частичные и полные их разрывы, проявления теносиновита и посттравматического тендиноза. Основную долю составляют теносиновиты, возникающие изолированно или на фоне повреждения костей и связок. Морфологически теносиновиты характеризуются скоплением синовиальной жидкости под оболочками сухожилия. Рентгенодиагностика в диагностике теносиновитов неинформативна. Наиболее информативны в диагностике теносиновита УЗИ и МРТ.

Теносиновит сухожилий глубокого сгибателя пальцев кисти и длинного сгибателя большого пальца.
Клинически: Отек левой руки, сохраняющийся длительное время, в настоящий момент пациент начал жаловаться на нарушение чувствительности боковых трех пальцев.

Капсулированная масса прикреплена к сухожилиям поверхностного и глубокого сгибателей указательного пальца. Липома из сухожилия (гистологически доказано).
Большинство травм лучезапястного сустава и кисти сопровождается симптомами сопутствующего экссудативного синовита; его выраженность зависит от тяжести травм. На МРТ выявляется суставной выпот. Кроме того, иногда определяется отек костного мозга в субхондральных отделах эпифизов костей, отек периартикулярных мягких тканей.


Ревматоидный артрит. Субхондральные эрозии, гипертрофия синовиальной оболочки.

Ревматоидный артрит. Анкилозирование костей запястья, деструкция эпифизов лучевой и локтевой костей.

Хронический остеомиелит ладьевидной кости.
Кистевой туннельный синдром может быть спровоцирован целым рядом причин. Существует два механизма формирования данного синдрома. Первый – уменьшение в размерах самого карпального канала. Сюда относят такие причины, как артроз, травмы, акромегалия, и чрезмерное механическое воздействие. Второй механизм – увеличение в размерах содержимого карпального канала. Например, при ганглиевых кистах, опухолях нерва, отложение веществ (например, амилоида), или синовиальной гипертрофии при ревматоидном артрите. Также некоторые индивидуальные факторы, такие как размер и форма запястья и форма срединного нерва, могут способствовать развитию синдрома запястного канала.
Клинически проявляется болью и нарушениями чувствительности. Типичным является брахиалгия, парастезии, или ночные восходящие боли, исходящие из запястья. Кроме того, определяется слабость в руке. Слабость, чаще всего, является поздним симптомом.

На основании всего вышеизложенного, можно сделать вывод, что магнитно-резонансная томография кисти – высокоинформативное исследование, позволяющее оценить изменения самого различного характера и происхождения.
Магнитно резонансная томограмма (МРТ) – современный высокоточный способ диагностики различных заболеваний внутренних органов и суставов. Особую ценность имеет проведение МРТ кисти руки, поскольку это едва ли не единственный способ точно определить патологию, развивающуюся в мягких тканях кисти.
Принцип работы МРТ
Работа МРТ основана на принципе ядерно-магнитного резонанса. Суть его заключается в том, что электромагнитное поле, которое присутствует в томографе, способно улавливать энергию, исходящую от ядер атомов. Компьютер, в свою очередь, отображает эту энергию и запечатлевает ее в виде изображения.
Наибольшую концентрацию в человеческом организме имеют ядра водорода. Именно на улавливании разницы их концентраций и излучаемой ими энергии основано построение изображения внутренних органов и тканей на компьютере.
Особенностью МРТ является то, что костная ткань не отображается на снимке, что позволяет тщательно рассмотреть структуру мягких тканей. Поэтому МРТ суставов кистей рук получило такое широкое распространение. Можно четко увидеть повреждение любой составляющей сустава, а кости не будут этому мешать.
Когда необходимо делать МРТ?
Традиционным методом диагностики патологии кисти считается рентгенологическое обследование. Однако этот метод диагностики позволяет увидеть лишь нарушение структуры костной ткани, в то время как суставы и хрящи остаются без внимания. Когда же стоит сделать МРТ кисти руки?
- Длительные боли в суставах кисти.
- Повреждение мышц кисти.
- Нарушение движения в лучезапястном суставе.
- Защемление нервов кисти.
- Для диагностики артрита, подагры, остеомиелита.
- Подозрение на наличие гнойного воспалительного процесса мягких тканей кисти – флегмоны.
- Наличие новообразований на кисти.
- Клинические признаки туннельного синдрома.
- Отсутствие эффективности лечебных мероприятий, которые были проведены ранее.
- При планировании хирургического вмешательства и после его проведения – для оценки эффективности операции.
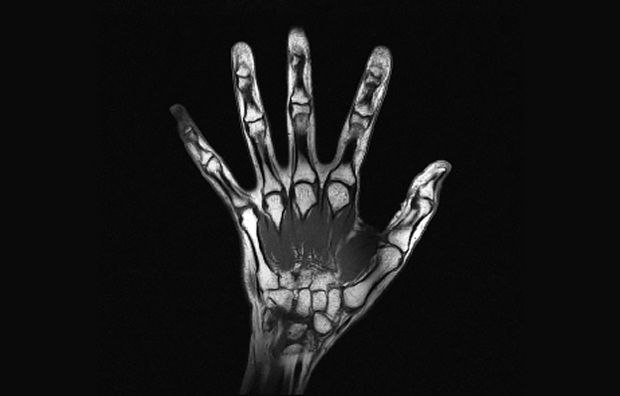
Что можно увидеть при помощи МРТ?
По своей диагностической ценности МРТ лучезапястного сустава и кисти руки уступает разве что артроскопии. Последняя представляет собой хирургическую манипуляцию, при которой хирург с помощью специального прибора вводит камеру в полость сустава и осматривает его структуру. Но этот способ диагностики требует повреждения целостности кожного покрова, поэтому сначала необходимо сделать МРТ.
Что показывает МРТ кисти руки?
- Травмы кисти и предплечья.
- Воспаление сухожилий и тканей, окружающих сустав – тендовагинит.
- Разрыв сухожилий кисти.
- Воспалительные процессы в суставах: инфекционной природы и аутоиммунного характера (при ревматоидном артрите, системной красной волчанке).
- Отложение кристаллов мочевой кислоты в суставах при подагре.
- Размягчение тканей при остеопорозе.
- Наличие опухолей в тканях кисти.
- Врожденные аномалии строения суставов.
- Нарушение кровотока в тканях кисти.
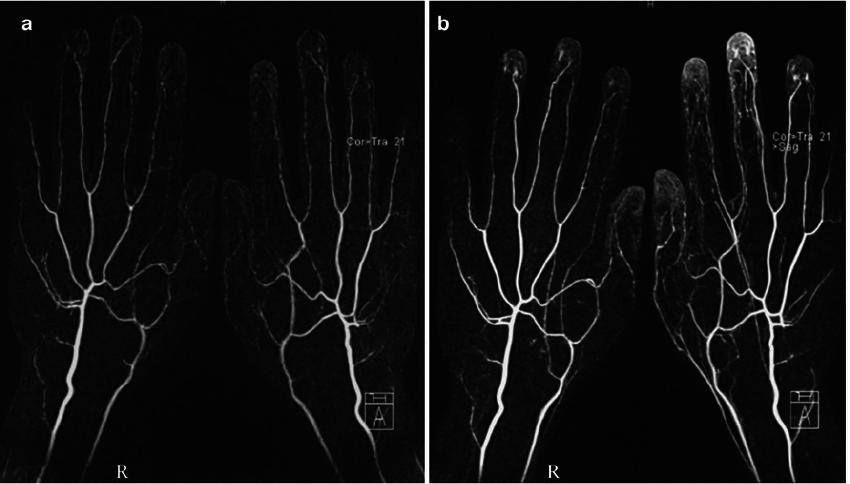
Когда нужен контраст?
Контраст необходим для быстрого окрашивания сосудов. В основном его применяют при подозрении на опухолевый процесс, так как в зоне появления новообразования кровоснабжение усилено, поэтому контрастное вещество накапливается активно. Оно точно показывает обширность повреждения тканей. Это особенно ценно при планировании оперативного вмешательства и наблюдении за его эффективностью.
Подготовка к МРТ
Для получения более точных результатов при проведении магнитно-резонансной томограммы необходимо придерживаться ряда правил.
К примеру, требуется надеть правильную одежду. Она не должна содержать никаких металлических аксессуаров: пуговиц, бляшек, застежек. Также необходимо снять все украшения.
Если человек крайне возбужден и переживает по поводу будущего обследования, врач может назначить ему седативные лекарства (настой валерианы) или более сильные транквилизаторы.
Необходимо помнить! Применение седативных лекарств возможно только после разрешения врача.
Подготовка к МРТ с контрастом
Если МРТ проводится с контрастированием, то есть введением контраста внутривенно, перед обследованием необходимо соблюдать диету. Пациент должен отказаться от приема пищи минимум за 10 часов до проведения МРТ суставов рук, так как контраст может вызвать тошноту и рвоту.
Если у пациента есть аллергия на контрастное вещество, он должен предупредить об этом врача. В случаях, когда пациент не знает, есть ли у него аллергия, перед обследованием проводится аллергическая проба. Для этого врач вводит пациенту небольшое количество контраста подкожно, а после наблюдает за реакцией кожных покровов. При наличии каких-либо признаков аллергии (покраснения, зуда, сыпи) необходимо отказаться от введения контраста или заменить его другим веществом.
Также противопоказано контрастирование при заболеваниях почек и мочевых путей, так как при этих состояниях затруднено выведение красящего вещества из организма. Если у пациента присутствует какое-либо нарушение работы мочевыделительной системы, он должен предупредить об этом врача.
Как делается МРТ кисти руки?
Для того чтобы подробно увидеть все мягкие ткани кисти, используется специальный аппарат – томограф. Пациент укладывается на стол томографа. Его голова, руки и ноги прочно фиксируются к столу. Это необходимый этап, чтобы исключить малейшие движения, так как они ухудшают качество изображения.
Далее стол задвигается в томограф, кисть пациента сканируется, и изображение отображается на компьютере оператора. Рядом с кистью руки вращается кольцо томографа, издавая едва слышный треск. Как правило, весь процесс занимает не более получаса.
Введение контраста при выполнении МРТ повышает стоимость и продолжительность обследования в 2 раза, но увеличивается и информативность диагностики.
После МРТ врачу-рентгенологу требуется некоторое время на расшифровку результатов. В конце пациент получает снимки и подробное описание диагноста.
Важно! Врач-рентгенолог не может поставить окончательный диагноз, он лишь описывает увиденное.
Клинический диагноз должен поставить лечащий врач на основании жалоб больного, данных анамнеза и, собственно, результатов МРТ.
Пациент сразу же после проведения обследования может возвращаться к своим обычным делам, какие-либо ограничения дальнейшей деятельности отсутствуют.
Противопоказания к МРТ
Не разрешается проведение МРТ кисти руки в следующих случаях:
- беременность;
- возраст до 7 лет;
- наличие в теле металлических предметов: кардиостимуляторов, протезов суставов и конечностей, инсулиновой помпы, протезов сердечных клапанов, зубных коронок, клипс на сосудах. При этом наличие титановых пластин и зубных коронок из пластика не является противопоказанием;
- наличие психических заболеваний;
- при гиперкинезах – состоянии, при котором возникают непроизвольные движения различными частями тела;
- при клаустрофобии – боязни замкнутого пространства, исключением являются томографы открытого типа;
- невозможности транспортировки в кабинет МРТ.
Тяжелая почечная или сердечная недостаточности являются противопоказанием к введению контраста.
Детям до 7 лет допускается проведение магнитно-резонансной томограммы исключительно при наличии строгих показаний, когда предполагаемая польза превосходит возможный вред.
Преимущества МРТ
Одним из несомненных преимуществ диагностики патологии кисти при помощи МРТ является его высокая точность. Также проведение МРТ кисти руки при болезни суставов имеет ряд других достоинств:
Недостатки МРТ
Помимо несомненных достоинств, у МРТ кисти руки, как и у любого другого диагностического метода, есть ряд недостатков:
- его невозможно выполнить людям с инородными металлическими телами;
- при наличии кровоизлияний в ткани кисти более информативна компьютерная томограмма;
- необходимость неподвижного положения в течение получаса также ограничивает его применение у отдельной группы людей.
Риски для пациента крайне низки, однако они имеют место.
Во-первых, всегда существует вероятность анафилактической реакции на контрастное вещество.
Во-вторых, если врач проигнорирует наличие у пациента металлических предметов или забудет поинтересоваться, есть ли они у него, возможно не только искажение конечных результатов, но и поломка аппарата.
Кормящим матерям нужно прекратить грудное вскармливание на несколько дней после проведения МРТ с контрастом, так как он может попасть с грудным молоком в организм ребенка.
Где сделать МРТ кисти руки?
Существует множество частных диагностических центров, где можно сделать МРТ. Цены на МРТ в Москве колеблются от 4 000 р. до 8 000 р. Ниже представлен список таких центров:
Таким образом, МРТ кисти руки – информативное и высокоточное обследование, позволяющее выяснить практически любую причину нарушения структуры и функции верхней конечности.
(Новости лучевой диагностики 2000 2: 5-7)
Структура и содержание протокола исследования костей и суставов конечностей.
Стандартный протокол состоит из трех частей: заголовка (вводная часть), описания лучевой картины и заключения. В заголовке должны быть указаны метод (методика) лучевого исследования, орган (часть тела, часть конечности), который был объектом изучения, и проекции съемки. Кроме того, в заголовке приводят дату исследования, а в условиях неотложной медицинской помощи и точное время выполнения процедуры (часы и минуты).
Содержание протокола зависит прежде всего от того, выявлены ли патологические изменения. При "нормальной" картине допустимы краткие характеристики, например "на обзорных рентгенограммах правого локтевого сустава патологических изменений не обнаружено".
При наличии отклонений от "нормы" в протоколе описывают проявления патологического состояния, руководствуясь пунктами приведенной выше схемы. Строгая последовательность важна потому, что весьма разнообразны возрастные и индивидуальные особенности величины, формы и структуры костей. При оценке структуры костей приходится постоянно сообразовываться с клиническими данными ввиду зависимости структуры от образа жизни человека, состояния его эндокринной и гемопоэтической систем. Сравнительно небольшие отклонения от привычного положения, величины и формы костей, не сопровождающиеся нарушением функции костно-мышечной системы, следует рассматривать как варианты, не имеющие существенного клинического значения, К аномалиям развития относят более выраженные отклонения, но не ведущие к заметному нарушению функции. Грубые изменения, влекущие за собой резкое нарушение или невозможность выполнения важной функции, принято именовать уродством развития костно-суставного аппарата.
При описании патологических состояний рекомендуется использовать перечисленные ниже термины. Отклонение в расположении осей соединяющихся друг с другом костей называется девиацией. Примером являются варусные и вальгусные положения костей конечностей, косолапость, плоскостопие и др. Характеризуя изменения величины костей, следует различать ее равномерное и неравномерное (локальное) уменьшение или увеличение. Равномерное уменьшение кости наблюдается при ее недоразвитии или при атрофии, неравномерное - главным образом при воспалительном и опухолевом поражении. Удлинение кости наблюдается при частичном гигантизме. Утолщение кости возникает при повышенной нагрузке (рабочая гипертрофия) или в результате избыточного разрастания и окостенения надкостницы с ее ассимиляцией кортикальным слоем (встречается при расстройствах кровообращения, интоксикациях, воспалительных процессах). Деформации кости крайне разнообразны. Удобно выделять деформацию кости с увеличением ее объема, без изменения объема и с уменьшением объема.
Необходимо четко разграничивать выступы на поверхности кости, связанные с нарушениями развития (экзостозы), и выступы, образовавшиеся в результате воспалительного процесса (остеофиты). Описывая контуры кости, целесообразно применять общепонятные термины: резкие, нерезкие, ровные, неровные, выпуклые, вогнутые, пол и циклические (фестончатые). Эти же термины используют при оценке контуров очаговых образований в костях и суставах. Небольшие четкие выемки на внутренней поверхности кортикального слоя называют лакунами.
Центральным пунктом анализа рентгенограмм является в большинстве случаев изучение костной структуры, т.е. взаимоотношения костных балок и трабекул и костномозговых пространств, соотношения компактного и губчатого костного вещества, величины костномозгового канала и т.д. Здесь невозможно изложить сведения о многогранных изменениях костной структуры при повреждениях, воспалительных, дистрофических и опухолевых поражениях и т.п. Ограничиваемся перечислением основных терминов, рекомендуемых при протоколировании результатов рентгенологического исследования костей и суставов.
Можно различать четыре типа перестройки костной структуры: остеопороз, остеосклероз, зона перестройки и периостоз. Остеопороз бывает местным (локальным), регионарным, распространенным (поражает кости целой конечности) и системным (генерализованным). Кроме того, выделяют неравномерный (пятнистый) остеопороз и равномерный (диффузный) остеопороз. Проявлением остеопороза бывает также спонгиозирование кортикального слоя, его расслоение. Остеосклероз может быть локальным (ограниченным), распространенным или системным (генерализованным). Результатом нарушения развития являются внутрикостные очаговые образования, состоящие из компактного вещества. Мелкие очаги правильной формы обычно именуют компактными островками, а более крупные и неправильной формы - эностозами.
Значительные нарушения костной структуры отмечаются при воспалительных и опухолевых процессах. Для обозначения рассасывания костных балок и трабекул применяют термин "остеолиз", а их разрушения - "деструкция". Очаги разрушения могут располагаться в центральном отделе кости или в краевом отделе (тогда указывают на поверхностную или краевую деструкцию). Небольшие краевые дефекты называют узурами. Омертвевший участок кости принято именовать некрозом, а отделившийся от окружающей костной ткани фрагмент - секвестром (при воспалительных процессах). Если в результате деструкции обособилась часть диафиза во всю его толщу, то говорят о тотальном (цилиндрическом) секвестре. Более часты так называемые частичные секвестры. Они могут состоять из компактного костного вещества (кортикальный секвестр) или губчатого вещества (спонгиозный секвестр). Секвестр бывает поверхностным (субпериостальным) и проникающим.
Для описания картины обызвествления надкостницы используют целый ряд терминов. При наличии узкой полоски обызвествленной надкостницы, отделенной от тени кортикального слоя зоной просветления, говорят об отслоенном периостите. В зависимости от структуры тени отслоенной надкостницы различают линейный, слоистый и многослойный периостит. Если периостальные наслоения образуют причудливые очертания, то пишут о бахромчатом или кружевном периостите. Если обызвествление тканей происходит по ходу сосудов, проходящих в фолькмановых каналах, то на рентгенограммах вырисовываются тонкие полоски, перпендикулярные к поверхности кости (например, при опухоли Юинга). Их называют спикулами или, не вполне точно, игольчатым периоститом.
Изменения костной структуры могут быть связаны с появлением полостей и дефектов в кости. Анализируя клинические и рентгенологические данные, врач в большинстве случаев может различить кисты, кистевидные образования, абсцессы, каверны (при туберкулезе), дефекты в результате хирургических вмешательств,
Важным этапом анализа является изучение сустава и суставных концов костей. Нормальные соотношения суставных концов при аномалиях развития и многих травматических, воспалительных и опухолевых поражениях нарушены. У здорового человека формы суставной головки и впадины соответствуют друг другу, контуры их закругленные, резкие, ровные. Щель любого сустава имеет равномерную высоту, дугообразную или лентовидную форму. При подвывихе суставная щель приобретает клиновидную форму. Равномерное сужение рентгеновской суставной щели наблюдается при дистрофических изменениях суставного хряща, неравномерное - главным образом при воспалительных процессах. Изменения замыкающих костных пластинок эпифизов должны быть обязательно отмечены в протоколе. В норме замыкающая пластинка суставной головки более узкая, чем у суставной впадины. При нарушении функции сустава вследствие деформирующего артроза толщина замыкающих пластинок головки и суставной впадины часто уравнивается. Наоборот, атрофия замыкающих костных пластинок указывает на развитие фиброзного анкилоза. Его, конечно, надо отличать от костного анкилоза, при котором костные балки непосредственно переходят из суставной головки в суставную впадину. Попутно отметим необходимость строго отличать анкилоз, т.е. слияние эпифизов двух смежных костей, от физиологического процесса слияния эпифизов и метафизов, апофизов и диафизов, который именуется синостозом. Врожденную же аномалию неразделения костей обозначают термином "конкресценция" (например, врожденное неразделение тел соседних позвонков или неразделение соседних ребер).
При описании состояния замыкающих пластинок употребляют термины "истончение", "утолщение", "склерозирование", "неравномерность толщины", а при оценке субхондрального слоя кости термины "склерозирование (склероз)", "разрежение". Этим не ограничиваются изменения структуры эпифизов. Для здорового эпифиза типична мелкоячеистая костная структура, при остеопорозе она становится крупнопетлистой, при остеосклерозе делается настолько мелкопетлистой, что порой костный рисунок неразличим. В местах прикрепления суставной капсулы и связок к костной части эпифиза могут возникать узуры. Подобные мелкие краевые дефекты в суставных концах костей называют либо очагами деструкции, либо эрозиями. Анализируя состояние сустава у детей и подростков, обращают особое внимание на симметрию появления точек окостенения, время их выявления на рентгенограммах, размеры в миллиметрах, соответствие сроков синостозирования возрасту обследуемого.
Заключительным этапом анализа снимков должно быть изучение мягких тканей, окружающих кость (сустав), с оценкой их положения, объема и конфигурации. В патологических условиях встречаются различные нарушения структуры мягких тканей: появление в них газовых скоплений, флеболитов, обызвествленных паразитов, обызвествлений в бывших кровоизлияниях. Распространенные окостенения наблюдаются при интерстициалъном кальцинозе, при оссифицирующем миозите. При воспалительной инфильтрации теряется четкость изображения мышц и жировых прослоек между ними, затемняется подкожный жировой слой. При отеках можно заметить своеобразную петлистую структуру подкожной жировой клетчатки. Поражение слизистых сумок может привести к отложению извести в их содержимое, что не совсем удачно именуют оссифицирующим бурситом.
Крайне важна скрупулезность при описании характера перелома кости. При этом следует применять четко установленные термины. Различают переломы полные и неполные (надлом, трещина). Повторный перелом называют рефрактурой. По своему характеру перелом может быть компрессионный, торзионный, отрывной, оскольчатый, дырчатый. Обязательно указание на вне- или внутрисуставной тип перелома. Величину продольного или бокового смещения отломков указывают в сантиметрах, а углового и по периферии - в градусах. Для обозначения характера костной мозоли между отломками используют термины "периостальная", "эндостальная", "паростальная", "избыточная".
Протокол завершают заключением. Это диагностический вывод врача. Вывод основывают на анализе рентгенологической картины с учетом анамнеза и данных клинико-лабораторных исследований. В заключении могут содержаться рекомендации для последующих уточняющих исследований.
Примеры протоколов.
1) На рентгенограммах левого лучезапястного сустава определяется внутрисуставной перелом эпиметафиза лучевой кости, отрыв шиловидного отростка локтевой кости и разрыв дистального лучелоктевого соединения. Положение суставной поверхности лучевой кости по отношению к продольной оси этой кости значительно изменено ввиду тыльного смешения периферического отломка и поворота кисти в лучевую сторону. На снимке в боковой проекции суставная поверхность наклонена к тылу (угол равен 111°). На снимке в прямой проекции угол между суставной поверхностью и продольной осью лучевой кости составляет 54°.
2) На рентгенограммах правого голеностопного сустава определяется внутрисуставной перелом внутренней и наружной лодыжек и перелом заднего края эпифиза большеберцовой кости с подвывихом стопы кнаружи и кзади. Разрыв дистального большемалоберцового соединения.
3) На рентгенограммах правого коленного сустава и нижней трети правого бедра в метафизе и прилегающем отделе диафиза бедренной кости определяются множественные деструктивные очаги разной величины округлой и овальной (удлиненной) формы. Очертания очагов нерезкие и неровные. Имеются мелкие секве-стры. Вдоль медиального края кости, отступя от ее поверхности на 1-2 мм, вырисовывается узкая полоска обызвествленной надкостницы (отслоенный периостит).
Заключение: Острый гематогенный остеомиелит правой бедренной кости.
4) На рентгенограммах левого локтевого сустава определяется регионарный остеопороз и неравномерное сужение рентгеновской суставной щели. В местах прикрепления суставной капсулы и связок к мыщелкам плечевой кости отмечаются краевые дефекты (узуры) неправильной формы. В блоке и головчатом возвышении плечевой кости, а также в локтевом отростке локтевой кости имеются крупные деструктивные очаги с неровными и нерезкими контурами, содержащие секвестры.
Заключение: Туберкулез локтевого сустава (фаза разгара болезни).
5) На рентгенограммах левого тазобедренного сустава определяется регионарный остеопороз, сужение рентгеновской суставной щели и углубление вертлужной впадины за счет костных краевых разрастаний вокруг ее наружного края. Небольшие костные разрастания имеются и у внутреннего края вертлужной впадины. Там же вырисовываются мелкие кистевидные просветления.
Заключение: Деформирующий артроз (коксартроз).
6) На рентгенограммах правого коленного сустава определяется значительное сужение рентгеновской суставной щели, главным образом во внутреннем отделе сустава. Замыкающая пластинка эпифизов неравномерно расширена, имеется субхондральный склероз и регионарный остеопороз. Вокруг внутреннего мыщелка бедренной кости и большеберцовой кости - крупные костные краевые разрастания. Небольшие костные краевые разрастания отмечаются и в наружном отделе сустава.
Заключение: Деформирующий артроз коленного сустава.
7) На рентгенограммах левой стопы определяется деформация головки II плюсневой кости и основания основной фаланги второго пальца. Головка и суставная впадина увеличены, особенно в поперечнике, уплощены, по краям их имеются костные разрастания. Суставная щель II плюсне-фалангового сустава неравномерной высоты, с неровными контурами, замыкающие пластинки эпифизов утолщены.
Заключение: Деформирующий остеоартроз плюсне-фалангового сустава II пальца на почве перенесенного асептического некроза (остеохондропатии) головки II плюсневой кости.
8) На рентгенограммах правой голени определяется крупный дефект костной ткани в верхнем метадиафизе большеберцовой кости. Дефект имеет неправильную форму, неровные и нерезкие контуры. Секвестров в области деструкции не отмечается, равно как отслоенного периостита. Кортикальный слой в проксимальной части дефекта разрушен, причем над верхним краем очага поражения образовался выступ обызвествленной надкостницы в форме "козырька".
Заключение: Остеогенная саркома большеберцовой кости.
Читайте также:


