Протокол операции ущемленной паховой грыжи
25.03.03 в плановом порядке, в 1100 - грыжесечение, пластика методом Бассини в асептических условиях под местной анестезией sol. Novocaini 0,25% - 300 мл.
Разрез кожи и апоневроза наружной косой мышцы живота по ходу пахового канала (выше или параллельно паховой связке). Перевязывают шейку грыжевого мешка и мешок удаляют, при этом культя уходит в предбрюшинную клетчатку. Семенной канатик отводят кверху и под ним пришивают внутреннюю косую и поперечную мышцы с фасцией к паховой связке. Крайним внутренним швом в медиальном углу раны подшивают край апоневроза прямой мышцы к лонному бугорку и паховой связке. Благодаря наложению глубоких швов происходит восстановление ослабленной задней стенки пахового канала и сужение внутреннего отверстия его до нормального размера. На мышечную стенку укладывают семенной канатик и над ним сшивают края апоневроза наружной косой мышцы живота, оставляя отверстие для выхода семенного канатика. Таким образом, реконструируют переднюю стенку пахового канала и наружное паховое кольцо. Кожу зашивают. Накладывают асептическую повязку.
Диагноз: левосторонняя косая паховая грыжа.
ДНЕВНИК ВЕДЕНИЯ БОЛЬНОГО
Состояние удовлетворительное. Жалобы на умеренные боли в области шва. Более интенсивные боли возникают при: смене положения в постели, напряжении мышц брюшного пресса. Повязка сухая. ЧД 18 движений в минуту. Гемодинамика стабильная. АД 120/80 мм. рт. ст., пульс мягкий, симметричный, ненапряжен, частотой 75 ударов в минуту. Живот правильной формы, кожа нормального цвета, теплая, умеренной влажности, симметричен, не вздут, в акте дыхания участвует равномерно, видимых пульсаций, перистальтики желудка и кишечника нет. При пальпации мягкий, с локальным напряжением мышц живота возле шва. Стул, диурез в норме.
Sol. Analgini 50%-2 ml
Sol. Dimedroli 1%-1ml
Состояние удовлетворительное. Жалобы на умеренные боли в области шва. Более интенсивные боли возникают при: смене положения в постели, напряжении мышц брюшного пресса. Повязка сухая. ЧД 18 движений в минуту. Гемодинамика стабильная. Живот правильной формы, кожа нормального цвета, теплая, умеренной влажности, симметричен, не вздут, в акте дыхания участвует равномерно, видимых пульсаций, перистальтики желудка и кишечника нет. При пальпации мягкий, с локальным напряжением мышц живота возле шва. Стул, диурез в норме.
Sol. Analgini 50%-2 ml
Sol. Dimedroli 1%-1ml
Состояние удовлетворительное. Жалобы на умеренные боли в области шва. Боли возникают при напряжении мышц брюшного пресса, при вставании с постели, при наклонах. Повязка сухая. ЧД 18 движений в минуту. Гемодинамика стабильная. Живот правильной формы, кожа нормального цвета, теплая, умеренной влажности, симметричен, не вздут, в акте дыхания участвует равномерно, видимых пульсаций, перистальтики желудка и кишечника нет. При пальпации мягкий, с локальным напряжением мышц живота возле шва. Стул, диурез в норме.
Sol. Analgini 50%-2 ml
Sol. Dimedroli 1%-1ml
Состояние удовлетворительное. Жалобы на незначительные боли в области шва. Боли возникают при напряжении мышц брюшного пресса, вставании с постели, наклонах. Боли менее интенсивные, чем в первые дни. Повязка сухая. Гиперемия краев раны значительно уменьшилась по сравнению с первыми днями. Швы с раны сняты. ЧД 18 движений в минуту. Гемодинамика стабильная. Живот правильной формы, кожа нормального цвета, теплая, умеренной влажности, симметричен, не вздут, в акте дыхания участвует равномерно, видимых пульсаций, перистальтики желудка и кишечника нет. При пальпации мягкий, с локальным напряжением мышц живота возле шва. Стул, диурез в норме.
Состояние удовлетворительное. Жалоб нет. Швы сняты. Швы с раны сняты. ЧД 18 движений в минуту. Гемодинамика стабильная. Живот правильной формы, кожа нормального цвета, теплая, умеренной влажности, симметричен, не вздут, в акте дыхания участвует равномерно, видимых пульсаций, перистальтики желудка и кишечника нет. При пальпации мягкий, с локальным напряжением мышц живота возле шва. Выписан с улучшением.
Диагноз до операции: Левосторонняя паховая грыжа.
Операция: Грыжесечение с пластикой местными тканями.
Начало операции: 11:40
Продолжительность: 45 минут.
Операционное поле дважды обработано раствором бетадина. Под СМА разрезом длиной 8 см. параллельно и на 2 см выше левой паховой складки рассечены кожа и подкожная клетчатка. Вскрыт паховый канал. Обнаружена паховая грыжа, размерами 5,0*5,0см. Грыжевой мешок вскрыт, содержимого нет. Грыжевой мешок прошит, перемещён. Произведена пластика задней стенки пахового канала местными тканями. Гемостаз по ходу операции – сухо. Послойное ушивание операционной раны. Бетадин. Асептическая повязка.
Послеоперационный диагноз: Левосторонняя паховая грыжа.
Дневники послеоперационные
Жалобы на умеренные боли в области послеоперационной раны.
Состояние ближе к удовлетворительному.
В легких дыхание везикулярное, хрипов нет
ЧСС 72 в мин. АД 130/70 мм.рт.ст. Живот не вздут, при пальпации мягкий, умеренно болезненный в области послеоперационной раны. Перитонеальных симптомов нет.
Физиологические отправления не нарушены.
Перевязка: рана чистая, отделяемого нет, инфильтратов, отека,гиперемии нет. Бетадин, асептическая повязка.
Заключение: у пациентки на 1-е сутки после грыжесечения слева, аллопластики. Течение послеоперационного периода без осложнений. Продолжить консервативное лечение, перевязки.
Жалоб активно не предъявляет. Нормотермия. Состояние ближе к удовлетворительному. Кожные покровы физиологической окраски.
В легких дыхание везикулярное, хрипов нет.
Тоны сердца приглушены, ритмичные, ЧСС 77 в мин. АД 130/80 мм.рт.ст.
Живот не вздут, при пальпации мягкий безболезненный во всех отделах. Инфильтраты в брюшной полости не определяются. Перитониальных симптомов нет.
Физиологические отправления не нарушены.
Перевязка: рана чистая, отделяемого нет, инфильтрата, отека, гиперемии нет. Бетадин, асептическая повязка.
Продлена консервативная терапия.
Жалобы на умеренные боли в области послеоперационной раны.
В легких дыхание везикулярное, хрипов нет.
ЧСС 78 в мин. АД 140/70. Живот не вздут, при пальпации мягкий, умеренно болезненный в области послеоперационной раны. Перитониальных симптомов нет.
Физиологические отправления не нарушены.
Перевязка: рана чистая, отделяемого нет, инфильтратов, отека, гиперемии нет. Бетадин, асептическая повязка.
Заключение: у пациентки 7-е сутки грыжесечения справа, аллопластики. Продолжить консервативное лечение, перевязки.
Эпикриз
Кусая Валентина Матвеевна 63 года. Находится на стационарном лечении в ХО№1 ФГУЗ ОНОКЦ ФМБА России с диагнозом левосторонняя паховая грыжа. Поступила с жалобами на наличие опухолевидного образования в лнвой паховой области, ноюшие боли.
Поступила в стационар в плановом порядке по направлению хирурга поликиники. Было проведено, обследование и оперативное лечение – грыжесечение с пластикой местными тканями.
ОАК: HB-149 г/л, Эр-4.71, лейкоциты-8.1, сегментоядерные-67, эозинофилы-1, лимфоциты-22, моноциты-9, СОЭ-4 мм/ч.
ОАМ: Цвет – соломенно-желтый. Прозрачность – прозрачная. Удельный вес - 1010 г/л. Реакция – кислая. Белок – нет. Сахар – нет. Эпителий плоский – отсут. Лейкоциты - 1-2 в п/з .Эритроциты – 0-1 в п/з.
Биохимический анализ крови: общий белок-64.8, АСТ-33.7, АЛТ-19.8, билирубин-17.8, мочевина-8.5, креатинин-83.
Состояние удовлетворительное. Активных жалоб не предъявляет.
В легких дыхание везикулярное, хрипов нет. ЧДД 17 в мин.
Тоны сердца приглушены, ритм правильный АД 130/80 мм.рт.ст.
Живот мягкий безболезненный.
Препараты, назначенные участковым терапевтом, принимает в полном объеме.
Противопоказаний для проведения планового оперативного вмешательства нет.
В процессе лечения отмечена положительная динамика. Лечение продолжается.
Прогноз в отношении заболевания благоприятный при добросовестном лечении и соблюдении режима больного; в отношении жизни прогноз благоприятный, учитывая своевременность предпринятого лечения и благоприятную динамику на этом фоне; в отношении трудоспособности - временная утрата трудоспособности.
1. Общая хирургия: учебник / Гостищев В.К. - 4-е изд., перераб. и доп.
2. Елизаровский С.И., Калашников Р.Н.Оперативная хирургия и топографическая анатомия.- М., 1979.
3. Шимко В.В., Сысолятин А.А. Грыжи живота: учебное пособие. - Благовещенск: Амурск. гос. мед. академия, 2010 год.
Дата_________________ Подпись куратора_______________
Оценка______________ Подпись преподавателя_______________
Протокол разработан на основе рекомендаций Российского общества хирургов и приказа Департамента здравоохранения города Москвы № 320 (2011г.)
Классификация.
По локализации: паховые, бедренные, белой линии живота, пупочные, послеоперационные вентральные, редкие формы (спигелиевой линии, внутренние грыжи и т.п.).
По характеру ущемления: эластическое, каловое, пристеночное, ретроградное.
По характеру осложнений: острая кишечная непроходимость (ОКН), некроз ущемленного органа, перитонит, флегмона грыжевого мешка.
Диагностика.
В приемном отделении в экстренном порядке производят общий клинический анализ крови, биохимический анализ крови, коагулограмму, общий анализ мочи; определяют группу крови и резус-фактор; выполняются ЭКГ, рентгенография грудной клетки в прямой проекции и обзорная рентгенография брюшной полости, УЗИ брюшной полости и грыжевого выпячивания; по показаниям проводятся консультации врачами терапевтических специальностей.
При установленном диагнозе ущемленной грыжи и отсутствии показаний к интенсивной предоперационной подготовке оперативное вмешательство должно быть начато в течение 1 часа с момента установки диагноза.
Больным с выраженными явлениями интоксикации, синдромными расстройствами и с тяжелыми сопутствующими заболеваниями показано проведение кратковременной (в течение 1,5-2 часов) предоперационной подготовки в условиях реанимационного отделения с целью коррекции показателей гомеостаза. Вопрос о необходимости и объеме предоперационной подготовки больного к хирургическому вмешательству решается совместно хирургом и анестезиологом.
В диагностически неясных случаях больного, в том числе для дифференциальной диагностики невправимой и ущемленной грыжи, кишечной непроходимости в грыжевом мешке, пациента госпитализируют в хирургическое отделение для динамического наблюдения с применением инструментальных методов обследования (повторная рентгенография органов брюшной полости, исследование пассажа бария по кишечнику, повторное УЗИ брюшной полости и грыжевого выпячивания).
В случае самостоятельного вправления грыжи на этапах транспортировки больной подлежит госпитализации и динамическому наблюдению в течение 24 часов. При отрицательной динамике локального статуса (сохранение или усиление болей в животе, появление перитонеальных симптомов, признаков кишечной непроходимости), а также при появлении системных признаков интоксикации больному показана экстренная операция. При невозможности исключения диагноза ущемленной грыжи в ходе динамического наблюдения вопрос должен решаться в пользу операции.
Анестезия.
Предпочтение при любой локализации ущемленной грыжи следует отдавать эндотрахеальному наркозу. При паховых, бедренных грыжах без явлений перитонита, кишечной непроходимости и флегмоны грыжевого мешка возможно проведение эпидуральной или спинномозговой анестезии.
Хирургическая тактика.
При выполнении операций по поводу ущемленных грыж проведение антибиотикопрофилактики (цефалоспорин III генерации, 2 г за 30 минут до начала операции) является обязательным. По показаниям в послеоперационном периоде начинают антибактериальную терапию, либо (при отсутствии показаний к ней) ограничиваются дополнительным профилактическим введением антибиотика (цефалоспорин III генерации, 2 г через каждые 12 часов, двукратно).
- Доступ. При отсутствии признаков флегмоны грыжевого мешка, кишечной непроходимости, перитонита оперативное вмешательство начинают с герниотомии. При ущемленных грыжах, осложненных флегмоной грыжевого мешка, при явлениях перитонита операцию начинают со срединной лапаротомии. Лапаротомный доступ показан в случаях необходимости дополнительной ревизии брюшной полости, выполнения назоинтестинальной интубации по поводу острой кишечной непроходимости, резекции протяженного участка кишки, санации брюшной полости при перитоните.
Вскрытие флегмоны грыжевого мешка проводится только после закрытия лапаротомной раны.
При наличии ущемленной паховой или бедренной грыжи без явлений перитонита, кишечной непроходимости, флегмоны грыжевого мешка возможно выполнение операции лапароскопическим доступом.
- Ревизия. После выделения грыжевого мешка при герниотомии, последний вскрывается, фиксируются находящиеся в нем органы и, лишь затем рассекается ущемляющее кольцо. При наличии в грыжевом мешке петли кишечника оценивают ее жизнеспособность по цвету серозного покрова, перистальтике, пульсации сосудов брыжейки. При наличии в грыжевом мешке двух и более петель обязателен осмотр петель кишечника, находящихся в брюшной полости с целью исключения ретроградного ущемления.
При выполнении лапаротомного доступа во время ревизии органов брюшной полости устанавливается локализация ущемления, определяется распространенность и характер перитонита, оперделяются показания к назо-интестинальной интубации. При ущемлении кишки определяются приводящий и отводящий ее отделы.
- Оперативный прием. При жизнеспособном органе (петля кишечника, сальник) производится его вправление в брюшную полость, пластика грыжевых ворот. При некрозе ущемленного органа (прядь большого сальника, петля тонкой кишки) производится его резекция из герниолапаротомного доступа. Резекция кишки независимо от протяженности измененного ее участка должна производиться в пределах, безусловно, здоровых тканей. Резекции подлежат 30-40 см приводящего и не менее 15-20 см отводящего отрезков кишки от видимых макроскопически измененных тканей кишечной трубки.
При невозможности выполнения резекции некротизированных тканей из герниолапаротомного доступа выполняют срединную лапаротомию. При ущемлении кишки пересекаются приводящий и отводящий ее отделы по отношению к грыжевому мешку (объем резекции нежизнеспособной тонкой кишки указан выше). Пересеченные концы кишки, идущие к грыжевому кольцу, ушивают наглухо. Приводящий и отводящий концы тонкой кишки анастомозируют. При флегмоне грыжевого мешка на фоне ущемления и некроза поперечно-ободочной или левых отделов толстой кишки выполняется резекция кишки с выведением одноствольной концевой колостомы. После санации брюшной полости лапаротомную рану ушивают.
При флегмоне грыжевого мешка после рассечения покровных тканей над грыжевым выпячиванием вскрывают грыжевой мешок, удаляют гнойный экссудат и некротизированный орган.
- Пластика дефекта брюшной стенки. При отсутствии признаков инфекционного процесса в области грыжевых ворот (флегмона грыжевого мешка) и в брюшной полости (перитонит) показано выполнение первичной протезирующей пластики передней брюшной стенки с использованием сетчатых имплантов. При наличии признаков инфекционного процесса в области грыжевых ворот (флегмона грыжевого мешка) и в брюшной полости (перитонит) использование для пластики сетчатых имплантов противопоказано. При явлениях перитонита и отсутствии показаний к лапаростомии операционная рана закрывается послойно по принятой методике.
Пластика грыжевых ворот в условиях гнойной инфекции не производится, рана рыхло тампонируется с последующим ведением с учетом стадии раневого процесса.
При операциях по поводу гигантских ущемленных вентральных грыж с обширными дефектами передней брюшной стенки, у больных старших возрастных групп с высоким риском развития в послеоперационном периоде компартмент-синдрома и легочно-сердечной недостаточности, при наличии противопоказаний к первичной протезирующей пластике следует ограничиться ушиванием кожи без пластики апоневроза.
Лечение больных, перенесших вмешательство по поводу ущемленной грыжи, в первые 12 – 24 часов послеоперационного периода проводится в условиях реанимационного отделения.
Паховая грыжа
Ущемление паховой грыжи встречается в 60% общего количества ущемлений, что соответствует наибольшей частоте этого вида грыж в хирургической практике. Ущемляются, как правило, косые грыжи в наружном отверстии пахового канала.
Клиническая картина ущемлённой паховой грыжи довольно характерна, так как все признаки ущемления легко заметны. Трудности встречаются лишь при ущемлении канальной грыжи в глубоком внутреннем кольце пахового канала, которое можно выявить только при очень внимательном осмотре. Обычно при этом в толще брюшной стенки, соответственно локализации латеральной паховой ямки, удаётся прощупать плотное, довольно болезненное небольшое образование, что помогает установлению правильного диагноза.
Дифференцировать ущемление паховой грыжи необходимо от пахового лимфаденита, острого орхоэпидидимита, опухоли и водянки яичка или семенного канатика и ущемлённой бедренной грыжи. В первом случае обычно нет анамнестических указаний на предшествующую грыжу, нет резко выраженного болевого синдрома и рвоты. Боли сопровождаются ранним повышением температуры тела. Установлению правильного диагноза помогает обычный осмотр, при котором удаётся определить неизменённое наружное кольцо пахового канала. Кроме того, важно установить наличие ссадин, царапин, гнойников на нижней конечности (входные ворота инфекции), признаков простатита, проктита или острого геморроя, которые могут вызывать сопутствующий лимфаденит.
При орхоэпидидимите всегда удаётся определить увеличение и болезненность яичка и его придатка. Новообразования яичка и семенного канатика не сопровождаются внезапным появлением клинических симптомов, указывающих на ущемлённую паховую грыжу. Тщательное пальцевое исследование пахового канала позволяет исключить это патологическое состояние. Опухоль яичка пальпаторно плотна, нередко бугриста. Пальпация гидроцеле и фуникулоцеле в отличие от ущемлённой грыжи безболезненна.
У женщин не всегда просто отличить ущемлённую паховую грыжу от бедренной. Лишь при очень внимательном и осторожном осмотре можно установить, что бедренная грыжа исходит из-под паховой связки, а наружное отверстие пахового канала свободно. Однако ошибка в дооперационном диагнозе здесь не имеет решающего значения, поскольку в обоих случаях показана срочная операция. Выяснив во время вмешательства истинную локализацию грыжевых ворот, выбирают соответствующий способ пластики.
Если возникают трудности в клинической верификации кисты круглой связки матки, необходимо выполнить экстренную операцию, так как в такой непростой диагностической ситуации можно пропустить ущемлённую паховую грыжу.
Особенности экстренного оперативного вмешательства.
При ущемлении паховой грыжи после рассечения кожи и подкожной жировой клетчатки (проекция разреза на 2 см выше и параллельна пупартовой связке) выделяют грыжевой мешок в области дна. Стенку его осторожно вскрывают. Не стоит рассекать грыжевой мешок вблизи места ущемления, так как здесь он может быть спаян с грыжевым содержимым.
Утолщение наружной стенки грыжевого мешка у больных с правосторонним ущемлением свидетельствует о скользящей грыже. Чтобы избежать ранения слепой кишки, следует вскрывать наиболее тонкостенную часть грыжевого мешка на переднемедиальной его поверхности. Если во время операции обнаруживают мышечные волокна во внутренней стенке грыжевого мешка, следует заподозрить ущемление мочевого пузыря. Дизурические явления у больного подтверждают это подозрение. В подобной ситуации необходимо вскрыть наиболее тонкостенную латеральную часть грыжевого мешка, чтобы не повредить мочевой пузырь.
Вскрыв грыжевой мешок, аспирируют транссудат и берут посев. Фиксируя грыжевое содержимое рукой, рассекают ущемляющее кольцо. Обычно это наружное отверстие пахового канала. По ходу волокон рассекают апоневроз наружной косой мышцы живота на желобоватом зонде в наружном направлении (см. рис. 49-3).

Рис. 49-3. Рассечение ущемляющего кольца при паховой грыже.
Если обнаружено ущемление во внутреннем отверстии пахового канала, ущемляющее кольцо рассекают также в латеральную сторону от семенного канатика, помня, что с медиальной стороны проходят нижние надчревные сосуды.
При необходимости, например, для выполнения резекции тонкой кишки или большого сальника, выполняют герниолапаротомию: рассекают заднюю стенку пахового канала и пересекают сухожильную часть внутренней косой и поперечной мышц. У большинства больных этого доступа вполне достаточно, чтобы вывести наружу в целях осмотра и резекции достаточную часть тонкой кишки и большого сальника.
Производить дополнительный срединный разрез брюшной стенки приходится:
- при выраженном спаечном процессе в брюшной полости, мешающем выведению необходимых для резекции отделов кишки через доступ в паховой области;
- необходимости резекции терминального отдела подвздошной кишки с наложением илеотрансверзоанастомоза;
- некрозе слепой или сигмовидной ободочной кишки;
- флегмоне грыжевого мешка;
- разлитом перитоните и/или острой кишечной непроходимости.

Рис. 68-4. Пластика пахового канала по Бассини.
Рассекают внутреннюю косую и поперечную мышцы в латеральную сторону от глубокого отверстия пахового канала для того, чтобы семенной канатик переместить в верхнелатеральный угол этого разреза. Под приподнятым семенным канатиком с медиальной стороны соединённое сухожилие внутренней косой и поперечной мышц и край влагалища прямой мышцы подшивают к лонному бугорку и гребенчатой связке. К паховой связке фиксируют швами не только нависающий край мышц и поперечную фасцию, но и верхнемедиальный листок апоневроза швами Кимбаровского (рис. 49-4а). Семенной канатик переводят под кожу в толщу подкожной жировой клетчатки, образуя под ним дупликатуру из нижнелатерального листка апоневроза (рис. 49-5б). При такой пластике паховый канал ликвидируют.

Рис. 49-4. Пластика пахового канала по Постемпскому: а - первый этап; б - второй этап.
Пластику пахового канала у женщин выполняют с помощью тех же приёмов. Укрепляют заднюю стенку под круглой связкой матки или захватывая её в швы. Послабляющий разрез на передней стенке влагалища прямой мышцы живота чаще всего не нужен из-за незначительно выраженного пахового промежутка, внутренняя косая и поперечная мышцы тесно прилежат к паховой связке. Наружное отверстие пахового канала закрывают наглухо.

Рис. 68-11. Пластика пахового канала по Лихтенштейну: а - подшивание аллотрансплантата; б - формирование глубокого пахового кольца; в - схема операции в сагиттальной плоскости.
Бедренная грыжа
Ущемлённая бедренная грыжа встречается в среднем в 25% случаев по отношению ко всем ущемлённым грыжам. Дифференциальную диагностику проводят с острым бедренным лимфаденитом, ущемлённой паховой грыжей и тромбофлебитом аневризматического расширения устья большой подкожной вены.
Установить диагноз острого лимфаденита помогают анамнестические данные, свидетельствующие об отсутствии грыжи, и результаты объективного обследования. Следует обращать внимание на ссадины, язвы и гнойники на нижних конечностях, служащих входными воротами инфекции. Тем не менее иногда лимфаденит правильно диагностируют лишь во время операции, когда в области подкожного кольца бедренного канала (овальной ямки) обнаруживают не грыжевое выпячивание, а резко увеличенный гиперемированный лимфатический узел Розенмюллера-Пирогова. При этом воспалённый лимфатический узел не иссекают из-за последующей длительной лимфореи и нарушения лимфообращения в конечности. Вмешательство завершают частичным ушиванием раны.
Выявлению ущемлённой бедренной, а не паховой грыжи помогает обычный тщательный физикальный осмотр больного. Ошибка в диагнозе, как уже отмечалось выше, не принципиальна, поскольку больному так или иначе показано экстренное оперативное вмешательство. Следует принимать во внимание явления острой кишечной непроходимости, которые развиваются при ущемлении кишки, и дизурические расстройства, вызванные ущемлением мочевого пузыря.
Диагноз варикотромбофлебита на уровне сафенофеморального соустья в большинстве случаев не вызывает затруднений. Необходимо учитывать локальные признаки тромботического процесса в нижерасположенных подкожных венах (гиперемия, болезненность и пальпируемый шнуровидный тяж). Для уточнения диагноза используют ультразвуковое дуплексное ангиосканирование с цветовым картированием кровотока.
Осторожное и внимательное рассечение связки строго под визуальным контролем позволяет избежать этого крайне неприятного осложнения. Если всё же ранение аномальной артерии произошло, то необходимо прижать кровоточащее место тампоном, пересечь паховую связку, выделить нижнюю надчревную артерию и перевязать основной её ствол или запирательную артерию сразу же у места отхождения. К рассечению паховой связки прибегают также в тех случаях, когда ликвидировать ущемление за счёт рассечения одной лишь лакунарной связки не удаётся.
Многие хирурги, оперируя больных с ущемлённой бедренной грыжей, отдают предпочтение бедренным способам выполнения грыжесечения и пластики. Эти методики характеризуются подходом к бедренному каналу со стороны его наружного отверстия. Из многочисленных предложенных способов практически приемлем лишь метод Бассини, который заключается в следующем. После иссечения грыжевого мешка паховую связку 2-3 швами подшивают к верхней лобковой связке (утолщённой надкостнице лобковой кости). Таким образом, закрывают внутреннее отверстие бедренного канала. Наложение более трёх швов не рекомендуют, так как это может привести к сдавлению лежащей кнаружи бедренной вены. Основные недостатки способа Бассини: сложности выделения шейки грыжевого мешка, в связи с чем оставляют длинную культю; технические трудности на этапе ликвидации бедренного канала и особенно резекции кишки. Всех этих негативных последствий можно избежать, используя паховый доступ.
А.А. Матюшенко, В.В. Андрияшкин, А.И. Кириенко
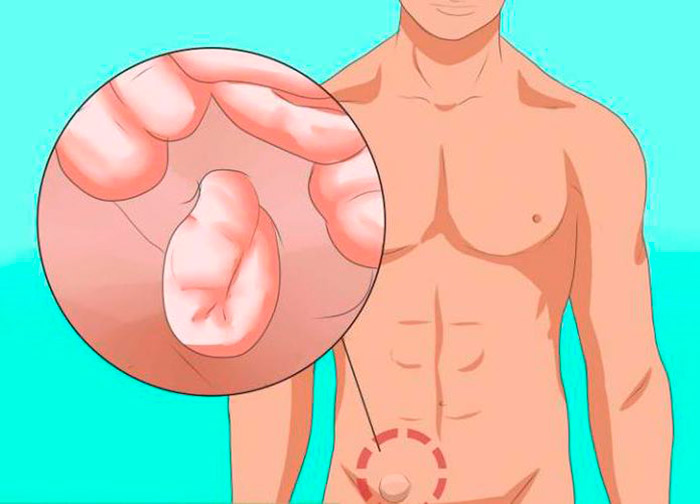
Диагностика
Об образовании паховой грыжи у мужчин говорит опухоль или уплотнение в нижней части живота, размеры которого могут меняться в зависимости от принятия больным вертикального или горизонтального положения. Средний размер грыжи в межпаховом пространстве – от 1 до 5 см, но при длительном отсутствии лечения она разрастается до 10 и более сантиметров. Выпячивание может быть левосторонним или правосторонним, встречается и двусторонняя грыжа.
Ощущается сдавливание близлежащих органов – например, при воздействии на мочевой пузырь может наблюдаться учащенное мочеиспускание. Мужчина испытывает дискомфорт, боль, чувство тяжести при ходьбе, физической нагрузке, кашле и других действиях, связанных с напряжением брюшины. Болевой синдром может отдавать в другие части тела. Паховая грыжа вызывает нарушения в работе кишечника – метеоризм, запоры, плохое переваривание пищи. Из-за сдавливания семенного канатика иногда наблюдается ослабление половых функций, вплоть до потери мужской силы и бесплодия.
Тот факт, что паховая грыжа у мужчин возникает чаще, чем у женщин, обусловлен особенностями строения пахового канала. Это полость в нижней части живота между широкими мышцами, где у мужчин проходит семенной канатик.
Лабораторные анализы (крови и мочи) при паховой грыже будут в норме, если нет сопутствующих заболеваний. Отклонения могут возникать лишь при ущемлении грыжи, сопровождающемся воспалительным процессом, ухудшением пищеварения.
Подготовка к операции и предоперационная диета
Перед хирургическим вмешательством по удалению грыжи проводится диагностика сопутствующих заболеваний. Если какие-то из них находятся в стадии обострения, необходимо вылечить их до операции. Стоит обратить внимание, если недавно пациент перенес инфаркт или инсульт – процедуру в этом случае откладывают до наступления стабильного состояния здоровья. Обострение инфекционного заболевания также является противопоказанием к хирургическому вмешательству. От возраста пациента и наличия хронических заболеваний зависит выбор вида операции и наркоза. Проводят грыжесечение только в крайних случаях (при угрозе жизни) у пациентов с тяжелыми заболеваниями:
- сахарный диабет;
- сердечная, легочная или печеночная недостаточность;
- болезни крови;
- онкологические заболевания;
- высокая степень ожирения.
Подготавливаться к операции нужно примерно за неделю. Назначается облегченная диета для очистки кишечника. За день до процедуры нужно отказаться от пищи, разрешено пить только воду. Непосредственно перед хирургическим вмешательством ставится очистительная клизма. Необходимо перестать курить и употреблять алкогольные напитки за несколько дней до предстоящей операции. Иногда в качестве подготовки назначают небольшую дозу успокоительного препарата.

Необходимые анализы и исследования
Перед операцией проводится обследование организма, позволяющее сделать выводы о состоянии здоровья и готовности к хирургическому вмешательству. В качестве подготовки выполняются следующие процедуры:
- общий анализ крови;
- анализ мочи;
- коагулограмма;
- электрокардиограмма;
- ультразвуковое исследование брюшной полости.
В зависимости от полученной картины выбирается вид операции и используемого наркоза.
При выполнении герниопластики врач может давать пациенту один из трех основных видов анестезии:
- общий наркоз – используется при лапароскопии, грыжах большого размера, у лиц с повышенной чувствительностью при отсутствии противопоказаний;
- спинальная анестезия – обезболивание нижней части тела с помощью введения обезболивающего препарата в спинномозговой канал;
- местная анестезия – используется при открытой операции, у пожилых пациентов с противопоказаниями к общему наркозу, при небольших грыжах.
Операция по удалению паховой грыжи
Очень важно вовремя обратиться за медицинской помощью и выполнить необходимое хирургическое вмешательство для устранения такого явления, как грыжа в паху. При отсутствии лечения паховая грыжа может привести к неприятным осложнениям. Герниопластика является один из самых распространенных видов хирургического вмешательства из-за частого возникновения грыж, особенно у мужчин.
Хирургическое вмешательство может производиться разными способами в зависимости от расположения грыжевых ворот, размеров выпячивания. Операция выполняется открытым методом или с помощью лапароскопии. По способу закрытия грыжевых ворот различают натяжную герниопластику (с использованием собственных тканей пациента) и ненатяжную – с применением сетки, укрепляющей брюшную стенку.
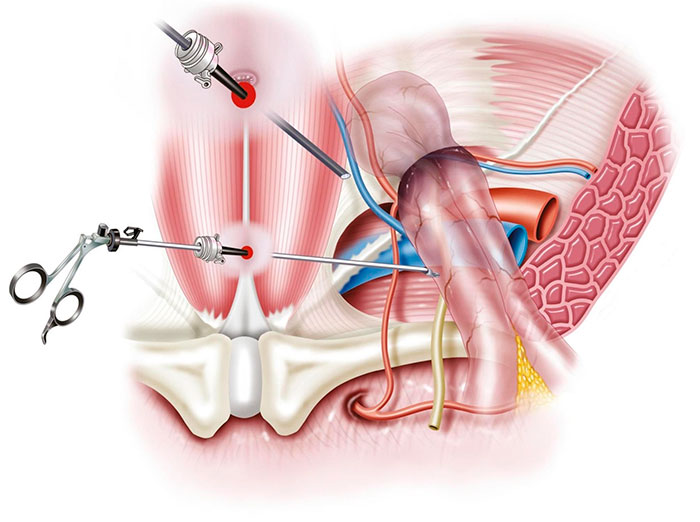
Суть любой герниопластики – как открытой, так и выполняемой лапароскопическим методом — заключается во вправлении грыжевого мешка внутрь, при необходимости отсечении омертвевших тканей. После этого производится закрытие грыжевых ворот с использованием биоимплантата (сетки) или собственных тканей брюшины.
При двухстороннем грыжевом выпячивании проводятся две отдельные операции. Между ними должен пройти восстановительный период.
Чаще всего герниопластика открытым методом проводится при экстренной операции или наличии противопоказаний к общему наркозу (ее можно выполнять под местной анестезией). Экстренное хирургическое вмешательство бывает необходимо при ущемлении грыжи. Для доступа к ней делается разрез длиной в несколько сантиметров непосредственно в месте выпячивания, поэтому после процедуры остается довольно большой шов. Недостатком полостной операции по сравнению с лапароскопией является и более долгий восстановительный период, особенно если она выполнялась под общим наркозом.
Проведение операции по удалению паховой грыжи у мужчин таким способом не требует вскрытия брюшной полости. В нее через небольшие проколы вводятся инструменты и камера, врач видит все происходящее на мониторе в виде фото- и видеоизображения. Это более щадящий способ проведения герниопластики, чем открытая операция – чаще лапароскопию выполняют планово. После нее меньше риск образования спаек, быстрее происходит заживление и остаются небольшие по размеру шрамы.
Недостатком лапароскопической хирургии является необходимость общего наркоза. Такая техника операции не применяется при слишком большом размере грыжи.
Операция может быть выполнена с помощью открытого или лапароскопического метода. Натяжная герниопластика отличается тем, что для закрытия грыжевых ворот используются собственные ткани пациента. Но из-за натяжения тканей велик риск рецидива грыжи в результате повторного истончения брюшной стенки. Такой метод проведения операции обычно используют при грыжах небольшого размера и достаточном количестве собственной ткани у пациента. Раньше открытая натяжная герниопластика считалась классическим способом выполнения операции грыжесечения, но сейчас при наличии альтернативы врачи отдают предпочтение ненатяжному методу.
Проводится укрепление брюшной стенки с помощью сетки, которая закрывает грыжевые ворота. Для этого используется имплантат из биосовместимого материала, не вызывающего аллергии и отторжения у пациентов. В отличие от натяжной герниопластики, растяжения собственных тканей не происходит – за счет этого меньше риск осложнений и рецидива грыжи. Сетка служит каркасом, который постепенно обрастает соединительной тканью. Метод укрепления брюшины с помощью сетки применяется все чаще, в том числе при рецидиве грыжи после натяжной герниопластики.
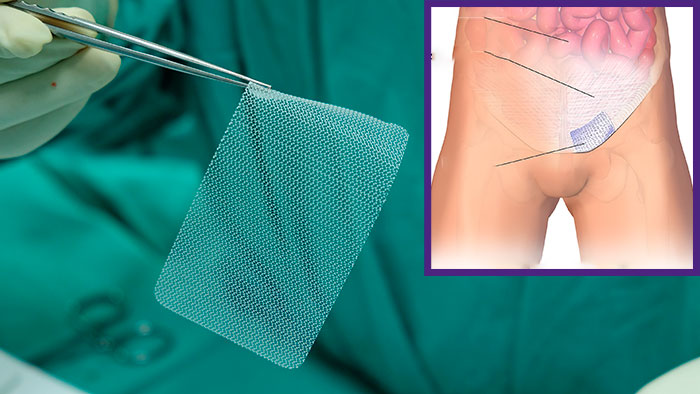
Лазерная хирургия является наиболее современным методом выполнения оперативного вмешательства. Применение лазера в медицине становится все более и более широким. Удаление паховой грыжи с помощью лазера проводится практически бескровно и с минимальными побочными явлениями. В ходе операции используется местная анестезия, после вмешательства остается минимальное количество рубцов. Уже через 40-60 минут после процедуры пациент может возвращаться к обычной жизни с небольшим ограничением физической активности. Необходимости в соблюдении постельного режима после операции нет. Оперируют лазером специалисты с высоким уровнем квалификации. Недостатки лазерной хирургии – ее более высокая стоимость и недоступность во многих клиниках.
Сколько длится операция
Продолжительность хирургического вмешательства зависит от его сложности. Операция может длиться от 30 минут до 2 часов, она делается по определенному алгоритму:
- выполнение разреза в области грыжи (или нескольких небольших надрезов при лапаротомии);
- иссечение грыжевого мешка;
- удаление пораженных тканей;
- возвращение здоровых органов и тканей в брюшину;
- ушивание тканей брюшной стенки или наложение сетки для закрытия грыжевых ворот;
- наложение швов.
Реабилитация после операции
В послеоперационный период важно следовать рекомендациям врача – как при нахождении в стационаре, так и после выписки. В первые дни обычно рекомендуется соблюдать постельный режим, не мыться в душе, больше лежать, в дальнейшем постепенно увеличивая уровень физической нагрузки. Полное возвращение к привычному уровню активности происходит через несколько месяцев после операции.
Длительность восстановления зависит от возраста пациента, его телосложения и общего состояния здоровья, сложности выполненной операции.
Если при хирургическом вмешательстве использовалась местная анестезия, нахождение в стационаре, как правило, занимает 2-3 дня. Применение общего наркоза требует более длительной реабилитации. После выписки необходимо показаться врачу через 7-10 дней для снятия швов (если они не саморассасывающиеся – в таком случае снимать их не требуется) и оценки общего состояния после операции. Специалист даст рекомендации по поводу питания, физической активности, гигиенических процедур. На период восстановления пациенту дается больничный лист.
В первый день после операции рекомендуется ограничиться мясным бульоном. В последующие дни есть пюре, жидкие каши, тушеные овощи. Через несколько дней можно переходить к обычной еде, не создающей излишней нагрузки на пищеварение. После операции нужно не допускать запоров и газообразования, отказываясь от пищи, способствующей этому. Лучше кушать часто и небольшими порциями. Для улучшения регенерации тканей в меню желательно включить большое количество белковой пищи. Рацион должен состоять из:
- нежирного легкого мяса (курицы, индейки);
- каш на воде (гречневой, овсяной);
- нежирной рыбы;
- яйца;
- фруктов и овощей, не вызывающих газообразования;
- творога;
- растительных масел.

Лучше отказаться от мучного (макарон, белого хлеба), жирной пищи, бобовых, не стоит употреблять алкоголь.
Тяжелая физическая нагрузка после операции (в срок от нескольких недель до нескольких месяцев) не рекомендуется. Чтобы не разошлись швы, лучше избегать кашля, резких движений. При хронических заболеваниях, сопровождающихся кашлем, стоит обратить внимание на снятие симптомов. В первые недели после операции не разрешается поднимать тяжести свыше 5 кг. Затем нагрузку можно постепенно увеличивать, возобновлять занятия физкультурой и спортом. После общего наркоза также не рекомендуется водить машину в течение нескольких дней, поскольку концентрация внимания может быть снижена.
Иногда после операции врач назначает пациенту ношение лечебного бандажа, поддерживающего брюшину. Обычно бандаж рекомендуют пациентам пожилого возраста, с лишним весом и ослабленными мышцами паха, после натяжной герниопластики. Необходим тщательный подбор лечебной повязки, поскольку излишнее сдавливание тоже может привести к неблагоприятным последствиям.
Очень важно соблюдать правила гигиены, чтобы не допустить воспаления и нагноения швов. В первые дни нельзя принимать ванну и душ, плавать в бассейне, купаться в водоемах и находиться в парилке. Можно мыться влажной губкой и слегка обмывать половые органы и область паха струей воды. Периодически швы обтирают антисептиком, после мытья их можно присыпать детской пудрой, чтобы избежать раздражения. Носить только чистое хлопчатобумажное белье, меняя его ежедневно.
Размер шва после операции зависит от способа ее проведения. При хирургическом вмешательстве открытым способом он может достигать 5-10 см, при лапароскопии остается несколько узких рубцов диной 1-2 см. Лазерная операция оставляет едва заметные следы на кожном покрове.
Для скорейшего восстановления после удаления грыжи рекомендуется постепенно начинать легкую физическую нагрузку. Врачи советуют выполнять упражнения, помогающие привести в тонус мышцы в области паха. Гимнастику нужно делать ежедневно, если не возникает болезненных ощущений.
Для укрепления мышц паха рекомендуется следующий комплекс упражнений ЛФК.


Тренировки с помощью обычной ходьбы тоже способствуют восстановлению после операции, но начинать лучше с небольших расстояний. При появлении дискомфорта нужно прекратить занятия спортом и обратиться к врачу.
Стоимость операции
При экстренной госпитализации и угрозе жизни операция по удалению паховой грыжи в любой ГКБ России проводится бесплатно. Если обратиться в платную клинику для планового лечения, то стоимость герниопластики может варьироваться от 10 000 до 90 000 рублей. Точно ответить на вопрос, сколько стоит удаление грыжи, трудно. В цену входит обследование перед операцией, местная анестезия или общий наркоз, уход во время нахождения в стационаре. Также стоимость будет зависеть от:
- способа проведения операции;
- необходимости использования сетчатого протеза;
- уровня и репутации клиники;
- квалификации врачей.
Более подробно о стоимости операции читайте тут
Возможные осложнения и боли после операции
Болевой синдром в области швов после герниопластики может присутствовать в течение нескольких дней. Врачи в это время рекомендуют прикладывать лед и соблюдать гигиену, чтобы не допустить воспаления. Если производилась натяжная герниопластика, боль и ощущение стянутости в паху и пупочной области в первые дни – нормальное явление. Швы иногда слегка опухают.
Из раны может в незначительном количестве выделяться жидкость, наблюдается онемение или повышенная чувствительность в области шва, кровоподтеки и гематомы. Эти неприятные явления исчезают через 7-10 дней.
Время заживления для каждого организма индивидуально, но обычно на 10-е сутки после операции болевой синдром наблюдается лишь при пальпации швов. В редких случаях раны могу заживать до 1 месяца. В этом случае врач может порекомендовать физиотерапевтическое лечение для ускорения процесса заживления.
При ослабленном иммунитете может возникнуть инфекционное воспаление раны. Стоит обратиться к врачу, если наблюдаются такие симптомы, как:
- расхождение швов;
- нагноение в области операции;
- длительно не проходящие гематомы;
- повышение температуры;
- отек яичек или мошоночной области;
- повторное возникновение грыжи.
В этих случаях нужно немедленно принять меры, при необходимости проводится повторная операция. Рецидив грыжи часто возникает при несоблюдении рекомендаций врача после герниопластики – раннем начале физической нагрузки, неправильной диете, отказе от бандажа при необходимости его ношения. Водянка яичка (увеличение его в размерах из-за скопления жидкости между оболочками) появляется из-за нарушенного оттока лимфы. На форумах можно найти жалобы пациентов на то, что при наложении слишком грубых швов во время натяжной герниопластики встречается повреждение сустава бедра.
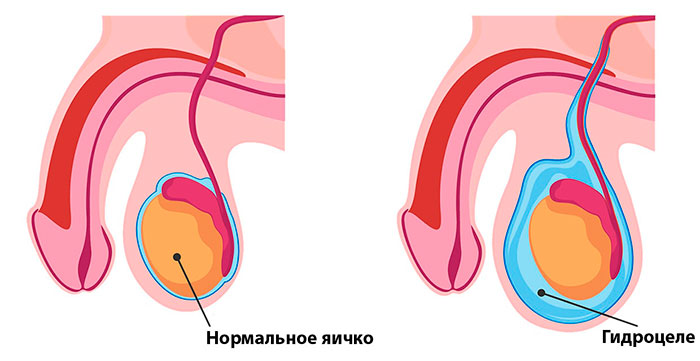
Мужчин часто пугает оперативное вмешательство в области паха, поскольку оно в некоторых случаях приводит к нарушениям в работе мочеполовой системы, половой дисфункции и даже бесплодию. Действительно, семенной канатик, находящийся в паховом канале, может быть поврежден или излишне сдавлен, что нарушает проведение семени. Но такое осложнение встречается достаточно редко, в основном после открытой операции или сдавливания бандажом.
Однако последствия операции не так опасны по сравнению с тем, какие осложнения могут возникнуть, если не лечить паховую грыжу.
Прогноз
При отсутствии лечения может произойти ущемление грыжи, что грозит нарушением работы кишечника, непроходимостью, перитонитом. Сдавливание мочевого пузыря иногда приводит к задержке мочи. Может возникнуть некроз части органа, выходящей за пределы грыжевого кольца. Поэтому важно своевременно обратиться к врачу при появлении симптомов паховой грыжи и не оттягивать оперативное вмешательство при отсутствии противопоказаний к нему.
Даже если уплотнение в паху небольшое и не беспокоит, не стоит откладывать лечение. Выполнение экстренной операции при угрозе жизни чаще приводит к различным осложнениям, чем плановая хирургия.
Отзывы пациентов после операции
Иван. Я перенес операцию по удалению грыжи с установкой сетки 3 года назад. Видимо, хирург всё сделал правильно, потому что осложнений и рецидивов не возникает. К обычному образу жизни вернулся месяца через 3, до этого носил бандаж и ограничивал себя в нагрузках.
Олег Иванович. Долго тянул и не делал операцию, боялся. В результате попал на скорой в больницу с острой болью, ещё немного и не спасли бы. Сейчас всё хорошо, только шрам приличный остался.
Видео
Читайте также:


