Протоколы диагностики и лечения ревматоидного артрита
Международный стандарт лечения ревматоидного артрита – единый протокол, разработанный в 2013 году для диагностики лечения заболевания. Данный документ включает подробную характеристику патологии и обязательный перечень действий лечащего врача при той или иной её форме. В документе подробно описано лечение в зависимости от формы и стадии ревматоидного артрита, а также действия врача при наличии осложнений, возникающих при длительном течении заболевания.
Общие стандарты диагностики и лечения заболевания
С каждым годом число заболевших ревматоидным артритом увеличивается. Пациенты не всегда обращаются за медицинской помощью по разным причинам. По итогам прошлых лет официальные цифры больных в России составляют порядка 300 тысяч пациентов, страдающих данным заболеванием. Для подсчёта пациентов, не обратившихся за помощью, необходимо эту цифру умножить на 100.

Для постановки диагноза пациенту необходимо пройти обследование по направлению врача. Основания для его назначения – жалобы больного, а также результаты первичного осмотра. Доктор выставляет предварительный диагноз, в котором обычно не указывается стадия развития заболевания и системные проявления ревматоидного артрита. Более подробный диагноз выставляется после сдачи анализов, а также после прохождения инструментального обследования пациента.
Стандарты диагностического подхода при ревматоидном артрите:
- Проявление симптомов;
- Результаты внешнего осмотра пациента – определение количества воспалённых суставов, степень их поражения, наличие осложнений со стороны других органов;
- Анализы лабораторных исследований, подтверждающих артрит;
- Наличие характерных признаков болезни при инструментальном обследовании (особенно при рентгенографии или МРТ).
После подтверждения заболевания доктор подберёт соответствующую терапию. Ревматоидный артрит неизлечим, но при своевременно начатом лечении возможно остановить прогрессирование болезни, а также восстановить те изменения в суставах, которые ещё обратимы. Определение методики лечения ревматоидного артрита напрямую зависит от стадии выявленной патологии, а также наличию осложнений и вероятности неблагоприятного прогноза.
В стандартах описаны основные задачи терапии ревматоидного артрита:
- Снятие боли и воспаления – при данном условии замедляется разрушение соединительной ткани;
- Восстановление ткани суставов, не подвергшейся сильной деструкции – ряд изменений ещё обратимы, и назначение курса некоторых препаратов способствует частичному выздоровлению.
Руководствуясь стандартом, терапия при ревматоидном артрите подразделяется на 2 вида:
- Симптоматическая – не является лечением болезни, направлена на снятие симптомов, облегчая страдания больного;
- Базисная – обеспечивает полную или частичную ремиссию, восстанавливает ткани суставов, насколько это возможно.

Клинический протокол ревматоидный артрит
Клинический протокол ревматоидного артрита включает следующие разделы:
- Краткое описание болезни, включающие коды разновидностей форм артрита по МКБ-10. Это существенно экономит время доктору для постановки диагноза;
- Подробная классификация патологии;
- Диагностика;
- Дифференциальный диагноз – позволяет исключить заболевания с похожей симптоматикой;
- Стандарты лечения.
Данный протокол предназначен для медицинских работников. Пациенты могут использовать его в качестве ознакомления.
В протоколе указаны обязательные диагностические мероприятия, проводимые при подозрениях на ревматоидный артрит, которые подразделяются на две большие группы:
- Диагностические назначения до госпитализации – необходимы для предварительного обследования пациента с целью распознавания болезни и её осложнений, угрожающих состоянию больного. В данном случае не ставится цель проводить дифференциацию с другими заболеваниями – этим займутся доктора при госпитализации;
- Перечень диагностических методов, проводимых в стационаре – в данном случае больной проходит полное обследование для определения степени активности процесса, выявления формы и стадии патологии, а также обследуется на наличие всех возможных осложнений. На этом этапе проводится дифференциальный диагноз со схожими патологиями для исключения ошибок.
Согласно стандарту, наибольшую ценность несут следующие результаты:
- Анализы крови – повышение СОЭ и лейкоцитоз со сдвигом влево, увеличение С-реактивного белка и ряда ферментов. Также признаком патологии является повышение уровня глобулинов и снижение альбуминов;
- Иммунологическое исследование – обнаружение ревматоидного фактора и криоглобулинов;
- Рентгенографическое обследование – уменьшение суставной полости, признаки повреждений и деструкции хряща.

Американская лига ревматологов в целях доказательства ревматоидного артрита предложила следующие критерии:
- Суставная скованность или затруднение движений не менее часа;
- Наличие артрита 3-х и более суставов;
- Воспаление мелких суставов верхней конечности;
- Одинаковое поражение справа и слева;
- Присутствие ревматоидных узелков;
- Выявление ревматоидного фактора в сыворотке крови;
- Рентгенологические признаки данного заболевания.
Ревматоидный артрит подтверждается, если выявляются 4 критерия, из описанных выше. Первые четыре должны стойко регистрироваться в течение 1,5 месяцев.
Международный стандарт диагностики ревматоидного артрита был предложен в 2010 году Европейской лигой по борьбе с ревматическими болезнями. Суть стандарта заключается в том, что каждому критерию диагностики соответствует определённое количество баллов, которые в итоге суммируются. Если в ходе обследования их число равно 6 и более – выставляется диагноз ревматоидный артрит. Данные критерии представлены в таблице ниже:
Терапия по стандартам
Основная цель терапии – достижение полной или частичной ремиссии. Вначале используют симптоматическое лечение, при котором применяется противовоспалительный подход. После уменьшения основных симптомов заболевания переходят к терапии самого ревматоидного артрита – применение базисных ревматоидных средств.
Главное особенности лечения болезни согласно стандарту:
- Терапия базисными препаратами начинается сразу же после подтверждения болезни;
- Назначается активное лечение при условии запаздывания диагностики на 6 месяцев;
- При необходимости меняют основы лечения через 2-6 месяцев;
- При неэффективности базисных препаратов их заменяют кортикостероидами;
- Терапия должна проходить под контролем лабораторных методов исследования и рентгена.

В таблице ниже приведены основные группы, применяемые при ревматоидном артрите:
Международный стандарт лечения ревматоидного артрита – единый протокол, разработанный в 2013 году для диагностики лечения заболевания. Данный документ включает подробную характеристику патологии и обязательный перечень действий лечащего врача при той или иной её форме. В документе подробно описано лечение в зависимости от формы и стадии ревматоидного артрита, а также действия врача при наличии осложнений, возникающих при длительном течении заболевания.
Общие стандарты диагностики и лечения заболевания
С каждым годом число заболевших ревматоидным артритом увеличивается. Пациенты не всегда обращаются за медицинской помощью по разным причинам. По итогам прошлых лет официальные цифры больных в России составляют порядка 300 тысяч пациентов, страдающих данным заболеванием. Для подсчёта пациентов, не обратившихся за помощью, необходимо эту цифру умножить на 100.
Для постановки диагноза пациенту необходимо пройти обследование по направлению врача. Основания для его назначения – жалобы больного, а также результаты первичного осмотра. Доктор выставляет предварительный диагноз, в котором обычно не указывается стадия развития заболевания и системные проявления ревматоидного артрита. Более подробный диагноз выставляется после сдачи анализов, а также после прохождения инструментального обследования пациента.
Стандарты диагностического подхода при ревматоидном артрите:
- Проявление симптомов,
- Результаты внешнего осмотра пациента – определение количества воспалённых суставов, степень их поражения, наличие осложнений со стороны других органов,
- Анализы лабораторных исследований, подтверждающих артрит,
- Наличие характерных признаков болезни при инструментальном обследовании (особенно при рентгенографии или МРТ).
После подтверждения заболевания доктор подберёт соответствующую терапию. Ревматоидный артрит неизлечим, но при своевременно начатом лечении возможно остановить прогрессирование болезни, а также восстановить те изменения в суставах, которые ещё обратимы. Определение методики лечения ревматоидного артрита напрямую зависит от стадии выявленной патологии, а также наличию осложнений и вероятности неблагоприятного прогноза.
В стандартах описаны основные задачи терапии ревматоидного артрита:
- Снятие боли и воспаления – при данном условии замедляется разрушение соединительной ткани,
- Восстановление ткани суставов, не подвергшейся сильной деструкции – ряд изменений ещё обратимы, и назначение курса некоторых препаратов способствует частичному выздоровлению.
Руководствуясь стандартом, терапия при ревматоидном артрите подразделяется на 2 вида:
- Симптоматическая – не является лечением болезни, направлена на снятие симптомов, облегчая страдания больного,
- Базисная – обеспечивает полную или частичную ремиссию, восстанавливает ткани суставов, насколько это возможно.
Клинический протокол ревматоидный артрит
Клинический протокол ревматоидного артрита включает следующие разделы:
- Краткое описание болезни, включающие коды разновидностей форм артрита по МКБ-10. Это существенно экономит время доктору для постановки диагноза,
- Подробная классификация патологии,
- Диагностика,
- Дифференциальный диагноз – позволяет исключить заболевания с похожей симптоматикой,
- Стандарты лечения.
Данный протокол предназначен для медицинских работников. Пациенты могут использовать его в качестве ознакомления.
В протоколе указаны обязательные диагностические мероприятия, проводимые при подозрениях на ревматоидный артрит, которые подразделяются на две большие группы:
- Диагностические назначения до госпитализации – необходимы для предварительного обследования пациента с целью распознавания болезни и её осложнений, угрожающих состоянию больного. В данном случае не ставится цель проводить дифференциацию с другими заболеваниями – этим займутся доктора при госпитализации,
- Перечень диагностических методов, проводимых в стационаре – в данном случае больной проходит полное обследование для определения степени активности процесса, выявления формы и стадии патологии, а также обследуется на наличие всех возможных осложнений. На этом этапе проводится дифференциальный диагноз со схожими патологиями для исключения ошибок.
Согласно стандарту, наибольшую ценность несут следующие результаты:
- Анализы крови – повышение СОЭ и лейкоцитоз со сдвигом влево, увеличение С-реактивного белка и ряда ферментов. Также признаком патологии является повышение уровня глобулинов и снижение альбуминов,
- Иммунологическое исследование – обнаружение ревматоидного фактора и криоглобулинов,
- Рентгенографическое обследование – уменьшение суставной полости, признаки повреждений и деструкции хряща.
Американская лига ревматологов в целях доказательства ревматоидного артрита предложила следующие критерии:
- Суставная скованность или затруднение движений не менее часа,
- Наличие артрита 3-х и более суставов,
- Воспаление мелких суставов верхней конечности,
- Одинаковое поражение справа и слева,
- Присутствие ревматоидных узелков,
- Выявление ревматоидного фактора в сыворотке крови,
- Рентгенологические признаки данного заболевания.
Ревматоидный артрит подтверждается, если выявляются 4 критерия, из описанных выше. Первые четыре должны стойко регистрироваться в течение 1,5 месяцев.
Международный стандарт диагностики ревматоидного артрита был предложен в 2010 году Европейской лигой по борьбе с ревматическими болезнями. Суть стандарта заключается в том, что каждому критерию диагностики соответствует определённое количество баллов, которые в итоге суммируются. Если в ходе обследования их число равно 6 и более – выставляется диагноз ревматоидный артрит. Данные критерии представлены в таблице ниже:
Терапия по стандартам
Основная цель терапии – достижение полной или частичной ремиссии. Вначале используют симптоматическое лечение, при котором применяется противовоспалительный подход. После уменьшения основных симптомов заболевания переходят к терапии самого ревматоидного артрита – применение базисных ревматоидных средств.
Главное особенности лечения болезни согласно стандарту:
- Терапия базисными препаратами начинается сразу же после подтверждения болезни,
- Назначается активное лечение при условии запаздывания диагностики на 6 месяцев,
- При необходимости меняют основы лечения через 2-6 месяцев,
- При неэффективности базисных препаратов их заменяют кортикостероидами,
- Терапия должна проходить под контролем лабораторных методов исследования и рентгена.
В таблице ниже приведены основные группы, применяемые при ревматоидном артрите:
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Ключевые слова: ревматоидный артрит, диагностика, алгоритмы лечения, остеопороз, переломы, НПВП-гастропатии.
Для цитирования: Мурадянц А.А., Шостак Н.А. Ревматоидный артрит: клинические ситуации и алгоритмы лечения // РМЖ. Ревматология. 2016. № 2. С. –95.
Для цитирования: Мурадянц А.А., Шостак Н.А. Ревматоидный артрит: клинические ситуациии алгоритмы лечения. РМЖ. 2016;2:89-95.
Rheumatoid arthritis (RA) is one of the most common and severe chronic immune-mediated inflammatory diseases which result in early disability and high early mortality. Early diagnosis and active treatment of RA can improve prognosis and outcomes. The paper reviews clinical situations and management strategies of RA at different stages of the disease (i.e., early, advanced, and late), treatment algorithms, and approaches to prevent osteoporotic fractures, cardiovascular, and gastrointestinal complications in elderly patients. The main goal of RA therapy is to achieve remission or, at least, low disease activity. Treatment approach depends on RA stage, disease activity, factors associated with unfavorable outcome, comorbidities, and the efficacy of prior treatment. Basic therapy is the most effective in early RA. Treat-to-target approach recommends careful monitoring of RA activity (every month in high disease activity and every 3 months in low disease activity) and proper correction of basic therapy. In low efficacy of standard therapy with basic anti-inflammatory drugs, bioengineered drugs are recommended.
Keywords: rheumatoid arthritis, diagnostics, treatment approaches, osteoporosis, fractures, NSAID gastropathy.
For citation: Muradyants A.A., Shostak N.A. Rheumatoid arthritis: clinical situations and treatment algorithms // RMJ. Rheumatology. 2016. № 2. P. –95.
Статья посвящена ревматоидный артриту - клиническим ситуацииям и алгоритмам лечения

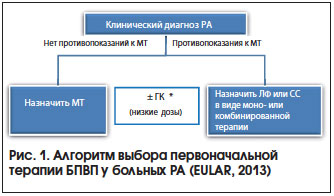
Основные стратегии лечения раннего РА (рис. 1) [7]:
1. Монотерапия МТ c последующей заменой на другие БПВП (ЛФ, СС) через 3–6 мес. в случае неэффективности или плохой переносимости).
2. Комбинированная базисная терапия, в т. ч. в сочетании с высокой дозой ГК. Используются комбинации БПВП как первого ряда (МТ + СС или МТ + ЛФ), так и второго ряда (МТ + Плаквенил) и т. д.
3. Комбинированная терапия синтетическими БПВП + ГИБП (в первую очередь ингибиторы фактора некроза опухоли (ФНО) при сохраняющейся > 3–6 мес. высокой активности РА, а также при наличии ФНП. Например, МТ 25 мг/нед. + Инфликсимаб 3 мг/кг массы тела.
II. Пациент с развернутым РА, не отвечающий на традиционные БПВП
Развернутая стадия РА – заболевание с отчетливо выраженной симптоматикой и длительностью болезни более 1 года. Суставной синдром имеет стойкий, симметричный и полиартикулярный характер с преимущественным поражением суставов кистей и стоп, выявляются признаки высокой или умеренной лабораторной активности, серопозитивность по РФ, эрозивный процесс в суставах по данным рентгенографии. Если диагноз устанавливается впервые, то стратегия ведения больного та же, что и при раннем РА. В случае уже проводившегося лечения с недостаточным эффектом или непереносимостью синтетических БПВП (как в виде монотерапии, так и при комбинированном их использовании), а также наличием ФНП прибегают к назначению ГИБП (рис. 2). Использование ГИБП позволяет максимально избирательно воздействовать на отдельные звенья иммунопатогенеза РА и существенно улучшить состояние больных РА, резистентных к стандартным БПВП и ГК [8]. Установлено, что комбинация традиционных БПВП с ГИБП более эффективна, чем монотерапия.
Назначение ГИБП показано:
– при длительно сохраняющейся (> 3–6 мес.) высокой активности РА;
– при высокой активности заболевания 2-х лет, с выраженными признаками активного воспаления или без них (рис. 3). Неуклонное прогрессирование болезни приводит к формированию различных видов подвывихов и контрактур суставов, в связи с чем возрастает роль реабилитационных и ортопедических мероприятий.
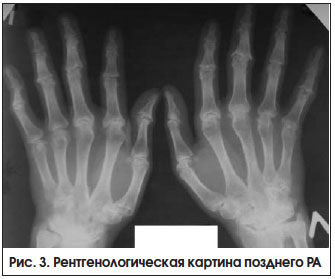
Развитие остеопороза (ОП) и ассоциированных с ним переломов является одним из наиболее тяжелых осложнений РА, определяющим неблагоприятное течение и прогноз болезни. Частота остеопоротических переломов среди больных РА в 1,5–2,5 раза выше, чем в общей популяции [9]. Предполагается, что развитие ОП и суставной деструкции при РА имеет единые патогенетические механизмы, в основе которых лежит цитокин-зависимая активация остеокластогенеза, приводящая к повышению костной резорбции [10]. Развитие ОП при РА определяется множеством общих и специфических, ассоциированных с заболеванием и лечением, факторов риска.
РА-ассоциированные факторы риска ОП и переломов [11]:
– активность воспалительного процесса,
– рентгенологическая стадия,
– тяжесть функциональных нарушений (HAQ > 1,25),
– длительность болезни,
– прием ГК,
– высокий риск падений.
У больных РА прием ГК в 4–5 раз повышает риск вертебральных переломов и удваивает риск переломов бедра. При этом доказано, что не существует безопасной дозы ГК. Также следует помнить, что развитие переломов у больных, получающих ГК, происходит при более высоких значениях минеральной плотности ткани (МПК), чем при первичном ОП, поэтому антиостеопоротическую терапию следует начинать при значениях Т-критерия Литература
За последнее десятилетие распространенность патологии ревматологического профиля неуклонно растет. Согласно официальной статистике одним из наиболее распространенных заболеваний опорно-двигательного аппарата является ревматоидный артрит. По всему миру насчитывается более 20 миллионов заболевших этим недугом. Что касается Российской Федерации, то здесь по данным Министерства здравоохранения РФ на конец 2010 года насчитывается более 277 тысяч заболевших. Однако эти цифры не отражают реальную картину распространенности ревматоидного артрита. Это лишь 1% от всех больных.
Ежегодно число больных артритом увеличивается на 3–4%. Если число заболевших исправить врачам не под силу, то вот количество запущенных случаев и осложнений снизить в разы вполне реально. Нужно лишь выстроить правильную схему лечения конкретного пациента.
Суть заболевания
Ревматоидный артрит – это заболевание системного характера с поражением соединительной, костной и хрящевой ткани. Этиология этого заболевания до конца не изучена. Учеными поставлен вопрос о генетической предрасположенности некоторых больных к ревматической патологии, т. к. существуют данные о наличии у больных особого гена.
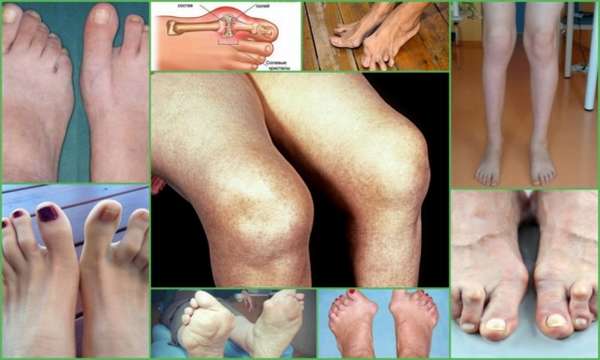
В подавляющем большинстве случаев артритом заболевают женщины после 45 лет. Соотношение заболеваемости мужчин и женщин примерно 1 к 10. Для этого недуга характерно поражение именно мелких суставов на кистях рук и стопах. Коленные, тазобедренные, локтевые и плечевые суставы поражаются весьма редко. Также казуистикой является ревматический процесс в суставах позвоночника, нижнечелюстном и атланто-затылочном суставах.
Длительное течение ревматоидного артрита неизбежно ведет к деструкции и разрушению хрящевых и костных составляющих сустава, что в свою очередь, приводит к потере трудоспособности и даже инвалидизации больного.
Цели лечения
Лечебные меры ревматоидного артрита преследуют несколько целей. Во-первых, это снятие боли и воспаления, отека сустава и других имеющихся симптомов заболевания. Во-вторых, это предотвращение разрушения и распада хрящевой и костной ткани, сохранение функции суставов и снижение показателей инвалидности по ревматическим заболеваниям, а также увеличение продолжительности и качества жизни пациентов с ревматоидной патологией.
Серьезное заболевание всегда требует к себе серьезного подхода. Принципы лечения и диагностики ревматоидного артрита долгое время обсуждались на международных конгрессах и съездах врачей-ревматологов. Благодаря долгой работе медицинских работников утвержден единый стандарт и протокол международного уровня в диагностике и лечении ревматоидного артрита.
Диагностика

Для постановки такого диагноза, как ревматоидный артрит важно учитывать как клинические проявления, так и показатели лабораторных анализов и инструментальных исследований (о которых мы поговорим чуть ниже).
Для учета клинических симптомов Американская коллегия ревматологов еще в 1987 году выпустила специфические для этого заболевания критерии:
-
Ощущение скованности движений в суставах в утренние часы в течение как минимум одного часа.
Диагноз устанавливается на основании наличия минимум 4 пунктов из 7 представленных, согласно протоколу. По этой шкале можно определить и вид ревматоидного артрита: серонегативнй или серопозитивный. Это устанавливается по наличию либо, напротив, отсутствию РФ и/или АЦЦП в сыворотке крови.
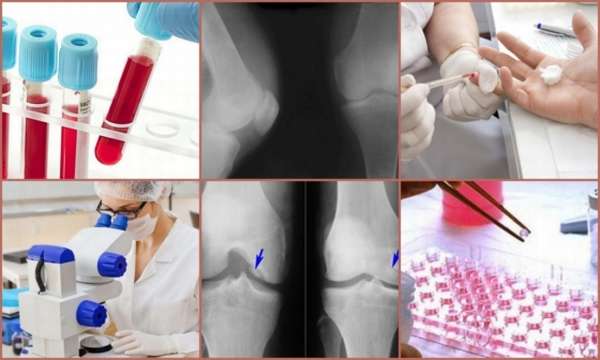
Помимо учета клиники важно выполнить следующие лабораторные исследования, входящие в протокол диагностики:
- Общий анализ крови, для которого при ревматоидном артрите характерно: нормо- или гипохромная анемия, нейтропения, высокие цифры СОЭ и С-реактивного белка (острофазовые показатели, наличие которых говорит о выраженном воспалительном процессе в организме).
- Общий анализ мочи. При артрите показатели могут быть и в пределах нормы.
- Биохимический анализ крови, а именно АЛТ, АСТ, СРБ, мочевина, креатинин. Эти показатели дадут картину о состоянии печени и почек, которые также могут быть поражены при ревматической патологии.
Кроме того, Европейская лига по борьбе с ревматическими заболеваниями (EULAR) предлагает свои клинические показатели от 2010 года для ревматоидного артрита, что активно используется в современной практике врачей ревматологов:
Критерии
Клинические признаки поражения суставов (припухлость и/или болезненность при объективном осмотре):
- 1 крупный
- 2-10 крупных
- 1-3 мелких
- 4-10 мелких
- Более 10 суставов (из них минимум 1 мелкий)
Тесты на ревматоидный фактор и антицитруллиновые антитела:
Острофазовые белки (СОЭ и СРБ):
Опрос и подсчет баллов по данной системе проводит специалист. При наличии 6 и более баллов врач вправе по стандарту поставить диагноз ревматоидного артрита.
Общие рекомендации по лечению

К лечению РА необходимо подходить комплексно, используя как лекарственные препараты, так и немедикаментозные методы терапии.
Лечение должно быть начато как можно раньше, во избежание и предотвращении разрушения сустава. Наблюдение за такими пациентами должно совершаться исключительно ревматологом.
Пациентам с данным заболеванием необходимо отказаться от курения, приема алкоголя. Постараться избегать сильных стрессовых факторов, инфекций, переохлаждения.
Обязательна лечебная физкультура, минимум 3 раза в неделю. Комплекс упражнений подбирается индивидуально.
Рекомендуется использовать специальные ортопедические приспособления (стельки, корсеты, шины и т. д.) при необходимости.
Стандартная терапия
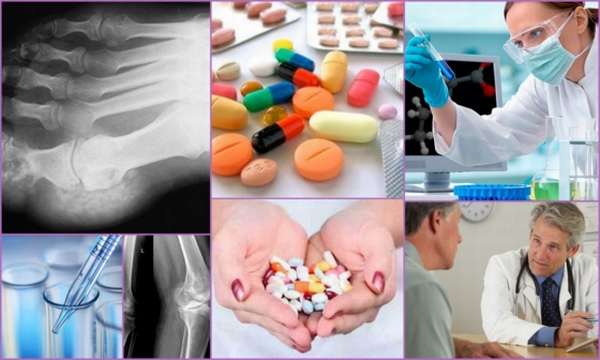
В практике клиницистов активно используются определенные стандарты лечения для каждого заболевания и отступиться от этих стандартов возможно лишь при наличии противопоказаний у пациента.
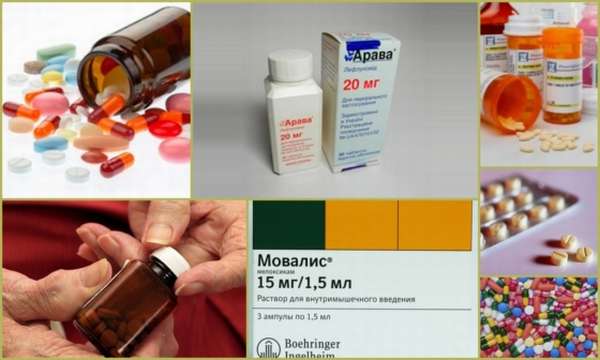
Ревматоидный артрит не исключение. Стандартное лечение ревматоидного артрита включает в себя использование следующих групп медикаментов:
- Нестероидные противовоспалительные препараты (НПВС).
- Базисные противовоспалительные препараты (БПВП).
- Глюкокортикостероиды (ГКС).
Эти препараты не только устраняют болевой синдром и снимают признаки воспаления, но и предотвращают процесс разрушения хряща и костей. Теперь каждую группу лекарственных средств мы рассмотрим отдельно.

Данная группа средств направлена на уменьшение или полное устранение болевого синдрома. Почти все препараты отпускаются без рецепта врача. Однако при выраженном и запущенном процессе эти препараты малоэффективны.
Имеют противопоказания, основные из которых со стороны желудочно-кишечного тракта. При наличии язвы, гастрита, дуоденита их прием не рекомендуется.
В связи с наличием влияния на слизистые пищеварительного тракта предпочтительно применение селективных НПВП: Мелоксикам, Целекоксиб, Нимулид.
При назначении Целекоксиба или Целебрекса необходимо выяснить и аллергологический анамнез, т. к. у пациентов с аллергией на сульфаниламиды и ко-тримаксазол могут возникнуть осложнения. При приеме Диклофенака нужно регулярно проверять показатели АЛТ и АСТ с периодичность в 8 недель.
БПВП – основная группа препаратов для лечения ревматоидного артрита. Назначаются они сразу же после постановки диагноза каждому пациенту, не имеющему к ним противопоказаний.
Основные характеристики БПВП:
Существует несколько классификаций БПВП. По происхождению выделяют синтетические (таргетные и традиционные) и биологические препараты. По клиническому применению лекарственные средства делятся на препараты первого ряда и второго ряда.
Препараты первого ряда назначаются всем пациентам с ревматоидным артритом при отсутствии противопоказаний, т. к. они наиболее эффективны и их применение лучше переносится пациентами. К ним относятся: Метотрексат, Лефлуномид (наиболее известен как Арава) и Сульфасалазин. О каждом препарате поговорим более подробно.

Этот препарат является так называемым золотым стандартом лечения ревматоидного артрита. Обладает противоопухолевым, иммунодепрессивным и цитостатическим фармакологическим действием.
Противопоказан при наличии аллергии к компонентам препарата, анемия, снижение количества тромбоцитов и лейкоцитов, при печеночной и почечной недостаточности, беременности, при лейкозах с выраженным геморрагическим синдромом (наружные и внутренние кровотечения, патология свертываемости крови).
Начальная доза подбирается индивидуально (от 7,5 до 25 мг в сутки) и в последующем постепенно увеличивается до достижения положительного эффекта или появления признаков непереносимости.
Существуют таблетированные и инъекционные формы препарата. Уколы назначаются пациентам с патологией пищеварительного тракта.
Прием Метотрексата обязательно должен сопровождаться приемом фолиевой кислоты в дозе не менее 5 мг.
Торговое название – Арава. Стандартная схема лечения этим препаратом: первые 3 дня по 100 мг в сутки, затем по 20 мг в день на постоянной основе.
Проивопоказания: гиперчувствительность и беременность.
В ходе многочисленных клинических испытаний было доказано положительное течение, достижение стойкой и продолжительной ремиссии.

Особенно эффективен на начальных стадиях ревматоидного артрита с низкой или умеренной активностью патологического процесса. По эффективности при данном условии не уступает другим БПВП.
Противопоказан при анемии, тяжелых заболеваниях печени и почек, беременность, период лактации, индивидуальной лекарственной непереносимости.
К препаратам второй линии БПВП относятся препараты золота в форме уколов. К их назначению прибегают в крайних случаях, при непереносимости БПВП первой линии.
К побочным эффектам от базисной терапии можно отнести:
- Поражение ЖКТ: тошнота, рвота, изжога, боль в эпигастральной области, потеря веса, диспепсия.
- Кожная сыпь с зудом.
- Снижение резистентности организма к инфекциям.
- Повышение артериального давления.
- Протеинурия, отеки.
При неэффективности стандартной базисной терапии прибегают к использованию ингибиторов фактора некроза опухоли: Адалимумаб, Инфликсимаб, Голимумаб и т. д. Другим вариантом является сочетание нескольких базисных препаратов.
У лечения артрита БПВП есть и негативные стороны. Они заключаются в снижении иммунных сил организма (а следовательно, и повышение приверженности к инфекциям), высокая вероятность появления впервые аллергической реакции и, что немаловажно, каждый из медикаментов имеет высокую стоимость.

Глюкокортикостероиды – это гормоны, которые в нашем организме вырабатываются корой надпочечников. Они оказывают выраженное противовоспалительное действие в короткие сроки. Быстро снимают боль и выраженность отека сустава.
Имеют большое количество нежелательных побочных реакций (в результате системного применения). Зачастую ревматологи используют внутрисуставное введение кортикостероидов во избежание побочных реакций. Подобное использование применяется исключительно в стадии обострения заболевания.
В качестве самостоятельной терапии ревматоидного артрита не используются, т. к. не влияют на механизм заболевания, а лишь устраняют симптоматику. Вследствие этого могут быть использованы исключительно в сочетании с БПВП.
Зачастую к применению ГКС приходят при наличии резистентного к базисной терапии высокими дозами артрита.
Нужно помнить, что ранняя диагностика и своевременно начатое лечение (оптимальный вариант – в течение первых 3–6 месяцев от начала заболевания) ревматоидного артрита предотвратят дальнейшее прогрессирование процесса и разрушение сустава.
Добрый день!В поликлинике по месту жительства нет ревматолога. До посещения платного специалиста, прошу Вас проконсультировать меня по следующему вопросу.
Доза метотрексата 25 мг 1 раз в неделю в/м.
Перехожу от фолиевой кислоты (5 мг на следующий день после укола) на кальция фолинат с капельницей. После укола появляется охриплость голоса.
Как принимать кальция фолинат в каплях? В одной капле 400 мкг. Разово или ежедневно?
С уважением, Татьяна Лютикова
Охриплость голоса может быть проявлением аллергической реакции. Вам необходим очный осмотр врача.
![]()
здравствуйте у меня проблемы с голенными суставами обращалась к ревматологу ее рекомендации вводить гиалурон в суставы анализы никакие не назначала обратилась к другому ревматологу назначила анализ на СРБ .14мм ревмат фактор-103мм АСКО отр что этот анлиз говорит что у меня ревматоидный артрит спасибо
Здравствуйте! Чтобы оценить данные ревмопроб, нужно знать референсные нормы конкретной лаборатории (где сдавали кровь). По одному этому анализу диагноз ревматоидного артрита не устанавливают.
![]()
Здравствуйте! Ответ на заданный 26.12.2018 вопрос не получила к сожалению…
Здравствуйте! Схему приема Ваших лекарств определяет врач после осмотра. Вы должны были его посетить.
Читайте также:


