Психогенная лихорадка у детей
Одной из возможных причин возникновения криптогенной лихорадки является прием лекарственных препаратов. У больных с необъяснимой лихорадкой следует тщательно собирать лекарственный анамнез. Лихорадка, возникшая при аллергии в ответ на прием какого-либо антибиотика, может наслаиваться на лихорадку, возникшую вследствие инфекционного процесса, по поводу которого больной получал антибиотик, что значительно усложняет ситуацию. Наиболее часто лихорадку вызывает прием таких общеизвестных лекарственных препаратов, как сульфаниламиды, бромиды, препараты мышьяка, йода, тиоурацил, барбитураты, слабительные средства, особенно содержащие фенолфталеин. Любые подозрения на лекарственную лихорадку можно легко снять отменой этих препаратов. Диагноз можно подтвердить приемом пробных доз препаратов после стихания лихорадки, однако подобный эксперимент может привести к неприятным и даже опасным последствиям.
Множественные эмболии ветвей легочной артерии.
Значение множественных эмболии ветвей легочной артерии в возникновении лихорадки неясного генеза снижается. По существу оно было преувеличено. Однако бессимптомный тромбоз глубоких вен голеней и таза может приводить к длительному фебрилитету вследствие тромбофлебита или в результате повторных эмболии мелких ветвей легочной артерии. Эти эмболии не всегда проявляются болезненностью плевры или кровохарканьем, однако часто вызывают кашель, одышку и неприятные ощущения в области грудной клетки. Подтвердить диагноз помогают ультразвуковое исследование легких и венография. Иногда у таких больных вследствие тромбоза почечной вены развивается нефротический синдром. У женщин причиной возникновения лихорадки неясного генеза в послеродовой период является тромбофлебит вен таза, сопровождающийся эмболией легочной артерии или протекающий без нее.
Большинство гемолитических анемий характеризуется приступами лихорадки и острыми гемолитическими кризами, которые могут привести к сильному ознобу и значительному повышению температуры. Проведение дифференциальной диагностики между серповидно-клеточной анемией и острой ревматической атакой всегда вызывает известные затруднения. Заподозрить гемолитическую анемию можно при более быстром развитии анемии, чем это бывает при других заболеваниях, протекающих с повышением температуры, а также в случае выявления сопутствующего ретикулоцитоза и желтухи. Лихорадка нехарактерна для анемий, обусловленных потерей крови в результате внешних причин и уремии.
Давние скопления крови в замкнутых пространствах, например после травм, особенно в околоселезеночной области, в перикарде или в забрюшинном пространстве, могут приводить к затяжной лихорадке, особенно у больных, получающих антикоагулянты. В таких случаях очень важна правильная постановка диагноза, так как удаление сгустков приводит к улучше нию состояния больного. Лихорадка часто развивается при внутрипросветном расслоении аорты.
Иногда эта болезнь не диагностируется и протекает в виде лихорадки неясного генеза.
Семейная средиземноморская лихорадка.
Заболеваемость семейной средиземноморской лихорадкой снижается благодаря быстрой диагностике этого заболевания.
Лихорадка вследствие нарушения механизмов терморегуляции возникает, как правило, редко. В этих случаях фебрилитет развивается без каких-либо видимых причин или может отмечаться ненормально высокая температура при заболеваниях, сопровождающихся умеренным повышением температуры. Диагноз ставят методом исключения. На некоторых больных положительно влияет применение аминазина.
Привычная гипертермия. Нередко у больного без признаков остропротекающего заболевания температура тела может повышаться в пределах 37,2—38°С. Длительное незначительное повышение температуры может быть признаком серьезного заболевания, хотя для некоторых людей такая температура тела является нормальной. Способа обнаружения таких лиц нет. Возможность выявления подобных случаев значительно варьирует среди людей различных возрастных групп. У молодых женщин отмечают специфическое состояние, называемое привычной гипертермией. Температура тела у них обычно бывает в пределах 37,2—38°С постоянно или отмечается скачкообразное повышение и понижение ее в течение ряда лет. Кроме этого, имеются жалобы, характерные для психоневроза, такие как быстрая утомляемость, бессонница, расстройства кишечника, неопределенные болезненные ощущения и головная боль. При тщательном длительном- обследовании признаков органического заболевания выявить не удается. Большинство таких людей ходят от одного специалиста к другому и подвергаются неприятным, дорогим, а иногда и вредным обследованиям, лечению и даже операциям. Диагностировать привычную гипертермию следует только после соответствующего периода обследования и наблюдения и, если больной убедится в справедливости поставленного диагноза, ему следует оказать необходимую помощь.
У больных старше среднего возраста даже незначительный фебрилитет нужно рассматривать как возможный признак органического поражения. Болезни, которые следует исключать у лиц данной возрастной группы, сходны с описанными выше под заголовком Болезни с длительно текущей лихорадкой.
Иногда больные умышленно вызывают повышение температуры. Среди таких больных большинство составляют молодые женщины, как правило, из вспомогательного персонала лечебных учреждений, хотя есть и школьницы, желающие пропустить занятия. Этих больных можно разделить на две группы: одни заражают себя какими-либо бактериями или иным заражающим материалом, другие ищут способ заставить термометр показывать более высокую температуру тела, чем есть на самом деле. Если есть подозрение на симуляцию, следует измерить температуру повторно, при этом надо находиться у постели больной в течение всего времени, пока она будет измерять температуру. Другой возможностью выявить искусственное повышение температуры является несоответствие между температурой и частотой пульса, а также выраженное повышение температуры тела (свыше 41,1°С у взрослых) при отсутствии озноба, потоотделения или тахикардии. Такие случаи относят к разряду психических заболеваний под названием пограничные синдромы, состояния, средние между неврозом и психозом, при которых следует быть осторожным с прогнозом. Другие, в основном молодые девочки, фальсифицируют температуру тела, чтобы обратиться за психиатрической помощью, и хорошо чувствуют себя после психотерапии.
Больные с лихорадкой неясного генеза с неустановленным диагнозом.
Таких больных можно разделить на несколько групп. У больных первой группы болезнь вирусного происхождения протекает длительно без лечения, напоминает инфекционный мононуклеоз, цитомегаловирус, вирусный гепатит или аденовирусную инфекцию, однако возбудителя болезни выделить не удается. Выздоровление спонтанное. У больных второй группы хороший эффект дает применение антибиотиков. В таких случаях можно предположить наличие криптогенной бактериальной инфекции. У больных -третьей группы лихорадку купируют стероидами, что напоминает, не являясь, однако, диагностическим признаком, заболевания иммунной системы. Иногда у таких больных нет необходимости в длительном приеме стероидов, однако у других без приема стероидных препаратов безлихорадочных периодов с исчезновением воспалительных изменений не бывает. У некоторых больных пожилого возраста заболевание протекает в виде старческой формы ювенильного ревматоидного артрита (болезнь Стилла).

Очень часто температура у взрослых и детей поднимается беспричинно, при этом горло не болит, нет насморка, но градусник показывает повышение температуры тела. В этом случае специалисты говорят о лихорадке на нервной почве, точнее, о психогенном повышении температуры.
Общие сведения

В норме температура тела здорового взрослого или ребенка составляет от 36 до 37 градусов. Субфебрильной температурой называется ее повышение с 37 градусов, а высокой температурой – от 38 градусов и выше. Есть люди с индивидуальными особенностями физиологии, для которых повседневной считается пониженная температура – от 35,3 до 35,8 градусов, либо у них постоянно присутствует субфебрильная температура, но при этом они отлично себя чувствуют.
Повышение температуры тела относительно обычной нормы воспринимается и ощущается человеком по-разному. Чаще всего появляется слабость, ломота в теле, болит голова, есть ощущение озноба, головокружение, болезненное ощущение в глазах.
Если есть признаки ОРВИ, гриппа или другого заболевания, повышение температуры будет важным диагностическим признаком при оценке состояния пациента. Если же других симптомов нет и, кроме повышенной температуры, ничего не происходит, следует особое внимание уделить психосоматике этого состояния.

Психосоматические причины

Психогенная температура может подняться у людей с лабильной психикой, повышенной эмоциональностью и чувствительностью, ей подвержены почти все дети в силу возрастных особенностей нервной системы.
Синдром хронической усталости и некоторые депрессивные состояния, сопровождающиеся субфебрильной температурой, более свойственны людям, которые привыкли не демонстрировать окружающим своих истинных чувств. У них обычно температура всегда имеет довольно высокие значения.
Психология болезни, точнее, состояния, такова, что она напрямую указывает на адаптивные трудности, поэтому у детей психосоматический жар может появиться внезапно в ответ на смену привычной обстановке (семья меняет место жительства, ребенка отдали в детский сад, в школу, перевели в другое детское заведение). Обычно такая температура снижается и приходит к нормальным значениям сразу после того, как ребенок оказывается в привычной обстановке или адаптируется к новым условиям.

Как вылечить?
Отдельного внимания заслуживают вопросы лечения такой температуры, ведь на жаропонижающие средства в этом случае надежды мало – они либо не помогают, либо помогают, но ненадолго, и жар снова появляется. Лечение требует правильного подхода с учетом возможной причины недуга.
Лечение следует начинать с поиска проблемы. Необходимо расслабиться и честно ответить на вопрос, зачем человек пытается сбежать, чего делать не хочется, по какой причине создано заболевание. Также нужно уточнить, нет ли на кого-то сильного гнева и раздражения. Полученные ответы будут терапевтическим назначением.
Есть гнев – значит, необходимо отпустить его, простить обидчика, поблагодарить свой организм за подсказку и настроиться на позитивные эмоции (даже в том случае, если в образе обидчика можно найти огромное количество хороших черт и достоинств). В таком случае температура понизится уже в течение нескольких часов.
Есть нежелание выполнять какую-то порученную работу – стоит позвонить коллегам и честно отказаться от нее, сославшись, например, на то, что переоценили собственные силы. После этого станет заметно легче, и жар начнет спадать.

Таким образом, в медикаментах такая температура практически не нуждается. К тому же ее легче предотвратить, если знать, почему и как она возникает.

медицинский обозреватель, специалист по психосоматике, мама 4х детей

Лихорадка у ребенка, детей
Лихорадка является защитно-приспособительной реакцией организма на воздействие патогенных факторов (вирусы, бактериальная инфекция, иммунные комплексы и т. д.), важнейшим проявлением которой является перестройка терморегуляции на поддержание большего, чем в норме, уровня теплосодержания и более высокой температуры тела.
Другими важнейшими проявлениями лихорадки являются усиление иммунного ответа организма, стимуляция бактерицидной активности полиморфноядерных лейкоцитов, повышение выработки интерферона фибробластами при некоторых вирусных инфекциях, а также стимуляция других механизмов защиты организма, препятствующих размножению многих микроорганизмов и способствующих их гибели.
Кроме того, лихорадка важна как сигнал тревоги для других систем организма, указывающий на наличие в нем патологического процесса.
В некоторых случаях лихорадка может не сопровождаться повышением температуры тела.
Исходы инфекционных заболеваний, сопровождающихся повышением температуры тела, всегда лучше, чем протекающих без повышения температуры тела или при ее искусственном фармакологическом снижении (применении жаропонижающих средств).
Повышение температуры тела при лихорадке может играть адаптивную роль только при ее подъеме до определенного предела — 40-41 град С. При высокой гипертермии наблюдается усиление интенсивности обменных процессов, существенно увеличивается потребность тканей в кислороде, возрастает интенсификация кровотока для выноса большого количества тепла из тканей тела на его поверхность. Все это ведет к повышению нагрузки на дыхательную и сердечно-сосудистую системы. Усиление метаболических процессов при гипертермии сопровождается угрозой возникновения ацидоза, нарушения водно-солевого обмена, истощения энергетических ресурсов, что наиболее опасно для функции нервной системы, миокарда, почек. В первую очередь страдают функции ЦНС, что нередко проявляется развитием судорожного синдрома — фебрильных судорог (особенно у детей раннего возраста, имеющих перинатальное повреждение ЦНС). В момент судорог может наступить остановка дыхания, ведущая к гибели больного. При гипертермическом состоянии может развиться отек мозга, когда состояние ребенка резко ухудшается, нарастает угнетение центральной нервной системы, возникают нарушения сердечного ритма, снижается артериальное давление. Гипертермическое состояние само по себе может привести к смертельному исходу вследствие развивающихся энергетического истощения, внутрисосудистого свертывания крови и отека мозга.
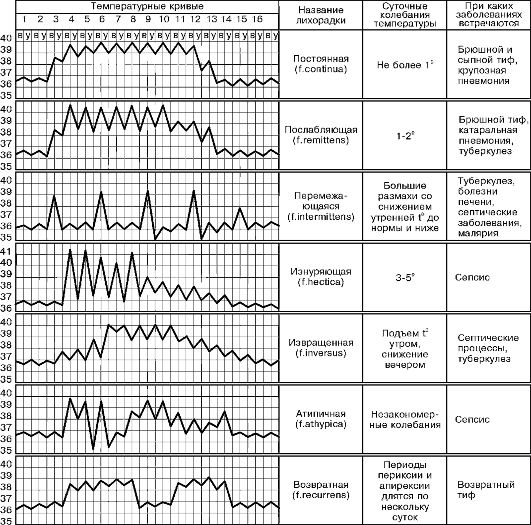
В зависимости от величины подъема температуры тела лихорадка делится на субфебрильную (37-38 град С), умеренную (38,1-39 град С), высокую гипертермию (39,1-41 град С), гиперпиретическую (свыше 41 град С); по длительности повышения — на эфемерную (от нескольких часов до 2 дн), острую (до 15 дн), подострую (до 45 дн), хроническую (свыше 45 дн); по типу температурной кривой различаются постоянная, ремиттирующая, перемежающаяся, гектическая, возвратная, волнообразная и неправильная лихорадки.
Все причины возникновения лихорадки можно разделить на инфекционные и неинфекционные. В условиях умеренного и холодного климата она чаще связана с ОРВИ, в условиях жаркого — с кишечными инфекциями.
Известно, что при подъеме температуры тела увеличивается число сердечных сокращений. Однако такое соответствие при разных заболеваниях проявляется по-разному. Так, для классического течения брюшного тифа характерно известное отставание частоты пульса от степени повышения температуры (относительная брадикардия).
Поэтому целесообразно ориентироваться на сочетание лихорадки с другими симптомами.
Температура высокая (превышает 39 град С), с суточными колебаниями менее 1 град С. Протекает без ознобов, обильных потов, кожа горячая, сухая, белье не увлажнено. Такая температура характерна для крупозной пневмонии, рожистого воспаления, брюшного тифа классического течения, сыпного тифа.
Степень повышения температуры может быть разной. Суточные колебания составляют 1-2 град С, не достигая нормальных цифр. Характерны познабливания. В фазу снижения температуры наблюдается потоотделение. Типична для бруцеллеза, бронхопневмонии, ревматизма, вирусных заболеваний и др.
Характеризуется правильным чередованием повышения температуры с размахом в несколько градусов, чаще до высокого уровня с периодами нормальной или субнормальной температуры (1-2 дн). Подъем температуры сопровождается ознобом, жаром, спад — обильным потом. Следует учитывать, что иногда перемежающийся тип лихорадки устанавливается не сразу. В первые дни болезни ему может предшествовать так называемая инициальная лихорадка постоянного или неправильного типа. Типична для малярии, пиелонефрита, плеврита, сепсиса и др.
Суточные размахи температуры особенно велики, достигают 3-4 град С с падением до нормального или субнормального уровня (ниже 36 град С). Характерны сильные ознобы и обильные поты. Регистрируется при сепсисе, туберкулезе.
Отличается чередованием периодов высокой постоянной лихорадки в течение 2-7 дн. с безлихорадочными периодами такой же продолжительности. Температура снижается критически с обильным потоотделением. Типична для возвратного тифа.
Протекает с разными незакономерными колебаниями температуры. Характерны познабливание и потоотделение. Встречается при многих инфекциях, в частности при спорадическом брюшном тифе.
Характеризуется плавными подъемами и снижениями температуры тела с нормальными ее показателями в интервалах между подъемами температуры (некоторые формы лимфогранулематоза и злокачественных опухолей, бруцеллез).
В большинстве случаев причина лихорадки проясняется при появлении типичных для той или иной инфекции симптомов, или температура нормализуется самостоятельно через несколько дней. В случаях острой лихорадки неясной этиологии требуются повышенное внимание врача, тщательный сбор анамнеза, неоднократное обследование ребенка. Чем продолжительнее у ребенка лихорадка без характерных симптомов той или иной инфекции, тем менее вероятно наличие последней.
Лихорадки неинфекционного генеза достаточно многочисленны, повышение температуры при них редко превышает 38-38,5 град С, часто они имеют возрастные особенности.
Причинами неинфекционной лихорадки могут быть прием лекарств, некоторые метаболические заболевания, наследственные факторы, железодефицитная анемия, обширные поражения кожи.
Нарушения терморегуляции могут наблюдаться при острых и хронических заболеваниях ЦНС. Высокая температура тела, как правило, имеет постоянный характер. Общее состояние ребенка практически не нарушается. Показатели сердечной деятельности повышаются незначительно и не соответствуют температуре тела, которая может достигать 41-43 °С. Длительность лихорадки (в течение месяцев и даже лет) свидетельствует о ее неинфекционной природе.
Наибольшие затруднения в диагностике вызывает лихорадка неясной этиологии, для которой характерно повышение температуры тела до 38,3 град С и более в течение 3 нед. Наиболее частой причиной субфебрильной лихорадки являются очаговые инфекции разной локализации (хронический тонзиллит, холецистит, гинекологические заболевания, пиелит), туберкулез, ревматизм, инфекционно-аллергический миокардит.
Гипертермический синдром (ГС) — резкое повышение температуры тела выше 41 град С с нарушением терморегуляции, вызывающее расстройства деятельности сердечно-сосудистой и центральной нервной систем, которые выражаются в нарушении сознания и появлении симптомов отека мозга. ГС развивается вследствие несоответствия механизмов теплоотдачи и наработки тепла. Инициируется этот процесс рядом биологически активных веществ, образующихся при воспалительном ответе организма. При гипертермии значительно увеличивается потребление кислорода, нарушается углеводный обмен, резко снижается уровень энергетических веществ. В ряде случаев гипертермический синдром развивается вследствие тяжелой вододефицитной дегидратации, гипертиреоидного криза или под влиянием некоторых лекарственных средств. ГС наблюдается в основном у детей раннего возраста с поражением нервной системы. Нередко сопровождается судорогами, беспокойством, пронзительным криком.
Группа наследственных заболеваний, характеризующихся резким повышением температуры до 39-42 град С в ответ на введение ингаляционных анестезирующих средств, а также миорелаксантов, кофеина, сердечных гликозидов и др. Она носит наследственный характер и обусловлена ферментными аномалиями мембран мышечных клеток. Злокачественная гипертермия требует интенсивного лечения.
Причины лихорадки неясного генеза
- инфекции
- злокачественные опухоли
- аутоиммунные состояния
- прочие причины
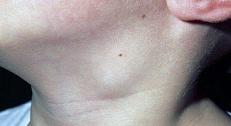
Шейным лимфаденитом называют остро возникшее увеличение шейн.
- классический подтип
- внутрибольничный подтип
- иммунодефицитный (нейтропенический) подтип
- ВИЧ-ассоциированный подтип
Классификация лихорадки неясного генеза (FUO) Таблица 1
Инфекции, злокачественные опухоли, коллагеновые сосудистые заболевания
Продолжительность >3 недель
Наличие как минимум трех амбулаторных визитов к врачу или проведение трех суток в стационаре
Энтероколит, вызванный Clostridium difficile (антибиотик-ассоциированная диарея), лекарственно-индуцированная лихорадка, легочная эмболия, септический тромбофлебит, синусит
Начало лихорадки в стационаре, ≥24 часов от поступления.
Отсутствие диагноза после трех суток поиска
Оппортунистические бактериальные инфекции (то есть инфекции бактериальными возбудителями, не вызывающими болезней у людей с сохранным иммунитетом), аспергиллез, кандидоз, герпетическая инфекция
Абсолютное количество нейтрофилов ≤ 500 кл в мм 3
Отсутствие диагноза после трех суток поиска
Цитомегаловирус, Микобактериальная внутриклеточная инфекция (специфическая инфекция ВИЧ-инфицированных пациентов в стадии СПИДа), пневмония, вызванная Pneumocystis carinii, лекарственно-индуцированная лихорадка, саркома Капоши, лимфома
Продолжительность> 4 недель для амбулаторных больных,> 3-х дней для стационарных больных
Дифференциальная диагностика лихорадки неясного генеза
Дифференциальный диагноз FUO обычно разбивается на четыре основных подгруппы: инфекции, злокачественные новообразования, аутоиммунные состояния и прочие (см. таблицу 2).
Основные причины лихорадки неясного генеза. Таблица 2
Болезнь Стилла у взрослых
Абсцесс малого таза
Воспалительные заболевания
толстого кишечника
Вирус иммунодефицита человека
Гепатит (алкогольный,
гранулематозный или волчаночный)
Тромбоз глубоких вен
Рак толстого кишечника
Рак поджелудочной железы
Среди множества инфекционных заболеваний, способных вызывать FUO, туберкулез (особенно внелегочные формы) и абсцессы брюшной/тазовой области являются наиболее распространенными.
Врачи первичного звена сталкиваются с разными случаями, когд.
Из-за существенного увеличения продолжительности жизни, а также достижений в области диагностики и лечения болезней, обычных в этой группе населения, злокачественные новообразования стали частым явлением у пожилых пациентов. Злокачественные новообразования нередко трудно диагностировать, особенно такие, как хронические лейкозы, лимфомы, почечно-клеточный рак и рак с метастазами. Именно эти виды рака часто вызывают лихорадку неясного генеза.
Ревматоидный артрит и ревматизм являются воспалительными заболеваниями, которые раньше были самой частой причиной FUO, однако с развитием серологической диагностики эти заболевания, как правило, теперь диагностируется более оперативно. На этом фоне такие болезни как Болезнь Стилла у взрослых и височный артериит - стали наиболее распространенными аутоиммунными причинами FUO, потому что они остаются весьма труднодиагностируемыми даже с помощью лабораторных исследований.
Мультисистемные воспалительные заболевания, такие как височный артериит и ревматическая полимиалгия, особенно часто являются причиной FUO у пациентов старше 65 лет.
Самой частой причиной FUO в этой группе является медикаментозная (лекарственно-индуцированная) лихорадка. Это состояние является частью реакции гиперчувствительности к конкретным препаратам, таким как диуретики, обезболивающие препараты, антиаритмические средства, противосудорожные препараты, седативные средства, некоторые антибиотики (цефалоспорины), антигистаминные препараты, барбитураты, салицилаты, и сульфонамиды (см. таблицу 3).
Осложнения цирроза и гепатита (алкогольного, гранулематозного или волчаночного), также могут являться потенциальными причинами FUO. Тромбоз глубоких вен хотя и является редкой причиной FUO, однако должен быть исключен у таких пациентов с помощью доплеровского исследования вен. Искусственная лихорадка должна быть заподозрена у пациентов с медицинским образованием или большим опытом общения с медицинскими работниками, при наличии психиатрических симптомов, и при продолжительности лихорадки более шести месяцев.
Даже после проведения всех необходимых методов диагностики – отсутствие окончательного диагноза у пациента с FUO – не является редкостью; по статистике около 20% случаев остаются без диагноза. Однако, если самое тщательное исследование не выявило причины FUO, то прогноз такого пациента, как правило, благоприятный.
Диагностический подход к пациенту с лихорадкой неясного генеза
Стартовый подход к пациенту с лихорадкой неясного генеза включает в себя: полный подробный анамнез, физикальный осмотр и базовые дополнительные методы обследования (ОАК, ОАМ, рентгенограмма/флюорография легких, осмотр гинеколога для женщин). Первым шагом диагностики является изучение анамнеза лихорадки и документирование ее модели (см рисунок 1).
Различают следующие основные модели лихорадки: постоянная, ремиттирующая (послабляющая), интермиттирующая (перемежающаяся), извращенная, гектическая (истощающая) и неправильная.

Симптомы настораживающие в отношении туберкулеза. Тактика де.
- Развернутый клинический (общий) анализ крови.
- Биохимический анализ: АЛС, АСТ, СРБ, ЩФ, билирубины
- Общий анализ мочи
- Посев мочи и/или крови на стерильность.
- проба Манту
- рентгенограмма легких или флюорография
- УЗИ брюшной полости и органом малого таза — по показаниям.
Простые "симптомы-подсказки", найденные во время стартового тестирования, часто позволяют врачу склониться к одной из больших групп FUO, сконцентрировать и оптимизировать усилия. Дальнейшие диагностические исследования — должны быть логичным продолжением зародившихся диагностических гипотез; не следует скатываться к бессистемному назначению дорогостоящих и/или инвазивных методов.
Кожная проба с туберкулином — недорогой скрининговый тест, который должен быть назначен всем пациентам с лихорадкой неясного генеза. Однако сам по себе этот метод не может быть достаточным обоснованием туберкулезной этиологии лихорадки, или наличия активного туберкулеза. Рентгенограмма грудной клетки также должна быть проведена всем таким пациентам для выявления возможной инфекции, коллагеновых сосудистых заболеваний, или злокачественных новообразований. Если рентгенограмма не дала нужных сведений, а подозрение на эти болезни сохраняется — возможно назначение более конкретных методов исследования: серологических, УЗИ, компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ) и изотопного сканирования.
УЗИ брюшной полости и органов малого таза, как и КТ — могут быть назначены и на первом этапе диагностики при уверенном подозрении на заболевания органов этих полостей. Эти методы, вкупе с прицельными биопсиями — значительно снижают необходимость в инвазивных методиках (лапароскопии, биопсии и др)
МРТ следует отложить на последующие этапы, и применять лишь когда в этом возникла необходимость или диагноз остается неясным. Использование радионуклеотидных методов — оправданно при некоторых воспалительных или опухолевых болезнях, однако совершенно бесполезно при коллагеновых сосудистых заболеваниях и других болезнях.
Здравствуйте!
Выкладывайте результаты осмотров, имеющиеся анализы, так будет о чем говорить.
Кровь:
HGB Гемоглобин 134
MCHC Гемоглобина, средняя в конц. в кл-ках 340
MCH Гемоглобина, сред. сод-е в эритр 28?30
КИС Эритроциты 4,73
RDW Эритроцитов, распр-ние по ширине 14,8
HCT Гематокрит 0,39
MCV Средний объем клеток 83,3
PLT Тромбоциты 277
PCT Тромбоцитов, суммарный объем 0,24
MPV Тромбоцитов, средний объем 8,51
PDW Тромбоцитов, распред-ние по ширине 17,4
WBC Лейкоциты 7,28
Lym Лимфоциты 2,87
MON Моноциты 0,36
GRA Гранулоциты 3,72
Миелоциты 0
Метамиелоциты 0
Палочкоядерные нейтрофилы 2
Сегментоядерные нейтрофилы 51
Эозинофилы 3
Базофилы 1
Лимфоциты 39
Моноциты 4
СОЭ 7
Биохимия осталась в поликлинике, но помню, алт и аст - норма, циков нет, С реактив. белок - 0,2, асло -нет
Моча:
Цвет - желтый, плотность 1020, PH - 5, белки, бактерии, глюкоза, китоновые тела, эпителий и т.д. - 0, ураты - 1
Иммунологич. исследования по выявлению маркеров инфекц. заболеваний:
Herpes simplex IG M, anti-EBV Ig M, CMV Ig M, Антитела к 4 паразитам, Herpes simplex Ig G, a\t-EBV G к капсидному антигену, anti-EBV Ig G EA - всё отрицательно. anti-EBV IG G-Na - 147,3 CMV Ig G - положительно
ПЦР:
EBV колич. (вирус Эпштейн-Барра) ПЦР - отрицательный
CMV (цитомегаловирус) ПЦР (колическтвенный) - отрицательный
УЗИ брюшной полости - внутренние органы без изменений, обычных размеров, новообразований не выявлено
МРТ головного мозга: МР-картина головного мозга без патологических изменений
Посев крови на стерильность - всё отрицательно.
Гормоны щитовидной железы - результаты анализов в поликлинике, но в середине нормы, точных цифр не помню.
существует диагноз:лихорадка неясного генеза,ставится методом исключения всех возможных причин лихорадки.При отсутсвии потери веса, выраженного ухудшения общего состояния вероятность , что лихорадка доброкачественняя выше.Если не длалиь стоит сделат анализы на ревматоидный фактор, антинуклеарные антитела и. по мере исследования и исключения других возможных причин.
Всем спасибо!
Сегодня нам поставили окончательный диагноз - Гипоталамическая дисфункция посинфекционального генеза с нарушением терморегуляции.
А вот необоснованное назначение хрено-феронов детям, как показывает отечественная практика, как-раз и ведет к тому, что у ребенка длительно держится температура, а слабообразованные педиатры потом лепят такие несуразные диагнозы.
Интересно полюбопытствовать, на основании какой-такой обьективной информации был поставлен такой диагноз. Ребенок перенес энцефалит? черепно-мозговую травму?
Да, два года назад была закрытая ЧМТ.
Диагноз поставили в центре неврологии, на основании УЗДГ и электроэнцефалограммы. "Хрено-фероны" тут не причём.
Да, два года назад была закрытая ЧМТ.
Диагноз поставили в центре неврологии, на основании УЗДГ и электроэнцефалограммы. "Хрено-фероны" тут не причём.
УЗДГ - дает представление о кровоснабжении мозга.
ЭЭГ - исключает только эпилепсию.
Ни гипоталамус, ни перенесенные инфекции, ни центр терморегуляции эти исследования не визуализируют.
Поискал "гипоталамическую дисфункцию" в международной классификации болезней и не нашел: [Ссылки могут видеть только зарегистрированные и активированные пользователи]
Ваши врачи в центре неврологи - не врачи, а люди безосновательно ставящие несуществующие диагнозы.
УЗДГ - дает представление о кровоснабжении мозга.
ЭЭГ - исключает только эпилепсию.
Ни гипоталамус, ни перенесенные инфекции, ни центр терморегуляции эти исследования не визуализируют.
Поискал "гипоталамическую дисфункцию" в международной классификации болезней и не нашел:
Ваши врачи в центре неврологи - не врачи, а люди безосновательно ставящие несуществующие диагнозы.
А что искать? Каковы ваши идеи относительно возможного диагноза?
Странно, что вы не нашли ничего по "гипоталамической дисфункции", материалов по ней огромное количество, например, - [Ссылки могут видеть только зарегистрированные и активированные пользователи] [Ссылки могут видеть только зарегистрированные и активированные пользователи] [Ссылки могут видеть только зарегистрированные и активированные пользователи]
Цитата: "Центральные нарушения терморегуляции чаще встречается у больных с врожденной или приобретенной гипоталамической дисфункцией и связаны как с органическим поражением ЦНС (объемные процессы и нарушения кровообращения в диэнцефальной области, энцефалиты, ЧМТ, фебрильная шизофрения, нейрохирургические вмешательства, интоксикации, длительный прием антибиотиков, гипотензивных средств, дифенина, нейролептиков), так и с ее функциональными расстройствами (синдром вегетативной дистонии, депрессивно-ипохондрические состояния)."
В МКБ-10 данная патология рассматривается под кодом Е23.3 "Дисфункция гипоталамуса".
Заключения последних обследований следующие: УЗДГ - асиммметрия кровотока в шее - 26%, признаки правосторонней венозной дисгемии в ВББ.
Результаты ЭЭГ без особых паталогий, эпилепсию, слава богу, не выявили, а вот из выявленного: 1.лёгкие диффузные изменения биоэлектрической активности головного мозга функционального характера, возможно вегетососудистого генеза 2. лёгкая заинтересованность медиобазальных структур височных долей 3. лёгкая функциональная неустойчивость ствола мозга (на диэнцефальном уровне) при проведении пробы с ГВ, без формирования паттернов пароксизмальной активности.
Фактически, поставили нейрогенную гипертермию на фоне ВСД и прочих совпавших вместе факторов - перенесённого гриппа, закрытой ЧМТ в прошлом, возможно, стресса в школе.
P.S. Позавчера вечером поправили кровообращение в шее и грудном отделе позвоночника - температура почти мгновенно спала с 41 до 36,6 и так держится пока.
А что искать? Каковы ваши идеи относительно возможного диагноза?
Странно, что вы не нашли ничего по "гипоталамической дисфункции", материалов по ней огромное количество, например, - [Ссылки могут видеть только зарегистрированные и активированные пользователи] [Ссылки могут видеть только зарегистрированные и активированные пользователи] [Ссылки могут видеть только зарегистрированные и активированные пользователи]
Цитата: "Центральные нарушения терморегуляции чаще встречается у больных с врожденной или приобретенной гипоталамической дисфункцией и связаны как с органическим поражением ЦНС (объемные процессы и нарушения кровообращения в диэнцефальной области, энцефалиты, ЧМТ, фебрильная шизофрения, нейрохирургические вмешательства, интоксикации, длительный прием антибиотиков, гипотензивных средств, дифенина, нейролептиков), так и с ее функциональными расстройствами (синдром вегетативной дистонии, депрессивно-ипохондрические состояния)."
В МКБ-10 данная патология рассматривается под кодом Е23.3 "Дисфункция гипоталамуса".
Заключения последних обследований следующие: УЗДГ - асиммметрия кровотока в шее - 26%, признаки правосторонней венозной дисгемии в ВББ.
Результаты ЭЭГ без особых паталогий, эпилепсию, слава богу, не выявили, а вот из выявленного: 1.лёгкие диффузные изменения биоэлектрической активности головного мозга функционального характера, возможно вегетососудистого генеза 2. лёгкая заинтересованность медиобазальных структур височных долей 3. лёгкая функциональная неустойчивость ствола мозга (на диэнцефальном уровне) при проведении пробы с ГВ, без формирования паттернов пароксизмальной активности.
Фактически, поставили нейрогенную гипертермию на фоне ВСД и прочих совпавших вместе факторов - перенесённого гриппа, закрытой ЧМТ в прошлом, возможно, стресса в школе.
P.S. Позавчера вечером поправили кровообращение в шее и грудном отделе позвоночника - температура почти мгновенно спала с 41 до 36,6 и так держится пока.
Приведенные Вами статьи не выдерживают критики, простите.
Поищите соответствия в заслуживающих доверие источниках:
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
То, что гипоталамус - это эндокринный орган, я знаю.
Е23.3 Дисфункция гипоталамуса, не классифицированная в других рубриках. Исключены: синдром Прадера-Вилли (Q87.1), синдром Рассела-Сильвера (Q87.1).
Только при чем тут неврологи? И какое к этому имеет отношение УЗДГ и ЭЭГ?
Повторю, что ЭЭГ - это лишь метод для исключения эпилепсии. Остальное в заключении - от лукавого.
"поправили кровообращение в шее и грудном отделе позвоночника" - это тоже недоказанный никем советский бред, часто чреватый переломами. Вы всерьез думаете, что массаж (даже очень грубый) в силах как-то повлиять на дисфункцию гипоталамуса? Что функция гипоталамуса как-то сильно привязана к кровообращению в позвоночнике и шее?
Моя идея о диагнозе?!
Не делайте из ребенка ипохондрика, не водите его непрерывно по всяким шарлатанам, сходите к ним сами. Не делайте исследований, которые не нужны и сомнительны.
Попробуйте некоторое время пожить без термометра.
Аргумент за психиатрический генез - то, что сомнительный шарлатанский метод помог как волшебная палочка:
температура почти мгновенно спала с 41 до 36,6 и так держится пока
Читайте также:


