Пункция сустава при ревматоидном артрите
Пункция суставов и других синовиальных образований в ревматологии используется очень широко. Исследование их содержимого имеет большое диагностическое и прогностическое значение.
К пункции прибегают в случаях накопления в суставе, синовиальной сумке или сухожильном влагалище избыточного количества содержимого — синовиальной жидкости, гноя, крови, что характерно для выраженных воспалительных процессов или травмы. Пункция в ревматологии используется в диагностических и лечебных целях при таких заболеваниях, как ревматоидный артрит, псориатическая артропатия и подагра, а также травматическое повреждение сустава и синовиальных образований.
При дегенеративно-дистрофических заболеваниях суставов пункция производится лишь в случаях развития выраженного вторичного синовита. Накопление в суставе большого количества жидкости сопровождается выраженным болевым синдромом, эвакуация избыточной жидкости облегчает страдания пациента. Поэтому пункция сустава таким больным нередко применяется как неотложная лечебная мера. Особенно интенсивные боли бывают при некоторых инфекционных артритах (например, гонорея).
Пункция сустава и околосуставпых образований чрезвычайно важна для диагностики. По характеру пунктата в ряде случаев можно с определенностью судить о генезе патологии. Например, наличие гноя свидетельствует об инфекционной ее природе, наличие крови — чаще о травме.
Полученная при пункции жидкость подлежит лабораторному исследованию. Пунктирующий врач обязан указать количество добытой жидкости, ее вид, характер и под каким давлением она набирается в шприц. Пункцию может проводить не только хирург, но и любой подготовленный врач со строгим соблюдением правил асептики и антисептики. Исключительную осторожность надо соблюдать при пункции тазобедренного сустава, его анатомические особенности требуют большого опыта.
При пункции необходимо соблюдать следующие условия:
• манипуляция выполняется в операционной или чистой перевязочной;
• перед пункцией необходимо подготовить соответствующим образом операционное поле; локальное обезболивание лидокаином проводится лить при сильном беспокойстве больного; правильное и быстрое введение иглы боли не вызывает;
• во время пункции суставов верхних конечностей больной сидит, положив руки на столик, пункция суставов нижних конечностей проводится в лежащем положении больного;
• для пункции используется 10 мл стерильный шприц с тонкой иглой, стерильные пробирки и предметные стекла;
• прокол делается в рекомендуемом месте для каждого сустава или около-суставного образования;
• пункция выполняется быстро, после прокола кожи необходимо в шприце создать небольшой вакуум оттягиванием поршня; продвигая иглу вглубь, производится отсасывание жидкости;
• при пункции сустава с избыточным содержимым в лечебных целях удаляется максимальное его количество;
• после удаления иглы место прокола смазывается настойкой йода и покрывается стерильной повязкой.
Пункция каждого сустава должна проводиться в строго определенном (наиболее доступном) месте, что окажется более эффективным и позволит избежать осложнений.
Во время пункции сустава или других синовиальных образований с лечебной целью могут вводиться необходимые медикаменты (антибиотики, новокаин, глюкокортикостероидные гормоны, противовоспалительные средства и др.).
Особенно широко применяются ГКС гормоны, дающие быстрый противовоспалительный местный эффект. Эти препараты вводятся как при неинфекционных артритах, так и при инфекционных, исключая туберкулезный артрит и гемартроз. При распространенных артритах к лечебной пункции прибегают реже, в этих случаях более эффективной является не локальная терапия, а общетерапевтическая.
Приводим информацию о местах пункции отдельных суставов (Насонова В.А., Бунчук Н.Б., 1997).
Коленный сустав. Лучшим считается ретрапателлярный доступ с наружной или внутренней стороны сустава при максимально разогнутом его положении (рис. 263). Четырехглавая мышца при этом должна быть максимально расслабленной, а надколенник смещен медиально или латералыго. Иглу вводят до момента ее касания хряща надколенника.
Пробную пункцию можно делать па уровне межсуставной линии, что обеспечит попадание иглы в полость сустава, а не в заворот, а также у внутреннего или наружного края собственной связки надколенника.
Голеностопный сустав (рис. 264). Пункция делается в зависимости от локализации патологического процесса и места наибольшего скопления жидкости в суставе. При решении врача о необходимости пунктировать с наружной стороны сустава укол делается на средине между крайним сухожилием разгибателя пальцев и передним краем наружной лодыжки. Если необходимо пунктировать с внутренней стороны сустава, то укол делается в промежутке между крайним внутренним сухожилием длинного разгибателя большого пальца и передним краем внутренней лодыжки.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
По статистике, ревматоидным артритом (РА) страдает около 1% населения планеты, причем среди женщин заболеваемость в несколько раз выше, чем среди мужчин.
Каждому восьмому пациенту с РА через 13 лет с момента манифестации болезни требуется эндопротезирование. Причиной чаще всего является недостаточная эффективность консервативного лечения, позднее назначение базисных противовоспалительных (БПВП) и генно-инженерных биологических (ГИБП) препаратов. Необходимость делать операцию может возникать и в результате высокой активности самого заболевания.
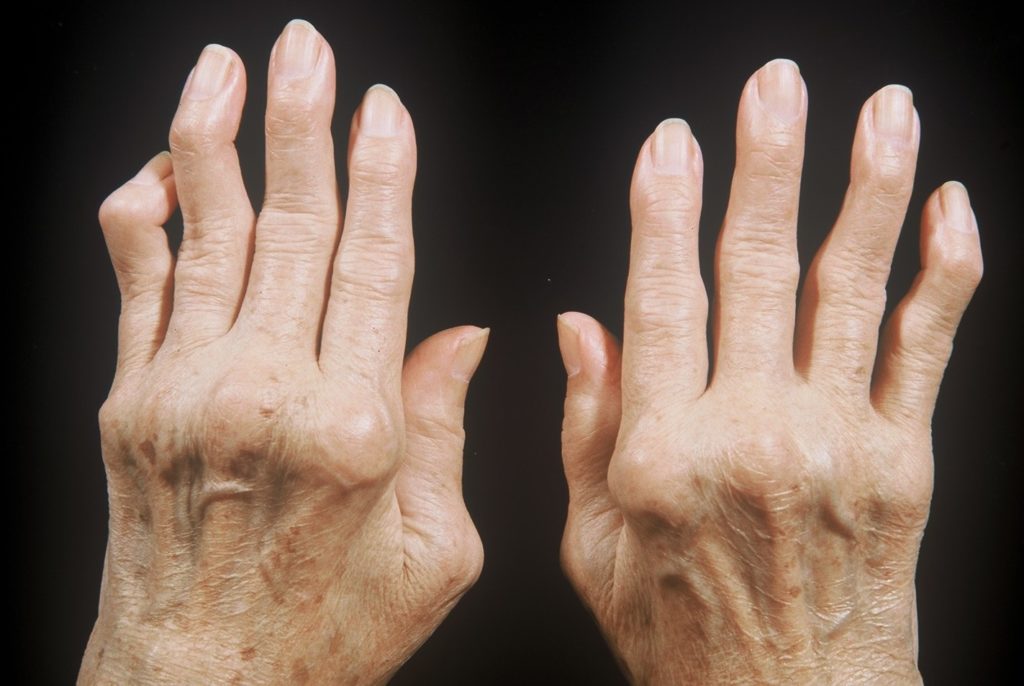
Ревматоидный артрит пальцев рук
Что такое ревматоидный артрит
Ревматоидный артрит — одно из распространенных системных заболеваний соединительной ткани. Для болезни характерно образование в организме аутоантител к синовиальным оболочкам суставов. При этом в крови пациентов обнаруживают IgM и IgG к измененному Fc участку IgG (ревматоидные факторы). Практически у всех больных выявляют повышенный уровень антител к циклическому цитруллин-содержащему пептиду — АЦЦП (anti-CCP).
Образовавшиеся антитела атакуют синовиальную оболочку суставов и вызывают развитие воспалительного процесса в ней. Со временем воспаление распространяется на периартикулярные ткани, хрящи и даже кости. Это приводит к их постепенному разрушению. Со временем пораженные суставы деформируются и перестают справляться со своими функциями. Человека начинают беспокоить сильные боли, которые тяжело поддаются лечению и со временем усиливаются.


На начальных стадиях РА проявляется такими симптомами:
- утренняя скованность в суставах, которая исчезает в течение дня;
- незначительное повышение температуры, периодическая бессонница и отсутствие аппетита;
- появление характерных ревматоидных узелков, чаще на разгибательной поверхности локтей;
- прогрессирующие боли и деформация пораженных суставов при отсутствии лечения.
Как правило, аутоиммунное воспаление сначала поражает мелкие суставы кистей. Позже воспаляться могут крупные суставы (коленные, тазобедренные) с развитием гонартроза и коксартроза. Их поражение в дальнейшем и приводит к необходимости в хирургическом вмешательстве.
Однако ревматоидный артрит не всегда является основанием для эндопротезирования. Потребность в замене суставов часто возникает у людей с асептическим некрозом, деформирующим артрозом и остеопорозом. Эти заболевания также могут стать причиной тяжелого повреждения колена/ТБС. РА в таком случае — только сопутствующая патология, которая затрудняет выполнение операции.
Установка эндопротеза при ревматоидном артрите
Ревматоидным артритом болеют в основном женщины старше 40-50 лет. Помимо массивного разрушения суставов у таких пациенток часто выявляют сопутствующий остеопороз, для которого характерно снижение плотности костной ткани. В таких условиях надежная фиксация эндопротеза возможна лишь при использовании костного цемента. Поэтому при РА в большинстве случаев устанавливают именно цементные эндопротезы. Установку бесцементных моделей выполняют только в молодом возрасте, при хорошем состоянии костной ткани.
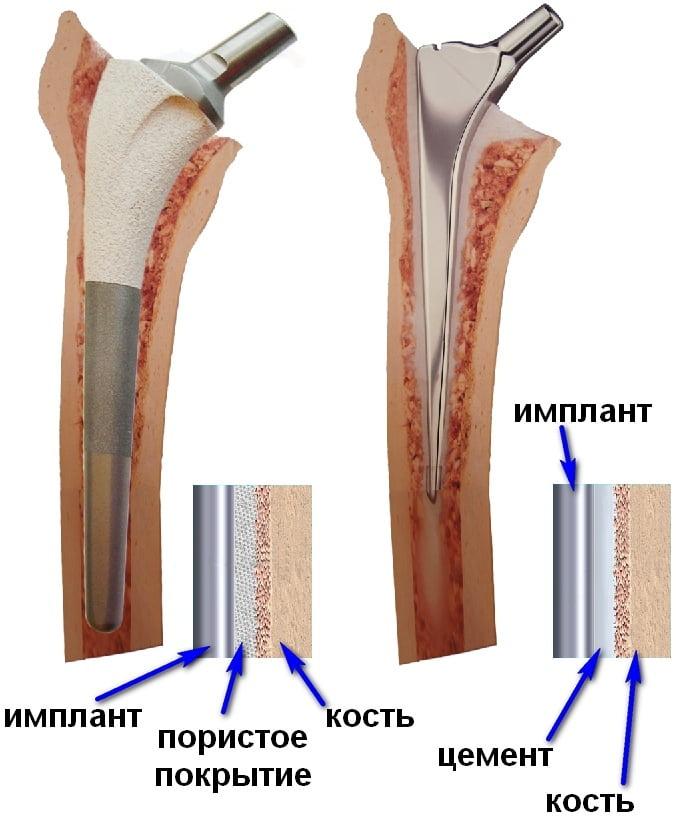
У пациентов с высокоактивным РА обычно выявляют массивное поражение синовиальных оболочек и разрушение костной ткани (значительное истончение стенок и дна вертлужной впадины ТБС). В таком случае в ходе операции врачам приходится выполнять тотальную синовэктомию, проводить реконструкцию вертлужной впадины и пластику костных дефектов.
На поздних стадиях РА практически у всех больных нарушается кровообращение и микроциркуляция в мягких тканях конечностей, а также повреждаются околосуставные ткани. На фоне приема лекарственных препаратов у многих пациентов наблюдается иммуносупрессия. Все это повышает риск развития инфекционных и тромбоэмболических осложнений. Поэтому при эндопротезировании у таких больных крайне важна малотравматичность операции, минимальное повреждение мягких тканей, усиленная профилактика тромбозов и инфекции.
Залогом успешного эндопротезирования при РА является снижение активности заболевания перед планируемым хирургическим вмешательством и профилактика остеопороза. Если больной не получал базисную противовоспалительную и генно-инженерную терапию, ему сначала рекомендуют пройти курс лечения. Операцию планируют лишь по достижении низкой активности болезни.
Отметим, что выполнение эндопротезирования не требует отмены базисных и гормональных препаратов перед операцией. Однако ГИБП должны быть отменены как минимум за 4-6 месяцев до хирургического вмешательства. В противном случае у больного повышается риск развития туберкулеза и других оппортунистических инфекций, в том числе антибактериальных. В какие сроки после операции возобновлять прием ГИБП — врачи определяют в индивидуальном порядке.
Степень риска при проведении операции
У пациентов с активным ревматоидным артритом риск осложнений выше, чем у тех, кто оперируется из-за деформирующего артроза или асептического некроза. Причина этого — сопутствующее РА массивное поражение синовиальных оболочек и периартикулярных тканей, грубые дефекты костей, нарушение микроциркуляции, снижение иммунитета.
Распространенные осложнения эндопротезирования при РА:
- перипротезная инфекция;
- нестабильность эндопротеза и связочного аппарата сустава;
- периостальные и перипротезные переломы;
- тромбофлебит и тромбоэмболия.
Больным с РА после операции чаще остальных требуется длительная госпитализация и сложные ревизионные операции. Примечательно, что у таких пациентов увеличиваются сроки заживления послеоперационной раны. Если в среднем после операции на колене швы снимают через 14-15 дней, то в случае с ревматоидным артритом — только спустя 16-17 дней.
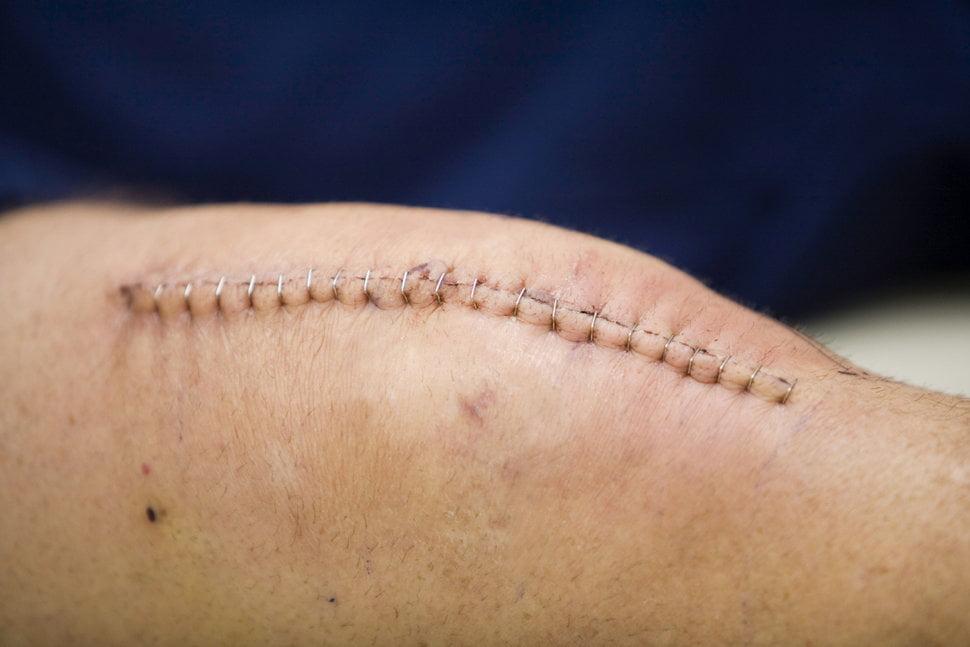
Шов на коленном суставе.
Долгосрочные перспективы
Тотальное эндопротезирование позволяет полностью устранить болевой синдром, улучшить функциональные способности сустава и повысить качество жизни пациента. При отсутствии осложнений после операции больной может вернуться к активному образу жизни. Вне зависимости от возраста, хирургическое вмешательство является эффективным методом как медицинской, так и социальной реабилитации.
После эндопротезирования всем пациентам требуется периодическое рентгенологическое обследование и КТ зоны оперированного сустава. Их выполняют с целью ранней диагностики нестабильности эндопротеза.
Замена колена/ТБС не является поводом для прекращения базисной противовоспалительной, гормональной и генно-инженерной терапии. Напротив, всем пациентам требуется дальнейшее консервативное лечение с назначением адекватных доз лекарственных препаратов. Это необходимо для подавления активности заболевания и предотвращения дальнейшей деструкции суставов.
Итоги
Потребность в замене крупных суставов у больных с РА возникает в двух случаях:
- при высокой активности болезни, которая привела к тяжелому поражению коленного/тазобедренного сустава;
- при сопутствующем асептическом некрозе, деформирующем остеоартрозе и остеопорозе.
Выполнение операции при ревматоидном артрите сопряжено с рядом трудностей. Чтобы добиться хороших результатов, врачам необходимо рационально комбинировать консервативные и оперативные методы лечения. Пациентам с РА требуется назначение гормональных, базисных противовоспалительных и генно-инженерных препаратов. Также им необходима усиленная профилактика тромбоэмболических и инфекционных осложнений.
Сегодня врачи стараются использовать рациональный подход к лечению ревматоидного артрита. Он заключается в раннем назначении адекватных доз БПВП, тщательном контроле ревматолога за эффективностью лечения, своевременном подключении к терапии ГИБП. С одной стороны, это позволяет уменьшить потребность в дальнейшем эндопротезировании, с другой — снизить активность заболевания и в целом улучшить результаты хирургического лечения.

Наиболее распространенное показание для проведения пункции сустава (артроцентеза) – артриты различного происхождения. Есть несколько типов артрита, они разделены на группы по их клиническому течению и суставным изменениям. Определить наличие и тип артрита помогает пункция.
Цели проведения пункции суставов
- Пункция сустава используется для получения суставной жидкости для лабораторного обследования. Анализ жидкости может помочь определить причины воспаления суставов или артрита, такие как инфекции, подагра или ревматоидный артрит. Врачи проводят исследование для подсчета белых клеток крови, кристаллов, белка, глюкозы и наличия инфекционных возбудителей.
- Пункция также полезна в облегчении припухлости и боли в суставах при удалении суставной жидкости, гноя, которые являются источниками ферментов, разрушающих сустав.
- В лечебных целях при пункции вводят препараты, чтобы быстро снять воспаление.
Проведение процедуры

Артроцентез является амбулаторной процедурой, которая занимает всего от 5 до 10 минут. Проведение заключаются в следующем:
- Пациента просят сидеть или лежать в таком положении, которое дает врачу легкий доступ к суставу. Например, когда делают аспирацию в коленном суставе, пациента попросят откинуть с ногу, расслабленную или выпрямленную под небольшим углом. Валик или полотенце ставят под колено для поддержки.
- Врач отмечает место, где должен быть сделан прокол. Кожа вокруг места прокола тщательно очищается.
- Иногда врач использует ультразвук или другую медицинскую визуализацию, чтобы помочь игле точно войти в полость сустава. Если используется ультразвук, то на небольшой участок кожи вблизи пункционной иглы наносят гель. Изображение суставного пространства будет проецироваться на экране монитора.
- Во время пункции применяют анестетик, такой как лидокаин, или распыляемый на кожу анестетик (хлористый этил). Иногда используется, как инъекционный анестетик, так и местное средство. Общая анестезия проводится при глубоких пункциях (например, бедра), или, если пациент слишком тревожен и не может оставаться расслабленным при процедуре (например, ребенок).
- После того, как зона инъекции потеряла чувствительность, врач вводит иглу, соединенную со шприцем, в пораженный сустав или бурсу (суставную сумку) и по мере вытяжения поршня, шприц заполнится суставной жидкостью.
Если пункция должна сопровождаться кортикостероидными инъекциями или введением других лекарств, то игла может оставаться в суставе в то время как шприц, содержащий суставную жидкость, мягко отделяют и новый шприц с лекарством присоединяют. Затем препарат вводят в сустав.
По окончании манипуляции иглу вынимают, а площадь перевязывают.
Процедура может быть неудобна для пациента, но этот дискомфорт кратковременный. После того, как она завершена — образец суставной жидкости (синовиальной жидкости) подвергается анализу.
Результаты обследования

Синовиальная жидкость из сустава в норме прозрачная и вязкая.
Патологический процесс проявляется, когда жидкость:
- Непрозрачная или мутная — может указывать на воспаление;
- Гной – указывает на септический артрит или артрит, вызванный бактериями;
- Кровь в жидкости — может указывать на перелом или болезни крови;
- Кристаллы в жидкости — могут свидетельствовать подагре или псевдоподагре.
Есть много способов анализа синовиальной жидкости, в том числе физических и визуальных обследований:
- Анализ суставной жидкости под микроскопом;
- Флюоресценция;
- Обследование на бактерии, грибы и микроорганизмы и др.
Врач решит, какие виды анализов должны выполняться на основании симптомов пациента и истории болезни.
В образце синовиальной жидкости оценивают следующий характеристики:
- Объем. Здоровые суставы содержат только от 0,15 до 4,0 мл синовиальной жидкости, в зависимости от размера сустава. Слишком много жидкости указывает на воспаление.
- Вязкость. Нормальная синовиальная жидкость вязкая, и менее вязкая жидкость может указывать на воспаление.
- Цвет и прозрачность. Нормальная синовиальная жидкость прозрачна и бесцветна или палевого оттенка. Аномальная жидкость может выглядеть мутной, непрозрачной, и / или цветной (например, розовой или красной, окрашенной эритроцитами).
Изменения объема, вязкости, цвета или ясности указывает на необходимость дальнейшего лабораторного тестирования.
Специалисты лаборатории исследуют суставную жидкость под микроскопом на наличие кристаллов, белых кровяных клеток, микроорганизмов и других компонентов.
Кристаллы не видны в обычном пунктате. Наличие кристаллов мочевой кислоты в синовиальной жидкости указывает на подагру. Наличие кристаллов пирофосфата кальция говорит о псевдоподагре. Подготовленный лаборант может определить тип кристалла по его размеру, форме, и по тому, как он преломляет свет.
Увеличение белых кровяных элементов указывает на инфекционный артрит, подагру, или ревматоидный артрит. Большое количество белых кровяных клеток, называемых нейтрофилами позволяет предположить бактериальную инфекцию.
Микроорганизмы (например, бактерии) указывают на инфекцию, также могут быть обнаружены под микроскопом.
Красные кровяные тельца (эритроциты) появляются в суставной жидкости после травматического повреждения и слегка повышены у пациентов с остеоартритом. Они могут также присутствовать, если пациент имеет заболевания крови, такие как гемофилия.
Синовиальной жидкость при остеоартрите обычно:
- Прозрачная, желтая, густая и липкая;
- Может включать в себя небольшой фрагмент хряща;
- Содержит небольшое количество белых кровяных клеток.
Синовиальной жидкость при ревматоидном артрите:
- Цвет от желтого до зеленоватого;
- Не густая или липкая;
- Содержит рыхлые кусочки хряща;
- Содержит большое количество белых кровяных клеток (высокое их содержание — признак воспаления в суставе).
Смотрите видео о пункции коленного сустава:
Осложнения процедуры
Есть несколько возможных осложнений, связанных с пунктированием суставов, но возникают они очень редко:
- Местные гематомы;
- Небольшое кровотечение в суставе;
- Потеря пигмента кожи;
- Редкое, но серьезное осложнение пункции – занесение инфекции в суставную сумку.
Если в сустав вводят кортикостероиды отмечаются следующие осложнения:
- Воспаление в суставе в результате кристаллизации лекарственного средства;
- Атрофия тканей или потеря пигмента в месте инъекции кожи;
- Повышенный уровень сахара в крови;
- Обострение уже существующей в организме инфекции;
- Увеличение веса;
- Отек лица и туловища;
- Кровоподтеки.
Лабораторные тесты не единственный метод обследования заболевания и врачи не используют одни лишь результаты из лаборатории, чтобы поставить диагноз. Эти результаты используются в сочетании с информацией, полученной от физического осмотра, сбора анамнеза пациента, а также других источников, таких как рентгенография, МРТ и др.

Кому показаны инъекции при артрозе коленного сустава. Какие лекарства вводят в колено с помощью уколов.

Почему возникает импинджмент синдром плечевого сустава. Механизм развития синдрома соударения.

Хорошо тренированные мышцы и сухожилия обеспечивают защиту скелета и суставов от травм.

Как лечить артрит коленного сустава: принципы. Бифосфонаты для лечения остеопороза: показания.

Лазерная терапия при остеоартрозе и патологии суставов: как это работает. Общие принципы диагностики и лечения при переломах.

4) Связочный аппарат (капсула сустава; желтые связки, продольные связки). Нормальная анатомия краниовертебрального перехода.

В современной медицине, несмотря на все прогрессивные достижения, остается большое количество заболеваний, имеющих недостаточно изученные причины и сложные многоступенчатые механизмы развития, формирующие разнообразную клиническую картину с поражением тканей и органов, что обуславливает сложности в лечении. Например, системные заболевания соединительной ткани. К этой группе заболеваний относится ревматоидный артрит, отличительной чертой которого является эрозионно-деструктивное поражение суставов, преимущественно мелких. Причина его до сих пор не установлена, в механизме развития основная роль принадлежит атаке иммунитета на собственные ткани организма.
Продолжаются исследования причин и механизмов развития указанной патологии, поиск новых, более эффективных и безопасных методик лечения, особенно комплексного.
Содержание статьи
Ревматоидный артрит суставов: симптомы и лечение
Ревматоидный артрит характеризуется прогрессирующим разрушением суставов, которые на поздних стадиях заболевания приобретают необратимый характер. Типичные признаки патологии:
- наличие эрозивно-деструктивных элементов в области суставных поверхностей;
- разрушение мелких суставов;
- симметричное поражение;
- развитие воспаления в области стоп и кистей;
- деформации, препятствующие нормальному функционированию суставов.
Помимо типичных суставных поражений характерны также и нарушения со стороны других тканей и систем, включающие наличие серозитов (воспалительный процесс в области оболочек сердца, брюшины, плевральной оболочки), формирование воспалительных узелков под кожей, поражение сосудов в виде васкулитов, увеличение лимфоузлов (лимфаденопатии) и периферические поражения нервных окончаний (нейропатии).
Методы лечения ревматоидного артрита определяет врач-ревматолог, специализирующийся на аутоиммунных, воспалительных заболеваний. Он проводит полноценную диагностику: внешний осмотр с анализом всех жалоб и их подробной фиксацией в карте, проведение целого ряда лабораторных анализов и инструментальных исследований (включая данные УЗИ, рентгенографии и иных дополнительных процедур).
Медицинская коррекция базируется на длительных курсах лекарственных препаратов в сочетании с физиотерапией и немедикаментозными методиками, диетической коррекцией и, в некоторых случаях, с оперативным вмешательством. Проводятся курсы противорецидивной терапии и реабилитации, при этом чем раньше будут назначены препараты и рекомендованы методы лекарственного воздействия, тем более благоприятным будет прогноз. В запущенных случаях заболевание грозит стойкой инвалидностью.
Чаще подобная проблема возникает у взрослых, для детей типична своеобразная форма отклонения в виде ЮРА (ювенильной), с особенностями клинической симптоматики, диагностики и терапевтических подходов.

Причины и диагностика патологии
Точные причины заболевания на сегодняшний день не установлены, хотя имеются теории о природе его развития. По мнению большинства исследователей, имеют место наследственная предрасположенность, перенесенные инфекции и действие провоцирующих факторов. Отмечено, что некоторые микроорганизмы (ретровирусы, вирусы герпеса, цитомегаловирус, Эпштейн-Барр, краснухи, а также микоплазмы) способствуют развитию воспалительных процессов в суставах. В результате перенесённой инфекции и неправильной работы иммунитета происходит запуск аутоиммунных реакций — агрессии собственного иммунитета против соединительной ткани суставов и других частей тела, что приводит к разрастанию соединительной ткани и разрушению хрящевых структур и их необратимой деформацией. Процесс приводит к контрактурам — ограничениям в движениях и необратимым деформациям суставов, подвывихам и нарушению их функциональной активности.
В результатах лабораторных исследований обнаруживается увеличение СОЭ, щелочной фосфатазы и специфических показателей системных заболеваний – ревматоидного фактора, сиаловых кислот и серомукоида. При рентгенологическом исследовании появляются специфические симптомы поражения суставов.
Ревматоидный артрит: лечение в домашних условиях или стационарно?
Помещение пациента в стационар, когда возникают подозрения на развитие болезни или при уже установленном диагнозе, показано в следующих случаях:
- при необходимости подтверждения или опровержения диагноза, для уточнения особенностей течения, оценки прогноза в отношении дальнейшей жизни и трудоспособности, решения вопроса с инвалидностью;
- подбор базисной противовоспалительной терапии (БПВТ) препаратами на начальном этапе и затем на протяжении болезни;
- при резком обострении и развитии осложнений;
- когда имеют место тяжелые и системные проявления с вовлечением нервной системы и серозных оболочек;
- при формировании сопутствующих осложнений, признаков септического артрита или других, в том числе связанных с приемом лекарств.
Во всех остальных случаях допускается лечение в домашних условиях при строгом условии постоянного контроля врача с регулярным прохождением обследований.

Как избавиться от ревматоидного артрита: принципы терапии
Основу составляет комплексный подход и сочетание приема лекарств с немедикаментозными методиками, диетой, физионагрузками и реабилитационными мероприятиями. При необходимости к консультированию и разработке схемы терапии привлекается врач-ортопед, невролог, кардиолог, психотерапевт. При незначительной деформации суставов пациентам можно продолжать привычную деятельность с ограничением физических нагрузок и стрессов, при условии профилактики инфекционных заболеваний и отказа от вредных привычек.
Не менее важное условие для уменьшении симптомов, особенно в области нижних конечностей – это контроль за массой тела, что уменьшает нагрузки на пораженные суставные поверхности и кости, снижает риск остеопороза, переломов и деформаций. Правильно подобранная диета с высоким содержанием полиненасыщенных жирных кислот, качественных животных и растительных белков помогает в уменьшении интенсивности воспаления и стимулирует восстановление хрящевых тканей.
Врач подробно рассказывает пациенту как уменьшить проявление болезни за счет изменений физической активности, посредством занятий лечебной физкультурой и применения физиотерапевтических методик. В стадии минимальных проявлений или в период ремиссии показано санаторно-курортное оздоровление.
Стандарт лечения ревматоидного артрита
В последние время наблюдается ощутимый прогресс в понимании основных механизмов формирования, патологию рассматривают как хроническое воспалительное заболевание иммунной природы, при котором наиболее эффективна терапия в начальный период. Сегодня разработан новый стандарт, включающий применение целого ряда препаратов различного действия:
- нестероидные противовоспалительные средства (НПВС);
- гормональные (глюкокортикостероиды, или ГКС);
- биологические;
- синтетические средства для купирования иммунных и воспалительных реакций.
Основа улучшения самочувствия – это базисная противовоспалительная терапия (БПВТ), которую важно начать в первые месяцы развития, причем прием лекарственных средств должен быть регулярным (перорально, инъекционно), с постоянным изменением схемы при малой эффективности. Исчезновение или уменьшение клинических симптомов и признаков воспаления по лабораторным данным свидетельствует о результативности проводимых мер. Применение БПВТ должно осуществляться с учетом возможных побочных эффектов.
Как вылечить ревматоидный артрит
В острой стадии или при обострении хронической патологии необходима медикаментозная коррекция, но как проходит лечение, определяет исключительно лечащий врач. Применяются стероидные средства, препараты фактора некроза опухоли (ФНО), нестероидные противовоспалительные средства (НПВС).
На первом этапе проводят подавление острых процессов, с последующим переходом на поддерживающую терапию в период затухания симптомов и ремиссии. Нестероидные лекарства применяются наиболее активно, обычно это группа неселективных ингибиторов ЦОГ (циклооксигеназа — фермент, ответственный за синтез веществ, способствующих развитию воспаления). Эффект при их приеме развивается быстро, после 3-5 суток приема, но сами лекарства обладают целым рядом побочных эффектов, ограничивающих их длительное применение и выбор для некоторых категорий пациентов. Активно применяют селективные ингибиторы ЦОГ, обладающие меньшим списком побочных эффектов, они относятся к средствам нового поколения, лучше переносятся и более эффективны.
Лечение ревматоидного артрита подразумевает также лекарства группы глюкокортикоидов. Они быстро и сильно подавляют иммунные и воспалительные реакции, влияют на обменные процессы и применимы при неэффективности нестероидных противовоспалительных лекарств. ГКС уменьшают воспаление в области суставов и снижают вероятность поражения внутренних органов, но также имеют внушительный список побочных эффектов и противопоказаний, в связи с чем их употребление строго контролируется и подбирается очень тщательно и индивидуально. При пульс-терапии, в комбинации с цитостатическими средствами применяются только на базе стационара. Домашний неконтролируемый прием этих препаратов запрещен, они могут быть опасными в плане серьезных осложнений.

Препараты нового поколения для лечения ревматоидного артрита
На сегодняшний день для борьбы с данной патологией широко применяются препараты нового ряда – биологическая терапия. Специфические соединения, относящиеся к группе ингибиторов ФНО (факторы некроза опухоли), не позволяют разворачиваться клинической картине иммунного воспаления. Средства относительно недавно применяются, показали хорошие результаты, но значительно влияют на иммунитет, подавляя его на фоне длительного приема. Их назначают в сложных случаях, когда заболевание устойчиво к привычным средствам. Биопрепараты обладают одним существенным недостатком — высокой стоимостью, что ограничивает их широкое применение.
Местная терапия
Практикуется и наружный способ применения медикаментов, с этими целями назначаются лекарства для местного нанесения – гели, мази, кремы, пластыри с противовоспалительными компонентами. Основной эффект заключается в локальном воздействии на ткани сустава и околосуставные поверхности, лекарства используются с целью уменьшения боли и отека. Однако они обладают низкой эффективностью по сравнению с лекарствами, которые принимаются внутрь (таблетки), и рекомендуются только в комплексной терапии.
Часто наружные средства имеют многокомпонентный состав, могут содержать НПВС, гепарин (для улучшения микроциркуляции и проницаемости сосудов), местные анестетики (для уменьшения болезненности сустава).
Как лечиться от ревматоидного артрита при помощи физиотерапии
По мере стихания острого процесса всегда встает вопрос о том, что делать далее, в стадию затухания воспаления и при выходе в ремиссии. На этапе дополнительной коррекции, в том числе и в домашних условиях, показаны физионагрузки. Процедуры способствуют снижению болевых ощущений, устранению скованности по утрам, расширяют физическую активность пациента.
Применяются методики воздействия гальваническими токами и магнитными полями на область пораженных поверхностей, аппликации парафина или озокерита. Не менее эффективны и методики дозированного облучения инфракрасными лучами или ультразвуком определенной частоты.
Магнитотерапия при заболеваниях суставов оказывает наиболее выраженное положительное действие:
- уменьшает боли и отеки в области суставов;
- повышает объем движений;
- устраняет утреннюю скованность;
- позволяет уменьшить лекарственную нагрузку на организм, так как снижает необходимость приема препаратов с обезболивающим эффектом.
Хотя данные методики обладают достаточной активностью, они не могут применяться как единственное средство при решении вопроса как вылечить ревматоидный артрит и без назначения врача. Физиотерапия показана как дополнительная методика на фоне базисного лечения.
Задать вопрос врачу
Читайте также:


