Пути распространения инфекции по кисти
Панариций возникает в результате различных микротравм: оторванная заусеница, укол иглой, укол деревянной занозой, металлической стружкой. Особенно часто возникает панариций у рабочих людей, у которых на руках мозоли. Течение панариция имеет свои особенности, существенно отличающиеся от гнойных поражений других мягких тканей, от течения фурункула, карбункула, от течения флегмоны и абсцесса.
Особенности анатомического строения кисти
Сложное анатомическое строение кисти, тонкие и многообразные функции обусловили и специфику её кожи, значительно отличающуюся по строению от остального кожного покрова человека. Кожа тиной поверхности кисти эластичная, подвижная, легко растягивается и собирается в складки. Подкожная клетчатка развита слабо и состоит в основном из рыхлой соединительной ткани. Кожа ладони плотна, малоподвижна из-за сращений с ладонным апоневрозом, лишена волосяных луковиц и сальных желёз. Подкожная клетчатка ладони заключается между множественными вертикальными соединительнотканными волокнами, связывающими кожу с апоневрозом. Поэтому жировая клетчатка оказывается заключённой в отдельные ячейки и предстааяена в вше отдельных жировых долек.
Соединительнотканные волокна, связывающие кожу с апоневрозом и разделяющие жировую клетчатку на ячейки, при ранении кисти яатяются проводниками инфекции с поверхности в глубину, предотвращая в то же время распространение воспалительного процесса в ширину. Поэтому гнойно-воспалительные процессы кисти и пальцев опасны быстрым переходом (при несвоевременно начатом лечении) на сухожильный и костный аппарат.
В области ладонной поверхности кисти различают поверхностную и глубокую фасции. Поверхностная фасция проходит непосредственно под кожей и её жировой клетчаткой. Ладонный апоневроз образуется из сухожильных волокон, имеет треугольную форму, плотную консистенцию, от его радиального и ульнарного краёв отходят соединительнотканные тяжи к III и V пястным костям. Эти тяжи делят ладонь на три отдела: область thenar, hypothenar и срединное ладонное пространство, которое через комиссуральные отверстия (щели) сообщается с тыльной стороной кисти. По этим шелям воспалительные процессы с ладони могут распространяться на тыльную поверхность кисти. Глубокая ладонная фасция проходит под сухожилиями сгибателей пальцев и вместе с мышцами образует дно кисти. Между глубокой фасцией, межкостными мышцами и сухожилиями сгибателей находится глубокое клетчатом -ное пространство кисти. Отсюда гнойный экссудат может через картельный канал распространяться на предплечье в клетчаточное пространство Пирогов", В дистальном направлении гной из срединного ладонного пространства при неблагоприятных условиях проникает через каналы червеобразных мышц на тыльную поверхность II-V пальцев и во второй-четвёртый межпальцевые промежутки. Карпальный канал является связующим звеном между ладонной поверхностью кисти и предплечьем, через него на ладонную поверхность кисти проходят срединный нерв и сухожилия сгибателей пальцев. Через глубокое клетчаточное пространство кисти проходит глубокая артериальная ладонная дуга, а в поверхностном - поверхностная ладонная дуга, артерии пальцев и срединный нерв. На ладонной поверхности кисти различают ещё наружное н внутреннее фасциальные ложа. Во внутреннем ложе, расположенном между собственной фасцией и передней поверхностью V пястной кости, совместно с фасциальной перегородкой находятся мышцы hypothenar, а также глубокие ветви лучевой артерии и нерва. Наружное фасциальное ложе, содержимым которого является thenar, с внутренней стороны граничит с местом прикрепления собственной фасции к III пястной кости, с наружной - с боковой поверхностью I пястной кости.
Различают синовиальные влагалища сухожилий мышц тыльной и ладонной поверхностей кисти. В области ладонной поверхности располагаются общее влагалище сгибателей, влагалище сухожилия длинного сгибателя I пальца кисти, влагалище сухожилий II-IV пальцев кисти. Первые два влагалища заполняют канал запястья. Лучевое сухожильное влагалище длинного сгибателя I пальца начинается на 2-3 см проксимальнее шиловидного отростка лучевой кости и заканчивается у места прикрепления сухожилия данного сгибателя к основанию ногтевой фаланги I пальца. Локтевое влагалище содержит сухожилия сгибателей II- V пальцев, оно значительно шире лучевого синовиального ложа. Проксимальнее пястно-фаланговых сочленений синовиальное влагалище образует мешок, затем сужается и продолжается до основания ногтевой фаланги V пальца.
Ладонные синовиальные влагалища сухожилий II-IV пальцев изолированы друг от друга. Они начинаются на уровне пястно-фаланговых сочленений и продолжаются до основания ногтевых фаланг.
Синовиальные влагалища сухожилий кисти имеют определённое значение в патогенезе воспалительного процесса. Воспалительный экссудат, накопившийся между париетальным и висцеральным листками,может вызвать гибель сухожилия вследствие сдавления его брыжеечки и проходящих в ней сосудов, обеспечивающих питание сухожилия. В таких случаях только своевременное вскрытие сухожильного влагалища может предотвратить гибель питающих сухожилие сосудов и тем самым спасти его и сохранить полноценные функции кисти или пальцев.
Развитию инфекционного процесса благоприятствует множество факторов, включая неудаленные инородные тела, тугие повязки на ранах или венозный и лимфатический застой после переломов костей. Золотистый стафилококк высевают в 50% случаев инфекции кисти, вслед за ним по частоте идет бета-гемолитический стрептококк, высеваемый в 15% случаев. Другими типичными микроорганизмами являются аэробактер, энтерококк, кишечная палочка.
Тем не менее в 70% случаев инфекций кисти высевается смешанная флора. Развивающееся в течение нескольких часов воспаление обычно свидетельствует о том, что микробным агентом является стрептококк. Напротив, инфекция, вызванная стафилококком, развивается в течение нескольких дней. Признаками инфекции кисти являются местное повышение температуры, покраснение, боль и часто пульсация, а также опухание и болезненность. Позже отмечается флюктуация.
Инфекции с вовлечением в процесс сухожилий вызывают ограничение движений и болезненность по ходу сухожилий. Основой лечения любой инфекции кисти являются иммобилизация лонгетой с приданием конечности приподнятого положения и назначение соответствующих антибиотиков. При любой ране неиммунизированному больному следует ввести противостолбнячную сыворотку. Иммобилизацию проводят в положении, позволяющем наилучшее дренирование при всех инфекциях кисти. Поскольку золотистый стафилококк и бета-гемолитический стрептококк высеваются с частотой до 75%, антибиотик необходимо выбирать с расчетом его эффективности против этих возбудителей.
Препаратами выбора при большинстве инфекционных процессов кисти являются метициллин, эритромицин и цефалоспорины.
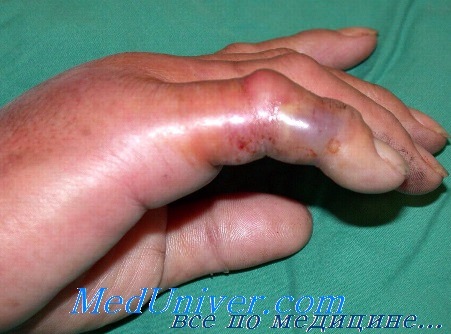
Фурункул и карбункул. Фурункулы и карбункулы встречаются довольно часто на тех местах кисти и руки, где растут волосы. Возбудителем обычно является золотистый стафилококк. В раннем периоде заболевания лечение включает покой, иммобилизацию, приподнятое положение конечности и системные антибиотики. При сформировавшемся абсцессе происходит его опорожнение либо спонтанно, либо через маленький разрез, сделанный скальпелем с лезвием № 11 над местом максимальной флюктуации. Дренирование ускоряется наложением согревающих компрессов. При неадекватном лечении фурункул и карбункул могут привести к развитию целлюлита кисти.
Пиодермия. Представляет собой гнойничковое заболевание кожи, развивающееся вокруг шва или неудаленного инородного тела кисти, обычно под влажной повязкой. Гранулема может достигать 20 мм в диаметре, но обычно размеры ее не превышают 3—5 мм. Эти образования болезненны. В случае небольших гранулем (3 мм) их лечат открытым способом и подсушиванием. Большие пиодермы иссекают вместе с поверхностным слоем кожи и лечат, как обычную рану.
Целлюлит. Целлюлит может развиться после царапин, уколов кожи или любого другого ранения кисти при неадекватной иммобилизации или небрежном уходе и часто встречается у наркоманов и алкоголиков. В зависимости от вида повреждающего фактора процесс может развиваться медленно или быстро. Для предупреждения развития отека кисть иммобилизуют, конечности придают приподнятое положение.
В случае быстропрогрессирующего (в течение нескольких часов) целлюлита показана фасциотомия, поскольку высока вероятность некроза, вызванного гемолитическим стрептококком. Этот тип целлюлита подлежит немедленной декомпрессии и хирургической обработке, а также антибиотикотерапии в больших дозах. Больных с целлюлитом кисти любой степени выраженности и нарушением ее функции, а также всех больных с сопутствующим диабетом следует госпитализировать.
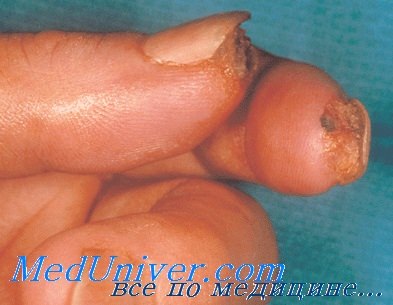
Паронихия и эпонихий. Паронихия — воспаление околоногтевого валика на лучевой или локтевой стороне пальца. Эпонихий — воспаление надногтевой пластинки. Они могут быть связаны с целлюлитом при распространении инфекции в проксимальном направлении в ткани, окружающие ногтевой валик. В типичных случаях больной обращается в отделение неотложной помощи с абсцессом, четко локализованным вокруг ногтевого валика или у основания ногтя. Большинство этих заболеваний вызывается стафилококковой инфекцией. Лечение заключается во вскрытии и дренировании.
Используют скальпель №11, вскрытие делают, скользя по ногтевой пластинке под околоногтевой валик до получения гноя. Ногтевой валик просто приподнимают, давая отток гною. Разрез обычно не требуется, за исключением больших абсцессов. Больному нужно посоветовать продолжать прикладывать теплые компрессы. При сопутствующем проксимальном целлюлите назначают системные антибиотики.
Воспаление межпальцевой перепонки. Воспаление межпальцевой перепонки развивается обычно при колотых ранах в этой области. Как правило, абсцесс располагается на дорсальной поверхности. Дренирование осуществляют разрезом по дорсальной поверхности перепонки, который должен быть продольным (в первом межпальцевом пространстве для избежания контрактуры — зигзагообразным). Эта инфекция часто приводит к тугоподвижности плюснефалангового сустава, если только вовремя не начато лечение, заключающееся во вскрытии, дренировании абсцесса, приподнятом положении конечности и назначении антибиотиков.
Срединное пространство ладони. Воспаление в данном участке развивается вследствие распространения инфекции из смежных влагалищ сухожилий сгибателей или при колотых ранах ладони. Ладонная фасция находится под большим натяжением, что приводит к выраженному отеку тыльной поверхности ладони. Однако точкой максимальной болезненности является средний отдел ладони. Этот абсцесс подлежит немедленному вскрытию и дренированию в операционной.
Дорсальное подапоневротическое и подкожное пространство. Тыльная поверхность кисти покрыта свободной, растягивающейся кожей, позволяющей накапливаться отечной жидкости при воспалении в другом отделе кисти. Этот отек тыльной поверхности кисти следует дифференцировать от инфекции подкожного пространства и подапоневротических флегмон на тыле кисти и по ходу сухожилий длинных разгибателей пальцев соответственно. Инфекция сопровождается болезненностью, которой никогда не бывает при простом отеке тыльной поверхности кисти. Эти инфекции обычно требуют дренирования через множественные разрезы. Больных следует направлять к хирургу.
Септический тендовагинит. Влагалища сухожилий сгибателей и разгибателей могут инфицироваться при порезах и колотых ранах, особенно в местах кожных суставных складок, где сухожилие со своим влагалищем находится в непосредственной близости к коже. Чаще всего инфекции вызывают золотистый стафилококк и стрептококк. Поскольку препятствия для распространения инфекции нет, в процесс вовлекается сухожильное влагалище на всем своем протяжении.
Диагноз ставят, растягивая пораженное синовиальное влагалище, стараясь при этом избежать пальпации над сухожилием, или с помощью активного или пассивного разгибания пальца. Диагноз можно также поставить, разгибая палец и приподнимая его за кончик ногтя, что вызывает сильнейшую боль по ходу сухожилия сгибателя. Этих больных госпитализируют. Конечность иммобилизуют с приданием ей приподнятого положения, назначают соответствующие антибиотики. Если быстрого разрешения процесса не наступает, показана хирургическая декомпрессия.
Укусы человеком относят к очень серьезным повреждениям, особенно в тканях с плохим кровоснабжением — связках, суставах или сухожилиях кисти. Хотя в рану при этом попадает множество микроорганизмов, самым патогенным из них является анаэробный стрептококк. Однако нередко встречается и золотистый стафилококк, в этом случае антибиотиками выбора будут цефалоспорины. Кожные раны над пястно-фаланговыми сочленениями, возникающие при кулачных драках, имеют тенденцию к самозатягиванию. В случае попадания с зубов анаэробов и затягивания проникающей в полость сустава раны в ней или вокруг суставной капсулы развивается очень серьезная инфекция, ведущая к контрактуре и деструкции сустава. Это же относится к ранам, располагающимся в непосредственной близости к сухожильному влагалищу.
Эти раны следует лечить с особой тщательностью и никогда не закрывать, а очищать и обильно промывать.
Конечность иммобилизуют, придав ей приподнятое положение, назначают антибиотики, больного госпитализируют.
Укусы животных. При укусе кошки чаще всего высевают Pasteurella multocida — микроорганизм, чувствительный к пенициллину и эритромицину. До 50% инфекций вызываются этим возбудителем при укусах собаки, и 95% инфекций поддаются лечению пенициллином.
Лимфангит и лимфаденит. Лимфангит может развиться при любой открытой ране и проявляется наличием красной полосы на тыле кисти, тянущейся в проксимальном направлении на волярную поверхность предплечья. Начало заболевания обычно острое, в течение нескольких часов, и возбудителем в этих случаях почти всегда является стрептококк. При дальнейшем распространении инфекции в локтевой или подмышечной ямке можно пропальпировать увеличенные лимфоузлы. Лечение включает покой, приподнятое положение конечности, иммобилизацию в физиологическом положении и антибиотики. Инфекция может сопровождаться отеком и припухлостью на тыльной стороне кисти.


Особенности течения гнойных заболеваний кисти связаны с особенностями её анатомического строения. Так, соединительно–тканные волокна, соединяющие кожу ладони с апоневрозом, при ранении кисти являются проводниками инфекции с поверхности в глубину. Поэтому гнойно-воспалительные заболевания кисти и пальцев опасны быстрым переходом на сухожильный и костный аппарат.
Апоневроз вместе с отходящими от него тяжами образует 3 ладонных пространства, которые через комиссуральные сообщаются с тыльной стороной кисти. По этим отверстиям воспалительные процессы с ладони могут распространяться на тыльную поверхность кисти.
Между глубокой фасцией, межкостными мышцами и сухожилиями сгибателей находится глубокое клетчаточное пространство кисти. Отсюда гнойный экксудат может через карпальный канала распространяться на предплечье в клетчаточное пространство Пирогова. В дистальном направлении гной при неблагоприятных условиях проникает через каналы червеобразных мышц на тыльную поверхность 2-4 пальцев и во 2-4 межпальцевые промежутки.
Синовиальные влагалища сухожилий кисти также имеют определенное значение в патогенезе воспалительного процесса. Восп. экссудат, накопившийся между листками влагалища, может вызвать гибель сухожилия вследствие сдавления его брыжейки и проходящий в ней сосудов.
В серозно-инфильтративной фазе воспаления: спиртовые ванночки, антибиотикотерапия, УВЧ-терапия.
Во время операций на кисти необходимо быть особенно внимательным в “запретной зоне” – дистальной части возвышения тенара, где проходит мышечная ветвь срединного нерва.
При подкожном, подногтевом панариции - используют аанестезию по Оберсту-Лукашевичу. При тяжелых формах панариция, флегмонах кисти – внутривенную местную анастезию, при тяжелых флегмонах кисти – внутривенный наркоз.
При операциях на кисти в зависимости от распространенности гнойного процесса производят одно- или двухсторонние боковые разрезы. Операцию заканчивают дренированием с помощью резиновой окончатой трубки (кроме кожного, подногтевого панариция – там отсекают только отслоившуюся часть эпидермиса или ногтевой пластинки). При U-образной флегмоне осуществляют дренирование синовиальных влагалищ 1, 2 пальцев и пространства Пирогова.
При глубоких флегмонах кисти после разреза проводят проточно-промывное дренирование.
Вопрос 18 Острый гематогенный остеомиелит
Возбудителем гематогенного остеомиелита в подавляющем большинстве случаев является золотистый стафилококк, несколько реже — стрептококк, пневмококк и кишечная палочка. Для гематогенного остеомиелита характерна моноинфекция.
Как следует из названия, гематогенному остеомиелиту обязательно должна предшествовать бактериемия. Местом внедрения возбудителя в кровь может быть небольшой, иногда малозаметный гнойный очаг (например, нагноившаяся ссадина, фурункул или гнойник в лимфоид-ном фолликуле при ангине), который к моменту возникновения клинически выраженного процесса в кости может быть излечен и забыт. В то же время бактериемия может быть и следствием тяжелых гнойных процессов.
Гематогенный остеомиелит является заболеванием периода роста — наиболее часто болеют дети в возрасте от 7 до 15 лет.
ЭТО, СКОРЕЕ ВСЕГО, ПИСАТЬ НЕ НУЖНО. >
в) Патологоанатомическая картина
При развитии гематогенного остеомиелита наблюдается ряд последовательных изменений.
Небольшой гнойник, образовавшийся на границе эпифизарного хряща в метафизе, вызывает омертвление близлежащих костных балок и тромбоз сосудов. Эти изменения распространяются в направлении диафиза (эпифизарный хрящ довольно устойчив к нагноению).
Костный мозг омертвевает и подвергается гнойному расплавлению), вследствие чего кортикальный слой кости лишается питания изнутри.
Через систему гаверсовых каналов гной распространяется под надкостницу, отслаивая ее от кости (у детей она связана рыхло) и образуя субпериостальный гнойник (б).
Благодаря этому кость лишается питания и со стороны надкостницы и омертвевает с образованием большего или меньшего участка остеонекроза. Высокое давление гноя внутри замкнутой костномозговой полости ведет к обильному всасыванию в кровь токсических продуктов и микроорганизмов, что обычно обусловливает тяжелую гнойную интоксикацию и даже сепсис. Высокое давление внутри костномозгового канала вызывает к тому же жестокие боли.
В конце концов гной, расплавляя надкостницу, прорывается в мягкие ткани, вызывая развитие межмышечной флегмоны. В последующем гной может прорваться и наружу с образованием свища.
Прорывом гноя или оперативным дренирование гнойного очага заканчивается острый период, характеризующийся тяжелым гнойно-некротическим процессом, захватывающим все основные элементы кости и сопровождающимся тяжелой интоксикацией.
При гематогенном остеомиелите чаще всего поражаются метафизы длинных трубчатых костей, наиболее часто — метафизы, прилежащие к коленному суставу. Диафизарные поражения наблюдаются втрое реже метафизарных. Из плоских костей чаще всего поражаются кости таза.
(2) КЛИНИЧЕСКАЯ КАРТИНА
Острый гематогенный остеомиелит у детей и подростков начинается обычно как тяжелое общее инфекционное заболевание, причем в первые дни общие симптомы настолько превалируют над местными.
Заболеванию нередко предшествуют ангина, местный гнойный процесс (нагноившаяся ссадина, фурункул) или ушиб конечности.
Заболевание начинается с внезапного подъема температуры до 39-40°С, сильного озноба, что сопровождается резким ухудшением общего самочувствия, иногда бредом. У детей младшего возраста нередко возникает обильная рвота, заставляющая думать о заболевании желудочно-кишечного тракта. В ряде случаев заболевание течет чрезвычайно тяжело, злокачественно и заканчивается летальным исходом при явлениях молниеносного сепсиса в течение нескольких дней.
Одновременно или несколько позже развития тяжелой интоксикации появляются жалобы на сильные распирающие, усиливающиеся при движении, перекладывании, боли в соответствующей кости, однако ни припухлости, ни красноты в этой области в первые дни, как правило, нет. Отсутствует болезненность и при пальпации, особенно на бедре, где надкостница располагается глубоко под мышцами. Обнаружить местные симптомы в первые дни болезни особенно трудно.
Лишь через 7-10 дней, когда гнойный процесс распространяется под надкостницу, начинает определяться более четкая болезненность и припухлость. Через несколько суток после распространения процесса в мышечные пространства давление в очаге падает, вследствие чего боли несколько ослабевают. Наблюдаются клинические симптомы, характерные для глубокой флегмоны. В дальнейшем гной может прорваться наружу с образование свища, после чего острые явления могут стихнуть.
Лабораторные данные свидетельствуют о наличии в организме очага гнойной инфекции (лейкоцитоз, сдвиг формулы влево и пр.).
Рентгенологические данные в первые две недели заболевания отрицательные (патологические изменения отсутствуют). В дальнейшем появляется вначале слабая тень отслоенной надкостницы, начинающей продуцировать костное вещество (периостит). Еще позже появляются зоны разрежения и смазывания структуры губчатой кости в области метафиза. Структура кости становится неравномерной. Отчетливое образование секвестров и секвестральной полости удается обнаружить лишь через 2-4 месяца после начала заболевания, когда процесс уже перешел в хроническую форму.
При гнойных воспалениях на верхней конечности, развивающихся после травмы, и, в частности, огнестрельных ранений, путями распространения гнойного процесса служат клетчаточные пространства, лимфатические сосуды и узлы, вены.
Гнойные процессы на пальцах и кисти часто приводят к развитию флегмон в клетчаточных пространствах тыла кисти и ладони. Острое гнойное воспаление пальцев принято называть панарицием. Различают несколько видов панариция в зависимости от того, в пределах какого слоя развивается воспалительный процесс.
Особенности строения подкожной клетчатки на ладонной поверхности пальцев объясняют тот факт, что инфекция из этого слоя распространяется в глубину, т. е. переходит на синовиальное влагалище сухожилий сгибателей,, на кость или межфаланговый сустав.
Инфекция, проникшая под кожу ладонной поверхности ногтевой фаланги, легко может распространиться вглубь до надкостницы и вызвать в,дальнейшем .поражение самой кости.
Переход гноя в клетчаточные пространства кисти возможен со стороны тыльной поверхности пальцев по каналам червеобразных мышц.. Если же на ладонной поверхности II—IV пальцев развился гнойный тендовагинит и произошел разрыв синовиального влагалища сухожилий сгибателей этих пальцев, то гной окажется в одном из клетчаточных пространств, ладони.
При поражении II пальца и расплавлении наружной межмышечной перегородки гной окажется в наружном клетчаточном пространстве, находящемся в фасциальном ложе области тенера, а при поражении III—IV пальцев — в среднем клетчаточном пространстве ладони, находящемся в среднем фасциальном ложе ладони.
Разрыв лучевого синовиального мешка (содержащего сухожилие длинного сгибателя большого пальца) или локтевого синовиального мешка (содержащего сухожилия сгибателей V пальца и ладонную часть сухожилий II—IV пальцев) при гнойных скоплениях в них также может быть причиной нагноительного процесса в клеточных пространствах ладони: при поражениях лучевого синовиального мешка — в наружном клетчаточном пространстве, при поражениях локтевого синовиального мешка — в глубоком среднем клетчаточном пространстве ладони.
В проксимальном отделе последней перегородка между обоими указанными клетчаточными пространствами ладони выражена слабо, вследствие чего при разрушении ее гноем может наблюдаться разлитая флегмона ладони.
Гной из одного синовиального мешка может перейти в другой синовиальный мешок с образованием так называемой II — образной, или перекрестной, флегмоны кисти. Этот переход гноя может быть обусловлен наличием (в 10% случаев) сообщения между лучевым и локтевым синовиальным мешком или тем обстоятельством, что гной расплавляет расположенные рядом стенки обоих мешков.
Затеки гноя при поражении клетчаточных пространств ладони могут быть направлены и проксимально, и дистально. При поражении клетчаточного пространства в фасциальном ложе тенера гной переходит на тыл кисти по поверхности приводящей мышцы большого пальца или разрушает перегородку, отделяющую ложе тенара от среднего фасциального ложа ладони, и вызывает поражение среднего глубокого клетчаточного пространства ладони.
Последнее сообщается с клетчаточным пространством. Пирогова в нижней трети предплечья, поскольку синовиальные влагалища сухожилий сгибателей пальцев при их переходе на -кисть через карпальный канал окружены рыхлой клетчаткой.
Однако гнойные затеки и пироговское пространство предплечья возникают чаще всего не при флегмонах среднего ложа ладони, а при разрывах проксимальных концов синовиальных мешков, пораженных гнойным процессом.
В дистальном направлении, гной из среднего глубокого пространства ладони может достигнуть тыльной поверхности пальцев по каналам червеобразных мышц.
В карпальном канале локтевой синовиальный мешок иногда сообщается с полостью лучезапястного сустава в районе гороховидной или крючковидной кости. Как уже было сказано выше, в некоторых случаях отмечается наличие грибовидных дивертикулов синовиальной сумки, которые проникают в щели или дефекты передней части капсулы лучезапястного сустава.
В этих случаях, при прямом контакте синовиального мешка и. синовиальной оболочки сустава, расправление гноем стенки синовиального дивертикула может повлечь за собой гнойное воспаление сустава. Другими словами, тендовагинит мизинца может осложниться гнойным артритом лучезапястного сустава.
Наконец, третий путь, по которому инфекция может распространиться на сустав, составляет сообщение между луче- запястным суставом и нижним луче-локтевым. Это сообщение наблюдается в 40% случаев. Кроме того, синовиальная оболочка нижнего луче-локтевого сустава образует бухтообразноё выпячивание, направленное проксимально и расположенное между костями предплечья.
Спереди его прикрывает квадратный пронатор, и таким образом глубокий нагноительный процесс передней области предплечья может привести к поражению нижнего луче-локтевого, а затем и лучезапястного сустава вследствие расплавления синовиальной оболочки.
Из сказанного становится ясным и тот факт, что при гнойных поражениях лучезапястного сустава возможен прорыв гноя, в карпальный капал или в глубокую клетчатку предплечье.
Флегмоны тыльной поверхности кисти могут быть поверхностными и подапоневротическими. Последние имеют тенденцию распространяться в сторону предплечья под тыльной связкой запястья, поскольку собственная фасция тыла кисти на уровне головок пястных костей срастается с сухожильными растяжениями разгибателей пальцев; с боков же собственная фасция тыла кисти прикрепляется ко второй и пятой пястным костям.
При подапоневротически и флегмонах тыла кисти возникает серьезная опасность омертвения сухожилий, проходящих в подапоневротическом пространстве.
К одной из нередко наблюдаемых форм флегмоны кисти, захватывающей ткани и ладонной, и тыльной поверхности, следует отнести так называемую комиссуральную флегмону. Она может развиваться в результате нагноения мозоли и поражает так называемое комиссуральные пространства, сообщающиеся по ходу клетчатки, сопровождающей пальцевые сосуды нервы, с поверхностным средним клетчаточным пространством ладони.
Гной, скапливающейся в комиссуральном пространстве, может быть причиной образования подапоневротической флегмоны ладони, и, наоборот, такого рода флегмона может дать затек в комиссуральное пространство.
Из пространства Пирогова гной может распространиться на предплечье и дальше, что происходит в результате отслойки места прикрепления длинного сгибателя большого пальца и глубокого сгибателя пальцев от надкостницы, костей и межкостной перепонки.
При этом гной может приблизиться к поверхности по межмышечным промежуткам и спуститься затем вниз по клетчатке, окружающей срединный нерв или локтевые сосуды и нерв. В результате отслойки указанных мышц возможен также переход гноя с ладонной поверхности предплечья на тыльную.
По направлению кзади гной при глубокой флегмоне передней поверхности предплечья может распространяться по ходу тыльной межкостной артерии через отверстие в верхней части межкостной перепонки. Он проникает и щель между супинатором и длинной отводящей мышцей большого пальца обрзуется затек между, этими мышцами и общим разгибателем пальцев в задней области предплечья (паравазальная флегмона).
Собственная фасция задней поверхности предплечья обладает значительной плотностью, вследствие чего создается известная герметичность глубокого тыльного пространства предплечья. Образующиеся здесь скопления гноя поэтому не дают обычно припухлости на тыльной поверхности предплечья, что затрудняет распознавание этих флегмон.
По направлению кверху гной при глубокой флегмоне предплечья, может -достигнуть локтевой ямки, а оттуда (в промежутке между плечевой и плече-лучевой мышцей) — вдоль лучевого нерва, по его спиральному каналу вокруг плечевой кости.
Флегмоны, развивающиеся в окружности поверхностных локтевых лимфатических узелков, могут распространиться под фасцию плеча, что приводит к образованию подфациальной флегмоны. Можно предполагать, что проникновение гноя под фасцию происходит через те отверстия в собственной фасции плеча, через которые проходят в глубину в проксимальном направлении ветви внутреннего кожного нерва предплечья, медиальной подкожной вены руки и анастомозы поверхностных вен плечевой области с глубокими венами (паравазальная флегмона). Такой .же переход гноя под фасцию может иметь место и на предплечье как осложнение поверхностной флегмоны.
Особенности строения локтевого сустава дают представление о возможности перехода на суставную полость -нагноительного процесса из смежных очагов. Привлекают внимание следующие два факта. Прежде всего в локтевом суставе, как и в нижнем луче-локтевом, имеется слепой мешок. Он направлен дистально и расположен между костями предплечья.
При ранении локтевой области с повреждением костей (особенно в местах прикрепления двуглавой и плечевой мышцы) глубокий гнойник в параартикулярных (околосуставных) тканях может быть причиной расплавления стенки синовиального выпячивания с последующим поражением локтевого сустава.
Другой факт, имеющий значение в патологии сустава, заключается в наличии, помимо подкожной слизистой сумки в области локтевого отростка, также подсухожильной сумки, расположенной у места прикрепления сухожилия трехглавой мышцы й’ локтевому отростку- Эта сумка отделена от суставного жира, лежащего вне синовиальной оболочки, суставной капсулой.
В случае нагноительного процесса в сумке и при наличии дефектов в заднем отделе капсулы сустава может развиться гнойный артрит локтевого сустава. Дальнейший путь распространения гноя при локтевом артрите может быть направлен как в сторону глубоких отделов предплечья, так и в сторону плечевой области. Нередко при этом артрите возникает обширный затек гноя под трехглавой мышцей плеча.
Гнойники, образующиеся в подмышечной впадине, часто имеют источником лимфатические узлы. Последние поражаются обычно путем переноса инфекции по лимфатическим путям при повреждениях и заболеваниях кисти и пальцев. Поражение лимфатических узлов ведет к образованию аденофлегмон, т. е. нагноений окружающей лимфатические узлы рыхлой клетчатки.
При аденофлегмоне подмышечной ,впадины гнойный процесс распространяется по клетчатке в со седине области: через четырехстороннее отверстие в дельтовидную область, через трехстороннее отверстие — в лопаточную область, по ходу основного сосудисто-нервного пучка — в область наружного шейного треугольника или дистально — в плечевую область.
Гной при поражениях подключичных лимфатических узлов, может распространиться и под большую грудную мышцу, в результате чего- образуется так называемая субпекторальная аденофлегмона.
Она располагается в пространстве между названной мышцей и клювоключичногрудной фасцией, содержащем рыхлую клетчатку и иногда лимфатические узелки. Если гнойный процесс исходит из подключичных узлов, то гной может проникнуть под большую грудную мышцу либо по ходу сосудов и нервов, прободающих эту фасцию, либо путем расплавления фасции в ее наиболее податливых местах (у нижнего края). Чаще, однако, субпекторальная флегмона развивается на почве гнойного поражения лимфатических узлов, расположенных вблизи нижнего края большой грудной мышцы.
Следует различать поверхностное и глубокое субпекторальное пространство. Первое располагается между большой грудной мышцей и поверхностным листком клювоключично- грудной фасции, покрывающим малую грудную мышцу; второе располагается под глубоким листком названной фасции.
В запущенных случаях гной при субпекторальной аденофлегмоне, расправляя ткани, может проникнуть через межреберные промежутки в полость плевры или между волокнами большой грудной мышцы под кожу; чаще всего он проходит между большой и малой грудными мышцами и достигает свободного края передней стенки подмышечной впадины.
Гнойное воспаление плечевого сустава (гнойный омартрит) может возникнуть в результате перехода нагноительного процесса с пораженной остеомиэлитом (травматического, или иного происхождения) головки плечевой кости или суставной впадины лопатки.
Равным образом и бурситы, развивающиеся в прилегающих к суставу слизистых сумках (особенно подлопаточной), могут дать повод к образованию омартрита. Пути распространения гноя при этом заболевании направлены прежде всего в окружающие сустав слизистые сумки, из которых подлопаточная всегда сообщается с полостью сустава. Скопление гноя образуется также в синовиальном выпячивании, окружающем сухожилие длинной головки двуглавой мышцы, проходящее через сустав. Так возникают периартикулярные флегмоны при гнойном омартрите.
Если в дальнейшем произойдет расплавление или разрыв стенок синовиального влагалища или слизистой сумки, гной окажется в поддельтовидном пространстве (параартикулярный затек). Последнее может иметь место и при поражениях расположенных в поддельтовидном пространстве слизистых сумок и не связанных с полостью сустава.
Наличие сообщения между клетчаткой поддёльтовидного пространства и клетчаткой подмышечной впадины создает условия для дальнейшего распространения гнойной инфекции.
Наличие клетчатки в мягких тканях, окружающих лопатку, и в смежных областях обусловливает возможность развития здесь флегмон: субпекторальных (между грудными мышцами), антескапулярные (впереди лопатки), ретроскапулярные (в надоел ной или подостной ямке лопатки) и параартикулярные (в мягких тканях, окружающих плечевой сустав) ..
Причем, субпекторальные, антескапулярные и параартикулярные флегмоны возникают в случаях множественных переломов лопатки с локализацией основного очага повреждения в наружном углу лопатки, при одновременном переломе плечевой кости.
Ретроскапулярные флегмоны возникают на месте ‘первоначального очага поражения кости.
Читайте также:


