Путями распространения экзогенной инфекции в хирургии являются
Абсцесс (патогенез, клиника, лечение).
Это ограниченное скопление гноя в тканях и различных органах. Может возникнуть
при остром воспалении кожи, подкожной клетчатки (фурункул, карбункул), лимфатических сосудов, узлов, при ссадинах, ранениях, инъекциях, при септикопиемии.
Локализоваться могут как в мягких тканях, так и во внутренних органах (печень, легкие, селезенка, вещество мозга и т.д.) и полостях тела (плевральная, брюшная).
Абсцесс развивается или в уже погибших тканях (травма) или в живых, подвергшихся большому микробному обсеменению. По течению абсцесс может быть острым и хроническим.
В начале ограниченный участок ткани инфильтрируется экссудатом и лейкоцитами. Под влиянием ферментов лейкоцитов, ткань расплавляется, образуется полость, заполненная гнойным экссудатом.
Стенки абсцесса сначала выстилаются гнойно-фибринозными наложениями и некро-тизированными тканями. Потом по периферии развивается зона демаркационного воспале-ния, этот инфильтрат является основой развития пиогенной мембраны, образующей стенку абсцесса. Это образование представляет собой грануляционную ткань. Со временем слой этой грануляционной ткани, обращенный в сторону тканей созревает и превращается в со-единительную ткань. Поэтому в хронических абсцессах пиогенная мембрана представляет собой два слоя: внутренний - грануляционную ткань и наружный - зрелую соединительную ткань.
Абсцесс обычно опорожняется наружу или в полый орган, что приводит к самоизле-чению. При нарушении грануляционного вала вокруг может произойти генерализация ин-
Установленный диагноз является показанием к вскрытию абсцесса. Вскрытие производят широко, выбирая кратчайший анатомический доступ. Если имеется многокамерный абсцесс, то камеры его объединяют в одну. Производят дренирование абс-цесса по общепринятым методикам. Рану после вскрытия ведут по законам гнойной хирургии.
Источники инфекции могут быть экзогенными и эндогенными. Основным источником экзогенной инфекции является окружающая больного внешняя среда. Патогенные микроорганизмы могут передаваться от больного человека, от бациллоносителей, от животных. Они попадают во внешнюю среду с гноем, слизью, слюной, мокротой и другими выделениями человека, а из внешней среды в рану через воздух, через руки медицинского персонала, через окружающие предметы, недостаточно обработанные материалы и инструменты, которые соприкасаются с раной или остаются в тканях больного (шовный и пластический материал, катетеры, сосудистые шунты, протезы и т. п.).

Рис. 1. Основные источники и пути распространения экзогенной хирургической инфекции.
Различают воздушный путь распространения микроорганизмов, когда они проникают в организм больного через воздух, но чаще через воздух содержащий капельки жидкости, например при чихании. Такой путь распространения инфекции называется воздушно-капельным.
Контактный путь распространения инфекции - попадание микроорганизмов в рану при соприкосновении с бактериально загрязненными предметами.
Контакт может быть прямым - от источника к хозяину и косвенным – через предметы: катетеры, хирургический инструментарий, эндоскопическую и дыхательную аппаратуру, постельное белье, перевязочные материалы, поверхности кранов и другие предметы ухода и обслуживания.
Особую опасность представляет заражение раны возбудителями столбняка или газовой гангрены. Эти микроорганизмы, попадающие во внешнюю среду с испражнениями животных, способны длительное время существовать в земле в виде спор. При попадании в рану в результате случайной травмы они могут вызвать тяжелый инфекционный процесс.
Трансмиссионный путь передачи инфекции:
1)заражение через введенное лекарственное вещество, при переливании крови и других трансфузионных средств, через пищу, воду;
2) заражение через живого переносчика.
Опасность трансмиссионной инфекции в последние годы резко возросла. Это объясняется всё более широким применением трансфузионной терапии, особенно в отделениях реанимации и интенсивной терапии, что позволило сохранять жизнь крайне тяжелым больным, но увеличило опасность распространения инфекции, например, возможность заражения вирусом СПИДа, гепатита при переливании крови т.п. В последние годы отмечается значительный рост нозокомиальной (внутрибольничной) инфекции, в возникновении и распространении которой трансмиссионный путь играет не последнюю роль. В настоящее время недооценивать трансмиссионный путь распространения инфекции опасно как для больного, так и для медицинского персонала.
Оставление в тканях и органах больного бактериально загрязненных предметов: шовного материала, катетеров, протезов и т. п. называется имплантационным инфицированием.
Эндогенная инфекция развивается при наличии очага инфекции в организме самого больного, например, при заболеваниях кожи, зубов, миндалин и т. п.. В таком случае инфекция может распространяться по лимфатическим путям (лимфогенно), с током крови (гематогенно), а также при контакте с воспаленным органом во время операции. Инфицирование раны возможно и при вскрытии во время операции полых органов, содержимое которых попадает в рану.
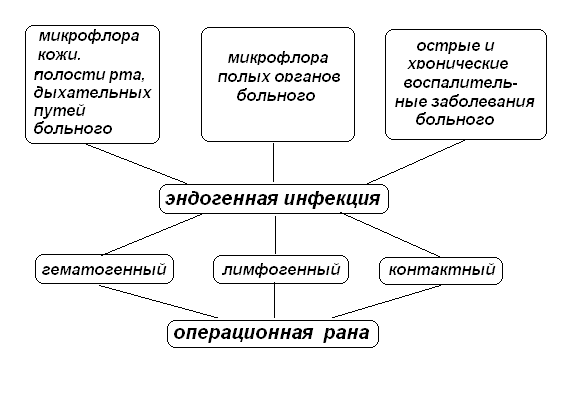
Рис. 2. Источники и пути распространения эндогенной инфекции.
Предупреждение инфицирования раны и уничтожение инфекции, как в ране, так и в организме в целом - главный принцип хирургии, который решается методами антисептики и асептики.
№26. Кровотечение в ткани (причины, клиника, лечение)
[youtube.player]Под источникоминфекции понимают места обитания, развития, размножения микроорганизмов. По отношению к организму больного (раненого) возможны экзогенные (вне организма) и эндогенные (внутри него) источники хирургической инфекции.
Основные источники экзогенной инфекции- больные с гнойно-воспалительными заболеваниями, бациллоносители, реже - животные (схема 1). От больных с гнойно-воспалительными заболеваниями микроорганизмы попадают во внешнюю среду (воздух, окружающие предметы, руки медицинского персонала) с гноем, слизью, мокротой и другими выделениями. При несоблюдении определённых правил поведения, режима работы, специальных методов обработки предметов, инструментов, рук, перевязочного материала микроорганизмы могут попасть в рану и вызвать гнойно-воспалительный процесс. Микроорганизмы проникают в рану из внешней среды различными путями: контактным - при соприкосновении с раной инфицированных предметов, инструментов, перевязочного материала, операционного белья; воздушным - из окружающего воздуха, в котором микроорганизмы находятся; имплантационным - инфицирование при оставлении в ране на длительное время или постоянно тех или иных предметов (шовного материала, костных фиксаторов и других имплантатов), инфицированных при выполнении операции или вследствие нарушения правил стерилизации.

Схема 1. Экзогенное инфицирование.
Животные как источник хирургической инфекции играют меньшую роль. При обработке туш больных животных возможно заражение сибирской язвой. С испражнениями животных в окружающую среду могут попасть возбудители столбняка, газовой гангрены. На окружающих предметах, в земле эти микроорганизмы длительное время находятся в виде спор. При случайных травмах они могут проникнуть в рану с землёй, обрывками одежды и другими предметами и вызвать специфическое воспаление.
Источником эндогенной инфекцииявляются хронические воспалительные процессы в организме, как вне зоны операции (заболевания кожи, зубов, миндалин и др.), так и в органах, на которых проводится вмешательство (аппендицит, холецистит, остеомиелит и др.), а также микрофлора полости рта, кишечника, дыхательных, мочевых путей и др. Пути инфицирования при эндогенной инфекции - контактный, гематогенный, лимфогенный (схема 2).

Схема 2. Эндогенное инфицирование.
Контактное инфицирование раны возможно при нарушении техники операции, когда в рану могут попасть экссудат, гной, кишечное содержимое, или при переносе микрофлоры на инструментах, тампонах, перчатках вследствие несоблюдения мер предосторожности. Из очага воспаления, расположенного вне зоны операции, микроорганизмы могут быть занесены с лимфой (лимфогенный путь инфицирования) или с током крови (гематогенный путь инфицирования).
Методами асептики ведут борьбу с экзогенной инфекцией, методами антисептики - с эндогенной инфекцией, в том числе проникшей в организм из внешней среды, как это бывает при случайных ранениях. Для успешной профилактики инфекции необходимо, чтобы борьба велась на всех этапах (источник инфекции - пути инфицирования - организм) путём комбинации методов асептики и антисептики.
Для предупреждения инфицирования окружающей среды при наличии источника инфекции - больного с гнойно-воспалительным заболеванием - необходимы в первую очередь организационные мероприятия: лечение таких больных в специальных отделениях хирургической инфекции, выполнение операций и перевязок в отдельных операционных и перевязочных, наличие специального персонала для лечения больных и ухода за ними. Такое же правило существует и для хирургии в амбулаторных условиях: приём больных, лечение, перевязки и операции выполняют в специальных кабинетах.
Бациллоносителей (к ним относят людей практически здоровых, но выделяющих в окружающую среду патогенную микрофлору, чаще всего из носа, глотки) необходимо отстранить от работы в хирургических учреждениях и провести соответствующее лечение, вернуться к работе им разрешают лишь после бактериологического контроля.
АСЕПТИКА
Препараты, оказывающие антибактериальное действие на гноеродную микрофлору, делят на две группы - химиотерапевтические средства (см. Антисептика) и химические средства для дезинфекции и стерилизации.
Препараты, применяемые для дезинфекции и стерилизации, используют для предупреждения попадания инфекции в рану, т.е. для борьбы с инфекцией на путях её передачи. Некоторые химические антибактериальные средства могут применяться в качестве как химиотерапевтических, так и средств для дезинфекции и стерилизации (например, хлоргексидин, водорода пероксид и др.).
Из химических средств для дезинфекции и стерилизации широко используют в хирургии препараты йода: 5% и 10% спиртовой раствор применяют для смазывания кожи вокруг раны, обработки поверхностных ран и ссадин, операционного поля.
Йод+калия йодид содержит около 4,5% свободного йода, перед употреблением его разводят дистиллированной водой в соотношении 1:4,5. Препарат применяют для обработки операционного поля.
Повидон-йод - соединение йода с поливинилпирролидоном, содержит 0,1-1% йода. Используют для обработки рук, операционного поля.
Хлорамин Б (Chloraminum) используют в виде (1-3%) раствора для дезинфекции рук, предметов ухода за больными, неметаллических инструментов, помещений.
Надмуравьиная кислота в комплексе с пероксидом водорода (первомур, препарат С-4) предназначена для обработки рук перед операцией. Готовят специальный раствор (см. Подготовка рук к операции). Препарат применяют также для обработки хирургических инструментов и резиновых перчаток.
Этанол (Spiritus aethylicus) используют в виде 70% или 96% раствора для обработки рук, операционного поля, оптических инструментов, шовного материала.
Формалин (Formalinum) - раствор, содержащий 36,5-37,5% формальдегида. Применяют в виде 0,5-5% раствора для дезинфекции перчаток, инструментов, катетеров, дренажей.
Дегмицид (Degmicidum) содержит 30% дегмина (четвертичное аммониевое соединение). Применяют 1% раствор (т.е. в разведении 1:30) для обработки операционного поля и рук хирурга.
Бензалкония хлорид в виде 1% или 10% раствора применяют для стерилизации инструментов (в разведении 1:1000; экспозиция - 30 мин), резиновых перчаток, дренажей (в разведении 1:4000; экспозиция - 24 ч). С целью предупреждения коррозии инструментов добавляют натрия карбонат из расчёта 2 г на 1 л рабочего раствора.
Хлоргексидин выпускается в виде биглюконата (Chlorhexidini bigluconas). Синоним - гибитан. Выпускается в виде 20% раствора. Для обработки операционного поля и дезинфекции инструментов раствор разводят 70% раствором этанола в отношении 1:40. Полученным 0,5% водно-спиртовым раствором обрабатывают операционное поле 2 раза с интервалом 2 мин. Инструменты стерилизуют путём погружения их в раствор на 2 мин.
Применяют для дезинфекции поверхностей в помещениях, предметов обстановки, санитарно-технического оборудования, белья, хирургических инструментов, эндоскопов. Концентрация средства по препарату 1-10%, препарат растворяют в воде.
Применение - протирание поверхностей или погружение предметов в дезинфицирующий раствор. Раствор применяют многократно. Контроль качества предстерилизационной подготовки проводят с использованием пробы на остаточную кровь (бензидиновой, амидопириновой пробы). Время обработки (погружение) изделий из металла, пластмасс - 60 мин при концентрации 5%, загрязнённого белья (замачивание) - 120 мин при концентрации 5%.
Применяют для дезинфекции аппаратов, приборов, санитарно-технического оборудования, поверхностей стен, столов, пола. Способ обеззараживания – одно или двукратное протирание.
Антимикробный спектр - бактерии, включая палочку туберкулёза, вирусы, грибы. Обладает моющим свойством.
Применяют в концентрациях 1-5% по препарату. Используют для дезинфекции поверхностей (пола, стен), хирургических столов, мебели, предметов ухода за больными. Применяют для предстерилизационной обработки предметов из стекла, металла, пластмасс - эндоскопов, инструментов. Дезинфекцию проводят путём замачивания, протирания, погружения. Время обработки инструментов, эндоскопов при использовании 1% раствора - 60 мин, 1,5% - 30 мин, 2% - 15 мин при погружении в раствор препарата.
[youtube.player]В организме человека могут обитать различные инфекции. Болезнетворные организмы внедряются, размножаются и ухудшают самочувствие человека. Передаваться инфекции могут воздушно-капельным путем, при открытых ранах и другими способами.
Понятие эндогенной инфекции
При ослабленном иммунитете человек подвержен риску различных заболеваний. Эндогенная инфекция - это такая инфекция, которая обитает в самом человеке и начинает развиваться при уменьшении сопротивляемости организма.
Источником заражения бывают не вылеченные вовремя зубы, миндалины или кожные заболевания. Эндогенная инфекция передается следующими путями:
- по кровотоку;
- вместе с током лимфы;
- контактно.
Иногда эндогенный путь проникновения инфекции бывает нестандартным: например, при чихании бактерии попадают на открытую рану. Происходит инфицирование теми бактериями, которые жили в человеке - в других его органах и тканях. Такая форма называется аутоинфекцией.
Эндогенная инфекция - это не только та, которая проявляет себя в результате снижения иммунитета. Она может возникать как сопутствующее заболевание при различных нарушениях желудочно-кишечного тракта. Язва желудка, став прободной, инфицирует бактериями другие органы брюшной полости, что вызывает очаги воспаления.
Синдром раздраженного кишечника может стать причиной бактериального заболевания и привести к серьезным последствиям.
Особенностью эндогенной инфекции является отсутствие инкубационного периода.
Аутоинфекция
Аутоинфекция является частью эндогенного заражения. Больной заражается сам, занося бактерии с одной части тела на другую. Аутоинфекция делится на 2 вида:
- Очаговая - микроорганизмы скапливаются в одной части и не распространяются дальше очага. В качестве примера можно рассмотреть фурункулез или ангину. В первом случае патогенная флора сосредоточена в волосяной луковице, во втором - на поверхности миндалин.
- Генерализованная - распространение микроорганизмов происходит с помощью кровотока или лимфы и может достигать любых участков организма. Причиной возникновения считается снижение иммунитета, длительный прием антибиотиков.
Эндогенный путь инфекции различен. Если инфекция распространяется через кровь, то ее называют бактеремией или вирусемией, в зависимости от того, кто является возбудителем заболевания. При этом микроорганизмы не размножаются в крови, а выбирают те органы и ткани человека, где можно остановиться и увеличивать свое количество. Если патогенная флора размножается в крови, тогда начинается тяжелейшее заболевание, название которого - сепсис крови.
Экзогенная инфекция
Экзогенная инфекция возникает в результате проникновения в организм микроорганизмов извне. Каждый возбудитель попадает в организм своим способом: через рот, мочеполовую систему, слизистые и т. д.
Механизмы передачи экзогенной инфекции могут быть следующими:
- передача происходит через грязные руки и зараженные продукты питания (дизентерия);
- воздушно-капельным путем (корь);
- трансмиссивный механизм передачи (сыпной тиф);
- контактный путь передачи (сифилис);
- вертикальный путь - от матери ребенку.

Возбудитель поселяется в тканях либо циркулирует по организму, размножается и выделяет токсические вещества. При этом защитные силы человека увеличиваются и происходит подавление вируса или бактерии. Если человек является носителем возбудителя, то никаких клинических проявлений может и не быть. При некоторых заболеваниях признаки могут проявиться спустя некоторое время. Экзогенная и эндогенная инфекции должны лечиться под наблюдением врача.
Профилактика при плановой операции
В хирургии особое значение уделяют профилактике распространения патогенной флоры во время операций. Операция может выполняться только при здоровом состоянии и отсутствии воспалительных процессов. Для исключения возможных очагов воспаления необходима сдача анализов.
Эндогенная инфекция несет в себе серьезный риск развития послеоперационных осложнений, поэтому в предоперационный период пациенты проходят следующие исследования:
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- флюорография;
- анализы на ВИЧ, на гепатит В;
- анализы на сифилис;
- электрокардиограмма;
- проверка стоматолога;
- проверка гинеколога (для женщин).
Если по результатам обследования выявили воспалительный процесс, то операция откладывается до тех пор, пока причина не будет устранена. В период эпидемии ОРВИ необходимо создать условия, снижающие риск заболеваемости.
Профилактика перед экстренной операцией
В экстренной ситуации вопрос об эндогенном пути проникновения инфекции в рану отходит на второй план. Необходимо спасти жизнь пациенту. Обследование в столь короткий период времени невозможно, но хирурги уделяют внимание профилактике распространения патогенной микрофлоры в послеоперационный период. Для этих целей используются антибиотики и другие лекарственные препараты.
Лечение эндогенной инфекции
Эндогенная инфекция - это инфекция, для которой профилактика является наиболее эффективным способом борьбы. Важно соблюдение правил гигиены, обработка открытых ран антисептиком. При выполнении операций необходимо исключить возможность попадания микроорганизмов в полость. При подозрении на наличие в организме воспаления необходимо своевременно обратиться к врачу.

Для лечения заражения назначают курс препаратов, направленных на укрепление иммунитета. При сильном иммунитете инфекция не будет развиваться.
Для предотвращения воспалений в послеоперационный период проводят антибиотикотерапию, выявление штаммов и проведение лечения основного заболевания, воздействие на очаги воспаления.
Вовремя не вылеченная эндогенная инфекция - это риск хронических заболеваний, которые могут проявляться спустя длительный период времени. Активно развивающееся заражение способно развить серьезные осложнения в организме и привести к хирургическому вмешательству, переливанию крови или даже смертельному исходу. То, каким методом лечить эндогенную инфекцию, должен решать квалифицированный специалист.
[youtube.player]
Для эффективного предупреждения проникновения инфекции в рану и в организм больного, необходимо, прежде всего, знать ее источники и пути распространения. Под источником инфекции понимают места обитания, развития, размножения микроорганизмов. По отношению к организму больного (раненого) принято различать два основных вида источников инфицирования – экзогенные и эндогенные. Экзогенные – это источники, находящиеся вне организма больного. Эндогенные – это источники, находящиеся в организме больного.
Основные экзогенные источники: 1) больные с гнойносептическими заболеваниями, 2) бациллоносители, 3)животные. Следует помнить, что опасность для хирургического больного могут представлять не только патогенные, но и условно-патогенные, и сапрофитные бактерии, которые могут находятся на окружающих предметах. От больных или бациллоносителей микроорганизмы попадают во внешнюю среду со слизью, мокротой, гноем, другими выделениями. Реже источниками хирургической инфекции являются животные. Из внешней среды инфекция в организм может попасть несколькими путями – воздушным, капельным, контактным, имплантационным.
1. Воздушный путь. Микроорганизмы попадают из окружающего воздуха, где они находятся в свободно взвешенном состоянии или адсорбированы на частицах пыли. Воздух, как средство передачи инфекции, играет важную роль, особенно в операционных, реанимационных отделениях и отделениях интенсивной терапии.
2. Капельный путь. В рану проникают возбудители, содержащиеся в мельчайших каплях выделений из верхних дыхательных путей, попадающие в воздух при разговоре, кашле, чихании.
3. Контактный путь. Микроорганизмы попадают через предметы, соприкасающиеся с раной в процессе операций или других манипуляций (руки хирурга, инструменты, перевязочный материал и т. д.);
4. Имплантацнонный путь. Возбудители попадают в ткани организма в случае умышленного оставления там инородного материала (шовный материал, металлические стержни и пластинки, искусственные клапаны сердца, синтетические протезы сосудов, электрокардиостимуляторы и т. д.).
Эндогенной считается инфекция, находящаяся внутри организма или на его покровах. Основными очагами эндогенной инфекции являются: 1) воспалительные процессы покровного эпителия (фурункулы, карбункулы, пиодермии, экземы и т. д.); 2) очаговая инфекция желудочно-кишечного тракта (кариес зубов, холециститы, халангиты, панкреатиты и т. д.); 3) инфекция дыхательных путей (гаймориты, фронтиты, трахеиты, бронхиты, воспаление легких, бронхоэктазы, абсцессы легких); 4) воспаление урогенитального тракта (пиелиты и циститы, простатиты, уретриты, сальпингоофориты); 5) очаги неизвестной (криптогенной) инфекции.
Основными путями эндогенного инфицирования являются – контактный, гематогенный, лимфогенный. При контактном пути микроорганизмы могут попадать в рану: с поверхности кожи вблизи от операционного разреза, из просвета вскрытых во время вмешательства органов (например, из кишечника, желудка, пищевода и т. д.), из очага воспаления расположенного в зоне операции. При гематогенном или лимфогенном путях микроорганизмы из очагов воспаления, расположенных вне зоны операции, попадают в рану по кровеносным или лимфатическим сосудам.
Для успешной борьбы с инфекцией, необходимо осуществлять её на всех этапах: источник инфекции-пути инфицирования – организм больного.
ГОСПИТАЛЬНАЯ (ВНУТРИБОЛЬНИЧНАЯ) ИНФЕКЦИЯ
Госпитальная (внутрибольничная) инфекция – это инфекционные заболевание, обусловленное инфицированием больного, произошедшим во время его нахождения в лечебном учреждении. В настоящее время развитие гнойно-септического заболевания, обусловленного внутригоспитальным инфицированием, расценивается как ят- рогенное осложнение, так как связано с недостатками и ошибками в деятельности медицинских работников.
Госпитальная (нозокомиальная) инфекция является серьёзной проблемой современной хирургии. Несмотря на усовершенствование методов асептики и появление современных мощных антисептиков, до настоящего времени полностью избежать гнойно-септических осложнений не удается. Это обусловлено тем, что госпитальная инфекция имеет ряд особенностей.
Во-первых, возбудителями обычно являются условно патогенные микроорганизмы
Во-вторых, возбудители устойчивы к основным антисептическим средствам.
В-третьих, могут возникать вспышки гнойно-септических заболеваний со сходной клинической картиной, обусловленных одним штаммом микроорганизмов.
В-четвертых, чаще развивается у ослабленных больных.
Современные внутригоспитальные инфекции в хирургических клиниках вызывают различные микроорганизмы, порой резистентные 1еантибиотикам (штаммы золотистого стафилококка, синегнойной палочки, протея, кишечной палочки, клебсиелл, грибов кандида и др.); клШйчески они проявляются в основном синдромом нагноения и септических поражений. Источниками внутрибольничной инфекции в хирургических стационарах являются больные острыми и хроническими формами гнойно-септических заболеваний либо бессимптомные носители патогенных микроорганизмов (в том числе и медперсонал). Последние имеют большое значение, учитывая, что распространение возбудителей внутрибольничной инфекции происходит в основном воздушно-капельным (воздух) и контактным (руки, белье, перевязочный материал, инструменты, аппаратура и т. д.) путями.
Зонами повышенной инфекционной опасности являются палаты и отделения хирургической инфекции, “грязные” зоны операционных отделений: прачечные и туалеты, души и умывальники в общих стационарах, особенно в детских отделениях и отделениях интенсивной терапии.
Для профилактики и борьбы с распространением внутригоспи- тальной инфекции разработан комплекс санитарно-гигиенических мероприятий, направленных на выявление и изоляцию источников инфекции, и прерывание путей передачи. Наряду с другими мероприятиями он включает своевременное выявление бациллоносителей и санацию очагов хронической инфекции, применение высокоэффективных методов обеззараживания рук медицинского персонала, обработки окружающих предметов (постельные принадлежности, мягкий инвентарь, обувь, посуда и т. д.), имеющих эпидемиологическое значение в механизме передачи внутрибольничных инфекций. Практически борьба против внутрибольничной инфекции – это сознательное поведение и бескомпромиссный контроль во всех подразделениях больницы, особенно в хирургических отделениях, строжайшее выполнение мероприятий, направленных на соблюдение больничной гигиены, антисептики и асептики.
К мероприятиям борьбы с внутригоспитальной инфекцией следует отнести и сокращение сроков пребывания больных в стационаре, ранняя выписка больных на амбулаторное лечение.
ПРОФИЛАКТИКА ВОЗДУШНОЙ И КАПЕЛЬНОЙ ИНФЕКЦИИ
Воздушно-капельная инфекция обуславливает 10% случаев инфицирования хирургических больных. Для её предупреждения применяется комплекс мер, включающий организационные мероприятия, связанные с особенностью работы хирургических отделений и стационара в целом, и мероприятия, направленные на уменьшение загрязнения воздуха микроорганизмами и уничтожение уже имеющихся в нем бактерий.
Эффективность мероприятий для профилактики воздушнокапельной инфекции в хирургических отделениях и операционных блоках зависит от их устройства и оборудования, организация работы в них и проведения мероприятий, направленных на уменьшение загрязнения воздуха микробами и на уничтожение уже имеющихся в не бактерий. Особое значение играют организационные мероприятия, именно они являются определяющими.
[youtube.player]История развития асептики и антисептики
Большой вклад в науку внес Абу Аля Ибн Сина (Авиценна, 980-1037) предложил использовать вино для дезинфекции ран. Итальянский хирург Лукка 1200 разработал метод лечения ран алкоголем.
Известными хирургами 16 века были Т.Парацельс и француз Амбруаз Паре,они внесли свой вклад в лечение ран, используя вяжущие средства и химические вещества. Паре отказался от ранее существующего метода лечения ран огнестрельных, кипящим маслом, считая, что этот метод не эффективен.
Микробиолог Луи Пастер 1822-1895г изучил причину развития нагноений ран и доказал, что высокая температура и химические вещества уничтожают микробов.
Джозеф Листер, разработал антисептический метод лечения ран и профилактику гнойных осложнений. Использование карболовой кислоты для пропитывания перевязок, мытья рук, стерилизации воздуха в операционной путем распыления препарата получило широкое распространение. Дальнейшее развитие антисептического метода привело к возникновению асептики – метода профилактики нагноения ран, основанного на принципах уничтожения микробов, на всех предметах, соприкасающихся с раной, с помощью высокой температуры.
М.С. Субботин в 1885 году создал специальную операционную, в которой использовал предварительно стерилизуемый перевязочный материал, а затем ученик Н.И. Пирогова Э. Бергман детально разработал и внедрил метод асептики - стерилизацию перевязочного материала, хирургического инструментария паром или кипящей водой.
П.И. Дьяконов земский врач в Орловской губернии активно внедрял в хирургию асептические методы.
Широким пропагандистом в России был К.К. Рейер, изучил и освоил методы Джозефа Листера и вместе с Н.А. Вельяминовымприменил антисептический метод лечения ран. Рейер, предложил и применил ПХО ран. Его огромный труд был оценен на Всемирном конгрессе хирургов в 1881 г. Совершенствование антисептического метода Листера привело к отказу от использования карболовой кислоты как антисептического средства и ученик Пирогова С.П. Коломнин применил салициловую кислоту, заменив простой повязкой многослойную окклюзионную.
М.Я. Приображенский разработал и внедрил в практику метод физической антисептики.
Военный врач Л.Л. Генденрехом совместно с К. Вейгертом был улучшен автоклав для стерилизации перевязочного материала, операционного белья и инструментов, что позволило внедрить антисептический метод в хирургию.
Н.В. Склифасовский одним из первых в России начал антисептический метод, видоизменил метод Листера, используя в качестве антисептиков сулему, йодоформ.
С.И. Спасокукотский внес огромный вклад в развитие методов асептики и антисептики. Его способ обработки рук хирурга перед операцией стал классическим.
Хирургическая инфекция и пути ее распространения
Внутрибольничная хирургическая инфекция (больничная, госпитальная, внутригоспитальная, нозокомиальная) - любое клиническое распознаваемое заболевание, которое поражает больного в результате его пребывания в больнице или в амбулатории (поликлинического) обращения в нее за помощью, а так же заболевание сотрудников больницы, в следствии их работы ЛПУ, не зависимо от времени появления симптомов заболевания, во время и после пребывания в больнице.
Наиболее распространенные ВБИ:
- инфекция мочевыводящих путей
Для возникновения ВБИ необходимо наличие 3 звеньев любого эпидемиологического процесса:
- пути и факторы передачи возбудителя
Возбудители ВБИ: бактерии, вирусы, грибы, простейшие, многоклеточные паразиты.
Пути передачи ВБИ: воздушно-капельный, воздушно-пылевой,
контактный, контактно-бытовой, пищевой, артифициальный(искусственный)
Инфекция бывает экзогенная и эндогенная.
Экзогенная - инфекция попадающая в организм из внешней среды:
Воздушная инфекцияпопадает из воздуха в рану. Грязный воздух в операционной содержащий микроорганизмы.
Для профилактики воздушной инфекции применяют:
- дезинфекцию воздуха бактерицидными лампами
- соблюдение правил поведения
- ношение стерильного белья, масок
- проведение системного бактериологического контроля
Капельная инфекция- попадает со слюной при разговоре, кашле, чихании.
Источник инфекции медперсонал больной человек в носоглотке и полости рта, которого содержится микроорганизмы.
Профилактика капельной инфекции:
- запрещаются излишние разговоры
- не допускаются в операционную лица с ОРЗ
- наличие кондиционеров, вентиляционных установок с преобладанием притока воздуха
- Санирование полости рта и носоглотки медперсонала
- запрещен допуск в операционную посторонних лиц
- сокращение передвижения персонала
Контактная инфекция: попадает с предметами, соприкасающимися с раной во время травмы, операции.
Имплантационная инфекция: попадает в организм с имплантантами, шовным материалом, вживленными протезами, инкубационными трубками, тампонами. Опасна, при пересадке органов и тканей.
Профилактика– стерилизация материала
Эндогенная инфекция -содержится в организме человека пациента (туберкулез, ОРЗ, ОРВИ и др.)
Пути передачи ВБИ:
Профилактика. В предоперационном периоде внимательно обследуют пациента, выявление очагов вяло текущей инфекции, лечение пациента. При выявлении инфекции нельзя проводить плановые операции, если состояние не угрожает жизни пациента. В процессе операции при вскрытии гнойника применяют специальные меры по предупреждению растекания содержимого, по операционной ране.
Профилактика ВБИ
Мероприятия:
Дезинфекция - уничтожение вегетативных форм микроорганизмов.
Стерилизация- уничтожение микробов и их спор. Стерилизации подвергаются изделия мед. Назначения
- резиновые изделия (перчатки)
2. Обработка рук хирурга и м/с операционного поля.
3. Соблюдение санитарно- эпидемиологического режима в операционной.
4. Выполнение профилактических мер во время операции, (вскрытии гнойника) не допустить загрязнения операционной раны.
Асептика
Асептика – комплекс мероприятий направленный на предупреждение попадания микроорганизмов в операционную рану. В этих целях используются профилактические меры физические факторы и химические средства, на всем что может соприкасаться с раной больного. Все материалы должны быть стерильны.
Стерилизация
Стерилизация- лишение способности к воспроизведению потомства. Это освобождение вещества от микробов путем воздействия физических или химических факторов.
Стерилизации подвергаются весь материал, который соприкасается с раной:
- перевязочный материал(салфетки бинты шарики)
- хирургическое белье(халаты, бахилы, маски, перчатки)
- руки м/с, хирурга
- воздух в операционной
Действующий отраслевой стандарт ост 42-21-2-85 определяет методы, средства и режимы стерилизации и обязателен для всех учреждений, пользующихся изделиями медицинского назначения. Медицинские учреждения вправе выбирать средства и методы стерилизации к условиям конкретного лечебного учреждения.
Методы стерилизации:
1. Паром под давлением в автоклаве:
- 2атм - 132 С- 20минут - мочевина, никотинамид. Основной режим. Стерилизуют изделия из металла, стекла.
- 1,1атм – 120 С- 45минут- бензойная кислота, индикаторная лента. Щадящий режим. Стерилизуют изделия из полимерных материалов, резины.
Химическая стерилизация
1. Стерилизаторы, растворы
- 6% Н2О2 6ч.- 36С , 3ч- 50С.
- Дезоксон - 1- 1%-18 С- 45 минут- металл, резина, силикон.
После стерилизации промыть водой стерильной (раствор фурацилина) 5- 15 минут дважды после дезоксона. После 6% Н2О2 - трижды. Выложить в стерильный бикс, в стерильной простыне срок хранения 3 суток.
- СайдексТ- 18 С , 4ч.- металл, 10 ч- полимерные материалы
Газовая стерилизация
- окись этилена
- смесь этилена с бромистым метилом
3. Радиационный α- β- лучив фабричных условиях.
α- β- лучи излучения источником которого являются радиоактивные нуклеиды кобальта или цезия.
Перед стерилизацией проводится предстерилизационная очистка инструментов.
Асептика в оперблоке
Отделен от других помещений тамбуром
Зоны режима
Стерильного режима
2. строгого режима
- помещение для хранения оснащения операционного блока
- комнаты для персонала (для переодевания участников операции)
- кладовая для уборки операционных залов
3. зона общего режима
- производ. Помещения, комната с аппаратурой для кондиционеров воздуха
- аккумуляторная для аварийного освещения
Бактериологический контроль в операционном блоке 1раз в 10дней.
- запрещено перемещение посторонних лиц
- соблюдается асептика и антисептика
- соблюдается уборка помещения влажным способом.
Контроль стерилизации
В медицине повседневно используют физический и химический методы
1. Бактериологический - 1 раз в 10дней
2. Физический- плавление различных веществ
- температура плавления серы 117 0
- амидопирин 110 0
- бензойную кислоту 121 0
Укладывают вещество в пробирки или ленту, помещают в биксы, проверяя после стерилизации.
Химический метод
Контроль на скрытую кровь и моющее вещество инструменты, многоразовые шприцы, используется азопирамовая проба (универсальная проба).
Дезинфекция
1. Профилактическая- среди здоровых, в местах скопления людей. Больной может быть, но не выявлен.
Очаговая
- текущая- в очаге проводится в присутствии больного, с целью уничтожения инфекции, многократно.
- заключительная- осуществляется после перевода, выписки больного. В очаге проводится, однократно.
Методы
Физический
- механический (чистка, влажная уборка, стирка)
- термический (использование высоких и низких температур)
- лучистый (облучение различное, бактрицидные лучи токи УВЧ)
2. Химический включает различные химические средства, которые губительно действуют на микроорганизмы (спирты, щелочи, кислоты, хлорная известь и т.д.)
3. Комбинированный- физический и химический.
4. Биологический- уничтожение микроорганизмов средствами биологической природы (микробы антогонисты).
Приготовление основного 10% раствора хлорамина (маточный)
Приготовьте:Ведро с крышкой, емкостью 10л и сухая хлорная известь 1кг, деревянную лопатку, воду, резиновый фартук, перчатки, 8- слойную влажную маску.
1. Надеть маску, фартук, перчатки
2. Поместить в ведро 1кг сухой хлорной извести.
3. Измельчить деревянной лопаткой.
4. Добавить небольшое количество воды(1-2 литра)
5. Размешать деревянной лопаткой до получение однородной кашицеобразной массы.
6. Долить при постоянном помешивании воду до 10л. Закрыть крышкой.
7. Через 24 часа слить отстоявшийся раствор в емкость с крышкой и поставить в темное место. Раствор получился осветленный- маточный.
8. Осадок слить в канализацию.
9. Снять перчатки, маску, фартук.
10. Промаркируйте емкость с указанием названия, концентрации раствора,
11. даты изготовления, роспись.
Примечание: срок использования раствора в течении 10 дней.
Приготовление активного 0,5% раствора хлорной извести(рабочего)
1. Емкость с 10% раствором хлорной извести, промаркированное ведро 10л, мерный сосуд, деревянная лопатка, резиновый фартук, перчатки.
- наденьте фартук перчатки маску. В мерный сосуд отлить 500 мл 10% раствора хлорной извести. Перелить его в промаркированное ведро.
- долить в ведро 9,5л воды, применять однократно.
Меры предосторожности
- использовать резиновые перчатки, респираторы, халат, фартук.
- по окончании дезинфекции, моют руки с мылом
- при попадании на кожу или слизистую оболочку пораженное место сразу же промывают водой.
- при попадании в верхние дыхательные пути необходимо выйти из помещения, прополоскать рот и носоглотку водой.
- при попадании в глаза промыть водой или 2% раствором питьевой соды. При раздражении закапать раствор альбуцида.
Для текущей дезинфекции используют 1% раствор хлорамина.
Н2О2 3%- оказывает бактерицидное действие, 6%- спорацидное.
[youtube.player]Читайте также:


