Пястно-фаланговый сустав как вправить
Кисть — уникальный орган, отличающий человека от животных, самая сложная и функциональная часть скелета. Травма пястно‐фалангового сустава — причина неспособности выполнять движения, профессиональной непригодности, тяжёлой инвалидности. Реконструкция суставных поверхностей повреждённых сочленений, восстановление утраченных функций кисти, требуют совершенной диагностики и эффективного лечения.
Строение и функции
Кисть состоит из запястья, пястья и костей пальцев. Пять пястных костей на дистальных концах имеют головки, которые формируют пястно‐фаланговые суставы. Сочленения укреплены связками — коллатеральными, от боковой стороны пястных костей до основания фаланг, поперечными — между смежными головками.

Кисть осуществляет сложные двигательные акты. Функция пястно‐фаланговых суставов — обеспечить удержание пальцами предметов и выполнение мелких, точных движений. Повреждение 3 и 4 пястно‐фалангового сустава существенно нарушает или полностью исключает функции кисти.
Виды травм 3 и 4 пястно‐фаланговых суставов
В клинической практике чаще встречаются травмы первого пястно‐фалангового сочленения. Это обусловлено анатомическими особенностями большого пальца, его подвижностью. Травма 3 и 4 пястно‐фалангового сустава бывает реже. Возникает во время драки, дорожно‐транспортных происшествий, занятий спортом — у боксеров, тяжелоатлетов, волейболистов.
Механизм травмирующего воздействия — удар кулаком о твёрдый предмет, падение с упором на пальцы, сдавливание кисти. Открытые повреждения возникают при работе с режущими инструментами — бензопилой, станками, обрабатывающими дерево или металл.
Различают следующие виды травм 3 и 4 пястно‐фаланговых суставов:
- разрывы связок;
- вывихи сочленений;
- внутрисуставные переломы головки плюсневых костей и проксимального отдела основных фаланг пальцев.
Разрывы связок и вывихи

Вывих пястно‐фалангового сустава
Повреждения мягких тканей сочленений бывают разной степени тяжести. Травмирование связок сопровождается гематомой в окружающих сустав тканях, кровоизлиянием в полость сочленения. Разрыв поперечной связки происходит при резком смещении пальца в сторону. Коллатеральные связки повреждаются при осевом усилии, в сочетании с вращением.
Вывихи в 3 и 4 пястно‐фаланговых суставах возникают при изолированном ударе по одному пальцу, вызывающему его переразгибание, отклонение в тыльную сторону. Суставные поверхности разобщаются, головка пястной кости сдвигается в сторону ладони, основная фаланга пальца — к тыльной стороне кисти. Капсула сочленения разрывается и ущемляется между смещенными костями.
Переломы

Перелом головки пястной кости.
Повреждение головки пястной кости — причина внутрисуставного перелома. Функция сочленения нарушается, если линия перелома проходит дистальнее места крепления коллатеральных связок. Механизм травмы — прямой удар по кисти, расположенной на твёрдой поверхности. Такой характер травмы приводит к многооскольчатому перелому с последующей сложной хирургической реконструкцией суставной поверхности пястно‐фалангового сочленения.
Диагностика
Травма 3 и 4 пястно‐фалангового сустава клинически проявляется:
- болью, усиливающейся при движении;
- отёком мягких тканей;
- кровоизлиянием, гематомой в зоне повреждения;
- деформацией сочленения.
При разрыве поперечной пястно‐фаланговой связки пальпация выявляет повышенную боковую смещаемость основной фаланги пальца. При повреждении коллатеральной — ротацию травмированного пальца вокруг оси. Симптом выявляется при сжатой в кулак кисти.


При вывихе 3 и 4 пястно‐фалангового сустава палец укорочен, основная фаланга расположена под углом к тыльной поверхности кисти. При попытке придать ей нормальное положение, ощущается упругое сопротивление — симптом пружинящей фиксации. На ладонной поверхности кисти определяется бугорок — смещенная головка пястной кости. Палец полностью неподвижен, средняя и концевая фаланги в полусогнутом положении.

Отсутствие головки пястной кости.
При травмах 3 и 4 пястно‐фаланговых суставов проводят рентгенологическое исследование.
Рентгенографию выполняют минимум в 2 проекциях — прямой и боковой. Разрыв связок рентгенологически проявляется расширением суставной щели на стороне повреждения. При вывихах определяют характер и степень смещения суставных концов костей.
Необходимую для лечения информацию получают при рентгенографии переломов 3 и 4 пястно‐фаланговых сочленений.
Лечение
Терапия поврежденных сочленений предусматривает решение следующих задач:
- иммобилизация травмированного сустава;
- сопоставление костей при вывихах;
- репозиция отломков, реконструкция суставных поверхностей при переломах;
- реабилитация, восстановление функций сочленений и кисти.
При травме 3 пястно‐фалангового сустава лечение определяется видом и тяжестью повреждения. При разрыве связок накладывают гипсовую лонгету от середины предплечья до концевой фаланги пальца. Срок иммобилизации – 3 недели. Этого достаточно для восстановления связочного аппарата сочленения.
Иммобилизация сустава при вывихах возможна только после сопоставления смещенных костей.
Под местной анестезией ассистент тянет больного за палец, хирург одной рукой с тыла кисти сдвигает основную фалангу к периферии, другой — надавливает на головку пястной кости со стороны ладони, сопоставляя вывихнутые кости. Наложение фиксирующей гипсовой лонгеты на 4 недели завершает лечение.
Для достижения хороших функциональных результатов при внутрисуставных переломах 3 пястно‐фалангового сочленения, костные фрагменты необходимо точно сопоставить, полностью реконструировать суставные поверхности. При одном или двух крупных отломках их возможно совместить с помощью специальных инструментов и зафиксировать спицами через кожу. Операция выполняется с обезболиванием, под рентгеноскопическим контролем.

Остеосинтез спицами перелома головки пястной кости.
При многооскольчатом переломе выполняют открытую репозицию отломков. Через разрез кожи на тыльной поверхности сустава хирург сопоставляет костные фрагменты, фиксирует их спицами, винтами или пластинами. Иммобилизацию выполняют фиксирующей повязкой из гипса, которую снимают через 4 – 6 недель.
Кисть — главный рабочий орган. От неё зависит всё, что делает человек — от ударов молота кузнеца до исполнительского мастерства пианиста. Травма пястно‐ фаланговых сочленений, отсутствие своевременной диагностики и лечения у квалифицированных специалистов, приводят к потере трудоспособности, тяжёлой инвалидности.
Полезное видео
В этом видео врач травматолог дает советы по диагностике и лечению переломов пястных костей.
Строение и функции

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Кисть состоит из запястья, пястья и костей пальцев (русская фамилия). 5 пястных костей на дистальных концах имеют головки (название ряда округлых отдельных предметов или оконечностей предметов более сложной формы), которые сформировывают пястно‐фаланговые суставы. Сочленения укреплены связками — коллатеральными, от боковой стороны пястных костей до основания фаланг, поперечными — меж смежными головками.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Кисть осуществляет непростые двигательные акты. Функция пястно‐фаланговых суставов — обеспечить удержание пальцами предметов и выполнение маленьких, четких движений. Повреждение 3 и 4 пястно‐фалангового сустава значительно нарушает или полностью исключает функции кисти.
Вывих пальца руки — предпосылки, по которым он возникает
Вывих пальца нередко возникает вследствие падения на ладошки, ежели при этом отведен 1-ый палец пястно-фалангового сустава. В таковом варианте головка фаланги (Фаланга — боевой строй пехоты в Древней Греции и ряде других стран) вывихивается в тыльную сторону кисти, а пястная кость сдвигается к ладонной поверхности. 2-5 пальцы повреждаются при насильственном переразгибании в межфаланговых или пястно-фаланговом суставе. Также вывих огромного пальца может произойти при ударе по его кончику – к примеру, при игре в баскетбол, волейбол.
Что делать: 1-ая помощь
При травмах кисти и пальцев первую помощь оказывают в полном размере, с учетом вероятных томных повреждений — переломов, разрывов связок, раздробления костей. Проводят последующие мероприятия :
Возможность появления шока при изолированном вывихе фаланги пальца на руке невелика.
Отсутствие сознания, слабенький пульс, неадекватное поведение (лишнее возбуждение или заторможенность) – симптомы шока.
Небезопасные для жизни кровотечения появляются в варианте сочетанной травмы кисти. Кровопотеря бывает значимой, смертельной. Нужно наложить жгут в нижней третья части предплечья, временная мера — пальцевое прижатие сосуда.
Иммобилизация — обязательное условие исцеления вывиха пальца. Пострадавшего как можно скорее транспортируют в мед учреждение, так как с течением времени растут отёк, сдавливание тканей в области вывиха, что затрудняет вправление.
Транспортную иммобилизацию проводят обычными шинами Крамера, при отсутствии — подручными средствами. Закрепляют бинтами от локтя до кончиков пальцев соответственного размера доску, фанеру, ветки деревьев. Дополнительно фиксируют руку косыночной повязкой. Кусочек плотной ткани (размером 1х1 метр) складывают по диагонали, подводят под руку, концы завязывают на шее. К месту повреждения прикладывают холод.
Классификация вывихов пальца
В зависимости от уровня повреждения вывихи пальцев рук разделяются на вывихи основной, средней и ногтевой фаланги. При вывихе основной фаланги ее суставная поверхность сдвигается относительно головки соответственной пястной кости. При вывихе средней и ногтевой фаланги суставная поверхность дистально расположенной фаланги сдвигается по отношению к проксимальной. В зависимости от направления смещения выделяют тыльные, ладонные и боковые вывихи. Почаще всего наблюдается смещение кости в тыльную сторону. При вывихах пальцев стопы может быть повреждение в области межфалангового и плюснефалангового сустава. Дистальный сектор может сдвигаться в подошвенную, тыльную или боковую сторону.
Может быть тыльным и ладонным, полным и неполным. Смещение к тылу появляется при разгибательном механизме травмы, смещение к ладошки – при сгибательном. При тыльном вывихе сухожилие длинноватого сгибателя может сдвигаться и ущемляться меж суставной поверхностью проксимальной фаланги и головкой пястной кости, затрудняя вправление. В момент травмы возникает резкая боль. Палец отечен, деформирован в области пястнофалангового сустава. Активные движения неосуществимы, при попытке пассивных движений определяется пружинящее сопротивление.
При тыльном вывихе палец укорочен, согнут в пястнофаланговом и разогнут в межфаланговом суставе. Область тенара выбухает, по ладонной поверхности щупается головка I пястной кости, по тыльной – суставная поверхность основной фаланги. При ладонном вывихе палец разогнут в обоих суставах и сдвинут в ладонную сторону. По тыльной поверхности пальпируется головка I пястной кости. Для доказательства диагноза делают рентгенографию I пальца. При подозрении на ущемление сухожилия длинноватого сгибателя может быть назначена МРТ или КТ сустава.
Исцеление свежайшего вывиха пальца амбулаторное, проводится в критериях травмпункта. Устранение вывиха пальца руки делают под местной анестезией. При тыльном вывихе травматолог несколько отводит палец и тянет его по оси, сразу сдвигая проксимальную фалангу на головку пястной кости. Тяга может осуществляться при помощи петли из бинта или с внедрением обыденного захвата. Для того чтоб устранить ущемление сухожилия, палец поворачивают в локтевую сторону, сразу сгибая ногтевую фалангу. Опосля вправления осуществляют иммобилизацию лонгетой в течение 3 неделек.
Ежели тыльный вывих не удается вправить из-за ущемившегося сухожилия, нездорового направляют в травматологическое отделение для открытого вправления. Операцию проводят под местной или проводниковой анестезией с внедрением тыльно-лучевого доступа. Ущемленную капсулу рассекают, сухожилие сдвигают элеватором в сторону, опосля чего палец просто вправляется. Рану послойно ушивают и дренируют резиновым выпускником. Накладывают лонгету на 3 недельки. Швы снимают через 10 дней.
Закрытое вправление ладонного вывиха также осуществляют с внедрением тяги по оси. Палец растягивают, разгибают и нажимают на головку пястной кости, сдвигая ее в ладонную сторону. Срок иммобилизации составляет 3 недельки. Опосля вправления при всех вывихах пальца, как ладонных, так и тыльных, назначают УВЧ. Трудоспособность восстанавливается через 4-5 неделек.
Традиционно бывают тыльными, пореже – боковыми. Пациента волнует резкая боль. Палец отечен, выявляется штыкообразная деформация в области покоробленного сустава. Движения неосуществимы. Время от времени вывих сопровождается отрывом сухожилия разгибателя, при этом сухожилие традиционно отрывается от места прикрепления вместе с маленьким костным фрагментом. Для доказательства диагноза назначают рентгенографию пальцев кисти (Кисть — инструмент для покраски и живописи), при подозрении на отрыв сухожилия нездорового могут навести на КТ или МРТ кости. Исцеление неосложненных вывихов амбулаторное. Палец вправляют под местной анестезией и накладывают гипс на 3 недельки. Исцеление осложненных вывихов осуществляют в стационаре. Поврежденное сухожилие разгибателя подшивают к кости в месте прикрепления, используя трансоссальные швы. Вывих пальца вправляют, рану ушивают. Иммобилизацию также проводят в течение 3 неделек.
Прогноз при вывихах пальцев руки подходящий, в абсолютном большая части вариантов размер движений полностью восстанавливается, боли в отдаленном периоде отсутствуют. Обычные вывихи пальцев появляются очень изредка. Несвоевременное обращение за мед помощью может приводить к развитию застарелого вывиха. В таковых вариантах одномоментное вправление нереально, для восстановления конгруэнтности суставных поверхностей, стабилизации и разработки сустава приходится накладывать аппарат Волкова-Оганесяна. Финалом застарелого вывиха может стать артроз покоробленного сустава.
Классификация
При классификации вывихов руки принято ориентироваться на последующие причины.
- Согласно происхождению: патологические, врожденные, обычные травматические и острые;
- Согласно размеру принято различать частичные и полные вывихи;
- Беря во внимание локализацию, в роли травмированной зоны может выступать палец, предплечье, локтевой сустав или плечо. Нередко в практике травматологов встречается также вывих кисти руки;
- Тип повреждения описывает закрытые и открытые вывихи;
- Согласно продолжительности они могут быть застарелыми, несвежими и свежайшими. При застарелых вывихах (нарушение конгруэнтности суставных поверхностей костей, как с нарушением целостности суставной капсулы, так и без нарушения, под действием механических сил (травма) либо деструктивных процессов в) руки их давность составляет наиболее месяца. При несвежих – выше 3 неделек, при новых – не наиболее 3 дней.
Прочные связки вместе с сухожилиями сгибателей и разгибателей надежно укрепляют пястно-фаланговые суставы, поэтому вывихи пальцев происходят относительно редко. Расположенные по краям указательный палец и мизинец подвержены такому типу повреждений в значительно большей степени, чем центральные два пальца. В большинстве случаев механизм травмы основан на резком переразгибании в суставе, при этом дистальный сегмент смещается в тыльную сторону. Вывихи можно разделить на простые и сложные.
Простые вывихи в пястно-фаланговых суставах (ПФС) являются, по существу, подвывихами и отличаются от сложных (полных) вывихов тем, что ладонная пластинка остается над головкой пястной кости, а не ущемляется между ней и основной фалангой. Для простых вывихов характерно заклинивание проксимальной фаланги в положении 60-80° переразгибания. При устранении подвывиха следует избегать переразгибания или тракций, которые могут перевести простой вывих в сложный.
Правильная техника вправления простого вывиха заключается в сгибании запястья, что расслабляет сухожилия сгибателей, и надавливании на тыльную сторону основания проксимальной фаланги в дистально-ладонном направлении. В результате манипуляции основание фаланги вместе с прикрепленной ладонной пластинкой соскальзывает на суставную поверхность головки пястной кости и занимает правильное положение.
При сложном вывихе палец находится в вынужденном положении умеренного разгибания, активное сгибание отсутствует. Пальпаторно на ладонной поверхности будет определяться выступающая головка пястной кости. При рентгенографии определяется расширенная суставная полость, в которой нередко определяются сесамовидные косточки, что подтверждает ущемление ладонной пластинки.
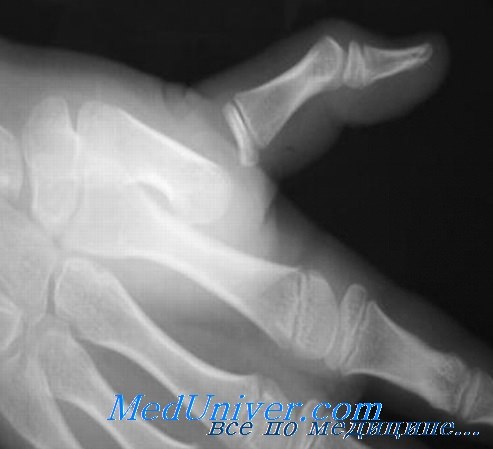
В литературе встречаются описания открытого вправления сложного вывиха, как через ладонный, так и через тыльный доступ. Подозрение на блокирование сустава ладонной пластинкой ограничивает показания к тыльному доступу. Тем не менее, через этот доступ можно выполнить остеосинтез любого сопутствующего перелома, поэтому его можно использовать в большинстве случаев. Если через тыльный доступ вправить вывих не удается из-за проблем с выделением ладонной пластинки, тогда добавляется разрез по ладонной поверхности.
Вывихи в I пястно-фаланговом суставе в большинстве случаев являются тыльными, и могут быть простыми или сложными. Как и при вывихах в остальных ПФС, механизм травмы основан на резком переразгибании I пальца. При этом происходит разрыв ладонной пластинки проксимальнее, дистальнее или на уровне сесамовидных косточек. Как правило, тыльные вывихи можно устранить путем закрытого вправления, но интерпозиция сухожилия длинного сгибателя пальца, обычно в области локтевого края головки пястной кости, или других мягкотканых или костных образований со стороны лучевого края препятствует репозиции суставных поверхностей.
Выявляемая при рентгенографии интерпозиция сесамовидных косточек обычно ассоциируется со сложным невправимым вывихом, тогда как перелом сесамовидных косточек, как правило, свидетельствует о возможности успешного закрытого вправления.
Еще раз следует подчеркнуть, что при закрытом вправлении необходимо избегать продольных тракций и переразгибания, которые могут перевести подвывих в сложный, неустранимый закрытым способом вывих. Вместо этого, вправление выполняют путем осторожного надавливания на основание проксимальной фаланги, чтобы вытолкнуть его поверх головки пястной кости.
Если попытки закрытой репозиции не достигают цели, то прибегают к хирургическому вмешательству через тыльный доступ для выделения ладонной пластинки и других ущемившихся тканей, что создает условия для вправления вывиха.
После устранения смещения следует убедиться в целостности коллатеральных связок. Если они не повреждены, палец иммобилизируют в положении сгибания не более чем на две недели, после чего накладывают тыльную лонгету и приступают к разработке движений по намеченному плану.
Вывихи большого пальца в пястно-фаланговом сочленении
Головка I пястной кости имеет боковые выступы и сходство с блоком. В суставной капсуле пястно-фалангового сочленения большого пальца с ладонной стороны заключены две сесамовидные косточки: медиальная и латеральная.
В углублении между ними проходит сухожилие длинного сгибателя I пальца, окруженное синовиальным влагалищем. Вывихи I пальца, по данным большинства авторов, занимают второе место среди вывихов кисти. Среди них различаются вывихи: вперед — к ладони, назад — к тылу и в сторону. Вывихи к ладони и в сторону встречаются редко; чаще наблюдаются вывихи к тылу.
Фарабеф (1876), тщательно изучив эти повреждения, указывал, что для диагностики и вправления вывиха I пальца основное значение имеет расположение сесамовидных костей. Он рекомендовал различать: неполные, полные и сложные вывихи (рис. 96, 97, 98).
При неполном простом вывихе сесамовидные кости смещаются до уровня дистального конца пястной кости. При полном простом вывихе они оказываются уже на тыльной поверхности головки пястной кости, впереди вывихнувшейся проксимальной фаланги пальца. При сложном вывихе сесамовидные кости останавливаются на тыльной поверхности головки пястной кости, но уже позади проксимальной фаланги пальца, а головка I пястной кости ущемляется между сухожилием длинного сгибателя большого пальца и коллатеральной связкой.
По нашим данным, простые неполные вывихи наблюдались в 29%, простые полные — в 33,4%, сложные — в 18,6%, и в 19% историй болезней эти данные отсутствуют.
Вывихи распознаются на основании анамнеза, характерной деформации и положения пальца, боли и пружинящей неподвижности в пястно-фаланговом сочленении. Рентгенологическое обследование подтверждает и уточняет диагноз.
Вправление подвывиха производится после обезболивания следующим приемом. Обхватив двумя пальцами проксимальную фалангу, хирург приподнимает и отталкивает ее основание к ладони, затем сгибает палец в обоих суставах.
При полном вывихе всегда происходит повреждение связок, а иногда и ладонной пластинки сустава. Положение пальца особенно характерно.
Вправление производится под местным обезболиванием 2% раствором новокаина в сустав и периартикулярные ткани, или регионарной анестезией, или же под наркозом. При вправлении обязательно соблюдение последовательности приемов, предложенных Фарабефом: 1) привести большой палец к ладони; 2) захватив фалангу пальцами, фиксировать пястную кость, усилить переразгибание пальца и поднять фалангу;
Рис. 96. Неполный вывих большого пальца в пястио-фаланговом сочленении.
а — схема положения сочленяющихся поверхностей и сесамовидных костей; б — деформация пальца.
Рис. 97. Полный вывих большого пальца в пястнофаланговом суставе.
a — схема положения сочленяющихся поверхностей и сесамовидных костей; б — деформация пальца.
Рис. 98. Полный сложный вывих большого пальца в пястнофаланговом суставе.
а — схема положения сочленяющихся поверхностей и сесамовидных костей; б — ущемление головки пястной кости; в — деформация пальца.
Сложному вывиху большого пальца в пястно-фаланговом суставе предшествует простой полный вывих. Только при продолжающемся насилии с поворотом пальца по оси происходит дальнейший разрыв капсулы, связок, и сесамовидные кости уходят за вывихнутую фалангу — простой вывих превращается в сложный.
В этом положении палец закрепляется тонусом мышц — короткого сгибателя большого пальца и приводящей большой палец мышцы. Распознавание сложного вывиха большого пальца в пястнофаланговом суставе более трудно, чем простого полного вывиха. Нужно помнить о следующих признаках: 1) головка пястной кости лежит поверхностно и легко прощупывается с ладони; 2) большой палец выпрямлен, расположен почти параллельно пястной кости; 3) проксимальная фаланга сдвинута к указательному пальцу и фиксирована; 4) большой палец укорочен (см. рис. 98). При рентгенологическом исследовании головка пястной кости наслаивается на тень эпифиза проксимальной фаланги.
Вправление сложного вывиха большого пальца производится под регионарным обезболиванием; в более поздние сроки, при развившемся отеке — под наркозом. Принцип вправления сложного вывиха тот же. Особенно важен первый акт — приподнимание проксимальной фаланги от головки пястной кости на 6—7 мм с одновременным разгибанием и продвижением пальца в проксимальном направлении. Когда этот прием удался, вправление завершается медленным, скребущим продвижением почти перпендикулярно стоящей фаланги по головке пястной кости и последующим постепенным сгибанием пальца. Сложные вывихи сопровождаются значительным повреждением сумочно-связочного аппарата, сухожильно-мышечных и сосудисто-нервных приборов большого пальца, поэтому после вправления и контрольной рентгенограммы накладывается иммобилизация на 2—3 нед. В течение первой недели занятия лечебной гимнастикой производятся в повязке, в дальнейшем в движения постепенно включается и большой палец. Назначаются болеутоляющие и способствующие рассасыванию кровоизлияния физические факторы.
Рассматривая наш материал о вывихах большого пальца в пястно-фаланговом суставе, отметим, что правильный диагноз был поставлен у 77% пострадавших, ошибочный — в 23%. Ошибки диагностики чаще наблюдаются при сложных вывихах; они зависят, вероятно, от недостаточного знакомства врачей с этой разновидностью вывихов. Во многих учебниках и руководствах описываются только подвывихи и вывихи с характерной деформацией пальца. Вывихи вправлялись без обезболивания в 10% случаев; под местным обезболиванием — в 68,5%, под наркозом — в 4,1%.
Сведения об обезболивании отсутствуют в 17,4%. Средняя продолжительность лечения — 13,8 дня. Оперативное вправление этих вывихов произведено в 2,3% при неудавшемся сопоставлении. Операция производится спустя 7—12 дней — через тыльный или ладонно-лучевой доступ. Обрывки суставной капсулы удаляются, сочленяющиеся поверхности сопоставляются с помощью однозубых костных крючков. Ущемленные сесамовидные кости и сухожилие длинного сгибателя большого пальца приводятся в правильное положение. После восстановления связочного аппарата рана зашивается. Фиксирующая повязка удаляется к концу 4-й недели. В дальнейшем проводится комплексное лечение.
Кроме вывиха к тылу, наблюдаются вывихи к ладони и в сторону, но они встречаются реже, и вправление их нетрудно. Описаны в литературе и привычные вывихи большого пальца. Мы наблюдали несколько больных и двух оперировали. У одного из них вывих большого пальца в пястно-фаланговом суставе повторялся пять раз — имелись уже явления артроза. При операции восстановления сумочно-связочного аппарата пришлось удалить деформированную, сесамовидную кость. У второго больного вывих повторялся три раза, и восстановление суставного аппарата трудностей не представляло. У обоих больных после операции рецидива вывиха не было, и функциональный исход хороший.
Неблагоприятные последствия вывиха встречаются в среднем у 5% пострадавших: стойкая тугоподвижность сочленений большого пальца, фиброзный анкилоз, деформирующий артроз, подвывих, привычный вывих и неустойчивость сустава.
Вывихи смежных II—III—IV и V пальцев в пястно-фаланговых суставах. Суставная капсула пястно-фаланговых сочленений довольно свободна; устойчивость суставов обеспечивается коллатеральными связками с медиальной и латеральной сторон сочленения. Вывихи в пястно-фаланговых сочленениях этих пальцев наблюдаются в пять раз реже, чем вывихи большого пальца. Они происходят к тылу, к ладони и в сторону. Как по литературным данным, так и по нашим, вывихи II и V пальцев наблюдаются чаще.
Распознаются они на основании характера травмы в анамнезе (падение или удар по разогнутому пальцу), боли, характерной деформации со смещением оси, укорочения пальца, пружинистой неподвижности, ограничения функции и данных рентгенографии (рис. 99). Вывихи пальцев в ладонную сторону редки. При этом иногда прорывается суставная капсула, которая, как петлей, охватывая шейку пястной кости, препятствует вправлению. Вправление вывихов пястно-фаланговых суставов смежных пальцев производится тем же приемом: тяга, противотяга и надавливание на выступающие сместившиеся кости.
Рис. 99. Закрытый вывих мизинца к ладони в пястнофаланговом суставе.
а — деформация кисти — непроизвольное сгибание и выстояние мизинца к ладони, припухлость возвышения мизинца; б — схема с рентгенограммы — смещение проксимальной фаланги V пальца к ладони.
Вправление в большинстве случаев удается при местном обезболивании;труднее удержать фалангу в правильном положении, особенно после вывиха к ладони и в сторону. Когда удержание сопоставленных сочленяющихся поверхностей не достигается повязкой, вводится спица, или сумочно-связочный аппарат восстанавливается оперативно. Трудно вправляются иногда вывихи V пястно-фалангового сустава, осложненные смещением разгибательного аппарата пальца и ущемлением сухожилия отводящей мизинец мышцы. Дальнейшее лечение — по изложенным ранее принципам с постепенным восстановлением функции пальца.
Е.В.Усольцева, К.И.Машкара
Хирургия заболеваний и повреждений кисти
Читайте также:


