Распространение инфекции формы распространения
Рефераты и конспекты лекций по географии, физике, химии, истории, биологии. Универсальная подготовка к ЕГЭ, ГИА, ЗНО и ДПА!
Формы инфекции

Инфекции классифицируются, кроме двух описанных способов, и по другим признакам. Различают следующие формы инфекций.
А. По природе возбудителя.
1. Бактериальные инфекции вызываются бактериями.
2. Вирусные инфекции вызываются вирусами.
3. Грибковые инфекции (микозы) вызываются микроскопическими грибками.
4. Протозойные инфекции (инвазии) вызываются простейшими.
Б. По происхождению и распространению инфекции.
1. Экзогенные инфекции вызываются микроорганизмами, проникшими в макроорганизм тем или иным путем из внешней среды.
2. Эндогенные инфекции вызываются представителями микрофлоры тела человека (в том числе – персестирующими микроорганизмами). Отдельная разновидность эндогенной инфекции – аутоинфекция – развивается в результате самозаражения при переносе сочлена микробиоценоза в другой биотоп, для которого данный микроорганизм не характерен (такой процесс переноса микроба из одного биотопа в другой в пределах тела человека называется транслокацией).
В. По локализации возбудителя в организме хозяина.
1. Если микроб не распространяется по макроорганизму из ворот инфекции, то такая инфекция называется очаговой (или местной).
2. В случае распространения микроба из ворот инфекции по макроорганизму (чаще всего гематогенным путем) инфекция называется генерализованной (или общей).
Г. По числу видов возбудителя.
1. Моноинфекция вызывается одним видом микроорганизма.
2. Смешанная инфекция ( микстинфекция) вызывается микробной ассоциацией из двух и более видов микроорганизмов.
Д. По повторным проявлениям заболевания, вызванного тем же или другим возбудителем.
1. Если до момента выздоровления произойдет заражение другим видом микроба (т.е. присоединение еще одной инфекции), то такая инфекция называется вторичной.
2. Если до момента выздоровления произойдет заражение тем же самым видом микроба (т.е. новое заражение до момента выздоровления), то такая инфекция называется суперинфекцией.
3. Если повторное заражение тем же самым видом микроба произойдет после выздоровления, то такая инфекция называется реинфекцией.
4. Если же возврат клинических проявлений болезни произошел без повторного заражения, а в результате активации персистирующего микроба, то такое состояние называется рецидивом инфекции.
Е. По продолжительности взаимодействия возбудителя с макроорганизмом (сопровождающегося клинической симптоматикой).
1. При острой инфекции такая продолжительность не велика.
2. Длительное взаимодействие возбудителя с макроорганизмом (и, соответственно, длительно протекающий патологический процесс) классифицируется как хроническая инфекция. Выраженность клинической симптоматики при этом, как правило, меньше, чем при острой инфекции.
а. Патологический процесс может сразу после заражения протекать как хроническая инфекция – это так называемая первичная хроническая инфекция.
б. Хроническая инфекция может развиться и как продолжение острой (в этом случае говорят о хронизации процесса). Это так называемая вторичная хроническая инфекция.
Ж. По клиническим проявлениям.
2. Если симптоматика характерна для данной нозологической формы, но слабо выражена – то это стертая форма инфекции.
3. Если клиническая симптоматика не характерна для данной болезни – то это атипичная форма инфекции.
4. При скрытой (или инапарантной) форме инфекции клиническая симптоматика почти отсутствует.
З. По распространению и охвату территории.
1. Инфекция, встречающаяся лишь в данной местности, называется эндемией.
2. Если регистрируется отдельные случаи данной инфекции, не связанные между собой, то речь идет о спорадической заболеваемости (инфекции).
3. Под эпидемией понимают лавинообразное нарастание заболеваемости, при этом случаи связанны между собой (подобно цепной реакции). Вариант данной формы инфекции, отличающийся тем, что вместо лавинообразного нарастания огромное количество случаев болезни появляются сразу, как будто ниоткуда, называется вспышкой.
4. Эпидемия, охватывающая несколько стран, целый континент или даже всю человеческую популяцию, называется пандемией.
| Признак | Наименование форм инфекций |
| По виду возбудителя | бактериальная вирусная грибковая протозойная смешанная |
| По происхождению | экзогенная эндогенная (аутоинфекция – как разновидность) |
| По локализации возбудителя | местная (очаговая) общая (генерализованная): бактериемия, вирусемия, токсинемия, сепсис, септицемия, септикопиемия, токсико-септический шок |
| По длительности пребывания в организме | острая подострая хроническая носительство: транзиторное, реконвалесцентное |
| По числу видов возбудителей | моноинфекция смешанная (микст) инфекция |
| По наличию симптомов | бессимптомная манифестная: типичная, атипичная (стертая, молниеносная, абортивная) персистирующая |
| По механизму передачи | кишечные инфекции (фекально-оральный механизм) инфекции дыхательных путей (аэрогенный механизм) кровяные инфекции (трансмиссивный механизм) заболевания, передающиеся половым путем (контактный механизм) раневая инфекция (контактный механизм) |
| По источнику инфекции | антропонозы зоонозы антропозоонозы сапронозы |
| По степени распространенности | спородическая заболеваемость эпидемическая вспышка эпидемия пандемия эндемические заболевания экзотическая заболеваемость |
| Повторные заболевания | вторичная инфекция реинфекция суперинфекция рецидив |
Экзогенная инфекция – инфекция, возникающая в результате заражения человека патогенными микроорганизмами, поступающими из окружающей среды с пищей, водой, воздухом, почвой, выделениями больного.
Эндогенная инфекция – инфекция, вызываемая представителями нормальной микрофлоры – условно-патогенными микроорганизмами самого индивидуума.
Аутоинфекция – разновидность эндогенной инфекции, которая возникает в результате самозаражения путем переноса возбудителя из одного биотопа в другой.
Местная (очаговая) инфекция – микроорганизмы локализуются в местном очаге. Генерализованная инфекция – инфекция, при которой возбудитель распространяется по организму лимфогенным или гематогенным путем.
Бактериемия/вирусемия – распространение возбудителя гематогенным путем, при этом кровь является механическим переносчиком возбудителя, т.к. микроорганизмы в ней не размножаются.
Токсинемия – наличие микробных токсинов в крови.
Сепсис (от греч. sepsis – гниение) – генерализованная форма инфекции, характеризующаяся размножением возбудителя в крови. Выделяют 2 формы сепсиса:
Септицемия (первичный сепсис) – возбудитель сразу из входных ворот попадает в кровь и размножается в ней.
Септикопиемия (вторичный метастатический сепсис) развивается в результате генерализации локального инфекционного процесса и характеризуется возникновением вторичных гнойных очагов во внутренних органах.
Токсико-септический шок (бактериальный) – возникает при массивном поступлении бактерий и их токсинов в кровь.
Моноинфекция вызывается одним видом возбудителя, смешанная – двумя или несколькими.
Острая инфекция протекает в короткие сроки (до 1-3 мес.).
Подострая инфекция протекает в сроки от 4 до 6 месяцев.
Хроническая инфекция характеризуется длительным пребыванием микроорганизмов в организме (более 6 мес.).
Микробоносительство – своеобразная форма инфекционного процесса, при котором макроорганизм не способен полностью элиминировать микроорганизмы, а микроорганизмы не в состоянии больше поддерживать активность инфекционного заболевания. Выделяют носительство транзиторное (случайное, продолжительностью несколько дней) и реконвалесцентное (после перенесенного заболевания). В зависимости от длительности реконвалесцентное носительство разделяют на: острое (до 3 месяцев после клинического выздоровления) и хроническое (свыше 3 месяцев вплоть до пожизненного, как например, при брюшном и сыпном тифе).
Бессимптомная инфекция (инаппарантная) характеризуется отсутствием клинических проявлений болезни.
Манифестная инфекция (от лат. manifestus – явный) характеризуется наличием клинических проявлений. Выделяют типичные, при которых отмечается характерный данной болезни симптомокомплекс, и атипичные формы (стертые, молниеносные и абортивные). При стертых формах отсутствует один или несколько характерных симптомов, остальные – слабовыраженны. Молниеносные (фульминантные, от лат. fulminare – убивать молнией) формы характеризуются очень тяжелым течением с быстрым развитием всех клинических симптомов (в большинстве случаев заканчиваются летально). При абортивных формах инфекционное заболевание начинается типично, но внезапно обрывается.
Персистирующая инфекция (от лат. persistentia – упорство, постоянство) характеризуется чередованием бессимптомных периодов (ремиссии) с периодами клинических проявлений (обострений, рецидивов).
Раневая инфекция (инфекция наружных покровов) – возбудитель попадает в организм человека или животного через порезы, ссадины и другие травматические повреждения целостности кожных покровов (столбняк, газовая гангрена).
Антропонозы – болезни, при которых только человек является источником инфекции (дифтерия, коклюш, лепра).
Зоонозы – болезни, при которых источником инфекции являются животные (бешенство, туляремия, бруцеллез).
Антропозоонозы – источником инфекции могут быть как животные, так и человек.
Сапронозы – инфекционные болезни, возбудители которых являются свободно-живущими в окружающей среде организмами (легионеллез).
Спородическая заболеваемость – единичные, не связанные между собой заболевания.
Эпидемическая вспышка – групповые заболевания, связанные одним источником инфекции и не выходящие за пределы семьи, коллектива, населенных пунктов.
Эпидемия – широкое распространение инфекционной болезни, охватывающее население региона, страны или нескольких стран.
Пандемия – распространяется во многих странах или даже во всех частях света.
Эндемия (природно-очаговое заболевание) – постоянно регистрируемая на определенной территории заболеваемость, обусловленная социальными и природными условиями.
Экзотическая заболеваемость – заболеваемость, несвойственная данной местности, развивается в результате заноса или завоза возбудителя с других территорий.
Вторичная инфекция – к первоначальной болезни присоединяется другая, вызванная новым возбудителем.
Реинфекция – заболевание, возникающее после перенесенной инфекции в случае повторного заражения тем же возбудителем.
Суперинфекция – инфицирование макроорганизма тем же возбудителем еще до выздоровления.
Рецидив – возврат клинических проявлений болезни без повторного заражения за счет оставшихся в организме возбудителей.
Карантинные заболевания – особо опасные инфекции, система информации и меры профилактики которых обусловлена международным соглашением (конвенцией – 01.10.1952 г. Международные медико-санитарные правила). К ООИ относятся чума, холера, раньше натуральная оспа, желтая лихорадка, вирусные геморрагические лихорадки Ласа, Марбург и Эбола, малярия и другие инфекции, передаваемые комарами (лихорадки денге, Чинкунгунья, Рифт-валли, Западного Нила, западный, восточный и венесуэльский энцефаломиелиты, японский, калифорнийский, Сан-Луи и долины Муррей энцефалиты.)
Периоды инфекционного заболевания.
Каждая манифестная инфекция характеризуется определенным симптомокомплексом и циклическим течением болезни, т.е. последовательной сменой отдельных ее периодов, отличающихся продолжительностью, клиническими симптомами, микробиологическими, иммунологическими и эпидемиологическими особенностями.
I. Инкубационный период(от лат. incubation – скрытый) – промежуток времени от проникновения возбудителя в организм и появления первых клинических симптомов заболевания. Характеризуется адгезией возбудителя на чувствительных клетках и адаптацией к внутренней среде макроорганизма. Длительность инкубационного периода различна при разных инфекциях (от нескольких часов до нескольких лет) и даже у отдельных больных, страдающих одним и тем же заболеванием. Она зависит от вирулентности возбудителя и его инфицирующей дозы, локализации входных ворот, состояния организма человека перед заболеванием, его иммунного статуса. Больной не представляет опасности для окружающих, поскольку возбудитель обычно не выделяется из организма человека в окружающую среду.
II. Продромальный (начальный) период (от лат. prodromos – предвестник) – появление неспецифических симптомов заболевания. В данный период возбудитель интенсивно размножается и колонизирует ткань в месте его локализации, а также начинает продуцировать соответствующие ферменты и токсины. Клинические признаки заболевания в этот период не имеют четких специфических проявлений и зачастую одинаковы при разных заболеваниях: повышение температуры тела, головная боль, миалгии и артралгии, недомогание, разбитость, снижение аппетита и т.д. Обычно продолжается от нескольких часов до нескольких дней. При многих инфекционных заболеваниях возбудители в период продромы не выделяются во внешнюю среду (исключение, корь, коклюш и др.).
III. Разгар болезни – появление и нарастанием наиболее характерных, специфичных для конкретного инфекционного заболевания клинических и лабораторных признаков. В начале данного периода обнаруживаются специфические антитела (IgM) в сыворотке крови больного, титр которых в дальнейшем увеличивается и в конце периода синтез IgM заменяется на синтез IgG и IgА. Возбудитель продолжает интенсивно размножаться в организме, накапливаются значительные количества токсинов и ферментов. Вместе с тем, происходит выделение возбудителя из организма больного, вследствие чего он представляет опасность для окружающих.
IV. Исход заболевания:
Ø выздоровление (реконвалесценция);
Ø переход в хроническую форму;
Реконвалесценцияразвивается после угасания основных клинических симптомов. При полном выздоровлении восстанавливаются все функции, нарушенные вследствие инфекционного заболевания. Титр антител достигает максимума. При многих заболеваниях в период реконвалесценции возбудитель выделяется из организма человека в большом количестве.
Не нашли то, что искали? Воспользуйтесь поиском:
Заболевания зубов – проблема с которой приходится сталкиваться каждому человеку. Кариес способен испортить улыбку, но опасность несут одонтогенные инфекции, являющиеся следствием кариозного разрушения. Кариесом страдают люди независимо от пола и возраста. Одонтогенные инфекции приводят к тяжелейшим инфекционным воспалениям сердца, мозга, носоглотки и пр.
Понятие одонтогенных инфекций

Одонтогенные инфекции – это такие заболевания, которые относятся к отдельной группе патологий, связанных с неправильным или несвоевременным стоматологическим лечением. Заболевание у детей сопровождается появлением отека, боли, чувства жжения в пораженной области и возникает при проникновении в организм болезнетворных микроорганизмов, обусловленных развитием воспаления, исходящего от зубов.
Чистая культура микроорганизма стафилококка способствует развитию околочелюстных разлитых гнойных воспалений клетчатки. Патогенная культура стафилококка вызывает появление воспалительного процесса костного мозга челюстей.
В воспаленном очаге присутствуют микроорганизмы, живущие в отсутствии кислорода и не образующие спор. Они определяют индивидуальный облик воспалительного процесса и характерную разновидность операционного поля: слой бурого налета мертвых тканей, гнилостное разложение, воспринимаемое обонянием. Аспорогенные анаэробы не восприимчивы к препаратам, предназначенным для борьбы с бактериями и их уничтожением.
Причины возникновения
Такое заболевание возникает по причине несвоевременного обращения в стоматологические клиники. Фактором, провоцирующим начало болезни, является:
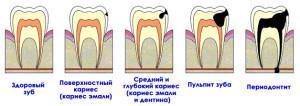
поражение зуба кариесом,- воспаление внутренних тканей зуба (пульпит),
- перидонтит.
Причиной быстрого размножения микроорганизмов и проникновения из больных зубов в окружающие ткани является деятельность стафилококка: белого и золотистого. Процесс протекает при поражении стафилококком, но может проходить в комбинации со стрептококком или иной патогенной флорой. В общей патологии отмечают взаимосвязь наличия одонтогенной инфекции и ее переход в тяжелую форму с состоянием организма пациента.
Присутствие вялотекущих хронических болезней или наличие в этиологии и патогенезе основного заболевания приводит к обострению и возникновению осложнений. Это нарушение обменных процессов, новообразования в тканях организма, воспаления, вызванные палочкой Коха и пр. Самолечение и злоупотребление лекарственными препаратами способствуют угнетению иммунитета, организм перестает бороться с инфекцией.
Локализация заболевания
Воспалительный процесс начинается при одонтогенных местных и разлитых по клетчатке гнойных образованиях на фоне вялотекущего воспаления периодонта в момент обострения. Воспаление мягких тканей из-за затрудненного прорезывания зубов у детей и местное гнойное поражение тканей пародонта провоцируют начало заболевания. Разрушенная коронка зуба с разложившимися тканями дентина и наличием сформировавшегося разряжения в окружающих корень тканях становятся источником боли.
ЧИТАЕМ ТАКЖЕ: какие существуют идиопатические заболевания пародонта?
Начальные симптомы воспаления тканей, окружающих челюсть, проявляются в области зуба, пораженного некротическим процессом. Степень проявления симптомов зависит от объема разрушений окружающей костной ткани и минерализации межклеточного вещества.
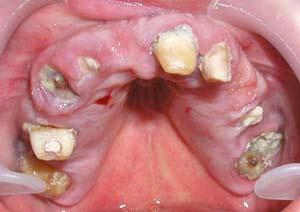
Остро текущее заболевание обуславливается областью определенного места нахождения инфицированного зуба и окружающего зуб воспалительного процесса. Хроническое воспаление окружающих корень зуба тканей или обострившийся процесс имеют гнойное течение.
В воспалительный процесс вовлекаются костная ткань и костный мозг. Острое воспаление костного мозга одонтогенного происхождения – это гнойное поражение тканей, окружающих корень зуба, одного или нескольких зубов и кости челюсти. Гнойное воспаление разливается по клетчатке мягких челюстных тканей и провоцирует их отек, вызывает воспаление надкостницы и образование абсцесса.
Пути распространения
Пути распространения инфекции, вызванной поражением зубов у детей:
- контакт,
- распространение инфекции по кровеносному руслу,
- распространение инфекции по лимфатической системе.
Проникновение инфекции одонтогенного характера в ЧЛО (челюстно-лицевую область) по кровеносному руслу – распространенный путь инфицирования организма. Кости лицевого скелета человека пронизаны огромным количеством мелких и крупных кровеносных сосудов. При всех воспалительных процессах, возникающих в коронковой части пульпы и переходящих в корень, образуется местное уплотнение и увеличение объема тканей. Это происходит за счет скопления эритроцитов, лейкоцитов и клеток новообразования. Возбудители инфекционного процесса выделяют в экссудат токсины, которые разносятся по организму лимфатической системой и кровью.
Диагностические методы

Болевые ощущения в области шейных мышц и лицевой зоны пациенты не связывают с разрушенными зубами. С проблемами обращаются к неврологу или хирургу общей практики.
Определить происхождение патологического одонтогенного процесса сложно. Для постановки диагноза необходим скрупулезный опрос пациента. История возникновения болезни, заболевания, предшествующие развитию процесса и тщательное обследование больного в совокупности помогут установить причину происхождения воспаления.
Если в анамнезе выявляется травма, или визит к стоматологу осуществляется по поводу лечения или удаления зубов, проводится санация полости рта, как ключевого источника болезни.
Для обследования пациента применяют ультразвуковое исследование, определяющее местонахождение абсцесса или флегмоны. Используется компьютерная томография, исследуются пораженные ткани.
Эта анатомическая область в организме человека визуально не доступна. Для полной картины обследуемого пациента требуются посевы, определяющие микробную составляющую инфекционного процесса, чувствительность бактерий к лечебным препаратам. Лабораторные анализы помогают определить степень инфицирования всего организма.
Классификация одонтогенных инфекций и их симптоматика
Заболевания делятся по локализации в определенной анатомической области:
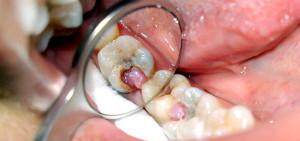
разложение твердых тканей и пульпы зуба (классическое одонтогенное заболевание),- воспаление слизистой оболочки полости рта и тканей, окружающих зуб (пародонтальное заболевание) (см. также: причины и симптомы пародонтальной кисты),
- не одонтогенные процессы, протекающие при поражении слюнных желез и слизистых оболочек полости рта.
ИНТЕРЕСНО: как в норме выглядит слизистая оболочка полости рта?
Представленные выше инфекции могут стать фактором развития тяжелых осложнений в полости черепа, в заглоточном пространстве и средостении с угрозой для жизни. При распространении инфекции по кровеносному или лимфатическому руслу поражаются клапаны сердца, и может развиться септическое состояние.
Это воспаление окружающих тканей коронки и корня зуба. Процесс вялотекущий, возникающие боли приступообразные, усиливающиеся при перкуссии и надавливании на зуб. При обострении процесса боль усиливается, общее состояние ухудшается, поднимается температура. Применение противовоспалительных препаратов при данных симптомах способствует купированию процесса. В противном случае необходимо обращение к хирургу.
При хроническом воспалении в окружающих больной зуб костных тканях и воспалении слизистой оболочки развивается остеомиелит. Поражение захватывает всю костную систему организма. Симптомы заболевания:
- болезненное состояние,
- боль равномерная, постоянная,
- уплотнение региональных лимфатических узлов,
- повышенная температура,
- покраснение десны,
- несвежее дыхание.
Воспаление надкостницы по типу протекания процесса бывает двух видов. Простое – вялотекущий процесс в надкостнице в области пораженного зуба. Периодически возникают болевые ощущения при надкусывании без изменения общего состояния пациента.
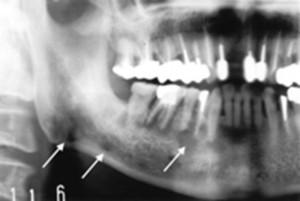
Гиперпластическое воспаление протекает с изменением костной ткани в области больного зуба в сторону увеличения. В этой области периодически появляются боли. Цвет тканей в районе гипертрофического уплотнения бледно-розовый. Постукивание по зубу отрицательное. Коронка зуба разрушена, или стоит пломба. Есть реакция со стороны региональных лимфатических узлов, они увеличены в размере и болезненные. На снимке четко выражен остеогенез в очаге поражения. На верхушках корней воспаленного зуба просматривается разрежение. Основная костная ткань челюсти без патологических изменений.
Перикоронит сопровождает процесс постепенного выхода коронок зубов над поверхностью альвеолярного отростка челюсти и десны (рекомендуем прочитать: перикоронит: способы лечения в домашних условиях). Во рту проживает множество микробов. Появление раневой поверхности способствует активному развитию инфекционного процесса. Если прорастающий зуб не смог преодолеть слизистую оболочку вокруг коронки, образуется капюшон, из-под которого вытекает гной. Процесс сопровождается болью, распространяющейся по всей половине лица.
Или воспаление гайморовой пазухи. При воспалительных процессах в жевательных зубах верхней челюсти или при удалении верхнего зуба происходит инфицирование гайморовой пазухи. Лечение синусита производится в условиях стационара стоматологом-хирургом и отоларингологом. Одонтогенный гайморит бывает только односторонним — со стороны больного зуба.
Возникает синусит при:
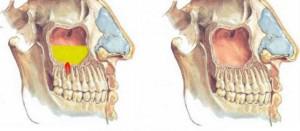
отсутствии санации полости рта,- наличии хронического воспаления на верхних зубах,
- появлении кист на верхушках корней жевательных зубов,
- анатомических особенностях строения верхней челюсти,
- попадании инородного тела в саму пазуху.
Гайморит сопровождается сильными болями. В условиях стационара лечение начинают с удаления причинного зуба. Отоларинголог назначает комплексную терапию из антисептиков, антибиотиков и ферментов.
Степень поражения мягких тканей в данных случаях зависит от состояния иммунной системы пациента. При сильном иммунитете зона поражения будет иметь ограниченные контуры и протекать по типу абсцесса.
При ослабленном иммунитете и запущенных хронических процессах зубочелюстной системы может развиться флегмона, для которой характерно отсутствие четких границ воспаления. По консистенции разлитое воспаление сначала мягкое, затем ткани уплотняются. Собравшийся в капсуле серозно-гнойный экссудат может прорвать оболочку и разнестись кровотоком по всему организму, вызвать общее септическое состояние, что может привести к летальному исходу.

Заболевание по этиологии, симптомам и протеканию процесса идентично местному гнойному воспалению тканей (абсцессу). Отличие — воспалительный очаг имеет патологический канал для выхода гнойного содержимого из полости на поверхность. Это может быть слизистая оболочка рта или наружный кожный покров в области проблемных зубов. Течение процесса бессимптомное. При выделении гноя из свищевого хода возникает дискомфорт.
Особенности лечения
Лечение должно быть комплексным. Назначаются противобактериальные препараты, стимулирующие силы организма больного. Также используют патогенетическую терапию, регулирующую патофизиологические процессы в воспалительном очаге. Необходимо провести симптоматическое лечение, корректирующее нарушенные функции организма.
Главные задачи, которые ставит для себя врач при лечении больного:
- предупреждение септикопиемических осложнений,
- профилактика остеомиелита,
- предотвращение распространения инфекции на соседние ткани.
ИНТЕРЕСНО: остеомиелит нижней челюсти: симптомы и фото
Лечение начинается с осмотра ротовой полости, затем вскрывается гнойник. Чтобы убить анаэробные бактерии, врачу необходимо провести все необходимые мероприятия для создания оттока гноя, чтобы дать возможность поступлению губительного для микробов кислорода.
В каждом отдельном случае процедура вскрытия гнойника имеет свои особенности. Неопытный врач может навредить пациенту, так как обычно гнойники локализуются в областях с крупными кровеносными сосудами и нервными окончаниями, любое их повреждение несет угрозу для жизни человека. Чтобы избежать подобных проблем, врач, проводя пункцию, может прибегнуть к помощи УЗИ. Также пациенту необходимо ввести нужные антибиотики, иначе лечение не даст нужных результатов.
Эффективность лечения хронической формы одонтогенных очагов, согласно общей патологии, напрямую зависит от того, насколько качественно была проведена первичная очистка. Свою эффективность в этом вопросе показали препараты, где главным действующим веществом является гидроксид кальция и антибиотики группы полимиксинов, аминогликозидов и нитроимидазолов. Применение данных препаратов позволяет оптимизировать процесс лечения, а также осуществить стандартизацию параметров проводимых инструментальных и медикаментозных мероприятий. В этом случае вероятность рецидива заметно снижается.
Возможные осложнения
В том случае, если больной относится к своему здоровью без должного уважения и приступает к лечению одонтогенных очагов воспаления слишком поздно или терапия проводится не должным образом, тогда инфекция распространяется по организму.
Токсическое воздействие может вызвать осложнения: инфекционное поражение почек, сердечно-сосудистой системы, повреждение головного мозга. При высокой вирулентности микроорганизмов токсическое воздействие на организм может привести к летальному исходу.
Профилактические мероприятия
Не стоит подвергать свой организм столь коварному заболеванию как одонтогенная инфекция. Внимательно следите за состоянием полости рта и посещайте кабинет стоматолога минимум раз в полгода.
В качестве профилактики выступает ежедневная чистка зубов, причем дважды: в утренние часы и перед сном. К выбору зубной щетки необходимо подходить основательно, подбирая жесткость щетины в соответствии с нынешним состоянием десен. Лучше не использовать щетку более двух месяцев подряд.
Читайте также:


