Размягчение костей это остеопороз
Описание заболевания
Суть остеомаляции состоит в следующем: при формировании новой костной ткани ее гибкая основа из коллагеновых волокон (остеоид) образуется, но ее минерализация, то есть укрепление кальцием (Са) и фосфатами, не происходит. Объем костной ткани не уменьшается, как при остеопорозе, но полноценно выполнять свою функцию она не может: под нагрузкой мягкие кости деформируются, без особых причин случаются множественные переломы. Заболевание дает начало цепной реакции:
- Искажается процесс разрушение старой и образование новой ткани;
- Из-за искривления костей смещаются и сдавливаются внутренние органы, что влечет за собой нарушение их функции.
Остеомаляция обнаруживается у 14% — 17% больных системным остеопорозом.

Преимущественно страдают женщины: на каждые 10 пациенток всего один мужчина. Это объясняется недостатком Са и витамина D во время вынашивания ребенка и пониженной секрецией гормона эстрогена (участвует в кальциевом обмене) в период климакса. Из возрастных групп больше всего подвержены заболеванию дети и пожилые люди. Соответственно, выделяют четыре типа остеомаляции:
- Детская (юношеская);
- Пуэрперальная (в ходе беременности или грудного вскармливания);
- Климактерическая;
- Старческая.
Чаще поражаются такие отделы скелета:
- Позвоночник — у пожилых;
- Конечности — у детей;
- Тазовые кости — у беременных:.
К остеомаляции близка детская болезнь рахит: при нем минерализация хрящей в зоне роста костей не происходит.
Причины остеомаляции
Болезнь провоцируется такими факторами:
- Нехватка в пищевом рационе Са, фосфора и витамина D. При дефиците кальция говорят о кальципенической остеомаляции, фосфора — о фосфоропенической. Витамины группы D (холекальциферол и эргокальциферол) обеспечивают всасываемость кальция в кишечнике и без них даже при избыточном содержании этого микроэлемента в пище организм его не получает.
- Косвенно к остеомаляции приводит недостаток в еде витаминов В и С, необходимых для усвоения витамина D.
- Пониженная секреция гормона роста, эстрогена и тестостерона, обеспечивающих кальциевый обмен.
- Отклонения в развитии почек и их заболевания: хронический интерстициальный нефрит, гидронефроз, поликистоз почек, почечная остеодистрофия. При этих недугах почки интенсивно выводят кальций и фосфор из организма.
- При хроническом ацидозе почечных канальцев страдает нейтральная среда в зонах кальцификации, и это тоже приводит к остеомаляции.
- Гиперпаратиреоз (гиперфункция паращитовидных желез). Вызывает сбои в процессе усвоения фосфора.
- Сахарный диабет, муковисцидоз. Негативно отражаются на процессе усвоения кальция.
- Болезни, обуславливающие плохую усвояемость витамина D: заболевания ЖКТ или нарушения в его работе в результате операции, цирроз печени, болезнь Крона, холецистит, хронический панкреатит. Также нехватка данного витамина часто возникает при недостаточном пребывании на солнце (холекальциферол или D3 помимо поступления с пищей синтезируется в коже под воздействием ультрафиолета).
- Генетическая предрасположенность. При ее наличии у детей даже с полноценным питанием и введением витамина D развивается рахит с последующей остеомаляцией. Одно из генетических нарушений — пониженная секреция щелочной фосфатазы (гипофосфатазия). Этот фермент регулирует фосфорный обмен.
- Длительный прием гормонов глюкокортикоидной группы (кортикостероиды), фторидов, лекарств от судорог, бисфосфонатов.
- Возрастные изменения. В пожилом возрасте происходят разнообразные нарушения метаболизма, в том числе и кальций-фосфорного обмена.
- Присутствие в окружающей среде большого количества алюминия и тяжелых металлов.






Симптомы
Особенность остеомаляции — это бессимптомное протекание на начальной стадии. Затем наступает манифестная форма заболевания со следующими проявлениями:

При первых симптомах обращаются к терапевту и далее по направлению от него к ортопеду или остеологу, в чью специализацию входит данное заболевание. Остеомаляция лечится длительно, а в некоторых случаях — на протяжении всей жизни, но если лечение начато своевременно, качество жизни больного остается на высоком уровне. Если же обращение к врачу долго откладывается, дело может закончиться инвалидностью.
Диагностика
Заболевание выявляют такими методами:
- Осмотр, пальпирование костей с целью выявления болезненных ощущений и деформаций.
- Анализ крови и мочи, прежде всего, на концентрацию кальция, фосфора и щелочной фосфатазы. Избыток последней подтверждает наличие остеомаляции и свидетельствует о гиперактивности остеокластов — клеток, разрушающих костную ткань.
Также при заболевании возрастает концентрация печеночных ферментов.
По результатам анализа можно с некоторой долей вероятности определить причину заболевания:
- Пониженная концентрация кальцидиола и фосфатов при повышенном паратгормоне указывает на возможный дефицит витамина D;
- Повышенный клиренс фосфатов в сочетании с их пониженным содержанием в крови может свидетельствовать о синдроме Фанкони;
- Присутствие в крови большого количества соединений хлора с одновременной гипофосфатемией (низкий уровень фосфатов) говорит о проксимальном ацидозе почечных канальцев (в дальнейшем приводит к увеличению концентрации кальция в моче — гиперкальциурии).

Так, при аксиальной (горизонтальной) остеомаляции и неполноценном синтезе фибриногена основные показатели (Са, фосфаты и щелочная фосфатаза) будут в норме. В таком случае необходимо рентгенологическое исследование. В начальной стадии на снимках наблюдается распространенный остеопороз.
По мере развития заболевания становятся заметными дугообразные искривления костей, прежде всего наиболее нагруженных — бедер и голеней. Видимой становится и разросшаяся деминерализованная костная ткань (светлые участки). Корковый слой и размытые контуры костей на снимках говорят о поражении поднадкостничной зоны.
Наиболее точным методом обнаружения остеомаляции является биопсия костной ткани. Ее иссечение (забор пробы) осуществляют с местным обезболиванием.

Дополнительно проводятся исследования, позволяющие отличить остеомаляцию от прочих заболеваний:



Лечение остеомаляции
Для устранения недуга применяются такие методы:
- Диета;
- Прием витаминных комплексов;
- Прием солнечных ванн и пр.
В рацион обязательно вводятся:
- Рыбий жир;
- Печень трески;
- Морская капуста (другое название — ламинария);
- Жирная морская рыба: горбуша, сельдь, кета, скумбрия, палтус, карп и др.;
- Рыбья икра;
- Молочные продукты, в особенности концентрированные — творог, сыры, сливочное масло;
- Яйца (микроэлементы содержатся в желтке);
- Фрукты и овощи, зелень;
- Орехи, семена подсолнечника, тыквы, льна и пр.;
- Бобовые.






Диетолог планирует диету с учетом суточной потребности в нутриентах:
- Кальций: 1000 мг до 70-ти лет и 1500 мг после;
- Фосфор: детям до года — 300 – 500 мг, до 3-х лет — 800 мг, взрослым — 1000 – 2000 мг;
- Витамин D: детям до года — 10 мкг, детям и взрослым от кода до 70-ти лет — 15 мкг, старше 70-ти лет — 20 мкг.
Надлежит отказаться от бесполезной и вредной пищи:
- Рафинированной: белый хлеб, макароны, очищенный рис;
- Жирные мясные блюда;
- Кофе (интенсивно выводит кальций);
- Сладкие газированные напитки.

Остеомаляция может быть спровоцирована вегетарианской диетой. Следует в разумных количествах потреблять свинину, говядину или птицу. Полезны овсянка, гречка, пшено, неочищенный рис, пшеничная крупа.
Быстро устраняет дефицит кальция яичная скорлупа.
Предпочтительны перепелиные яйца, содержащие помимо кальция множество других важных микроэлементов. Готовят скорлупу так:
- Удаляют с внутренней стороны пленку: она придает неприятный запах;
- Проваривают скорлупу (если яйца использовались в сыром виде);
- Измельчают в кофемолке;
- Перед приемом порцию смешивают с лимонным соком.
При повышенной кислотности принимают по 0,5 ч. л. скорлупы в день, в остальных случаях — по 1 ч. л.
При недостатке фосфора прописывают бисфосфонаты.
Из синтетических препаратов нутриенты усваиваются хуже, чем из натуральных продуктов, поэтому основное внимание следует уделять рациону. Добавим, что в США в качестве источника кальция в аптеках продают яичную скорлупу.
Один из витаминов группы D — витамин D3 или холекальциферол — синтезируется в коже под воздействием ультрафиолета. Для производства его в необходимом количестве достаточно побыть на солнце дважды в неделю в период с 10-ти утра до 3-х часов пополудни. Продолжительность солнечных ванн зависит от типа кожи:
- Светлая: 5 мин.;
- Темная: 30 мин.

В регионах с недостаточной инсоляцией больные посещают солярий, но из-за опасности развития рака процедуры должны быть краткосрочными.
При облучении ультрафиолетом продуктов питания в них также образуется холекальциферол. В некоторых странах таким способом обогащают витамином D молоко и другие жирные продукты (холекальциферол растворяется в жирах, они же требуются для его усвоения).
Кроме вышеперечисленного в процессе лечения остеомаляции используют:
Фитотерапия
Народная медицина считает наиболее действенными при остеомаляции настои из некоторых трав:
- Листья череды высушивают и измельчают блендером;
- 2 ст. ложки травы заливают кипятком (500 г);
- Накрыв крышкой, оставляют на 30 мин. для настаивания;
Полученный настой пьют по 2 стакана ежедневно.
- Измельчают корень растения;
- 1 ст. ложку заливают 2-мя стаканами кипятка;
- Накрыв крышкой, выдерживают 2 часа.
Принимают настой трижды в день по 1/3 стакана.
Болезни опорно-двигательного аппарата зачастую обусловлены патологией строения и метаболизма костей. К ним относятся остеопороз и остеомаляция, которые связаны с нарушениями минерального обмена, в частности всасывания и усвоения кальция, фосфора и витамина D, врожденными или приобретенными особенностями здоровья человека.
Эти болезни приводят к уменьшению прочности костного каркаса, патологическим переломам и другим осложнениям, угрожающим жизни.
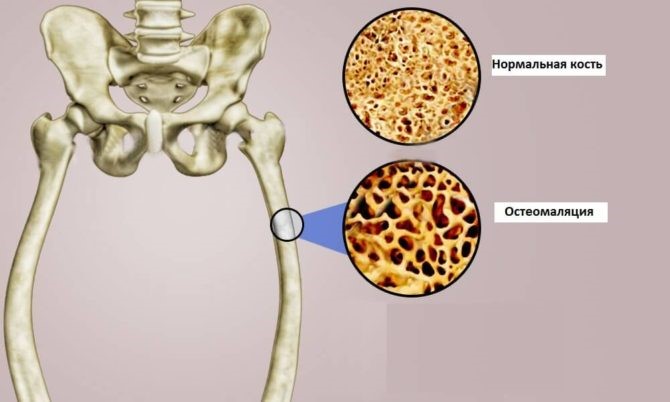
Что такое остеомаляция
Таким термином называют размягчение костей. Это системное заболевание, обусловленное недостатком кальция и других минералов в элементах скелета. При этом костные структуры несовершенны, напоминают по строению хрящ, так как имеют в составе незрелые клетки.
Отличием остеомаляции является нормальный объем костного вещества с низким содержанием минералов. Поэтому участки опорно-двигательного аппарата становятся мягкими, легко деформируются и повреждаются.
Кроме низкой насыщенности элементов скелета минералами, в патогенезе болезни большую роль играет замедление остеосинтеза. Для того чтобы он протекал успешно, концентрация кальция, фосфора и витамина D в крови должны соответствовать возрастным нормам.
Проявления остеомаляции у взрослых имеют много общего с размягчением костей у детей на фоне рахита.
Патология выявляется у семи пациентов из 100 обследованных, то есть является достаточно распространенной. Женщины болеют значительно чаще — на одного пациента мужского пола приходится 10 женщин с выявленной остеомаляцией.
Остеомаляция может сформироваться в различном возрасте, с преимущественным поражением определенных отделов скелета:
- длинные трубчатые кости конечностей — чаще поражаются у детей;
- кости таза, пояснично-крестцовый отдел позвоночника — страдают у молодых женщин, особенно в период беременности;
- различные вертебральные отделы — поражается в пожилом возрасте, поэтому человек становится сутулым, его рост уменьшается.
У людей преклонного возраста возможно сочетание остеомаляции с явлениями резорбции костей.
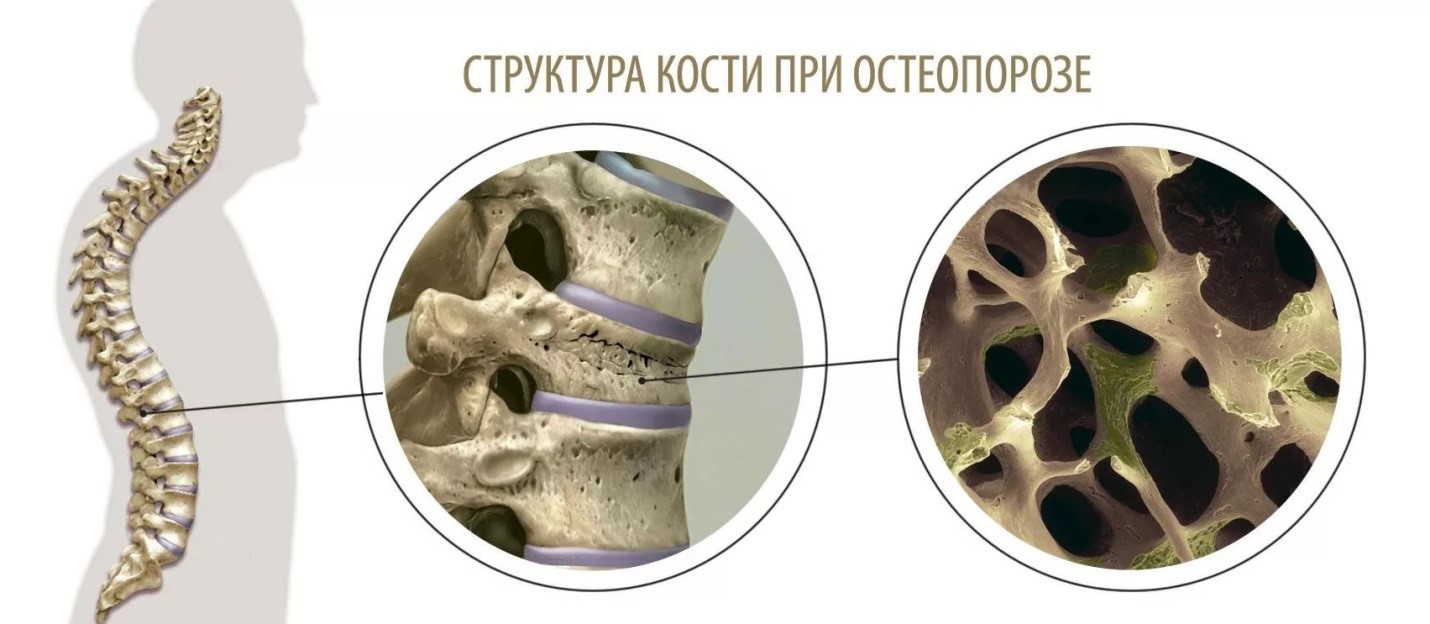
Остеопороз и остеомаляция — в чем разница
Этиология, морфология и лечение заболеваний отличаются.
Так, при остеомаляции масса костной ткани является нормальной, но ее прочность значительно меньше, чем должна быть. Это объясняется заниженной минерализацией костного каркаса, что и приводит к возникновению переломов.
При остеопорозе кости разрушаются быстрее, чем происходит их восстановление. Поэтому костная масса постепенно уменьшается, кости становятся пористыми, хрупкими, легко ломаются.
Относительной особенностью процесса размягчения костей являются мышечная слабость и боли в пораженных участках в состоянии покоя. Это объясняется дефицитом кальция и фосфора, обеспечивающих нормальное сокращение мышц. Типична также неуверенная походка.
Заболевания различаются по областям поражения. При остеомаляции чаще повреждаются ноги, ребра. Остеопороз разрушает тела позвонков, шейку бедра, кости предплечья.
Почему возникает размягчение костей
Основные причины остеомаляции связаны с низким содержанием в плазме крови фосфора или кальция. Это объясняется недостаточным поступлением микроэлементов с едой, нарушением их обратного всасывания в почках.
Дефицит фосфора в крови обычно носит врожденный характер. Низкий уровень кальция в плазме может быть вызван не только генетическими дефектами, но и нарушением усвоения минералов.
Плохое всасывание витамина D, кальция и фосфора возможно при следующих патологических обстоятельствах:
- дефицит ультрафиолетового облучения, нередко связанный с малой двигательной активностью и минимальным пребыванием на свежем воздухе;
- хронический панкреатит с частыми обострениями;
- наличие в анамнезе операций на желудке;
- заболевания пищеварительного тракта с нарушением всасывания и частыми поносами;
- хроническая патология почек с нарушением обратного всасывания микроэлементов;
- болезни крови;
- опухоли различной локализации.
Для остеогенеза чрезвычайно важно состояние щитовидной железы и надпочечников. Создаваемый ими гормональный фон во многом обуславливает прочность костных элементов скелета.
Причинами остеомаляции также могут быть лекарственные вещества, в частности, длительный прием противосудорожных препаратов, антацидов и мочегонных и слабительных средств.
Болезни почек — одна из причин остеомаляции
Наиболее часто размягчению костей подвержены дети раннего возраста, не получающие сбалансированного питания, беременные женщины и молодые матери, длительно кормящие малышей грудью. Также развитие остеомаляции происходит в преклонном возрасте, что связано с нарушением синтеза и усвоения витамина D в организме вследствие дефицита половых гормонов.
Формирование несовершенного костного каркаса может быть спровоцировано следующими обстоятельствами:
- профессиональные вредности (перепад температур, контакт с анилиновыми красителями и тяжелыми металлами);
- хронические физические и нервные перегрузки;
- питание с недостаточным потреблением овощей, фруктов, жирной морской рыбы, орехов;
- вегетарианская диета;
- плохая экология.
Снижение активности щелочной фосфатазы в плазме крови приводит к замедленному встраиванию минералов в структуру кости, что способствует размягчению элементов скелета.
Особенности клиники
На ранних стадиях болезни характерны выраженные в разной степени проявления астенического синдрома. При этом пациентов беспокоят быстрая утомляемость, слабость, отсутствие настроения и аппетита, плохой сон, часто наблюдаются плаксивость и раздражительность.
Постепенно симптомы становятся более яркими, человека беспокоят следующие проявления патологии:
- неприятные ощущения в различных отделах скелета по мере прогрессирования переходящие в постоянные ноющие боли, плохо поддающиеся воздействию обезболивающих средств;
- болезненность при пальпации;
- усиление болевого синдрома при длительном нахождении человека в одной позе или выполнении монотонных движений;
- изменение походки, которая приобретает черты утиной, появление хромоты;
- снижение мышечной силы вследствие постепенно развивающейся гипотрофии мышц;
- возникновение неврологических расстройств, в том числе нарушений двигательных и чувствительных функций.
В запущенных стадиях пораженные кости часто ломаются при минимальных нагрузках или незначительных внешних воздействиях, возникает мышечная гипотрофия.
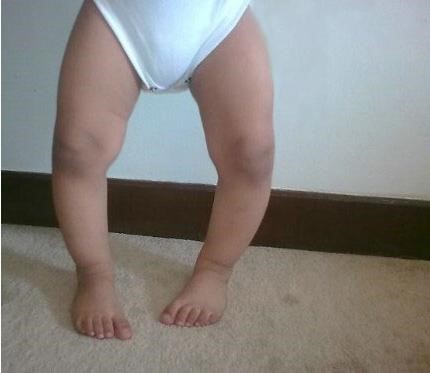
Нарушения минерализации особенно сказываются у детей на зонах роста костей. Они утрачивают прочность и постепенно деформируются в процессе нагрузок. Ребенок отстает в росте от сверстников. Он отличается быстрой утомляемостью, старается избегать подвижных игр, капризничает, мало интересуется окружающим миром.
Родителей беспокоит выраженная потливость малыша, проблемы с зубами, плохой и избирательный аппетит.
Как выявляют патологию
Точный диагноз является условием успешной терапии. Специалистам предстоит решить следующие задачи:
- исключение онкологических процессов любой локализации и наличия костных метастазов;
- выявление наследственной предрасположенности;
- взятие образцов пораженных костных фрагментов для гистологического анализа.
Доктор назначит биохимический анализ крови для определения содержания кальция, фосфора, щелочной фосфатазы. Общий анализ мочи покажет содержание белка и минералов, биопсия костей — состояние костного каркаса и его насыщенность кальцием.
Основным способом определения болезни является рентгеновская денситометрия, демонстрирующая уменьшение минеральной плотности элементов скелета.
Нужно отличать процесс размягчения костей от резорбции элементов скелета, то есть установить причину низкой минеральной плотности. Значительную роль в этом играют инструментальные способы обследования.
Начальную стадию остеомаляции легко спутать с остеопорозом.
Позже на рентгене видны характерные особенности заболевания:
- деформация элементов скелета;
- разрывы надкостницы;
- ложные переломы — трещины, перпендикулярные надкостнице;
- участки повышенной плотности в зоне повторных повреждений костных трабекул;
- очаги рассасывания костной ткани в области ногтевых фаланг кистей и стоп.
Кроме этого, рентгенография покажет расширение костно-мозгового канала, истончение кортикального слоя, повышение прозрачности костей и формирование рыбьих позвонков. Эти признаки типичны также для остеопороза.
Информативным методом является гамма-фотоновая абсорбциометрия, которая определяет концентрацию кальция и фосфора в исследуемом отделе кости.
Гамма-фотоновая абсорбциометрия
В спорных случаях для уточнения диагноза используются следующие инструментальные способы:
- магнитно-резонансная томография;
- радиоизотопное исследование;
- ядерно-магнитный резонанс (ЯМР).
Методы лечебного воздействия
Консервативная врачебная тактика зависит от особенностей патогенеза. Поэтому основные задачи терапии — это повышение уровня кальция и фосфора в крови, активация в организме синтеза витамина D. Также важно укрепить кости и нормализовать остеосинтез. На запущенных стадиях проводится коррекция костных деформаций.
Выбор медикаментов определяется возрастом пациента, причиной, вызвавшей остеомаляцию, наличием сопутствующих болезней.
Как правило, используют препараты кальция и фосфора для нормализации их уровня в крови. Также назначают иммуномодуляторы, витамины группы B и антиоксиданты, минеральные комплексы.
Бисфосфонаты применяются коротким курсом — 2-3 недели несколько раз в год при согласовании с лечащим доктором.
Хорошим подспорьем медикаментозного лечения является физиотерапия. Обычно назначаются следующие процедуры:
- электрофорез с растворами кальцийсодержащих лекарств, сосудистыми и обезболивающими средствами;
- магнитотерапия;
- грязелечение;
- лечебные ванны.
Добиться стабилизации процесса поможет индивидуально подобранный комплекс упражнений лечебной физкультуры. Доктора рекомендуют курсы общеукрепляющего массажа, при проведении которого недопустимы болевые ощущения у пациента.
В обязательном порядке в процессе терапии проводится контроль адекватности и эффективности лечения. Если консервативные мероприятия не оказывают ожидаемого положительного эффекта, деформация костей прогрессирует, рекомендуют вмешательство хирургов-ортопедов.
Если в основе заболевания лежит недостаток витамина D, специалист назначит его активные производные, например, Альфакальцидол. Также применяют следующие аптечные препараты:
- Кальций Д3 Никомед — быстро восполняет дефицит витамина и предотвращает сбои в минеральном обмене.
- Дуовит — улучшает обмен веществ, является источником микроэлементов и витаминов. Часто используется для профилактики гиповитаминозов.
- Натекаль Д3 — комплексный препарат, содержащий соединение кальция и витамин Д3. Для профилактики средство назначают пожилым людям, также применяют при остеопорозе и патологических переломах.
Важно знать: витамин D при превышении дозы может повреждать почки, оказывать токсическое действие, поэтому самолечение недопустимо.
Полезны ежедневные прогулки на свежем воздухе, особенно весной и летом в солнечные дни.

Назначаются препараты, содержащие в своем составе, эти микроэлементы. При этом важно учитывать содержание кальция в таблетке, ведь суточное количество минерала должно быть не меньше 1,5—2 грамм. Чтобы препарат хорошо усваивался, рекомендуют принимать витамин D, дозировку которого подбирают строго в индивидуальном порядке.
Увеличить поступление кальция в организм помогут молочные продукты, твердые суры, зелень, фрукты.
Дефицит фосфора можно восполнить с помощью отрегулированного рациона, обогащенного морской рыбой, яйцами, печенью, сливочным маслом, зелеными овощами, орехами, грибами. Но усваиваться микроэлемент будет только при достаточном поступлении в организм кальция и витамина D.
Эндокринная патология часто приводит к дефициту кальция и фосфора в организме. Обмен микроэлементов нарушается при таких болезнях, как сахарный диабет, аденома гипофиза. Ускоренное вымывание минералов из костного каркаса наблюдается при патологии надпочечников и болезнях щитовидной железы.
Чтобы нормализовать обмен веществ и предотвратить переломы костей, нужно воздействовать на основное заболевание.
Заболевания пищеварительного тракта чреваты нарушением всасывания и усвоения многих питательных веществ. Это также касается кальция и фосфора. Даже при достаточном поступлении внутрь в виде продуктов и препаратов эти микроэлементы не встраиваются в костный каркас.
Это наблюдается при наличии у пациента язвенного колита, патологии печени и желчно-выводящих путей, хронического панкреатита, болезней оперированного желудка.
Справиться с проблемой можно, проводя терапию болезни, вызвавшей нарушение процесса всасывания.

В эти уязвимые периоды жизни женщины должны быть особенно внимательны к своему здоровью. Необходимо полноценное питание, исключение перегрузок, позитивный эмоциональный фон, достаточная двигательная активность.
Если у специалиста появляется подозрение на развитие остеомаляции, он рекомендует витаминные добавки, обогащенные минералами. Широко применяется Компливит Кальций Д3 — эффективный и безопасный препарат, содержащий необходимые микроэлементы и витамины. Средство назначается как с профилактической целью, так и при первых признаках размягчения костей.
При прогрессировании остеомаляции специалисты рекомендуют прерывание беременности. Но даже при хороших результатах терапии ребенок появится на свет только путем кесарева сечения, а кормление грудью молодой матери будет противопоказано.
Рецепты знахарей используются в качестве вспомогательного лечения размягчения костей. Хороший эффект оказывает применение следующих лекарственных трав:
- Череда. Высушенное сырье в количестве 1 ст. л. залить стаканом кипятка на полчаса. После процеживания снадобье принимать по 100 мл 3 раза в сутки.
- Корень лопуха. Соотношение растения и горячей воды аналогично приведенному в предыдущем рецепте, но настой готовится в течение 3-5 часов. Использовать 4 раза в день по 70 мл независимо от еды.

Лечение народными средствами предполагает длительное их применение. Перед началом терапии нужна консультация наблюдающего доктора.
Что объединяет остеопороз и остеомаляцию
Эти патологические состояния являются системными поражениями опорно-двигательного аппарата, которые сопровождаются понижением прочности костей. Поэтому так часто возникают травмы элементов скелета.
Заболевания схожи длительным бессимптомным течением. На начальных стадиях проявления болезней минимальны и неспецифичны. Поэтому правильный диагноз зачастую выставляется после инструментального обследования при выявлении патологических переломов. Поздняя диагностика чревата серьезной угрозой для здоровья.
Оба процесса заставляют пациента изменить образ жизни:
- Правильная диета — увеличить потребление молочных продуктов, орехов, зелени, морской рыбы. Исключение алкоголя, газированных напитков, и ограничение потребления крепкого чая и кофе.
- Много двигаться в течение суток, особенно на свежем воздухе в солнечные дни.
- Соблюдать меры предосторожности, чтобы избежать падений и переломов — медленно спускаться по лестнице, держась за перила, принимая душ, использовать специальные коврики для ванной, зафиксировать ковры в комнатах.
Проявления остеопороза и остеомаляции похожи. Для уточнения диагноза проводится углубленное обследование пациента. Эти заболевания сближает необходимость в длительном, часто пожизненном лечении, особенно в пожилом возрасте и на фоне серьезной патологии. Целью терапии является остановка костного разрушения и восстановление качества жизни.
Читайте также:


