Разрыв дистального лучелоктевого синдесмоза
Универсальная классификация переломов (УКП) была разработана группой авторов под руководством Мориса Мюллера. Принципом УКП является определение типа, группы и подгруппы перелома каждого сегмента кости с детализацией повреждения.
На рис. 1 представлено иерархическое разделение переломов, характерных для любого дистального сегмента длинной кости, на три типа и 27 подгрупп.
Рис. 1. Иерархическое разделение переломов
Три типа переломов любого сегмента кости обозначаются прописными буквами А, В и С.
Каждый тип делится на три группы, обозначаемые буквами с арабскими цифрами (A1, А2, A3, B1, В2, В3, C1, С2, С3). Повреждения группы А1 являются самыми простыми с наилучшим прогнозом, а С3 — наиболее тяжелыми переломами с плохим прогнозом.
После точного определения типа и группы перелома необходимо приступить к определению подгруппы и детализации.
Анатомическая локализация
Анатомическую локализацию обозначают двумя цифрами (первая — для кости, вторая — для ее сегмента).
Каждую кость или группу костей обозначают цифрой от 1 до 8 (рис. 2): 1 — плечевая кость; 2 — лучевая и локтевая кости; 3 — бедренная кость; 4 — большеберцовая и малоберцовая кости; 5 — позвоночный столб; 6 — кости таза; 7 — кости кисти; 8 — кости стопы.
Рис. 2. Обозначения костей
Все остальные кости классифицируют под цифрой 9: 91.1 — надколенник; 91.2 — ключица; 91.3 — лопатка; 92 — нижняя челюсть; 93 — кости лица и черепа.
Сегменты длинных костей (рис. 3). Каждая длинная кость имеет три сегмента: проксимальный, диафизарный и дистальный. Лодыжки являются исключением, их классифицируют как 4-й сегмент большеберцовой или малоберцовой кости (44).
Рис. 3. Сегменты длинных костей
Исключения: 31 — проксимальный сегмент бедра, ограничивается линией, проходящей поперечно по нижнему краю малого вертела; 44 — переломы лодыжек не включены в сегмент 43-, они выделены в отдельный сегмент.
Распределение переломов по сегментам. Перед тем как отнести перелом к тому или иному сегменту, необходимо определить его центр. Определить центр простого перелома несложно. Центр клиновидного перелома расположен на уровне широкого края клиновидного осколка. Центр сложного перелома можно определить только после репозиции.
Всякий перелом, при котором имеется смещение отломка счастью суставной поверхности, является внутрисуставным. Если перелом без смещения представлен трещиной, достигающей суставной поверхности, то его классифицируют как метафизарный или диафизарный, в зависимости от локализации центра.
Три типа переломов длинных костей. Типы переломов диафизарных сегментов длинных костей идентичны. Это либо простые переломы (тип А), либо оскольчатые. Оскольчатые переломы могут быть либо клиновидными (тип В), либо сложными (тип С), в зависимости от контакта между отломками после репозиции (рис. 4).
Рис. 4. Типы переломов
Три типа переломов дистальных сегментов (13-, 23-, 33-, 43-) и два из четырех проксимальных сегментов (21-, 41-) идентичны. Это либо околосуставные переломы (тип А), либо внутрисуставные переломы, которые могут быть либо неполными (тип В), либо полными (тип С).
Тремя исключениями являются проксимальный сегмент плеча, проксимальный сегмент бедра и лодыжки: 11 — проксимальный сегмент плеча: тип А — околосуставной унифокальный перелом; тип В — околосуставной бифокальный перелом; тип С — внутрисуставной перелом. 31 — проксимальный сегмент бедра: тип А — перелом вертельной зоны; тип В — перелом шейки; тип С — перелом головки. 44 — лодыжки: тип А — повреждение подсиндесмозной зоны; тип В — чрессиндесмозный перелом малоберцовой кости; тип С — повреждение надсиндесмозной зоны.
Кодирование диагноза
Для обозначения диагноза, обеспечения введения его в компьютер и получения обратно была выбрана буквенно-цифровая система кодирования. Для обозначения локализации переломов длинных костей и таза используются две цифры. После них следуют буква и еще две цифры для выражения морфологической характеристики перелома.
Буквенно-цифровое кодирование диагноза переломов длинных костей представлено на рис. 5.
Рис. 5. Буквенно-цифровое кодирование диагноза
Пример кодирования перелома дистального сегмента (рис. 6):
2 — лучевая и локтевая кости;
3 — дистальный сегмент;
С — полный внутрисуставной перелом;
3 — суставной оскольчатый перелом;
2 — метафизарный оскольчатый перелом.
Рис. 6. Перелом лучевой кости в типичном месте
Диагноз может быть дополнен за счет детализации, выбранной из следующих возможностей:
1) вывих в лучелоктевом сочленении (перелом шиловидного отростка);
2) простой перелом шейки локтевой кости;
3) оскольчатый перелом шейки локтевой кости;
4) перелом головки локтевой кости;
5) перелом головки и шейки локтевой кости;
6) перелом локтевой кости проксимальнее шейки.
Предположим, мы выбрали детализацию — вывих в лучелоктевом сочленении, перелом шиловидного отростка. Тогда код полного диагноза 23—С3.2(1) — лучевая и локтевая кости, дистальный сегмент, полный внутрисуставной перелом, суставной оскольчатый, метафизарный оскольчатый, вывих в лучелоктевом сочленении, перелом шиловидного отростка.
Иногда для определения подгруппы необходим сверхвысокий уровень точности. По новой системе хирург просто находит соответствующую детализацию под номером от 1 до 9 и ставит ее в скобках непосредственно после цифры, обозначающей подгруппу.
Цифры детализации от 1 до 6 содержат дополнительную информацию о локализации и распространенности перелома, а вторые цифры (7-9) добавляют описательную информацию. Этими тремя общими дополнительными деталями являются:
7 — дефект кости;
8 — неполный отрыв;
9 — полный отрыв.
Детализация чаще используется при описании подгрупп для того, чтобы сделать диагноз более подробным. Однако ее можно применять и для групп, и даже для типов переломов. Если детализация используется для описания групп переломов, то она классифицирует все подгруппы, входящие в эту группу.
Аналогично используют детализацию для описания типов переломов: она классифицирует все группы и подгруппы данного типа. Например, при переломах дистального сегмента лучевой/локтевой кости для обозначения всех неполных внутрисуставных (тип В) и полных внутрисуставных (тип С) переломов важно указать, имеется ли сочетанное повреждение лучелоктевого сочленения (см. выше).
В типах В и С переломов позвоночника (5-) необходимо определить сочетание передних и задних повреждений. Таким образом, передние повреждения тел позвонков и дисков обозначают строчной буквой a (a1, а2 и т. д.), а все задние повреждения межпозвоночных связок остистых отростков и апофизов суставов — строчной буквой b (b1, b2 и т. д.).
При переломах таза (61-) буква а детализирует основные повреждения заднего полукольца, в то время как буква b определяет сопутствующее контралатеральное повреждение, а буква с — связанное с ними повреждение переднего полукольца.
Переломы вертлужной впадины являются более сложной проблемой, следовательно, вместо двух или трех дополнительных данных в уже известной подгруппе мы имеем семь вариантов определения:
а — обозначает основное повреждение;
b — дает дополнительную детализацию основного повреждения.
Для описания в деталях ассоциированного повреждения сустава, обнаруженного в ходе операции:
с — определяет повреждения суставного хряща;
d — определяет количество осколков суставной поверхности, включая стенки;
е — определяет смещение отломков вертлужной впадины;
f — определяет перелом головки бедренной кости;
g — описывает внутрисуставные осколки, нуждающиеся в оперативном удалении.
Методика использования классификации
Для определения локализации перелома сначала необходимо определить кость или группу костей, а затем сегмент кости. В нашем примере сегмент 23— лучевая и локтевая кости, дистальный сегмент.
После определения сегмента можно начинать устанавливать тип и группу перелома, ответив на 2—4 вопроса.
Почти аналогично определяется группа перелома типа С.
Для обозначения сопутствующего повреждения дистального лучелоктевого сочленения мы должны обратиться к детализации. На рентгенограмме видны разрыв лучелоктевого синдесмоза и перелом шиловидного отростка локтевой кости.
Код полного диагноза 23—С3.2(1).
23 — лучевая и локтевая кости, дистальный сегмент;
С3 — полный внутрисуставной перелом лучевой кости, суставной оскольчатый;
2 — метафизарный оскольчатый перелом;
(1) — разрыв лучелоктевого синдесмоза с переломом шиловидного отростка.
Многие из нас в своей жизни сталкиваются с проблемами растяжения и разрыва суставных связок. Разрыв межберцового синдесмоза (связки) голеностопного сустава является одной из таких проблем. Несвоевременное, неверное лечение либо отсутствие всякого лечения данного повреждения могут привести к потере функциональности нижней конечности, развитию артроза и других суставных болезней, хронической нестабильности сустава.
В этой статье мы расскажем Вам о симптомах заболевания, методах его диагностики и лечения.
Что такое синдесмоз
Особенности травм синдесмозов
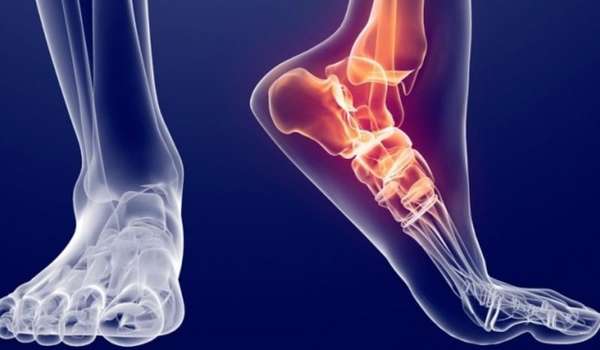
Разрыв межберцового синдесмоза обычно случается при занятиях спортом, связанным с бегом и прыжками. Травма может произойти в результате бега по неровной поверхности, ношения высоких каблуков. Чаще других сталкиваются с такого рода повреждениями балетные и цирковые артисты.
Разрыв сочленения происходит в 13% случаев перелома лодыжек и в 0,5% случаев травмирования связочного аппарата голеностопного сустава.
Травма ключично-грудинного синдесмоза это следствие прямого удара по надплечью. Довольно часто на сопровождается переломом ключицы.
Расхождение швов костей черепа происходит при черепно-мозговых травмах.
Повреждение позвоночных связок является следствием микротравм, полученных в процессе осуществления трудовой деятельности (работа в наклоненном положении, поднятие тяжести) либо в результате занятия спортом, связанным с силовыми нагрузками. Пагубное влияние на связки также оказывает неправильная осанка, продолжительное нахождение в положении сидя или стоя, излишний вес.
Дистальный межберцовый синдесмоз и его разрыв
Межберцовый синдесмоз состоит из межкостной мембраны и поперечной, задней нижней межберцовой, передней нижней межберцовой связок. Располагаясь на поверхности сустава, связки идут от большеберцовой кости к головке малоберцовой.
Нарушение целостности синдесмоза является результатом натяжения либо сильного физического воздействия на эту область. При разрыве повреждается мембрана, которая соединяет костную ткань.
Читайте также: Как лечить миозит ног
Зачастую такая травма происходит на фоне смещений либо переломов. Разрыв связки бывает разной степени тяжести, которая зависит от характера воздействия на сочленение:
- легкая степень —, разрыв поперечной либо задней связки, часто сочетающийся с отрывным переломом внутренней лодыжки и разрывом дельтовидной связки,
- средняя тяжесть —, разрыв межберцовой связки с отрывным переломом внутренней лодыжки и косым переломом наружной лодыжки,
- тяжелые повреждения – разрыв межберцовых связок с отрывным переломом лодыжки и косым переломом берцовой кости.
Симптомы травмы межберцовой мембраны
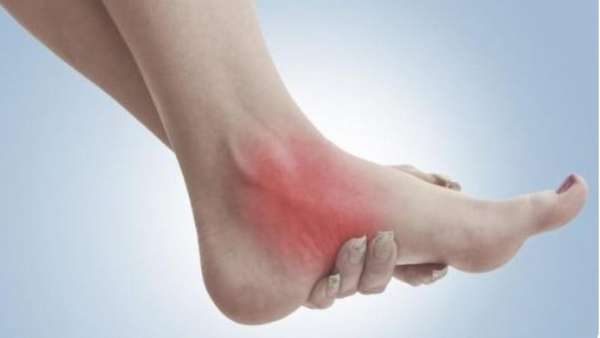
Симптомы повреждения межберцового сочленения появляются мгновенно и являются весьма болезненными. Основной признак травмы —, резкая, ноющая боль. При пальпации голени наблюдается усиление боли.
Стопа находится в противоестественном положении: обычно вывернута наружу. Имеется сильный отек с фиолетовым оттенком и очаги внутреннего кровоизлияния в области травмы.
Симптомы разрыва можно легко можно перепутать с растяжением либо вывихом. Поэтому очень важно правильно провести диагностику.
Диагностика
Рентгенография это единственно верный способ правильной постановки диагноза.
Рентгеновский снимок, в большинстве случаев, позволяет вынести окончательный диагноз и установить степень поражения связок. Повреждение синдесмоза может быть полное или частичное. В любом случае делать снимок надо незамедлительно, дабы избежать развития нежелательных последствий. При отрицательных рентгенографических результатах и одновременном наличии подозрения на разрыв синдесмоза следует использовать иные методы диагностики: МРТ либо КТ.
Консервативное лечение и его особенности
Лечение разрыва дистального межберцового синдесмоза без операции заключается в том, что пациенту:
- делают новокаиновую блокаду,
- накладывают гипсовую повязку на срок до полутора месяцев,
- крепко сжимают травмированный участок для обеспечения самостоятельного заживления связок.
После снятия гипса с целью дальнейшей реабилитации на срок около двух недель накладывают шину.
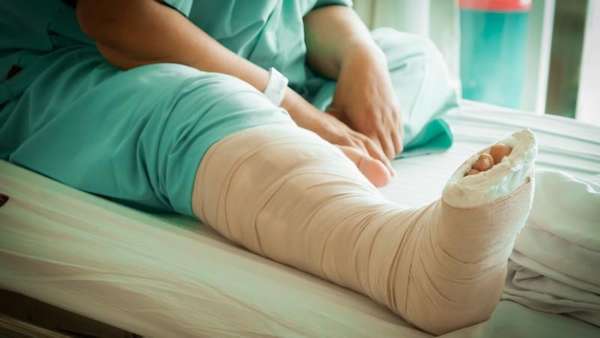
Данный метод лечения применяется в случае, когда интервал между моментом травмирования и моментом обращения за врачебной помощью составляет менее 20 дней.
Хирургическое вмешательство
Решение проблемы хирургическим путем производится при запущенности травмы. К этому методу прибегают, когда консервативное лечение оказалось безрезультатным. Также операция это единственно верное решение в случаях, когда происходит осложненный разрыв.
Методы хирургического вмешательства представлены ниже.
При этом осуществляются манипуляции с берцовыми костями: новая связка вживляется через каналы, специально созданные в этих костях путем высверливания. В результате замены поврежденный участок полностью обновляется и происходит гарантированное восстановление функции голеностопного сустава.
Вышеуказанные вспомогательные элементы крепятся на правильном расстоянии по отношению друг к другу и позволяют зафиксировать кости голени в положении, которое не даст им сместиться либо срастись.
При хирургическом методе лечения следует учесть, что при разрыве межберцового синдесмоза работа сосудистой системы серьезно нарушается и растет риск тромбообразования в ногах.
Во избежание такого рода осложнений назначаются препараты, препятствующие образованию тромбов, улучшающие метаболизм в сосудистых стенках и сохраняющие их здоровую целостность. В совокупности операция и медикаменты содействуют быстрой реабилитации после травмы.
Реабилитация
На этапе восстановления основная задача – регенерация функциональности стопы, улучшение кровообращения и повышение общего тонуса организма.

Программа реабилитации включает в себя массаж, специальные упражнения, механотерапию ванны и бассейн. Упражнения выполняются с постепенно увеличивающейся нагрузкой. Срок восстановления после травмы зависит от степени свежести и эффективности лечения разрыва.
Заключение
Так как при разрыве дистального межберцового синдесмоза теряется качество жизни человека, крайне важно заниматься его профилактикой: носить комфортную обувь на низком широком каблуке, быть осторожным во время бега, прыжков и ходьбы по гололеду, укреплять свой связочный аппарат с помощью сбалансированного питания и занятий посильными видами спорта.
Если травма все же произошла не стоит затягивать с ее диагностикой и лечением, а следует серьезно отнестись к своему здоровью и правильно расставить жизненные приоритеты.
 | Наши научные разработки сегодня применяются для восстановления здоровья спортсменов во всех видах спорта. Многолетние исследования в спорте высших достижений, доказали высокую степень эффективности методик, которые помогают спортсменам побеждать и выигрывать, сохраняя при этом самое ценное – здоровье. Сегодня эти оздоровительные методы должны быть доступны всем людям. Доктор биологических наук, физиолог Анатолий Шевцов |
 | Санкт-Петербург, Каменноостровский пр-т 54/31 |

Суставы верхней конечности
Локтевой сустав
Тип сустава
Синовиальный шарнирный сустав (блоковидный шарнирный сустав).
Суставная капсула
Относительно неплотная суставная капсула простирается от короноидалыюй ямки и ямки локтевого отростка плечевой кости до короноидального и локтевого отростков локтевой кости и до кольцевой связки, окружающей головку лучевой кости. Капсула спереди и сзади тонкая, что допускает сгибание и разгибание, но усиливается по бокам коллатеральными связками.
Связки
Локтевая (медиальная) коллатеральная связка. Три крепкие полоски, укрепляющие медиальную сторону капсулы.
Лучевая (латеральная) коллатеральная связка. Крепкая треугольная связка, укрепляющая латеральную сторону капсулы.
Стабилизирующие сухожилия
Сухожилия двуглавой мышцы плеча, трехглавой мышцы плеча, плечевой мышцы и других мышц, расположенных на предплечье. Эти сухожилия пересекают локтевой сустав и обеспечивают дополнительную безопасность.
Движения
Только сгибание и разгибание.

Локтевой сустав: вид сбоку

Локтевой сустав: медиальный вид
Проксимальный лучелоктевой сустав
Тип сустава
Синовиальный шарнирный сустав.
Сочленение
Покрытая диском головка лучевой кости вращается в пределах кольца, образованного лучевой вырезкой на локтевой кости и кольцевой связкой лучевой кости.
Примечание: синовиальная полость этого сустава продолжает (связана с) полость локтевого сустава.
Движения
Пронация и супинация предплечья.

Проксимальный (верхний) лучелоктевой сустав: вид спереди
Дистальный лучелоктевой сустав
Тип сустава
Синовиальный шарнирный сустав.
Сочленение
Между головкой локтевой кости и локтевой вырезкой лучевой кости.
Примечание: волокнистый суставной диск объединяет шиловидный отросток локтевой кости и медиальную часть дистального конца лучевой кости.
Движения
Пронация и супинация предплечья.
Промежуточный лучелоктевой сустав
Тип сустава
Синдесмоз.
Сочленение
Соединяет межкостную границу лучевой кости с межкостной границей локтевой кости через межкостную мембрану. Кроме того, тонкая волокнистая полоска, называющаяся косой хордой межкостной перепонки предплечья, соединяет локтевую бугристость с проксимальным концом диафиза лучевой кости.
Функция
Увеличивает поверхность отхождения глубоких мышц предплечья; помогает соединять лучевую и локтевую кость и передает локтевой кости усилия, проходящие вверх по руке вдоль лучевой кости.
.png)
.png)
Дистальный и промежуточный лучелоктевой сустав:
а) вид спереди; б) венечный вид
Лучезапястный сустав
Тип сустава
Синовиальный эллипсовидный.
Сочленение
Дистальная поверхность лучевой кости и суставной диск (этот же диск описывается в дистальном лучелоктевом суставе, см. предыдущую страницу) соединяется с проксимальным рядом запястных суставов: ладьевидным, полулунным и трехгранным.
Движения
Движения осуществляются в комбинации с межзапястными суставами: сгибание, разгибание, приведение (локтевое смещение), отведение (лучевое смещение) и вращательное движение.
Межзапястные суставы
Тип сустава
Ряд плоских синовиальных суставов.
Сочленение
Эти суставы имеют соединения между двумя запястными рядами (срединно-запястный сустав) и соединения между каждой костью проксимального и дистального запястного ряда.
Движения
Движения осуществляются в комбинации с лучезапястным суставом: сгибание, разгибание, приведение (локтевое смещение), отведение (лучевое смещение) и вращательное движение.
Пястно-запястный сустав большого пальца
Тип сустава
Синовиальный седловидный сустав.
Сочленение
Между костью-трапецией и основанием первой пястной кости (большой палец).
Движения
Сгибание, разгибание, отведение и приведение. При сильном сгибании первая пястная кость вращается медиально так, что ладонная поверхность большого пальца становится противопоставленной подушечкам пальцев. И наоборот, небольшое латеральное вращение происходит, когда большой палец полностью разгибается. Объединение этих движений создает приблизительное вращательное движение большого пальца.
Общий пястно-запястный сустав
Тип сустава
Синовиальный плоский.
Сочленение
Между дистальным рядом запястных костей и основаниями средних четырех пястных костей кисти.
Движения
Возможно только незначительное движение. Однако сочленение пятой пястной кости с крючковатой костью является сглаженным седловидным суставом, что допускает небольшое противопоставление мизинца поперек ладони.
Межпястные суставы
Тип сустава
Синовиальный плоский.
Сочленение
Между соседними сторонами оснований 2-5-пястных костей.
Движения
Ограниченное движение между соседними пястными костями.

Лучезапястный (запястье), межзапястные, пястно-запястные и межпястные суставы
Пястно-фаланговые суставы
Тип сустава
Ряд плоских синовиальных суставов.
Сочленение
Между головкой пястной кости и основанием проксимальной фаланги.
Примечание: капсула сустава неполная на дорсальной стороне, где она замещается расширением длинного сухожилия разгибающей мышцы.
Движения
Сгибание и разгибание. Отведение и приведение (возможно только при разгибании, но с незначительной подвижностью в большом пальце). Сочетанные движения могут вызывать вращательное движение.
Межфаланговые суставы
Тип сустава
Синовиальный шарнирный.
Сочленение
Между проксимальными и средними фалангами (проксимальный межфаланговый сустав) или средними и дистальными фалангами (дистальный межфаланговый сустав).
Движения
Сгибание и разгибание.

Пястно-фаланговые и межфаланговые суставы: вид спереди
Локтевой сустав
Суставная капсула Относительно неплотная суставная капсула простирается от короноидалыюй ямки и ямки локтевого отростка плечевой кости до короноидального и локтевого отростков локтевой кости и до кольцевой связки, окружающей головку лучевой кости. Капсула спереди и сзади тонкая, что допускает сгибание и разгибание, но усиливается по бокам коллатеральными связками.
Связки Локтевая (медиальная) коллатеральная связка. Три крепкие полоски, укрепляющие медиальную сторону капсулы. Лучевая (латеральная) коллатеральная связка. Крепкая треугольная связка, укрепляющая латеральную сторону капсулы.
Стабилизирующие сухожилия Сухожилия двуглавой мышцы плеча, трехглавой мышцы плеча, плечевой мышцы и других мышц, расположенных на предплечье. Эти сухожилия пересекают локтевой сустав и обеспечивают дополнительную безопасность.
Движения Только сгибание и разгибание.
Локтевой сустав: вид сбоку
Локтевой сустав: медиальный вид
Описание
По строению локтевой сустав относится (лат. arcticulatio cubiti) к сложным, поскольку сочленяющиеся кости образуют 3 простых сустава, заключенных в общую капсулу:
- Плечелоктевой (лат. articulatio humeroulnaris)
- Плечелучевой (лат. articulatio humeroradialis)
- Проксимальный лучелоктевой (лат. articulatio radioulnaris proximalis)
Плечелоктевой сустав (лат. articulátio humeroulnáris) образован блоком плечевой кости (лат. trochlea) и вырезкой блока локтевой кости (лат. incisura trochlearis). Анатомически — блоковидный сустав с винтообразным строением суставных поверхностей.
Так, на блоке находится выемка (направляющая бороздка), расположенная не перпендикулярно оси блока, а под углом к ней, что образует винтовой ход. На поверхности вырезки блока локтевой кости имеется гребешок, который соответствует выемке на блоке плечевой кости.
Плечелучевой сустав (лат. articulatio humeroradialis) образуется в результате сочленения головки мыщелка плечевой кости (лат. capitulum humeri) с ямкой головки лучевой кости (лат. fovea articularis). Представляет собой по форме шаровидный сустав, но движения осуществляются только вокруг двух осей, являющихся общими как для него, так и для локтевого сустава в целом.
Проксимальный лучелоктевой сустав (лат. art. radioulnaris proximalis) — сочленение суставной окружности лучевой кости (лат. circumferentia arcticilaris radii) и лучевой вырезкой локтевой кости (лат. incisura radialis ulnae), имеющее цилиндрическую форму (вращательный сустав первого типа).
В суставе происходят движения двух типов: сгибание и разгибание руки вокруг фронтальной оси совместно с локтевой костью (происходит скольжение лучевой кости по головке мыщелка плечевой кости), а также вращение лучевой кости вокруг вертикальной оси совместно с дистальным лучелоктевым суставом (пронация и супинация, движение внутрь и кнаружи соответственно).
Суставная капсула является общей для всех трёх костей. По плечевой кости охватывает две трети локтевой ямки сзади и венечную и лучевую спереди, не доходя до надмыщелков. К локтевой кости прикрепляется по краю блоковидной вырезки, а к лучевой — по окружности шейки, образуя выпячивание синовиальной оболочки (recessus scciformis).
К вспомогательным элементам суставной капсулы относятся локтевая и лучевая коллатеральные связки (лат. ligg. collaterale ulnare et radiale). Локтевая коллатеральная связка начинается от медиального надмыщелка плечевой кости и прикрепляется к медиальному краю блоковидной вырезки лучевой кости.
ПОДРОБНЕЕ ПРО: Болят колени — Топ-14 средств что делать, чем и как лечить
Лучевая коллатеральная связка, напротив, идёт от латерального надмыщелка и прикреляется к переднему и заднему краям лучевой вырезки локтевой кости. Между краев проходят фиброзные пучки кольцевой связки лучевой кости (лат. lig.
annulare radii), которые дугообразно огибают шейку и головку лучевой кости, но не срастаются с ними. Данная связка отвечает за направление лучевой кости при движении вокруг вертикальной оси, способствуя беспрепятственному вращению.
Проксимальный лучелоктевой сустав
Тип сустава Синовиальный шарнирный сустав.
Сочленение Покрытая диском головка лучевой кости вращается в пределах кольца, образованного лучевой вырезкой на локтевой кости и кольцевой связкой лучевой кости. Примечание: синовиальная полость этого сустава продолжает (связана с) полость локтевого сустава.
Движения Пронация и супинация предплечья.
Проксимальный (верхний) лучелоктевой сустав: вид спереди
Ангиология и иннервация
Локтевой сустав получает артериальную кровь из суставной сети локтя, (лат. rete articulare cubiti), образованной верхней локтевой коллатеральной артерией, (лат. a. collateralis ulnaris superior) и нижней локтевой коллатеральной артерией, (лат. a.
collateralis ulnaris inferior) (ветви a.brachiales), передней и задней ветвью возвратной локтевой артерии, (лат. ramus anterior et posterior a. recurrentis ulnaris) (ветви a.ulnaris), ветвью возвратной лучевой артерии, (лат. ramus a.
recurrens radialis), срединной и лучевой коллатеральной артерией, (лат. a. collateralis media et radialis) (ветви a.profunda brachii), межкостной возвратной артерией, (лат. a. recurrentis interossea) (ветвь a.
Лимфоотток идёт по глубоким лимфатическим сосудам в кубитальные (локтевые) лимфатические узлы (лат. nodici lymphatici cubitales).
Капсула локтевого сустава иннервируется ветвями срединного (лат. n.medianus), лучевого (лат. n.radialis) и локтевого (лат. n.ulnaris) нервов.
Промежуточный лучелоктевой сустав
Тип сустава Синдесмоз.
Сочленение Соединяет межкостную границу лучевой кости с межкостной границей локтевой кости через межкостную мембрану. Кроме того, тонкая волокнистая полоска, называющаяся косой хордой межкостной перепонки предплечья, соединяет локтевую бугристость с проксимальным концом диафиза лучевой кости.
Функция Увеличивает поверхность отхождения глубоких мышц предплечья; помогает соединять лучевую и локтевую кость и передает локтевой кости усилия, проходящие вверх по руке вдоль лучевой кости.
Дистальный и промежуточный лучелоктевой сустав: а) вид спереди; б) венечный вид
Классификация
Функция сочленения напрямую зависит от того, сколько в нем осей, вокруг которых осуществляется движение. Количество осей, в свою очередь, зависит от формы суставных поверхностей. Например, шаровидный сустав всегда будет иметь несколько осей движения, а цилиндрический только одну. Классификация основана на количестве суставных поверхностей, образующих анатомическую конструкцию, форме и функциях.
В зависимости от числа костей:
Какими костями образован локтевой сустав?
- Простые – образованы 2-мя суставными поверхностями. Примером такого сочленения можно назвать межфаланговые суставы.
- Сложные. В их состав входит свыше 2-х суставных поверхностей.
- Комплексный. В этом случае полость разделена на камеры находящимся внутри мениском. Такое устройство имеет колено.
- Комбинированный. Состоит из нескольких сочленений, расположенных изолированно один от другого. К этой группе суставов относится височно-нижнечелюстной.
По форме и функциям:
- одноосные: цилиндрический, блоковидный, винтообразный;
- двухосные: эллипсовидный, мыщелковый, седловидный;
- многоосные: шаровидный, плоский, чашеобразный.
Лучезапястный сустав
Тип сустава Синовиальный эллипсовидный.
Сочленение Дистальная поверхность лучевой кости и суставной диск (этот же диск описывается в дистальном лучелоктевом суставе, см. предыдущую страницу) соединяется с проксимальным рядом запястных суставов: ладьевидным, полулунным и трехгранным.
Движения Движения осуществляются в комбинации с межзапястными суставами: сгибание, разгибание, приведение (локтевое смещение), отведение (лучевое смещение) и вращательное движение.
Ссылки
Дистальный лучелоктевой сустав, articulatio radioulnaris distalis, образован суставной окружностью головки локтевой кости и локтевой вырезкой лучевой кости. Детальнее головки локтевой кости располагается суставной диск.
Он представляет собой треугольную волокнисто-хрящевую пластинку, которая своим основанием прикрепляется к локтевой вырезке лучевой кости, а вершиной — к шиловидному отростку локтевой кости. Диск отделяет полость дистального лучелоктевого сустава от полости лучезапястного сустава.
Суставная капсула просторная. Она прикрепляется по краю суставных поверхностей костей к диску, образуя вверху, между локтевой и лучевой костями, мешкообразное углубление, recessus sacciformis.
Дистяльный лучелоктевой сустав по форме цилиндрический с вертикальной осью вращения. Вместе с проксимальным лучелоктевым суставом он образует единое функциональное комбинированное сочленение, обеспечивающее вращение лучевой кости по отношению к локтевой кости.
Дистальный лучелоктевой сустав (articulatio radioulnaris distalis)
ПОДРОБНЕЕ ПРО: При растяжении связок голеностопного сустава накладывается повязка
Дистальный, или нижний, лучелоктевой сустав, articulatio radioulnaris distalis, образован суставной окружностью головки локтевой кости и локтевой вырезкой лучевой кости. Дистальнее головки локтевой кости располагается суставной диск, discus articularis.
Он представляет собой волокнисто-хрящевую пластинку треугольной формы, которая своим основанием прикрепляется к локтевой вырезке лучевой кости, а вершиной – к медиальному шиловидному отростку локтевой кости.
Диск отделяет полость дистального лучелоктевого сустава от полости лучезапястного сустава. Суставная капсула, capsula articularis, просторна.
Она прикрепляется по краю суставных поверхностей костей к диску, образуя вверху, между локтевой и лучевой костями, мешкообразное углубление, recessus sacciformis. Дистальный лучелоктевой сустав является разновидностью цилиндрического сустава – вращательный сустав, articulatio trochoidea. Вместе с проксимальным лучелоктевым суставом он образует комбинированный сустав, обеспечивающий вращение лучевой кости по отношению к локтевой кости.
Дистальный лучелоктевой сустав (articulatio radioulnaris distalis). Дистальный, или нижний, лучелоктевой сустав, articulatio radioulnaris distalis, образован суставной окружностью головки локтевой кости и локтевой вырезкой лучевой кости.
Дистальнее головки локтевой кости располагается суставной диск, discus articularis. Он представляет собой волокнисто-хрящевую пластинку треугольной формы, которая своим основанием прикрепляется к локтевой вырезке лучевой кости, а вершиной – к медиальному шиловидному отростку локтевой кости. Диск отделяет полость дистального лучелоктевого сустава от полости лучезапястного сустава.
Суставная капсула, capsula articularis, просторна. Она прикрепляется по краю суставных поверхностей костей к диску, образуя вверху, между локтевой и лучевой костями, мешкообразное углубление, recessus sacciformis.
Дистальный лучелоктевой сустав является разновидностью цилиндрического сустава – вращательный сустав, articulatio trochoidea. Вместе с проксимальным лучелоктевым суставом он образует комбинированный сустав, обеспечивающий вращение лучевой кости по отношению к локтевой кости.
Атлас анатомии человека. Академик.ру. 2011.
Автор статьи: Василий Шевченко
Читайте также:


