Реабилитация при травмах костей и суставов
Основные причины возникновения травм — это ДТП (40%), падения с большой высоты (30%), различного рода ранения (10%). Каждая травма чревата десятками осложнений вплоть до летального исхода, например, в случае сепсиса. Некоторые осложнения дают о себе знать моментально, тогда как другие выявляются не сразу. Чтобы избежать серьезных последствий после травмирования, очень важно правильно провести период реабилитации.




Этапы медицинской реабилитации после перенесенной травмы
К сожалению, никто из нас не застрахован от травм. С одними из них организм справляется легко, другие требуют длительного лечения и восстановления утраченных функций. Это в первую очередь относится к сложным переломам, повреждениям головы, конечностей, суставов, менисков и связок. Травмированная часть тела обычно долгое время находится без движения, поэтому возникают отеки, нарушается кровообращение, атрофируются мышцы. А это в свою очередь становится причиной общего ослабления организма и может спровоцировать появление новых болезней. Вот почему так важно серьезно отнестись к восстановительному периоду.
Реабилитация после переломов и травм должна проходить по индивидуальной программе, но в целом она состоит из следующих этапов:
- Устранение сосудистых изменений и отеков. Эти явления, увы, неизбежны при долгой неподвижности конечностей или всего организма.
- Повышение эластичности и тонуса мышц. Прежде чем переходить непосредственно к двигательной активности, нужно убедиться в том, что мышцы готовы к этому, иначе возвращение к привычному образу жизни может стать чересчур болезненным.
- Восстановление двигательных функций. Процесс должен носить поступательный характер и не предполагать чрезмерных физических нагрузок. Это позволит избежать растяжений и физиологических стрессов.
- Укрепление общего состояния организма — соблюдение режима дня и питания, пребывание на свежем воздухе. Этими рекомендациями необходимо руководствоваться на протяжении всех этапов реабилитации, так как от этого во многом зависят темпы выздоровления.
Основное место в восстановительной медицине занимает физическая реабилитация. Она предполагает комплексное применение как физических упражнений и воздействий, так и природных факторов. Этот тип реабилитации направлен на восстановление функций поврежденных органов, адаптацию после травм, вовлечение в привычный образ жизни. Рассмотрим более подробно методы физической восстановительной терапии:
Каждый из описанных выше методов применяется с учетом характера и особенностей травмы. Об этом мы и поговорим далее.
Они могут быть получены в результате ушибов, падений, сдавливаний и других воздействий. Это один из самых опасных видов механических повреждений, так как может привести к крайне тяжелым последствиям: нарушению проводящих путей спинного мозга. Последнее влечет за собой неподвижность и потерю чувствительности.
Программа и сроки реабилитации зависят от степени тяжести полученной травмы, а также от индивидуальных особенностей пациента.
Начальный этап реабилитации нужно проводить уже в первые дни после травмы. Прежде всего больному необходимо помочь занять правильное положение на кровати, следует проводить профилактику возникновения пролежней и застойных явлений в легких. Пациентам, получившим травму позвоночника, также сразу назначают дыхательную гимнастику, диетическое питание.
На втором этапе восстановления рекомендуется массаж, рефлексотерапия, физиотерапевтическое лечение, механотерапия и лечебная гимнастика.
На третьем этапе комплекс упражнений меняется: к лечебной физкультуре, физиотерапии и механотерапии может быть добавлено плавание в бассейне. Для восстановления утраченных навыков проводятся занятия с эрготерапевтом.
Сроки реабилитации и комплекс восстановительной терапии при таких повреждениях зависят от степени тяжести травмы. При легких черепно-мозговых травмах — при соблюдении режима, правильном питании и физиотерапевтическом лечении — восстановление обычно происходит в течение месяца и не требует дополнительных реабилитационных мероприятий.
Что же касается тяжелых и среднетяжелых черепно-мозговых травм, то они способны вызвать, затруднение передвижения, пациентам становится сложно самим себя обслуживать. Могут возникнуть нарушения речи, снизиться зрение. Массаж, ЛФК и физиотерапия будут эффективны уже на первых этапах реабилитации.
К этому виду травм относятся переломы, трещины, травмы суставов, вывихи, разрывы мышц и сухожилий, растяжения связок. Во время раннего реабилитационного периода пациентам в индивидуальном порядке назначается физиотерапия, помогающая избавиться от отеков, ЛФК и механотерапия. Лечебный массаж также пойдет на пользу.
Как мы убедились, реабилитация после травм и переломов — процесс сложный. Он состоит из комплекса методов восстановительной терапии. Составить индивидуальную программу может только специалист.
«В первую очередь стоит оценить медицинское оборудование центра, узнать, какие специалисты здесь работают, какие медицинские и реабилитационные услуги оказываются. Затем стоит оценить уровень сервиса и комфорта в клинике. Немаловажную роль играет и местоположение: в идеале центр должен быть за городом, чтобы выздоравливать помогал свежий воздух, но при этом в хорошей транспортной доступности.
по дисциплине: Физическая реабилитация в травматологии и ортопедии
1. Физическая реабилитация при повреждениях локтевого сустава
2. Физическая реабилитация при переломах костей предплечья
3. Физическая реабилитация при повреждениях костей кости
1. Физическая реабилитация при повреждениях локтевого сустава
Локтевой сустав — один из наиболее сложных суставов в анатомическом и функциональном отношениях. Травмы локтевого сустава делятся на ушибы, переломы и вывихи. К внутрисуставным повреждениям локтевого сустава относятся переломы дистального конца плечевой кости (мыщелков, головчатого возвышения) и проксимальных эпифизов костей предплечья (головки и шейки лучевой кости, локтевого и венечного отростков локтевой кости). Лечение внутрисуставных переломов без смещения отломков осуществляется фиксацией сустава гипсовой лонгетой на 1—3 недели. При Т- и У-образных переломах производят оперативную репозицию отломков с фиксацией их спицами, шурупами или винтами с последующим наложением гипсовой повязки сроком до 3 недель.
В первый период в занятия лечебной физкультурой включаются движения в суставах поврежденной руки, свободных от гипса, идеомоторные упражнения, сокращения мышц под гипсом. Необходимо как можно больше пользоваться больной рукой при самообслуживании. В этот период во время занятий конечность от иммобилизации освобождать нельзя. В второй период включаются специальные упражнения для поврежденного сустава. Гипс во время занятий снимают. Больной выполняет разнообразные движения пальцами и в лучезапястном суставе, пронацию и супинацию предплечья, сгибание и разгибание в локтевом суставе. При этом важно добиваться хорошего расслабления мышц, стараясь, чтобы упражнения не вызывали боли. С этой целью упражнения для поврежденной руки желательно проводить в теплой воде (34—36 °С).
Полезно также выполнять движения в локтевом суставе в облегченных условиях, положив, например, предплечье на стол с гладкой поверхностью. Для уменьшения трения при движениях предплечья используют небольших размеров платформу на колесах. Хороший анальгезирующий эффект достигается применением диадинамических токов непосредственно перед лечебной гимнастикой. В конце занятия для закрепления функционального результата целесообразно уложить больную руку между мешочками е песком в положении наибольшего сгибания и разгибания. Это обеспечивает достаточное натяжение тканей при расслабленных мышцах, что в конечном итоге способствует повышению эластичности периартикулярных тканей.
Третий период назначается при хорошей консолидации перелома и удовлетворительной амплитуде движений. Задачей периода является полное восстановление функции сустава и конечности в целом. В методике проведения лечебной физической культуры, начиная со второго периода, необходимо учитывать механизм травмы и особенности некоторых переломов. Так, если перелом произошел при разогнутом локтевом суставе, то разгибание не следует проводить в ранние сроки, надо акцентировать внимание на сгибательных движениях. Если этот же перелом произошел при согнутом суставе, вначале не следует усиленно разрабатывать функцию сгибания предплечья.
Вывихи в локтевом суставе по частоте занимают второе место. Наблюдаются вывихи обеих костей предплечья кзади, кпереди, кнаружи, внутрь, расходящийся вывиху вывих одной лучевой кости кпереди, кзади, кнаружи; вывих одной локтевой кости. Наиболее часто встречаются задние вывихи обеих костей предплечья (90%) и вывих одной лучевой кости кпереди. Локтевой сустав имеет сложное строение со множеством суставных поверхностей, богат вегетативной иннервацией, весьма реактивен и легко реагирует при повреждениях ограничением движений. Этот сустав чувствителен к иммобилизации и сравнительно быстро становится тугоподвижным. Поэтому при вывихах локтевого сустава функциональное лечение всегда выходит на первый план. Для предохранения локтевого сустава от развития контрактуры существенное значение имеет непродолжительная иммобилизация и ранняя реабилитация, проводимая еще в стадии начальной нестойкой контрактуры.
Вправление заднего вывиха предпочтительнее проводить под наркозом. Согнутый под острым углом локоть иммобилизуют задней гипсовой лонгетой на 7 дней, после чего назначают лечебную гимнастику, сочетая ее с тепловыми процедурами. После вправления переднего вывиха предплечье разгибают до тупого угла, фиксируют задней гипсовой лонгетой при супинированном предплечье на 10—12 дней. При реабилитации после вправления вывиха локтевого сустава необходимо учитывать, что резкие раздражения в области сустава (механические — массаж, редрессации — насильственное устранение контрактуры с помощью гипсовых повязок, приборов и аппаратов, тепловых процедур высокой температуры и др.) могут усилить контрактуру и стимулировать патологические изменения в тканях. При реабилитации выделяют период абсолютной иммобилизации и период относительной иммобилизации и период относительной иммобилизации (конечность временно освобождается от гипсовой лонгеты для проведения занятий физическими упражнениями). Длительность периодов абсолютной и относительной иммобилизации обусловливается методом лечения (консервативное или оперативное), характером повреждения. При несложных вывихах костей предплечья и консервативном лечении период абсолютной иммобилизации длится 3—4 дня, относительной — 14 - 15 дней.
Лечебную физкультуру назначают со 2-го дня после наложения гипсовой лонгеты. На фоне общеразвивающих и дыхательных упражнений используются активные движения в свободных от иммобилизации суставах, идеомоторные упражнения, изометрические напряжения мышц плеча и предплечья. Поскольку при вывихах локтевого сустава наиболее подвержены атрофии мышцы плеча, следует в первую очередь обучатьбольных ритмическому напряжению расслаблению именно этих мышц. Ритмические напряжения мышц предплечья осуществляют за счет сгибательно-разгибательных движений в пальцах кисти. Методика реабилитации должна исходить из состояния двуглавой мышцы плеча, при спазме которой необходимо проводить упражнения для ее расслабления. Рекомендуется проводить упражнения экстензии в локтевом суставе одновременно с пронацией (устранение повышенного тонуса). Чтобы усилить ослабленные экстензоры, проводят упражнения против максимального (но не вызывающего боли) сопротивления. Упражнения с сопротивлением для экстензоров в локтевом суставе также помогают снизить спазм флексоров.
Не показаны редрессирующие пассивные упражнения, вызывающие боль и микротравмы структур локтевого сустава, по той же причине нельзя назначать ношение тяжести больной рукой для разгибания локтевого сустава. Это приводит к защитному повышению тонуса двуглавой мышцы плеча и фиксации контрактуры. Иногда при реабилитации наступает известный застой — достигнутый во время процедуры объем движения снова ограничивается через несколько часов. В таком случае может быть полезной экстензорная шина с эластической тягой для сохранения достигнутого объема движения. В течение дня рекомендуется придавать поврежденной конечности возвышенное положение, так как подобное положение, особенно на ранних стадиях травматической болезни, способствует уменьшению отека, боли и профилактике тугоподвижности. Занятия лечебной гимнастикой проводят 2—3 раза в день. Продолжительность занятий в первые 2—3 дня составляет 10—15, в дальнейшем 20—30 мин.
В период относительной иммобилизации основная задача ЛФК — постепенное восстановление подвижности сустава и нормализация функции мышечного аппарата конечности. Поскольку процессы консолидации в это время еще не завершены, лечебную гимнастику проводят с соблюдением ряда условий:
—все упражнения больной выполняет из облегченных исходных положений опираясь рукой о поверхность стола или погружая ее в воду;
— движения должны быть только активными;
—амплитуда движений должна быть в пределах, необходимых для мягкого и безболезненного растяжения напряженных мышц;
—пассивные движения, отягощения, массаж сустава и энергичные тепловые процедуры исключаются.
Как было указано выше, массаж локтевого сустава противопоказан. Проводится массаж мышц спины и травмированной конечности выше или ниже сустава, а также здоровой конечности. По окончании относительной иммобилизации можно проводить очень щадящий массаж сустава, задача которого ускорить рассасывание кровоизлияния, восстановить объем движений, предупредить атрофию мышц, укрепить сумочно-связочный аппарат.
Продолжительность сеанса массажа — 10—15 мин, курс 10 — 15 процедур.
Обязательным компонентом комплексного лечения является физиотерапия. Не рекомендуется назначать большое число физических факторов одновременно, так как это приводит к неблагоприятным результатам. Противопоказаны интенсивные тепловые процедуры (горячие ванны, лечебные грязи высокой температуры и др.). Лучшие результаты наблюдаются при сочетании ультразвука с ЛФК. Второе место по эффективности после ультразвука занимаютинтерфферентные токи,третье — ванны с водой умеренной температуры (не выше 37 °С).
2. Физическая реабилитация при переломах костей предплечья
Переломы диафиза костей предплечья. Диафизарные переломы костей предплечья составляют 25,6% переломов костей верхней конечности и занимают второе место после переломов лучевой кости в типичном месте. Различают изолированные переломы лучевой или локтевой кости и переломы обеих костей предплечья. Лечение диафизарных переломов заключается в репозиции обломков (особенно при их смещении), иммобилизации гипсовой повязкой от основания пальцев до верхней трети плеча (рука согнута в локтевом суставе под углом 90° и укладывается на широкую марлевую косынку). Длительность иммобилизации определяется характером перелома и его локализацией: при переломе локтевой или лучевой кости — до 1 месяца; при переломах обоих костей предплечья — 7—9 недель.
По статистике, количество травм в зимнее время в целом в 2–3 раза выше, чем летом.
Зимой на травмы в общей структуре причин получения больничного листа приходится до 18%, из которых в 15-20% становится причиной инвалидности.
Основные травмы, возникающие при падении на улицах, — переломы и вывихи (до 75% всех случаев), ушибы мягких тканей и растяжения (до 25%).
С одними из них организм справляется легко, другие требуют длительного лечения и восстановления утраченных функций. Это в первую очередь относится к сложным переломам, повреждениям головы, конечностей, суставов, менисков и связок. Травмированная часть тела обычно долгое время находится без движения, поэтому возникают отеки, нарушается кровообращение, атрофируются мышцы, что может приводить к общему ослаблению организма и провоцировать появление новых болезней. Вот почему так важно серьезно отнестись к реабилитации после травмы.
Этапы медицинской реабилитации после перенесенной травмы
Реабилитация после переломов и травм проходит по индивидуальной программе, но в целом разделяется на несколько этапов:
- Восстановление сосудистых нарушений и купирование отеков.
- Повышение эластичности и тонуса мышц.
- Восстановление двигательных функций.
- Укрепление общего состояния организма — соблюдение режима дня и питания, пребывание на свежем воздухе.
Процесс реабилитации должен носить поступательный характер и не предполагать чрезмерных физических нагрузок.
Основное место в медицинской реабилитации занимают физические методы реабилитации:
1. Массаж — один из самых распространенных методов реабилитации после травм. Чаще всего применяется при инсультах, переломах, остеохондрозе.
Массаж стимулирует циркуляцию крови, уменьшает отеки, активизирует мышцы и является отличной подготовкой к лечебной физкультуре. Курс лечебного массажа обычно включает от 10 до 20 сеансов, проводить их рекомендуется ежедневно или через день.
2. Лечебная физкультура (ЛФК) — это специально разработанный комплекс физических упражнений, выполняющихся под контролем инструктора.

Физические упражнения способствуют активизации мышечных сокращений, кровотока в тканях, снимают отечность, повышают энергетические возможности мышц. Важно не переусердствовать в выполнении ЛФК, следует заниматься согласно разработанной врачом программе.
3. Эрготерапия. Часто после серьезных травм и переломов и связанной с этим неподвижностью пациент может утратить элементарные навыки самообслуживания. И необходимо помочь ему заново освоить мелкую моторику, развить координацию, приспособиться к повседневной жизни.
4. Физиотерапия — это методы восстановительного лечения с помощью физических факторов: магнитного излучения, электрического тока, света, тепла, звука и т.д.
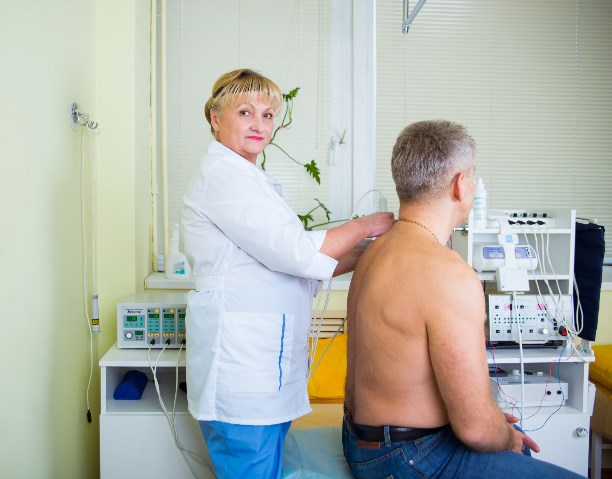
Физиотерапия использует специальных приборы и аппараты. При нарушении двигательной активности применяют электростимуляцию. Лазеротерапия и магнитотерапия помогают устранить боли и отеки, улучшить общее состояние организма.
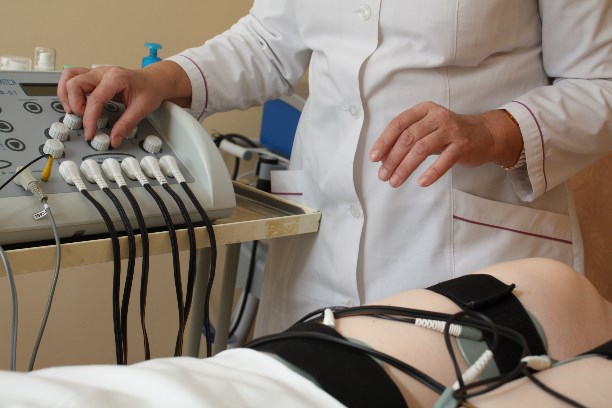
Эти процедуры безболезненны, хорошо переносятся пациентами. Но каждый из методов физиотерапии имеет ряд противопоказаний, поэтому они должны проводиться по назначению врача физиотерапевта.
5. Диетотерапия. Для скорейшего выздоровления очень важно питание. Так, при переломах процессу срастания костей способствует коллаген. Он содержится в заливных блюдах, холодце. Для формирования костной мозоли нужен кальций. И здесь полезны молочные продукты, особенно творог и сыр. Для усвоения кальция необходим витамин D3, его много в рыбьем жире, икре, кунжуте, яичном желтке, орехах. Ну и, конечно, полезно употреблять свежие овощи и фрукты — в них много витаминов и клетчатки.
Каждый из описанных методов применяется с учетом характера и особенностей травмы.
Травмы позвоночника. Они могут быть получены в результате ушибов, падений и других воздействий. Травмы позвоночника могут привести к тяжелым последствиям: повреждению спинного мозга, что может повлечь за собой неподвижность и потерю чувствительности в конечностях. Начальный этап реабилитации нужно проводить уже в первые дни после травмы, сразу назначают дыхательную гимнастику, диетическое питание. На втором этапе рекомендуется массаж, физиотерапевтическое лечение, лечебная гимнастика. На третьем этапе комплекс упражнений расширяется: к лечебной физкультуре, физиотерапии и механотерапии добавляются водные процедуры, плавание в бассейне.
Черепно-мозговые травмы. Сроки реабилитации и комплекс восстановительной терапии при таких повреждениях зависят от степени тяжести травмы. При легких черепно-мозговых травмах — при соблюдении режима, правильном питании и физиотерапевтическом лечении — восстановление обычно происходит в течение месяца и не требует дополнительных реабилитационных мероприятий. Тяжелые и среднетяжелые черепно-мозговые травмы способны вызвать затруднение передвижения, могут возникнуть нарушения речи, снизиться зрение. Массаж, ЛФК и физиотерапия будут эффективны уже на первых этапах реабилитации.
Травмы опорно-двигательного аппарата. К этому виду травм относятся переломы, вывихи, повреждения мышц и сухожилий, ушибы. Реабилитация в травматологии и ортопедии имеет ключевое значение — она позволяет существенно сократить период нетрудоспособности и создать оптимальные условия для восстановления активности пациента.
Реабилитация после травм и переломов — процесс сложный. Он состоит из комплекса методов восстановительной терапии. Грамотно составить индивидуальную программу может только специалист. Успешность реабилитационного курса зависит от: правильного подбора индивидуальной схемы мероприятий; максимально раннего начала; непрерывности; комплексного характера.
Высокоэффективным методом в восстановительном лечении травм и заболеваний опорно-двигательного аппарата является ударно-волновая терапия.
Суть метода заключается в воздействии на поврежденные ткани инфразвуковых импульсов с высоким давлением. Ударно-волновая терапия стимулирует процессы микроциркуляции, устраняет отеки, уменьшает воспаление, снижает болевой синдром, разрыхляет плотные костные посттравматические образования, стимулирует регенерацию тканей, в том числе и регенерацию костной ткани, что позволяет в короткие сроки добиваться сращения переломов, восстановления подвижности в суставах.

До сеансов УВТ После 5-и сеансов УВТ
Это очень важно для социально активных пациентов, для спортсменов, где главным условием является быстрое возвращение к привычному ритму жизни и профессиональным обязанностям.
Для скорейшего восстановления пациента крайне важно создать комфортные условия и при этом обеспечить грамотное лечение. Для таких целей существует множество реабилитационных центров.

– В первую очередь стоит оценить медицинское оборудование центра, узнать, какие специалисты здесь работают, какие медицинские и реабилитационные услуги оказываются. Следует оценить уровень сервиса и комфорта в центре.
Немаловажную роль играет и местоположение: в идеале центр должен находиться в хорошей транспортной доступности.
По статистике, количество травм в зимнее время в целом в 2–3 раза выше, чем летом.
Зимой на травмы в общей структуре причин получения больничного листа приходится до 18%, из которых в 15-20% становится причиной инвалидности.
Основные травмы, возникающие при падении на улицах, — переломы и вывихи (до 75% всех случаев), ушибы мягких тканей и растяжения (до 25%).
С одними из них организм справляется легко, другие требуют длительного лечения и восстановления утраченных функций. Это в первую очередь относится к сложным переломам, повреждениям головы, конечностей, суставов, менисков и связок. Травмированная часть тела обычно долгое время находится без движения, поэтому возникают отеки, нарушается кровообращение, атрофируются мышцы, что может приводить к общему ослаблению организма и провоцировать появление новых болезней. Вот почему так важно серьезно отнестись к реабилитации после травмы.
Этапы медицинской реабилитации после перенесенной травмы
Реабилитация после переломов и травм проходит по индивидуальной программе, но в целом разделяется на несколько этапов:
- Восстановление сосудистых нарушений и купирование отеков.
- Повышение эластичности и тонуса мышц.
- Восстановление двигательных функций.
- Укрепление общего состояния организма — соблюдение режима дня и питания, пребывание на свежем воздухе.
Процесс реабилитации должен носить поступательный характер и не предполагать чрезмерных физических нагрузок.
Основное место в медицинской реабилитации занимают физические методы реабилитации:
1. Массаж — один из самых распространенных методов реабилитации после травм. Чаще всего применяется при инсультах, переломах, остеохондрозе.
Массаж стимулирует циркуляцию крови, уменьшает отеки, активизирует мышцы и является отличной подготовкой к лечебной физкультуре. Курс лечебного массажа обычно включает от 10 до 20 сеансов, проводить их рекомендуется ежедневно или через день.
2. Лечебная физкультура (ЛФК) — это специально разработанный комплекс физических упражнений, выполняющихся под контролем инструктора.

Физические упражнения способствуют активизации мышечных сокращений, кровотока в тканях, снимают отечность, повышают энергетические возможности мышц. Важно не переусердствовать в выполнении ЛФК, следует заниматься согласно разработанной врачом программе.
3. Эрготерапия. Часто после серьезных травм и переломов и связанной с этим неподвижностью пациент может утратить элементарные навыки самообслуживания. И необходимо помочь ему заново освоить мелкую моторику, развить координацию, приспособиться к повседневной жизни.
4. Физиотерапия — это методы восстановительного лечения с помощью физических факторов: магнитного излучения, электрического тока, света, тепла, звука и т.д.

Физиотерапия использует специальных приборы и аппараты. При нарушении двигательной активности применяют электростимуляцию. Лазеротерапия и магнитотерапия помогают устранить боли и отеки, улучшить общее состояние организма.

Эти процедуры безболезненны, хорошо переносятся пациентами. Но каждый из методов физиотерапии имеет ряд противопоказаний, поэтому они должны проводиться по назначению врача физиотерапевта.
5. Диетотерапия. Для скорейшего выздоровления очень важно питание. Так, при переломах процессу срастания костей способствует коллаген. Он содержится в заливных блюдах, холодце. Для формирования костной мозоли нужен кальций. И здесь полезны молочные продукты, особенно творог и сыр. Для усвоения кальция необходим витамин D3, его много в рыбьем жире, икре, кунжуте, яичном желтке, орехах. Ну и, конечно, полезно употреблять свежие овощи и фрукты — в них много витаминов и клетчатки.
Каждый из описанных методов применяется с учетом характера и особенностей травмы.
Травмы позвоночника. Они могут быть получены в результате ушибов, падений и других воздействий. Травмы позвоночника могут привести к тяжелым последствиям: повреждению спинного мозга, что может повлечь за собой неподвижность и потерю чувствительности в конечностях. Начальный этап реабилитации нужно проводить уже в первые дни после травмы, сразу назначают дыхательную гимнастику, диетическое питание. На втором этапе рекомендуется массаж, физиотерапевтическое лечение, лечебная гимнастика. На третьем этапе комплекс упражнений расширяется: к лечебной физкультуре, физиотерапии и механотерапии добавляются водные процедуры, плавание в бассейне.
Черепно-мозговые травмы. Сроки реабилитации и комплекс восстановительной терапии при таких повреждениях зависят от степени тяжести травмы. При легких черепно-мозговых травмах — при соблюдении режима, правильном питании и физиотерапевтическом лечении — восстановление обычно происходит в течение месяца и не требует дополнительных реабилитационных мероприятий. Тяжелые и среднетяжелые черепно-мозговые травмы способны вызвать затруднение передвижения, могут возникнуть нарушения речи, снизиться зрение. Массаж, ЛФК и физиотерапия будут эффективны уже на первых этапах реабилитации.
Травмы опорно-двигательного аппарата. К этому виду травм относятся переломы, вывихи, повреждения мышц и сухожилий, ушибы. Реабилитация в травматологии и ортопедии имеет ключевое значение — она позволяет существенно сократить период нетрудоспособности и создать оптимальные условия для восстановления активности пациента.
Реабилитация после травм и переломов — процесс сложный. Он состоит из комплекса методов восстановительной терапии. Грамотно составить индивидуальную программу может только специалист. Успешность реабилитационного курса зависит от: правильного подбора индивидуальной схемы мероприятий; максимально раннего начала; непрерывности; комплексного характера.
Высокоэффективным методом в восстановительном лечении травм и заболеваний опорно-двигательного аппарата является ударно-волновая терапия.
Суть метода заключается в воздействии на поврежденные ткани инфразвуковых импульсов с высоким давлением. Ударно-волновая терапия стимулирует процессы микроциркуляции, устраняет отеки, уменьшает воспаление, снижает болевой синдром, разрыхляет плотные костные посттравматические образования, стимулирует регенерацию тканей, в том числе и регенерацию костной ткани, что позволяет в короткие сроки добиваться сращения переломов, восстановления подвижности в суставах.


До сеансов УВТ После 5-и сеансов УВТ
Это очень важно для социально активных пациентов, для спортсменов, где главным условием является быстрое возвращение к привычному ритму жизни и профессиональным обязанностям.
Для скорейшего восстановления пациента крайне важно создать комфортные условия и при этом обеспечить грамотное лечение. Для таких целей существует множество реабилитационных центров.

– В первую очередь стоит оценить медицинское оборудование центра, узнать, какие специалисты здесь работают, какие медицинские и реабилитационные услуги оказываются. Следует оценить уровень сервиса и комфорта в центре.
Немаловажную роль играет и местоположение: в идеале центр должен находиться в хорошей транспортной доступности.
Читайте также:


