Реактивный артрит какой врач лечит

Синдром Рейтера начинается с воспаления органов мочеполовой системы. У пациента появляются выделения из уретры и покраснения кожи. При мочеиспускании он испытывает жжение и резкие боли. Затем развивается конъюнктивит. Появляются слезотечение и боязнь света. Реактивный артрит, эффективное лечение которого зависит от того, как быстро пациент обратился за помощью к врачу, также проявляется и поражением суставов, преимущественно нижних конечностей. Пациента беспокоят боль, отечность, скованность в движении. Участок кожи над пораженным суставом приобретает красноватый или синюшно-багровый оттенок.

Причины
Существует несколько факторов, провоцирующих реактивный артрит, основное лечение которого направлено на устранение очага воспалительного процесса. Врачи выделяют следующие причины возникновения синдрома Рейтера:
- Перенесение венерических заболеваний.
- Мочеполовая или кишечная инфекция.
- Наследственная предрасположенность.
- Хронические инфекционные заболевания.
Заражение патогенными микроорганизмами происходит половым или контактно-бытовым путем. Например, хламидия может передаваться не только во время незащищенного сексуального контакта, но и при использовании общего белья или средств гигиены. Также реактивный артрит вызывают бактерии в ЖКТ. Заражение происходит из-за пищи, которая не прошла достаточную термическую обработку, а также при контакте с инфицированными людьми или экскрементами.
Какой врач лечит реактивный артрит?
При появлении признаков воспаления в суставах необходимо проконсультироваться со специалистом. Реактивный артрит — заболевание, лечение которого осуществляют:
Дополнительно могут потребоваться консультации микробиолога и офтальмолога. На приеме врач осматривает пациента, а также собирает жалобы на заболевание. Для этого он задает пациенту следующие вопросы:

- Когда впервые появились признаки реактивного артрита?
- Переносил ли кто-то из родственников подобное заболевание?
- Какие еще симптомы, кроме боли в суставах, сопровождают реактивный артрит?
- Диагностировались ли у пациента инфекционные заболевания?
Проводя общий осмотр, врач оценивает состояние кожных покровов, слизистой оболочки глаз, органов мочеполовой системы. Чтобы устранить реактивный артрит, необходимо назначить комплексное лечение. При поражении суставов врач должен выявить степень нарушения их работы, а также исследовать характер болевых ощущений. Для дополнительной диагностики назначают анализ крови, соскоб слизистой оболочки мочеиспускательного канала, пункцию жидкости из синовиальной сумки. Если воспаление наблюдается на протяжении длительного времени, врач направляет на рентгенограмму.
Методы лечения
При наличии синдрома Рейтера пациента, как правило, помещают в стационарное отделение. Цель такой терапии — устранение инфекции и прекращение прогрессирования болезни. Реактивный артрит предусматривает следующее лечение:
- Назначение антибиотиков, направленных против возбудителей инфекции.
- Прием нестероидных противовоспалительных средств, уменьшающих боль.
- Инъекции непосредственно в полость воспаленного сустава.
- Иммобилизацию при помощи гипсовой повязки или шины.
- ЛФК и массаж.
Чтобы в дальнейшем предотвратить обострения, нужно воздерживаться от незащищенных половых актов, а также соблюдать правила личной гигиены. При появлении дыхательных, кишечных или любых других инфекций следует сразу же обращаться к врачу. Необходимо скорректировать и рацион питания, в частности, следует свести к минимуму жирную пищу.
Введение
- припухлостью;
- покраснением;
- высокой температурой тела;
- болью.
Помимо воспаления суставов, патология связана с двумя другими симптомами:
- покраснение и воспаление глаз;
- воспаление мочевыводящих путей.
Эти симптомы могут возникать отдельно, вместе или не проявляться вообще.
Что такое реактивный артрит?
Реактивный артрит, ранее известный как синдром Рейтера представляет собой группу нарушений, вызывающий воспаление во всем теле, особенно в позвоночнике. Примеры других расстройств из этой группы включают:
Во многих случаях заболевание вызывается венерической инфекцией мочевого пузыря или мочеиспускательного канала, у женщин — влагалищем. Эту форму расстройства иногда называют мочеполовым или урогенитальным реактивным артритом.
Другая форма реактивного артрита вызвана инфекцией в кишечном тракте в результате употребления пищи или веществ, которые загрязнены бактериями. Эту форму иногда называют кишечным или желудочно-кишечным реактивным артритом.
Симптомы болезни обычно длятся от 3 до 12 месяцев, хотя у небольшого процента людей симптомы могут вернуться или перерасти в длительное заболевание.
Что вызывает реактивный артрит?
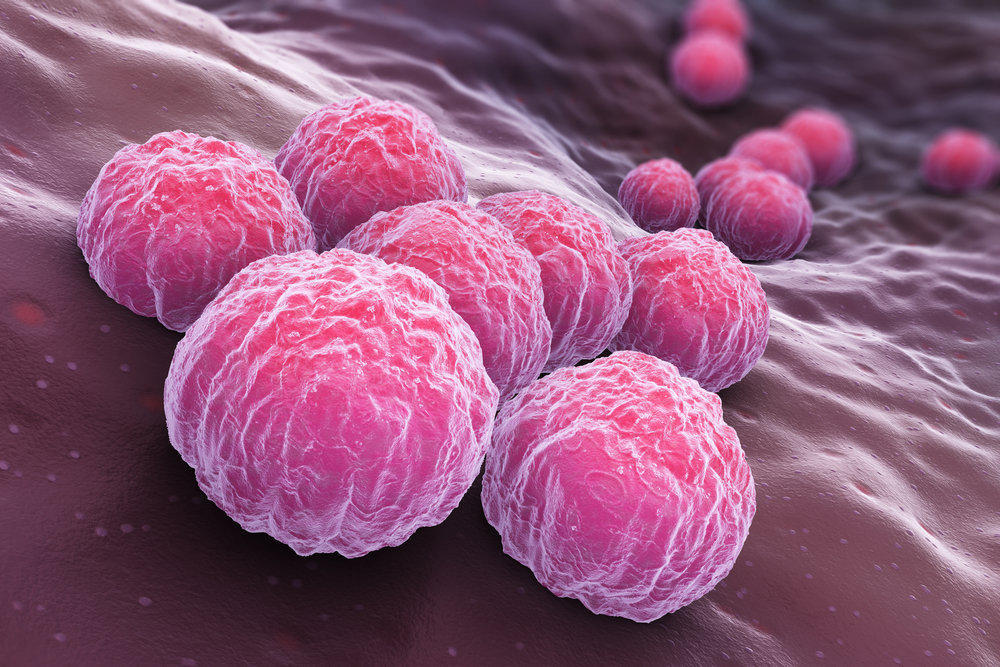
Реактивный артрит обычно начинается примерно через 1-3 недели после заражения хламидиями (chlamydia). Бактерия, чаще всего ассоциируемая с реактивным артритом, это: Chlamydia trachomatis, вызывающая хламидиоз.
Бактерия обычно приобретается через сексуальный контакт. Некоторые данные также утверждают, что респираторная инфекция, вызванная Chlamydia pneumoniae, может вызывать реактивный артрит.
Инфекции в пищеварительном тракте, вызывающие реактивный артрит:
- сальмонелла;
- шигеллы;
- иерсинии;
- кампилобактерии.
Люди могут заразиться этими бактериями после употребления неправильно приготовленных продуктов, например, мяса, которое готовилось не при надлежащей температуре.
Врачи не знают точно, почему у некоторых людей, подверженных воздействию бактерий, развивается реактивный артрит, а у других нет, но они идентифицировали генетический фактор, человеческий лейкоцитарный антиген (HLA) B27, который увеличивает вероятность развития у человека реактивного артрита. Приблизительно 80 процентов людей с реактивным артритом имеют положительный результат на HLA-B27. Однако наследование гена HLA-B27 не обязательно означает, что человек заболеет реактивным артритом. Восемь процентов здоровых людей имеют ген HLA-B27, и только у одной пятой из них развивается заболевание, если они заразятся вызывающими инфекциями.
Заразен ли реактивный артрит?
Реактивный артрит не заразен; то есть человек с расстройством не может передать артрит кому-то другому. Тем не менее, бактерии, вызывающие заболевание, могут передаваться от человека к человеку.
Признаки и симптомы
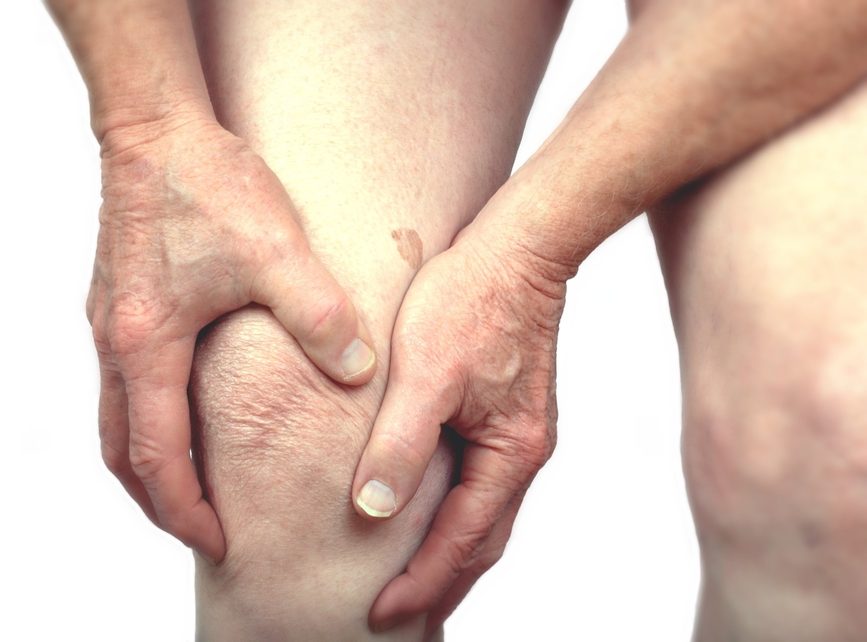
В целом, реактивный артрит чаще всего развивается у мужчин в возрасте от 20 до 40 лет. Однако данные свидетельствуют о том, что, хотя у мужчин в девять раз чаще развивается заболевание из-за венерических инфекций, у женщин и мужчин вероятность развития реактивного артрита в результате пищевых инфекций одинаков.
Женщины с реактивным артритом часто имеют более легкие признаки заболевания, чем мужчины.
Реактивный артрит чаще всего приводит к воспалению:
- урогенитального тракта;
- суставов;
- глаз.
Менее распространенными симптомами являются язвы во рту и кожные высыпания. Любой из этих признаков может быть настолько слабовыраженным, что пациенты их не замечают. Они обычно приходят и уходят в течение периода от нескольких недель до нескольких месяцев.
Заболевание часто поражает мочеполовой тракт, в том числе:
- простату или уретру у мужчин;
- уретру, матку или влагалище у женщин.
Мужчины могут заметить повышенную потребность в мочеиспускании, ощущение жжения при мочеиспускании, боль в половом члене и выделения жидкости из полового члена. У некоторых мужчин с реактивным артритом развивается простатит. Симптомы простатита могут включать лихорадку и озноб, а также повышенную потребность в мочеиспускании и ощущение жжения при мочеиспускании.
У женщин с реактивным артритом могут развиться проблемы с мочеполовым трактом, такие как кольпит или уретрит, которые могут вызывать жжение во время мочеиспускания. Кроме того, у некоторых женщин также развивается сальпингит или вульвовагинит.
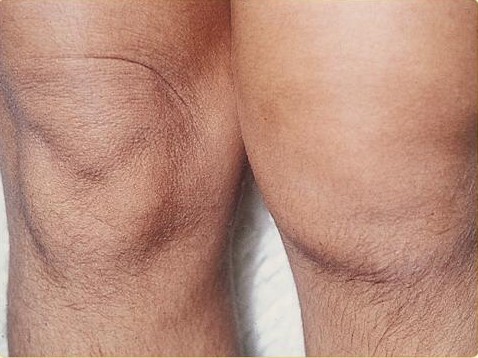
Симптомы болей в суставах при реактивном артрите обычно включают и отек в:
- коленях;
- щиколотки;
- ногах.
Запястья, пальцы и другие суставы поражаются реже. У людей с заболеванием обычно развивается тендинит. У многих пациентов с реактивным артритом это приводит к боли в лодыжке или ахилловому тендиниту. У некоторых больных также развиваются пяточные шпоры, которые представляют собой костные нарывы на пятке, которые могут вызвать хроническую боль в ногах. Примерно половина людей с реактивным артритом сообщают о боли в пояснице и спине.
Заболевание также может вызвать спондилит или сакроилиит. Люди с реактивным артритом, у которых есть ген HLA-B27, еще более склонны к развитию спондилита и/или сакроилеита.
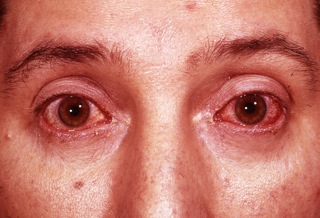
Конъюнктивит, воспаление слизистой оболочки, которая покрывает глазное яблоко и веко, развивается примерно у половины людей с реактивным артритом. У некоторых людей может развиться увеит. Конъюнктивит и увеит могут вызвать:
- покраснение глаз;
- боль и раздражение в глазах;
- затуманенный взгляд.
Вовлечение глаз обычно происходит на ранней стадии реактивного артрита, а симптомы могут приходить и уходить.
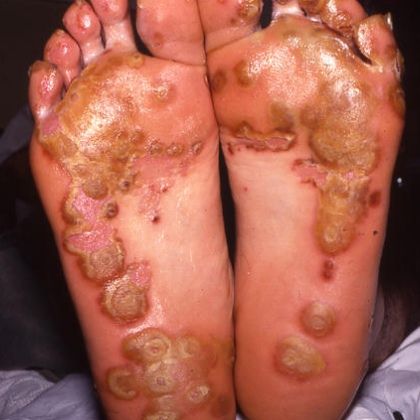
Приблизительно у 25 процентов мужчин с реактивным артритом развиваются небольшие мелкие безболезненные язвы на конце полового члена.
У небольшого процента мужчин и женщин появляются сыпь или маленькие твердые узелки на подошвах ног и, реже, на ладонях или в других местах.
У некоторых с артритом развиваются язвы во рту, которые приходят и уходят, у некоторых эти язвы безболезненны и остаются незамеченными.
Кто лечит и диагностирует реактивный артрит?
Человек с реактивным артритом, вероятно, должен будет посетить несколько разных типов врачей, потому что болезнь поражает различные части тела. Однако врачам и пациенту может быть полезно, чтобы один врач, обычно ревматолог (врач, специализирующийся на артрите), управлял полным планом лечения. Этот специалист может координировать лечение и контролировать побочные эффекты различных лекарств, которые будет принимать пациент. Следующие специалисты рассматривают другие функции, которые влияют на различные части тела.
- Офтальмолог (лечит болезни глаз).
- Гинеколог (лечит генитальные симптомы у женщин).
- Уролог (лечит генитальные симптомы у мужчин и женщин).
- Дерматолог (лечит кожные симптомы).
- Ортопед (выполняет операцию на сильно поврежденных суставах).
- Физиотерапевт (контролирует режимы тренировок).
В начале обследования врач, вероятно, возьмет полную историю болезни и отметит текущие симптомы, а также любые предыдущие медицинские проблемы или инфекции. До и после посещения врача иногда полезно вести учет симптомов, которые возникают, когда они возникают и как долго они сохраняются. Особенно важно сообщать о любых симптомах гриппа, таких как:
- лихорадка;
- рвота;
- понос.
Эти симптомы могут свидетельствовать о бактериальной инфекции. Врачи иногда затрудняются диагностировать патологию, потому что нет специального лабораторного теста, подтверждающего наличие у человека реактивного артрита.
Как диагностируется реактивный артрит?
Врачи могут заказать анализ крови на генетический фактор HLA-B27, но положительный результат не всегда означает, что у человека есть расстройство.
Врачи могут назначить другие анализы крови, чтобы исключить другие заболевания и подтвердить диагноз. Тесты на ревматоидный фактор или антиядерные антитела могут помочь исключить реактивный артрит. У большинства пациентов с болезнью результаты этих тестов будут отрицательными. Если результаты теста положительные, у вас может быть другой тип артрита, например:
Врачи могут также проверить скорость оседания эритроцитов. Высокая скорость оседания часто указывает на воспаление в организме. Как правило, люди с ревматическими заболеваниями имеют повышенное оседание.
Врачи, скорее всего, будут проверять наличие инфекций, которые могут быть связаны с реактивным артритом. Пациенты, как правило, тестируются на хламидийную инфекцию (исследования показали, что раннее лечение реактивного артрита, вызванного хламидиозом, может снизить прогрессирование заболевания).
При обследовании берутся образцы клеток из горла, уретры у мужчин или шейки матки у женщин. Образцы мочи и стула также могут быть проверены. Образец синовиальной жидкости могут быть взяты из воспаленного сустава. Исследования синовиальной жидкости могут помочь исключить инфекцию в суставе.
Врачи иногда используют рентген, чтобы помочь диагностировать реактивный артрит и исключить другие патологии. Рентгенограмма может обнаружить другие симптомы, включая:
- спондилит;
- сакроилиит;
- отек мягких тканей;
- повреждение хряща и суставов;
- отложения кальция.
Лечение реактивного артрита

Хотя лекарств от реактивного артрита нет, некоторые методы лечения облегчают симптомы расстройства.
Нестероидные противовоспалительные препараты (НПВП) уменьшают воспаление суставов и обычно используются для лечения пациентов с реактивным артритом. Некоторые НПВП доступны без рецепта, например:
- аспирин;
- ибупрофен.
Другие НПВП, которые обычно более эффективны при заболевании, должны назначаться врачом, например:
- индометацин;
- толметин.
Для пациентов с тяжелым воспалением суставов инъекции кортикостероидов непосредственно в пораженный сустав могут уменьшить воспаление.
Эти кортикостероиды входят в состав кремов или лосьонов и могут наноситься непосредственно на поражения кожи, например, на язвы. Местные кортикостероиды уменьшают воспаление и способствуют заживлению ран.
Антибиотики помогают устранить бактериальные инфекции, которые вызывают реактивный артрит. Конкретный назначенный антибиотик зависит от типа присутствующей бактериальной инфекции. Некоторые врачи могут порекомендовать человеку с расстройством принимать антибиотики в течение длительного периода времени (до 3 месяцев). Исследования показывают, что в большинстве случаев такая практика необходима.
БМАРП, такие как метотрексат или сульфасальзин, могут помочь контролировать серьезные симптомы, которые контролируются другими препаратами.
Ингибиторы ФНО, такие как этанерцепт и инфликсимаб, могут быть эффективны при лечение реактивного артрита и других спондилоартропатий.
Перед началом программы упражнений пациенты должны поговорить с физиотерапевт, который порекомендует соответствующие упражнения.
Упражнения, если их вводить постепенно, могут помочь улучшить функцию суставов. В частности, упражнения на укрепление и диапазон движений будут поддерживать или улучшать функцию суставов.
Упражнения на растяжку и разгибание спины могут быть особенно полезны для предотвращения длительной нетрудоспособности у пациентов с болями в позвоночнике или воспалением.
Водные упражнения также могут быть полезны при реактивном артрите. Плаванье в воде значительно снижает нагрузку на суставы, облегчая выполнение необходимых упражнений.
Прогноз
Большинство людей с реактивным артритом полностью выздоравливают от начальных вспышек симптомов и могут вернуться к обычной деятельности через 2-6 месяцев после появления первых признаков.
Приблизительно у 20 процентов людей с реактивным артритом будет хронический (длительный) артрит, который обычно является умеренным.
Исследования показывают, что от 15 до 50 процентов пациентов снова начинают проявлять симптомы через некоторое время после исчезновения первоначальной вспышки. Возможно, что такие рецидивы могут быть вызваны повторным заражением. Боль в спине и воспаление — это симптомы, которые чаще всего возникают вновь.
У небольшого процента пациентов будет хронический, тяжелый артрит, который трудно контролируется с помощью лекарств и упражнений, и может вызвать деформацию суставов.
Воспаление суставов относится к патологиям опорно-двигательного аппарата с ярко выраженным инфекционным патогенезом. За последние годы медицинской наукой выявлен широкий диапазон артритов и артрозов всех видов для более эффективного купирования очага локализации болезни. На вопрос, какой врач лечит артрит, однозначно ответить нельзя. Для терапии болезней суставов требуется многопрофильная помощь нескольких докторов: ортопедов, терапевтов, ревматологов, диетологов и даже пластических хирургов. Опираясь на данные диагностики и анамнеза пациента, специалисты обязаны принимать согласованные решения, чтобы поставить правильный диагноз и назначить комплексное лечение.
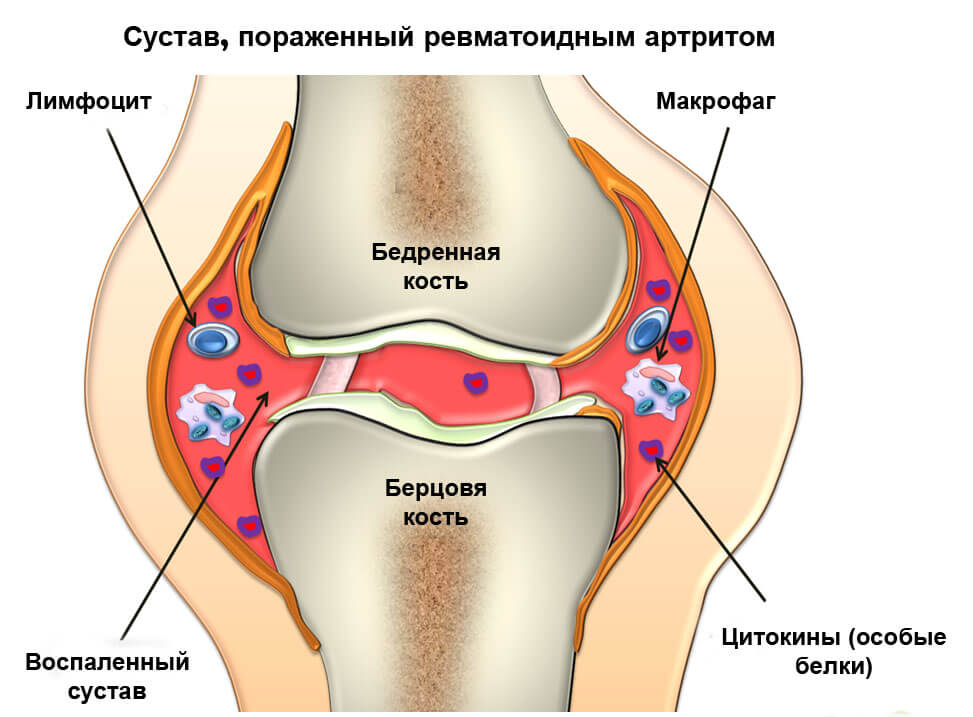
Специалисты, которые лечат болезни суставов
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРИТА существует. " Читать далее.
При первичном проявлении симптоматики суставных заболеваний рекомендуется обратиться в поликлинику, где под контролем рентгена и УЗИ лечением займутся:
- терапевт, консультирующий большинство пациентов в самом начале их пути лечения и перенаправляющий к другим врачам;
- артролог. Занимается исключительно суставами, поэтому идеально было бы записаться к нему;
- ревматолог. Имеет узкопрофильную специализацию, так как принимает больных с подозрением на системную красную волчанку или ревматоидный артрит;
- иммунолог, потребность в дополнительном посещении которого возникает при расстройстве аутоиммунных реакций, например, в случае ювенильного, ревматоидного артритов. При сопутствующем поражении сердца потребуется консультация кардиолога;
- вертербролог специализируется на устранении болезней позвоночного столба, в том числе артрита позвоночника;
- дерматовенеролог окажет содействие в лечении артритов и их рецидива, возникшего на почве системной красной волчанки или псориаза. При кожных высыпаниях нужно консультироваться у этого специалиста;
- педиатр внесет ясность в состояние здоровья ребенка и объяснит, как полностью купировать патологию, к какому врачу обратиться родителям;
- хирург проводит оперативное вмешательство в крайних случаях, замещая пораженные суставы протезами.
Если болезнь сопровождается патологическими изменениями, то комплексный мониторинг здоровья пациента осуществляют травматологи, ортопеды.
Причины возникновения и патогенез
Степень риска клинического инфицирования суставов зависит от вида проникшей патогенной микрофлоры, способа заражения и состояния иммунной системы человека. В большинстве случаев приживаются высоковирулентные бактерии с большим объемом инокулята. Происходит это следующими путями:
- Непосредственным проникновением через открытую рану (любые виды травм, укусы животных).
- Гематогенным распространением со стороны соседних или далеко локализованных участков инфекции.
- Во время интраоперационного пребывания пациента из-за нестерильных инструментов. Тогда в кровоток проникают болезнетворные микроорганизмы, провоцирующие впоследствии еще и бактериальный эндокардит.

Причина заражения элементов опорно-двигательного аппарата — проникновение бактерий стрептококка группы A, стафилококка, гонококка. Реже возникновение септического артрита встречается на фоне грамотрицательных организмов, включая кишечную палочку, вирусы Сальмонеллы и другие. Подвержены люди с ослабленным иммунитетом, что характерно для пациентов в послеоперационном периоде, при наличии авитаминоза или хронических патологий.
Артрит, возникший вследствие миграции бактерий через расщелины эндотелия внутри организма, опасен для здоровья пациента и может поставить под угрозу его жизнь. Недостаток кислорода в пораженных тканях снижает фагоцитарную активность белых кровяных клеток. Острая воспалительная реакция объясняется легкостью инфицирования из-за отсутствия базальной мембраны оболочки суставной капсулы. В результате гипертермированная поверхность производит повышенное количество синовиальной жидкости и гипертрофируется.

Процесс фагоцитоза высвобождает протеолитические ферменты, способные разрушить хрящевую ткань. Цитокины и другие индуктивные молекулы, совместно вырабатываемые лейкоцитами и синовиальной тканью, усиливают последующий воспалительный ответ. В 50% клинических случаев он является причиной поражения всех суставных поверхностей. На месте соприкосновения синовиальной оболочки с хрящом возникает одновременная эрозия костных тканей, что может привести к сепсису и полному разрушению сустава.
Классификация артритов
Для назначения курса лечения необходимо определить правильный диагноз. Анамнез, физический осмотр и лабораторные исследования способствуют более точным данным, отображающим прогрессирование болезни с момента ее зарождения. Поэтому для понимания сути первичных патологических изменений организма причины воспаления суставов условно делятся на виды, которые предшествуют или усугубляют заболевания. Встречаются следующие типы болезни:
- травматические (остеонекроз);
- воспалительные – инфекционный, ревматоидный, ювенильный артрит, псевдоподагра;
- остеохондропатические (генетико-мутационные) – дисплазия тазобедренного сустава, гемофильная инфекция и последующая форма патогенеза в виде гнойного артрита, болезнь Пертеса;
- идиопатические (остеоартроз);
- метаболические – чрезмерные отложения пирофосфата кальция, подагра, болезнь Гоше.
Характерная выраженность симптомов и их продолжительность играют важную роль в постановке диагноза. Например, постепенное усугубление проявлений артрита говорит о его нетравматической причине. Сопровождающаяся отечность свидетельствует о множественных воспалительных процессах в смежных тканевых структурах. Болезненные ощущения, ограничивающие повседневную деятельность, показывают всю серьезность заболевания.
Диагностика, применяемая для выявления артрита
Даже "запущенный" АРТРИТ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Многие люди не знают, какой врач лечит артриты и артрозы, поэтому берут направление на обследование у терапевта и проходят основные его виды. В ортопедии применяют следующие методы диагностики:
- Лабораторная диагностика. Сдать кровь на анализ рекомендовано в случае затяжного септического процесса или неестественных болевых ощущений после замены сустава. На основании данных лабораторной диагностики становится понятно, есть ли воспаление. Полезны такие показатели, как скорость оседания эритроцитов и количество лейкоцитов.
- Рентгенограмма выявляет патологические изменения сустава на длительно протекающей стадии воспаления, но не всегда показывает поражение хрящевой ткани или околосуставную эрозию кости. Метод позволяет понять, какова локализация воспалительного процесса, если есть сомнение, что конкретно вызвало поражение, и действительно ли причина симптоматики – артрит коленного сустава. Какой врач лечит патологию, понятно – ортопед. На снимке визуализируется деформирование губчатой кости и кортикальная костная деструкция, выраженная остеопения при хроническом септическом артрите, остеомиелите. Общая периостальная реакция опасна потенциальным развитием склеротического некроза костной ткани. Недостатком признано затрудненное проведение исследования мягких тканей в области колена и бедра. Исключение — случаи с припухлостью, которая включает воздух, различима на снимке в виде дискретных зон аналогично загазованности кишечника при рентгенограмме брюшины.
- УЗИ отлично выявляет патологии тазобедренного сустава, воспаления мягких тканей, абсцесс. Перечисленные нарушения видит не только врач, но и другие специалисты общего профиля, которые по результату исследования направят пациента к ортопеду.
- Радионуклидная томография имеет высокую чувствительность к хроническим инфекциям опорно-двигательного аппарата благодаря вводимым радиоизотопам. Но выдает ложные положительные сигналы на острый септический артрит. Сложно отличимы сигналы артрита от асептического ослабления у пациентов с болезненными протезами, новообразованиями, травмами, переломами, послеоперационными или нейротрофическими изменениями организма. Часто используется для устранения сомнений относительно инфекционного процесса перед выполнением инвазивной процедуры.
- Компьютерная томография с реконструкцией проекции в сагиттальной или корональной плоскости применяется для выявления дискретных секвестров, изолированных от жизнеспособного сустава. КТ помогает оценить реальное состояние механического функционирования и целостности суставной оболочки, определить степень срастания переломов даже при наличии металлической фиксации оборудования, выявить расширение капсулы сустава и любые подтверждения хрящевой эрозии.
- Магнитно-резонансная томография — самый популярный исследовательский метод с беспрецедентной визуализацией костного мозга, абсцессов, синовиальных кист и инфицированных мягких тканей. МРТ облегчает обнаружение септических процессов и периартикулярного воспаления костной ткани на синовиально-хрящевом соединении.
- Часто проводится пункция сустава, аспирация синовиальной жидкости. Метод позволяет идентифицировать патогенную флору и нейтрализовать инфекцию. Визуально можно оценить состояние биоматериала. При инфекционной природе он имеет гнойное содержимое, серо-восковый или кровянистый оттенок; характеризуется чрезмерной мутностью, густотой; создает выраженный аморфный осадок. Подчитывая количество лейкоцитов, удается оценить уровень цитоза – в нем преобладают нейтрофилы (>85%). Это явление указывает на наличие воспалительного процесса. Если взятый биоматериал имеет геморрагическую составляющую или плавающий слой жира, то речь уже идет о серьезных патологиях или внутрисуставном переломе.
Квалифицированное видео-мнение о диагностике артрита:
Многих интересует: когда узкопрофильный врач лечит артрит, какой вид диагностики самый лучший? Перечисленные процедуры используются для определения наиболее точного диагноза – как по отдельности, так и совокупно.
Лучше использовать несколько видов диагностики, подтверждающих данные друг друга и снижающих количество ложных предположений. Гипертрофированная синовиальная оболочка обычно свидетельствует о прогрессировании инфицирования сустава, воспалении костного мозга или сухожилий.
Особенности лечения, проводимого в ортопедии
В ортопедии встречается несколько состояний, усложняющих практику врача. При таких клинических случаях подобрать оптимальную терапию специалисту сложно .
Речь идет об артрите, который возник на фоне:
- вирусного гепатита. Вирусный артрит – распространенная патология, с которой ведут активную борьбу в ортопедии при участии врачей-инфекционистов. Чаще всего воспаление суставов развивается на фоне вирусного гепатита. Поражение суставов не характеризуется агрессивной формой, но сложность в лечении создает потенциальная токсичность многих препаратов противоревматического свойства. Подбирая вид лечения для больных вирусным артритом, соблюдают осторожность, ограничиваясь минимально допустимым комплексом лекарственных средств. Целесообразно начинать терапию с парацетамола, при необходимости заменив его НПВП;
- эндопротезирования. Несмотря на применение высококачественных материалов, в ряде случаев существует риск развития воспаления даже эндопротезированных суставов. К факторам, вызывающим поражение, относятся иммунодефицитные состояния, аутоиммунные состояния, повторно перенесенные хирургические вмешательства, длительное проведение операции, протезирование суставов, которые по физиологическим особенностям расположены поверхностно. Если актуальны одновременно несколько факторов, риск инфицирования сустава возрастает до 50%;
- возрастных изменений. Ювенильный артрит занимает 30% всех выявленных воспалений суставов. Учитывая юный возраст пациентов, родителям бывает сложно понять, какой врач лечит артрит коленного сустава, голеностопного, локтевого или других сочленений. Достаточно обратиться к терапевту: врач назначит лечение с учетом стадии болезни и возраста пациента.
В данном видео пациент рассказывает, как перенес замену коленного сустава на фоне артрита:
Эти случаи объединяет необходимость полного прохождения назначенного лечения, не прерывая курс. Первое улучшение самочувствия не означает наступление выздоровления. Приоритетные препараты — цефалоспорины 3 поколения.
Все антибиотики вводятся внутривенно в течение 60 минут или внутримышечно.
Перед назначением антибиотика предупредите врача, нет ли у вас на него аллергии. То же самое касается и остальных назначаемых препаратов: если ранее наблюдалась непереносимость, важно сообщить об этом ортопеду при консультации.
Лечение, которое применяют для лечения артритов
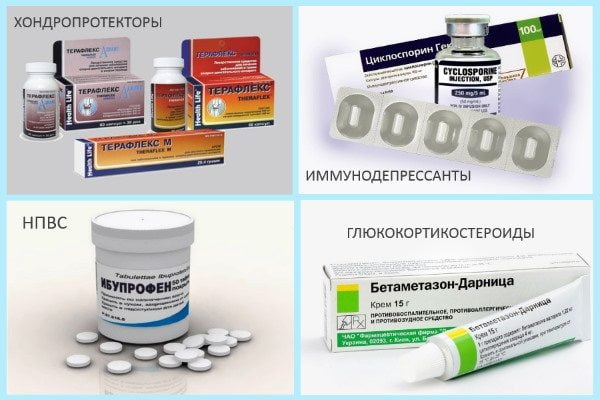
Специалисты применяют несколько групп лекарственных препаратов:
| Группа препаратов | Терапевтическая цель | Особенности применения |
| Антибиотики | Купировать воспалительный процесс, ограничив спектр его развития | Строго по схеме, предварительно выполнив пробу на индивидуальную чувствительность организма к главному действующему веществу |
| Хондропротекторы | Восстановить структуру хряща, остановить процесс его деструкции | Поскольку препараты этой группы обладают накопительным действием, курс их применения — не менее 2 недель |
| Анальгетики | Снизить интенсивность неприятных ощущений | С контролем общего самочувствия, с интервалом введения не менее 2 часов |
| Нестероидные противовоспалительные препараты (НПВП) | Устранить воспалительные явления в суставах и обезболить | Применять под строгим контролем общего самочувствия (из соображения профилактики развития нестероидной гастропатии) |
| Гормонотерапия | Устранить воспалительный процесс, предупредить переход патологии в хроническую форму | Применять под контролем ЭКГ и уровня артериального давления |
Дозировка медикаментов, кратность их приема и длительность курса определяются возрастом пациента, первопричиной воспаления суставов, стадией болезни на момент ее выявления. В зависимости от динамики состояния пациента комплекс назначений может дополняться. Решение о хирургическом вмешательстве принимают при неэффективности консервативного лечения.
Заключение
Не зная, кто лечит артрит, достаточно обратиться к терапевту по месту жительства или к специалисту любой частной клиники. Вас направят к ортопеду для получения консультации, прохождения анализов и получения лечения (если подтвердится факт наличия воспаления суставов). Важно не откладывать обращение к врачу, тогда повышается вероятность быстрого выздоровления, и, возможно, в проведении операции необходимости не возникнет.
Читайте также:


