Реактивный артрит после дизентерии

Заболевание преимущественно инфекционного происхождения. При данном артрите поражается один, либо два сустава. Дизентерийный артрит вызван дизентерией. То есть локализация в кишечнике. Процесс заболевания происходит на периоде выздоровления. Либо в период окончания болезни. Течение болезни острое, либо хроническое. Острый период артрита достаточно тяжелый. Но и хронический период может проявляться рецидивами.
Каковы же симптомы дизентерийного артрита? Симптомы следующие:
Данные симптомы вызваны внедрением кишечной инфекции. При любом воспаление появляется опухоль.
Боль также характерная черта воспалительного процесса. Но лишь рецидивы могут привести. К атрофии и патологии сустава.
Диагностика
Прежде всего, данные анамнеза. В любой болезни нужно установить причину. Или же предрасполагающие факторы.
Клиническая картина болезни. Также используется в диагностике. Но симптомы можно спутать. Поставить неправильный диагноз.
Точная диагностика данного артрита сводится к следующему:
При лабораторных исследованиях выявляется лейкоцитоз, анемия. А также – ускоренная РОЭ.
Лейкоцитоз – признак воспаления. Так или иначе, процесс воспалительный. Анемия – частый спутник дизентерии.
Дополнительно используют инструментальные методы. Они предполагают рентгенографию.
В рентгенографии явно прослеживается патология. А именно – расширение суставной щели.
Профилактика
Дизентерийный артрит – явление сложное. Но предупредить болезнь можно. Для этого важно соблюдать меры безопасности.
Профилактика будет заключаться в лечении основного заболевания. Дизентерия – инфекционная болезнь кишечника. Сопровождается поражением жкт.
Необходимо употреблять очищенную воду. То есть не свежую, с колодца, а воду фильтрованную. Именно вода может быть источником заражения.
Чаще соблюдать личную гигиену. А значит – мыть руки с мылом. Мы с детства приучены к гигиене. Но в силу бешеного ритма жизни. Мы забываем о собственной безопасности.
Дизентерия вызывает интоксикацию. То есть общее отравление организма. Поэтому она может распространяться в другие части тела. Включает поражение глаз. Вплоть до конъюнктивита.
У взрослых
Данный вид артрита может поражать и взрослых, и детей. Мужчины, либо женщины. Могут заболеть дизентерийным артритом.
Возраст не играет роли. Но, чаще, болезнь свойственна пожилым. Так как она напоминает ревматизм. Хотя и молодые люди при заражении. Могут заболеть дизентерийным артритом.
Чаще локализация болезни в голеностопном суставе, либо коленном. Очаг воспаления и боль именно в этих местах.
Так или иначе, болезнь можно вылечить. Нужно следовать рекомендациям врачей.
У детей
Дети также подвержены артритам. Все зависит от этиологии заболевания. Точнее от причины и локализации.
Инфекционные артриты проникают в кровь, либо при травмах. В данном случае. Мы рассматриваем дизентерийный артрит.
У детей артриты проявляются местно и общими симптомами. Местные напоминают клиническую картину. Как у взрослых людей.
Общие симптомы включают беспокойство ребенка. Вплоть до истерии. При детском артрите возможны рецидивы. Они связаны с осложнениями.
Важно вовремя начать лечение. Диагностика будет заключаться в следующем:
Все эти методы используются в диагностике. Как дополнительные или основные.
Лечение

Комплексное лечение. Используется в данном случае. Оно будет включать следующее:
Все эти методы лечения используются достаточно широко. Но есть и дополнительная лечебная терапия.
Допустим, используют массаж, ванны. А также занятия физкультурой.
Но и для лечения болезни. Пользуются противодизентерийной сывороткой. Как наиболее эффективный метод лечения.
Прогноз
Дизентерийный артрит благоприятно прогнозируется. Но при обострениях могут появиться рецидивы. Вплоть до полного ограничения движения.
Процесс распространенный. То есть локализуется достаточно обширно. Хотя чаще заканчивается выздоровлением.
Прогноз будет зависеть от очагов поражения. Дизентерийный артрит в основе кишечной инфекции. Дизентерия лечится целесообразно. Устранения инфекции – залог лечения!
Исход
Болезнь может закончиться атрофией мышц. То есть полным обездвиживанием. Но при неблагоприятном течении. Обычно это происходит.
В большинстве случаев даже длительный процесс. Может включать 1-2 года. Заканчивается благоприятным исходом.
Все зависит от лечебного процесса. При неадекватном лечении может проявиться другая болезнь. К примеру, анкилоз.
Исход завит от течения болезни. При остром течении возможен хороший исход. При условии комплексного лечения.
При хронической стадии возможны осложнения. Да и хронический процесс тяжелее вылечить!
Продолжительность жизни
Как было сказано выше. Процесс может быть длительным. Но это не влияет на продолжительность жизни.
Если вы хотите улучшить качество жизни. То нужно следовать рекомендациям специалиста. Ни в коем случае не затягивать лечение.
Только правильное, комплексное лечение сможет одержать победу над недугом! Лечитесь и будьте здоровы!
![]()
Реактивный артрит, возникающий после воздействия определенной желудочно-кишечной и мочеполовой инфекции. Классическую триаду постинфекционного артрита, не гонококкового уретрита и конъюнктивита описывают часто, однако наблюдается она в незначительном количестве случаев и не требует установления диагноза.
Реактивный артрит принадлежит к семейным спондилоартропатиям, которые имеют схожие клинические, радиографические и лабораторные характеристики, включая воспаление позвоночника и связь с HLA-антигеном В 27. К этой группе заболеваний относят псориатический артрит, анкилозирующий спондилоартрит, артрит, связанный с воспалением кишечника, и не дифференцированной спондилоартропатией.
Бактерии, связанные с реактивным артритом (ReA), как правило, являются причиной венерического заболевания и инфекционной дизентерии. Это грамнегативные организмы с липополисахаридным компонентом в пределах их клеточной стенки; и бактерии, и бактериальные компоненты были выявлены в синовиальной ткани.
Наиболее распространенными бактериальными видами являются виды Chlamydia, Salmonella, Campylobacter, Shigella и Yersinia, хотя реактивный артрит описан после многих других бактериальных инфекций. Виды Chlamydia традиционно считают наиболее распространенными видами, вызывающими реактивный артрит.
Как C. trachomatis, так и C. pneumoniae, являются известными триггерами. Однако C. trachomatis является более частым возбудителем инфекции. В одном исследовании C. trachomatis была обнаружена у 50% пациентов с урогенитальными инфекциями, у которых развился реактивный артрит. Обсервационное исследование предполагает, что хламидии также являются обычным этиологическим возбудителем не дифференцированного спондилоартрита. Поэтому, можно говорить о том, что настоящее влияние хламидий как этиологических возбудителей инфекционного артрита не было должным образом распознано.
Campylobacter jejuni вероятно является самой распространенной причиной развития реактивного артрита после дизентерии в США. Уровень атак реактивного артрита, вызванного Campylobacter, отличается в разных исследованиях и колеблется в пределах 1–7%. Генотип HLA-B27 не был заявлен как способствующий риску возникновения реактивного артрита после инфекции, вызванной Campylobacter.
Salmonella enteritidis является одной из наиболее частых кишечных инфекций в США, приблизительно у 6–30% пациентов с острой инфекцией, вызванной Salmonella, развивается реактивный артрит.
Бактериальные антигены Salmonella были выявлены в синовиальной жидкости пациентов с реактивным артритом, вызванным Salmonella. Бактериальная ДНК микроорганизмов Shigella может быть обнаружена в синовиальной ткани пациентов с реактивным артритом. Исследование, выполненное в Финляндии в 2005 году показало, что общая частота развития заболевания составила 7%. Данные о 2-х вспышках инфекции, вызванной Yersinia, возникших в 1998 году, показали, что у 12% инфицированных людей в дальнейшем развился реактивный артрит; в ходе недавнего исследования с участием 37 взрослых было выявлено, что фактический показатель заболеваемости может быть выше (22%). Бактериальные антигены Yersinia были выявлены в синовиальной ткани, и в одном исследовании предположили, что такие синовиальные бактерии могут быть метаболически активными.
В синовиальной ткани пациентов с реактивным артритом были выявлены разные бактериальные ДНК известных инфекционных возбудителей. Бактериальные нуклеиновые кислоты были выявлены у людей с соответствующим поражением методом ПЦР. Рибосомальные РНК, как Chlamydia trachomatis, так и C. pneumoniae, были выявлены в синовиальной ткани пациентов с реактивным артритом, вызванным хламидиями; благодаря этому было доказано наличие этих микроорганизмов в суставах.
Кроме того, ДНК энтеробактерий были выявлены в синовиальной ткани пациентов с пост-дизентерийным реактивным артритом. Хотя постоянно присутствующие синовиальные патогены были зафиксированы как в случаях пост-хламидийного реактивного артрита, так и реактивного артрита, который развился после перенесенной кишечной инфекции, истинная связь между ними остается непонятной.
Однако данные, полученные в ходе исследования мышей с реактивным артритом, показали, что у мышей, чувствительных к SKG, развиваются периферический синовит, сакроилеит, спондилит, энтерит и псориазная сыпь через 5 недель после возникновения вагинальной инфекции, вызванной C. muridarum. Именно хламидиоз вызвал реактивный артрит, связанный с ФНО-альфа, зависящий от активной инфекции. Тяжесть реактивного артрита коррелирует с бактериальной составляющей и сниженным уровнем бактериального клиренса.
Продукты бактериального распада находят в синовиальной ткани пациентов с реактивным артритом, который развился после перенесенной кишечной инфекции; однако, хламидии, которые находятся в синовиальной ткани, постоянно существуют в метаболически активном состоянии. Хотя эта хламидийная инфекция является хронической, бактерии пребывают в аберрантном состоянии, поэтому такие внутриклеточные организмы не могут определяться.
В синовиальной ткани пациентов с реактивным артритом не были выявлены персистирующие активные микроорганизмы, которые остались после кишечной инфекции, за исключением, возможно, микроорганизмов Yersinia. В хронической стадии происходит смена экспрессии гена. Экспрессия гена наружной мембраны (omp 1), используемого в делении клеток, снижается в отношении персистирующих организмов Chlamydia по сравнению с бактериями в продуктивной стадии. Дальнейшие результаты стимуляции синтеза белков теплового шока (HSP)-60 C. trachomatis и C. pneumoniae важны для поддержания персистирующего состояния.
Также было показано, что у пациентов с реактивным артритом наблюдается пониженная бактерицидная активность моноцитов после воздействия Chlamydia. Виды Chlamydia имеют несколько способов уклонения от иммунного ответа хозяина. Было выявлено, что антиген HLA-B27 класса 1 гистосовместимости играет важную роль в патофизиологии спондилоартропатии. В соответствии с эпидемиологическими исследованиями реактивного артрита, его распространенность чаще всего колеблется в пределах от 30% до 50%.
Точная генетическая роль HLA-B27 не выяснена до конца, однако, его определение не обязательно для постановки диагноза. Было описано несколько возможных патогенных механизмов. Они включают молекулярную мимикрию, представляя артритогенный бактериальный материал для Т-клеток, вызывая аутоиммунные реакции, стимулируя бактерии к изменению собственной толерантности к B27 антигену ,и изменяя защитную реакцию организма хозяина в связи с повышенной инвазией микробов в кишечник и облегчая персистенцию Chlamydia.
Специфического теста для диагностики реактивного артрита (ReA) не существует. Однако, существует целый ряд тестов для подтверждения подозрения в отношении данного заболевания у людей с клиническими симптомами, указывающими на воспалительный артрит, возникший после перенесенного венерического заболевания или дизентерии.
Ревматические пробы острой фазы, такие как СОЭ (оседание эритроцитов) или С- реактивный белок (СРБ), часто повышены, но имеют тенденцию возвращаться к норме, если заболевание становится хроническим. Тесты на ревматоидный фактор, в случае ревматоидного артрита, и антинуклеарные антитела, которые выявляют при многих аутоиммунных состояниях, как правило, отрицательные. Хотя распространенность HLA-B27 в предыдущих исследованиях колебалась в пределах от 0% до 80%, в большинстве исследований реактивного артрита сообщали о распространенности HLA-B27 в пределах от 30% до 50%.
Ген не является специфическим или необходимым для диагностики реактивного артрита, но его присутствие в клиническом контексте улучшает точность диагноза.
Идентификация обычных возбудителей, вызывающих инфекцию, помогает установить диагноз. Бактериологическое исследование выделений из мочеполового канала и посев кала помогают в диагностике на этапе появления инфекции, однако результаты таких бактериологических исследований обычно отрицательные после начала артрита. Тем не менее, эти исследования легко выполнять и они должны проводиться после начала артрита.
Обычные бактериологические исследования синовиальной жидкости должны проводиться для исключения гонореи или других инфекционных процессов. Анализ кристаллов синовиальной жидкости также необходимо выполнять для исключения подагры или другого вида кристаллиндуцированного артрита.
ПЦР анализ бактериальных компонентов синовиальной ткани или жидкости полезен для подтверждения диагноза, но не практичен. При развитии артрита необходимо провести ПЦР анализ мочи, однако, результат также часто отрицательный на этой стадии.
Тесты амплификации нуклеиновых кислот показаны мужчинам или женщинам с бессимптомным течением заболевания, у которых подозревают реактивный артрит, приобретенный в результате полового акта.
Существует возможность проведения серологических исследований известных патогенных бактериальных возбудителей, однако, трудно доказать причинно-следственную связь; поэтому эти исследования, как правило, не рекомендуют.
Рентгенологическое исследование осевого скелета должно проводиться пациентам с подозрением на хронический реактивный артрит. При рентгенографии периферических суставов можно увидеть некоторые признаки реактивного артрита, они являются менее специфичными для этого заболевания.
На ранней стадии заболевания не существует специфических рентгенологических признаков, за исключением отека мягких тканей. При хронической форме заболевания сужение суставной щели и эрозии могут наблюдаться в небольших суставах рук и ног. Обычная рентгенограмма осевого скелета показывает асимметричный сакроилеит у трети пациентов с хроническим реактивным артритом.
В случае развития хронического артрита может проявляться энтезит в форме мягкого надкостного остеогенеза в области сухожилий и в месте прикрепления связок. Как правило, наблюдают окостенения в области ахиллова сухожилия и большие шпоры на пятках. Не маргинальные синдесмофиты можно наблюдать в области поясницы и в грудном отделе позвоночника, как результат хронического энтезита параспинальных связок.
МРТ может быть более чувствительным при выявлении раннего сакроилеита, но контрольные исследования не проводились. МРТ-исследование крестцово-подвздошных суставов может быть полезным, в частности, для пациентов с подозрением на реактивный артрит, который сопровождается болью в пояснице или ягодицах. В ходе МРТ могут быть обнаружены не только эрозивные изменения или анкилоз крестцово-подвздошных суставов, но также изменения в костном мозге вокруг крестцово- подвздошных суставов, что указывает на активную форму сакроилеита.
Как и при лечении синдромов воспалительного артрита, лечение направлено на симптоматическое облегчение и предупреждение или угнетение дальнейшего поражения суставов. Традиционные средства лечения включают нестероидные противовоспалительные препараты (НПВП), кортикостероиды и противоревматические препараты (DMARD).
НПВП часто используют в качестве терапии первой линии. Доказано, что нет таких НПВП, действие которых лучше, чем других. Кажется, что НПВП имеют умеренный эффект в лечении клинических симптомов как аксиальной, так и периферической артралгии. Однако, ни в одном из перспективных исследований не была проанализирована их эффективность в лечении реактивного артрита. Несмотря на это, большой клинический опыт показывает, что они эффективны. Их назначают на раннем этапе заболевания для улучшения функционального состояния суставов. Согласно мнению экспертов, в первую очередь следуют применять индометацин или напроксен. Применение НПВП ограничивается их токсическим действием на почки и печень, сопровождающимся осложнениями в виде желудочно-кишечного кровотечения.
В отличие от НПВП кортикостероиды имеют ограниченное действие на аксиальные симптомы и являются более эффективными в лечении реактивного артрита периферических суставов. Кортикостероиды можно назначать в том случае, если пациенты не отвечают на лечение НПВП или на этапе обострения заболевания. Внутрисуставные инъекции при моноартикулярной и олигоартикулярной форме заболевания могут обеспечить кратковременное облегчение, но в случае полиартрита может понадобиться применение системных кортикостероидов. Системные кортикостероиды могут быть эффективными для лечения проявлений со стороны глаз, таких как ирит. Кортикостероиды местного действия могут применяться для лечения поражений кожи, таких как кольцевидный баланит и бленноррагическая кератодермия.
Считают, что БМПАП являются препаратами второй линии или препаратами на случай, если применение НПВП оказалось неэффективным, или когда необходим более радикальный подход к лечению с целью предупреждения рентгенографической деструкции суставов. Единственным БМПАП, который прошел официальную апробацию в рамках контрольного двойного слепого исследования, является сульфасалазин. В этом исследовании группа пациентов, которые получали 2 г сульфасалазина ежедневно, показали определенно улучшение по сравнению с группой плацебо. Если препарат не эффективен на протяжении 3-4 месяцев, его применение нужно отменить.
Данные, которые указывали бы на то, что длительное применение антибиотиков имеет какой-либо терапевтический эффект в лечении реактивного артрита, возникшего после перенесенной кишечной инфекции, отсутствуют.
Спорный характер носят данные относительно длительного лечения антибиотиками реактивного артрита, вызванного перенесенным хламидиозом. Важно помнить, что существует острый и хронический реактивный артрит. Большинство исследований проведены среди пациентов с острым реактивным артритом, вызванным хламидиями. Так как это состояние часто улучшается само по себе, может быть трудно доказать, что длительное лечение антибиотиками может быть эффективным в периоде обострения болезни. По сравнению с группой плацебо в ходе исследования было выявлено отсутствие положительной динамики от объединения офлоксацина и рокситромицина при лечении пациентов или с острым реактивным артритом, вызванным перенесенной дизентерийной инфекцией, или с реактивным артритом, вызванным мочеполовой инфекцией.
Большинство данных указывают на то, что такой метод лечения не работает, за исключением одного исследования, которое предполагает эффективность метода. Для лечения хронического реактивного артрита, вызванного перенесенным хламидиозом, в рамках исследования использовался комбинированный противомикробный подход, который показал положительные результаты.
Проведенный мета-анализ показал гетерогенные результаты, которые предполагают, что потенциальная эффективность антибиотиков в лечении реактивного артрита остается не ясной.

Реактивные артриты – группа имунно-воспалительных заболеваний суставов, не имеющих характерных специфических симптомов. Болезни являются самостоятельной нозологической формой, по МКБ-10 относятся к заболеваниям костно-мышечной системы и соединительной ткани, выделены в подраздел реактивных артропатий. Реактивным артритом считается артропатия, болезнь Рейтера, острые артриты с бурситом (часто пяточным, ахиллобурситом).
Причины реактивного артрита
Реактивный артрит развивается внезапно и переходит в хроническую форму. Причиной воспалительного процесса является первичная бактериальная или вирусная инфекция: носоглоточная, энтеровирусная, урогенитальная, кишечная, мочеполовая, глазная. Реактивный артрит может развиваться после дизентерии, заражения хламидиозом, синусита, тонзиллита, отита, пульпита и т.д.
Обычно симптомы реактивного артрита появляются через 2-8 недель после перенесенной инфекционной болезни, поэтому часто говорят, что он является осложнением перенесенного заболевания.
Однако в пораженных тканях суставов не выявляется возбудитель инфекции или антиген, который иммунная система воспринимает как генетически чужеродный. По одной из существующих теорий реактивный артрит является специфическим иммунным ответом организма на возбудитель, который поражает кишечник, слизистую рта и носа, половые органы, мочевой пузырь – любые ткани, которые находятся вне полости сустава. Под влиянием инфекции образуется иммунный комплекс, который попадает в суставные ткани и вызывает поражение – воспалительный процесс. Есть также мнение, что сустав поражается при непродолжительном первичном контакте с инфекционным агентом, который переносится с кровью по организму. Причиной реактивного артрита может быть конфликт собственных тканевых антигенов организма с антигенами возбудителя – так называемая перекрестная реактивность.
Симптомы и клиническая картина
При реактивном артрите могу воспаляться суставы:
1) ног (наиболее характерно): коленные, голеностопные, пяточные, суставы предплюсны;
2) рук: плечевые, локтевые, лучезапястные, суставы кистей;
3) тазобедренные, крестцово-подвздошные;
4) в редких случаях суставы позвоночника.
Болеют реактивным артритом чаще дети и молодые люди. Воспаляться могут ткани только одного сустава или нескольких соседних, причем артрит чаще несимметричный: может быть поражена только одна нога, одна рука или на двух ногах, но разные суставы.
Первая атака болезни типична для любого артрита: повышение температуры всего тела или суставов, воспаление синовиальных сумок и сухожилий, отечность, опухоль, покраснение, ноющая или выкручивающая боль. На снимках заметно эрозионное прогрессирующее изменение костной ткани, воспаление синовиальной сумки, скопление жидкости, воспаление связок и сухожилий.
Иногда больные жалуются на скованность после сна или отдыха – у них возникает ощущение, что сустав плохо сгибается. Скованность обычно вызвана скоплением жидкости в синовиальной сумке. После ходьбы, сгибания и разгибания отток жидкости улучшается и скованность проходит.
Реактивный артрит суставов может сопровождаться воспалением внесуставных тканей: конъюнктивитом, реже иритом (воспалением радужной оболочки глаза), стоматитом, высыпаниями на слизистой половых органов, коже стоп, ладоней, всего тела (по типу псориаза), кардитами сердца и тахикардией, почечной протеинурией, изредка наблюдается поражение ЦНС. Классический вариант болезни Рейтера – 3 различных симптома одновременно: воспаление суставов, конъюнктивит и уретрит.
Болезненные внешние симптомы реактивного артрита без лечения обычно частично или полностью проходят через 4-6 месяцев, и начинается период ремиссии. Но через некоторое время болезнь вновь дает о себе знать теми же признаками – острая форма переходит в хроническую. Со временем артрит может провоцировать деформацию стоп или катаракту глаз.
Диагностика реактивного артрита
Так как реактивный артрит по симптомокомплексу схож с другими артритами, то окончательный диагноз иногда ставят после того, как исключен подагрический или ревматоидный артрит.
Для диагностики назначают рентгенограмму, КТ, МРТ. На снимках уже в самом начале заболевания виден околосуставный остеопороз, скопление жидкости в синовиальной сумке, отечность окружающих сустав мягких тканей, увеличение суставной щели (не всегда). Для уточнения диагноза назначают лабораторные анализы: общий анализ крови (с СОЭ), белковые фракции (протеинограмма), циркулирующие иммунные комплексы, ревматоидный и антинуклеарный фактор, исследование на Le-клетки (красная волчанка), HLA-типирование. Дополнительно необходимо сдать анализы на латентные (скрытые) мочеполовые и кишечные инфекции, пройти консультацию офтальмолога, сделать ЭКГ.
Провести диагностику всех систем организма в комплексе позволяет спектрально-динамический анализ с помощью аппарата КМСД.
Лечение реактивного артрита
Для лечения реактивного артрита необходимо использовать комплекс методов – атаковать болезнь со всех сторон. Самый простой и недостаточно эффективный способ – прием антибиотиков, воздействующих на первичную инфекцию. Однако сам артрит антибиотики не лечат – причина воспаления суставов не в инфекции, а в иммунной реакции.
Реактивный артрит — воспаление суставов на фоне половой или кишечной инфекции. Чаще всего оно встречается у мужчин 20-40 лет, реже — у женщин такого же возраста, еще реже — у людей старшего возраста и подростков.
Историческая справка
В 1969 году финские ревматологи доказали связь артрита с колитом, вызванным бактериями рода иерсиний . От острых инфекционных артритов он отличался тем, что микробы не обнаруживались в синовиальной оболочке. Финны предложили выделить его в отдельную нозологическую форму и дали ему название — реактивный артрит.
Наука не стоит на месте и через десяток лет был изобретен новый микробиологический метод исследования — иммуноцитохимический . С его помощью обнаружили, что при реактивном артрите в клетках синовиальной оболочки содержатся частицы бактерий. В 90-х годах прошлого века в лабораториях стал использоваться анализ ПЦР . Он позволяет выявить ДНК микробов в синовиальной жидкости.
Причины возникновения
Ученым пока не известно, почему у одних людей суставы реагируют на инфекцию, а у других — нет. Предполагают, что реактивный артрит возникает у носителей HLA-B27 антигена.
Этот антиген является рецептором для бактерий. Он связывается с ними и способствует их транспортировке в разные ткани организма, включая синовиальную оболочку. Чаще это возбудители кишечных инфекций:
- шигеллы;
- иерсинии;
- сальмонеллы;
- бластоцисты;
- кампилобактер;
- клостридии.
В два раза реже — возбудители половых инфекций (хламидиоза, гонореи и др.).
Энтероколитический реактивный артрит чаще всего развивается после дизентерии, урогенитальный — на фоне хламидиоза.
Присутствие патогенных микроорганизмов или их частей является мощным раздражителем для иммунной системы. Причем иммунные клетки атакуют не только чужеродные агенты, но и клетки своих же суставов и других органов, которые контактировали с возбудителем инфекции. Из-за этого в них развивается аутоиммунное воспаление.
Клиника реактивного артрита

Чаще всего болезнь поражает суставы ног — большого пальца, голеностопные, коленные, пяточные сухожилия. Если воспаление касается рук, то страдают лучезапястные, локтевые суставы.
В целом для реактивного артрита характерны:
- поражение немногих суставов (от одного до трех);
- асимметричность;
- ночные боли;
- вовлечение в процесс сухожилий и связок;
- сопутствующий уретрит или конъюнктивит;
- сосискообразный вид пальцев;
- поражение подошвенной поверхности стоп и ногтей.
Как и при всех артритах, суставы опухают, кожа над ними краснеет, становится горячей.
Конъюнктивит клинически проявляется покраснением склер , ощущением песка в глазах, уретрит — частым болезненным мочеиспусканием.
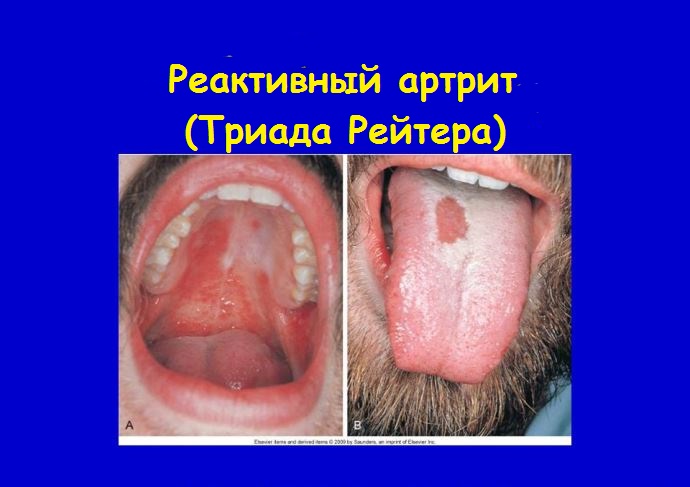
Существует особая форма реактивного артрита, при которой воспаление суставов сочетается с конъюнктивитом и уретритом одновременно. Она называется синдромом (триадой) Рейтера .

И при обычном реактивном артрите, и при синдроме Рейтера изменяются подошвенные поверхности стоп. Сначала они покрываются красными пятнами. В центре пятен образуются зоны повышенного ороговения — гиперкератоза, проще говоря, затвердения кожи. Постепенно они распространяются на всю подошву. Утолщенная кожа отслаивается.
Ногти на ногах тоже реагируют на воспаление. Они утолщаются, желтеют и разрушаются. Поражение подошв и ногтей не вызывает болевых ощущений, поэтому человек не придает им значения.
В редких случаях наблюдаются другие системные проявления:
- увеличение лимфузлов (особенно паховых);
- баланит (воспаление кожи головки пениса);
- ирит (воспаление радужки глаза);
- образование язв на слизистой рта;
- гломерулонефрит;
- поражение сердца (миокардит, недостаточность аортального клапана, перикардит);
- полиневрит;
- плеврит.
Как протекает реактивный артрит?
Болезнь возникает остро через 2 недели-месяц после перенесенной инфекции. Симптомы сохраняются, в среднем, от 3 до 6 месяцев, редко — до года и дольше. Затем, в большинстве случаев, наступает стойкая ремиссия или полное выздоровление.
У 15-20% больных процесс хронизируется . Так бывает при урогенитальном реактивном артрите, особенно часто — при синдроме Рейтера . Причиной частых рецидивов могут быть невылеченная хламидийная инфекция и повторное заражение.
Рецидивы, как правило, протекают более тяжело — воспаляется все большее число суставов, поражаются глаза, слизистые оболочки, кожа, мочеиспускательный канал.
При длительном течении реактивный артрит может трансформироваться в ревматоидный, лечение которого требует гораздо больших усилий.
Принципы диагностики
Отличить реактивный артрит от другой патологии суставов непросто. Обычно врач предполагает его наличие, если пациент молод, воспаление суставов несимметрично, сопровождается ночными болями. Когда артрит сочетается с поражением глаз, стоп, мочеполовых органов, кишечника, постановка диагноза не вызывает затруднений.
Нередко клиническая картина болезни бывает стертой, нетипичной или слишком похожей на другие заболевания (так, сосискообразная деформация пальцев характерна и для псориатического артрита). Тогда на помощь приходят дополнительные методы исследования.
Всех пациентов с подозрением на реактивный артрит обязательно направляют на анализы крови. В них чаще всего находят:
- повышение СОЭ;
- повышенный уровень СРБ, серомукоида, сиаловых кислот;
- лейкоцитоз;
- нормохромную анемию;
- антиген HLA -B27.
Антинуклеарный и ревматоидный фактор в крови отсутствуют, что косвенно подтверждает диагноз.
В общем анализе мочи при урогенитальном реактивном артрите обнаруживают большое количество лейкоцитов, небольшое — эритроцитов ( микрогематурия ), белок. Посев мочи позволяет выявить возбудителя инфекции. Для диагностики хламидиоза также делают соскобы из уретры и канала шейки матки.
Для выявления кишечной инфекции применяют серологические методы — определение в крови антител к иерсиниям , сальмонеллам, кампилобактеру . Сальмонеллы и шигеллы можно обнаружить при бактериологическом анализе фекалий.
Существует правило: каждый больной реактивным артритом должен быть обследован на гонорею и ВИЧ-инфекцию.
Если возникает необходимость дифференцировать реактивный артрит от септического, исследуют синовиальную жидкость. Она имеет признаки воспаления: плохое образование муцинового сгустка, низкую вязкость, повышенное содержание лейкоцитов (5-10 тысяч на мкл, при септическом — 20-100 тысяч), среди которых преобладают сегментоядерные нейтрофилы.
Чтобы исключить другие ревматические болезни, делают рентгенографию крестцово -подвздошных сочленений. На снимке при длительном течении артрита можно увидеть сакроилеит справа или слева. Асимметричность поражения говорит в пользу инфекционной природы заболевания.
Лечение
Современные лабораторные методы позволяют не только выявить возбудителя болезни, но и определить, какие антибиотики могут с ним справиться. При воспалении, вызванном хламидиями, обычно назначаются азитромицин , кларитромицин , доксициклин , фторхинолоны . Курс лечения длится от 10 до 30 дней, иногда — до 3 месяцев.
Необходимость лечения антибиотиками реактивного артрита, возникшего после кишечной инфекции, не доказана.
Чтобы подавить воспаление в суставах и избавить пациента от боли, применяются НПВС , при высокой активности процесса — глюкокортикоидные гормоны.
Казалось бы, лечение не должно представлять трудностей: назначили антибиотик — победили болезнь. Но на деле все оказывается сложнее. Даже если бактерий уже нет в организме, остаются нарушения деятельности иммунной системы. Поэтому при длительно текущем обострении больным назначают иммуномодуляторы (метотрексат, азатиоприн, сульфасалазин). В последнее время они используются все реже, так как их эффективность при серонегативных спондилоартритах вызывает большие сомнения.
Реактивные артриты протекают относительно доброкачественно, не приводя к тяжелым нарушениям функций суставов. Поэтому необходимости в оперативном лечении, как правило, не возникает.
Меры профилактики
Болезнь несложно предотвратить, если соблюдать простые правила:
- часто мыть руки;
- правильно хранить и готовить пищу;
- пить только очищенную воду;
- избегать случайных половых контактов.
Если один половой партнер заболел, второй должен быть обследован на наличие половой инфекции и пролечен.
Читайте также:


