Ребенку делали операцию по вальгусной деформации
Врожденная вальгусная деформация стопы у детей встречается достаточно часто. Причины патологии у грудничка могут крыться в деформировании костей и суставов еще в период внутриутробного развития. Плано-вальгусная деформация ступни (ПВДС) может иметь также приобретенный характер. Детская форма отклонения проявляется сниженной высотой свода стопы и искривление оси Х-образным способом. При нарушении наблюдается неправильное положение пятки. Выявляется патология нижних конечностей у новорожденного при помощи рентгеновских снимков в нескольких проекциях, но при тяжелой степени недуга деформация заметна и без инструментального обследования. Исправление проводится посредством массажа, гимнастики, физиотерапии. Чем раньше удастся определить вальгусные стопы у детей, тем больше вероятности избежать осложнений и дальнейшего повреждения пяточной кости и голеностопа.

Почему проявляется: причины
Вальгусное положение стоп у детей до года или старше характеризуется деформационным процессом, который влияет на опорно-двигательный аппарат. При вальгусе во время тугого сжатия и выпрямления коленок голеностопы остаются друг от друга на расстоянии более 5 см. При этом пятка и носки обращены наружу, а свод ступни — заваливается внутрь. Подобные дефекты могут иметь врожденный характер, что связано с аномалиями в период внутриутробного развития. В таком случае грудничок страдает от истинной вальгусной деформации. Также отклонение может иметь приобретенный характер и развиться у детей в 2 года и старше. Проявиться вальгус может и у подростков, что связано с недоразвитостью или слабостью сухожилий, суставов и связок ног. Ортопедия выделяет такие факторы, влияющие на развитие вальгусной деформации у детей:
- появление на свет раньше срока;
- гипотрофия плода;
- нехватка витамина Д и признаки рахита;
- лишний вес;
- слабость соединительных тканей врожденного характера;
- частые болезни вирусного либо инфекционного происхождения;
- детский церебральный паралич;
- полиомиелит;
- прогрессирующая мышечная атрофия;
- множественное поражение периферических нервов;
- физиологический тип незрелости подвижных сочленений;
- врожденный вывих тазобедренного сустава;
- стойкий недостаток гормонов щитовидки;
- сахарный диабет;
- длительное хождение в гипсовой повязке;
- неправильно подобранная обувь в первые годы жизни ребенка.
Развиться плоско-вальгусная деформация может у грудничков, которых рано ставят на ножки.
Как распознать?
Каждому родителю стоит знать, как выглядит патологическое изменение в районе пяточных суставов, поскольку патология, приводящая к нарушенной опорно-двигательной функции, широко распространена. Вальгусная стопа у ребенка нередко определяется родителями самостоятельно уже, когда малыш сам ходит. Выявить патологическое строение стопы можно по сниженной высоте сводов и Х-образной форме ступни. Приведенные симптомы указывают на развитие деформации:
- У годовалого ребенка ноги становятся в форме икса, при котором во время соединения ног в коленях, стопы расходятся в разные стороны и выворачиваются внутрь.
- Разворачивание большого пальца ноги и пятки наружу.
- Во время ходьбы ребенок упирается на среднюю часть ступни нижних конечностей, которая вскоре уплощается.
- Развивается косолапость, неуверенная походка и шарканье ногами.
- Быстрая утомляемость даже при непродолжительной прогулке. Нередко пациента беспокоят отеки и судороги.
- Болезненность в области ног и спины.
Степени вальгусной деформации стопы у детей
Вальгус стопы на ранних порах можно и не обнаружить, поскольку симптомы выражены не столь ярко. Разные стадии и виды вальгусной деформации отличаются различной клинической картиной, которую порой может установить только ортопед. В таблице представлены степени заболевания:
| Стадия | Градус отклонения ступни, % | Особенности |
| I | 10—15 | Если вовремя обратиться к врачу, то от патологии удается легко избавиться консервативным методом |
| II | 15—20 | Лечится сложнее, но можно обойтись без операции на стопах |
| III | 20—30 | Исправить вальгусную стопу труднее, поскольку произошло сильное повреждение суставов и костей |
| Лечение болезненное и продолжительное | ||
| IV | Свыше 30 | Вылечить деформацию возможно только хирургическими методами |
Насколько опасно?
Если вальгусная установка стоп у ребенка не будет определена вовремя, то вероятны необратимые последствия. Деформация приводит к таким осложнениям:
- плоскостопие;
- развитие остеохондроза и артроза в детском возрасте;
- частые болевые приступы в ногах;
- нарушенная осанка.
Если у ребенка в 4 года или младше не было обнаружено и вылечено вальгусное искривление стопы, то в дальнейшем недуг сказывается на состоянии опорно-двигательного аппарата. В особо тяжелых случаях пациент может остаться инвалидом.
Какие методы включает диагностика?
Определить вальгусную деформацию стопы у ребенка может специалист после проведения комплексного обследования. На более поздних этапах родители и сами могут обнаружить, что у малыша есть искривление на внутренней стороне ступни. Диагноз устанавливает врач-ортопед, который для начала осматривает деформированную область нижней конечности ребенка. Затем проводится инструментальная диагностика, включающая такие процедуры:
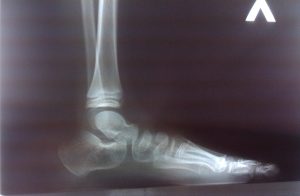
Наиболее информативно исследовать детскую вальгусную деформацию стопы аппаратными методами.
- рентгеновские снимки в 3 проекциях;
- обследование ультразвуком;
- компьютерная подометрия, при которой измеряется размер стопы ребенка, и оценивается равномерность распределения нагрузки;
- плантография или плантограмма, изучающая анатомо-функциональное состояние ступни.
Что делать и как лечить?
Деформация стопы у ребенка устраняется комплексно. В терапевтический курс входят массажные процедуры, которые выполняет специалист. Массаж не рекомендуется проводить самостоятельно в домашних условиях у новорожденных, поскольку можно повредить другие суставы резкими и неосторожными движениями. Сперва доктор поглаживает стопы ребенка, выполняет легкие массажные движения в области тазобедренного и голеностопного сустава. При массаже разминают мускулатуру задней поверхности ноги и кожного покрова. Затем выполняются похлопывающие движения ножками. Дети постарше могут делать зарядку на специальном ортопедическом коврике, который хорошо массирует поврежденные стопы. Массажируют обязательно детские стопы, выполняя такие движения:
- растирающие;
- похлопывающие;
- разминающие;
- потряхивающие;
- поглаживающие.
Лечение вальгусной деформации стопы у детей не ограничивается только массажами и гимнастикой. Не менее важно подобрать правильную обувь, которая служит не только лечебной мерой вальгуса, но и оказывает профилактику осложнений вальгуса. При выборе обращают внимание на такие нюансы:
Детям, у которых анатомически свод ступни правильный, использовать ортопедическую обувь в целях профилактики категорически запрещено.
Дети с вальгусом лечатся при помощи физиотерапевтических процедур, которые назначает доктор. Часто прописывается электрофорез при вальгусной стопе и другие лечебные манипуляции:
- электростимуляция;
- озокеритовое и парафиновое обертывание;
- грязевые ванночки;
- применение синусоидально-модулированных токов (СМТ);
- диадинамотерапия;
- магнитотерапия;
- фонофорез.
Занятия можно проводить дома, используя ортопедический коврик, который можно сделать самостоятельно или приобрести в специализированном магазине. Для правильной постановки пяточно-кубовидного сустава и других подвижных структур стопы, выполняются следующие упражнения:
- Опираясь на внешнюю область стопы, ходят некоторое время.
- Ходьба босыми ногами по неровной поверхности. Рекомендуется в летнее время чаще гулять по камням и песку.
- Приседания, при которых поверхность ступни ребенка остается на полу. При затруднениях во время самостоятельного выполнения, можно попросить помощи у взрослого.
- Собирание мелких предметов с пола при помощи пальцев нижних конечностей. Выполнять задание можно в сидячем положении.
- Лежа на спине, водить по голеностопу наружной частью стопы. Выполняют поочередно на обе ноги по 6 раз.
- Катание небольшого мяча по полу не менее 8 минут.
Если вальгусное искривление ног у ребенка запущенной формы, то требуется хирургическое вмешательство. Операция по удалению поврежденного сустава назначается крайне редко, когда другие методы лечения неэффективны. Хирургия подразумевает проведение таких манипуляций:
- установка аппарата с внешней фиксацией;
- артродез таранно-пяточного подвижного сочленения;
- иссечение ахиллова сухожилия.
Профилактика
Вальгусной деформации возможно избежать, если регулярно показывать ребенка ортопеду. Рекомендуется посещать плавание, кататься на велосипеде, выполнять легкую гимнастику для ступней. До 8-месячного возраста не стоит перегружать ноги ребенка. Вальгусная постановка стоп развивается реже, если правильно подбирается первая обувь. Важно принимать витамин Д, служащий профилактикой рахита. Не допустить нарушение поможет закаливание и сбалансированное питание.
agusseva. я ходила к Брееву в М плюс. мне он на первом же приеме сказал что диагноз ставится после ренгенографии. что нужно углы отклонений смотреть. спустя какое то время узнала что он заведующий травматологии второй городской в детском отделении. практикующий хирург. Записывалась к нему как к ортопеду-травматологу. Написала здесь про ренген- у некоторых появились вопросы зачем это рентген
![]()
Iдея. мне кажется возраст ребенка не играет особой роли
наткнулась на передачу про вальгус, когда искала упражнения
там врач все так тщательно замерял а у меня ребенок половину осмотра вырывался, врач ноги потрогал в районе свода стопы, а стоящего и не видел толком
мне важно знать насколько все у ребенка плохо, какие углы
я все равно буду делать и массажи лфк и обувь носить, даже пока нет точных замеров, но знать реальное положение дел очень хочу
![]()
Iдея
agusseva. я ходила к Брееву в М плюс. мне он на первом же приеме сказал что диагноз ставится после ренгенографии. что нужно углы отклонений смотреть. спустя какое то время узнала что он заведующий травматологии второй городской в детском отделении. практикующий хирург. Записывалась к нему как к ортопеду-травматологу. Написала здесь про ренген- у некоторых появились вопросы зачем это рентген
нам этот замечательный хирург исправил стопы хирургическим путем, цитата с инета, чтобы иметь представление:
Для лечения плосковальгусной деформации стоп как у подростков, так и у взрослых используется инновационный метод коррекции плоскостопия с помощью импланта KALIX (Newdeal).
Операция проводится из миниразреза 1-1,5 см. Суть операции заключается в том, что KALIX помещается в подтаранный синус стопы, что способствует восстановлению анатомического профиля таранной и пяточной костей и исправлению анатомического свода стопы.
Длительность операции – до 30 минут.
Нахождение в стационаре клинки - 1 день.
После операции необходима иммобилизация стопы в синтетической гипсовой повязке в течение 2 недель. Костылей не требуется.
Ходьба с полной нагрузкой на ногу сразу после операции. Через 2 недели после операции пациенту необходимы индивидуальные ортопедические супинаторы.
По завершению роста пациента (в случае использования у детей и подростков).
Взрослому - через 15-18 месяцев после операции.
Сейчас, спустя 9 месяцев, сын и бегает. и прыгает, ножки прямые, болей никаких нет, обувь обычная, у нас на зимнюю есть стельки. Операция платная. делали в М+. В школу сам стал ходить через месяц после операции.
Отредактировано Луна 02.09.2014 07:28
[quote=Iдея]agusseva. я ходила к Брееву в М плюс. мне он на первом же приеме сказал что диагноз ставится после ренгенографии. что нужно углы отклонений смотреть. спустя какое то время узнала что он заведующий травматологии второй городской в детском отделении. практикующий хирург. Записывалась к нему как к ортопеду-травматологу. Написала здесь про ренген- у некоторых появились вопросы зачем это рентген8-/[/quote] нам этот замечательный хирург исправил стопы хирургическим путем, цитата с инета, чтобы иметь представление: Для лечения плосковальгусной деформации стоп как у подростков, так и у взрослых используется инновационный метод коррекции плоскостопия с помощью импланта KALIX (Newdeal). Операция проводится из миниразреза 1-1,5 см. Суть операции заключается в том, что KALIX помещается в подтаранный синус стопы, что способствует восстановлению анатомического профиля таранной и пяточной костей и исправлению анатомического свода стопы. Длительность операции – до 30 минут. Нахождение в стационаре клинки - 1 день. После операции необходима иммобилизация стопы в синтетической гипсовой повязке в течение 2 недель. Костылей не требуется. Ходьба с полной нагрузкой на ногу сразу после операции. Через 2 недели после операции пациенту необходимы индивидуальные ортопедические супинаторы. Удаление импланта: По завершению роста пациента (в случае использования у детей и подростков). Взрослому - через 15-18 месяцев после операции. Сейчас, спустя 9 месяцев, сын и бегает. и прыгает, ножки прямые, болей никаких нет, обувь обычная, у нас на зимнюю есть стельки. Операция платная. делали в М+. В школу сам стал ходить через месяц после операции.
Луна. подскажите пж сколько стоит такая операция и со скольки лет ее делают?
![]()
Луна, подскажите пж сколько стоит такая операция и со скольки лет ее делают?
Iдея. Луна. спасибо за отзывы. Записались на субботу, посмотрим что скажет
![]()
Iдея, Луна, спасибо за отзывы. Записались на субботу, посмотрим что скажет
Борисовна. в прошлом году на обе ноги -60 тыс, сейчас не знаю, доллар подрос, а имплантанты импортные,
по-моему с 7 лет, врач скажет целесообразно или нет.
Борисовна, в прошлом году на обе ноги -60 тыс, сейчас не знаю, доллар подрос, а имплантанты импортные, по-моему с 7 лет, врач скажет целесообразно или нет.
Через месяц после операции сын пошел в школу, сначала за руку со мной, тихонько. Сейчас ничего не болит, играет в футбол. По отзывам все неприятные ощущения проходят через полгода. В отзывах, через 9 мес, девочки уже ходили на аэробику.
Ноги, о чудо. прямые. Приятно посмотреть, на стопе появился свод. В общем, я рада, что мы решились пройти через это. Улучшили качество жизни. Осанка другая. Через несколько лет снимем имплантаты. Опыт показывает, что излечение происходит.
Отредактировано Луна 03.09.2014 12:09
Девочки может кому надо как раз для таких ножек сандали (выкладки свода нет, нужна дополнительно стелька) Sursil-orto, цвет синий -беж, р. 28, цена 1300, по стельке 18-18,5 
Отредактировано Борисовна 15.09.2014 10:40
![]()
Девочки может кому надо как раз для таких ножек сандали (выкладки свода нет, нужна дополнительно стелька) Sursil-orto, цвет синий -беж, р. 28, цена 1300, по стельке 18-18,5 
Если одновременно присутствует уплощение сводов, то тогда деформация стопы у ребенка называется плоско вальгусной. Девочки страдают таким отклонением чаще, чем мальчики. Это связано с особенностями строения таза. Чем он шире, тем сильнее выражено искривление ног.
Что вызывает?
Болезнь бывает врожденной и приобретенной. В первом случае вальгус вызывают пороки развития соединительной ткани, генетические, хромосомные аномалии плода. Патология начинается в матке, малыш рождается уже с ней.
Приобретенную вальгусную постановку стоп у ребенка вызывает чрезмерная нагрузка на ослабленный мышечно-связочный аппарат. Сюда относится ранняя постановка в вертикальное положение, раннее начало ходьбы. Особенно высоки риски, если малыш пухленький, имеет лишний вес.
Не стоит торопиться учить его ходить. Всему свое время. К опоре на ноги и началу ходьбы тело ребенка готово только к 10 –12 месяцам. Разные ходунки, прыгунки, вожжи могут принести вред, а не пользу.
Несформированные, неокрепшие связки, сухожилия, мышцы с ослабленным тонусом не способны удерживать ножки в правильном положении, поэтому под тяжестью веса тела стопы деформируются. Усугубляет ситуацию плохая координация, качающаяся походка малыша, когда для устойчивости он широко расставляет ножки.
Развитию патологии способствуют:
- недоношенность;
- дефицит кальция и витамина D;
- частые инфекционные болезни;
- ослабленный иммунитет;
- нарушения в нервной системе;
- травмы голени и стопы (переломы, вывихи, растяжения);
- эндокринные расстройства;
- неправильная обувь.
Как обнаружить?
Признаки вальгусной стопы у ребенка проявляются к 1 году, когда малыш делает первые шаги. Чтобы проверить, есть ли деформация, измерьте расстояние между лодыжками в положении стоя при плотно прижатых друг к другу ногах. Если оно будет больше 5 см в возрасте до 4 лет, значит, у ребенка есть вальгусная стопа.
Кроме этого, характерны такие симптомы:
- жалобы на усталость и боль в ножках;
- отсутствие интереса к ходьбе, ребенок предпочитает перемещаться в коляске или на руках у родителей;
- опора на внутреннюю часть стопы в положении стоя;
- Х-образная установка ног (колени тесно соприкасаются друг с другом, лодыжки широко расставлены);
- стаптывание обуви с внутренней стороны.
Как выглядит вальгусная стопа у ребенка, смотрите на фото ниже: 
Как лечить?
При подозрении на вальгусную деформацию стоп у детей обратитесь к детскому ортопеду. Для подтверждения диагноза необходимо тщательное обследование. Применяют осмотр, опрос, рентген, плантографию (компьютерный анализ деформации), подометрию (оценка распределения нагрузки).
Родителям нужно рассказать доктору свои наблюдения, опасения, подробно описать состояние ребенка. Для исключения патологий со стороны нервной системы показана консультация невролога.
Лечение вальгусной и плоско вальгусной стопы у ребенка зависит от возраста и степени тяжести изменений. Его цель – восстановление нормальной формы и функции ног, укрепление мышечного и связочного аппарата.
Что делать для коррекции вальгусной установки стоп у ребенка? Врачи назначают:
- ортопедические стельки, вкладыши;
- лечебный массаж;
- гимнастику, ЛФК;
- физиотерапию (электрофорез, магнитотерапия, электростимуляция мышц).
К новым методам лечения вальгусной деформации стопы у детей относится тейпирование.
На ранних стадиях хорошо помогают стельки, массаж, ЛФК для детей. Массаж при вальгусной деформации стопы у ребенка выполняет сертифицированный детский массажист. Его делают по всей длине ног, включая таз и поясничную зону.
Он нормализует тонус мышц, состояние соединительной ткани, улучшает кровоснабжение. Обычно рекомендуется курс из 10 – 15 сеансов, который повторяют каждые два месяца. Массажист может научить родителей правильной технике массажа для ребенка при вальгусной стопе, чтобы делать дома, подсказать видео с проработкой стоп.
Особое внимание при лечении вальгусной деформации стопы у детей уделяют обуви. Она должна быть специальной с жесткой фиксацией сбоку и сзади. Покупать ортопедические изделия на свой выбор нельзя, так как есть много разновидностей обуви и стелек.
При вальгусной стопе у вашего ребенка важно учитывать его особенности. Неправильный выбор усугубит состояние. Чтобы не ошибиться, нужно четко следовать указаниям врача.
Как делать ЛФК и гимнастику, можно найти в Youtube по видео.
При вальгусной деформации стопы у детей помогают упражнения:
- ходьба по неровной поверхности (галька, песок, специальные массажные коврики);
- подъем пальцами ног мелких предметов с пола;
- хождение на внешней боковой стороне стоп;
- захватывание и собирание пальцами ног кусочка ткани;
- ходьба вдоль узкой дорожки шириной 10 – 15 см, не выходя за ее пределы;
- сидение в позе по-турецки;
- подъем на носочки;
- приседание на полную стопу с зажатым между коленями мячом;
- езда на велосипеде;
- перекатывание мячика подошвами;
- плавание.
Какие именно упражнения подойдут ребенку, подбирает врач.
Успех коррекции зависит от настойчивости и поддержки родителей, так как часто дети не хотят делать упражнения, капризничают во время массажа.
В тяжелых случаях, когда ситуацию не удается исправить консервативными методами, рекомендуется операция. Наиболее подходящий возраст для хирургической коррекции вальгусной стопы у ребенка – 10 – 12 лет. Оперативное лечение, несмотря на травматичность позволяет совсем избавиться от проблемы.
Вальгусная деформация влияет на развитие опорно-двигательного аппарата. При отсутствии лечения приводит к тяжелым последствиям. Возможны изменения в голеностопных, коленных и тазобедренных суставах, развитие артроза, остеохондроза, искривление позвоночника.
Чтобы предупредить болезнь, периодически показывайте ребенка ортопеду или хирургу, позаботьтесь о хорошем питании, укрепляйте иммунитет, правильно покупайте обувь.
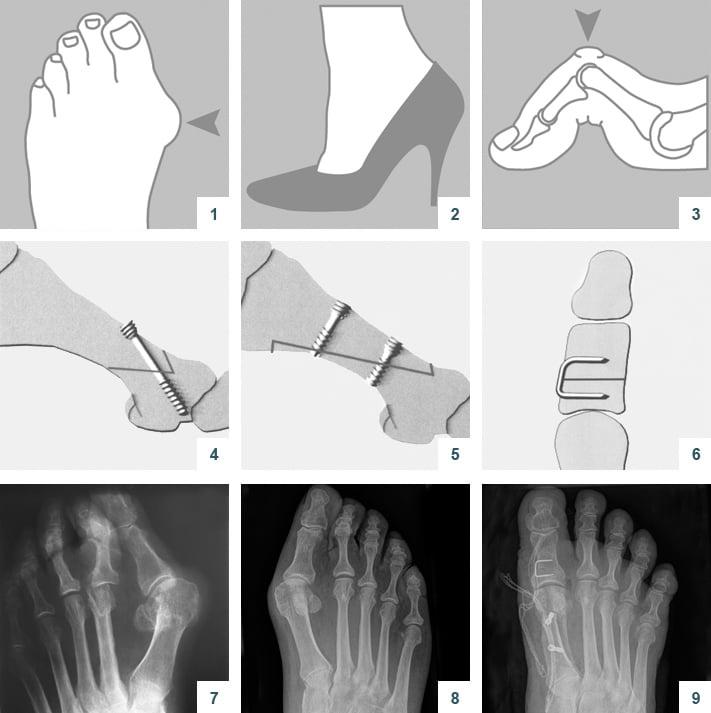
В литературе можно найти описание более чем 400 методик оперативного лечения халлюс-вальгуса. В прошлом ортопеды боролись с вальгусной деформацией путем хирургического удаления суставных головок, что приводило к серьезному нарушению функций стопы. Поэтому сегодня врачи предпочитают делать менее травматичные операции.
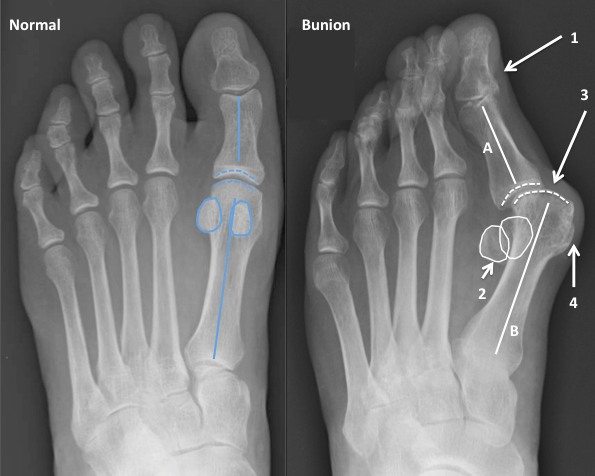
Что такое вальгусная деформация? Вначале Hallux Valgus вызывает искривление только большого пальца стопы. В результате у человека увеличивается нагрузка на головки 2-4 плюсневых костей, что ведет к молоткообразной деформации II-V пальцев. Своевременное хирургическое лечение помогает избежать этого неприятного явления.
Виды операций на стопе
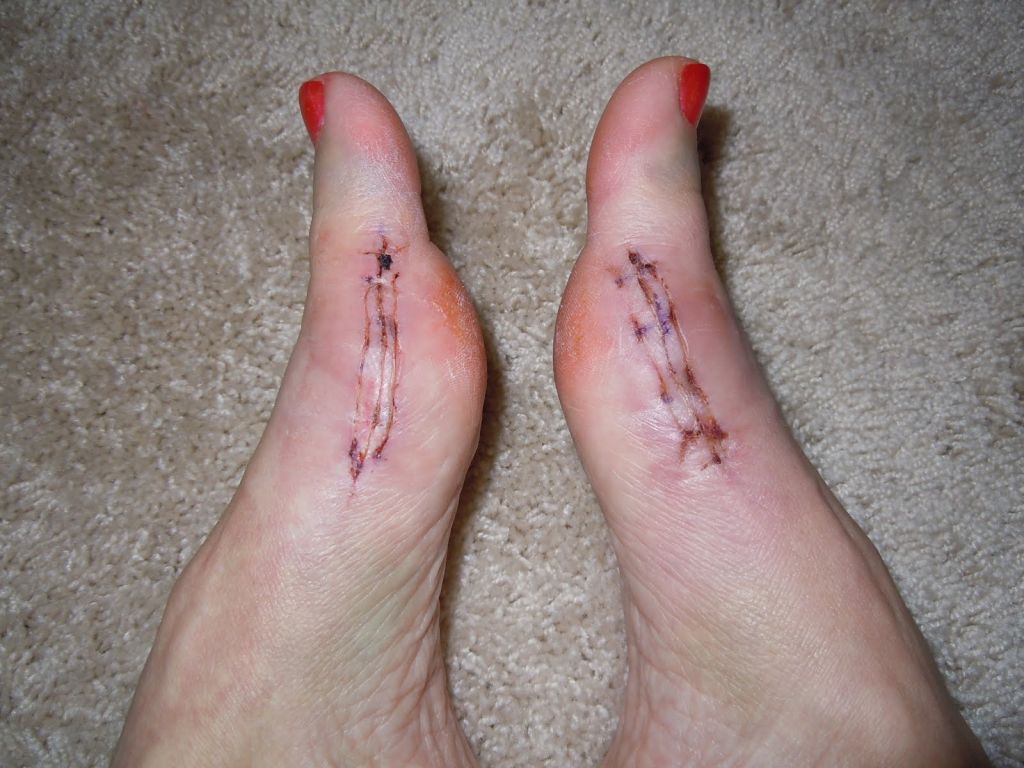
Операции, которые делают при вальгусной деформации, можно условно разделить на малоинвазивные и реконструктивные. Первые менее травматичны, однако эффективны только при экзостозах и начальной деформации. Малоинвазивные хирургические вмешательства выполняют через два-три прокола размером 3-4 мм.
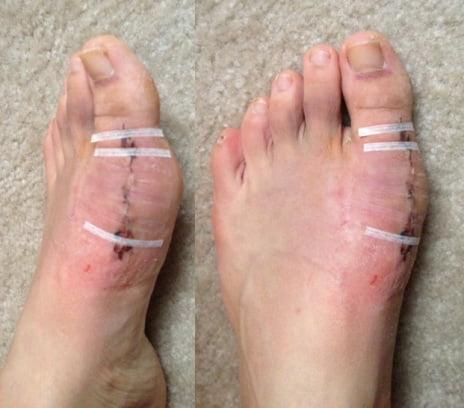
Шрам после вмешательства.
Реконструктивные вмешательства помогают справиться с выраженной вальгусной деформацией, сопровождающейся изменением положения костей стопы. Такие операции более инвазивны и сопряжены с большей травматизацией. Их выполняют через разрез длиной 2-4 см на медиальной поверхности стопы. В ходе хирургического вмешательства врач восстанавливает нормальной положение костей плюсны и фиксирует I плюсне-клиновидный сустав в правильной позиции.
Таблица 1. Виды операций.
| Особенности проведения | Показания | |
| На мягких тканях | Во время операции врач работает только с мышцами, сухожилиями и суставной сумкой. | Hallux Valgus I степени без деформации головки плюсневой кости. |
| На костях | Суть таких хирургических вмешательств заключается в подпиливании костей и/или выполнении остеотомии. | Вальгусная деформация II-III степени. |
| Комбинированные | Подразумевают одновременное удаление костных наростов и пластику связок. | Выраженный Hallux Valgus с нарушением функций стопы. |
Во время малоинвазивных операций хирург использует микроинструменты, позволяющие выполнять сложные манипуляции со связками и суставной капсулой. При необходимости он подпиливает кости с помощью микрофрез, которые отдаленно напоминают стоматологический инструментарий.
Название хирургических техник
На начальных стадиях болезни врачи стараются делать малоинвазивные операции. После них пациент быстро восстанавливается и уже через 3-4 недели возвращается к привычному образу жизни. При запущенной вальгусной деформации возникает необходимость в более сложных хирургических вмешательствах.
Давайте посмотрим, какие из них чаще всего используют в современной ортопедии.
Наиболее популярна среди всех хирургических вмешательств на мягких тканях стопы. Ее суть заключается в перемещении сухожилия m. adductor halluces на головку I плюсневой кости. Это позволяет сблизить между собой кости плюсны и восстановить нормальный мышечно-сухожильный баланс стопы.
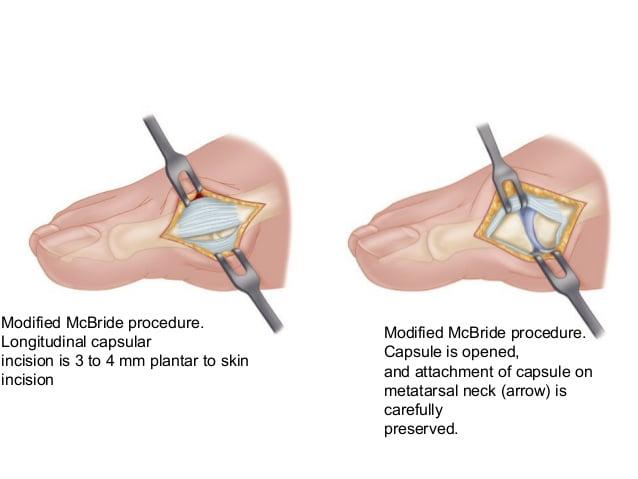
К сожалению, отводящая мышца первого пальца неспособна противодействовать постоянной нагрузке. Именно поэтому частота рецидивов после операции McBride довольно высока. Если человек не устраняет действие провоцирующих факторов – у него вскоре снова развивается Hallux Valgus. Избежать этого помогает ношение ортопедической обуви, отказ от каблуков и тяжелой физической работы.
При ярко выраженных деформациях операцию McBride дополняют остеотомией I плюсневой кости SCARF.
Относится к миниинвазивным операциям. Во время хирургического вмешательства больным выполняют поперечную остеотомию через кожный разрез длиной 1 см. После этого дистальный костный фрагмент смещают в латеральном направлении и фиксируют с помощью специальной спицы.
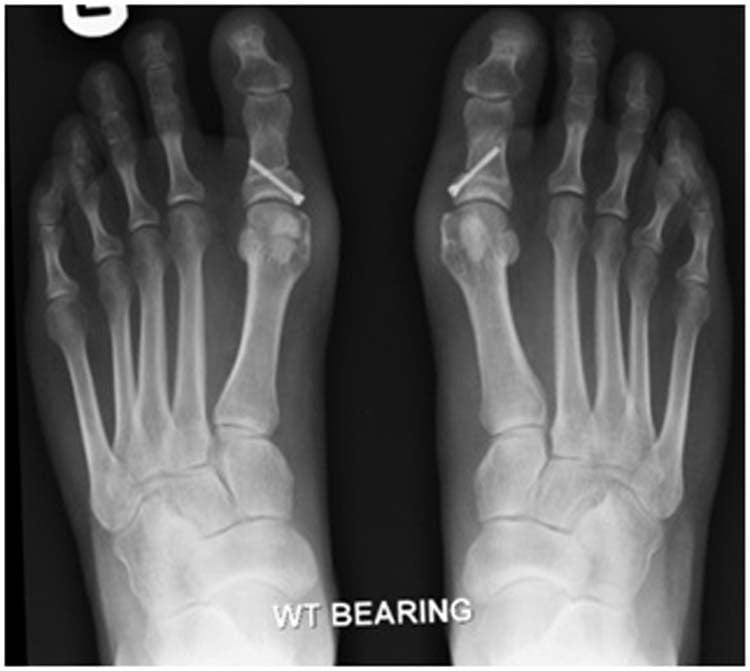
В ходе операции хирург выполняет V-образую остеотомию. Он перепиливает первую плюсневую кость в области головки, а костные фрагменты соединяет с помощью специальных титановых винтов. Поскольку фиксация очень прочная, в послеоперационном периоде пациент не нуждается в гипсовой иммобилизации.
Отметим, что Chevron-остеотомия эффективна только при незначительной деформации первого пальца стопы. В наше время в ортопедии ее используют все реже. Вместо нее большинство врачей делает Scarf-остеотомию.
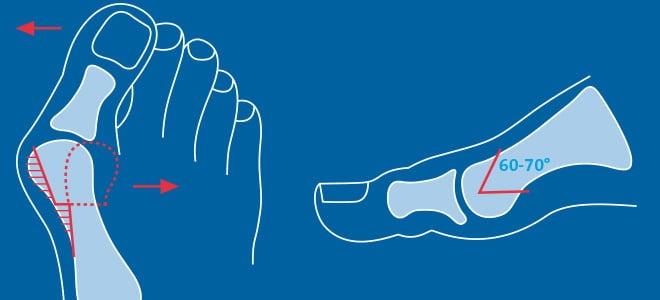
Z-образная остеотомия Scarf – это золотой стандарт лечения вальгусной деформации. Она позволяет установить головку плюсневой кости под нужным углом. В ходе хирургического вмешательства врачи также убирают деформацию суставной капсулы и меняют направление некоторых сухожилий.
Когда операции Scarf недостаточно – хирурги делают проксимальную клиновидную остеотомию или артродез.
Важно! У большинства пациентов с вальгусной деформацией врачи выявляют костную мозоль (экзостоз). Нарост локализуется на медиальной поверхности головки I плюсневой кости. Как правило, его удаляют во время всех операций, в том числе и малоинвазивных.
Не путайте спиливание костного нароста с остеотомией. Это две совершенно разные манипуляции. Цель первой – убрать косметический дефект, второй – восстановить нормальное функциональное состояние стопы. Помните, что удаление костной мозоли (операция Шеде) не в состоянии излечить вас от Hallux Valgus.
Артродез при вальгусной деформации
Артродезирование – это полное обездвиживание плюсне-клиновидного сустава путем соединения формирующих его костей. Операцию делают лицам с поперечно-распластанной деформацией и Hallux Valgus с гипермобильностью I плюсне-клиновидного сустава.
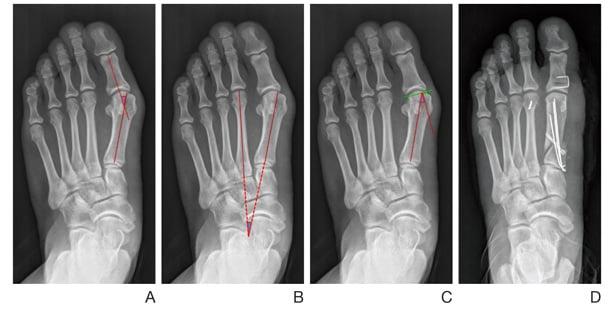
Тест для выявления патологической подвижности:
- пальцами одной руки удерживайте II-V плюсневые кости;
- второй рукой возьмите I плюсневую кость и попробуйте смещать ее в тыльно-подошвенном направлении;
- посмотрите, насколько сильно вам удалось сдвинуть ее с места;
- смещение кости более чем на один сагиттальный размер большого пальца указывает на наличие гипермобильности.
Артродез – это наиболее травматичная операция, подразумевающая полное удаление плюсне-клиновидного сустава. Ее делают только в крайнем случае, когда другие методы оказываются неэффективными.
Операция молоткообразной деформация пальцев ног
Как известно, на поздних стадиях Hallux Valgus сочетается с молоткообразной деформацией II-V пальцев. Она выглядит непривлекательно и негативно сказывается на функциях стопы. Для ее исправления используют целый ряд хирургических вмешательств.

К ним относятся:
- Закрытая редрессация. Суть методики заключается в насильственном исправлении дефекта нехирургическим путем. К сожалению, редрессация дает незначительный эффект, а после нее нередко возникают рецидивы.
- Тенотомия или транспозиция сухожилий. Операции выполняют на связках стопы. Их умелое пересечение или перемещение позволяет исправить молотообразную деформацию пальцев.
- Резекция костей. Во время хирургического вмешательства врачи иссекают основание средней или головку основной фаланги. Это позволяет избавиться от избыточной костной массы и устранить деформацию.
- Остеотомии Вейля или Уилсона. Напоминают операции Scarf и Chevron, однако выполняются на II-V плюсневых костях. Хирурги рассекают их, после чего фиксируют костные фрагменты титановыми винтами.
В лечении молоткообразной деформации наиболее эффективна остеотомия. Именно ее выполняют в самых тяжелых и запущенных случаях.
Восстановительный период
Вставать с постели пациентам разрешают уже на следующий день после операции. Первое время ходить им разрешают только в туфлях Барука.
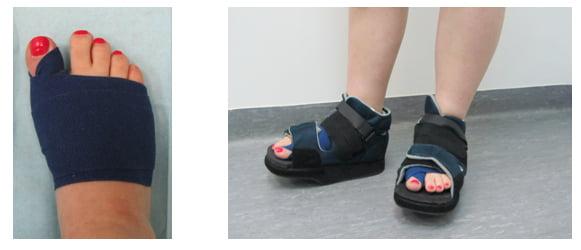
В первые дни после хирургического вмешательства больные находятся под наблюдением лечащего врача. Из стационара их выписывают на 2-3 сутки. Если во время операции человеку накладывали нерассасывающиеся швы – их снимают на 10-14 день.
Что касается обуви, пациентам требуется как минимум 3 месяца носить ортопедические стельки. Надевать каблуки можно лишь спустя полгода после хирургического вмешательства. При этом их высота не должна превышать 6 см.
Цена операции на стопе
Стоимость хирургического лечения зависит от степени деформации, вида и сложности операции, уровня медицинского учреждения и квалификации работающих там специалистов. Удаление экзостоза в Москве стоит от 40 000 до 50 000 рублей. Цены на реконструктивные операции начинаются с 70 000 рублей. Отметим, что в стоимость не входит предоперационное обследование, консультации специалистов, расходные материалы и реабилитация.
Если вы хотите прооперироваться за границей – обратите внимание на Чехию. Лечение там обойдется вам в евро включая реабилитацию. В Германии и Израиле такая же операция будет стоить гораздо дороже.
Читайте также:


